Мастит хирургия местная гнойная хирургическая инфекция
Обновлено: 22.04.2024
Для лечения мастита - у специалиста (помимо знаний) должна быть лицензия на оказание помощи пациентам с гнойными заболеваниями в том учреждении, где он им помогает. Именно поэтому многие врачи могут предложить пациенткам с маститом лишь консультацию (на уровне консультации онколога-маммолога или хирурга). В большинстве случаев этого достаточно. В случае же тяжёлых, распространённых маститов - когда требуется госпитализация - пациенты будут вынуждены обращаться в профильные "гнойные" стационары.
Мастит
Мастит может возникать у кормящих и некормящих женщин. У кормящих воспаление в груди называется лактационный мастит. У некормящих - нелактационный (ниже на этой странице).
Причины мастита
Воспаление в молочной железе при кормлении чаще всего возникает из-за застоя молока. Иногда это происходит после прикусывания соска ребёнком: развивается отёк протока в области соска (в месте травмы) и нарушается отток молока по нему. В последнем случае (в самом начале) приём таблетки детского парацетомола (соответственно возрасту Вашего ребёнка) убирает отёк и восстанавливает отток молока.
Профилактика мастита у кормящих
" Пустая" грудь - лучший способ профилактики мастита.
Для профилактики мастита кормящей женщине нужно сцеживать оставшееся в груди молоко после каждого кормления грудью (если ребёнок всё не высосал). А при появлении даже незначительных проблем - начинать кормление ребёнка с "проблемной" груди: пока он голодный - он лучше и активнее сосёт. Оставшееся же молоко - обязательно сцеживать при помощи вакумного аспиратора, руками, мужем - не принципиально.
Симптомы мастита
Когда в груди остаётся молоко - оно "перегорает": в ткани молочной железы развивается асептическое (без микробов) воспаление, а в центральную нервную систему идёт сигнал, что молока столько не нужно. В результате долька молочной железы (где произошёл застой) прекращается синтез молока, + угнетается синтез молока в других долях железы - общее количество молока уменьшается.
Застой молока проявляется температурной реакцией до 38 градусов. Из-за застоя молока долька молочной железы становится напряжённой - руками, а по УЗИ можно найти болезненное уплотнение в виде треугольника с вершиной к соску. Со временем появляется краснота кожи над этим местом. Также по УЗИ можно обнаружить расширенные протоки и "ячеистость" железы из-за переполнения её молоком.
Мастит грудной железы
Застой молока и отёк за счёт воспаления приводят к передавливанию сосудов молочной железы. Нарушение питания железистой ткани приводит к её гибели - некрозу. Погибшая ткань - сгнивает. Проявляется это усилением болей в месте уплотнения и красноты, температурной реакцией до 38 и больше, местной повышенной температурой груди.
Красное пятно на груди
Красное пятно на коже всегда связано с локальным расширением сосудов. Это может быть из-за механического воздействия и реакцией на это сосудов (как после массажа).
Следующей причиной локальной красноты кожи может быть воспаление (мастит или рожистое воспаление). При воспалении в месте красноты всегда будет болезненность. При выраженном воспалении - будет локальная повышенная температура кожи (в месте красного пятна), или повышена общая температура (при рожистом воспалении - до 38 - 39 градусов).
Фото рожистого воспаления на груди в зоне реконструкции молочной железы (сопровождается лихорадкой до 39 градусов, болью как при ожёге). Рожистое воспаление, как и мастит, развивается из-за микробов - стрептококка, который есть везде вокруг нас, но из-за снижения иммунитета при провоцирующих факторах (лимфостаз, сахарный диабет, курение, дефицит витамина Д) - начинает вызывать заболевание.
Фото красного пятна на груди при мастите - смотрите ниже на этой странице.
УЗИ мастита
На УЗИ при мастите могут обнаружить полости с нечётким неровным контуром на фоне отёкших тканей с гноем без кровотока, могут быть увеличенные лимфатические узлы со стороны воспаления.
Гной - очень вязкий. Он не даёт дорзального усиления по УЗИ и только опытный специалист может "увидеть" его.
Мы рекомендуем обследоваться у проверенных специалистов:
УЗИ признаки мастита очень напоминают рак молочной железы. Но при раке всегда ширина "образования" равна его высоте. Тогда как при мастите - ширина всё равно будет больше. Кроме "вертикальной ориентации" - при мастите всегда будет боль и краснота над этим местом, тогда как при раке эти признаки бывают редко.
Подробно про УЗИ при раке и других заболеваниях СМОТРИТЕ ЗДЕСЬ
Лечение мастита
Чем быстрее пациентка обратилась за помощью (на ранней стадии) тем успешнее, легче и быстрее будет лечение.
Серозный мастит
На стадии инфильтрации (пока воспаление без некроза и нагноения) не требуются антибиотики. Достаточно регулярно сцеживать молоко, а при температуре - принимать детский парацетамол (согласно возрасту ребёнка).
Гнойный мастит
При сохранении температурной реакции более 38 градусов в продолжении 3 дней и более, отсутствии признаков облегчения ситуации (уменьшения болей, исчезновении уплотнения в груди), обнаружении полости гнойника в груди по УЗИ - показано удаление гноя и назначение антибиотиков.
Удаление гноя может быть выполнено классически - через разрез (вскрытие мастита) и путём серии проколов-пункций. В первом случае - рана заживает грубым шрамом. Во втором - шрама нет, но проколы выполняются несколько дней подряд, пока вместо погибшей ткани молочной железы не образуется полость (киста) с молоком без гноя.
Решение о кормлении грудью решается индивидуально: либо на время лечения (приёма лекарств) молоко сцеживается, либо лактация угнетается препаратом Достинекс.
Нелактационный мастит
Он возникает чаще у курящих женщин. Если они не бросают курить - нередко он возникает у них повторно и неоднократно. Также нелактационный мастит бывает у больных сахарным диабетом.
Возникает он из-за снижения иммунитета (чаще во время месячных или рядом с ними - из-за гормональных изменений), когда на этом фоне активируется та микрофлора, которая в норме живёт в протоках и при сильном иммунитете сдерживается иммунной системой.
При пирсинге сосков мастит бывает чаще.
Проявляется болями, краснотой и локальной повышенной температурой в зоне покраснения. Общая лихорадка до 38 и более - бывает при выраженном воспалении. Признаки по УЗИ - аналогичные, только расширенных протоков с молоком не находят.
Мастит фото
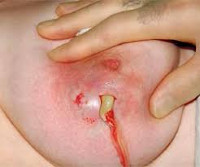
Иногда гнойник сам прорывается в протоки и тогда гной вытекает через сосок. Если это не происходит - необходимо или делать разрез, или прокол - для удаления гноя.
Принцип разреза для удаления гноя был предложен в эру отсутствия антибиотиков.
Сегодня (под прикрытием антибиотиков, противовоспалительных и антигистаминных препаратов) можно удалять гной через проколы. При первой пункции удаляется гной, в который превратились погибшие ткани молочной железы. Но при этом удаляется только то, что погибло и сгнило. То, что не сгнило но погибло - осталось на стенках полости. Оно превратится в гной и будет удалено при следующей пункции (следующих пункциях). Когда полость очистится - при пункции мы получим скудное сукровичное отделяемое (светлое, прозрачное). После этого можно пункции прекратить.
Если пациентка продолжает курить или не корректирует свой диабет - следует ожидать повторения мастита.
Иногда после неоднократных маститов грудь деформируется, а в ней появляются уплотнения. Их можно удалить с выполнением пластики молочных желёз (подтяжка или мамморедукция). Если пациентка не бросила курить или не скорректировала диабет - это неперспективно (вероятности повторения мастита и плохого заживления - высоки).
Признаки мастита
У некоторых пациенток после лучевой терапии в зоне операции возникает некроз жировых долек. Это проявление отсроченной лучевой реакции из-за склероза сосудов. Нарушение кровоснабжения приводит к гибели жировой дольки или дольки молочной железы. Это может возникнуть через несколько месяцев после завершения лучевой терапии и бывает на очень ограниченном участке, без общей температурной реакции и, как правило, без выраженных болей.
По УЗИ в таких случаях не очень опытные врачи могут "заподозрить" рецидив опухоли.
Без лечения гнойник сам прорывается через кожу и вытекает.
Ускоряет процесс - прокол и удаление погибших и лизированных (сгнивших) тканей.
Острый нелактационный мастит возникает часто на фоне ослабленного иммунитета (гораздо чаще у курящих пациенток, с избыточным весом или больных диабетом). Для профилактики повторных воспалений - бросте курить скорректируйте свой диабет, а после выздоровления - съездите к морю и солнцу (витамин "Д"), посетите солярий или пройдите УФО крови.
Лечение мастита в Санкт-Петербурге
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Для лечения и консультации пациентов с маститом необходимо наличие специальной лицензии и условий для помощи пациентам с гнойными воспалительными заболеваниями. Такие пациенты не должны пересекаться с "чистыми" пациентами. Поэтому, если вы планируете обратиться к нам - записывайтесь на консультацию только в частные центры.
В Первом Медицинском Университете в консультации Вам будет отказано: мы опасаемся рисков инфекции у других наших пациентов - оперированных с заведомо "чистыми" ранами.
По полису ОМС Вы можете обратиться в районную поликлинику к хирургу.
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Мастит – воспалительный процесс в тканях молочной железы. Проявляется сильными распирающими болями в груди, набуханием, уплотнением, покраснением кожи железы, резким подъемом температуры тела, ознобом. Диагностируется мастит при визуальном осмотре маммологом, дополнительно возможно проведение УЗИ молочной железы. Заболевание может привести к образованию гнойника, абсцесса, флегмоны, некроза в молочной железе, развитию сепсиса и даже летального исхода. В случае микробного обсеменения молока кормление грудью придется прекратить. В отдаленном периоде может возникнуть деформация молочной железы, повышается риск развития мастопатии и рака груди.



Общие сведения
Мастит — воспаление ткани молочной железы. Мастит возникает в результате инфицирования молочной железы бактериями. Проявляется набуханием железы, увеличением в размере, болезненности и повышении чувствительности, покраснением кожи и повышением температуры.
Заболеваемость маститом среди кормящих матерей колеблется в пределах от 1% до 16% в зависимости от региона. В среднем этот показатель равен 5% кормящих женщин, и меры по снижению заболеваемости на протяжении последних лет пока что малоэффективны. Подавляющее большинство (85%) женщин, заболевающих маститом – первородящие (или впервые осуществляющие грудное вскармливание). Это связано с более высокой частотой развития застоя молока в связи с неумелым сцеживанием. Женщины старше тридцати, которые не впервые кормят грудью, заболевают маститом, как правило, в результате пониженных защитных свойств организма в связи с тем или иным сопутствующим хроническим заболеванием. В таких случаях симптоматика мастита сопровождается клиническими проявлениями основного заболевания.

Причины мастита

Чаще всего мастит вызывается стафилококковой инфекцией. Но при имеющемся в организме женщины источнике бактериальной флоры (инфекции дыхательной системы, ротовой полости, мочевыводящих путей, половых органов) мастит может вызываться ей. Иногда молочная железа инфицируется кишечной палочкой. Бактерии попадают в молочную железу с током крови и по млечным протокам.
Чаще всего мастит развивается как результат продолжительного патологического лактостаза (застоя молока в железе). При длительном отсутствии оттока молока из какой-либо области молочной железы там формируется благоприятная среда для размножения бактерий, развивающаяся инфекция провоцирует воспалительную реакцию, лихорадку, нагноение.
Классификация мастита
Мастит различают по характеру имеющегося воспалительного процесса: серозный, инфильтративный, гнойный, абсцедирующий, гангренозный и флегмонозный мастит. Серозный, инфильтративный и гнойный маститы представляют собой последовательные стадии воспалительного процесса в ткани железы от образования набухшего участка серозного воспаления, до формирования инфильтрата и развития гнойного процесса.
При абсцедирующем мастите гнойный очаг локализован и ограничен, флегмонозный мастит характеризуется распространением гнойного воспаления по ткани железы. При продолжительном течении или ослабленных защитных силах организма воспаленные ткани железы некротизируются (гангренозный мастит). Выделяют клинические виды мастита: наиболее распространенный - острый послеродовой мастит, плазмоклеточный мастит и мастит новорожденных.
Симптомы мастита
Острый послеродовой мастит – это чаще всего воспалительное осложнение лактостаза у кормящих матерей. Иногда развивается без предшествования выраженных признаков застоя молока. Проявляется появлением болезненного уплотнения в молочной железе, покраснением и увеличением температуры кожи в области уплотнения, лихорадкой и общими симптомами интоксикации. При прогрессировании боль усиливается, грудь увеличивается, становится горячей на ощупь. Кормление и сцеживание резко болезненно, в молоке может обнаруживаться кровь и гной. Гнойный мастит часто прогрессирует с развитием абсцесса молочной железы.
Плазмоклеточный мастит представляет собой редкое заболевание, развивающееся у неоднократно рожавших женщин старшего возраста после прекращения лактации. Характеризуется инфильтрацией плазматическими клетками тканей под соском и гиперплазией эпителия выводящих протоков. Такой мастит не нагнаивается и имеет некоторые общие внешние черты с раком молочной железы.
Мастит новорожденных – довольно часто возникающее состояние у детей обоих полов, проявляется набуханием молочных желез, выделениями при надавливании на них (как правило, является результатом остаточного действия половых гормонов матери). При развитии острого гнойного воспаления и образовании абсцесса производят хирургическую санацию гнойного очага, но чаше всего симптоматика стихает через три-четыре дня.
Диагностика мастита
Очаг воспаления в молочной железе определяется пальпаторно. Также отмечается увеличение (иногда умеренная болезненность при пальпации) подмышечных лимфоузлов со стороны пораженной груди. Нагноение характеризуется определением симптома флюктуации.
Поскольку диагностика мастита, как правило, не вызывает сложностей, маммографию обычно не проводят. При сомнительной ультразвуковой картине для гистологического исследования берут аспират (тонкоигольная аспирационная биопсия молочной железы под контролем УЗИ). Для бактериологического исследования можно взять молоко из пораженной железы.
В случае вялого течения воспаления и в результате формирования вокруг него валика фиброзной ткани (сумкования очага) говорят о развитии хронического мастита. При этом клинические проявления обычно слабо выражены, но при пальпации определяется плотный малоподвижный, спаянный с кожей очаг.
Лечение мастита
При малейшем подозрении на развитие воспаления в молочной железе необходимо срочно обратиться к врачу маммологу, поскольку в лечении этого заболевания очень важно своевременное выявление и незамедлительное принятие мер к устранению причины мастита и подавлению инфекционного процесса. Самолечение или затягивание с обращением к специалисту недопустимо, поскольку воспаление молочной железы склонно к прогрессированию, формированию нагноения и абсцедированию. В случае развития гнойного мастита необходимо оперативное лечение.
При выявлении мастита на стадии серозного воспаления или инфильтрата проводят консервативное лечение мастита. Назначается антибиотикотерапия с применением сильно действующих средств широкого спектра действия. Серозный мастит при этом, как правило, проходит через 2-3 дня, для рассасывания инфильтрата может потребоваться до 7 дней. Если воспалению сопутствует выраженная общая интоксикация, проводят дезинтоксикационные мероприятия (инфузия растворов электролитов, глюкозы). При выраженной избыточной лактации назначают средства для ее подавления.
Гнойные формы мастита, как правило, требуют хирургического вмешательства. Развившийся абсцесс молочной железы является показанием к экстренной хирургической санации: вскрытию мастита и дренированию гнойного очага.
Прогрессирующий мастит вне зависимости от его стадии является противопоказанием к дальнейшему вскармливанию (в том числе и здоровой грудью), поскольку грудное молоко, как правило, инфицировано и содержит токсические продукты распада тканей. Для ребенка патологически измененное грудное молоко может стать причиной развития дисбактериоза и расстройства функционального состояния пищеварительной системы. Поскольку терапия мастита включает антибиотики, кормление в этот период так же не безопасно для младенца. Антибиотики могут заметно повредить нормальному развитию и росу органов и тканей. Во время лечения мастита можно сцеживать молоко, пастеризовать и только после этого давать ребенку.
Показания к подавлению лактации: отсутствие динамики при серозном и инфильтративном мастите не протяжении трех суток антибиотикотерапии, развитие гнойной формы, сосредоточение воспалительного очага непосредственно под соском, имеющийся гнойный мастит в анамнезе матери, сопутствующие патологии органов и систем, значительно ухудшающие общее самочувствие матери.
Профилактика мастита

Меры профилактики мастита совпадают с мерами профилактики лактостаза, поскольку это состояние является предшественником мастита в подавляющем большинстве случаев.
Для профилактики застоя молока необходимо полное тщательное опорожнение молочных желез: регулярное кормление и последующее сцеживание остатков молока. Если ребенок наедается молоком их одной груди, в следующее кормление его сначала прикладывают к нетронутой в прошлый раз железе.
Не стоит позволять ребенку просто посасывать грудь для успокоения, без высасывания молока. Способствуют развитию воспаления молочной железы трещины на сосках, поэтому необходимо готовить соски к кормлению, тщательно соблюдать гигиенические правила (чистые руки, грудь), правильно прикладывать младенца к груди (ребенок должен захватывать ртом сосок целиком, вместе с ареолой).
Одной из профилактических мер развития мастита можно назвать своевременное выявление и санацию очагов инфекции в организме, однако стоит помнить, что общая антибактериальная терапия при лактации противопоказана.
Гнойный мастит — инфекционно-воспалительное заболевание молочных желез с поражением железистой и/или интерстициальной ткани. Проявляется гипертермией, ознобом, болезненностью и отеком тканей, образованием в груди одной, нескольких или множественных полостей с гнойным содержимым. Для диагностики используют пальпацию, УЗИ грудных желез, лабораторные методы. Лечение хирургическое – осуществляют вскрытие и дренирование гнойного очага, выполняют секторальную резекцию, при необходимости проводят более радикальные вмешательства. После операции назначают антибиотики и дезинтоксикационную терапию.
Общие сведения
Гнойное воспаление грудных желез обычно возникает у женщин репродуктивного возраста. В 80% случаев оно связано с лактацией, в 20% имеет другие причины. Чаще всего гнойный мастит диагностируется у первородящих на 2-3 неделе после родов, хотя зафиксированы случаи развития заболевания спустя 10 месяцев после рождения ребенка. Согласно статистическим данным, гнойные формы воспаления выявляют у 0,2-2,1% рожениц, что составляет около 10-19% всех случаев послеродовых маститов. Первостепенную роль в развитии заболевания играет внутрибольничная инфекция, основными источниками госпитальных штаммов становится медработники, а резервуарами — палаты и перевязочные.

Причины гнойного мастита
Заболевание возникает в результате интенсивного размножения микроорганизмов в тканях молочной железы. В 9 из 10 случаев лактационной формы воспаление вызывает золотистый стафилококк. Возбудителями также могут стать стрептококки, кишечные и синегнойные палочки, энтеробактерии, туберкулезные микобактерии. В последние годы отмечается учащение маститов, вызванных микробными ассоциациями (чаще всего — золотистым стафилококком в сочетании с грамотрицательными эшерихиями). Необходимым условием для развития гнойного процесса является наличие предрасполагающих факторов, основными из которых у лактирующих пациенток считаются:
- Застой молока в грудной железе. Молоко является питательной средой для микроорганизмов. Его задержка в молочной железе наблюдается при нерегулярном прикладывании ребенка к груди и недостаточном сцеживании. Лактостаз чаще наблюдается у матерей с тонкими, извитыми молочными протоками.
- Травматизация молочной железы. Повреждение железистых тканей возможно при грубом сцеживании (выжимании молока). Трещины соска образуются при неправильном захвате соска ротиком ребенка, особенно в условиях недостаточного гигиенического ухода. Вероятность повреждения соска повышается при его тугоподвижности.
- Патология грудных желез. Выделение секретированного молока ухудшается у пациенток с мастопатией, объемными процессами и перенесенными операциями. В таких случаях молочные протоки могут сдавливаться гипертрофированной железистой тканью или соединительнотканными рубцами.
- Наличие очага инфекции. Риск развития послеродового мастита возрастает при наличии хронических воспалительных процессов в области миндалин, лимфатических узлов и др. Важную роль играет наличие у кормящей матери эндометрита и других гнойно-воспалительных осложнений послеродового периода.
Нелактационные формы гнойного мастита чаще обнаруживаются при наличии внешних предпосылок, которыми становятся травмы и ожоги груди, гнойно-воспалительные процессы в коже и подкожной клетчатке (фурункулы, карбункулы). Заболевание может развиться после проведения хирургических операций по коррекции формы груди и установки имплантатов для увеличения объема молочных желез. Иногда нагнаиваются доброкачественные и злокачественные опухоли груди.
Патогенез
Инфекционные агенты попадают в ткань грудных желёз через устья молочных протоков, трещины мягких тканей (особенно в области соска и его ареолы), с током лимфы и крови из других очагов острой и хронической инфекции. В зоне воспаления последовательно происходят этапы экссудации, инфильтрации и нагноения. Важным звеном патогенеза послеродового лактационного мастита является лактостаз. На начальных этапах заболевания возникает температурная реакция, вызванная пирогенным действием молока и продуктов его брожения. Попадание в молоко и размножение в нем патогенных и условно-патогенных микроорганизмов сопровождается усилением бродильных процессов. В результате свертывания молока еще больше ухудшается его отток и усиливается застой, что запускает патологический круг, на фоне которого заболевание быстро переходит в гнойную фазу.
Классификация
Патологию классифицируют с учетом таких критериев, как этиология, локализация, форма и фаза воспалительного процесса, время его возникновения. Специалисты в сфере маммологии различают следующие варианты гнойного мастита:
- Лактационный — возникший на фоне лактации.
- Нелактационный — связанный с другими факторами.
По локализации воспаления:
- Галактофорит — развивающийся в молочном протоке.
- Подкожный — расположенный под кожей молочной железы.
- Субареолярный — локализованный за соском.
- Интрамаммарный — охватывающий паренхиму и/или интерстициальную ткань.
- Ретромаммарный — распространяющийся на ткани за грудью.
- Тотальный — поразивший молочную железу и окружающие ткани.
По клинической форме:
- Гнойный абсцедирующий (ограниченный) — апостематозный (с множественными мелкими гнойничками), в виде солитарного или многополостного абсцесса молочной железы и смешанный.
- Флегмонозный — с разлитым вовлечением в гнойно-воспалительный процесс как всей молочной железы, так и окружающих ее тканей.
- Гангренозный (некротический) — с тромбированием сосудов, деструкцией кожи, подкожной жировой клетчатки, железистой паренхимы и интерстициальной ткани.
По времени возникновения:
- Эпидемический — диагностированный во время пребывания в акушерском стационаре.
- Эндемический — возникший спустя 2-3 недели после родов в домашних условиях.
В развитии гнойного мастита различают несколько фаз. До нагноения в тканях происходят серозные и инфильтративные процессы, после чего наступает этап абсцедирования. При отсутствии адекватного лечения заболевание переходит в осложненные формы (флегмонозную и гангренозную).
Симптомы гнойного мастита
В первый день заболевания женщина жалуется на ощущение тяжести и болезненности в пораженной молочной железе. Температура тела повышается до +38° С, возникает озноб. Грудь выглядит увеличенной. Кожа может быть покрасневшей. При сцеживании отмечается уменьшенное количество молока. Ко 2-3-м суткам вовлеченный в воспаление участок груди уплотняется. Через 3-4 дня происходит абсцедирование мастита: инфильтрат отделяется от окружающих тканей четкой границей, его болезненность резко усиливается, прощупывается участок размягчения (гнойный абсцесс) или образуется множество мелких абсцессов (апостематозный мастит).
Нагноение сопровождается значительным ухудшением общего самочувствия. Женщина ощущает озноб, слабость, разбитость, температура нарастает, достигая +39,0°С и выше. При дальнейшем распространении воспаления возможно возникновение флегмоны с выраженным отеком молочной железы, резким увеличением ее размеров, синюшностью кожи и втянутостью соска. В запущенных случаях с вовлечением в процесс сосудистого русла происходит некротическое расплавление тканей: кожа становится багрово-синюшной, на ней появляются черные очаги и эпидермальные пузыри с мутно-кровянистым содержимым.
Нелактационные маститы отличаются более стертой клинической картиной. На фоне симптоматики основного заболевания появляются признаки воспаления тканей груди. Температура повышается до субфебрильных цифр, грудная железа несколько увеличивается в размерах, болевой синдром выражен слабо или умеренно. В последующем образуется инфильтрат, происходит его абсцедирование с формированием одной полости, заполненной гноем. Нарастают симптомы интоксикации, усиливается боль. При возникновении гнойного мастита у женщин с неоплазиями кожа над опухолью краснеет, новообразование становится болезненным, в нем определяются участки размягчения. Общая симптоматика выражена умеренно.
Осложнения
При несвоевременной диагностике и лечении гнойный мастит осложняется генерализацией воспалительного процесса. Воспаление может поражать расположенные рядом мышцы и подкожную клетчатку или распространяться по всему организму. В наиболее тяжелых случаях у женщины развиваются септический эндокардит, сепсис и инфекционно-токсический шок. Отдаленными последствиями гнойного воспаления молочной железы являются ее рубцовая деформация, нагноение послеоперационной раны, формирование молочного свища. У пациенток повышается риск возникновения лактостаза и мастита после следующих родов.
Диагностика
Хотя клиническая симптоматика заболевания является достаточно специфической, для подтверждения диагноза обычно применяют дополнительные физикальные, лабораторные и инструментальные методы исследования. Их значение возрастает при подозрении на апостематозную и нелактационные формы мастита. В диагностическом плане наиболее информативны:
- Пальпация молочных желез. В зависимости от фазы воспалительного процесса грудь может быть напряженной или инфильтрированной. О гнойном характере заболевания свидетельствует выявление в тканях грудной железы размягченных флюктуирующих участков.
- Общий анализ крови. Для гнойного мастита характерны выраженные воспалительные изменения. Обычно отмечается значительный лейкоцитоз, лейкоцитарная формула сдвинута влево, СОЭ повышена. Возможна токсическая зернистость нейтрофилов.
- УЗИ молочной железы. Эхогенность снижена. Млечные протоки расширены, ткани инфильтрированы. Места скопления гноя выглядят гипоэхогенными. Исследование позволяет определить количество и размеры гнойных очагов, а также масштаб распространения процесса.
- Биопсия молочной железы. Метод применяют в сложных диагностических случаях и, как правило, выполняют под контролем УЗИ-аппарата. Пунктат отправляют на цитологическое и бактериологическое исследование.
Заболевание дифференцируют с острым лактостазом, различными формами мастопатий и опухолями грудных желез. При необходимости дополнительно назначают МРТ и КТ молочных желез, электроимпедансную маммографию. Обычно пациентку ведет хирург, который может привлекать к обследованию и лечению маммолога и онкомаммолога.
Лечение гнойного мастита
При переходе заболевания в фазу нагноения показано выполнение хирургической обработки гнойного очага. Доступ и объем вмешательства зависят от формы и распространенности гнойно-воспалительного процесса. При развитии ограниченного абсцесса возможна его пункция и дренирование с установкой дренажно-промывной системы и одновременном назначением антибиотиков. Недостатком такого метода является невозможность удаления некротизированных тканей и сложность полноценного опорожнения гнойной полости. Поэтому в большинстве случаев выполняется оперативное вскрытие мастита с иссечением нежизнеспособных тканей, промыванием полости антисептиком и дренированием очага. При нелактационых формах гнойного воспаления, возникшего на фоне фиброаденомы или фиброзно-кистозной мастопатии, возможна секторальная резекция. Хирургическое лечение флегмонозных и гангренозных маститов, а также нагноения злокачественных новообразований предполагает проведение радикальных операций, после которых обычно требуется пластика молочной железы.
До улучшения состояния пациентки в течение 1-2 недель после вмешательства выполняется капельная обработка раны антисептиками. Промывание завершают только после того, как в водах перестанут определяться фрагменты некротизированных тканей, гной и фибриновые волокна. В послеоперационном периоде также рекомендованы:
- Антибиотикотерапия. Внутривенное или внутримышечное введение антибактериальных препаратов позволяет ускорить санацию гнойной полости и предупредить повторное нагноение. С учетом вида и чувствительности возбудителя обычно применяют цефалоспорины I-IV поколения, карбапенемы, ингибиоторы дегидропептидазы.
- Инфузионная терапия. Для быстрой стабилизации общего состояния назначают внутривенное введение дезинтоксикационных препаратов. Такие средства позволяют прекратить воздействие бактериальных и тканевых токсинов, быстро удалить их из организма.
При гнойных формах мастита прекращается вскармливание не только пораженной, но и здоровой молочной железой. В исключительных случаях ребенку из бутылочки дают молоко, полученное из здоровой груди и подвергнутое предварительной пастеризации. Хранение такого молока запрещено. После операции сцеживание груди становится невозможным из-за его неэффективности и болезненности. Поэтому при деструктивных, тяжелых и рецидивирующих гнойно-воспалительных процессах лактацию медикаментозно прерывают. Остановка секреции молока традиционными способами (тугим бинтованием грудных желез и т. п.) противопоказана.
Прогноз и профилактика
Прогноз гнойного мастита при адекватной терапии благоприятный. Крайне редко при позднем обращении за медицинской помощью заболевание осложняется генерализацией инфекции и сепсисом. Профилактика послеродовых маститов направлена на предупреждение лактостаза. С этой целью рекомендуется дородовая подготовка молочных желез к вскармливанию, раннее послеродовое прикладывание новорожденного к груди, освоение правильной технологии кормления, сцеживания и ухода за грудью. Немаловажное значение имеет борьба с внутрибольничными инфекциями в лечебных учреждениях. В профилактике нелактационных маститов ключевую роль играет санация очагов хронического воспаления, своевременное самообследование молочной железы, проведение УЗИ-скрининга и плановое посещение маммолога.
Мастит. Причина и диагностика мастита
Воспалительное заболевание молочной железы, развивающееся в се паренхиме или соединительной ткани, носит название мастита (mastitis). По своему течению мастит может быть острым и хроническим. Острый мастит в 90% случаев встречается в послеродовом периоде (лактационный мастит). Число случаев мастита за последние годы увеличивается во всех странах. В настоящее время он наблюдается у 15% родильниц.
Возбудителем чаще всего является стафилококк. Инфекция попадает в дольковые железы в основном экзогенно через трещины или ссадины соска. Может наблюдаться и эндогенный путь инфекции из гнойных очагов при экземе, фурункулах и т. д.
В начале заболевания экссудат скапливается в межклеточных пространствах, происходит лейкоцитарная инфильтрация очага воспалении. При прогрессировании процесса формируется флегмона, переходящая в расплавление ткани с формированием абсцессов. Абсцедирующие маститы в зависимости от локализации делятся на премаммарные (сюда же относится субарсолирнын), интрамаммарные и ретромаммарные.
Заболевание начинается повышением температуры до 39—40 С с ознобом, появлением боли и припухлости в молочной железе. Чаше всего острый мастит наблюдается спустя 2—4 нед после родов. При флегмонозном мастите кожа отечна, багрово-красной окраски; появляется плотный, болезненный, диффузный инфильтрат. Нередко определяются лимфангит и регионарный лимфаденит. Степень проявления местного процесса зависит от характера воспаления, его локализации и величины. Абсцесс может вскрыться наружу.
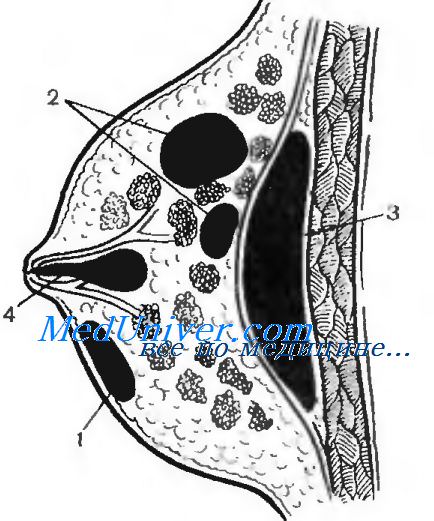
Локализация гнойников в молочной железе (по В.К Гостищеву). 1 — субареолярный абсцесс; 2 — интрамаммарный абсцесс; 3 — ретромаммарный абсцесс; 4 — галактофорит; 5 — поверхностная фасция (капсула железы).
Диагностика чаще всего не представляет трудностей. Однако иногда бывает нелегко отличить нагрубание железы (застойный мастит) от гнойного мастита, которое обычно является предшественником последнего. В сомнительных случаях производится диагностическая пункция железы толстой иглой.
Лечение мастита зависит от его стадии. В самом начале заболевания назначают антибиотики широкого спектра, производят иммобилизацию железы с помощью повязки. Необходимо сцеживать молоко вакуум-аппаратом. Следует избегать массажа и грубого надавливания на железу при сцеживании, так как это может способствовать распространению инфекции.
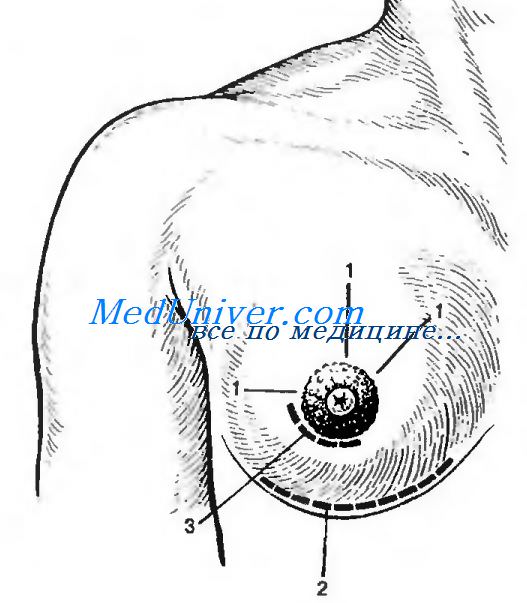
Разрезы, применяемые при гнойном мастите (по В.К. Гостищеву). 1 — радиальные разрезы; 2 — разрез по Барденгейеру; 3 — пара-ареолярный разрез
Интенсивная консервативная терапия, начатая в первые часы заболевания, чаще всего приводит к обратному развитию воспалительного процесса. Если появляются симптомы нагноения, показано хирургическое лечение, которое выполняют под общим обезболиванием. При плотных глубоких инфильтратах не следует ждать появления симптомов покраснения кожи и флюктуации, а производить раннее вмешательство. Необходимо пользоваться широкими радиарными разрезами, обеспечивающими полное удаление некротизиронанной ткани и гноя, что ограничивает дальнейшее распространение процесса.
Полость гнойника должна быть хорошо дренирована. При рстромамм арных гнойниках целесообразны дугообразные разрезы у основания молочной железы. Субареолярные (обычно небольшие) и поверхностные премаммарные абсцессы иногда лечат пункциями с эвакуацией гноя и введением антибиотиков. Однако следует помнить о том, что пункция не может заменить разреза. При тяжелом септическом состоянии больной вследствие распространенного флегмонозно-гангренозного мастита может возникнуть вопрос о мастэктомии. Взгляды на кормление ребенка при мастите противоречивы. Правильнее считать, что при гнойном мастите ребенка нужно кормить только здоровой грудью. Из пораженной железы следует регулярно эвакуировать молоко вакуум-отсосом. Прогноз острого мастита относительно благоприятный. Профилактика острого мастита заключается в тщательном уходе за молочными железами, особенно в период лактации, и соблюдении гигиены кормлении.
Хронический мастит чаше всего является следствием острого процесса. Иногда без биопсии трудно отличить его от злокачественном опухоли. Лечение заключается в применении физиотерапевтических процедур или рентгенотерапии.
Могут наблюдаться хронические маститы туберкулезной этиологии. Диагноз ставится на основании обнаружения в гное микобактерий туберкулеза и характерных поражений кожи. В сомнительных случаях прибегают к биопсии.
Лечение только хирургическое, заключающееся в иссечении инфильтрата.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Оперативное лечение гнойной инфекции. Операция при гнойной инфекции
На стадии сформировавшегося абсцесса его вскрывают, при накоплении гноя в анатомических полостях целесообразно систематически делать пункции с целью эвакуации гноя из закрытых анатомических полостей (плеврит, синовит, артрит, тендовагинит и др.). Эвакуацию гнойного экссудата необходимо сочетать с промыванием гнойных полостей растворами фурацилина (1 : 5000), сульфаниламидами (альбуцид, норсульфазол и др.), антибиотиками (мономицин, канамицин, гентамицин). После эвакуации гноя и тщательного промывания целесообразно ввести в гнойную полость в небольшом объеме 2—3%-ный раствор новокаина с упомянутыми антибиотиками.
В ряде случаев при нормергическом течении гнойного процесса такое лечение можно заменить оперативным вмешательством; при гиперергическом течении, с выраженными явлениями гнойно-резорбтивной лихорадки, необходимо возможно раннее оперативное вмешательство в сочетании с противосептической терапией.
Прямыми показаниями к оперативному вмешательству при гнойной инфекции являются: а) наличие сформировавшегося абсцесса или флегмоны; б) накопление гноя в анатомических полостях и невозможность или неэффективность аспирации его; в) наличие ниш, карманов и гнойных затеков в межмышечные и другие соединительнотканные пространства при недостаточности дренирования из них гнойно-некротических масс; г) прогрессирующие некрозы, лимфангоиты, наличие костных секвестров, инородных тел.
Подготовка к оперативному вмешательству осуществляется по общим правилам. Затем делают по типу короткой новокаиновой блокады инфильтрационное обезболивание 0,5—1%-ным раствором новокаина с антибиотиком широкого спектра действия; при необходимости сочетают с релаксантами.
За 12—24 ч до оперативного вмешательства вводят внутривенно 10%-ный раствор кальция хлорида в целях повышения свертываемости крови и улучшения сердечной деятельности. При общей слабости, обусловленной гнойно-резорбтивной лихорадкой, внутривенно вводят 20%-ный раствор глюкозы с аскорбиновой кислотой и внутримышечно — витамины группы В. За 2—3 ч до операции, а затем в течение 10—12 дней задают внутрь метилурацил, улучшающий защитные реакции, и лейкопоэз.
Перед вскрытием гнойных полостей целесообразно удалить из них с помощью инъекционной иглы возможно больше гноя и ввести в их полость новокаин-фурацилиновый раствор с целью понизить активность микробов; через несколько минут проводят операцию. Операцию следует проводить в резиновых перчатках, соблюдая правила асептики и антисептики.
Рассечение апоневрозов двуглавого, полуперепончатого, полусухожильного и грациозного мускулов позволяет проникать в различные участки заднебедренного соединительнотканного пространства и обеспечить сток для скопившегося в них гноя. Такие разрезы позволяют вскрывать глубокие гнойные очаги без повреждения крупных сосудов и нервов. Иногда для лучшего стока экссудата приходится кроме апоневроза рассекать мышцу, которая переходит в него. У рогатого скота разрезы необходимо делать значительно больших размеров, чем у лошадей и собак, так как операционная рана вследствие выраженной пролиферативной реакции довольно быстро уменьшается, в то время как в глубине вскрытого инфекционного очага все еще продолжаются нагноительные процессы. Если не удается точно установить положение гнойного очага, расположенного в толще тканей, то вскрывать его нужно в месте максимальной болезненности.
После вскрытия полости и удаления гнойного содержимого производят ревизию полости, устанавливают самую низкую ее часть и, если необходимо, удлиняют первоначальный разрез или делают контрапертуру, чтобы обеспечить свободный сток для гнойного экссудата.
Завершение оперативного вмешательства должно включать остановку кровотечения, создание условий наилучшего дренирования очага инфекции и последующего введения в него антибиотиков или других средств подавления инфекта.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

