Мази от микоза полип в носу
Обновлено: 24.04.2024
Симптомы полипов в носу и их лечение
Выделяют два типа хронического риносинусита в зависимости от преобладания нейтрофилов или эозинофилов в патогенезе заболевания. Полипы носа наблюдаются в основном при эозинофильном типе хронического риносинусита, образуя при этой нозологической форме отдельную подгруппу хронических риносинуситов.
Полипы носа образуются в верхнем отделе полости носа в области остиомеатального комплекса и внешне напоминают гроздь винограда. Они состоят из рыхлой соединительной ткани, содержат много воды, воспалительных клеток, небольшое количество желез и капилляров и покрыты различного типа эпителием, но в основном многорядным дыхательным, содержащим ресничные и бокаловидные клетки.
Эозинофилы - наиболее многочисленные клетки в полипах, но имеются также нейтрофилы, тучные и плазматические клетки, лимфоциты, моноциты, а также фибробласты. Преобладающим цитокином в полипах носа является ИЛ-5, что связано с повышенной активностью и длительным выживанием эозинофилов. Пока не найдено объяснения, почему у одних пациентов полипы образуются, а у других нет.
Выявлено отчетливое повышение частоты образования полипов носа у больных с триадой Самптера (бронхиальная астма, повышенная чувствительность к НПВС и полипы носа).
В общей популяции распространенность полипов носа составляет 4%; среди больных бронхиальной астмой этот показатель достигает 7-15%, а у лиц с непереносимостью НПВС - 36-60%. Эпидемиологические исследования не выявили связи между полипами носа и аллергией. У детей с полипами носа следует исключить муковисцидоз.
Клиническая картина полипов носа отличается значительным многообразием. Полипы могут быть одиночными или множественными, вплоть до диффузного полипоза носа и околоносовых пазух. В самой полости носа полипы образуются редко, они в основном локализуются в области передних ячеек решетчатого лабиринта, где воспаленная слизистая оболочка подвергается давлению. Отсюда они под действием силы тяжести растут по направлению наименьшего сопротивления через средний носовой ход, заполняя полость носа.
Полипы носа - доброкачественные массивные образования на длинной или широкой ножке, образующиеся на слизистой оболочке полости носа или околоносовых пазух вследствие воспалительного процесса.
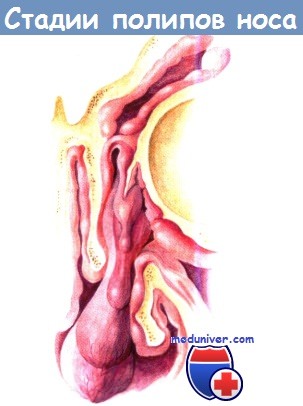
Стадии развития полипов, проникающих в полость носа из ячеек решетчатого лабиринта:
воспаление слизистой оболочки, отек, образование полипа, обструкция среднего носового хода
и передних ячеек решетчатого лабиринта, связанная с ростом полипа.
Хронический риносинусит может развиться вследствие обструкции отверстий, связывающих околоносовые пазухи с полостью носа. Полипы могут образоваться в одной или всех околоносовых пазухах, даже если при этом в носу их нет.
Хоанальные полипы имеют длинную ножку и обычно образуются в верхнечелюстной пазухе. Они могут полностью блокировать хоану или носоглотку.
б) Причины и патогенез. Иммуногистохимические исследования показывают, что хронический риносинусит с полипами носа и без них - два разных заболевания. В обоих случаях отмечается увеличение количества нейтрофилов, Т- и В-лимфоцитов, NK-лимфоцитов и тучных клеток. При полипозе увеличивается также количество эозинофилов, плазматических клеток и макрофагов.
Полагают также, что эозинофилы мигрируют из эпителия в слизь, где они стыкуются с Т-лимфоцитами. В процессе дегрануляции из эозинофилов высвобождаются цитотоксические цитокины, в частности главный основный белок. Главный основный белок связывается с элементами гриба, имеющимися в секрете слизистой оболочке носа, образуя так называемые подковы. Последние вызывают токсико-воспалительную реакцию на поверхности эпителия, который вторично инфицируется бактериями.
Лейкотриены. Роль лейкотриенов в патогенезе бронхиальной астмы несомненна, а у больных риносинуситом и полипозом носа выявлен повышенный уровень этих медиаторов.
Больные с непереносимостью аспирина составляют особую группу. Аспирин и другие НПВС, которые ингибируют циклооксигеназу, нарушают превращение арахидоновой кислоты в простагландины. Это, в свою очередь, приводит к относительной гиперпродукции лейкотриенов.
Стафилококковые суперантигены. При полипах носа (но не хроническом риносинусите) суперантигены стафилококкового происхождения оказывают модулирующее влияние на тяжесть и распространенность заболевания.
Дыхательные пути. Характерные особенности воспалительной реакции с превалированием эозинофилов при полипах носа напоминают особенности воспалительного процесса слизистой оболочки бронхов. В обоих случаях развивается иммунная реакция с преобладанием Т-хелперов 2-го типа, а бронхиальная астма часто сочетается с полипами носа и непереносимостью аспирина. Эти факты позволяют понять опасность распространения воспалительного процесса с верхних дыхательных путей на нижние при хроническом гиперпластическом риносинусите.
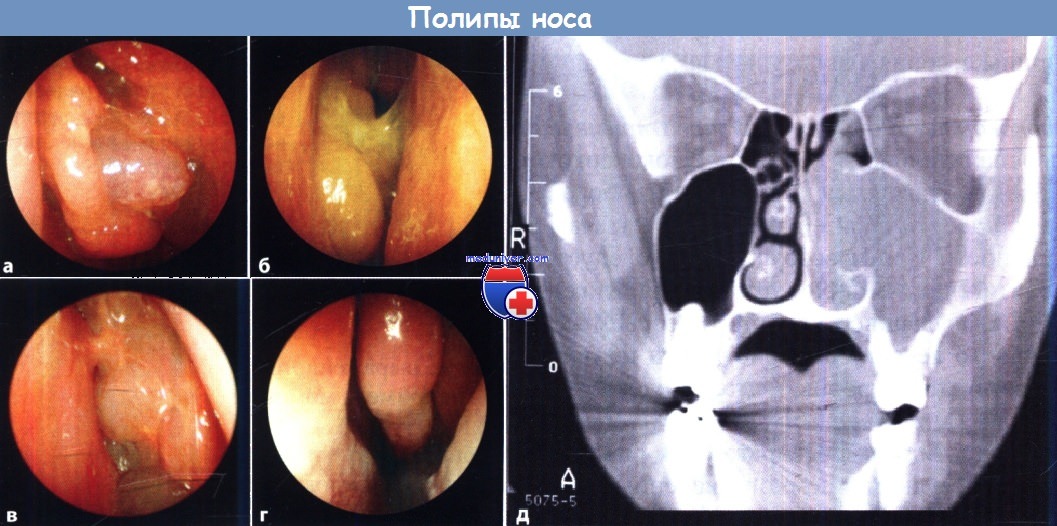
Различные типы полипов носа (а-г: осмотр эндоскопом с торцевой оптикой)
а Хронический гиперпластический (неопухолевый) риносинусит.
б Клиническая триада: непереносимость аспирина, бронхиальная астма и полипоз носа: типичный цвет слизистой оболочки, изменение реологических свойств слизистого слоя и его утолщение.
в Индурация и развитие рубцов после повторного удаления полипов.
г, д Антрохоанальный полип; это единственный полип, который исходит из верхнечелюстной пазухи.
в) Диагностика полипов в носу. Диагноз ставят на основании типичной клинической картины, выявляемой при передней риноскопии: наличие одиночного или множественных тусклых, полупрозрачных, беловато-желтых массивных образований с гладкой поверхностью, подвижных при исследовании зондом и обычно локализующихся в среднем носовом ходе или хоане. Полипы обычно бывают двусторонними. Из других исследований следует отметить назальную эндоскопию, КТ, определение уровня С-реактивного белка, цитологическое исследование и аллергологические пробы.
С-реактивный белок является одним из белков острой фазы. Уровень С-реактивного белка имеет диагностическое значение при бактериальной инфекции. Однако у больных, у которых подозревается инфекционное заболевание, уровень С-реактивного белка, не превышающий 100 мг/л, не позволяет определить, вызвана ли инфекция бактериями, вирусами, грибами или простейшими.
P.S. При полипозе носа часто наблюдается образование полипов также в околоносовых пазухах, поэтому последние всегда необходимо исследовать рентгенологически, а если возможно, то и эндоскопически.
г) Дифференциальный диагноз. Энцефаломенингоцеле (исключают с помощью рентгенографии и зондирования), кровоточащий полип перегородки носа, злокачественные опухоли носа, опухоли гипофиза (например, аденома).
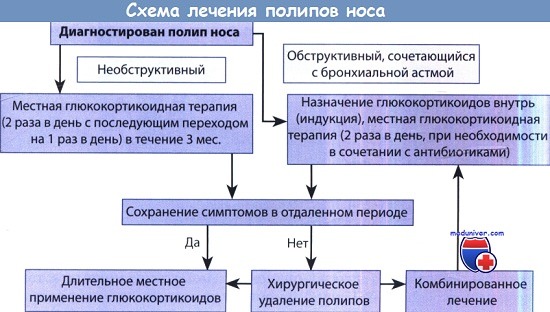
д) Лечение полипов в носу. Лечение полипоза ступенчатое, его начинают с консервативной терапии и при неэффективности выполняют хирургическое вмешательство. Учитывая выраженную склонность полипов к рецидивированию, за больными необходимо наблюдение с выполнением, по показаниям, эндоскопического исследования. Ниже приводим рекомендации Европейской академии аллергологии и клинической иммунологии по полипозу и синуситам, а также принципы лечения, изложенные в меморандуме по риносинуситу и полипам носа.
Глюкокортикоиды для местного применения. Из-за выраженного противовоспалительного действия глюкокортикоиды (например, мометазон, флутиказон) считаются препаратами выбора.
Антибиотики. При обострениях назначают антибиотики с учетом чувствительности к ним возбудителей (следует помнить о стафилококковых суперантигенах; эмпирическая антибиотикотерапия: амоксициллин в сочетании с клавулановой кислотой). Серьезные исследования эффективности длительного лечения антибиотиками не проводились (имеющиеся данные соответствуют III уровню и степени доказательности С).
Деактивация аспирином. Адаптивная деактивация путем длительного назначения аспирина в дозе 100 мг внутрь уменьшает вероятность рецидива. Начальный период деактивации (фаза индукции) должен проводиться в стационаре.
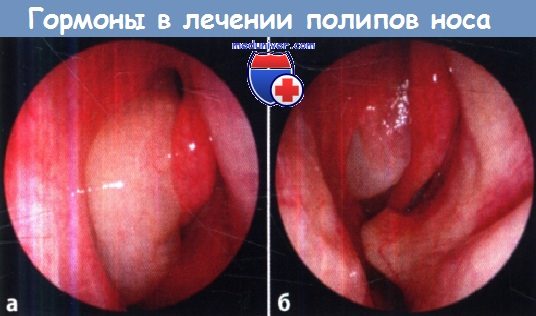
Влияние местной глюкокортикоидной терапии на крупный полип среднего носового хода:
а - до глюкокортикоидной терапии; б - после глюкокортикоидной терапии.
е) Хирургическое удаление полипов в носу. Перед хирургическим вмешательством целесообразно провести местное лечение глюкокортикоидами; в периоперационном периоде назначают метилпреднизолон (начальную дозу 125 мг постепенно уменьшают в течении 3 нед. до полной отмены препарата). Функциональные эндоскопические вмешательства на решетчатой и других околоносовых пазухах зависят от результатов эндоскопического исследования и КТ. Диапазон хирургических вмешательств широк - от инфундибулотомии до двусторонней пансинус-операции (удаление шейвером).
Операция не влияет на причину, способствующую иммунной реакции слизистой оболочки с преобладанием Т-хелперов 2-го типа, однако она создает благоприятный фон для местного лечения глюкокортикоидами. Существенную роль играет длительное противовоспалительное лечение в отдаленном периоде после операции с эндоскопическим контролем.
Хотя полипы носа сморщиваются или полностью исчезают при лечении глюкокортикоидами, такое лечение нельзя считать эффективным, так как после отмены глюкокортикоидов полипы рецидивируют. Если удается выявить аллерген, принимают меры по устранению контакта с ним.
Полипэктомия. Полипэктомию вслепую уже не выполняют, методом выбора является функциональная эндоскопическая хирургия решетчатого лабиринта (этмоидэктомия) и околоносовых пазух. Преимуществом применения микродебрайдеров является большоя эффективность и атравматичность операции, меньший объем кровопотери и менее выраженный спаечный процесс после операции.
Положение врача и больного при выполнении назальной эндоскопии.
На вставке показаны типичные анатомические ориентиры при исследовании нижнего отдела правой половины полости носа с помощью эндоскопа с торцевой оптикой (0°).
1 - нижняя носовая раковина; 2 - средняя носовая раковина; 3 - перегородка носа;
4 - валик носа; 5 - дно полости носа; 6 - нижний носовой ход; 7 - средний носовой ход. а Эндоскопическое микрохирургическое удаление полипов с параэндоскопической подготовкой в настоящее время является стандартным хирургическим лечением полипоза носа и околоносовых пазух.
б Применение микродебрайдера позволяет получить гладкую раневую поверхность, уменьшить кровотечение и добиться быстрого выздоровления.
Видео этиология, патогенез полипов носа
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Симптомы грибковых болезней пазух носа и их лечение
Грибы распространены повсеместно и часто попадают в дыхательные пути, поэтому грибы в полости носа выявляют и в норме. Грибковую инфекцию делят на:
• неинвазивную (наиболее частый вид грибковой инфекции);
• инвазивную (встречается редко).
Грибы участвуют также в патогенезе эозинофильного грибкового риносинусита, для которого характерна выраженная склонность к образованию полипов и эозинофилия слизистой оболочки. По современным представлениям эозинофилы в большом количестве мигрируют в слизистую оболочку и переходят из нее в слизь, покрывающую эпителий, где они скапливаются вокруг гифов и спор грибов. При дегрануляции эозинофилов высвобождается главный основный белок, который высокотоксичен и способствует разрушению грибов. При дальнейшем вдыхании грибов этот процесс продолжается, и концентрация главного основного белка возрастает.
Неинвазивная грибковая инфекция
а) Сапрофитные формы. Грибы колонизируют слизистые корки, фрагменты нежизнеспособных тканей, инородные тела, ортопедические конструкции и шины, стенты и назогастральные зонды. Лечение состоит в удалении слизи, корок и инородных тел. Поскольку корки часто образуются на патологически измененных участках слизистой оболочки, следует исключить злокачественную трансформацию.
б) Грибковый шар. В околоносовых пазухах и их ячейках могут накапливаться грибковые массы, которые раздражают слизистую оболочку, оказывая эффект инородного тела.
Клиническая картина. Грибковый шар вызывает симптомы, напоминающие хронический синусит. Фрагменты грибкового конгломерата могут достигать полости носа, вызывая геморрагические выделения из него с неприятным запахом. Наиболее часто грибковые конгломераты образуются в верхнечелюстной и лобной пазухах.
Диагностика. При назальной эндоскопии выявляют картину хронического риносинусита. На МРТ и КТ отмечается характерное затемнение. На КТ часто выявляют обызвествление центральных участков конгломерата, связанное с отложением сульфата и фосфата кальция и металлов, которые метаболизируются грибами.
Лечение. Лечение заключается в эндоскопическом туалете пораженной околоносовой пазухи и восстановлении ее вентиляции. Грибковые массы следует полностью удалить, сохраняя при этом слизистую оболочку.
Материал, взятый из удаленных масс, отправляют на микологическое и гистологическое исследование. Антимикотическая терапия не показана.
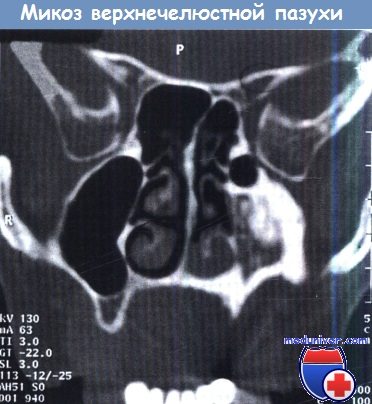
Гипоплазия левой верхнечелюстной пазухи с грибковым конгломератом
и аппозиционным разрастанием кости как реакцией на воспалительный процесс.
Инвазивные формы грибковой инфекции околоносовых пазух
а) Острая молниеносная форма. Клиническая картина. Для молниеносной формы заболевания характерны лихорадка, упадок сил и лицевая боль; позднее появляются расстройство зрения, сонливость, развивается кома.
Этиология и патогенез. Заболевание обычно наблюдается у больных, принимающих антидепрессанты, или у лиц с иммунодефицитом (например, у больных сахарным диабетом, СПИДом или при изнуряющих заболеваниях). Грибы, например Mucor spp., Absidia spp. или Aspergillus, внедряются в ткани, включая кровеносные сосуды, и могут распространиться гематогенным путем в ЦНС или глазницу.
Лечение. Пораженные ткани подлежат незамедлительному иссечению по принципам онкохирургии. Назначают длительную системную терапию амфотерицином В, кетоконазолом, итраконазолом или более современным препаратом вориконазолом. Получены доказательства эффективности итраконазола при грибковом синусите, вызванном инвазивной аспергиллезной инфекцией. Прогноз серьезный.
б) Хроническая вялотекущая гранулематозная форма. В индустриальных странах данная форма заболевания встречается редко, чаще она наблюдается в странах Северной Африки. В отличие от молниеносной формы, у больных обычно нет иммунодефицита.
Клиническая картина. Заболевание характеризуется медленно прогрессирующим течением и длится многие годы. Распространение грибов за пределы околоносовых пазух приводит к инвазии их в глазницу и отеку жировой клетчатки глазницы. Возможно распространение инфекции в подвисочную ямку, а также поражение ЧН.
Диагностика. Материал, взятый из полости носа, отправляют на микробиологическое и гистологическое исследование.
Лечение. Разросшиеся ткани подлежат иссечению. Назначают длительную противогрибковую терапию. Прогноз при таком лечении благоприятный.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
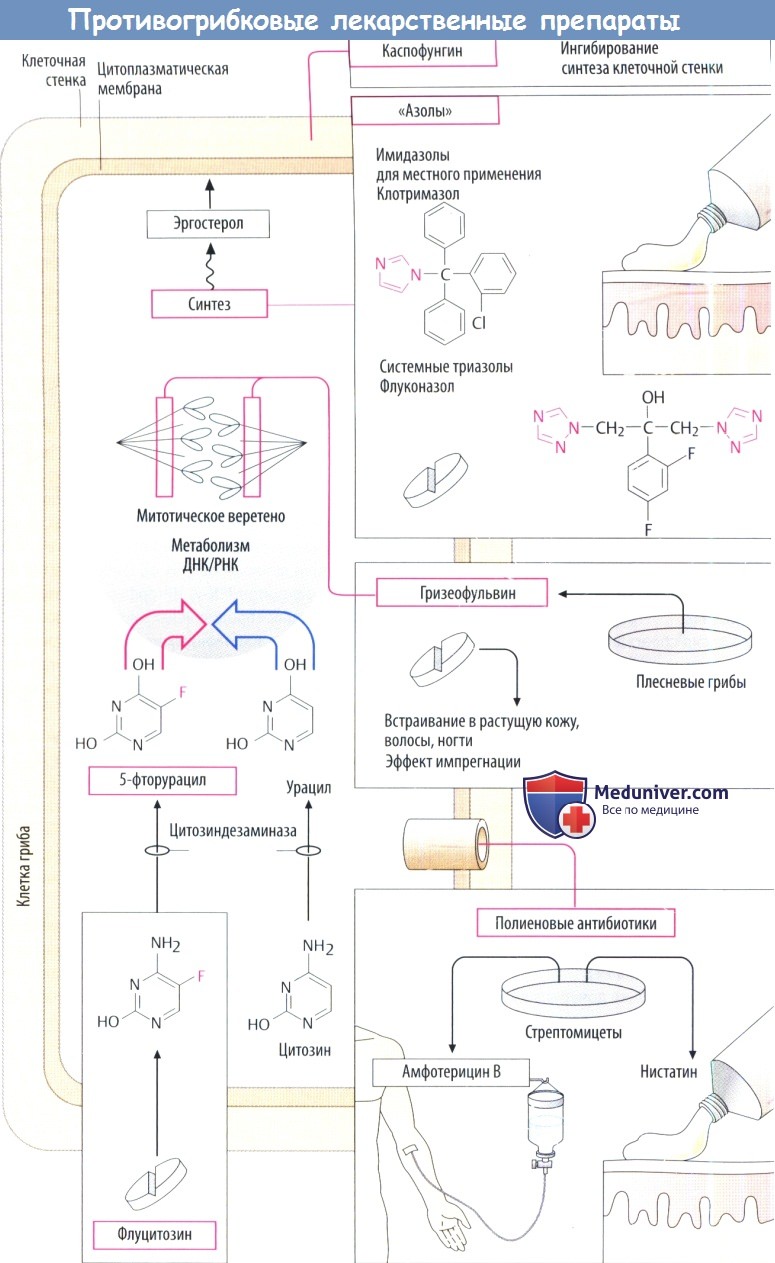
Противогрибковые препараты для лечения заболеваний уха, горла, носа
а) Амфотерицин В. Амфотерицин В (амфотек, Alkopharma USA) представляет собой противогрибковый препарат широкого спектра действия, активный в отношении представителей Candida, Mucor и Aspergillus. Он взаимодействует с цитоплазменными мембранами грибков. Внутривенное введение часто сопровождается рядом характерных побочных реакций: жаром, мышечными судорогами, тошнотой и рвотой, падением артериального давления, тахипноэ.
Использование липидных форм препарата может понизить частоту развития данных реакций. Амфотерицин В также может приводить к развитию обратимых анемии и нефротоксичности.
б) Триазолы. Триазолы являются фунгистатическими препаратами, нарушающими синтез грибамиэргостерола. Флуконазол (дифлюкан) используется как в случае локальной, так и диссеминированной кандидозной инфекции, а также в качестве препарата второго ряда при крипотококковой инфекции. В отличие от флуконазола, вориконазол и итраконазол (споранокс) эффективны в отношении представителей рода Aspergillus.
Наиболее частыми побочными эффектами являются тошнота, диарея и сыпь. Возможно развитие выраженной гепатотоксичности. Лабораторное исследование функции печени должно выполняться каждую неделю терапии. Вориконазол и интраконазол могут вызывать повышение плазменной концентрации некоторых препаратов (циклоспорин, варфарин, дигоксин), поэтому необходим регулярный мониторинг содержания данных препаратов в плазме крови. Вориконазол также может стать причиной обратимых нарушений зрения.
в) Флуцитозин. Флуцитозин (Ancobon) используется для лечения кандидозной или криптококковой инфекции или в комбинации с амфотерицином В при аспергиллезе. Возможен пероральный прием, лечение обычно переносится лучше, чем при приеме амфотерицина В. В ходе лечения нередко развивается резистентность. Может вызывать обратимое подавление деятельности костного мозга.
г) Кандины. Каспофунгин (канцидас) является парентеральным кандином, который может использоваться для лечения персистирующих аспергиллезных или кандидозных инфекций. Переносится относительно хорошо. Возможно развитие гиперемии, лихорадки или сыпи при внутривенном введении, возрастает риск гепатотоксичности при совместном использовании с циклоспорином.
д) Нистатин. Нистатин (микостатин) представляет собой местное средство, применяющееся при лечении кандидоза ротоглотки и кожи. Значимых побочных эффектов не наблюдается.
Видео фармакологические, побочные эффекты противогрибковых препаратов (антимикотиков)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Микозы носа и околоносовых пазух – поражение слизистых оболочек носовой полости и придаточных синусов грибковой этиологии. Основные клинические проявления – интоксикационный синдром, сухость, зуд и ощущение дискомфорта, которые сменяются нарушением носового дыхания и обильными выделениями творожистого, гнойного или кашицеобразного характера с неприятным запахом. Диагностика основывается на данных анамнеза, передней риноскопии, бактериологического и микроскопического исследования, результатах лучевых методов визуализации. При лечении проводят хирургическую санацию очага инфекции, используют противогрибковые препараты и симптоматические средства.
Общие сведения
Микозы носа и околоносовых пазух являются наименее распространенным вариантом грибкового поражения ЛОР-органов – порядка 4% от всех поражений верхних дыхательных путей. Тем не менее, согласно статистическим данным, более 50% всех синуситов имеют грибковую этиологию. Основными возбудителями являются грибы C.albicans, A.niger и А.fumigatus – ими обусловлено 75-80% всех микотических поражений этой области. 70-90% всех пациентов с грибковыми патологиями носа и придаточных пазух страдают сопутствующими иммунодефицитными состояниями, зачастую – СПИД. Показатель смертности колеблется в широких пределах и составляет от 10 до 80% в зависимости от этиологического варианта заболевания.

Причины микозов носа и околоносовых пазух
В подавляющем большинстве случаев микотическое поражение возникает на фоне снижения местного или системного иммунитета либо непосредственного поражения слизистых оболочек. Только некоторые виды грибов способны вызывать развитие заболевания при нормальной резистентности организма. Возникновение микоза может быть обусловлено:
- Иммунными нарушениями. Это могут быть как врожденные патологии (синдромы Ди-Джорджи и Вискотта-Олдрича, дефицит синтеза лимфокинов и другие), так и приобретенные состояния (ВИЧ-инфекция, раковые опухоли, онкогематологические заболевания, авитаминозы, алиментарное истощение).
- Местным повреждением слизистых оболочек. Прямое повреждающее воздействие на слизистые оболочки отмечается при паровых, термических и химических ожогах, травматических повреждениях челюстно-лицевой области и хирургических манипуляциях в этой зоне.
- Эндокринными заболеваниями. Возникновению микозов способствует сахарный диабет, синдром Кушинга, гипокортизолизм, гипотиреоз и гипопаратиреоз, чрезмерный синтез половых стероидов и полиэндокринопатии.
- Медикаментозным влиянием. Среди фармакологических средств развитие грибкового поражения околоносовых пазух и носовой полости вызывают антибиотики, кортикостероиды, иммунодепрессанты, цитостатики, оральные контрацептивны. Более чем у половины больных, прошедших курс химиотерапии, в дальнейшем диагностируются микозы.
Грибковые патологии слизистых оболочек носа и околоносовых синусов вызывают различные виды грибов. Наиболее распространенными вариантами болезни являются:
- Кандидоз. В роли возбудителя выступают грибы рода Candida, зачастую – C.albicans, которая встречается повсеместно. Основной способ проникновения к слизистым пазух и носа – контактный, через руки пациента.
- Аспергиллез. Вызывается тремя представителями рода Aspergillus: А.fumigatus, A.flavus и A.niger. Они в большом количестве содержатся в гниющем зерне, овощах и фруктах. В полость носа попадают при вдохе воздуха, содержащего споры.
- Мукоромикоз или мукороз. Эту разновидность микоза вызывают грибы видов Rhizopus, Mucor и Absidia. Патология часто развивается на фоне сахарного диабета. Механизм и основные источники схожи с аспергиллами.
- Риноспоридиоз. Эндемическое заболевание для Пакистана и Индии. Основной возбудитель – Rhinosporidium seeberi – попадает в организм человека вместе с воздухом или водой, инфицированной коровами, лошадьми и другими животными.
- Гистоплазмоз. Вариант микоза, который возникает при заражении Histoplasma capsulatum. Встречается на прилегающей к рекам Миссисипи и Огайо территориях. Механизм заражения – вдыхание спор гриба.
- Бластомикоз. Возбудитель – Blastomyces dermatitidis. Патология эндемична для африканского континента и Южной Америки. Грибы проникают через легкие, откуда с током крови распространяются по организму.
Патогенез
В основе заболевания лежит повышение восприимчивости слизистых оболочек к воздействию грибов, что обусловлено иммунодефицитом или нарушением целостности тканей. При нормальной работе иммунной системы и целостности слизистых микозы, обусловленные условно-патогенными видами грибов, не возникают. Однако это не касается заболеваний, вызываемых особо патогенными возбудителями гистоплазмоза, бластомикоза. В целом развитие микоза проходит в несколько стадий: адгезия, колонизация, инвазия, генерализация.
На первом этапе частицы гриба или его споры прикрепляются к поверхности слизистой. Возможен аэрогенный, гематогенный, травматический и другие пути проникновения возбудителя. Стадия колонизации проявляется активным размножением возбудителя и выделением продуктов его жизнедеятельности, что вызывает местные воспалительные изменения и первые клинические симптомы. У больных со склонностью к атопии развиваются местные аллергические реакции: отек и эозинофильная инфильтрация слизистых, выход большого объема жидкости за пределы сосудистого русла. Инвазивный рост – это прорастание гриба в подлежащие ткани с деструкцией костных структур. Генерализация характеризуется проникновением частей гриба, спор и токсинов системный кровоток с последующим образованием метастатических очагов инфекции.
Классификация
На основе морфологических изменений, которые возникают в тканях при микозе носа и околоносовых пазух, выделяют две основные формы заболевания:
1. Инвазивные. К ним относятся аспергиллез и мукороз, которые проявляются выраженной деструкцией подслизистого шара тканей, костей лицевого черепа. По динамике развития их разделяют на два варианта:
2. Неивазивные. Обычно вызываются условно-патогенными типами грибов, в основном – кандидами. До проникновения инфекции в сосудистое русло изменения ограничены слизистым шаром. Разделяются на следующие клинические варианты:
- Аллергический или эозинофильный. Ассоциирован с бронхиальной астмой, клиническая картина имитирует полипозный риносинусит.
- Мицетома или грибковый шар. Возникает в результате попадания инородного в полость синуса, чаще всего – пломбировочного материала во время стоматологических манипуляций. Наиболее распространенная форма микоза на территории СНГ.
Симптомы микозов носа и околоносовых пазух
Симптомы во многом определяются видом гриба и клинической формой болезни. Первые проявления микотического поражения неспецифичны. Зачастую это зуд, сухость или жжение в полости носа либо околоносовых пазухах, которые могут сохраняться от нескольких часов до 1-2 дней. При инвазивных микозах они быстро дополняются интоксикационным синдромом различной степени выраженности: лихорадкой, ознобом, повышением температуры тела до 38,0-40,0 °C, общей слабостью, недомоганием, головной болью.
Осложнения
Возможные осложнения зависят от вида грибов, характера сопутствующих патологий, своевременности и адекватности оказанной медицинской помощи. Инвазивные формы, особенно острые, быстро осложняются расплавлением костных тканей и распространением инфекционного процесса в полость черепа, приводя к абсцессам головного мозга, тромбозу кавернозного синуса и т. д. Неивазивные варианты микотического поражения провоцируют подобные изменения только при длительном течении и тяжелых сопутствующих нарушениях. Проникновение грибов в системный кровоток, которое встречается при обеих формах, становится причиной развития сепсиса и образования очагов инфекции в отдаленных органах и тканях.
Диагностика
Диагностика грибкового поражения придаточных пазух и полости носа осуществляется путем сопоставления анамнестических сведений, результатов физикального, лабораторного и инструментального обследования. Важную роль играет анамнез пациента, в котором отоларинголог должен обратить внимание на перенесенные травмы, присутствие онкологических заболеваний, выраженного снижения иммунитета, предшествующего бесконтрольного приема антибиотиков или иммуносупрессивных препаратов. Полная диагностическая программа включает в себя:
- Физикальный осмотр. При инвазивных формах микоза пальпация и перкуссия верхней челюсти болезненна, кожные покровы в области проекции пазухи несколько отечны и гиперемированы.
- Передняя риноскопия. При визуальном осмотре носовых ходов наблюдается выраженная отечность и гиперемия слизистых оболочек, наличие белого, серого или серо-желтого налета, выделение патологических масс. При риноспоридиозе также присутствуют грануляционные и полипозные кровоточащие очаги.
- Общий анализ крови. Отражает наличие воспалительного процесса в организме: лейкоцитоз, повышенное количество сегментоядерных нейтрофилов, увеличение СОЭ. При аллергическом варианте повышается уровень эозинофилов.
- Бактериальный посев и микроскопия. В качестве материала для исследования используются патологические выделения из носа и синусов. Их осмотр под микроскопом дает возможность уточнить вид грибов по их специфическим признакам (например – наличию псевдомицелия или перегородочных гифов), а результаты посева – определить чувствительность к препаратам.
- Пункция синусов. Выполняется для оценки характера патологических масс в полости придаточных синусов. Содержимое пазух обычно желатинообразное или творожистое, зелено-черного или бурого цвета.
- Лучевая диагностика. Используется рентгенография околоносовых пазух или КТ. Большинство неивазивных микозов проявляется утолщением слизистой оболочки и заполнением синусов патологическими массами без выраженной деструкции костной ткани. Инвазивные формы характеризуются разрушением костной ткани, при использовании контраста выявляется тромбоз региональных сосудов.
Лечение микозов носа и околоносовых пазух
Терапевтическая программа зависит от фазы и тяжести течения заболевания, сопутствующих патологий и сформировавшихся осложнений. На ранних этапах достаточно консервативной терапии в сочетании с коррекцией иммунодефицита. Тяжелые случаи требуют госпитализации стационар с дальнейшим хирургическим и медикаментозным лечением.
- Оперативное лечение. Суть хирургического вмешательства – санация околоносовых пазух, удаление пораженных слизистых оболочек, восстановление проходимости носовых ходов и входных отверстий синусов. Техника операции (гайморотомия, полисинусотомия) зависит от локализации и объема пораженных тканей.
- Медикаментозная терапия. Фармакотерапия при микозах состоит из специфических и неспецифических средств. К первым относятся антимикотические препараты местного и системного действия. Чаще всего используется флуконазол, клотримазол, тербинафин. Выбор конкретного средства зависит от результатов бактериального посева. Неспецифические мероприятия включают промывание антисептическими растворами, дезинтоксикационную терапию, введение иммуномодуляторов и кортикостероидов. С целью профилактики бактериальных осложнений назначаются антибиотики широкого спектра действия.
Прогноз и профилактика
Прогноз зависит от формы болезни. Острое инвазивное грибковое поражение характеризуется быстрым развитием опасных осложнений и высокой летальностью – 65-85%. Для хронического микоза прогноз благоприятный, однако рецидивы возникают более чем у 80% больных. Мицетома в 90-100% случаев заканчивается полным выздоровлением. Даже при адекватном лечении аллергического грибкового синусита рецидивирование отмечается более чем у 50% пациентов. Профилактика этой группы заболеваний основывается на коррекции иммунопатологических состояний, предотвращении травматических повреждений, соблюдении дозировки и схемы употребления ранее назначенных препаратов.
Полипозный риносинусит – это хроническое воспалительное заболевание слизистой оболочки носа и параназальных синусов, сопровождающееся образованием полипов. Клинически проявляется затруднением носового дыхания, потерей обоняния, скудными густыми выделениями из назальной полости, изменением голоса. Иногда возникают головные боли. Для диагностики информативны данные физикального обследования, эндоскопии, риноскопии, МРТ, КТ околоносовых пазух черепа, риноманометрии. Лечение риносинусита комплексное: оно включает оперативное удаление полипов и консервативную терапию.
МКБ-10

Общие сведения
Полипозный риносинусит (полипозная дегенерация синуса) – гипертрофические изменения внутренней эпителиальной выстилки придаточных пазух и полости носа, сопровождающиеся рецидивирующим возникновением полипозных образований. По данным всемирной статистики, проблема широко распространена среди жителей северной Европы (Финляндия, Дания, Исландия) и составляет до 5% от всех отоларингологических патологий. В России риносинусит выявляется в 5 случаях на 10000 населения. Средний возраст дебюта заболевания составляет 42-44 года, мужчины подвержены полипозному риносинуситу в 2-3 раза чаще женщин.

Причины
Полипозный риносинусит является полиэтиологическим заболеванием. Согласно мультифакторной теории развития полипозной дегенерации, считается, что в её формировании задействованы индивидуальные врождённые особенности организма (атопическая конституция, аномалии околоносовых синусов) и различные внешние факторы (персистирующая инфекция дыхательных путей, травмы лицевой области). К причинам, вызывающим развитие полипозного синусита, относят:
- Хронический воспалительный процесс. Его возникновению способствуют различные микроорганизмы: бактерии, вирусы и грибки. Токсины золотистого стафилококка и вирусов, мицелий грибков, попадающие в верхние дыхательный пути, поддерживают вялотекущий воспалительный процесс в слизистой, на фоне которого происходит постепенное разрастание полипов и развивается риносинусит.
- Аллергический фон. У пациентов с атопической конституцией, склонностью к развитию аллергических реакций и бронхиальной астмы нередко наблюдается эозинофильное воспаление слизистых верхних дыхательных путей. IgE-зависимая реакция организма на аллерген создаёт условия для повреждения внутренней выстилки и способствует развитию полипозной гипертрофии эпителия.
- Генетическая предрасположенность. Доказано, что имеется прямая связь между полипозной дегенерацией синусов и генетически обусловленными заболеваниями. К ним относят муковисцидоз, синдром Картагенера. При муковисцидозе происходит выделение густого секрета железами дыхательных путей, в результате затрудняется отток содержимого, создаются условия, стимулирующие полипозный процесс. Синдром Картагенера сопровождается нарушением мукоцилиарного клиренса.
- Аномалии развития и травмы.Искривлённая носовая перегородка, недоразвитие крючковидного отростка, сужение назальных раковин нарушают циркуляцию воздушной струи в верхних дыхательных путях. Изменения аэродинамики способствуют постоянному раздражению одних и тех же участков мягких тканей. Повреждающее воздействие струи воздуха может привести к морфологической перестройке слизистой оболочки.
Патогенез
Ответной реакцией на действие этиологического фактора служит формирование хронического воспаления внутренней оболочки параназальных синусов. Инфильтрация эпителиальной соединительной ткани клеточными элементами (нейтрофилами, лимфоцитами, эозинофилами) приводит к её гипертрофическим изменениям, сопровождающимся отёком и образованием множественных полипов. Единичные полипы чаще формируются при создании определённых условий в назальных ходах или пазухах (наличие кист, дополнительного соустья между синусами). Полипозные образования постепенно увеличиваются в размерах, нарушая прохождение воздуха по дыхательным путям.
При гистологическом исследовании полипа выявляется повреждённый, гиперплазированный эпителий. Он располагается на утолщённой, деформированной базальной мембране. Строма полипа отёчная и рыхлая, инфильтрирована фибробластами, эозинофилами или нейтрофильными клетками. Полипозное образование содержит железы и сосуды, но почти полностью лишено нервных окончаний. В межклеточном веществе обнаруживаются скопления эритроцитов – участки мелких кровоизлияний.
Классификация
Полипозный риносинусит принято классифицировать по гистологическому строению полипов и локализации гиперпластического процесса. Такой подход позволяет определить необходимый объём терапии. В зависимости от морфологических особенностей строения выделяют четыре типа полипозных образований:
- Аллергический или отёчный полип. Характерна гиперплазия бокаловидных клеток, утолщение и отёчность базальной мембраны. Среди клеточного состава преобладают эозинофилы. Такие полипы встречаются в 80-90% случаев.
- Воспалительно-фиброзный полип. Типична картина хронического вялотекущего воспалительного процесса, склеротических изменений ткани. Происходит стойкое замещение поверхностного эпителия на плоскоклеточный. Среди клеток преобладают нейтрофилы.
- Железистый полип. Характеризуется разрастанием желёз серозно-слизистого типа, деформацией базальной мембраны, отёчностью стромы. Встречается крайне редко.
- Атипический полип. При гистологии обнаруживаются атипичные клетки, что требует проведения дифференциальной диагностики со злокачественной опухолью. Этот тип полипов обязательно подлежит удалению.
Полипозный риносинусит может поражать как определённые участки слизистой, так и всю оболочку носа и околоносовых пазух. В первом случае чаще выявляют единичные образования, а во втором обнаруживают множественные полипы. В связи с этим принято выделять следующие формы полипозного риносинусита:
- Диффузная. Характеризуется преимущественно формированием множественных мелких и средних полипозных образований на слизистой, поражением носовой полости, а также всех околоносовых пазух.
- Локальная. Полипы имеют крупные или средние размеры, чаще локализуются в одной из пазух (решётчатой, клиновидной, гайморовой, лобной).
Симптомы полипозного риносинусита
Заболевание прогрессирует в течение нескольких десятков лет. Пациенты обращают внимание на ощущение постоянной заложенности носа. Оно усиливается в утреннее или вечернее время, не проходит после применения сосудосуживающих капель. Наряду с этим риносинусит сопровождается периодическим возникновением необильных слизистых или слизисто-гнойных выделений. Длительно существующий полипозный процесс может вызывать деформацию носа.
Из-за разрастания новообразований при полипозном риносинусите нарушается резонаторная функция полости носа. Это приводит к изменению тембра голоса, произношения звуков: развивается закрытая ринолалия. Голос приобретает гнусавый характер, искажаются некоторые гласные звуки. Параллельно с этим значительно снижается обоняние, пациент перестаёт чувствовать даже резкие запахи.
Объёмные или множественные полипозные образования могут препятствовать циркуляции воздуха по носовым ходам. Их наличие способствует частичной утрате носового дыхания: пациенты вынуждены дышать ртом, в результате наблюдается сухость слизистой оболочки рта. Другим симптомом патологии является головная боль диффузного характера без чёткой локализации, которая усиливается при интенсивных физических нагрузках.
Осложнения
При несвоевременно начатой терапии полипозный риносинусит прогрессирует, что приводит к формированию аносмии. В случае изъязвления полипа или его случайного повреждения существует вероятность развития носового кровотечения и аспирации крови. Подобные образования склонны к малигнизации (преимущественно у лиц пожилого возраста): полипозный риносинусит может перерождаться в злокачественную опухоль носа или параназальных синусов. Другим опасным осложнением является возникновение ночного апноэ – спонтанной остановки дыхания во время сна.
Диагностика
Диагноз риносинусита выставляется на основании анализа жалоб больного, данных физикального обследования врача-отоларинголога, результатов комплекса лабораторных, инструментальных исследований. При опросе пациента уточняется время появления первых симптомов, динамика их развития. Для подтверждения диагноза используются:
- Физикальное обследование. При осмотре пациент дышит преимущественно через рот, его голос имеет гнусавый оттенок. При наличии массивных полипозных образований наблюдается искривление перегородки, полипы выбухают в просвет назальной полости. Пальпаторно может выявляться незначительное увеличение заушных, подчелюстных, передних шейных лимфатических узлов.
- Риноскопия и эндоскопия. При риноскопии и эндоскопическом исследовании носа обнаруживаются полиповидные выросты серого или серо-белого цвета, имеющие блестящую, гладкую поверхность, широкую ножку, не спаянные с окружающими тканями. Полипы безболезненны при надавливании, имеют мягко-эластическую консистенцию, не кровоточат.
- Томографические исследования. Для оценки характера разрастания полипов применяют КТ или МРТ околоносовых пазух. С их помощью также можно выявить анатомические дефекты (искривление перегородки, кисты в синусах, сужение и деформацию носовых ходов).
- Исследование функции носового дыхания. С этой целью используют риноманометрию, ринопиклфлоуметрию. Риноманометрия позволяет определить проходимость носовых ходов: при развитии полипозной дегенерации она нарушена, также повышено давление в назальной полости. При проведении ринопикфлоуметрии выявляется снижение пиковой скорости выдоха и уменьшение дыхательного объёма.

Лечение полипозного риносинусита
Консервативная терапия
Терапия заболевания осуществляется в отделении отоларингологии. В настоящее время используется комплексный поход к лечению: сочетание консервативных методик и операции. Пациенту необходимо избегать физических нагрузок и переохлаждений, контакта с инфекцией и аллергенами, соблюдать палатный режим. В лечении патологии используется:
- Антибактериальная терапия. Для эрадикации возбудителя воспалительного процесса назначают антибиотики широкого спектра (защищённые пенициллины, цефалоспорины второго и третьего поколения, бета-лактамные антибиотики) на срок не более 10-14 дней. В качестве препаратов второй линии выступают макролиды, фторхинолоны, аминогликозиды.
- Местная терапия. Для уменьшения эозинофильной инфильтрации тканей и снижения сосудистой проницаемости проводятся эндоназальные инстилляции препаратов глюкокортикостероидов, промывание назальных ходов антисептическими растворами. Сосудосуживающие средства способствуют спазмированию сосудов слизистой оболочки, устраняют заложенность.
- Физиотерапия. Для предотвращения прогрессирования полипозного синусита широко используются ингаляции с кортикостероидами, ультрафиолетовое облучение. В качестве дополнительных методов применяют индуктотермию, электрофорез с лекарственными средствами, ультразвуковую и лазерную терапию.
Хирургическое лечение
При объёмных полипозных образованиях, затрудняющих дыхание, или множественных поражениях слизистой необходимо хирургическое вмешательство. На сегодняшний день используют преимущественно эндоскопические методики удаления полипов, традиционные оперативные доступы отошли на второй план. Такое лечение является наиболее щадящим по отношению к анатомическим образованиям носа и синусов.
- Гемисинусотомия (пансинусотомия). Используется при обширном поражении нескольких или всех синусов. При операции производится вскрытие пораженных параназальных пазух, иссекаются изменённые ткани. Это позволяет удалить большую часть полипозных новообразований, сформировать соустья для оптимальной циркуляции воздуха и оттока патологического секрета.
- Удаление полипов назальной полости.Полипотомию носа (открытую, эндоскопическую, в т. ч. с использованием лазера) применяют при наличии крупных единичных образований, которые располагаются только в полости носа. Весомым преимуществом является минимальное повреждение окружающих тканей, сохранение слизистой и ее функций.
Прогноз и профилактика
При своевременно начатом лечении полипозной дегенерации и удалении полипозных образований восстанавливается носовое дыхание, возвращается обоняние. Если же больной отказывается от госпитализации и хирургического лечения, существует риск развития серьёзных осложнений, снижающих качество жизни. Профилактика возникновения риносинусита включает в себя своевременное устранение различных деформаций носа, предотвращение травм лица. С целью предупреждения вирусных, грибковых, бактериальных инфекций дыхательных путей необходимо укреплять иммунитет с помощью вакцинации, здорового образа жизни, правильного питания.
1. Полипозный риносинусит: взгляд на патогенез и современные технологии лечения/ Шахов А.В., Ларин Р.А., Рылкин Ю.А.// Ремедиум Приволжье. – 2014 - №4 (124).
3. Галигберов А. А. Некоторые морфологические особенности полипозных и полипозно-кистозных изменений слизистой оболочки носа и околоносовых пазух // Бюллетень физиологии и патологии дыхания. - 2008 - №28.
Читайте также:

