Медицина катастроф химическое отравление
Обновлено: 24.04.2024
НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ОТРАВЛЕНИЯХ
Отравление или интоксикация возникает в результате попадания и воздействия яда на организм человека. Яд - вещество, которое в определенном количестве при попадании в организм нарушает нормальный обмен веществ и вызывает функциональные или анатомические изменения различных органов и систем.
Причины отравления: разнообразные химические вещества, применяемые на производстве и в быту, лекарственные препараты, принятые в токсических дозах, недоброкачественные пищевые продукты, ядовитые растения, заболевания вызываемые укусами некоторых животных, насекомых и т.д.
Отравления могут быть профессиональными, т.е. связанными с производством; бытовыми (случайными), зависящими от неосторожного хранения или обращение с химическими веществами, применяемыми в быту, лекарствами, а также применяемыми с целью самоубийства (суицида). Различают острые отравления, возникающие при однократном попадании в организм ядовитого вещества и хронические, обусловленное систематическим воздействием на организм малых доз токсического вещества в течение длительного времени.
Скорость всасывания различных ядов неодинакова. Чем скорее всасывается ядовитое вещество, тем быстрее нарастает его концентрация в организме. Большинство лекарственных препаратов всасывается быстро и в течение 30-60 мин в крови создается их максимальная концентрация. При попадании в организм яд оказывает местное, рефлекторное и общее действие. Местные расстройства - ожоги, раздражение, гиперемия, отек, повреждение слизистой стенки органов (желудка, иногда до некроза и язв, пищевода, кишечника, конъюнктивы глаз, слизистой дыхательных путей). Рефлекторные расстройства приводят к рвоте, бронхоспазму и другим проявлениям. Общее действие связано с распространением яда током крови по организму, распределяясь неравномерно и органах и тканях.
Большинство отравляющих веществ вызывает в организме кислородную недостаточность (гипоксию), что при тяжелых отравлениях может вызывать угнетение дыхания, сосудодвигательного центра продолговатого мозга и другие последствия.ь Ядовитые вещества выделяются в неизмененном виде и в виде продуктов их превращения в организме через почки, легкие, желудочно-кишечный тракт, молочные, сальные, потовые железы, слизистые оболочки, кожу. Скорость выделения ядов из организма может быть быстрой (снотворные) и длительной (радиоактивные вещества). Мелкие молекулы яда выделяются почками, крупные же прежде чем выделиться должны пройти биотрасформацию в печени, превратиться в средние, а затем в мелкие. Поэтому при отравлениях нередко наблюдается поражение печени и почек, известное под названием гепато-ренального синдрома, или токсической гепато- и нефропатии.
Ведущей причиной отравлений является прием лекарственных препаратов (45-60%), 16-25% - алкоголь и 14-20% - прижигающие жидкости. За последние годы резко возросло количество отравлений наркотиками преимущественно за счет суррогатов опиатов. 60-70% всех отравлений являются следствием суицидальных попыток, 16-20% - случайные, чаще в состоянии алкогольного опьянения. Определенную роль в характере отравления играет состояние реактивности организма.
Таким образом отравлением можно считать острое заболевание, возникшее в результате попадания внутрь организма ядовитых веществ и нарушения вследствие этого функций органов и тканей. В зависимости от основного патологического эффекта выделяют раздражающие, удушающие, снотворные и вызывающие судороги вещества. В начале проявляется непосредственное действие токсического вещества (на желудок, мозг, сердце и т.д.), называемое экзотоксикозом. В это время необходимо использование средств, непосредственно влияющих на яд с целью выведения его из организма, нейтрализации и разрушения. В дальнейшем развиваются повреждения органов, что приводит к нарушению гомеостаза (динамического равновесия внутренней среды организма) в результате печеночной и почечной недостаточности, называемое эндотоксикозом.
Оказание неотложной помощи:
- быстрейшее выведение яда из организма (активная детоксикация);
- срочное обезвреживание яда с помощью противоядий (антидотов), т.е. средств, которые применяются для связывания, обезвреживания ядов и последующего их выведения из организма;
- симптоматическая терапия, направленная на поддержание и защиту жизненно важных функций организма, избирательно поражаемых данным токсическим веществом.
Для диагностики острого отравления необходимо определить вид химического вещества, вызвавшего заболевание по анамнезу, клиническим проявлениям, лабораторным исследованиям химико-токсического анализа крови, выделений, содержимого желудка, рвотных масс и т.д. Если больной находится в коматозном состоянии диагностику проводят с учетом клинических симптомов. После быстрого получения анамнестических сведений и осмотра места происшествия оценивают клиническую картину, уточняют путь поступление токсического вещества (желудочно-кишечный тракт, кожа, дыхательные пути, парентеральный).
Клинические проявления при отравлениях разнообразны. Некоторые специфические симптомы развиваются быстро: гиперсаливация, бронхорея, узкие зрачки при отравлении антихолинэстеразными веществами (амиридин, холина альфосцерат), широкие зрачки, сухость слизистых оболочек при отравлении холиномиметиками (атропин); снотворный эффект барбитуратов, психоседативных средств и т.д. Иногда в распознавании яда может помочь специфический запах из флакона, или изо рта, или рвотных масс. Если не удается установить причину и поставить токсикологический диагноз, то можно ограничиться диагнозом - отравление неизвестным (недифференцированным) ядом, незамедлительно начать терапию по выведению яда из организма и госпитализировать пострадавшего.
Методы активной детоксикации
При ошибочном введении токсических доз лекарств подкожно или внутримышечно необходимо местно применять холод в течение 6-8 часов. В место инъекции ввести 5 мл 0,5% раствора новокаина и 0,3 мл 0,1% раствора адреналина. В некоторых случаях (но не позднее 30 мин после инъекции) делают крестообразный разрез в месте инъекции и накладывают повязку с гипертоническим раствором.
4. Замедление всасывания токсического вещества, попавшего под кожу (укусы ядовитых животных, инъекции), так как удаление его нереально. Поэтому применяют холод, обкалывание новокаином с адреналином.
5. Форсированный диурез - это метод выведения из организма преимущественно водорастворимых ядов, не связанных с белками путем стимуляции диуреза. Перед проведением форсированного диуреза необходимо ликвидировать возможную гиповолемию, основным признаком которой является артериальная гипотония. Для этого вводят внутривенно 400-800 мл полиглюкина. Если признаков гиповолемии нет, то в организм быстро внутривенно вводят 1,5-2 л жидкости в виде изотонического раствора хлорида натрия и 5% раствора глюкозы, 4% раствора соды, гемодеза, реополиглюкина. Затем в конце введения указанных растворов (всех или некоторых из них) внутривенно струйно вводят 100-150 мг лазикса или фуросемида. Для усиления диуреза дополнительно можно ввести 10 мл 2,4% раствора эуфиллина внутривенно и 2-3 мл витамина В 6 внутримышечно. Хороший эффект также дают осмотические диуретики: 16% раствор маннитола в суточной дозе 90-120 г сухого вещества; при нормальной функции почек - 50-100 мл 30% раствора мочевины; 1,5 г/кг массы тела 3,66% раствора трисомина, являющегося не только диуретиком, но и буферным раствором, ощелачивающем плазму. В процессе проведения форсированного диуреза необходимо следить за ежечасным диурезом лучше с помощью посотянного катетера и цветом мочи (красная моча свидетельствует о гемолизе эритроцитов), показателями электролитов. Потеря ионов К + и Na + восполняется внутривенным вливанием 1-1,5 л раствора Рингера, 1 л ионостабилизирующего раствора. При диурезе около 10 л показано введение 10 мл 10% раствора хлорида или глюконата кальция.
Форсированный диурез не показан при выраженной сердечной недостаточности, при нарушении функций почек с олигурией и анурией. Быстрое введение жидкостей при скрытой сердечной недостаточности может привести к перегрузке большого и малого круга кровообращения (синдрому "влажных легких", повышению центрального венозного давления - ЦВД).
/b>Осмотический диурез - метод стимуляции обильного диуреза при повышенной концентрации в крови солей калия, глюкозы и других токсических веществ и выведения с мочой значительного их количества. Метод эффективен при отравлении барбитуратами, салицилатами. В качестве осмотического агента используется 40% раствор глюкозы с инсулином. Для ощелачивания крови с успехом используется раствор, вводимый внутривенно, следующего состава: раствор хлорида натрия 0,9% - 1000 мл, глюкоза - 10 г, гидрокарбонат натрия - 6 г, хлорид калия - 4,5 г.
Антидоты (противоядия) - вещества, способные уменьшать токсичность яда путем физического или химического воздействия на него или конкуренцией с ним при действии на ферменты и рецепторы. В зависимости от механизма действия выделяют несколько групп антидотов.
- Сорбенты - антидоты, действие которых основано на физических процессах (активированный уголь, вазелиновое масло, полифепан).
- Антидоты, обезвреживающие яд путем химического взаимодействия с ним (перманганат калия, гипохлорид натрия), что приводит к образованию менее токсичных веществ.
- Противоядия, конкурирующие с ядом в действии на ферменты, рецепторы или образующие в организме соединения, обладающие высоким сродством к яду (реактиваторы холинэстеразы, налоксон, нарканти), комплексообразователи (унитиол, трилон Б, тетацин-кальций, пентацин), метгемоглобинобразователи (амилнитрит, натрия нитрит, метиленовый синий), последние применяются при отравлении синильной кислотой и цианидами.
К этой группе относят и функциональные антагонисты (атропин-прозерин). - Иммунологические противоядия, применяемые при отравлении животными и растительными ядами (противозмеиная, противоботулиническая, антидигоксиновая и др. сыворотки).
Замедление всасывания ядов из желудочно-кишечного тракта достигается применением сорбентов, обволакивающих и связывающих средств.
Активированный уголь является универсальные антидотом. Он сорбирует яды и препятствует их всасыванию благодаря высокой поверхностной активности. Применяют в дозе 0,2-0,5 г/кг массы тела измельченным в водной взвеси.
Белая глина применяется до 100 г на прием.
Взбитый яичный белок, белковая вода 3-х яичных белков на 1 л воды, яичное молоко (4 сырых яйца взбитых в 0,5 молока), растительные слизи, желе. Обволакивавшие средства образуют нерастворимые альбуминаты с солями тяжелых металлов.
Унитиол содержит две сульгидрильные группы, вступает в реакцию с тиоловыми ядами, образуя нетоксичные, растворимые в воде вещества, которые выводятся с мочой. Он является антигипероксидантом, уменьшает переписное окисление липидов при острых отравлениях. Обладает антиаритмическим действием, особенно на фоне интоксикаций.
Применяют унитиол при острых и хронических отравлениях соединениями мышьяка (осарсол, новарсенол, мышьяковистый ангидрид), ртути, хлора, висмута. Эффективен при отравлении сердечными гликозидами, при алкогольной интоксикации и токсических гепатитах.
Вводят унитиол внутривенно и внутримышечно по 5 мл 5% раствора из расчета 1 мл на 10 кг массы тела (3-4 раза в сутки в течение 3-4 дней).
Натрия тиссульфат (натрия гипосульфит) оказывает антитоксическое, противовоспалительное и денсенсибилизирующее действие. Применяется при отравлении препаратами мышьяка, ртути, солями йода, брома, а также синильной кислотой и цианидами.
Налорфин (анторфин, анаркон, нарконти, налоксон) по химическому строению близок к морфину. Его эффективность при отравлении наркотиками связана с тем, что он является их конкурентным антагонистом и связывается в организме с теми же рецепторами, препятствуя взаимодействию их с наркотиками.
Налорфин применяется при угнетении дыхания и сердечной деятельности, вызванных наркотиками. Внутривенное введение более эффективно. Общая доза взрослому не должна превышать 8 мл 0,5% раствора (0,04 г). Большие дозы могут вызвать тошноту, головную боль, сонливость. У наркоманов введение налорфина может вызвать явления абстиненции.
Выпускают налорфин в виде 0,5% раствора в ампулах по 1 мл (для взрослых) и 0,05% раствора в ампулах по 0,5 мл для новорожденных).
Симптоматическая терапия направлена на купирование отдельных симптомов, возникающих при отравлении.
Отравление алкоголем и его суррогатами
Алкоголь (этиловый спирт) является наркотическим ядом. Выделяют опьянение, отравление и алкогольную интоксикацию. При алкогольном опьянении сознание сохранено, при отравлении - коматозное состояние, при алкогольной интоксикации в крови больного алкоголя нет. Интоксикация обусловлена продуктами его метаболизма - ацетальдегидом. Всасываясь в желудке (20-30%) и кишечнике (70-80%) алкоголь поступает в печень, где обрабатывается ферментом - алкогольдегидрогеназой сначала до ацетальдегида, затем уксусной кислоты и конечных продуктов - воды и углекислого газа. В норме в крови концентрация алкоголя составляет 0,1-0,2 г/л, при повышении ее до 1-3 г/л наступает опьянение разной степени тяжести. Концентрация в крови алкоголя до 4-7 г/л вызывает тяжелое отравление (кому), а еще более высокая концентрация приводит к летальному исходу
90% алкоголя окисляется, около 10% выделяется в неизмененном виде через органы дыхания и почки. Максимальная его концентрация в крови наблюдается через 1-2 часа с момента приема. Пища в желудке затрудняет всасывание алкоголя. Через 12 часов после приема алкоголя наличие его в крови не определяется. После приема многократно больших доз алкоголя запас разрушающей его алкогольдегидрогеназы истощается, алкоголь начинает расщепляться каталазой до ацетальдегида, токсичность которого в 20-30 раз выше этилового спирта. Ацетальдегид циркулирует в крови в течение нескольких дней и является причиной алкогольной интоксикации. Переносимость организмом алкоголя индивидуальна, во многом определяется наличием в организме расщепляющего его фермента алкогольдегидрогеназы. Условно-летальной дозой алкоголя принята 300 мл 96 ° спирта принятого натощак в течение 1 часа, но для хронических алкоголиков она может быть намного больше.
Алкоголь легко проходит через гематоэнцефалический барьер и концентрируется в нервной клетке. После кратковременного возбуждения наступает угнетение нервной клетки. Наиболее чувствительной к алкоголю является кора головного мозга. Торможение коры приводит к растормаживанию подкорки, двигательному возбуждению. Угнетение подкорковой области, ствола и продолговатого мозга приводит к нарушению регуляции внутренних органов и прежде всего дыхания и кровообращения. Высокие концентрации алкоголя вызывают метаболическую, гипоксическую кому. Особенно чувствительны к алкоголю дети и подростки.
Вначале действие алкоголя на организм проявляется учащением пульса, расширением сосудов, углублением дыхания, психомоторным возбуждением, т.е. признаками опьянения. В более тяжелых случаях возникает рвота; возбуждение сменяется алкогольным наркозом в различных его стадиях (сонливость, расстройство координации движений, потеря сознания и кома). Частое употребление алкоголя способствует развитию миокардиодисторофии, миокардиодистрофическому кардиосклерозу и нарушению сердечного ритма чаще по типу экстрасистолии и мерцательной аритмии, артериальной гипертонии, острой сердечной недостаточности и даже летальному исходу.
По степени тяжести в настоящее время выделяют поверхностную кому, глубокую и запредельную (осложненную и неосложненную). При развитии комы - кожа холодная, липкая, температура тела снижена, выделяется пена изо рта, рвота. Отмечается покраснение кожи и конъюнктив. Поверхностная кома - сознание отсутствует, но сохранены реакции на болевые раздражители. Зрачки обычной величины, реакция на свет сохранена, тонус скелетной мускулатуры, глотки, глоточный рефлекс сохранены. Функции дыхания и кровообращения не нарушены. Глубокая кома - больной бледен, реакция на болевые раздражения отсутствует, мышечный тонус и рефлексы снижены, появляется патологические рефлексы. Нарушаются функции дыхания и кровообращения, развивается токсикогенный коллапс, токсический гепатит, панкреатит, ухудшается функция почек, может развиться преходящий амовроз (слепота).
Доврачебная помощь при химической катастрофе
а) "Горячая" зона. В "горячую" зону допускают только обученных и адекватно экипированных спасателей. Если подходящее снаряжение недоступно или спасатели не умеют им пользоваться, надо вызвать на помощь местную или региональную группу по работе с опасными материалами или другое адекватно снаряженное отделение быстрого реагирования.
б) Защита спасателей. Когда химикат не идентифицирован, нужно исходить из худшего предположения о его токсичности. При выборе защитного снаряжения спасателей учитывается возможность как местных (раздражение, ожоги), так и системных (поражение внутренних органов, канцерогенность) эффектов.
в) Защита органов дыхания. Во всех ситуациях, предполагающих экспозицию к потенциально опасным уровням газов, необходимо использовать автономный дыхательный аппарат под давлением (изолирующий противогаз).
г) Уровни защиты. Экипировка уровня А используется, когда необходима максимальная защита дыхательной системы, кожи, глаз и слизистых оболочек. Она состоит из полностью изолирующего, стойкого к химикатам комбинезона и автономного дыхательного аппарата (АДА).
Уровень В означает максимальную защиту органов дыхания, но меньшую опасность для кожи и глаз. Стойкая к химикатам одежда должна защищать от брызг веществ (комбинезон с длинными рукавами, куртка, АДА).
Уровень защиты С выбирается, когда присутствующий в воздухе загрязнитель известен, его концентрация измерена, можно использовать фильтрующий противогаз, но экспозиция кожи и глаз маловероятна. Снаряжение состоит из фильтрующего противогаза с коробкой и стойкой к химикатам одежды. Защита кожи соответствует уровню В, а у органов дыхания она слабее.
Уровень D — это в общем обычная рабочая одежда. Там, где существует опасность для органов дыхания или кожи, он не применяется: первые не защищены совсем, а вторая — минимально.
д) Защита кожи. Если местные или системные эффекты химиката неизвестны, надо надевать химзащитную одежду.
е) Первоочередные действия. Первыми на место катастрофы обычно прибывают гражданские добровольцы, пожарные, полиция и работники неотложной медицинской помощи. Желательно, чтобы старший по должности медик (оговоренный в инструкции) организовал пункт управления на месте происшествия.
Следует установить связь с базовой больницей для мобилизации адекватного типа и количества ресурсов. Пункт управления важен в присутствии опасных материалов; главная задача — предупредить возможное поражение спасателей. Находящийся в пункте управления персонал должен обеспечить спасательным группам отдых, питание и водоснабжение.
ж) Пункты сортировки. При каждой катастрофе организуется как минимум два пункта сортировки: (а) на месте происшествия и (б) при больнице. В первом производят быструю оценку состояния, его стабилизацию и эвакуацию пострадавших. В больнице их повторно обследуют и назначают оптимальное лечение.
з) Сортировки на месте. Зачастую ее начинают любые компетентные спасатели (полицейские, пожарные), которых затем сменяют работники неотложной медицинской помощи.
Старший по должности медик, первым прибывший на место происшествия, принимает на себя функции ответственного по сортировке и вешает на свою форму соответствующую табличку. Решения о том, спасать ли пострадавших из труднодоступных мест, он принимает вместе с медицинским офицером связи.
Полевой сотрудник, ответственный за сортировку, быстро оценивает ситуацию и сообщает о природе катастрофы, числе жертв, особых обстоятельствах (огонь, вредные газы, много детей или стариков) и прогнозируемых потребностях. Сам он оказанием помощи не занимается.
и) Пункты сортировки пострадавших. Работники неотложной медицинской службы на месте происшествия сортируют пострадавших на тех, кто нуждается в "немедленной" и "несрочной" транспортировке, прикрепляя к ним соответствующие ярлыки и отправляя в перевалочные пункты для оказания возможной помощи.
При большом числе пострадавших полевая реанимация ограничивается поддержанием дыхания, остановкой кровотечения и корректировкой механических проблем, например фиксацией предполагаемых мест переломов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Первая помощь при химической катастрофе
Быстро восстанавливают проходимость дыхательных путей. Фиксируют шейный отдел позвоночника корсетом при подозрении на спинальную травму в этой области. По показаниям применяют ручной дыхательный аппарат (маску с клапанным мешком).
Быстрая классификация поражений с прикреплением ярлыков позволяет выделить первых кандидатов на стабилизацию состояния и эвакуацию среди тех, кто пострадал сильнее всего. Тяжесть поражения обозначена цветом ярлыка, который прикрепляют к большому пальцу ноги или запястью. Этот цветовой код не должен меняться на протяжении всех стадий сортировки.
На ярлыке нужно указывать особую потребность в лабораторных анализах или рентгенографии. Международная цветовая система следующая:
1. Красный цвет. Экстренная помощь: состояние критическое, требуются немедленная стабилизация жизненно важных функций и первоочередная отправка в стационар.
2. Желтый цвет. Среднесрочная помощь: серьезное поражение, не представляющее непосредственной угрозы для жизни, но требующее специального лечения. Эвакуация во вторую очередь.
3. Зеленый цвет. Ходячий раненый: незначительные травмы (неосложненные переломы, рваные раны) или их отсутствие. Если и требуется лечение, то небольшое. Этих пострадавших направляют в пункт поздней отправки в больницу или просят их участвовать в оказании помощи другим жертвам.
4. Черный (или серый цвет): Умирающий (безнадежный) или мертвый, выживание маловероятно, даже при оптимальном лечении. Вводят анальгетики, но поддержания жизненно важных функций не проводят и держат отдельно от других пострадавших. Транспортировка в последнюю очередь. Санитары выявляют и метят мертвых, накрывают трупы и их личные вещи. Судебно-медицинский эксперт распоряжается удалением и хранением тел и их фрагментов для опознания.
Если ярлыков нет, на лбу жертв пишут римские цифры: I — первоочередная помощь; II — помощь во вторую очередь; III — ходячий раненый; 0 — безнадежный.

Часто используется классификация по следующим четырем категориям пострадавших:
1. Опасные для жизни повреждения, требующие немедленной помощи и/или транспортировки.
2. Средней тяжести и тяжелые повреждения, требующие лечения, но не экстренного характера.
3. Слабые повреждения или их отсутствие: серьезного лечения не требуется.
4. Тяжелые повреждения, оставляющие мало шансов на выживание даже при адекватном лечении; требуется в основном паллиативная помощь.
При химической аварии нужно выделять дополнительную категорию пострадавших: лица с возможной экспозицией к вредному веществу, пока бессимптомные, но с потенциальным поздним появлением симптомов. Им требуются наблюдение, посильная первая помощь и транспортировка в лечебное учреждение.
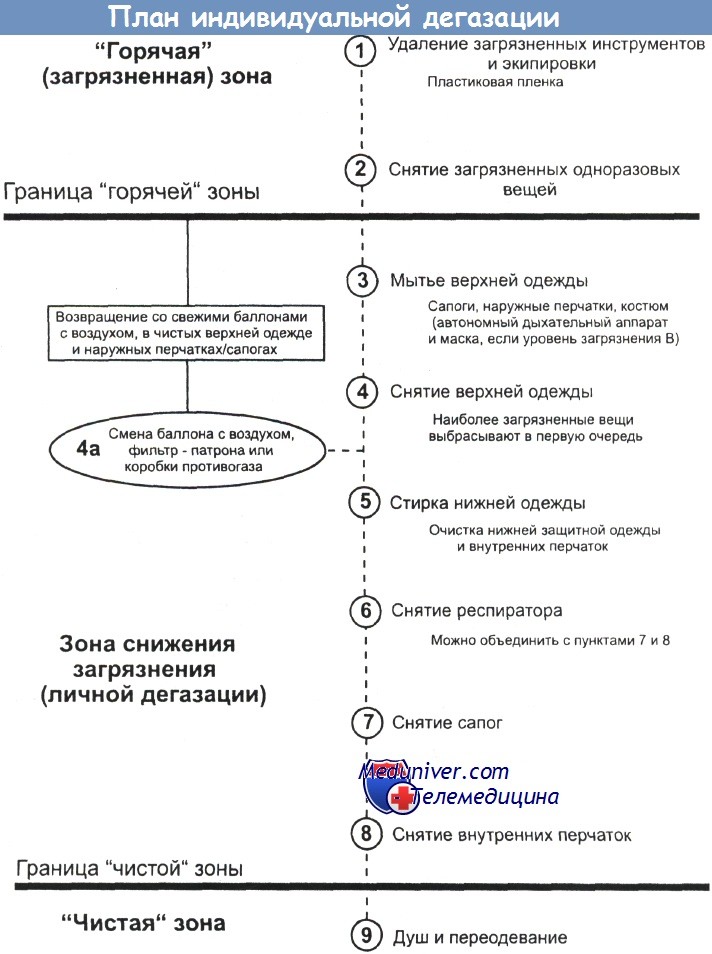
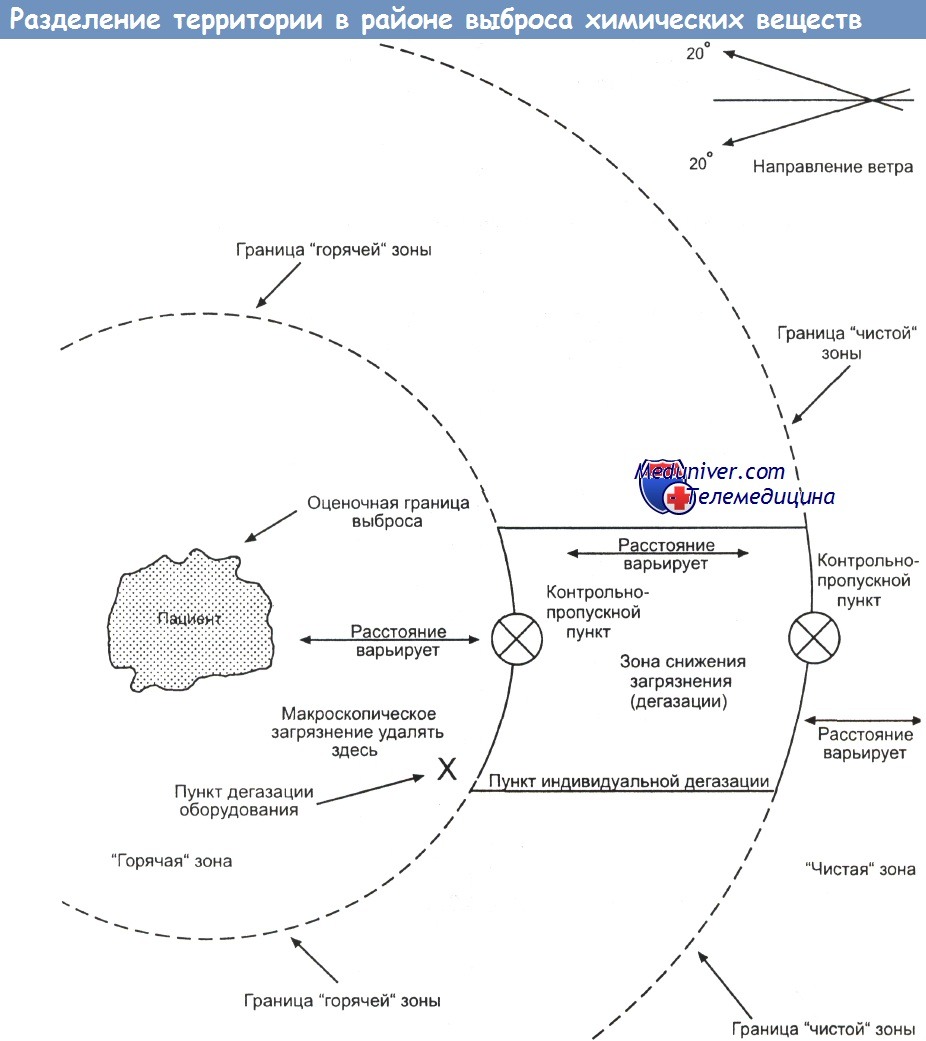
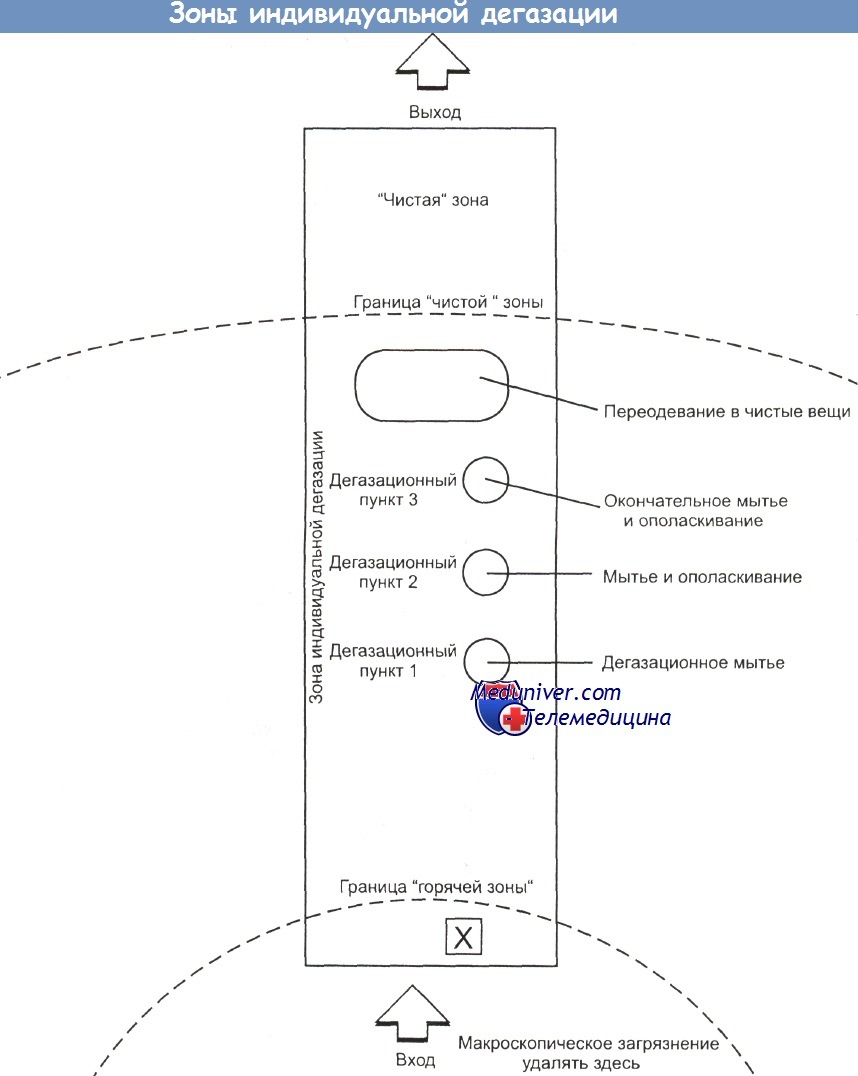
а) Дегазация. При авариях, обусловленных опасными материалами, иногда перед оказанием медицинской помощи надо провести очистку (индивидуальную дегазацию) пострадавших. Если они ходячие, их направляют из "горячей" зоны в дегазационную. Неходячих переносят туда на носилках или досках, а при отсутствии подручных средств перетаскивают на руках или тащат волоком, стараясь не повредить пострадавшему.
Часто пострадавших из "горячей" зоны в первую дегазационную (Д1) переносят пожарные, а дальше ими занимаются работники неотложной медицинской службы (РНМС). РНМС немедленно снимают с пострадавшего всю одежду и быстро переправляют его в зону Д2, оставив снятые вещи в Д1. В Д2 оказывается первая помощь в соответствии со стандартными правилами реанимации. По возможности перед отправкой пациента в зону ДЗ нужно провести и индивидуальную дегазацию сопровождающих его РНМС. Все не обязательное загрязненное снаряжение оставляют в Д2.
В третьей дегазационной зоне (ДЗ) пострадавших готовят к транспортировке в больницу. Если туда их сопровождает спасатель, свое загрязненное защитное обмундирование он должен оставить на месте происшествия. Пострадавший только от паров или газа без признаков раздражения глаз или кожи в дегазации не нуждается. Его можно сразу же переправлять в чистую зону. РНМС, сопровождающие пострадавших, должны носить одноразовые перчатки и одежду. Желательно сразу надевать 3 пары перчаток, чтобы снимать по одной в каждой дегазационной зоне.
б) Трупы. В плане должно быть предусмотрено удаление трупов с места происшествия. Можно организовать временный морг и договориться с немедицинским персоналом о транспортировке таких жертв в более поздние сроки.
в) Пожарная команда. Иногда пожарная команда может выявить и устранить сохраняющиеся источники опасности до начала спасательных операций, например пожар, лежащие на земле провода, находящиеся под током, или утечку газа. Вместе с поисково-спасательными группами она занимается извлечением жертв из труднодоступных мест.
д) Индивидуальная защита. Для обеспечения индивидуальной безопасности РНМС, обслуживающих относительно большое число загрязненных вредным химикатом пострадавших, разработано индивидуальное защитное снаряжение. Уровни защиты установлены Агентством охраны окружающей среды (ЕРА).

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
По данным ООН и Всемирной организации здравоохранения (ВОЗ) химический терроризм входит в число наиболее опасных для человека и окружающей среды. При совершении данных терактов могут быть использованы отравляющие вещества как промышленного, так и непромышленного производства. Работа посвящена исследованию медико-санитарных последствий химического терроризма, произошедшее с 2011 по 2016 год. Приведена классификация химического терроризма по различным группам токсикантов и их медико-тактической характеристике. Выявлены наиболее опасные химические вещества в каждом исследуемом классе. Рассмотрены вероятные способы осуществления террористических актов с применением различных токсичных химических веществ. Разработаны мероприятия всех видов медико-санитарной помощи в очагах загрязнения химическими веществами раздражающего, пульмонотоксического, общеядовитого, цитотоксического, а также нервно-паралитического действия.

1. Глотов Е.Н., Шарифуллина Л.Р., Козырева А.А. Химический терроризм в социально-политических конфликтах // Научные и образовательные проблемы гражданской защиты. – 2014. – № 2. – С.47-52.
2. Гребенюк А.Н., Сосюкин А.Е., Василюк В.Б., Сидоров Д.А. Организация оказания неотложной медицинской помощи и лечение острых отравлений в Вооружённых силах Российской Федерации // Медицина катастроф. – 2010. – № 4. – С.20-22.
3. Казнин Ю.Ф., Соляников В.Д., Блиндин В.М. Медико-санитарные проблемы химического терроризма // Российский семейный врач. – 2009. – Т.13. – № 2. – С.63-70.
5. Куценко С.А. и др. Военная токсикология, радиобиология и медицинская защита /С.А. Куценко и др. – СПб.: Фолиант, 2004. – С. 527.
9. Софронов Г.А., Гребенюк А.Н., Шилов В.В. Токсикологические проблемы химического терроризма // Токсикологический вестник. – 2011. – № 6. – С. 13-19.
Социально-политические конфликты нередко в истории цивилизации разрешались путем применения такого жесткого средства противоборства, как терроризм [1].
Современный его характер отличается от более ранних своих проявлений техногенными методами и средствами ведения борьбы. По данным ООН и Всемирной организации здравоохранения (ВОЗ), химический терроризм входит в число наиболее опасных для человека и окружающей среды [3]. При совершении данных терактов могут быть использованы отравляющие вещества как промышленного, так и непромышленного производства. Примером этому может служить недавнее применение кустарно изготовленного зарина боевиками против мирного населения в Сирии (Алеппо) [7]. При этом компоненты химического оружия на сегодняшний день доступны террористам как никогда ранее. Это объясняется либерализацией торговли, слабостью экспортного контроля и открытостью данных о новейших разработках в области химических вооружений.
Таким образом, получение высоко токсичных химических веществ для использования в террористических целях в настоящее время не является неразрешимой задачей. Необходимо учитывать, что последствия отравлений зависят от ряда факторов: вида, количества токсикантов, а также длительности контакта и путей их поступления в организм [9].
Целью данного исследования явилось проанализировать за последние 5 лет медико-тактическую характеристику очагов химического загрязнения, вызванных терактами, а также оценить этапы медицинской помощи при острых отравлениях.
Материалы и методы исследования
Для реализации данной цели на первом этапе исследования был проведён анализ источников средств массовой информации (интернет-ресурсов, обзоров статей, газет, телерадиопрограмм и др.). С их помощью были сгруппированы все виды химических терактов и обработаны данные частоты их встречаемости и числа пострадавших методом вариационной статистики. На втором этапе изучены все нормативные акты и клинические рекомендации по оказанию всех видов медико-санитарной помощи населению, пострадавшему в условиях ЧС, с помощью них предложены современные алгоритмы действий при острых отравлениях различными токсическими веществами при химических терактах для улучшения способов защиты пострадавших в ЧС.
Результаты исследования и их обсуждение. Анализ данных средств массовой информации по химическим терактам за 2011–2016 годы показал, что наиболее часто встречается пять групп отравляющих высокотоксичных веществ: боевых, аварийно-химически опасных, пестицидов и инсектицидов, растительных и животных токсинов, средств самообороны (см. таблицу 1).
К боевым отравляющим веществам при данных терактах относят: зарин, зоман, фосген, синильная кислота и другие. Из них наиболее часто встречается зарин. Основным сценарием хемотеррора данным токсикантом является использование начиненных зарином снарядов для миномета [7]. Физико-химические свойства фосфоорганических соединений показывают их стойкость и быстрое действие. Методики получения зарина, табуна, аналогов зомана, VX газы и других веществ опубликованы в различной учебно-методической литературе для специализированных учебных заведений в десятках стран на различных языках. Любой химик-лаборант может собрать небольшую пилотную установку и синтезировать данные отравляющие вещества. Использование в местах массового скопления людей нескольких десятков грамм таких токсичных веществ кустарного производства приведет к самым трагическим последствиям. При этом быстрое течение острых отравлений и развитие наиболее тяжелых поражений, а также недостаточность уровня знаний специалистов местных органах здравоохранения по оказанию медицинской помощи при химической травме неясной этиологии приводит к большому количеству безвозвратных потерь [5].
К аварийно-химически опасным веществам относят хлор, аммиак, фтористый водород, хлорокись фосфора, сероуглерод, фтор и другие. Наиболее чаще из них при химических терактах используются хлор и аммиак, которые применяются в промышленности и сельском хозяйстве. Основными способами террористических актов с применением данных веществ являются подрыв емкостей различного объема (в этом случае произойдёт загрязнение приземного слоя атмосферы, горизонтальных поверхностей объектов и сооружений) [6,7]. Токсическая концентрация хлора составляет свыше 0,002 г/м3, а у аммиака 0,012 г/м3. При авариях террористического характера токсический агент не всегда известен, что затрудняет возможности оказания медицинской помощи, ограничивает её до объёма посиндромной терапии (при коматозном состоянии, шоке, острой дыхательной недостаточности и прочих) [5].
Используется ряд высокотоксичных пестицидов, выпускаемых химической промышленностью во всех регионах мира. Среди них наиболее токсичными являются фосфорсодержащие пестициды. Токсическое действие многих из них аналогично нервно-паралитическому эффекту боевых отравляющих веществ. Среди них выделяют несколько групп: акарициды (средства борьбы с клещами), афициды (средства борьбы с тлей), бактерициды (средства борьбы с бактериями), фунгициды (средства борьбы с грибами) и т.д. Наиболее токсичными являются форат и паратион. Данные инсектициды производятся во многих странах мира (Австралия, Англия, Бельгия, США, Франция, и др.). Подрыв больших ёмкостей, содержащих твёрдые и жидкие пестициды, в густонаселённых районах, где мирное население не имеет средств индивидуальной защиты, приводит к острым отравлениям различной степени тяжести [6,8].
Среди животных терактоагентов наиболее доступным является ботулотоксин. Известны семь его типов штаммов (А, В, С, D, E, F, G), продуцируемых Clostridiumbotulinum, зафиксированных в тех или иных регионах планеты. Максимальной токсичностью характеризуется ботулотоксин типа А, жизнеспособные споры которого можно встретить в продуктах питания. Для их искусственного получения достаточно культивировать бактерии соответствующего штамма без доступа воздуха при температуре 30–38 ° С на различных питательных средах. Попадая в организм человека, ботулинический токсин типа А вызывает ботулизм – тяжёлое заболевание, приводящее к поражению периферической нервной системы с характерной клинической картиной паралитического синдрома. Смертельная доза ботулинического токсина типа А для человека составляет 0,000006 мг/кг при алиментарном попадании его в организм [2].
Ещё одной группой ОВТВ являются вещества раздражающего действия, которые используются в мирное время как средства самообороны. Чаще всего из этой группы применяются ирританты: хлорацетофенон, 2-хлорбензальмалонодинитрил, капсаицин, морфолид пеларгоновой кислоты. Смертельное действие для которых нехарактерно и возможно только при поступлении в организм в очень высоких концентрациях. Эти вещества могут быть использованы террористами для создания паники, дезорганизации населения [5].

Рис. 1. Частота встречаемости химических терактов за 2011–2016 годы
Таким образом, после проведенного анализа за 2011 по 2016 год наибольшее их количество отмечается в 2011 году. Причем, среди всех данных вариантов были использованы различные группы отравляющих веществ, которые можно разделить на пять классов согласно механизму их действия: вещества раздражающего, пульмонотоксического, общеядовитого, цитотоксического и нейротоксического действия (см. таблицу 1).
Основным клиническим проявлением поражений веществами раздражающего и пульмонотоксического действия является раздражение слизистых оболочек глаз и органов дыхания. Поражение кожи парами (аэрозолями) данных токсичных веществ может вызвать химические ожоги I–II степени. Для тяжелой формы поражения характерными являются: диспноэтический, астенический, болевой, диспепсический и синдром уплотнения легочной ткани. Кроме этого отмечается повышение вязкости и свертываемости крови.
Читайте также:

