Медикаментозные осложнения комбинированной химиотерапии туберкулеза
Обновлено: 24.04.2024
Резюме. Было проведено рандомизированное многоцентровое клиническое исследование эффективности химиотерапии, клинического излечения и частоты ранних рецидивов у 240 впервые выявленных больных деструктивным туберкулезом легких в гражданских и пенитенциарных противотуберкулезных учреждениях. Доказано, что при уровне первичной множественной лекарственной устойчивости (МЛУ) 22,5–33,3 % режим химиотерапии изониазидом, рифампицином, пиразинамидом, этамбутолом, канамицином (амикацин) и офлоксацином (левофлоксацин) в интенсивной фазе лечения позволяет добиться прекращения бактериовыделения по результатам микроскопии мокроты у 100 % больных и по посеву – у 89,2 %, закрытия каверн – у 71,7 %, клинического излечения – у 94,2 % и ранних рецидивов – у 2,6 % пациентов. В то время как режим химиотерапии изониазидом, рифампицином, пиразинамидом, этамбутолом – у 54,2; 45,8; 45,8; 65 и 20,5 % больных соответственно. При этом в 55 % случаев констатировано формирование фибрознокавернозного туберкулеза с высоким уровнем вторичной МЛУ, что требует больших экономических затрат на дорогостоящие резервные препараты и высокотехнологичные оперативные вмешательства.
Ключевые слова
Об авторах
ГБОУ ВПО "Московский государственный медико)стоматологический университет" Минздравсоцразвития России
Россия
д. м. н., проф., декан факультета пенитенциарной медицины, зав. кафедрой фтизиопульмонологии
127473, Москва, ул. Делегатская, 20 / 1. Тел.: (495) 694-05-63.
ГБОУ ВПО "Московский государственный медико)стоматологический университет" Минздравсоцразвития России
Россия
д. м. н., проф., зав. кафедрой пенитенциарной медицины
127473, Москва, ул. Делегатская, 20 / 1. Тел.: (495) 694-05-63.
Список литературы
1. Лекции по фтизиопульмонологии / Мишин В.Ю., Стрелис А.К., Чуканов В.И.и др. М.: МИА; 2006.
2. Мишин В.Ю. Химиотерапия туберкулеза легких. Пульмонология 2008; 3: 5–14.
3. Перельман М.А. (ред.). Фтизиатрия: Нац. руководство. М.: ГЭОТАРМедиа; 2007.
4. Хоменко А.Г. (ред.). Химиотерапия туберкулеза легких. М.: Медицина; 1980.
5. Приказ МЗ РФ от 21 марта 2003 г. № 109. "О совершенствовании противотуберкулезных мероприятий в Российской федерации. М.; 2003.
6. Ресурсы и деятельность противотуберкулезных учреждений. Основные показатели за 2008–2010 годы: Статичтические материалы / Гордина А.В., Зайченко Н.М., Кучерявая Д.А. и др. М.; 2011.
7. Сон И.М., Нечаева О.Б., Стерликов С.А. и др. Отраслевые показатели противотуберкулезной работы в 2009–2010 гг. Статистические материалы. М.; 2011.
8. Шилова М.В. Туберкулез в России в 2009 году. М.; 2010.
9. Мишин В.Ю. Туберкулез легких с лекарственной устойчивостью возбудителя. М.: ГЭОТАРМедиа; 2007.
10. Ваниев Э.В. Эффективность химиотерапии впервые выявленных больных деструктивным туберкулезом легких с лекарственной устойчивостью МБТ: Автореф. дис. … канд. мед. наук. М.; 2008.
11. Ерохин В.В., Мишин В.Ю., Чуканов В.И., Гиллер Б.Д. Казеозная пневмония. М.: Медицина; 2008.
12. Кибрик Б.С., Челнокова О.Г. Остропрогрессирующие деструктивные формы туберкулеза легких. Ярославль; 2005.
13. Кононец А.С. Эффективность лечения лекарственно устойчивого туберкулеза легких в исправительных учреждениях ФСИН России: Автореф. дис. … дра мед. наук. М.; 2009.
14. Мишин В.Ю., Мякишева Т.В., Мишина А.В. и др. Химиотерапия впервые выявленных больных туберкулезом легких в современных эпидемиологических условиях. Омск. науч. вестн. 2009; 1 (84): 86–90.
15. Кононец А.С. Методические рекомендации по химиотерапии впервые выявленных больных деструктивным туберкулезом легких и больных рецидивами деструктивного туберкулеза с бактериовыделением в учреждениях уголовноисполнительной системы Российской Федерации. М.; 2006.
16. Ваниев Э.В., Васильева И.А., Абдуллаев Р.Ю. и др. Использование фторхинолонов в интенсивной фазе лечения впервые выявленных больных деструктивным туберкулезом легких. Пробл. туб. и бол. легких 2008; 10:57–60.
17. Голубева Л.И., Мишин В.Ю., Григорьев Ю.Г. и др. Медикаментозные осложнения при лечении I, IIA и IIБ режимом химиотерапии больных туберкулезом легких.Туб. и бол. легких 2011; 4: 106.
18. Келасова Н., Аксенова В. Эффективность лечения препаратом Ломекомб молодых больных туберкулезом легких. Врач 2007; 8: 32–33.
19. Мишин В.Ю., Кононец А.С., Голубева Л.Н. и др. Эффективность нового стандартного режима химиотерапии с использованием фторхинолонов в лечении больных впервые выявленным деструктивным туберкулезом легких. В кн.: Материалы Научной сессии, посвящ. 85 летию ЦНИИТ РАМН "Актуальные проблемы туберкулеза и болезней легких". М.; 2006. 109–110.
20. Мишин В.Ю. Медикаментозные осложнения комбинированной химиотерапии туберкулеза легких. М.: МИА; 2007.
21. Мишин В.Ю., Мякишева Т.В., Амараева Л.В. и др. Эффективность лечения больных деструктивным туберкулезом легких больных при парентеральном и пероральном применения противотуберкулезных препаратов. Пульмонология 2011; 1: 55–59.
22. Мишин В.Ю., Кононец А.С. Эффективность IIБ режимахимиотерапии с использованием левофлоксацина при лечении впервые выявленных больных туберкулезом легких. В кн.: XXI Национальный конгресс по болезням органов дыхания: Сборник трудов. Уфа; 2011. 309.
23. Падейская Е.Н. Таваник – возможности в терапии туберкулеза. Качеств. клин. практ. 2003; 1: 4–12.
24. Паролина Л.Е., Казимирова Н.Е., Амирова З.Р. Фторхинолоны в лекарственной терапии прогрессирующего туберкулеза. В кн.: XVII Национальный конгресс по болезням органов дыхания: Сборник трудов. Казань; 2007. 190.
25. Решетняк В.И., Соколова Г.Б. Роль фторхинолонов в лечении туберкулеза. Антибиотики и химиотер. 2003; 7: 5–11.
26. Чуканов В.И., Васильева И.А., Ваниев Э.В. Эффективность применения препаратов фторхинолонового ряда в лечении впервые выявленных больных туберкулезом легких, выделяющих лекарственноустойчивые микобактерии. В кн.: Актуальные вопросы клинической и экспериментальной медицины: Сборник тезисов науч.практ. конф. СПб.; 2006. 291.
27. Чуканов В.И., Васильева И.А., Ваниев Э.В. Фторхинолоны в лечении впервые выявленных больных лекарственноустойчивым туберкулезом легких. Consilium medicum 2007; 7 (10): 854–856.
28. Berning S. The role of fluorquinolones in tuberculosis today. Drugs 2001; 61 (1): 9–18.
29. Ginsburg A., Grosset J., Bishai W. Fluoroquinolones, tuberculosis and resistance. Lancet Infect. Dis. 2003: 3: 432–442.
30. Hu Y., Coates A., Mitchison D. Sterilizing activities of fluoroquinolones against rifampintolerant populations of Mycobacterium tuberculosis. Antimicrob. Agents Chemother. 2003; 47: 653–657.
31. Low D. Fluoroquinolones for treatment of community acquired pneumonia and tuberculosis: putting the risk of resistance into perspective. Clin. Infect. Dis. 2009; 48 (10): 1361–1363.
32. Yew W.W., Chan C.K., Leung C.C. Comparative roles of levofloxacin and ofloxacin in the treatment of multidrug resistant tuberculosis: preliminary results of a retrospective study from Hong Kong. Chest 2003; 124 (4): 1476–1481.
33. Алябина М.Г. Организация контролируемых клинических исследований по химиотерапии туберкулеза в Советском Союзе и их научнопрактическое значение: Автореф. дис. … дра мед. наук. М.; 1975.
34. Григорьев Ю.Г., Мишин В.Ю., Завражнов С.П. и др. Эффективность модернизированного IIБ режима химиотерапии при парентеральном введении противотуберкулезных препаратов у впервые выявленных больных деструктивным туберкулезом легких с позиции медицины доказательств. Туб. и бол. легких (IX съезд фтизиатров России) 2011; 4: 109.
35. Кононец А.С., Мишин В.Ю., Голубева Л.И. и др. Сравнительная эффективность IIБ и I режимов химиотерапии у впервые выявленных больных туберкулезом легких в пенитенциарных учреждениях с позиции медицины доказательств. Туб. и бол. легких (IX съезд фтизиатров России) 2011; 4: 203–204.
36. Левашов Ю.Н., Мишин В.Ю., Краснов В.А. и др. Многоцентровые исследования эффективности IIб режима химиотерапии с использованием комбинированного препарата ломекомб при лечении впервые выявленных больных туберкулезом легких с бактериовыделением. В кн.: XVI Российский нац. конгресс "Человек и лекарство": Тезисы докладов. М.; 2009. 157.
37. Мишин В.Ю., Кононец А.С., Голубева Л.И. Эффективность и переносимость нового стандартного режима химиотерапии с использованием фторхинолонов у впервые выявленных больных деструктивным туберкулезом легких. Рус. мед. журн. 2007; 15 [18 (299)]: 1302–1305.
38. Мишин В.Ю. Лечение впервые выявленных больных туберкулезом легких на основе принципов доказательной медицины. Consilium Medicum 2008; 10 (3): 20–25.
39. Mishin V., Levashov J., Elkin A. et al. Multicenter randomized clinic study of new standard chemotherapy regiment for new cases patients of pulmonary tuberculosis executed in Russia regions with high level of multiple drug resistance (MDR). Eur. Respir. J. 2009; 34 (Suppl. 53): 465s. P.2618.
40. Мишин В.Ю., Левашов Ю.Н., Елькин А.В. и др. Много центровое рандимизированное клиническое исследование нового стандартного режима химиотерапии у впервые выявленных больных туберкулезом легких в регионах с высоким уровнем первичной множественной лекарственной устойчивости. В кн.: II Научно практическая конф. Москвы и Московского региона "Актуальные вопросы респираторной медицины". М.; 2010. 48–49.
41. Мишин В.Ю., Григорьев Ю.Г., Завражнов С.П. и др. Сравнительная эффективность IIБ и I режима химиотерапии у впервые выявленных больных туберкулезом легких с высоким риском развития первичной лекарственной устойчивости с позиций медицины доказательств. Туб. и бол. легких 2011; 5: 50–51.
42. Мишин В.Ю., Мякишева Т.В., Мишина А.В. Эффективность различных методов введения противотуберкулезных препаратов во IIБ режиме химиотерапии у впервые выявленных больных туберкулезом легких с позиций медицины доказательств. Практ. мед. 2011; 3 (51): 63–67.
43. Guidelines for the treatment of tuberculosis. American Thoracic Society, Centers for Disease Control and Prevention and Infectious Diseases Society of America; 2004.
44. Treatment of tuberculosis guidelines, 4th ed. Geneva: WHO; 2009.
45. Мишин В.Ю., Чуканов В.И. Феномен индукции нарастающей поливалентной лекарственной резистентности микобактерий при стандартных курсах химиотерапии. В кн.: X Национальный конгресс по болезням органов дыхания: Сборник резюме. СПб.; 2000. 293.

Введение. Результаты эпидемиологических исследований свидетельствуют, что главным препятствием на пути эффективной борьбы с ТБ является лекарственная устойчивость (ЛУ) микобактерий туберкулеза (МТБ). В связи с этим высокую актуальность приобретают вопросы лечения больных ТБ с мульти лекарственный устойчивый (МЛУ). Для этой цели широко используются ПТП резервного ряда (РР), а также альтернативные препараты [5, с.245]. В процессе химиотерапии туберкулеза нередко возникают проблемы с возможными побочными эффектами действия лекарств [2, с.68]. Побочные реакции на противотуберкулезные препараты резервного ряда при лечении больных лекарственно-устойчивым туберкулезом легких по индивидуальным режимам химиотерапии наблюдались у 72,8% больных [4, с.20]. ПР при туберкулезе легких могут проявляться со стороны любых органов: кожи, нервной системы, ЖКТ, печени, почек и т.д. [1, с.10]. Препараты, используемые при лечении ЛУТБ, вызывают серьезные побочные эффекты, и продолжение неэффективной химиотерапии может вызывать дополнительные нарушения. Неполноценное ведение больных с побочными эффектами повышает риск прекращения лечения или его нерегулярного проведения, что способно стать причиной смерти или длительного заболевания [3, с.437].
Цель: изучить частоту и характер ПР от противотуберкулезных препаратов у больных с ЛУ туберкулезом легких.
Материал и методы: Обследованы 100 больных ТЛ с ЛУ туберкулезом легких в возрасте от 21 до 70 лет. Среди пациентов преобладали больные ранее леченные (92%).
Анализ результатов по возрасту и полу показывает, что среди обследованных чаще встречались мужчины в возрасте от 31 до 40 лет-27 (31%) человек. По клиническим формам преобладал фиброзно-кавернозный (54%) и инфильтративный туберкулез легких (40%).
У 80% больных отмечены наличие сопутствующей патологии (рис. 1). Следует отметить, что среди сопутствующей патологии чаще встречались такие нозологические формы, как ХНЗЛ (45%), ВИЧ (13%), сахарный диабет (25%), хронический гепатит (6%).
По спектру устойчивости к химиопрепаратам по данным Референс лаборатории установлено монорезистентный ЛУ (ЛУ одному из основного ряда препаратов) 40%, полирезистентный ЛУ (ЛУ 1-ряда препаратов) составило 50%. МЛУ (ЛУ изониазид и рифампицина) среди ЛУ отмечалось 9%.

Рис. 1. Частота и характер сопутствующей патологии у больных ЛУТЛ
В зависимости от комбинации противотуберкулезных препаратов больные с ЛУ были разделены на следующие группы:
- 11% больных получавших химиотерапию по DOTS+ по схеме: канамицин (Km)+ фторхинолоны (Ofx)+ протионамид (Pro) + пиразинамид (Z) + циклосерин (Cs), ПАСК (PAS);
- 39% больных, пролеченных по схеме этионамид (E) + пиразинамид (Z) +каприомицин (Cm) + фторхинолоны (Lvf) +протионамид (Pro) +циклосерин (Cs), ПАСК (PAS);
- 11% больных, пролеченных по схеме этионамид (E) + пиразинамид (Z) +ПАСК (PAS) +протионамид (Pro) +фторхинолоны (Lvf);
- 39% больных, пролеченных по схеме пиразинамид (Z) +циклосерин (Cs) +ПАСК (PAS) +протионамид ( Pro) +фторхинолоны (Lvf).
Результаты и обсуждение.Побочные реакции на противотуберкулезные препараты резервного ряда при лечении больных лекарственно-устойчивым туберкулезом легких по индивидуальным режимам химиотерапии наблюдались у 88% больных.
Больные с единичными ПР составили 24%, сочетанные ПР отмечены у 76%. Установлено, что сочетанные ПР отмечены чаще у мужчин, а единичные ПР преобладали у женщин. Аллергические реакции на противотуберкулезные препараты развились у 19,3% пациентов.
Токсические реакции на противотуберкулезные препараты развились у 26 (29,5%) пациентов. (таблица 1)

Изучены частота и характер лекарственных осложнений от химиопрепаратов у больных с лекарственной устойчивой и чувствительными формами туберкулеза легких. Установлено, что частота лекарственных осложнений от химиопрепаратов у больных с лекарственно-устойчивой формой туберкулеза составляет 67 %, а при лекарственно чувствительном туберкулезе 22 %. Показана разница в характере и тяжести лекарственных осложнений от химиопрепаратов у больных в зависимости от наличия лекарственной устойчивости к химиопрепаратам.
Ключевые слова: лекарственно устойчивый туберкулез, химиотерапия, лекарственные осложнения.
В современной фтизиатрии особую актуальность приобретают вопросы лечения больных, выделяющих МБТ устойчивые к химиопрепаратам. Для этой цели широко используются противотуберкулезные препараты основного и резервного ряда [9, c.6; 7, c. 24]. В лечении полирезистентного туберкулеза легких используется большой арсенал лекарственных средств, какого нет для лечения ни одного другого инфекционного заболевания. Количество противотуберкулезных препаратов, которые используются в современных рекомендациях экспертов ВОЗ по лечению лекарственно устойчивого туберкулеза (ЛУ), достигает до 7–9 и необходим длительный период приема препаратов (18–24 месяцев). Однако, применение химиопрепаратов, нередко осложняется лекарственными осложнениями (ЛО), что в значительной мере затрудняет соблюдение основных принципов химиотерапии и ухудшают результаты лечения [2, c.112; 5,c.20; 7,c.26;1,c.69]. Частота ЛО у больных туберкулезом легких при наличии ЛУ к химиопрепаратам колеблется от 45,3 % до 72,4 % [8, c.250]. Частота и характер ЛО при туберкулезе связаны с особенностями биотрансформации лекарств, дозой препарата, способами их введения, наличия сопутствующих заболеваний [3, с.27; 4, с.437; 10, c.115].
ЛО при туберкулезе легких могут проявляться со стороны любых органов: кожи, нервной системы, ЖКТ, печени, почек и т. д. [6, c.46].
Лекарственные осложнения, которые возникают в процессе лечения, осложняют течение туберкулеза, удлиняют сроки стационарного лечения, способствуют хронизации.
Цель: Выяснить частоту и характер ЛО от химиопрепаратов при разных схемах лечения у больных с ЛУ туберкулезом легких.
Материал и методы: обследовано 256 больных туберкулезом легких, в возрасте от 20 до 65 лет. Сопутствующие заболевания установлены у 50,1 % больных.
Обследованные больные разделены на 2 группы: 176 больных с наличием лекарственной устойчивости (ЛУ) и 2 группа- 80 больных туберкулезом легких с лекарственной чувствительностью (ЛЧ) к химиопрепаратам. Частота клинических форм туберкулеза легких приведена в таблице 1.
Частота клинических форм туберкулеза легких у обследованных больных
Резюме
Цель исследования. Изучение влияния препарата ремаксола на эффективность стандартного лечения больных инфильтративным туберкулезом легких (ИТЛ).
Материалы и методы. Проведен анализ результатов лечения 90 пациентов с впервые выявленным ИТЛ в фазе распада, получавших базовую противотуберкулезную терапию по I, IIб и IV режимам. Кроме того, 45 больным основной группы назначен ремаксол в дозе 400 мл, ежедневно внутривенно капельно, 45 пациентам контрольной – 400 мл 5% раствора глюкозы ежедневно внутривенно капельно. Всем пациентам проведено клинико-лабораторное и инструментальное (рентгенологическое) обследование в динамике.
Результаты. Включение препарата ремаксола в комплексное лечение больных ИТЛ повышало эффективность терапии, что выражалось в снижении гепатотоксичности этиотропных средств, уменьшении выраженности диспротеинемии и ускорении регресса деструкции в туберкулезных инфильтратах с последующим сокращением потребности во фтизиохирургической помощи. Включение ремаксола в стандартные схемы комплексного лечения больных ИТЛ способствовало более быстрой нормализации лабораторных показателей состояния печени и ускорению регресса деструктивных изменений в туберкулезных инфильтратах.
Заключение. Включение препарата ремаксола в комплексное лечение больных ИТЛ повышает эффективность терапии, способствует более быстрой нормализации лабораторных показателей состояния печени и ускорению регресса деструктивных изменений в туберкулезных инфильтратах, что снижает потребность во фтизиохирургической помощи.
Ключевые слова: инфильтративный туберкулез легких, лечение, ремаксол.
Effect of Remaxol on the efficiency of standard treatment for infiltrative pulmonary tuberculosis
I.A. Volchegorsky, P.N. Novoselov, E.V. Ushkareva
South Ural State Medical University, Ministry of Health of Russia, Chelyabinsk, Russia
Aim. To investigate the effect of Remaxol on the efficiency of standard treatment in patients with infiltrative pulmonary tuberculosis (IPT).
Subjects and methods. The results of treatment were analyzed in 90 patients with new-onset IPT in the phase of decay who received basic tuberculosis treatment regimens I, IIb, and IV. In addition, a study group of 45 patients used dropwise intravenous Remaxol 400 ml daily and a control group 45 patients had dropwise intravenous 5% glucose solution 400 ml daily. All the patients underwent clinical, laboratory and instrumental (X-ray) examinations over time.
Results. The incorporation of remaxol into the combination treatment of IPT enhanced the efficiency of therapy, which manifested as reductions in the hepatotoxicity of etiotropic drugs and in the degree of dysproteinemia and as accelerated destructive regression in tuberculous infiltrates with a subsequent decrease in the need for phthisiosurgical care. Remaxol included into the standard complex treatment regimens for IPT contributed to the rapider normalization of laboratory parameters of the liver and to the accelerated regression of destructive changes in the tuberculous infiltrates.
Conclusion. Incorporation of remaxol into the combination treatment of patients with IPT enhances the efficiency of its therapy, promotes the rapider normalization of laboratory indices of the liver and the accelerated regression of destructive changes in tuberculous infiltrates, which reduces the need for phthisiosurgical care.
Keywords: infiltrative pulmonary tuberculosis, treatment, Remaxol.
АлАТ – аланинаминотрансфераза
АсАТ – аспартатаминотрансфераза
ИМТ – индекс массы тела
ИП – искусственный пневмоторакс
ИТЛ – инфильтративный туберкулез легких
ПП – пневмоперитонеум
ПТП – противотуберкулезные препараты
СОЭ – скорость оседания эритроцитов
ЩФ – щелочная фосфатаза
γ-ГТП – γ-глутамилтранспептидаза
Выраженная гепатотоксичность противотуберкулезных препаратов (ПТП) существенно затрудняет надлежащую организацию этиотропной терапии во фтизиатрической практике [1]. Это касается не только ПТП основного ряда, но и препаратов резерва, предназначенных для преодоления лекарственной устойчивости Mycobacterium tuberculosis [2]. Данное обстоятельство позволяет предположить, что включение гепатопротекторов в схемы лечения больных туберкулезом может оказаться целесообразным не только для предотвращения лекарственных поражений печени, но и для увеличения эффективности терапии основного заболевания.
Целью настоящего исследования стала оценка эффективности включения препарата ремаксола на раннем этапе стандартного лечения больных инфильтративным туберкулезом легких (ИТЛ).
Материалы и методы
Исследование носило характер проспективного, плацебоконтролируемого, рандомизированного. Критериями исключения являлись отказ от лечения, непереносимость ПТП, рецидив или обострение туберкулезного процесса с повторным развитием инфильтративного поражения легких, наличие внелегочных форм туберкулеза, сопутствующей патологии (сахарный диабет, онкологические и психические заболевания, острый коронарный синдромом, острые нарушения мозгового кровотока и острая воспалительная патология нетуберкулезной этиологии).
Все больные получали базовую противотуберкулезную химиотерапию по I, IIб и IV режимам, патогенетическое лечение (витамины, общеукрепляющие средства, физиотерапию). По показаниям у 58 (64,4%) больных проведена коллапсотерапия. Фаза интенсивной терапии проходила в условиях стационара, фаза долечивания – амбулаторно. Пациентов разделили на 2 группы: в 1-ю (основную) группу включили 45 больных, дополнительно к базовой терапии получивших ежедневно внутривенно капельно 400 мл ремаксола, 45 пациентов 2-й группы (контрольной) получили ежедневно внутривенно капельно 400 мл 5% раствора глюкозы. Длительность инфузионной терапии в обеих группах составила 10 дней.
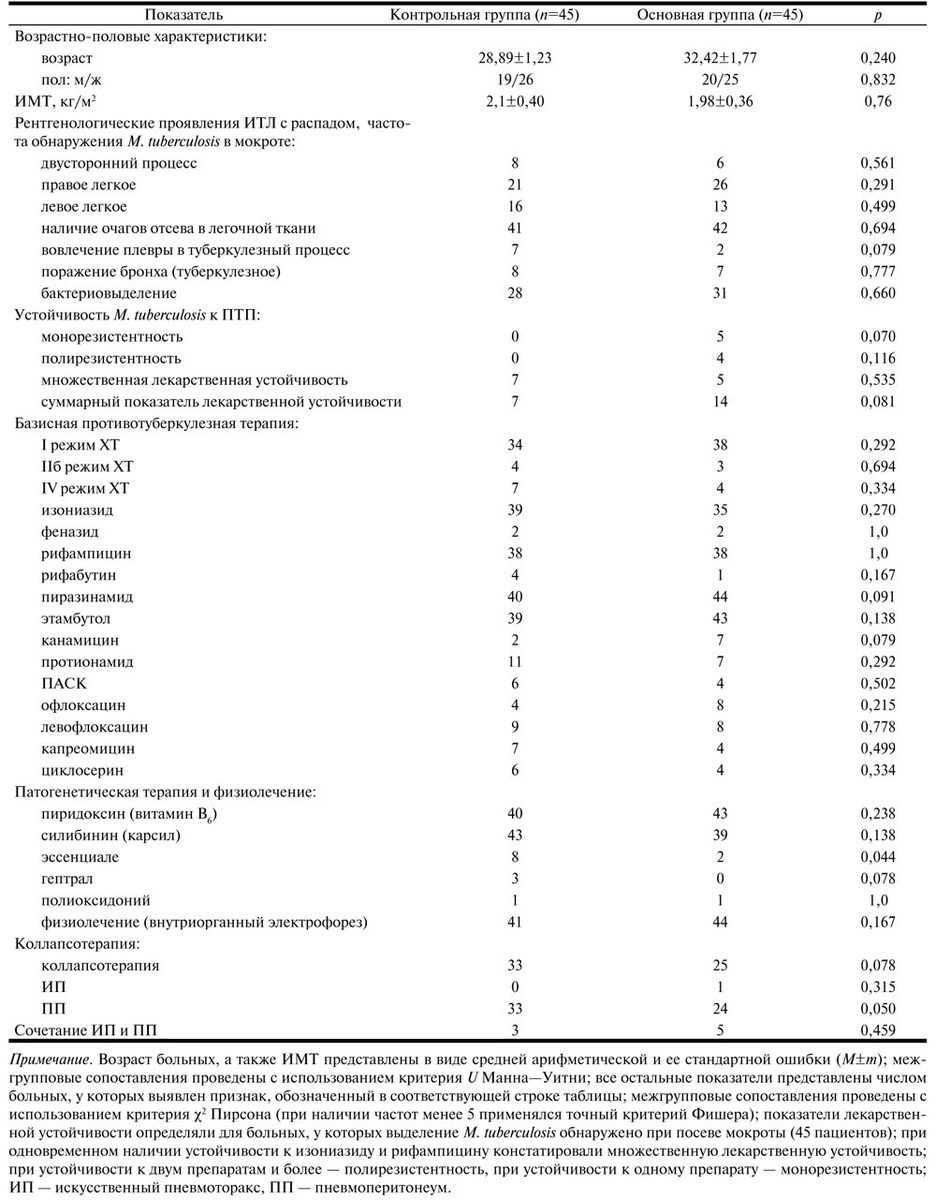
Таблица 1. Анализ сопоставимости групп больных ИТЛ
Комплексное обследование и лечение больных, включенных в исследование, проводили в соответствии с регламентирующим приказом Минздрава России [5] в динамике лечения. Обследование включало стандартное рентгенологическое исследование органов грудной клетки, определение M. tuberculosis в мокроте (бактериоскопическим и стандартным бактериологическим методами [5]), определение гемограммы (общее число лейкоцитов, лейкоцитарная формула, скорость оседания эритроцитов – СОЭ), биохимических показателей (общий билирубин, тимоловая проба, аланинаминотрансфераза – АлАТ, аспартатаминотрансфераза – АсАТ, щелочная фосфатаза – ЩФ, γ-глутамилтранспептидаза – γ-ГТП [6]). Учет рентгенологических проявлений и клинических симптомов ИТЛ осуществляли с помощью шкал ординальной квантификации [7].
Через 2 и 4 мес от начала терапии оценивали динамику ординальных показателей рентгенологических проявлений экссудативно-деструктивного процесса и клинической симптоматики ИТЛ, а также сопутствующие сдвиги частоты бактериовыделения, изменения параметров общего анализа крови и биохимических показателей состояния печени. Дополнительно регистрировали частоту формирования показаний к фтизиохирургическому лечению к исходу 12-месячного курса лечения.
Организация исследования основывалась на положениях Хельсинкской декларации Всемирной медицинской ассоциации последнего пересмотра (Сеул, Корея, 2008) с учетом пояснительных записок к параграфам 29 (Вашингтон, 2002) и 30 (Токио, 2004). От всех больных получено информированное согласие на участие в исследовании.
Статистический анализ выполнен с использованием пакета прикладных программ SPSS-17.0. Качественные (номинальные) показатели, характеризующие сформированные группы пациентов, выражали абсолютным числом больных, обладающих изучаемыми признаками. Количественные (интервальные) и порядковые (ординальные) данные обработаны методами дескриптивной статистики и представлены в виде средней арифметической и ее стандартной ошибки (M±m). О динамике интервальных и ординальных показателей в процессе лечения судили по средним величинам сдвига исследуемых параметров от исходного уровня. Статистическую значимость различий между связанными выборками оценивали с использованием парного критерия Вилкоксона. Влияние ремаксола на динамику изучаемых показателей в процессе лечения оценивали по статистически значимым межгрупповым различиям с помощью критерия U Манна-Уитни. Межгрупповые сопоставления по качественным (номинальным) параметрам осуществляли с помощью критерия χ² Пирсона (при наличии частот менее 5 применяли точный критерий Фишера). Анализ динамики номинальных показателей (наличие M. tuberculosis в мокроте) проводили по критерию χ
Мак-Немара. Проверку статистических гипотез выполняли при критическом уровне значимости р=0,05.
Результаты и обсуждение
Анализ клинико-лабораторных и рентгенологических данных пациентов выявил, что на начальном этапе исследования в легких пациентов выявлялись туберкулезные инфильтраты средней интенсивности с размытыми контурами и наличием деструкции во всех случаях. У 83 (92,2%) пациентов регистрировались очаги отсева в легочной ткани, у 9 (10%) в туберкулезный процесс была вовлечена плевра. Наиболее часто – у 76 (84,4%) пациентов – наблюдались односторонние туберкулезные поражения, значительно реже в обоих легких – у 14 (15,6%) больных.
Практически все пациенты предъявляли жалобы неспецифического характера, связанные с такими симптомами, как кашель, наличие крови в мокроте, одышка, боль в грудной клетке, снижение массы тела в течение последних 3 мес, потливость и слабость (табл. 2).
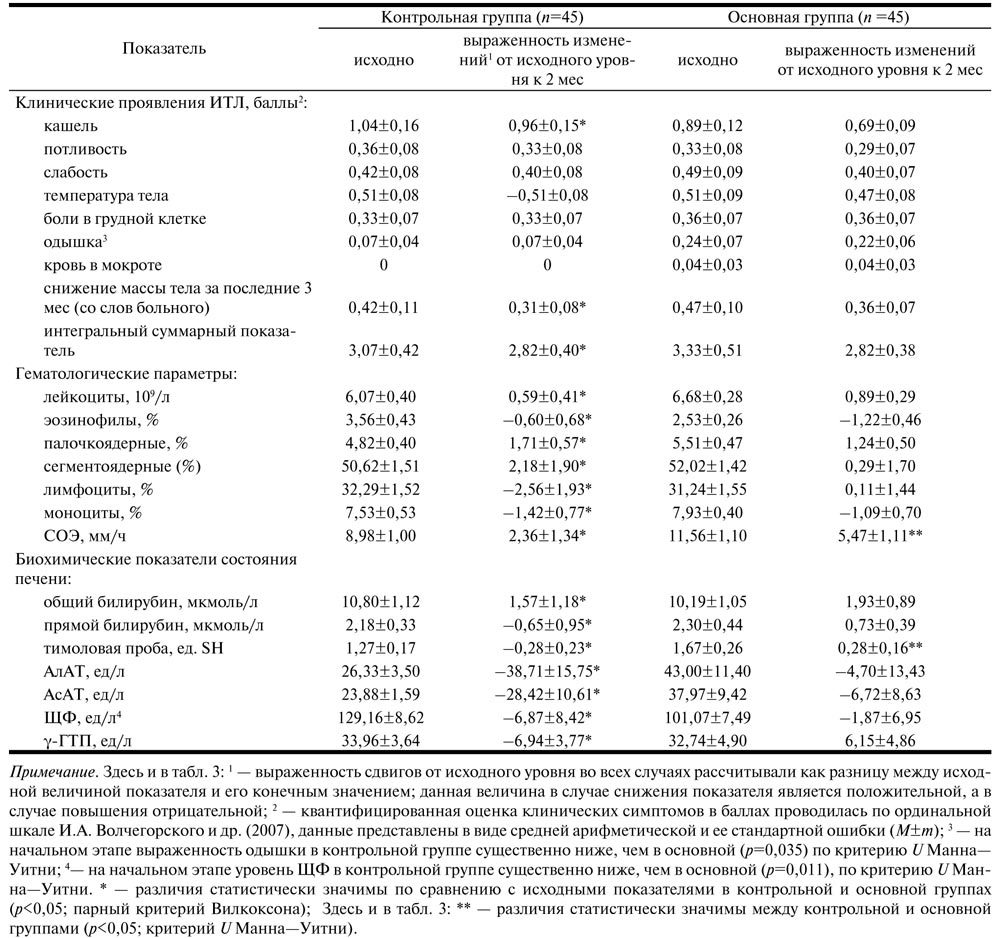
Таблица 2. Динамика клинико-лабораторных показателей в зависимости от схемы терапии
Через 2 мес от начала комплексного лечения у больных контрольной группы отмечена практически полная редукция клинических проявлений ИТЛ на фоне более чем 30% снижения интегрального показателя его рентгенологической симптоматики (см. табл. 2; табл. 3).
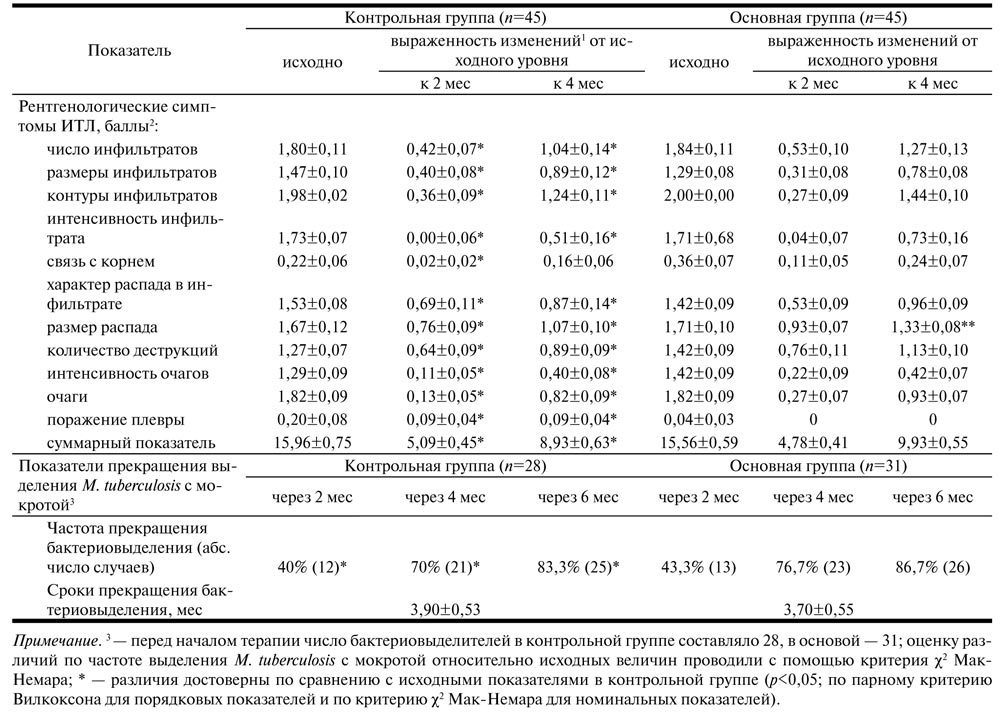
Таблица 3. Динамика рентгенологической симптоматики и бактериовыделения в зависимости от схемы терапии
На этом фоне наблюдалось достоверное уменьшение СОЭ, а также общего содержания лейкоцитов со снижением процентной доли палочко- и сегментоядерных нейтрофилов при одновременном увеличении относительного числа эозинофилов, лимфоцитов и моноцитов (см. табл. 2). Полученные данные свидетельствуют о несомненной эффективности базовой этиотропной терапии ИТЛ.
Анализ динамики биохимических маркеров в течение первых 2 мес лечения выявил признаки обусловленного применением ПТП цитолитического и холестатического поражения печени с сопутствующей диспротеинемией [8], характеризующиеся увеличением активности трансаминаз относительно исходного уровня (на 147% АлАТ и на 119% АсАТ), увеличением активности ферментативных маркеров холестаза (на 5,3% для ЩФ и на 20% для γ-ГТП), достоверным ростом концентрации прямого билирубина и показателя тимоловой пробы (в 1,3 и 1,2 раза соответственно).
Благоприятное влияние ремаксола на динамику тимоловой пробы и СОЭ в определенной степени связано как с гепатопротекторным действием препарата, так и с его способностью корригировать эксудативно-деструктивные процессы в туберкулезных инфильтратах.
Анализ динамики рентгенологических данных (см. табл. 3) выявил, что на фоне выраженного статистически значимого уменьшения всех рентгенологических симптомов ИТЛ (р=0,0001-0,001) включение в схему лечения ремаксола ускорило уменьшение на 24,3% размера очагов распада в туберкулезных инфильтратах (р=0,0001). Возможно, это связано с наличием в составе препарата инозина, назначение которого в начале комплексного лечения туберкулеза легких оптимизирует репаративные процессы и препятствует развитию деструкции в зонах специфического воспаления [10]. Кроме того, сукцинат, также входящий в состав ремаксола, повышает эффективность этиотропного лечения ИТЛ, что подтверждено ускорением разрешения неспецифического инфекционно-воспалительного процесса при местном применении изолированного производного янтарной кислоты у больных хроническим генерализованным пародонтитом [11].
Позитивное влияние ремаксола на эффективность комплексного лечения больных ИТЛ не связано с потенцированием действия ПТП, что подтверждается отсутствием изменений показателей прекращения бактериовыделения (см. табл. 3).
Действие ремаксола носило отсроченный характер, достигало уровня статистической значимости через 4 мес от начала комплексного лечения и существенно снижало частоту показаний к фтизиохирургическому вмешательству в процессе лечения ИТЛ. Так, через 12 мес от начала лечения в контрольной группе показания к хирургическому лечению сформировались у 20 (44,4%) больных, а в основной группе – у 11 (24,4%; р=0,038 по точному критерию Фишера). При этом структура показаний к торакальным вмешательствам в обеих группах статистически однородна: туберкуломы у 12 и 7 (60 и 63,6% соответственно; р=0,577) больных; кавернозный туберкулез легких у 4 и 1 (20 и 9,1% соответственно; р=0,405) и фиброзно-кавернозный туберкулез легких у 4 и 3 (20 и 27,3% соответственно; р=0,484).
Заключение
Включение препарата ремаксола в комплексное лечение больных ИТЛ в фазе распада повышает эффективность терапии, что выражается в снижении гепатотоксичности этиотропных средств, уменьшении выраженности диспротеинемии и ускорении регресса деструкции в туберкулезных инфильтратах с последующим сокращением потребности во фтизиохирургической помощи. Полученные данные позволяют рекомендовать включить ремаксол в схемы терапии впервые выявленного ИТЛ.
Литература
Сведения об авторах:
Изучена эффективность и безопасность применения препарата холудексан для лечения лекарственных поражений печени, обусловленных приемом противотуберкулезных препаратов у 80 больных туберкулезом органов дыхания. У 20 больных, не имевших в анамнезе указания на перенесенный гепатит, нормализация показателей функциональных проб печени произошла к 10 дню приема холудексана, в группе больных туберкулезом в сочетании с вирусными гепатитами В и С – нормализация показателей наблюдали к 15 дню приема препарата, в группе больных туберкулезом в сочетании с хроническим алкоголизмом восстановление нарушенных функций печени произошло в сроки, превышающие контрольные. С учетом полученных результатов, холудексан может быть рекомендован для лечения лекарственных поражений печени, обусловленных приемом противотуберкулезных препаратов, Больным туберкулезом в сочетании с хроническим алкоголизмом, при медленном восстановлении показателей функциональных проб печени, следует рекомендовать более длительные курса холудексана: до 30 и более дней.
Ключевые слова: туберкулез органов дыхания, стандартные режимы химиотерапии, лекарственные поражения печени, холудексан.
В России острые медикаментозные поражения печени выявляются у 3-5% госпитализированных больных [2]. Лекарственные гепатиты являются одним из наиболее часто встречающихся осложнений противотуберкулезной терапии [3; 4]. В 5 – 13 случаях из 100, лекарственные поражения печени отличаются более тяжелым упорным течением, выраженными клинико-лабораторными проявлениями, слабым ответом на традиционную терапию [5]. Основным методом лечения данной патологии обычно является отмена гепатотоксического средства и назначение гепатопротекторов, подбор которых основан на учете основных патогенетических факторов и характера морфологических изменений в печени [1].
Целью исследования была оценка эффективности применения препарата холудексан для лечения лекарственных поражений печени, обусловленных приемом противотуберкулезных препаратов.
Лечение больных в группах на всех этапах исследования осуществляли согласно стандартным режимам химиотерапии туберкулеза (на основании основных положений приказа МЗ РФ № 109 от 21 марта 2003 г), на фоне патогенетической (дезинтоксикационная, десенсибилизирующая терапия, витамины) и симптоматической терапии.
Пациенты, включенные в исследование, были разделены на 4 группы: 1-ю исследовательскую группу (1 ИГ) составили 20 больных, у которых в анамнезе не было указания на наличие вирусных гепатитов В или С; 2-ю исследовательскую группу (2 ИГ) составили 20 больных, имевших указание на наличие вирусных гепатитов В или С; 3-ю группу (3 ИГ) составили 20 пациентов, страдающих хроническим алкоголизмом (диагноз подтвержден наркологом), имевших один или несколько эпизодов токсического гепатита, обусловленного употреблением суррогатов алкоголя; в 4-ю, группу сравнения (ГС) вошли пациенты с лекарственным поражением печени, обусловленным приемом противотуберкулезных препаратов, которым для коррекции назначали адеметионин. Больные в группах были сопоставимы по полу, возрасту, характеру сопутствующей патологии. В 1 ИГ средний возраст пациентов составил 32,0±1,4 лет; в 2 ИГ – 35,4±1,3 лет, в 3 ИГ– 34,2±1,5 лет, в ГС – 35,2±1,5 лет (р = 0,319). В 1 ИГ было 15 мужчин и 5 женщин, во 2 ИГ – 12 мужчин и 8 женщин, в 3 ИГ - 16 мужчин и 4 женщины, в ГС - 13 мужчин и 7 женщин (χ2 = 2,381; р=0,68). Сопутствующую патологию (сахарный диабет, язвенная болезнь желудка, бронхиальная астма, артериальная гипертензия) имели 5 (25%) больных в 1 ИГ, 4 – в 2 ИГ, 6 – в 3 ИГ, 5 в ГС (χ2= 0,53; р=1,00). Всем пациентам проводили клиническое, лабораторное (общий анализ крови, биохимический анализ крови (общий билирубин, конъюгированный билирубин, АлАТ, АсАТ, ГГТ, тимоловая проба), рентгенологическое обследование до начала курса холудексана, на 10-й, 15-й день приема и по его завершению (согласно клинических рекомендаций, через 20 дней от начала курса холудексана), пациенты из ГС обследовались по идентичной схеме. Бактериологическая диагностика проводилась методами люминесцентной микроскопии, микроскопии по Циль-Нельсону, а также культуральным методом. Лекарственную устойчивость МБТ определяли с помощью непрямого метода абсолютных концентраций в соответствии с Приказом № 109 МЗ РФ от 21 марта 2003 г.
Для анализа и оценки полученных данных применялись стандартные методы описательной статистики (вычисление средних значений и их стандартных ошибок). Достоверность различий динамики показателей внутри групп определялась с помощью парного и непарного критериев Стьюдента, χ2, критериев Крускалл-Уоллеса, Манна-Уитни, Вилкоксона. Различия считали достоверными при рРезультаты и обсуждение. Достоверных отличий по характеру изменений в легких, частоте выявления деструкции легочной ткани, бактериовыделения, множественной лекарственной устойчивости МБТ не выявлено (см. табл. 1). Все пациенты, включенные в исследование, получали лечение согласно стандартным режимам химиотерапии, рекомендованным приказом Минздрава России № 109 от 21.03.2003 г., распределение больных в группах сравнения соответственно получаемым режимам представлено в табл. 1, как видно из данных таблицы, различия в группах по характеру режима химиотерапии не достоверны, хотя у больных 3ИГ чаще встречалась множественная лекарственная устойчивость МБТ и чаще назначался IIa режим химиотерапии, что косвенно позволяет судить о меньшей эффективности основного курса лечения, связанной прежде всего с недостаточной мотивацией больного к выполнению врачебных рекомендаций.
Таблица 1. Характеристика туберкулезного процесса, режимы химиотерапии у пациентов в группах сравнения
Таблица 2. Динамика показателей функциональных проб печени на фоне приема препарата холудексан у пациентов в группах сравнения
| Показатель | Группы сравнения | |||
| 1 ИГ М±m | 2 ИГ М±m | 3 ИГ М±m | ГС М±m | |
| АлАТ-1, | 120,3±12,3* | 136,5±14,3* | 146,7±15,4* | 126,4±13,6* |
| АлАТ-2 | 28±2,3* | 48,7±4,6* | 84,3±9,6* | 36,5±8,4* |
| АлАТ-3 | 20,4±3,6 | 26,9±3,8 | 48,5±3,8 | 19,8±2,6 |
| АлАТ-4, Е/л | 18,2±2,4* | 20,3±1,5* | 35,8±2,6* | 17,6±1,8* |
| АлАТ-1, | 58,3±2,2* | 53,5±3,3* | 76,7±8,4* | 56,4±3,6* |
| АлАТ-2 | 26,4±1,3 | 28,3±1,4 | 43,3±6,6 | 24,5±1,2 |
| АлАТ-3 | 17,4±1,6 | 18,6±1,6 | 23,5±1,8 | 15,8±1,8 |
| АлАТ-4, Е/л | 14,2±1,4* | 16,3±0,5* | 20,8±2,4* | 13,6±0,9* |
| ОБ-1 | 28,7±3,2* | 32,7±4,2* | 42,1±3,6* | 27,3±2,8* |
| ОБ-2 | 16,0±1,5 | 21,3±1,5 | 28,4±4,4 | 17,0±1,3 |
| ОБ-3 | 8,2±2,3 | 10,6±1,8 | 22,3±3,2 | 7,8±2,5 |
| ОБ-4 мкмоль/л | 7,2±1,8* | 8,6±1,6* | 14,3±2,8* | 6,8±1,7* |
| КБ-1 | 10,9±1,5* | 18,9±1,8* | 21,6±2,3* | 11,4±1,2* |
| КБ-2 | 4,3±0,8 | 8,7±1,5 | 10,4±1,8 | 4,5±0,4 |
| КБ-3 | 2,2±0,3 | 4,5±1,2 | 7,6±2,5 | 2,0±0,2 |
| КБ-4 мкмоль/л | 2,0±0,4* | 3,2±0,2* | 5,2±2,3* | 1,8±0,13* |
Примечание к табл. 2:
* достоверные различия в величинах показателей, р1- величина показателя до начала курса лечения лекарственного гепатита
2 – величина показателя на 10 день приема гепатопротекторов
3 – величина показателя на 15 день приема гепатопротекторов
4 - величина показателя на 20 день приема гепатопротекторов
ОБ – общий билирубин, КБ – конъюгированный билирубин
Безопасность клинического применения препарата холудексан обеспечивали с учетом анамнеза больного, а также мониторингом состояния больного и результатов клинического и биохимического анализов крови в процессе исследования.
Заключение. Таким образом, результаты проведенного обследования показывают эффективность и безопасность применения препарата холудексан для лечения лекарственных поражений печени, обусловленных приемом противотуберкулезных препаратов. В группе больных туберкулезом в сочетании с хроническим алкоголизмом, у которых отмечена более медленная динамика восстановления показателей функциональных проб печени, вероятно, следует увеличить длительность курса холудексана до 30 и более дней.
СВЕДЕНИЯ ОБ АВТОРАХ
Ситникова Светлана Владимировна – заместитель главного врача по лечебной работе КУЗОО КПТД № 4, 644050, г. Омск, ул. Химиков, 8а;
Читайте также:

