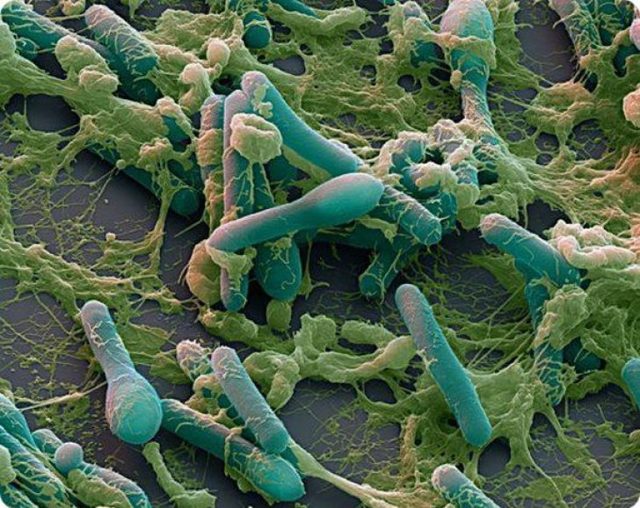
Мейоз возможен у бактерий вызывающих туберкулез
Обновлено: 23.04.2024
Подавляющему большинству россиян известно, что употребление некачественных консервированных или копченых продуктов может привести к тяжелому заболеванию – ботулизму. Это острое заболевание инфекционно-токсического генеза, вызываемое возбудителем Clostridium botulinum и токсичным продуктом ее жизнедеятельности, который является сильнейшим ядом биологического происхождения. Именно ботулотоксин делает заболевание крайне тяжелым, а зачастую смертельным.
Что такое ботулизм
Бактерии Clostridium botulinum повсеместно присутствуют в почве, однако из-за высокой требовательности микроорганизмов к условиям для размножения заболевание у людей возникает редко. К примеру, в Москве ежегодно регистрируется около 15-20 случаев ботулизма, а в целом на территории России – не более 200 случаев в год.
Для быстрого устойчивого роста популяции клостридии, являющейся возбудителем ботулизма, необходимо отсутствие кислорода и благоприятная температура в пределах 30-35 градусов Цельсия. Наиболее часто такая среда создается при домашнем консервировании в герметично закрытой банке, солении и копчении. Бактерия бурно размножается в консервированном продукте, обильно выделяя токсин. Чем выше численность бактерий в продукте, тем больше в нем ботулотоксина и, соответственно, выше риск отравления. Размножение бактерий возможно и в кишечнике человека, в этом случае заболевание развивается медленнее.
Палочка ботулизма Clostridium botulinum существует в двух формах – вегетативной – способной к размножению, и споровой – чрезвычайно устойчивой к неблагоприятным внешним факторам. Вегетативная форма бактерии выдерживает контакт с раствором поваренной соли, кислой средой и специями, однако не переносит присутствия кислорода. Она может сохраняться в жизнеспособном состоянии в течение нескольких лет, но не выдерживает 15-минутного кипячения. Споровая форма ботулизма еще более устойчива: сохраняется в течение нескольких десятилетий, в кипятке выдерживает до 6 часов, переносит замораживание, сушку, воздействие 18% солевого раствора. Гибель спор клостридии наступает после получасового автоклавирования при температуре не ниже 120 градусов.
Токсин ботулизма обладает достаточно высокой устойчивостью: в природе сохраняет активность до 118 часов, высокая концентрация поваренной соли (18%) не оказывает на него инактивирующего воздействия. В тоже время токсин в течение 10 минут полностью разрушается при нагревании до 100 °С и инактивируется щелочными растворами (рН более 8) и алкогольными напитками.
Виды заболевания
В зависимости от этиологии, ботулизм может быть:
- пищевым – это наиболее распространенный вид заболевания, возникающий вследствие употребления в пищу продуктов, зараженных Clostridium botulinum;
- раневым – развивающимся из-за контакта раневой поверхности у пациента с поверхностью, на которой присутствуют бактерии;
- детским – развивающимся только у младенцев первого полугода жизни из-за нарушения родителями гигиенических рекомендаций по уходу за ребенком;
- дыхательным – в этом случае возбудитель попадает в организм через органы дыхания в виде спор, в большом количестве распыленных в воздухе (например, при применении бактериологического оружия).
Все перечисленные разновидности, кроме пищевой, встречаются крайне редко. Передача ботулизма от инфицированного человека к здоровому невозможна.
Как избежать инфицирования

Согласно рекомендациям Роспотребнадзора, для профилактики ботулизма следует:
- использовать только консервы, приготовленные промышленным способом;
- ни в коем случае не употреблять в пищу консервы с вздутой крышкой;
- хорошо отмывать от частиц грунта овощи, фрукты и грибы;
- не использовать для домашнего консервирования растительные продукты со следами порчи;
- пойманную или купленную рыбу быстро избавить от внутренностей и хорошо вымыть, после чего хранить в холоде;
- не консервировать, а солить грибы и овощи;
- перед использованием в пищу проваривать консервированные продукты около получаса, чтобы разрушить ботулотоксин.
Следует знать, что продукты, зараженные Clostridium botulinum, по вкусу, цвету и запаху неотличимы от качественной пищи. Лучший способ избежать отравления – термообработка любых консервов в течение 15-20 минут. Это поможет избежать не только ботулизма, но и других кишечных инфекций, вызывающих отравления и воспаления ЖКТ.
Что происходит в организме человека
Инкубационный период при ботулизме вариабелен и может продолжаться от 2 часов до 5 суток, но, как правило, симптомы отравления появляются в течение первых 2-6 часов после попадания бактерии и продуктов ее деятельности в организм. Ботулотоксин начинает проникать в кровь уже в ротовой полости. Основная его часть всасывается в тонком кишечнике и затем распространяется по всему организму. Токсин очень быстро поражает нервные волокна, блокируя передачу к мышечной ткани нервных импульсов, поступающих от головного и спинного мозга. Из-за этого функция мышечных волокон снижается либо полностью прекращается.
От паралича страдают глазные и глотательные мышцы, затем межреберные и мышцы диафрагмы. Уменьшается перистальтическая деятельность кишечника, падает защитная активность лейкоцитов, изменяются метаболические процессы в эритроцитах, в результате чего снабжение кислородом тканей резко ухудшается. Человек испытывает затруднения с дыханием, которые вскоре, если не будет оказана срочная медицинская помощь, приведут к летальному исходу.
Как распознать ботулизм
К основным симптомам ботулизма относят:
- сухость во рту, тошноту, изменение голоса, хрипоту, боль при глотании;
- двоение в глазах, ухудшение зрения (туман, мушки перед глазами);
- опущение верхнего века, расширение зрачков, косоглазие, птоз;
- отсутствие мимики, бледность кожи, шаткость походки, нарушения координации;
- симметричный парез и паралич конечностей, дыхательной мускулатуры (чувство сдавливания грудной клетки);
- вздутие и боли в животе, понос 3-5 раз в день.
При появлении у человека хотя бы одного-двух из перечисленных признаков ботулизма необходимо срочно обращаться к врачу. Промедление чревато самыми тяжелыми последствиями, так как быстро развивающийся паралич мышц дыхательной системы неминуемо приводит к смерти больного.
Диагностика ботулизма в медицинском учреждении включает лабораторные анализы, направленные на обнаружение ботулотоксина и бактерий в рвотных массах и крови пациента. Кроме того, на наличие токсина обязательно исследуются продукты, которые предположительно стали причиной отравления.
Как лечат больных ботулизмом
В домашних условиях первая помощь при ботулизме заключается в скорейшей доставке больного в медицинское учреждение. Чем быстрее это будет сделано, тем выше шансы на благополучное выздоровление. Одновременно следует промыть больному желудок водным раствором питьевой соды (20 г на литр воды), поставить содовую очистительную клизму и дать энтеросорбент.
Перечисленные действия замедлят действие токсина и помогут частично вывести его из организма. Однако они не отменяют вызов скорой помощи и доставку пациента в лечебное учреждение, поскольку при сильной интоксикации у больного может очень быстро развиться паралич дыхательных путей и асфиксия, которая приводит к летальному исходу.
Терапия заболевания включает в себя следующие действия:
- промывание желудка при помощи специального зонда, чтобы удалить остатки зараженной пищи;
- кишечный диализ при помощи специального раствора;
- введение антитоксической сыворотки в соответствии с типом обнаруженных бактерий (А, С или Е);
- введение препаратов для инфузионной терапии для ускорения дезинтоксикации, восстановления водно-электролитного баланса, устранения белковых нарушений;
- введение антибактериальных препаратов;
- меры по устранению гипоксии и ее последствий;
- лечение осложнений ботулизма.
В зависимости от тяжести отравления и общего состояния здоровья лечение ботулизма занимает от нескольких дней до месяца. Однако при своевременном медицинском вмешательстве и соблюдении клинических рекомендаций ботулизм рано или поздно полностью излечивается, а деятельность нервной системы восстанавливается без малейших последствий для ее функционирования.
Вопросы и ответы
Какие продукты вызывают ботулизм наиболее часто?
Медицинская статистика свидетельствует, что первое место среди причин ботулизма занимают домашние консервы – маринованные грибы и огурцы, а также окорока домашнего копчения и сыровяленые колбасы. Менее часто отравление вызывают домашние соления, копченая или вяленая рыба, мясные и рыбные консервы. В редких случаях источником инфекции становится пчелиный мед, картофельный салат с жареным луком в большом количестве масла без последующей термической обработки, маринованные побеги бамбука.
Как можно заразиться ботулизмом?
Источник инфекции ботулизма может быть обнаружен в любых продуктах, контактировавших с зараженной почвой или содержимым кишечника животных, птиц, рыб, в которых находились споры бактерий. Употребление в пищу плохо вымытых продуктов или домашних консервов, приготовленных с недостаточным соблюдением условий стерилизации – вот основные источники заражения.
Как распознать ботулизм у ребенка?
Признаки заболевания ботулизмом у детей неотличимы от симптоматики взрослых людей: боли в животе, понос, изменение голоса или характера плача, у младенцев – неспособность удерживать головку и т.д. Поскольку заболевание развивается очень быстро, при малейшем неблагополучии следует сразу же обратиться к врачу. Своевременно оказанная помощь и соблюдение клинических рекомендаций при ботулизме у детей позволяют избежать наихудших последствий при отравлении.

Вопрос: 15 / 20 Выберите 3 верных выражения из 6-ти: 3) К пресмыкающимся относят: ящериц, змей, тритонов, крокодилов и черепах 5) Позвоночник рептилий … состоит из 5 отделов: шейный, грудной, поясничный крестцовый и хвостовой 1) Пресмыкающиеся -первые настоящие наземные позвоночные животные 2) Пресмыкающиеся могут обламывать свой хвост и вновь его восстанавливать 6) К крестцовым позвонкам у ящериц причленен пояс передних конечностей 4) Класс пресмыкающихся включает 4 отряда: змеи, ящерицы, крокодилы и черепахи
1.Сравните признаки растений и животных? Что у них общего и чем они различаются? 2. Какие животные относятся к подцарству одноклеточные? Назови их об … щие признаки. Помогите пожалуйста только кратко если не сложно!)
2 вариант 1. Как называется самый простой увеличительный прибор для изучения растений? а) микроскоп б) лупа в) очки г) монокль 2. Для какой группы рас … тений половое размножение невозможно без воды? а) цветковых б) споровых в) хвойных г) семенных 3. Плод мотыльковых растений: фасоли, гороха называют а) стручок б) семянка в) боб г) ягодой 4. У двудольных растений, в отличие от однодольных а) тело составляют органы и ткани б) оплодотворение происходит при наличии воды в) в семени формируется зародыш г) в семени две семядоли 5. Водный ток в растении идет в восходящем направлении по а) межклетным пространствам б) ситовидным трубкам в) сосудам г) камбию 6. Какое растение имеет стержневую корневую систему? а) осока б) гладиолус в) пшеница г) крапива 7. Какую функцию в клетках растения выполняет вакуоль? а) фотосинтез б) запас питательных веществ в) дыхание г) несет наследственную информацию 8. Какая жизненная форма отсутствует у голосеменных растений? а) дерево б) кустарники в) лианы г) травы 9. По каким клеткам стебля идет нисходящий ток? а) по камбию б) по ситовидным трубкам в) по лубяным волокнам г) по сосудам и трахеям 10. Чем растительная клетка отличается от животной клетки? а) наличием ядра б) наличием хлоропластов в) наличием цитоплазмы г) наличием митохондрий 11. Большинство культурных растений – представители высших растений из отдела: а) голосеменных б) папоротникообразных в) мохообразных г) цветковых (покрытосеменных) 12. Видоизмененный побег - это а) корневище б) корень в) корнеплод г) корнеклубень 13.Установите соответствие между растением и типом подземного побега. 14.Какие из перечисленных органов растений являются видоизменёнными побегами? Выберите ТРИ органа растений из шести. 1) клубенёк гороха 2) корнеплод моркови 3) кочан капусты 4) клубень картофеля 5) луковица тюльпана 6) микориза берёзы 15.Верны ли следующие суждения о процессах жизнедеятельности растений? а) при дыхании растениями поглощается кислород б) органические вещества при дыхании окисляются с выделением энергии 1) верно только А 2) верно только Б 3) верны оба суждения 4) оба суждения неверны 16.Известно, что шиповник майский является листопадным кустарником, нетребовательным к почве. Используя эти сведения, выберите из приведенного ниже списка ТРИ утверждения. а) шиповник имеет несколько стволиков, отходящих от общего основания, все они покрыты острыми шипами, которые защищают растение от поедания травоядными животными б) может произрастать на скалистых и глинистых обрывах в) дикорастущие шиповники морозоустойчивы и засухоустойчивы г) листья шиповника с 5-7 листовыми пластинками, осенью желтеют и опадают д) корневая система проникает на глубину до 5 м е) шиповник является предком всех культурных сортов роз.

Обзор
Антибиотикорезистентные бактерии одолевают один препарат за другим и неконтролируемо распространяются
Авторы
Редакторы

Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.

Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Вступление

По данным комиссии, собранной британским министерством здравоохранения в 2014–2016 гг., ежегодно около 700 000 человек по всему миру умирает от бактериальных инфекций, которые вызваны невосприимчивыми к действию антибиотиков патогенами. К 2050-му эта цифра может вырасти до 10 миллионов человек в год [2]. А по данным за 2019 год, только в США и европейских странах суммарно от болезней, вызванных резистентными бактериями, умирает около 68 000 человек в год (рис. 2) [3], [4].

Рисунок 2. Количество смертей от болезней, вызванных резистентными к антибиотикам бактериями, в европейских странах по данным за 2015 год
Если у нас закончатся эффективные противомикробные лекарства , то мы также не сможем безопасно проводить хирургические операции или использовать методы лечения, угнетающие иммунную систему, такие как химиотерапия, которая применяется для лечения онкологических заболеваний. Пострадают в первую очередь развивающиеся страны за счет плохой доступности медицины, проблем с гигиеной и слаборазвитой инфраструктуры [2].
О механизмах резистентности и ее передаче можно подробнее почитать в материалах [5] и [6].
Распространение резистентности: связь с уровнем потребления антибиотиков и влияние окружения
Иногда случается так, что потребление антибиотиков сокращается, а уровень устойчивости наоборот, только растет. Например, так произошло в Исландии 20 лет назад. В 2002 году было опубликовано исследование [8], согласно которому, несмотря на сокращение потребления противомикробных препаратов с 1,5 до 1,1 курса в год на одного ребенка (возрастом от одного года до шести лет), за пять лет распространенность устойчивых к пенициллину пневмококков выросла в двух наиболее удаленных от столицы регионах в четыре и в десять раз. Причем в десять раз она выросла там, где сокращение потребления антибиотиков было самым значительным по стране. Хотя в среднем за этот период уровень резистентности в Исландии действительно сократился: на 5%. Авторы исследования предположили, что из-за слабого коллективного иммунитета жители сельских регионов (рис. 3, 4) оказываются более уязвимыми к новым патогенам, которые сначала распространяются в крупных городах и только спустя время доходят до деревень. Можно было бы предположить, что свою роль сыграли и маленькие дозы лекарства или некорректная длительность терапии, однако, по данным исследования, все дети получали адекватное лечение.

Рисунок 3. Поселение Болунгарвик (исл. Bolungarvík), где зарегистрировали самый значительный рост резистентности при наиболее сильном снижении объема потребления антибиотиков.

Рисунок 4. Маяк Оусхоулавити (исл. Óshólaviti) в Болунгарвике. Фотограф: Герберт Ортнер, Вена (Herbert Ortner, Vienna).
Тем не менее исландский кейс остается скорее частным примером того, как на резистентность могут влиять и другие факторы, помимо объема потребления противомикробных препаратов. В целом же, прием антибиотиков остается одной из главных причин распространения устойчивости в мире [2–4].
К сожалению, даже если человек никогда не злоупотреблял антибиотиками, он может получить резистентную микрофлору от кого-то из своего непосредственного окружения, например, от родственников.
Исследование [9] на основе данных, полученных в 1998 году в двух деревнях штата Юта (рис. 5), показало, что вероятность получить как устойчивые, так и чувствительные штаммы растет с увеличением количества детей в семье. А прием антибиотиков ребенком увеличивает количество именно устойчивых бактерий у братьев и сестер.

В 2019 году израильские ученые показали, что прием матерями фторхинолонов (противомикробных лекарств широкого действия) повышал риск заражения резистентными штаммами не принимавших эти лекарства детей на 50% [10].
Бактерии распространяются не только в семьях, но и в других небольших сообществах, где люди тесно взаимодействуют, например в больницах. Так, в 2001 году другой исследовательский коллектив из Израиля подтвердил, что прием цефалоспоринов и амикацина (полусинтетического антибиотика группы аминогликозидов) в шести отделениях больницы был связан с повышенным риском заражения устойчивыми патогенами в течение последующих месяцев, в том числе и у пациентов, не принимавших эти антибиотики в течение предыдущего года. Причем у принимавших этот риск был выше 1,5–3 раза [11].
Распространение резистентности в больших сообществах
Исследователи рассматривали данные о потреблении антибиотиков и распространенности устойчивости к ним в американских штатах и европейских странах. Они предположили, что чем два штата или две страны теснее взаимодействуют, тем меньше между ними разница в уровне резистентности к антибиотикам, и непосредственное влияние объема потребления антибиотиков на устойчивость будет ниже, чем в идеальной ситуации, когда регион полностью изолирован от других.
Чтобы проверить гипотезу, ученые сначала использовали математические модели, с помощью которых они делали численные предсказания того, насколько спилловер-эффект увеличится от усиления интенсивности взаимодействия сообществ. А затем они обратились к эмпирическим данным и соотнесли разницу в уровне резистентности внутри регионов с интенсивностью их взаимодействия друг с другом. Степень интенсивности определяли по данным о перелетах американскими и европейскими авиалиниями — ученые предположили, что чем меньше рейсов между регионами, тем слабее эти регионы взаимодействуют (рис. 6).

Рисунок 6. Карта авиаперелетов
Источники информации о потреблении антибиотиков и распространении устойчивости внутри регионов ученые распределили по трем группам: первые две включали в себя американские базы данных, а третья — данные по европейским странам.
Но в итоге было сформировано шесть датасетов вместо девяти: два убрали, потому что пришлось исключить данные по устойчивости пневмококков к β-лактамам в США — в предыдущих исследованиях на этих датасетах связь между объемом потребления антибиотиков и уровнем резистентности получила отрицательную точечную оценку. Кроме того, информация по потреблению фторхинолонов для США была только во втором наборе данных, так что для этой комбинации патогена и антибиотика собрали два датасета вместо трех, как у остальных (один европейский и один американский).
После попарного сравнения регионов, связь между интенсивностью взаимодействия и снижением зависимости уровня резистентности от объема потребления антибиотиков оказалась статистически значимой в четырех из шести датасетов. Иными словами, чем активнее люди перемещались между сообществами, тем меньшее влияние на распространенность устойчивости оказывал уровень потребления антибиотиков внутри каждого из них — значительную роль начинали играть соседи.
Ученые также сгруппировали все сообщества по парам и ранжировали список по степени интенсивности взаимодействия. Затем они сравнили первые 10% пар из начала с 10% пар с конца и выяснили, что для пар в начале рейтинга связь между объемом потребления антибиотиков и резистентностью в среднем на 50% слабее, чем для пар, которые взаимодействовали меньше всего.
О чем говорят эти данные? В первую очередь о том, что спилловер-эффект оказывает значимое влияние на распространение устойчивости бактерий к антибиотикам на уровне США и европейских стран. Из этого наблюдения следуют несколько важных выводов. Во-первых, бессмысленно проводить какую бы то ни было политику по сокращению потребления антибиотиков с целью снизить уровень резистентности, не учитывая ситуацию в соседних регионах. Во-вторых, куда эффективнее любые меры принимать не на уровне отдельной страны или штата, а на уровне более крупных регионов: США или Евросоюза целиком. В-третьих, массовые испытания антибиотиков могут привести к росту устойчивости внутри всей контрольной популяции (если она не полностью изолирована от испытуемых) за счет все того же спилловер-эффекта.

Рисунок 7. Разница в уровне доходов у американского населения по штатам. Экономическое неравенство сказывается и на сфере здравоохранения: у людей с высоким и низким доходом разные условия проживания, неравный доступ к медицине и др. Это может быть релевантно при анализе эпидемиологической обстановки региона.
К тому же, чтобы упростить себе задачу, в рамках исследования ученые исходили из того, что связь между объемом потребления антибиотиков и уровнем резистентности неоспорима, а изменения в распространенности устойчивости следуют за изменениями в объеме потребления антибиотиков в течение какого-то относительно небольшого и обозримого отрезка времени, хотя оба эти положения являются предметом активного изучения. Попарное сравнение сообществ также существенно упрощает задачу построения математической модели и обработки данных. Однако надо понимать, что на деле регионы взаимодействуют между собой одновременно, и это взаимодействие может иметь сезонный характер, или его интенсивность может меняться в зависимости от каких-то социальных, политических или экологических процессов. Так что теоретические выкладки, полученные исследователями, довольно грубы и позволяют составить только беглое представление о проблеме.
Борьба с резистентностью: поиск новых решений

Рисунок 8. Инфографика по карбапенем-резистентным энтеробактериям из доклада Департамента здравоохранения и социальных служб США. Согласно ей, в 2017 году насчитывалось 13 100 случаев госпитализации пациентов с инфекциями, вызванными карбапенем-резистентными энтеробактериями, в том числе и 1100 случаев летального исхода, а соответствующие затраты на здравоохранение в Америке составили 130 миллионов долларов США. Карбапанем-резистентные энтеробактерии представляют серьезную проблему для пациентов медицинских учреждений: некоторые штаммы развили устойчивости почти ко всем распространенным антибиотикам, что вынуждает врачей прибегать к более токсичным или менее эффективным препаратам.

Рисунок 9. Как последовательности ДНК, ответственные за резистентность, попадают в клетку бактерии и хранятся в ней? Последовательности ДНК, кодирующие ферменты, которые обеспечивают резистентность, могут находиться в плазмидах — кольцевых ДНК внутри клеток бактерий, — передаваться в составе плазмид потомкам и родственникам при коньюгации. Еще такие последовательности ДНК могут передаваться из ДНК одной бактерии в ДНК другой путем трансдукции — переноса внутри вируса.

Рисунок 10. Разрушение β-лактамного кольца β-лактамазой путем гидролиза связи между атомами углерода (серыми) и азота (голубыми)
Кэйтлин Зулауфа и Джеймс Кирби из Гарвардской медицинской школы нашли подходящие для вмешательства в работу плазмиды препараты среди тех, которые уже используются, но в иных целях, и попробовали объяснить их эффективность в борьбе с резистентными штаммами [22]. Это исследование кажется нам важным, поэтому ниже мы расскажем об экспериментах, проведенных коллегами-учеными, и данных, говорящих в пользу их открытия.
В результате скрининга более 12 000 биоактивных соединений исследователи выделили три, после воздействия которых копии pCRE не распространялись в культуре бактерий при делениях, что делало последующие поколения восприимчивыми к карбапенемам.
Наш первый кандидат — касугамицин — аминогликозидный антибиотик, который, судя по данным исследователей, мешает процессу синтеза белка RepE, играющего ключевую роль в размножении pCRE путем репликации (удвоения) [23]. То есть без RepE плазмида, скорее всего, не передастся новым поколениям бактерий. После воздействия касугамицина в течение 24 часов репликация pCRE случалась реже более чем в 10 раз (рис. 11), по сравнению с необработанными бактериями (более 90% потомков бактерий, резистентных еще сутки назад, утратили защиту). Однако даже во время применения максимальной в этом исследовании дозы касугамицина плазмиды все же размножались (их становилось больше на два порядка). Зафиксируем, что касугамицин не блокирует репликацию полностью, а лишь сильно замедляет ее.

Рисунок 11. Зависимость активности размножения плазмид в растущей бактериальной культуре от воздействия препаратов. По вертикальной шкале — количество плазмид бактерий после инкубирования при разных концентрациях препаратов, выраженное в процентах от количества плазмид в посевах в обычных условиях. Первые два столбца — контрольный эксперимент (без воздействия препаратов): серый столбец — количество в начале контрольного эксперимента; черный — в бактериях после обычных условий культивирования. Зеленые столбики — после культивирования при разных концентрациях касугамицина; красные столбики — после культивирования при разных концентрациях CGS 15943; фиолетовые столбики — после культивирования при разных концентрациях Ro 90-7501.
Таким образом, использование каких-то из этих препаратов может привести нас к победе над опасными карбапенем-резистентными энтеробактериями. Ученым предстоит долгая и кропотливая работа по поиску или синтезу веществ, которые окажутся действенными в устранении описанного нами механизма резистентности.
Расшифровки
WHN model модель распространения резистентности, учитывающая сосуществование в человеке резистентных и чувствительных к антибиотику бактерий и их конкуренцию; предложена в 2019 году [29]. D-types model модель распространения резистентности, учитывающая влияние длительности носительства людьми резистентных бактерий; предложена в 2017 году [30]. CGS 15943 аналог нуклеозидов, из которых построены ДНК и другие нуклеиновые кислоты (триазолохиназолин, точнее, 9-хлор-2-(2-фуранил)-[1,2,4]триазоло[1,5-c]хиназолин-5-амин), сильный антагонист аденозиновых рецепторов A1 и A2A с высокой селективностью [31], [32]. Ro 90-7501 ингибитор образования фибрилл амилоида ß42 (бибензимидазол, точнее, 2′-(4-аминофенил)-[2,5′-би-1H-бензимидазол]-5-амин) [28].
Туберкулез – это инфекционное заболевание, вызываемое палочкой Коха (Mycobacterium tuberculosis). Патоген чаще всего поражает легкие, но существуют и другие формы: туберкулез костей, суставов, почек, кожи и других органов.
Процент смертности от туберкулеза по всему миру высок, он входит в десятку заболеваний, приводящих к летальным исходам [1]. Это не только медицинская, но и социальная проблема, поскольку на заболеваемость, помимо состояния здоровья, также влияют социальные и экономические причины, качество питания и образ жизни. Ключевыми факторами риска считаются вредные привычки, ослабленная иммунная система и хронический стресс.
Как передается туберкулез
Возбудитель передается от человека к человеку воздушно-капельным путем при чихании и кашле и просто при разговоре, а также иногда контактно (через поврежденную кожу или внутриутробно). Бактерии туберкулеза долго сохраняются активными во внешней среде в плохо проветриваемом помещении и попадают в организм здорового человека через предметы быта и продукты питания.
Заражение туберкулезом еще не означает начало заболевания: оно развивается только у 5-15% инфицированных. До развития первых симптомов может пройти несколько недель или месяцев, и основным фактором риска считается ослабление иммунных сил организма [1].
Классификация туберкулеза
- открытая форма (больной активно выделяет микобактерии в воздух и заражает других людей);
- закрытая форма (больной является носителем и не выделяет возбудителя в окружающую среду).
- первичное заражение с локальным воспалением в области проникновения и вовлечением близлежащих лимфоузлов;
- латентный период с образованием очагов воспаления в других органах;
- активная инфекция с ухудшением общего состояния здоровья, образованием каверн (полостей) в легких и множественными поражениями в других органах [2].
Симптомы туберкулеза
Признаки заражения различаются в зависимости от органа, пораженного микобактерией. Общие симптомы включают утомляемость, сниженную трудоспособность, плохой аппетит, повышенную температуру тела, потерю веса, появление румянца на щеках.
- затяжной кашель на протяжении нескольких недель (сухой или мокрый);
- кровохаркание;
- боль в области груди;
- затрудненное дыхание;
- увеличение периферических лимфоузлов (в области головы, шеи и конечностей);
- ночная потливость;
- периодическое повышение температуры.
Диагностика туберкулеза
Это заболевание, особенно закрытая форма, сложно диагностируется. Переход из латентной фазы в активную смазанный, а клинические симптомы не позволяют установить точный диагноз или отсутствуют. В связи с этим решающее значение имеет лабораторная диагностика.
Квантифероновый тест на туберкулез. Этот современный иммунологический метод позволяет выявить латентный туберкулез, а также туберкулезное поражение других органов. Введения туберкулина не требуется, поэтому этот тест подходит уязвимым группам пациентов (беременные и кормящие женщины, пожилые люди, ВИЧ-инфицированные, люди с непереносимостью туберкулина). Для диагностики используется венозная кровь. Наличие в организме активного туберкулеза обуславливает появление в крови особых белков, входящих в состав микобактерий. Т-лимфоциты реагируют на присутствие этих белков и в результате такой сенсибилизации начинают усиленно вырабатывать интерферон-гамма. Квантифероновый тест основан на измерении уровня интерферона-гамма, повышение которого указывает на наличие туберкулезной инфекции в пробе крови.
Метод T-SPOT.TB. Позволяет диагностировать латентную и активную формы легочного и внелегочного туберкулеза. Для исследования используют венозную кровь. В основе метода лежит оценка количества самих сенсибилизированных Т-лимфоцитов. Он также не дает ложноположительных результатов и подходит уязвимым группам пациентов.
Анализ мокроты. Для проведения теста необходимо собрать утреннюю мокроту, которая отделяется при кашле. Во взятом образце определяют наличие самих микобактерий. Анализ подходит только для диагностики туберкулеза легких.
Анализ мочи. Выявляют изменения параметров, характерные для туберкулеза: появление лейкоцитов, эритроцитов, бактерий, белка, гноя, сдвиг реакции мочи в кислую сторону.
Отрицательные лабораторные анализы не гарантируют отсутствие туберкулеза. Пациенты с подозрением на заболевание проходят флюорографию и/или рентгенографию легких. Для выявления внелегочных форм туберкулеза проводят МРТ, КТ и другие инструментальные исследования. Также применяют биопсию (взятие образца тканей) для микроскопических исследований и посевов на питательные среды.
Дифференциальную диагностику проводят с широким рядом заболеваний в тех случаях, когда ни одно исследование не подтвердило наличие микобактерий, присутствуют атипичные симптомы или отсутствует адекватный ответ на противотуберкулезное лечение.
Лечение туберкулеза
- Медикаментозная терапия. Противотуберкулезные препараты разделяют на основные (назначаются пациентам с первичным заражением), резервные (назначаются при неэффективности препаратов основной группы или их непереносимости) и комбинированные (многокомпонентные препараты с фиксированной дозой отдельных компонентов).
- Химиотерапия. Направлена на уничтожение микобактерий или подавление их размножения.
- Симптоматическое лечение конкретных нарушений и симптомов.
- Физиотерапия при туберкулезе легких с целью улучшения питания тканей и стимуляции их восстановления (ингаляции, ароматерапия, электролечение, лазеротерапия, дарсонвализация, магнитотерапия) [3].
Полное выздоровление не гарантирует отсутствие рецидива заболевания в будущем.
С появлением антибиотиков человеку удалось взять под контроль такое распространенное и опасное инфекционное заболевание, как туберкулез (старое название – чахотка). Тем не менее оно продолжает оставаться в списке глобальных угроз человечеству и в XXI веке.
В России каждый год регистрируется все меньше новых случаев болезни, и уровень смертности от нее продолжает снижаться. Однако ситуация все еще сложная. ВОЗ сообщает, что за 2018 год в РФ заболели туберкулезом 79 тысяч, а умерли – 10 тысяч человек. Мало того, инфекция бросает новый вызов человечеству: появились особые формы заболевания, стойкие к существующим лекарствам. В России число таких случаев достигает 9 %. По этому показателю она занимает третье место в мире после Индии и Китая. Необходимое лечение в стране получают 99 % всех больных туберкулезом, однако полностью излечиваются только 69 %. Сложная ситуация наблюдается также в Азербайджане, Беларуси, Казахстане, Кыргызстане, Молдове, Таджикистане, Узбекистане, Украине.
Что такое туберкулез, возбудитель болезни
- Туберкулезом называют хроническое инфекционное бактериальное заболевание, вызванное возбудителем Mycobacterium tuberculosis complex (в народе более известном как палочка Коха).
- Впервые этот микроорганизм выделил немецкий ученый Роберт Кох в 1882 году, но сам недуг известен очень давно. Следы микобактерий туберкулеза исследователи находили даже в останках древнеегипетских мумий.
- Эти микроорганизмы отличаются высокой жизнестойкостью в окружающей среде. Во влажном и темном месте при температуре 23 °C они могут сохраняться до 7 лет, в темном и сухом – до 10–12 месяцев, в сухом и светлом – около 2 месяцев.
- В воде палочка живет до 5 месяцев, в почве – до 6 месяцев, в сыром молоке – до 2 недель, в сыре и масле – около года, на страницах книг – около 3 месяцев. Однако эти бактерии погибают при воздействии веществ, содержащих хлор, третичных аминов, перекиси водорода, а также при облучении ультрафиолетом. Они могут принимать малоопасные L-формы, которые присутствуют в организме человека, но не вызывают острого процесса.
Стадии заболевания
Существует три стадии развития туберкулеза:
- первичная;
- латентная;
- активная.
Также различают открытую и закрытую формы. В первом случае болезнь явно выражена, бактерии легко обнаруживаются в мокроте, каловых массах, а сам больной представляет опасность для окружающих в плане инфицирования. Закрытая форма неопасна для окружающих. Чаще всего встречается туберкулез легких, но эта инфекция может также поражать кости, суставы, мочеполовую систему, кишечник, брюшину, мозговые оболочки, ЦНС, периферические лимфоузлы, кожу (золотуха).
Первичное инфицирование
Заражение происходит, когда бактериям удается пройти сквозь защитные барьеры и проникнуть глубоко в легкие. Если верхние дыхательные пути здоровые и работают правильно, им удается задержать и вывести со слизью большую часть палочек Коха и других опасных бактерий. В теории для инфицирования людей со слабым иммунитетом достаточно одной палочки, но для более стойких организмов все же требуется многоразовый контакт.
Далее бактерии поглощаются альвеолярными макрофагами. Необезвреженные возбудители начинают воспроизводиться, возникает локальное воспаление в области проникновения инфекции. Через ближайшие лимфоузлы зараженные макрофаги попадают в кровь, проникая в другие органы. Но если у человека сформирован хотя бы частичный иммунитет, распространение через кровоток маловероятно.
Латентная инфекция
Через три недели активного роста бактерий примерно в 95 % случаев, иммунная система подавляет их рост и размножение. Тогда очаги с микробами в пораженных органах превращаются в эпителиоидные гранулемы. В них туберкулезные палочки могут жить много лет, человек при этом чувствует себя вполне здоровым, клинических проявлений болезни также не наблюдается. Если иммунитет достаточно сильный, инфекция так и остается в неактивной форме. Считается, что у почти одной трети населения мира присутствует латентный туберкулез, но эти люди не представляют угрозу для окружающих, потому что не выделяют бактерии. Однако сбои в работе иммунной системы могут привести к обострению процесса. Бывает, что первичное поражение начинает прогрессировать сразу. В группе риска – маленькие дети и лица с очень слабым иммунитетом.
Активная стадия
Туберкулез у взрослых людей переходит в активную фазу в течение двух лет с момента заражения, но нередко он проявляется и через десятилетия. Этому способствует снижение клеточного иммунитета. Больше всего в этой связи уязвимы люди с ВИЧ инфекцией, не получающие антиретровирусной терапии. Также в группе риска находится еще ряд пациентов:
- с сахарным диабетом;
- с раком головы и шеи;
- с болезнями почек, которым назначен диализ;
- перенесшие операцию по резекции желудка;
- принимающие препараты, которые подавляют иммунную систему (после трансплантации органов).
Фактором риска также считается курение и недостаточное питание, поэтому эта инфекция нередко встречается у лиц, ведущих асоциальный образ жизни. При отсутствии лечения ткани поврежденного болезнью органа распадаются, образуются множественные каверны (изолированные полости в легких).
- туберкулема;
- латентный;
- очаговый (ограниченный);
- милиарный;
- инфильтративный;
- диссеминированный;
- кавернозный;
- фиброзно-кавернозный;
- цирротический;
- казеозная пневмония.
Как передается туберкулез
Главным источником инфекции являются люди с болезнью в открытой форме. Пути передачи возбудителя:
- воздушно-капельный – при чихании и кашле бактерии оказываются в воздухе, который вдыхают здоровые люди. Кроме того, микроорганизмы оседают в пыли и долго там сохраняются;
- алиментарный – через употребление в пищу зараженных продуктов – молока, яиц и проч. Однако в этом случае требуется большее количество бактерий в сравнении с воздушно-капельным путем;
- контактный – при прямом соприкосновении поврежденной кожи со здоровой или через конъюнктиву глаза, но подобное отмечается редко;
- в период внутриутробного развития от матери – плод инфицируется через плаценту, но это также происходит нечасто.
Симптомы, клинические проявления
На ранних стадиях туберкулез протекает практически бессимптомно. По мере его развития состояние больного ухудшается, однако специфическая симптоматика не наблюдается. Клинические признаки – повышенная усталость, слабость, резкое снижение веса без видимых на то причин, температура 37-38 °С, не спадающая продолжительное время, ночная потливость. Лицо становится бледным, а на щеках появляется румянец. У детей туберкулез прогрессирует намного быстрее, чем у взрослых, в силу неразвитой иммунной системы.
Легочную форму туберкулеза сопровождает кашель. Вначале он несильный, но со временем его интенсивность возрастает. Если он продолжается больше трех недель, следует немедленно обратиться к врачу. Кашель вначале сухой, приступообразный, особенно ночью и утром. Позже начинает выделяться желто-зеленая мокрота, а на стадии каверн наблюдается кровохаркание.
При туберкулезе мозговых оболочек и головного мозга к симптомам общей интоксикации добавляются расстройства сна, головные боли, интенсивность которых постепенно усиливается. Затем проявляется ригидность затылочных мышц, симптомы Кернига и Брудзинского, неврологические расстройства.
Симптоматика туберкулеза органов пищеварения схожа с другими болезнями этого отдела: диспепсия, боль в животе, позже – кровь в кале. Поражение костей и суставов проявляет себя так же, как и артриты, почек – имеет симптомы нефрита: боль в спине, кровь в моче. При туберкулезе кожи наблюдаются плотные узелки под эпидермисом, которые увеличиваются и прорываются с выделением творожистой массы.
Диагностика туберкулеза
Из-за того, что болезнь на начальных стадиях не проявляет себя, особое внимание уделяют профилактическим обследованиям. Для этого взрослые каждый год проходят флюорографию грудной клетки, а детям делают пробу Манту (туберкулиновую) или диаскинтест, направленные на выявление степени инфицированности организма туберкулезной палочкой и реактивность тканей. Есть также альтернативные исследования крови: T-SPOT тест и квантиферон-тест. Рентгенография позволяет выявить инфекцию не только в легких, а и в других органах. В случае необходимости проводят КТ.
Но окончательный диагноз ставят по итогам исследования биологических сред. Делают посев мокроты, промывных вод бронхов и желудка, а также масс, отделяемых от кожи. В отдельных случаях выполняют бронхоскопию с биопсией, а также биопсию лимфоузлов.
Лечение туберкулеза, прогнозы
- Своевременно выявленный туберкулез поддается лечению антибиотиками. Обычно назначают 4-5 препаратов, которые следует принимать строго по назначенной врачом схеме.
- Есть медикаменты первого ряда, наиболее эффективные, и лекарства второго ряда, резервные. При подозрении на болезнь врачи могут назначить 1-2 препарата для профилактики.
- Обычно положительных результатов добиваются за полгода активного лечения. За этот период очаги инфекции заживают, исчезают симптомы, болезнь переходит в закрытую форму.
- Больных с открытой формой помещают в туберкулезный диспансер. Там до прекращения выделения бактерий ими занимаются врачи-фтизиатры. Но полное исцеление занимает около года, а порой на это требуется и больше времени.
- Помимо медикаментозного лечения больным рекомендуется делать дыхательную гимнастику, укреплять иммунитет, проходить физиотерапию.
- Важно полноценно питаться, включать в рацион мясо, фрукты, овощи, кисломолочные продукты, исключить алкоголь и табак.
- В период выздоровления рекомендуется продолжить лечение в специализированных санаториях.
- В отдельных случаях показано хирургическое вмешательство. Этот метод чаще всего применяется при кавернозной форме туберкулеза легких, когда врачам приходится удалять сильно пораженную часть органа.
При своевременной диагностике и правильной терапии болезнь излечима. Но на пораженных участках могут оставаться рубцы и инкапсулированные очаги, в которых бактерии пребывают в неактивном состоянии. При снижении иммунитета возможен рецидив, поэтому все пациенты должны находиться на диспансерном учете и регулярно обследоваться. При этом туберкулиновая проба будет давать положительный результат даже после полного излечения.
При отсутствии терапии смертность от туберкулеза составляет 50 %.
Туберкулез при беременности
Беременность может активировать дремавший в организме возбудитель туберкулеза, при этом чаще всего заболевание протекает более остро. Применяемые сегодня для лечения туберкулеза антибиотики в принципе не вызывают отклонений в развитии плода, однако принимать их на ранних сроках все равно не рекомендуется. Врачам, лечащим туберкулез, приходится подбирать щадящую терапию. Течение беременности осложняется туберкулезной интоксикацией, поэтому ребенок нередко рождается с малым весом и раньше срока. Если болезнь проявляется на ранних сроках беременности впервые, и мать ранее не получала лечения, младенец появляется на свет с врожденным туберкулезом. Кормление грудью разрешается, если у матери болезнь находится в неактивной стадии. Планирование беременности целесообразно не раньше, чем через 2-3 года после выздоровления.
Резистентный туберкулез
Для терапии туберкулеза применяют антибактериальные препараты. Но микобактерии обладают свойством быстро мутировать и образовывать множество генотипов с устойчивостью к некоторым медикаментам. Поэтому пациентам назначают одновременно несколько разных лекарственных средств.
Различают первично-резистентный и вторично-резистентный туберкулез. Первый возникает, когда устойчивый к антибиотикам штамм находят у больных, ранее вообще не принимавших специфические средства. Второй проявляется у пациентов, либо прервавших терапию самостоятельно, либо проходящих неправильно спланированный курс лечения.
Микобактерии могут быть нечувствительными к одному лекарственному средству, но случается и полирезистентный туберкулез, при котором штамм устойчив сразу к нескольким препаратам. ВОЗ сообщат, что 490 тыс. больных туберкулезом в мире имеют форму с множественной медикаментозной устойчивостью.
Для предотвращения развития резистентности больным назначают не меньше двух препаратов, а на первом этапе – даже четырех. Важно также полностью завершить назначенный курс лечения, ни в коем случае не пропускать прием лекарств.
Профилактика
Профилактика туберкулеза начинается еще в грудном возрасте. На 4-й день жизни ребенка ему делают прививку БЦЖ, представляющую собой ослабленный штамм микобактерий. Поскольку возбудители очень активны в отношении детей, очень важно выработать иммунитет как можно раньше. Для недоношенных младенцев разработан более слабый вариант вакцины – БЦЖ-М. В норме в месте укола появляется бугорок, а потом пузырек с желтоватой жидкостью, который позже лопается и покрывается коркой. Вакцина не защищает от туберкулеза полностью, однако позволяет избежать внелегочной инфекции у детей.
Важно также вести здоровый образ жизни, хорошо питаться, не курить, регулярно проходить обследования. Туберкулезом может заболеть любой человек, даже из вполне благополучных слоев общества. Запускают механизм развития болезни сбои в работе иммунной системы.
Читайте также:

