Менингит энцефалитный последствия у грудничков
Обновлено: 19.04.2024
В работе показаны исходы и развившиеся осложнения в зависимости от этиологии вирусных энцефалитов у детей, госпитализированных в детскую инфекционную клиническую больницу г. Алматы с 2001-2010 гг. Выявлено, что большинство заболевших были дети до 6 месяцев, чаще регистрировались энцефалиты смешанной этиологии. Основными осложнениями вирусных энцефалитов у детей было развитие атрофических изменений в головном мозге, мозжечковой атаксии, грубого психоорганического синдрома.
Ключевые слова: вирусный энцефалит, этиология, осложнения, исходы, дети
Среди всех вирусных нейроинфекций доля острых вирусных энцефалитов составляет около 20%. Заболеваемость вирусных энцефалитов в мире колеблется от 3,9 до 7,5 на 100000 детского населения [1]. Согласно данным ВОЗ, 75% всех случаев вирусных поражений ЦНС (менингиты, энцефалиты) приходятся на детей до 14 лет [2].
Для детского возраста данная патология характеризуется особой тяжестью, большой частотой неврологических осложнений и высокой летальностью [3].
В одних случаях при вирусных энцефалитах возникает острое воспаление и активная репликация вируса в нервных клетках, что приводит к некротическому повреждению мозга, в других случаях возбудитель без репликации вызывает воспаление клеток мозга по типу периваскулярной димиелинизации. В последние годы установлено, что при острых вирусных энцефалитах имеет место срыв вирусными антигенами иммунологической толерантности, к основному белку миелина — главному составляющему нервного волокна. Показано, что общие с энцефалитогенной основного белка миелина антигенные детерминанты выявлены у вирусов герпетической группы, краснухи, аденовирусов и др. [4].
Известно, что даже благоприятно закончившийся вирусный менингит, менингоэнцефалит оставляют в последующем у детей неврологический дефект, вызывающий ментальную задержку и сенсорный дефицит [5].
В периоде реконвалесценции вирусных энцефалитов остается большой риск формирования симптоматической эпилепсии. Это обусловлено локальным некротическим (энцефалокластическим) процессом преимущественно в сером веществе головного мозга с образованием структурных дефектов, наличие которых может служить причиной формирования стойкого очага патологической активности в резидуальном периоде. При герпетическом энцефалите у детей в периоде реконвалесценции отмечалось формирование постнекротических кист. [6].
Целью работы явилось изучение исходов и развившихся осложнений после перенесенных вирусных энцефалитов цитомегаловирусной, герпетической и коревой этиологии у детей.
Материал и методы. Под наблюдением находилось 48 детей в возрасте от 4 месяцев до 14 лет, госпитализированных в ДИКБ с 2001-2010 г.
Работа проводилась на базе детской городской клинической инфекционной больницы. У всех больных при поступлении в стационар и в динамике заболевания проводился анализ спинно-мозговой жидкости, бактериологический посев ликвора и микроскопия мазка ликвора, иммуноферментный анализ крови, ПЦР крови, мочи, слюны, компьютерная томография головного мозга, проводились клинические наблюдения с учетом выраженности симптомов интоксикации и неврологических симптомов.
Большинство заболевших детей были до 6 месяцев жизни – 22 ребенка (45,8%), наименьшее число заболевших были дети в возрасте от 7-12 месяцев – 2 ребенка (4,2%). Достаточно большую группу заболевших составили дети в возрасте 7-14 лет – 20,8%.
Проведенный анализ исходов и осложнений вирусных энцефалитов в зависимости от этиологии выявил, что после перенесенного герпетического энцефалита в 44,4% случаев развивались пара- и тетрапарезы, в равной доле по 22,2% — развились симптоматическая эпилепсия и мозжечковая атаксия. Также у 1-го ребенка (11,2%) воспалительный процесс головного мозга герпетической этиологии закончился развитием дизартрии и нарушениями когнитивной функции (рис.1).
Рисунок 1 — Осложнения перенесенного герпетического энцефалита
После перенесенных энцефалитов цитомегаловирусной этиологии основным осложнением были обширные внутрижелудочковые кровоизлияния и отек головного мозга – 50%, у 2-х детей отмечались мозжечковая атаксия (33,3%), у 1-го ребенка развился постинфекционный делирий (16,7%) (рис.2).
Рисунок 2 — Осложнения перенесенного цитомегаловирусного энцефалита
При энцефалитах смешанной этиологии, при которых в крови методом ИФА определялись антитела к вирусу герпеса и цитомегаловирусу, а также результаты ПЦР диагностики были положительны, из неблагоприятных исходов отмечались атрофия вещества головного мозга – 5 детей (35,7%), внутрижелудочковые и субарахноидальные кровоизлияния – 4 ребенка (28,6%), атрофия зрительного нерва и задержка психо-моторного развития регистрировались соответственно в 14,2% и 21,5% случаев (рис.3).
Рисунок 3 — Осложнения перенесенного энцефалита смешанной этиологии
В исходе энцефалитов неустановленной этиологии отмечались у равного количества детей атрофия вещества мозга и мозжечковая атаксия, дизартрия – 3 детей (20%), симптоматическая эпилепсия и вестибулопатия развились в 13,3% и 6,6% случаев соответственно. У 5 больных детей энцефалит закончился развитием гидроцефального синдрома и у 1-го ребенка сформировался грубый психоорганический синдром (рис.4).
Рисунок 4 — Осложнения перенесенного энцефалита неустановленной этиологии
Исходами вирусных энцефалитов у всех детей вне зависимости от этиологии было развитие астено-невротического синдрома.
Летальный исход при вирусных энцефалитах наступил у 15 детей (31,2%), в основном это были дети в возрасте до 6 месяцев. Причиной смерти было развитие отека и набухания головного мозга, полиорганная недостаточность.
1. Вирусные энцефалиты чаще отмечались у детей до 6 месяцев жизни.
2. В этиологическом плане это были энцефалиты смешанной этиологии (цитомегаловирусный +герпетический).
3.Основными осложнениями вирусных энцефалитов у детей было развитие атрофических изменений в головном мозге, мозжечковой атаксии, грубого психоорганического синдрома.
4. У 1/3 заболевших детей заболевание закончилось летальным исходом.
1 Boss J., Esiri M.M. Viral encephalitis in humans. — The New England Journal of Medicine. — 2004. — Vol. 350 (1266) — P. 277-279.
2 Лещинская Е.В., Мартыненко И.Н. Острые вирусные энцефалиты у детей. — М.: Медицина, 1990. — 253 с.
3 Сорокина М.Н., Скрипченко Н.В. Вирусные энцефалиты и менингиты у детей: Руководство для врачей. — М.: Медицина, 2004. — C. 260-305.
4 Идрисова Ж.Р., Воробьева H.И., Гервазиева В.Б., Петрухин А.С. -Клинико-иммунологические аспекты патогенеза вирусных энцефалитов — Медицинская иммунология.- 2001. — Т.3, №4. — C. 541-545.
5 Идрисова Ж.Р. Острые нейроинфекции в детском возрасте // Уч. Пособие. – Алматы: 2008. — 198 с.
6 Петрухин А.С. Детская неврология // Уч. Пособие. — ГЭОТАР – Медиа. — 2009. — Т. 1. — 272 с.
Л.Т. Ералиева, Н.Б.Туханова
Балалардағы вирусты энцефалиттердің асқынуы мен нәтижелері
Түйін: Жұмыста 2001-2010 жылдар аралығында Алматы қаласы клиникалық балалар жұқпалы аурулар ауруханасында емделген вирусты энцефалиттердің этиологиясына байланысты дамыған асқынулары мен қорытынды нәтижелері көрсетілген. Жиі 6 айға дейінгі балалар ауырған және негізінен вирусты энцефалиттердің аралас этиологиялы түрі кездескен. Балалардағы вирусты энцефалиттердің негізгі асқынуы бас миының атрофиясы, мишық атаксиясы және ауыр психооргандық синдромның дамуы болып табылды.
Түйінді сөздер: вирусты энцефалиттер, этиологиясы, асқынуы, нәтижесі, балалар.
L.T.Yeraliyeva, N.B. Tuhanova
Complications and outcomes of viral meningoencephalitis in children
Resume: The article shows the outcomes and developing of complications, depending of the etiology of viral encephalitis in children admitted to a children’s infectious diseases hospital in Almaty from 2001-2010 y. Revealed that the majority of cases were children under 6 months, more often detected encephalitis mixed etiology. The major complications of the viral encephalitis in children has been the development of atrophic changes in the brain, cerebellar ataxia, rough psycho-organic syndrome.
Keywords: viral encephalitis, etiology, complications, outcomes, children.
Менингоэнцефалит – это тяжелое воспалительное заболевание инфекционной природы, поражающее центральную нервную систему (оболочки мозга, его вещество, в иных случаях – спинной мозг). Болезнь представляет собой как бы сочетание двух патологических состояний: менингита, при котором поражаются мягкие мозговые оболочки, и энцефалита, протекающего с поражением мозгового вещества.
Заболевание могут вызывать различные микроорганизмы: бактерии, вирусы, простейшие и даже свободноживущие в пресных водоемах амебы. Многие из них переносятся иксодовыми клещами, поэтому пик заболеваемости отмечается в периоды активной жизнедеятельности насекомого. Кроме этого, болезнь может быть самостоятельной или стать осложнением других инфекционных процессов в организме (грипп, пневмония, туберкулез, корь, паротит и многие другие).
Менингоэнцефалит, как самостоятельное заболевание, чаще диагностируется у детей (менингококковая инфекция), хотя не исключено и у взрослых, нередко имеет летальный исход, часто оставляет последствия в виде более или менее грубых изменений структур головного мозга, реже – проходит абсолютно бесследно.

Лечение менингоэнцефалита всегда сложно, поскольку для его начала необходимо выявить возбудителя (терапия вирусных и лечение бактериальных инфекций между собой не имеют ничего общего).
Причины воспалительного процесса в ЦНС
Менингоэнцефалит отличается особой полиэтиологичностью, ведь посодействовать развитию патологического процесса могут самые разные обстоятельства. Наряду с инфекционными возбудителями, свою отрицательную роль могут сыграть инфекционно-аллергические и токсические факторы. Все причины, вызывающие менингит и энцефалит, являются одновременно предпосылками формирования сочетанного заболевания (воспаление мозга и мягкой мозговой оболочки). От этого тяжесть изолированного заболевания и его прогноз, естественно, усугубляются.
И все же наиболее частой причиной опасного воспаления, локализованного в ЦНС, являются инфекции:

- Бактериальные – это всевозможная кокковая флора (стрепто-, стафило-, пневмо-, менингококки), листерии, туберкулезная палочка и пр.;
- Вирусные – и широко распространенные, и редкие даже для необъятной территории РФ вирусы: клещевого энцефалита, кори, ветрянки, гриппа, герпеса, бешенства, паротита, лихорадки Западного Нила и др.;
- Инфекции, вызываемые простейшими, такими, как токсоплазма, малярийный плазмодий;
- Болезни, обусловленные проникновением в организм мутантных видов амеб, обитающих в пресных водоемах.
Предрасполагающим фактором при данной патологии является возраст – у детей, ввиду недостаточного развития системы иммунитета и несостоятельности гематоэнцефалического барьера, менингоэнцефалит диагностируется намного чаще, нежели у взрослых. Правда, пожилых людей в данном случае можно приравнять к детям – иммунитет у них низкий, противостоять инфекциям организм в полной мере уже не может. Группу риска в отношении этого воспалительного процесса также составляют пациенты, имеющие острую или хроническую патологию ЛОР-органов – синуситы, гаймориты, мастоидиты и пр. У таких больных, как правило, в качестве осложнения развивается гнойный менингоэнцефалит.
Как возбудителю удается проникнуть в головной мозг из внешней среды?
Каким способом инфекционный агент попадает в организм – зависит от вида возбудителя, например:
иксодовый клещ: переносчик клещевого энцефалита
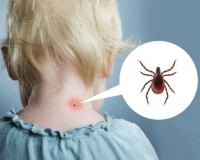
Наиболее частый путь проложен иксодовыми клещами, которые при укусе приносят нейротропный вирус. Кстати, клещ способен внести сразу несколько возбудителей (микст-инфекция), которые весьма сложно идентифицировать лабораторными методами в кратчайшие сроки. Такой вариант нередко встречается у взрослых, которые любят проводить время в парках, и лесах, но не очень заботятся, чтобы по максиму одеждой и обувью защитить свою кожу;
Инфицирование возбудителем оболочек мозга происходит преимущественно гематогенным путем, на втором месте лежит лимфогенный путь распространения, однако прямое попадание бактериальной флоры при прорыве гнойных полостей либо открытых черепно-мозговых травмах также не исключается.
Как классифицируют данный воспалительный процесс?
Пациента может и не интересовать, как называют данный процесс врачи, однако они различают следующие формы заболевания:
- Первичный менингоэнцефалит, который развивается вследствие инфицирования арбовирусом (при укусе клеща), вирусом герпеса, бешенства, возбудителем тифа, в результате проникновения в ЦНС бледной трепонемы (нейросифилис);
- Вторичный процесс – он, как правило, выступает в качестве осложнения другой патологии инфекционной природы (ветрянка, корь, туберкулез, гнойные заболевания ЛОР-органов, вызванные бактериальной флорой).

Характер течения воспалительного процесса в центральной нервной системе также может включать несколько форм:
- Молниеносный вариант – болезнь развивается бурно, состояние пациента резко ухудшается в считанные часы, нередко в подобной ситуации наступает смерть;
- Острый менингоэнцефалит – клиническая картина разворачивается довольно быстро, однако не так стремительно, как в случае молниеносной формы, поэтому у врачей есть больше времени для оказания помощи;
- Подострое течение – здесь отмечается медленное развитие стертой симптоматики;
- Хронический воспалительный процесс – вялое развитие событий, признаки воспаления в головном мозге выражены слабо, болезнь протекает с ремиссиями и обострениями.
Кроме этого, менингоэнцефалиты различаются по характеру воспалительной реакции, которую определяет качество цереброспинальной жидкости:
- Серозные – ликвор прозрачный, небольшое количество белка, численность лимфоцитов резко повышена;
- Гнойные – на фоне мутного (гнойного) ликвора огромное количество лейкоцитов;
- Геморрагические – ликвор из-за примеси крови приобретает красноватый оттенок, в ликворе, помимо белых клеток крови, большое количество эритроцитов.
Причиной гнойного менингоэнцефалита в большинстве случаев выступает бактериальная инфекция (гноеродная кокковая флора, синегнойная палочка и др.), развитие серозной и геморрагической формы преимущественно обязано воздействию вирусов.
Общие симптомы
общие менингеальные знаки
Высокая температура тела;
Безусловно, сам пациент или его родственники вряд ли могут разобраться во всех менингеальных знаках, но некоторые из них многие люди легко могут освоить самостоятельно. Например, попробовать голову пациента наклонить так, чтобы подбородок коснулся грудины: при отсутствии менингеальных симптомов это получается легко, больной будет реагировать даже на малейшее движение вниз.
Заподозрив опасный недуг, можно попросить человека с подозрением на менингоэнцефалит пассивно согнуть ногу (лежа на спине) под углом 90 градусов (тазобедренный и коленный сустав), а затем заставить его разогнуть конечность. При раздражении мозговых оболочек это не получится, поэтому данное состояние следует расценивать как менингеальный знак (симптом Кернига).

Отдельные формы
Описываемое патологическое состояние классифицируют еще и по роду возбудителя и если он достоверно установлен, болезнь представляют в более точном варианте, указывающем на ее виновника. К примеру, герпетический менингоэнцефалит (он же, естественно, и вирусный), туберкулезный, подразумевающий бактериальную природу, название амебный уже указывает на то, что виновником заболевания стали простейшие.
Вирусный менингоэнцефалит ( на примере герпетического)

Что ожидать от герпетического менингоэнцефалита, заранее предугадать невозможно, его течение довольно вариабельно:
- Острый менингоэнцефалит;
- Хронический процесс;
- Развитие болезни под маской других патологических состояний центральной нервной системы (новообразования, эпилепсия, инсульты, слабоумие);
- Почти бессимптомное течение.
Первые признаки данного заболевания:
- Интенсивная головная боль, локализующаяся в большинстве случаев в лобной и теменной области;
- Высокая температура тела;
- Нарушение сознания, изменение поведенческих функций, вплоть до полной неадекватности;
- Общемозговая симптоматика, на фоне которой нередко можно наблюдать очаговые проявления.
Вирусный характер болезни (особенно в случае острого менингоэнцефалита) не сулит пациенту ничего хорошего: нередко к деструктивным изменениям в головном мозге прибавляется ДВС-синдром, усугубляющий и без того тяжелое состояние больного.
Терапевтическое воздействие производится преимущественно за счет противовирусного препарата – ацикловира (виролекс), который заметно повышает шансы на жизнь, однако, к сожалению, не защищает от тяжелых последствий.
Видео: лекция о герпетическом энцефалите у детей
Бактериальный менингоэнцефалит (туберкулезный и др.)
Виновниками туберкулеза ЦНС и мозговых оболочек, который в 70% случаев приводит к туберкулезному менингоэнцефалиту, являются микобактерии (Mycobacterium tuberculosis). Представляя собой самую тяжелую форму туберкулезного поражения головного мозга, данная форма заболевания дает довольно яркую клиническую картину:
- Выраженную головную боль, неподвластную анальгезирующим средствам;
- Прогрессирующее недомогание и общую слабость, потерю аппетита;
- Тошноту, рвоту, светобоязнь;
- Снижение концентрации внимания;
- Вегетативные расстройства;
- Выраженную общемозговую симптоматику;
- Присутствие менингеальных знаков;
- Симптомы очаговых поражений (нарушение двигательных функций, поражение ЧМН), что говорит о вовлечении мозговых оболочек и вещества мозга;
- Развитие гидроцефалии.

Течение болезни при более-менее благоприятных обстоятельствах (летальность составляет приблизительно 30%) – долгое и мучительное, оставляющие серьезные последствия.
Основное лечение менингоэнцефалита бактериальной природы – антибиотики.
Видео: лекция о туберкулезном менингоэнцефалите
Амебный менингоэнцефалит
Амебный менингоэнцефалит является результатом проникновения в организм (обычно посредством верхних дыхательных путей) мелких свободноживущих простейших, называемых амебами.
Помимо пресных водоемов, не исключено встретить амебу в воде из-под крана, в горячих водах минеральных источников или в сбрасываемых электростанциями, а также в почве, на овощах и грибах. В редких случаях амеба может населять носовые ходы детей, не причиняя им особого вреда.
Амебный менингоэнцефалит наиболее часто диагностируют у детей и у взрослых людей молодого возраста. Патологическое состояние может проявлять себя в виде двух форм:

- Острый менингоэнцефалит с инкубационным периодом от 2 дней до 2 недель и довольно внезапным началом. Клинические проявления дебютируют резкой головной болью, тошнотой и рвотой, быстрым подъемом температуры тела. При этом варианте болезни сначала проявляют себя симптомы менингита (менингеальные знаки, общемозговая симптоматика), признаки поражения вещества мозга несколько задерживаются и развиваются позже. Данная форма крайне опасна, большей части пациентов не удается прожить более недели от появления начальных признаков;
- Гранулематозный амебный менингоэнцефалит характеризуется вялым течением, могут пройти недели, а то и месяцы. Симптомы на начальной стадии больше похожи на развитие объемного образования в головном мозге либо многоочагового поражения, проявляясь, судорожными припадками, напоминающими эпилептические, гемипарезом, личностными изменениями. В иных случаях симптомы психического расстройства выходят на первый план, затрудняя диагностику.
- Амфотерицин В + рифампицин + хлорамфеникол;
- Амфотерицин В + рифампицин + кетоконизол.
Последствия менингоэнцефалита

Самые выраженные последствия ожидают в случае внутриутробного инфицирования вирусом. Если малыш не погиб в утробе матери, то впоследствии ей предстоит бороться с гидроцефалией, эпилепсией, психическими расстройствами. Такие дети хоть и плохо растут, но умственное развитие еще больше отстает. Кроме этого, учитывая поражение центральной нервной системы на ранних этапах ее становления, парезы и параличи считаются естественным явлением.
Менингоэнцефалит особую опасность представляет для детей, ведь в случае благоприятного завершения процесса, оболочки и вещество мозга все равно оказываются не настолько здоровы, как до болезни. Часто затормаживается дальнейшее развитие ЦНС, страдает интеллект и, хотя некоторые дети продолжают неплохо успевать в школе (кому повезло), точные науки начинают им даваться с трудом. Кроме этого, всегда остается опасность развития судорожного синдрома и эпилепсии.
У взрослых тоже возникают проблемы, наименьшие из них – снижение слуха и зрения. И еще, казалось бы, интеллектуальные способности сформированы, поэтому и неприятностей с этой стороны не ожидается. Ан нет, различные виды слабоумия, психические расстройства на фоне эпилептических припадков, парезов и параличей могут подстерегать любого человека, пусть он вчерашний ученый или простой работяга.
Однако некоторым действительно везет, кроме диспансерного учета у невролога и периодических осмотров, им больше ничто не напоминает о пережитых страданиях.
Менингоэнцефалит у детей – опасное и тяжело протекающее заболевание, при котором развивается воспаление тканей головного мозга и мозговой оболочки.
Причин развития этого воспалительного заболевания множество. При появлении его первых же симптомов необходимо безотлагательно обратиться к врачу, причем это 100% повод для вызова скорой помощи и экстренной госпитализации. Только таким образом можно предупредить развитие тяжелых осложнений, и лечение будет успешным. Ни в коем случае не надо пытаться самостоятельно добраться с таким ребенком в поликлинику или стационар, так как неграмотной транспортировкой можно значительно ухудшить состояние больного.

Менингоэнцефалит у детей часто протекает тяжело и опасен своими последствиями.
Причины и классификация
Менингоэнцефалит может вызываться разными инфекционными агентами: бактериями или вирусами, грибками или простейшими. По сути, этот воспалительный процесс тканей мозга становится следствием многих инфекционных болезней или местных воспалительных реакций.
Чаще воспаление вызывается вирусами (например, герпетический менингоэнцефалит). В редких случаях недуг вызывается токсическим влиянием или инфекционно-аллергическим процессом.
Именно у детей менингоэнцефалит протекает крайне тяжело и сопровождается высокой частотой развития последствий, инвалидности и летального исхода.
Заболеть менингоэнцефалитом могут дети разного возраста, даже новорожденные. Провоцировать его возникновение способны следующие возбудители или заболевания:
- вирусы: клещевого энцефалита, герпеса, цитомегаловирус, гриппа, возбудитель лихорадки Западного Нила;
- бактерии: стрептококки, менингококковая инфекция, кишечная или гемофильная палочки, другие грамположительные и грамотрицательные микроорганизмы;
- простейшие: токсоплазма, амеба и др.;
- аутоиммунные реакции;
- грибковые инфекции (редко);
- гнойные стоматологические и ЛОР-недуги;
- корь;
- краснуха;
- ветрянка;
- туберкулез.
Повышают риск развития этого заболевания следующие состояния и патологии:
- иммунодефицит;
- хронические заболевания;
- нерациональное питание;
- вредные привычки;
- переутомление и др.
Специалисты разделяют менингоэнцефалит на два вида:
- первичный – провоцируется воспалением непосредственно в тканях мозга;
- вторичный – становится осложнением предшествующего заболевания (например, гайморита).
Течение менингоэнцефалита может быть острым, молниеносным или же хроническим. В зависимости от характера поражения тканей головного мозга недуг протекает в виде серозного, гнойного или геморрагического варианта.

Лечение менингоэнцефалита следует начинать сразу же после появления его первых признаков.
Тяжесть последствий менингоэнцефалита зависит от многих факторов, в том числе и от формы, вида и характера поражений мозга.
Симптомы
Обычно заболевание развивается остро.
Особенно опасно для жизни ребенка молниеносное течение менингоэнцефалита.
У детей возникают следующие признаки:
- головная боль;
- повышение температуры и озноб;
- общее беспокойство;
- набухание родничка у маленьких детей;
- тошнота;
- рвота;
- напряженность мышц затылка и спины: трудно наклонять и поворачивать голову, боли в шее;
- светобоязнь;
- нарушения координации движений;
- затрудненность речи;
- нарушения движений;
- нарушения глотания, речи и пр.
Для выявления симптомов заболевания врач при осмотре ребенка выполняет ряд тестов. Если имеется менингоэнцефалит, симптомокомплексы Кернига и Брудзинского оказываются положительными.
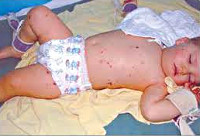
Наиважнейшим симптомом менингококковой инфекции является характерная сыпь в виде пятен сине-багровой окраски, не исчезающих при надавливании, быстро распространяющихся по всему телу и имеющих склонность к слиянию. Эти пятно есть ничто иное, как кровоизлияния. Причем такая сыпь может быть первым и единственным признаком инфекции - остальные симптомы попросту не успевают развиться, и ребенок погибает от тяжелейшего инфекционно-токсического шока.
Именно поэтому при обнаружении даже единичного элемента подобного характера даже на фоне хорошего самочувствия ребенка необходимо немедленно вызывать скорую помощь. Менингококковая инфекция - это повод к помещению ребенка в условия реанимации.
Тоже самое касается и различного рода кровотечений, в том числе, и носовых, развившихся у заболевшего ребенка. Любой больной ребенок с кровотечением должен быть немедленно обследован для исключения менингококковой инфекции.
После подтверждения у малыша данного заболевания во всех посещаемых им учреждениях объявляется карантин, контактировавшие с ним дети требуют неусыпного наблюдения, а в идеале, экстренной вакционопрофилактике. Заболевание высококонтагиозное и чрезвычайно опасное для жизни.
Осложнения
Бактериальные и вирусные менингоэнцефалиты часто осложняются и особенно на фоне пониженного иммунитета. К последствиям недуга относят такие состояния и заболевания:
- эпилепсия;
- параличи и парезы конечностей и тела;
- гидроцефалия (избыточное количество жидкости в мозге);
- задержка умственного и психического развития;
- летальный исход.
Развитие осложнений может становиться причиной инвалидизации маленьких пациентов и требует от родителей соблюдения всех предписаний врача.

Первые симптомы менингита или менингоэнцефалита – повод для вызова скорой помощи.
Для устранения последствий рекомендуются курсы реабилитации в специализированных центрах. Кроме этого, занятия с ребенком проводятся и дома. Для этого врач обучает родителей специальным приемам и упражнениям.
Лечение
План лечения составляется после проведения всесторонней диагностики. Для этого назначаются лабораторные анализы крови, спинномозговой жидкости, КТ и МРТ мозга.
После обследования обязательно проводится дифференциальная диагностика с такими недугами, как энцефалит, энцефаломиелит и др.
После постановки точного диагноза больным назначаются:
- антибиотики, противовирусные или противогрибковые препараты для уничтожения возбудителя;
- средства для стабилизации работы центральной нервной системы;
- успокоительные препараты;
- средства для нормализации микроциркуляции в тканях мозга;
- противосудорожные препараты;
- жаропонижающие;
- витамины;
- препараты кальция;
- массаж;
- физиопроцедуры.
После лечения рекомендуется длительный курс диспансерного наблюдения у невролога и реабилитации для устранения последействий менингоэнцефалита.
Этот сочетанный воспалительный процесс опасен для детей любого возраста.
Для профилактики осложнений его лечение должно начинаться сразу же после появления первых признаков недуга. При отсутствии правильной терапии последствия могут быть крайне опасными для здоровья или фатальными.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Энцефалит у детей — это воспаление ткани головного мозга, вызванное инфекционными, аутоиммунными или паранеопластическими факторами. Заболевание проявляется очаговыми нарушениями, судорожным синдромом, менингеальными знаками. Неспецифические симптомы включают лихорадку, недомогание, респираторные и диспепсические расстройства. Диагностика представлена современными методами нейровизуализации (МРТ, КТ), вирусологическим и серологическим исследованием спинномозговой жидкости (СМЖ), биопсией мозговой ткани. Этиотропное лечение ацикловиром назначается при герпетическом энцефалите, в остальных случаях применяют поддерживающую терапию.
МКБ-10
Общие сведения
Среди всех инфекционных болезней у детей нейроинфекции, которые обычно проявляются энцефалитом, составляют 3-5%. Заболевание возникает у пациентов любого возраста, в современной неонатологии нередки случаи внутриутробного церебрального воспаления. Половых различий среди заболевших нет. Ситуация осложняется тем, что типичные детские инфекции, такие как ветрянка и корь, при неблагоприятных условиях дают осложнения в виде энцефалита.

Причины
Основной этиологический фактор болезни — заражение детей нейротропными вирусами (арбовирусами, энтеровирусами, герпесвирусами). У школьников среди причин энцефалита повышается удельный вес экзантематозных инфекций (краснухи, кори, ветряной оспы), что обусловлено тесным взаимодействием в коллективе и высокой контагиозностью этих возбудителей. Симптомы энцефалита могут возникать под влиянием таких факторов, как:
- Бактериальная инфекция. Мозговые поражения встречаются при сифилисе (чаще врожденном), генерализованной стрептококковой или стафилококковой инфекции, что характернее для детей с отягощенной наследственностью или сниженным иммунитетом. Энцефалиты бывают при протозойных инфекциях: малярии, токсоплазмозе.
- Вакцинация. Существует риск воспаления нервной ткани после проведения АКДС, введения антирабической вакцины. Состояние типично для детей в возрасте 3-7 лет. Оно появляется спустя 1-2 недели после прививки. В 70% случаев наблюдаются легкие формы с быстрым самостоятельным восстановлением неврологических функций.
- Опухоли. Энцефалит иногда возникает при нарушениях работы иммунной системы и образовании аутоантител на фоне злокачественных новообразований. Состояние носит название паранеопластического процесса. Помимо повреждения мозга, у больных детей отмечаются полиорганные нарушения.
Патогенез
В пораженном отделе головного мозга у детей развивается острое или подострое воспаление, которое сопровождается отечностью тканей. Под токсическим влиянием продуктов распада вирусов и биологически активных веществ повышается проницаемость капилляров, в результате чего происходят петехиальные кровоизлияния. Такие патологические изменения вызывают общемозговые симптомы энцефалита.
Вирусы обладают прямым патогенным влиянием на нейроны, они провоцируют гибель клеток или появление в цитоплазме включений, которые нарушают образование нейромедиаторов и передачу импульсов. При этом определяются очаговые симптомы повреждения, которые зависят от локализации дефекта. В редких случаях болезнь заканчивается церебральным геморрагическим некрозом.
Классификация
С учетом распространенности поражения бывают полиоэнцефалиты (воспаление серого мозгового вещество), лейкоэнцефалиты (воспаление белого вещества) и панэнцефалиты (диффузный процесс). По локализации очага выделяют полушарные, стволовые, мозжечковые и другие виды. В клинической практике чаще всего используют классификацию по этиологическому фактору, согласно которой различают 2 формы:
- Первичный. Вызван попаданием в организм ребенка нейротропных вирусов, бактерий и простейших. В таком случае болезнь начинается с воспалительного процесса в головном или спинном мозге. Сюда относят клещевой энцефалит, японский комариный энцефалит, эпидемический летаргический энцефалит.
- Вторичный. Возникает как осложнение инфекций другой локализации либо развивается в асептических условиях под действием аутоиммунных процессов. Самые распространенные варианты: коревой, гриппозный, поствакцинальный.
Симптомы энцефалита у детей
Для энцефалита типична полиморфность клинических признаков, а его начальные этапы могут протекать в стертой форме, что затрудняет диагностику церебрального воспаления в практике современной педиатрии и детской неврологии. Патология в основном манифестирует общеинфекционными проявлениями: у детей повышается температура тела, беспокоят интенсивная головная боль, ломота в мышцах и суставах.
В зависимости от происхождения болезни, в продромальном периоде энцефалитов зачастую бывают симптомы со стороны желудочно-кишечного тракта, дыхательных органов. Возможна заложенность носа и слизистые выделения, гнусавость голоса, покашливание. Среди пищеварительных признаков выделяют рвоту и диарею, что более характерно для поражения энтеровирусами.
На вовлечение в процесс мозговой ткани указывает очаговая неврологическая симптоматика: расстройства чувствительности отдельных частей тела, парезы и параличи, нарушения зрения и обоняния. При тяжелом течении патологии у детей возможен судорожный синдром. Менингеальные знаки выражены незначительно, они присоединяются в случаях вовлечения в процесс мозговых оболочек с развитием менингоэнцефалита.
Осложнения
При обширных церебральных поражениях у ребенка есть риск возникновения эпилептического статуса, который сопровождается непрекращающимися судорожными припадками и потерей сознания. Тяжелые энцефалиты иногда вызывают угнетение сознания вплоть до глубокой комы. Среди отдаленных последствий заболевания называют стойкий неврологический дефицит (до 32% от всех случаев патологии), обусловленный необратимым повреждением участка нервной ткани.
Диагностика
При первичном обследовании детский невролог обращает внимание на общее состояние ребенка, наличие общемозговых и очаговых проявлений. При физикальном осмотре оценивают деятельность сердечно-сосудистой и дыхательной системы, проверяют рефлексы, мышечный тонус и когнитивные функций. Симптомы не позволяют поставить окончательный диагноз, поэтому проводятся инструментальные и лабораторные методики:
- МРТ головного мозга. Самый чувствительный метод для выявления воспаления на ранней стадии. О наличии патологии свидетельствует отечность отдельных областей мозговой коры, небольшие участки демиелинизации, изменения в зоне базальных ядер и таламуса.
- КТ головного мозга. Менее информативный способ нейровизуализации, который рекомендуется при отсутствии оборудования для МРТ. Компьютерную томографию полезно делать детям перед люмбальной пункцией, чтобы исключить противопоказания к ней (мозговой отек, гидроцефалию, опухоли).
- Биопсия головного мозга. Инвазивный метод диагностики применяется у детей в осложненных случаях, когда врачи не могут установить этиологию энцефалита либо при неэффективности стандартной интенсивной терапии. Биопсия производится целенаправленно после определения очага поражения на МРТ или КТ.
- Исследование СМЖ. Микроскопический, бактериологический и вирусологический анализы выполняются, чтобы найти причину развития энцефалита. Для точной диагностики герпесвирусов и энтеровирусов показано ПЦР-исследование ликвора. Серологические реакции СМЖ используются для оценки динамики болезни.
Лечение энцефалита у детей
Консервативная терапия
При любой форме энцефалита назначается патогенетическое лечение, которое направлено на стабилизацию витальных функций и активизацию собственных защитных сил организма ребенка. На первом месте стоит коррекция обезвоживания и электролитных нарушений, борьба с отеком мозга, десенсибилизирующая терапия. В случае высокой лихорадки используются антипиретики и физические методы охлаждения.
Важно место в лечении занимает устранение гипоксии, для чего ребенку проводят оксигенотерапию с повышенным содержанием кислорода в смеси, по показаниям выполняют интубацию и ИВЛ. Внутривенно вводят антиоксиданты, которые нейтрализуют свободные радикалы и продукты анаэробного распада молекул. В целях коррекции иммунитета рекомендованы рекомбинантные интерфероны, другие иммуностимуляторы.
Этиотропная терапия энцефалита возможна только при инфицировании герпесвирусами. Поскольку симптомы этого вида заболевания неспецифичны, введение препаратов группы ацикловира практикуют всем детям до установления этиологического фактора. Если подтверждено заражение вирусами герпеса лечение продолжают минимум 14 дней в возрастных дозировках.
Реабилитация
После ликвидации острых инфекционных проявлений ребенку необходимо длительное поддерживающее лечение, чтобы устранить остаточные симптомы. Из медикаментов назначают нейрометаболические препараты, миорелаксанты, лекарства на основе леводопы. Восстановить двигательную активность помогает лечебная физкультура, массаж, механотерапия. Для коррекции когнитивных нарушений требуется помощь логопеда, психолога.
Прогноз и профилактика
Восстановление после перенесенного энцефалита занимает длительное время, но при правильном подборе лечения и реабилитации у большинства детей симптомы полностью исчезают. Стойкие нарушения двигательной функции или органов чувств бывают после тяжелых форм заболевания. С целью профилактики энцефалитов необходимо своевременно выявлять и лечить детские инфекционные заболевания, проводить иммунизацию против клещевого энцефалита в эпидемически неблагоприятных регионах.
2. Клещевой энцефалит у детей: диагностика, лечение профилактика/ Н.В. Скрипченко// Инфекционные болезни. — 2010.
3. Вирусные энцефалиты у детей: прогнозирование исходов/ Н.В. Скрипченко, М.В. Савина, В.Н. Команцев, Г.П. Иванова // Детские инфекции. — 2009.
Менингит у детей – инфекционно-воспалительный процесс, затрагивающий мозговые оболочки. Течение менингита у детей сопровождается общеинфекционным (гипертермией), общемозговым (головной болью, рвотой, судорогами, нарушением сознания) и менингеальным синдромом (ригидностью затылочных мышц, общей гиперестезией, менингеальной позой, положительными симптомами Кернига, Лессажа, Брудзинского, выбуханием большого родничка). Диагностика менингита у детей требует проведения люмбальной пункции, исследования ликвора и крови. Основными принципами лечения менингита у детей являются: госпитализация ребенка, постельный режим, проведение антибактериальной/противовирусной, дезинтоксикационной, дегидратационной терапии.
Общие сведения
Менингит у детей – нейроинфекция, вызывающая преимущественное поражение мягкой мозговой оболочки головного и спинного мозга; протекающая с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. В структуре педиатрии и детской инфекционной патологии менингитам уделяется повышенное внимание, что объясняется частым органическим поражением ЦНС, высокой летальностью от данной патологии, тяжелыми медико-социальными последствиями. Уровень заболеваемости менингитом среди детей до 14 лет составляет 10 случаев на 100 тысяч населения; при этом около 80% заболевших составляют дети до 5 лет. Риск летальности при менингите зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода.

Причины менингита у детей
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами, простейшими. Наиболее многочисленная группа возбудителей менингита у детей представлена бактериями: менингококком, пневмококком, гемофильной палочкой серогруппы b, стафилококком, энтеробактериями, микобактериями туберкулеза. Вирусные менингиты у детей чаще всего ассоциированы с вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эбштейна-Барр, герпеса, энтеровирусами, аденовирусами и др. Менингиты у детей, вызываемые грибами, риккетсиями, спирохетами, токсоплазмой, малярийным плазмодием, гельминтами и другими патогенами, относятся к числу редко встречаемых форм.
Потенциальным источником инфекции служит больной человек или бактерионоситель; инфицирование может происходить воздушно-капельным, контактно-бытовым, алиментарным, водным, трансмиссивным, вертикальным, гематогенным, лимфогенным, периневральным путями.
Развитию менингита у новорожденных детей способствует неблагоприятное течение беременности и родов, гипоксия плода, недоношенность, внутриутробные инфекции. У детей раннего возраста факторами риска развития менингита служат гнойные заболевания различной локализации (отиты, мастоидиты, синуситы, фарингиты, тонзиллиты, гастроэнтероколиты, фурункулы лица и шеи, остеомиелит, эндокардит), ОРВИ, инфекционные заболевания детского возраста, кишечные инфекции, черепно-мозговые травмы. Предрасположенность к менингиту детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Фоном для развития патологического процесса в оболочках мозга могут служить гипотрофия, дефекты ухода за ребенком, переохлаждение, смена климатических условий, стресс, чрезмерные физические нагрузки.
Для вспышек менингита у детей характерна сезонность (пик заболеваемости приходится на зимне-весенний период) и цикличность (подъем заболеваемости отмечается каждые 10-15 лет).
Патогенез менингита у детей
При первичных менингитах у детей входными воротами для инфекции чаще всего служат слизистые оболочки респираторного или желудочно-кишечного тракта. Проникновение возбудителя в полость черепа и мозговые оболочки происходит гематогенным, сегментарно-васкулярным или контактным путями. Выраженная токсемия и нарастание уровня биологически активных веществ создают условия для повышения проницаемости сосудистых мембран, гематоэнцефалического барьера, проникновения микроорганизмов и их токсинов в ЦНС с развитием серозного, серозно-гнойного или гнойного воспаления мозговых оболочек.
Скопление воспалительного экссудата вызывает раздражение сосудистых сплетений желудочков головного мозга, что сопровождается увеличением продукции цереброспинальной жидкости и увеличением внутричерепного давления. Именно с развитием гипертензионно-гидроцефального синдрома связаны основные клинические проявления менингита у детей. Следствием расширения ликворных пространств и сдавления тканей мозга служит ухудшение перфузии, развитие гипоксии, выход жидкости из сосудистого русла и возникновение отека головного мозга.
При правильном лечении менингита у детей в фазу обратного развития происходит резорбция воспалительного экссудата, нормализация ликворопродукции и внутричерепного давления. В случае нерационального лечения менингита у детей может произойти организация гнойного экссудата и формирование фиброза, следствием чего будет являться нарушение ликвородинамики с развитием гидроцефалии.
Классификация
Первичные менингиты у детей возникают без предшествующего локального воспалительного процесса или инфекции; вторичные менингиты у детей развиваются на фоне основного заболевания и выступают его осложнением.
С учетом глубины поражения в структуре менингитов у детей различают: панменингит – воспаление всех мозговых оболочек; пахименингит – преимущественное воспаление твердой мозговой оболочки; лептоменингит – сочетанное воспаление паутинной и мягкой мозговых оболочек. Отдельно выделяют арахноидит - изолированное поражение паутинной оболочки, имеющее свои клинические особенности.
По выраженности интоксикационного и общемозгового синдрома, а также воспалительных изменений в спинно-мозговой жидкости, различают легкую, среднюю и тяжелую форму менингита у детей. Течение нейроинфекции может быть молниеносным, острым, подострым и хроническим.
В этиологическом отношении, в соответствии с принадлежностью возбудителей, менингиты у детей делятся на вирусные, бактериальные, грибковые, риккетсиозные, спирохетозные, гельминтные, протозойные и смешанные. В зависимости от характера ликвора, менингиты у детей могут быть серозными, геморрагическими и гнойными. В структуре патологии в педиатрии преобладают серозные вирусные и бактериальные (менингококковый, гемофильный, пневмококковый) менингиты у детей.
Симптомы менингита у детей
Независимо от этиологической принадлежности, течение менингита у детей сопровождается общеинфекционными, общемозговыми, менингеальными симптомами, а также типичными воспалительными изменениями ликвора.
Общеинфекционная симптоматика при менингите у детей характеризуется резким повышением температуры, ознобами, тахипноэ и тахикардией, отказом ребенка от еды и питья. Может отмечаться бледность или гиперемия кожных покровов, геморрагическая сыпь на коже, связанная с бактериальной эмболией или токсическим парезом мелких сосудов. Отдельные неспецифические симптомы встречаются при определенных формах менингита у детей: острая надпочечниковая недостаточность - при менингококковой, дыхательная недостаточность - при пневмококковой, тяжелая диарея - при энтеровирусной инфекции.
Для общемозгового синдрома, сопровождающего течение менингита у детей, типичны интенсивные головные боли, связанные как с токсическим, так и механическим раздражением мозговых оболочек. Головная боль может быть диффузной, распирающей или локализованной в лобно-височной или затылочной области. Вследствие рефлекторного или прямого раздражения рецепторов рвотного центра в продолговатом мозге возникает повторная, не связанная с приемом пищи и не приносящая облегчения рвота. Нарушение сознания при менингите у детей может выражаться в сомнолентности, психомоторном возбуждении, развитии сопорозного состояния или комы. Нередко при менингите у детей возникают судороги, выраженность которых может варьировать от подергиваний отдельных мышц до генерализованного эпиприступа. Возможно развитие очаговой симптоматики в виде глазодвигательных расстройств, гемипареза, гиперкинезов.
К течению гнойного менингита у детей могут присоединяться другие инфекционно-септические осложнения - пневмония, артриты, эндокардит, перикардит, эпиглоттит, остеомиелит, сепсис. Поздними осложнениями со стороны нервной системы могут стать нарушения интеллекта, гипертензионно-гидроцефальный синдром, эпилепсия, параличи и парезы, гипоталамический синдром, поражение черепных нервов (косоглазие, птоз верхнего века, тугоухость, асимметрия лица и др.).
Диагностика менингита у детей
В процессе распознавания менингита у детей для педиатра и детского инфекциониста важен учет эпиданамнеза, клинических данных, менингеальных симптомов. Для правильной оценки объективного статуса ребенка необходимы консультации детского невролога, детского офтальмолога с осмотром глазного дна (офтальмоскопией); при необходимости – детского отоларинголога и нейрохирурга.
Подозрение на менингит у детей является показанием к проведению люмбальной пункции и получению ликвора для биохимического, бактериологического/вирусологического и цитологического исследования. Результаты исследования цереброспинальной жидкости позволяют дифференцировать менингизм и менингит, определить этиологию серозного или гнойного менингита у детей.
С помощью серологических методов (РНГА, РИФ, РСК, ИФА) выявляется наличие и нарастание специфических антител в сыворотке крови. Перспективно ПЦР-исследование спинномозговой жидкости и крови на наличие ДНК возбудителя. В рамках диагностического поиска проводятся бактериологические посевы крови и отделяемого носоглотки на селективные питательные среды.
По назначению консультантов может рекомендоваться расширенное обследование с выполнением нейросонографии через родничок, рентгенографии черепа, ЭЭГ, МРТ головного мозга ребенку.
Дифференциальную диагностику менингита у детей необходимо проводить с субарахноидальным кровоизлиянием, артериовенозными мальформациями головного мозга, ЧМТ, опухолями головного мозга, синдромом Рея, нейролейкозом, диабетической комой и др.
Лечение менингита у детей
Подозрение на менингит является абсолютным показанием к госпитализации детей в инфекционный стационар. В остром периоде детям показан постельный режим; максимальный покой; полноценная, механически и химически щадящая диета; контроль показателей гемо- и ликвородинамики, физиологических отправлений.
Этиотропная терапия менингита у детей предполагает внутримышечное или внутривенное назначение антибактериальных препаратов: пенициллинов, цефалоспоринов, аминогликозидов, карбапенемов. При тяжелом течении менингита у детей антибиотики могут вводится эндолюмбально. До установления этиологии антибиотик назначается эмпирически; после получения результатов лабораторной диагностики проводится коррекция терапии. Длительность антибиотикотерапии при менингите у детей составляет не менее 10-14 дней.
После установления этиологии менингита у детей может осуществляться введение противоменингококкового гамма-глобулина или плазмы, антистафилококковой плазмы или гамма-глобулина и др. При вирусных менингитах у детей проводится противовирусная терапия ацикловиром, рекомбинантными интерферонами, индукторами эндогенного интерферона, иммуномодуляторами.
Патогенетическая подход к лечению менингита у детей включает дезинтоксикационную (введение глюкозо-солевых и коллоидных растворов, альбумина, плазмы), дегидратационную (фуросемид, маннитол), противосудорожную терапию (ГОМК, тиопентал натрия, фенобарбитал). С целью профилактики мозговой ишемии используются ноотропные препараты и нейрометаболиты.
При тяжелом течении менингита у детей показана респираторная поддержка (кислородотерапия, ИВЛ), УФО крови.
Прогноз и профилактика менингита у детей
Прогноз менингита у детей определяется его этиологией, преморбидным фоном, тяжестью течения заболевания, своевременностью и адекватностью терапии. В настоящее время в большинстве случаев удается достичь выздоровления детей; летальные исходы регистрируются в 1-5% случаев. В резидуальном периоде менингита у детей чаще всего отмечаются астенический и гипертензивный синдромы.
Дети, переболевшие менингитом, подлежат наблюдению педиатра, инфекциониста и невролога с проведением инструментальных исследований (ЭЭГ, ЭхоЭГ, ультрасонографии).
В числе мер, направленных на снижение заболеваемости менингитом, главная роль принадлежит вакцинопрофилактике. При выявлении ребенка, больного менингитом в детском учреждении, осуществляются карантинные мероприятия, проводится бакобследование контактных лиц, введение им специфического гамма-глобулина или вакцины. Неспецифическая профилактика менингита у детей заключается в своевременном и полном лечении инфекций, закаливании детей, приучению их к соблюдению норм личной гигиены и питьевого режима (мытью рук, употреблению кипяченой воды и т. д.).
Читайте также:

