Менингококковая инфекция в россии 2020
Обновлено: 18.04.2024
Менингококковая инфекция - одна из опасных для жизни и непредсказуемых по молниеносности течения инфекций, вызывающая менингит – гнойную инфекцию оболочек головного и спинного мозга. Наибольшую угрозу она представляет для детей. Дети ей болеют чаще, чем взрослые. Чем младше ребенок, тем выше риск развития летального исхода.
Показатель заболеваемости менингококковой инфекцией за 2018 год составляет 0,1 на 100 тыс. населения (1 случай), что ниже показателя 2017 г. на 91,6% (в 2017г. - 10 случаев или 1,2 на 100т.н.), в го Саранск – заболевание не регистрировалось ( 2017- 3 случая или 0,8 на 100 тыс. населения).
Дети в возрасте до 14 лет составляют – 0,9 на 100т.н. (1 случай), (2017г- 6 случаев или 5,2 на 100т.н.) данного возраста, по го Саранск в 2018 г. заболевание не регистрировалось (2017г. – 2 случая или 4,0 на 100т.н.).
Статистические данные подтверждают, что каждый 10-й пациент, заразившийся менингококковой инфекцией, умирает, а у каждого 20-го больного остаются серьезные осложнения, приведшие к инвалидизации пациента. Как правило, пациенты умирают через 24-48 часов после появления симптомов.
Возбудитель инфекции - менингококк (Neisseria meningitidis).
Источник инфекции - только человек: носители менингококков, больные менингококковым назофарингитом (особенно в начале заболевания) и генерализованными формами болезни.
Пути передачи - воздушно-капельный и контактно-бытовой. Заразиться можно через предметы обихода - при общем пользовании посудой во время приема пищи. Возбудитель менингококковой инфекции передается от человека к человеку воздушно-капельным путем в радиусе до 1 метра от инфицированного лица.
•лица, подлежащие призыву на военную службу;
•лица, отъезжающие в эндемичные по менингококковой инфекции районы (например, паломники, военнослужащие, туристы, спортсмены, геологи, биологи);
•медицинские работники структурных подразделений, оказывающих специализированную медицинскую помощь по профилю "инфекционные болезни";
•медицинские работники и сотрудники лабораторий, работающих с живой культурой менингококка;
•воспитанники и персонал учреждений стационарного социального обслуживания с круглосуточным пребыванием (дома ребенка, детские дома, интернаты);
•лица, проживающие в общежитиях;
•лица, принимающие участие в массовых международных спортивных и культурных мероприятиях;
•дети до 5 лет включительно (в связи с высокой заболеваемостью в данной возрастной группе);
•подростки в возрасте 13 - 17 лет (в связи с повышенным уровнем носительства возбудителя в данной возрастной группе);
•лица старше 60 лет;
•лица с первичными и вторичными иммунодефицитными состояниями, в том числе ВИЧ-инфицированных;
•лица, перенесшие кохлеарную имплантацию (хирургическое восстановление слуха);
•лица с ликвореей (это истечение ликвора, например при переломах черепа, позвоночника).
Протекает менингококковая инфекция в виде трех форм:
• менингококкового сепсиса (менингококкцемии).
Инкубационный период колеблется от 1 до 10 дней, в среднем до 4 дней.
Назофарингит имеет острое начало. Температура тела поднимается до 38оС. Проявляется першением в горле, затруднением при глотании, ломотой, слабостью, снижением аппетита. Нередко назофарингит является предшественником других форм менингококковой инфекции.
Менингококковый сепсис проявляется быстро нарастающими симптомами интоксикации, такими как озноб, повышение температуры тела до 39-400С, постоянная головная боль, рвота, боли в животе. Далее появляется звездчатая сыпь. Сначала она появляется на коже стоп, голени, ягодиц, затем распространяется по всему телу. При менингококковом сепсисе поражаются глаза, сначала мелкие, а затем крупные суставы, печень. Со стороны сердечно-сосудистой системы - тахикардия, снижение артериального давления. Происходит поражение почек.
Менингококковый сепсис является опасной для жизни ребенка формой болезни.
Менингококковый менингит характеризуется острым началом, выраженным синдромом общей интоксикации, головными болями, повторной рвотой.
Менингококковая инфекция опасна развитием осложнений, таких как отек головного мозга, острая надпочечниковая недостаточность и инфекционно-токсический шок.
Все больные с подозрением на менингококковую инфекцию подлежат госпитализации в инфекционный стационар. Лечение проводится под наблюдением инфекциониста и невролога, так как после перенесенной менингококковой инфекции могут оставаться тяжелые дефекты конечностей, неврологические нарушения, снижение слуха, повреждение почек и психологические расстройства.
Профилактика менингококковой инфекции:
Вакцинация является самым действенным методом защиты от инфекции.
Прививки против менингококковой инфекции включены в национальный календарь профилактических прививок.
Вакцинация против менингококковой инфекции проводится лицам из групп высокого риска инфицирования (см. группы риска), а также по эпидемиологическим показаниям – лица, контактировавшие с больным в очагах генерализованной формы менингококковой инфекции.
При эпидемии повторная прививка проводится через 3 года.
В число профилактических мероприятий входят:
•Раннее и полное выявление источников инфекции;
•Изоляция и лечение больных;
•Переболевший допускается в коллектив через 10 дней после выписки;
•В очаге инфекции в течение 10 дней проводят медицинское наблюдение за контактными лицами.
•Избегайте: переохлаждений, поездок с ребенком в общественном транспорте, других мест массового нахождения людей, гуляйте с ребенком больше на открытом воздухе;
•Нельзя забывать и о закаливании: водные процедуры, соблюдение режима дня – повышают сопротивляемость организма;
• В помещении, где находился больной (в очаге) необходимо проведение ежедневной, влажной уборки, частое проветривание.
•Заразиться менингококковой инфекцией можно не только от больного человека, но и от здоровых хронических носителей менингококка. Для предотвращения заражения необходимо соблюдать простые правила гигиены. Нужно научить им ребенка, а воспитатели в детских садах должны внимательно следить за их соблюдением.
•Нельзя обмениваться напитками, едой, мороженым, конфетами, жевательными резинками;
•Нельзя пользоваться чужими губными помадами, зубными щетками, есть из одной посуды;
•Нельзя держать во рту кончик ручки или карандаша;
•Нельзя облизывать детскую соску перед тем, как дать малышу.
Менингококковая инфекция может привести к смерти даже здорового человека в течение 1 дня после проявления первых симптомов.
Ключевые слова: менингококковая инфекция, дети, клиническая характеристика, вакцинация
Keywords: meningococcal infection, children, clinical characteristics, vaccination
Резюме. Менингококковая инфекция является серьезной проблемой здравоохранения, поскольку преимущественно поражает детей и подростков. Особую значимость представляют случаи генерализованной инфекции. Кроме того, высока частота инвалидизации после инфекции и доля летальных исходов. В данной статье освещены современные данные о менингококковой инфекции и представлен разбор клинического случая с летальным исходом.
Summary. Meningococcal infection is a serious public health problem due to the predominant affection of children and adolescents. Of particular importance are patients with a generalized form of infection, as well as a high proportion of disability after infection and deaths. This article highlights modern data on meningococcal infection, presents an analysis of a clinical case of meningococcal infection with a lethal outcome.
Для цитирования: Мазанкова Л.Н., Тебеньков А.В., Россина А.Л. Менингококковая инфекция у детей - новые вызовы. Практика педиатра 2021;(3):25-9.
For citation: Mazankova L.N., Tebenkov A.V., Rossina A.L. Meningococcal disease in children - new challenges. Pediatrician's Practice 2021; (3): 25-9.
Введение
Менингококковая инфекция (МИ) остается одной из актуальных проблем здравоохранения, медицинская и социальная значимость которой обусловлена преимущественным поражением молодого населения - детей, подростков и молодых взрослых, на долю которых приходится до 70% заболевших, а также развитием тяжелых генерализованных форм инфекции (ГФМИ), высокой летальностью и значительным числом случаев инвалидизации после перенесенного заболевания (20-50% больных ГФМИ) 3. Летальность при ГФМИ продолжает быть высокой: в 2019 г. в России она составила 21% [2]. По данным референс-центра по мониторингу за бактериальными менингитами, дети болели ГФМИ в 5-7 раз чаще, чем взрослые [1, 2]. Наиболее высок риск в группе детей младше 4 лет. Заболеваемость МИ детей от 0 до 4 лет превышает этот показатель у взрослых примерно в 25 раз [2, 4].
Приводим описание клинического случая заболевания МИ ребенка в возрасте 25 дней без отягощенного преморбидного фона. Случай имел летальный исход.
Жалобы при поступлении на гипертермию, рвоту, беспокойство, нарастание желтушного синдрома.
Из анамнеза заболевания известно, что за два дня до начала заболевания мать отмечала беспокойство ребенка. От грудного кормления не отказывался. 31.05.2021 отмечается подъем температуры тела до 38°C. Ребенок отказывался от еды. Мать пыталась накормить, но ребенок срыгнул трижды. Была вызвана бригада скорой медицинской помощи, которая (со слов матери) дала жаропонижающее (в листе сопровождения данных нет). Ребенок доставлен в сопровождении бригады в стационар. После выписки из роддома длительно сохранялся желтушный синдром. Но 31.05.2021 мать отметила резкое нарастание желтушности. Со слов матери, у нее были невыраженные проявления острой респираторной инфекции за 5 дней до начала заболевания у ребенка (першило в горле). Мать продолжала грудное вскармливание.
Из анамнеза жизни: ребенок от первой беременности, протекавшей без особенностей, первых срочных физиологических родов. Вес при рождении 2860 г, рост 54 см, оценка по шкале Апгар 8 из 9 баллов. Наследственность и аллергологический анамнез не отягощены, привит в роддоме. Перенесенных заболеваний, травм, операций не было.
Состояние при поступлении (31.05.2021, 12:01) тяжелое. Пациент астенического телосложения, пониженного питания. Рост 54 см, вес 3,288 кг, температура тела 36,6°C. Группа крови 0 (I). Резус-фактор положительный. Большой родничок размерами 1,5 на 1,5 см, не напряжен, не пульсирует. На осмотре ребенок кричит, крик раздраженный. Кожные покровы иктеричные с сероватым оттенком, пониженной влажности, геморрагическая сыпь.. Подкожная жировая клетчатка развита слабо. Микроциркуляторные нарушения в виде мраморности кожи. СПБ 3-4 с. Тургор мягких тканей снижен. Акроцианоз. Отеков нет. Слизистая оболочка полости рта и ротоглотки чистая, розовая. Пупочная ранка в стадии эпителизации. Периумбиликальная область без воспалительных изменений. Видимых повреждений нет. Мышцы развиты удовлетворительно, мышечная дистония с преобладанием гипертонуса сгибателей. Движения суставов в полном объеме. Частота дыхательных движений 46 в минуту, дыхание регулярное, самостоятельное. Аускультативно выслушивается пуэрильное дыхание, хрипов нет. Сатурация 92%. Гемодинамика стабильная. Систолическое давление на правой руке 90 мм.рт.ст., диастолическое -53 мм рт. ст. Частота сердечных сокращений 160 в минуту. Пульс умеренного наполнения и напряжения. Пульсация тыльных артерий стоп определяется с обеих сторон. Тоны сердца приглушенные, ритмичные, патологических шумов нет. Вазотропная (вазопрессорная) поддержка на момент осмотра не требовалась. На мониторе синусовый ритм. Язык розовый, влажный, без налета. Живот не увеличен, симметричный, вздутия нет. При пальпации мягкий, безболезненный. Аускультативно перистальтика выслушивается. Печень не выступает из-под края реберной дуги, край гладкий. Стул желтого цвета, без патологических изменений, кашицеобразный (тип 6), имеются непереваренные кусочки пищи. Мочеиспускание не нарушено. Моча без изменений, соломенно-желтого цвета. Область почек не изменена.
Неврологический статус
Сознание ясное. Глазные щели равные. Величина зрачков одинакова, симметрична. Менингеальный синдром не выявлен, очаговой симптоматики нет. Реакция зрачков на свет в норме. Мышечный тонус повышен. Оценка по шкале комы Глазго 15 баллов.
Данные лабораторного исследования
Общий анализ крови 31.05.2021: гемоглобин 160,5 г/л, эритроциты 4,9 3 х 10 12 /л, гематокрит 48,2%, тромбоциты 94,0 х 10 9 /л, лейкоциты 3,24 х 10 9 /л, лимфоциты 52%, палочкоядерные 4%, сегментоядерные 39%, моноциты 5%.
Исследование газов крови 31.05.2021: sO2 86,6%, SBC 21,4 ммоль/л, ВЕ 3,2 ммоль/л, К + 4,2 ммоль/л, Cl - 109 ммоль/л, Ca 2+ 1,24 ммоль/л, Na + 137 ммоль/л, Glu 7,3 ммоль/л, Lac 3,7 ммоль/л, рН 7,349, tHb 17,4 г/дл, осмолярность 282,1, рО2 45,9, рСО2 40,1.
Биохимический анализ крови 31.02.2021: креатинин 60,96 мкмоль/л, альбумин 24 г/л, АСТ 56 ЕД/л, АЛТ 44 ЕД/л, мочевая кислота 182 мкмоль/л, общий белок 43 г/л, мочевина 4,7 ммоль/л, С-реактивный белок 65,8 мг/л, общий билирубин 215,6 мкмоль/л, прямой билирубин 6,6 мкмоль/л, гамма-глютамилтрансфераза 136 ЕД/л, D-димер 3452 нг/мл, прокальцитонин 44,83 нг/мл.
Клинический анализ спинномозговой жидкости 31.05.2021: лимфоциты 6 кл., нейтрофилы 18 кл., белок 3,0 г/л, цитоз 24 кл. в 1 мкл, цвет желтый, мутная, удельный вес 1,015.
Коагулограмма 31.05.2021: активированное частичное тромбопластиновое время 44,0 с, протромбиновое время 22,2 с, концентрация протромбина 38%, международное нормализованное отношение 2,04, тромбиновое время 13,0 с, концентрация фибриногена 3,7 г/л.
Общий анализ мочи 31.05.2021: слизь в умеренных количествах, лейкоциты 0-2 в поле зрения, единичные клетки плоского эпителия, эритроциты 0-1 в поле зрения, кетоновые тела, глюкоза, билирубин отсутствуют, белок 1,0 г/л, рН 7,5, мутная, удельный вес 1010, цвет желтый.
Данные инструментального исследования
Нейросонография 31.05.2021: признаков острого нарушения мозгового кровообращения нет, объемных патологических образований в областях, доступных визуализации, на момент исследования не выявлено.
Ультразвуковое исследование органов брюшной полости 31.05.2021: объемных патологических образований не обнаружено. Свободная жидкость в латеральных каналах слева - 5 мм, справа - 3 мм. Визуализируются кишечные петли, заполненные жидким содержимым, перистальтика вялая. Стенки кишечных петель утолщены до 1,8 мм.
Рентгенография легких 01.06.2021: признаки отека легких. Суммарная лучевая нагрузка 0,018 мЗв.
Ребенок консультирован специалистами
Врач-невролог 31.05.2021: на момент осмотра нельзя исключить течение острой нейроинфекции.
Бактериологический посев крови и ликвора от 01.06.2021: выделена Neisseria meningitidis gr. B.
Проведенная терапия:
1. Лечебно-охранительный режим: оральные регидра тационные соли с сервоконтролем.
2. Респираторная терапия: искусственная вентиляция легких (ИВЛ) под контролем газового состава крови.
3. Энтеральная пауза, зонд на отток.
4. Антибактериальная терапия: меропенем в дозе 120 мг/кг/с в 3 введения, ванкомицин в дозе 45 мг/ кг/с в 3 введения внутривенно капельно.
5. Инфузионная терапия с коррекцией содержания электролитов + частичное парентеральное питание в дозе 170 мл/кг/сут (с коррекцией электролитных нарушений).
6. Санация трахеобронхиального дерева и верхних дыхательных путей по показаниям, смена положения каждые 3 ч, туалет глаз и венозного катетера.
7. Симптоматическая терапия.
8. Гормональная терапия: дексаметазон в дозе 0,5 мг/кг/с, солукортеф в дозе 2 мг/к/с.
9. Гемостатическая терапия: викасол, дицинон, свежезамороженная плазма 20, 15 мл/кг/с, транексам в дозе 15 мг/кг 4 р.
10. КТП: норадреналин в дозе 0,5-1,0 мкг/кг/мин, адреналин в дозе 0,5-1,0 мкг/кг/мин.
11. С целью синхронизации с аппаратом ИВЛ: мидазолам в дозе 0,5-0,3 мг/кг/ч, фентанил в дозе 5-2 мкг/кг/ч.
За время пребывания в отделении реанимации и интенсивной терапии, несмотря на проводимую терапию, состояние ребенка оставалось крайне тяжелым. Сохранялась симптоматика септического шока (резистентного к объемной жидкостной нагрузке и введению инотропных/вазопрессорных препаратов) с полиор ганной недостаточностью, что потребовало повышения доз кардиотонических/вазопрессорных и гормональных препаратов.
За время наблюдения проводилась заместительная трансфузия свежезамороженной плазмой (дважды) для коррекции гемостаза.
01.06.2021 01:15 произошло ухудшение состояния ребенка до критического уровня. На фоне прогрессирующих нарушений гемодинамики в виде артериальной гипотензии развились нарушения сердечного ритма с нарастающей брадикардией до асистолии. Начаты реанимационные мероприятия в полном объеме: непрямой массаж сердца на фоне ИВЛ в течении 5 мин с оценкой эффекта и продолжением компрессий с частотой 110-115 ударов в минуту. Эффекта не было. Вводился адреналин в дозе 10 мкг/кг внутривенно струйно каждые 5 мин. Компрессии продолжены.
Реанимационные мероприятия продолжались в течение 30 мин без эффекта. В связи с неэффективностью они были прекращены. Дыхание поддерживалось ИВЛ, пульс на крупных артериях не пальпировался, сердечные тоны не выслушивались, артериальное давление не определялось, мидриаз без фотореакции, электрической активности сердца не было.
Констатирована биологическая смерть ребенка 01:45 01.06.2021.
Таким образом, продемонстрирован случай развития гипертоксической формы генерализованной МИ у новорожденного ребенка, осложненной развитием септического шока, синдрома полиорганной недостаточности, синдрома Уотерхауза - Фридериксена, что привело к досуточному летальному исходу. Развитие заболевания отличалось фульминантностью и драматичностью, неуправляемостью, несмотря на применение современных методов стандартизированной терапии.
Менингококковая инфекция является не только серьезным бременем для системы здравоохранения, но и существенно влияет на качество жизни пациентов. Осложнения, которые возникают после перенесенной МИ, значительно снижают качество жизни пациента и членов семьи, которые о них заботятся. В подавляющем большинстве случаев причиной летальных исходов становится развитие гипертоксических форм болезни с молниеносным течением, когда смерть наступает в 1-е сутки заболевания даже при своевременной диагностике и назначении адекватной терапии. Среди выздоровевших 70% нуждается в длительной реабилитационной терапии. У 20% пациентов, выживших после перенесенной МИ, развиваются необратимые серьезные осложнения (глухота, потеря зрения, задержка умственного и физического развития, эпилепсия, некроз кожи, ампутация конечностей), которые снижают качество жизни пациента и членов семьи, которые о них заботятся [8]. Причем наиболее велик риск развития осложнений у детей младше 5 лет [9]. У пациентов, перенесших МИ, а также членов их семьи отмечаются социальные последствия перенесенного заболевания, такие как пожизненный когнитивный дефицит (снижение концентрации внимания, низкие академические способности), психологический стресс и посттравматическое стрессовое расстройство. Преодоление диагноза МИ также может создавать существенную эмоционально-психологическую нагрузку на членов семьи, когда они сталкиваются с новой реальностью экономических жертв и снижения качества жизни их близких. Бремя МИ, ложащееся на семью, включает эмоциональные нагрузки, испытываемые членами семьи, которые должны заботиться о своем близком человеке с физическими, психологическими или когнитивными нарушениями.
Самым эффективным способом контроля менингококковой инфекции на современном этапе является иммунопрофилактика!
Учитывая непредсказуемость изменений эпидемиологии МИ в России, для проведения вакцинации считается целесообразным использовать современные конъюгированные менингококковые вакцины с наиболее широким охватом серогрупп возбудителя. Такие многокомпонентные конъюгированные вакцины обладают более высокой иммуногенностью, обеспечивают длительный иммунитет, способствуют существенному снижению частоты носительства менингококков и, как следствие, формируют популяционный иммунитет в коллективах с достаточным охватом вакцинацией.
По данным ряда авторов, наиболее выраженное уменьшение числа клинических случаев заболевания МИ будет достигнуто за счет вакцинации в возрастных группах 0-1 год, 1-2 года, 3-6 лет [11]. Даже заниженная оценка выгод, не учитывающая всего объема предотвращенного ущерба, свидетельствует об очевидной важности расширения программ иммунизации против МИ и включения в них детей в возрасте 9 и 12 мес. Двукратная вакцинация детей в 9 и 12 мес, по данным российских экспертов, в сравнении с ее отсутствием наиболее сильно снизит прогнозируемое число случаев заболевания именно в этой возрастной когорте: в горизонте 15 лет -на 89%. Не менее мощный эффект ожидается в возрастных группах 1-2 года (на 84,5%) и 3-6 лет (на 73,6%) [11].
Заключение
Менингококковая инфекция остается серьезной и актуальной проблемой российского здравоохранения. Несомненно, с целью обеспечения максимальной защиты детей от летальных и инвалидизирующих случаев, обусловленных МИ, требуется совершенствование национального календаря прививок с внедрением вакцинации против МИ в наиболее уязвимых группах населения с пристальным вниманием к возрастной группе детей раннего возраста.
Литература
Среди инфекционных болезней одной из опасных для жизни и непредсказуемых по молниеносности течения является менингококковая инфекция (МИ). Актуальность проблемы заключается в том, что при возникновении МИ требуется особый подход к организации диагностики и оказания скорой и неотложной медицинской помощи, ввиду того, что генерализованные формы МИ (наиболее часто встречающиеся в детском возрасте) при поздно начатом лечении могут приводить к смертельным исходам.
Для отечественных педиатров проблема МИ имеет особо значение, так как уровень заболеваемости среди детей всегда превышает таковую у взрослых в несколько раз, достигая 8–11 случаев на 100 тыс. населения. Более 50% от общего числа заболевших составляют дети до 5 лет (табл.1) [1]. Именно у детей высока частота развития генерализованных форм МИ. В значительной степени риск летального исхода при МИ зависит от возраста ребенка: чем он младше, тем выше вероятность неблагоприятного исхода. До 75% от числа умерших при МИ составляют дети до 2 лет, при этом доля детей первого года жизни достигает 40% (табл.2) [1].
Таблица 1
Возрастное распределение заболевших 2002–2004 годы
n=4972 (36 регионов РФ)
| 1–11 мес. | 1 г. | 2–4 г. | 5–9 л. | 10–14 л. | 15–19 л. | 20–24 л. | 25–44 л. | 45–64 л. | 65 л. + | Всего | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2002 | 0,13 | 18,8 | 12,4 | 16,9 | 10,1 | 10,4 | 9,3 | 4,8 | 8,4 | 6,9 | 1,8 | 100 |
| 2003 | – | 23,5 | 11,9 | 15,2 | 9,7 | 8,3 | 8,2 | 3,8 | 8,4 | 8,6 | 2,5 | 100 |
| 2004 | 0,2 | 1,3 | 13,2 | 15,8 | 8,13 | 5,4 | 10,4 | 4,6 | 9,8 | 8,7 | 2,4 | 100 |
| Всего | 0,1 | 21,5 | 2,4 | 15,9 | 9,3 | 8,0 | 9,2 | 4,3 | 8,8 | 8,1 | 2,3 | 100 |
Таблица 2
Возрастное распределение летальных случаев 2002–2004 годы
n=582 (36 регионов РФ)
| 1–11 мес. | 1 г. | 2–4 г. | 5–9 л. | 10–14 л. | 15–19 л. | 20–24 л. | 25–44 л. | 45–64 л. | 65 л. + | Всего | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2002 | 0,6 | 28,4 | 12,3 | 16,7 | 0,7 | 3,7 | 4,9 | 1,9 | 7,4 | 14,2 | 6,2 | 100 |
| 2003 | – | 30,4 | 12,1 | 9,2 | 3,8 | 4,6 | 5,4 | 0,4 | 10,4 | 18,3 | 5,4 | 100 |
| 2004 | 0,6 | 26,1 | 17,8 | 12,2 | 3,9 | 1,7 | 5 | 1,1 | 11,1 | 14,4 | 6,1 | 100 |
| Всего | 0,3 | 28,5 | 13,9 | 12,2 | 3,8 | 3,4 | 5,2 | 1,0 | 9,8 | 16,0 | 5,8 | 100 |
Эпидемиология
С 1962 года в ряде стран Европы и Азии, Канаде и США, а с 1968 года – и в нашей стране отмечается подъем заболеваемости МИ. Данные анализа глобальной эпидобстановки в 2005 году свидетельствуют о том, что в странах субсахарной Африки показатели заболеваемости МИ в целом колеблются от 100 до 800 случаев на 100 тыс. населения, а летальности – до 14%; предоминирует серогруппа менингококка А. На Европейском континенте наиболее высокий уровень заболеваемости МИ регистрировался в Исландии и Ирландии – 5–6,6 случаев на 100 тыс. населения, где предоминирует серогруппа В. А в странах Океании (Новая Зеландия) показатель заболеваемости МИ составил в этот период 14,5 случаев на 100 тыс. населения. В России с 1999 года в Астраханской, Пермской, Челябинской, Кемеровской, Новосибирской, Омской областях, в Хабаровском крае произошел значительный прирост МИ – на 22–40% – и составил 8,2 случая на 100 тыс. населения. В целом в 40 регионах страны в последние годы наблюдается снижение показателей заболеваемости этой инфекцией (рис. 1) [2, 3]. В общей серогрупповой характеристике по стране преобладают менингококки серогруппы А.

Рисунок 1
Территориальное распространение заболеваемости 2005 год.
n=2771 на 100000 населения
МИ характеризуется периодичностью – интервалы между отдельными подъемами заболеваемости составляют от 4 до 12–15 лет. Рост заболеваемости в эти периоды регистрируется в основном среди городского населения за счет скученности в транспорте и помещениях в холодное время года. Наиболее доказательна связь периодичности МИ с эпидемическими подъемами ОРВИ и гриппа с пиком в зимне-весенний период года.
Заболевают преимущественно дети и лица молодого возраста, чаще в закрытых коллективах.
Группой риска по развитию септических и гипертоксических форм МИ являются дети раннего возраста.
Установлена генетическая предрасположенность к заболеванию МИ и ее рецидивов у лиц, имеющих HLA антигены В12, В16, дефицит факторов комплемента С2–С8, пропердина, IgG2 и IgM [Самуэльс М., 1997]. Популяционная устойчивость к МИ, по мнению ряда исследователей, связана с локусом HLA–A1 антигена гистосовместимости.
Этиология
МИ является типичным антропонозом. Возбудитель – Neisseria meningitidis, грам-отрицательный диплококк, вырабатывающий экзо-и эндотоксин, который очень неустойчив во внешней среде.
Выделяют более 13 серотипов менингококка, при этом иммунитет – типоспецифический. По капсульным полисахаридам бактерии разделяют на серологические группы А, В, С, D43, D44, X, Y, Z, 29Е, W-135. По антигенам в мембранных протеинах различают более 20 серотипов и субтипов менингококка. По иммунотипам липополисахарида – более 11 иммунотипов. Доказана способность менингококков образовывать L-формы, которые вероятно могут обусловливать затяжные варианты менингита.
Патогенез
В развитии МИ ведущую роль играют три фактора: возбудитель, его эндотоксин и аллергизирующая субстанция. В месте входных ворот чаще всего не возникают воспалительные изменения, но при этом менингококк вегетирует, возникает менингококконосительство. Лишь в 10–15% случаев при снижении резистентности организма возможно развитие воспалительного процесса в носоглотке в виде менингококкового назофарингита. Если менингококки преодолевают местные защитные барьеры, распространение их происходит по лимфатическим путям в кровь. Менингококки в виде бактериальных эмболов заносятся в различные органы и ткани. В тех случаях, когда преодолевается гемато-энцефалический барьер, развивается гнойный менингит или менингоэнцефалит. При этом возможно проникновение возбудителя в оболочки мозга, минуя гематогенное распространение – через решетчатую кость по лимфатическим путям и влагалищам нервных волокон. Такой вариант возможен в случаях дефекта решетчатой кости или черепно-мозговой травмы. Сверхострый менингококковый сепсис развивается в результате массовой бактериемии и эндотоксинемии. При массовом распаде менингококков высвобождаемый эндотоксин воздействует на эндотелий сосудов и мембраны клеток крови, приводя к расстройству микроциркуляции [8]. В результате генерализованного повреждения эндотелия сосудов происходит закрытие дефектов тромбоцитами, агрегация которых провоцирует высвобождение тромбоксана и угнетение синтеза простациклина. Нарушаются реологические свойства крови: происходит агрегация форменных элементов, на которых фиксируется фибрин. Кроме того, важное значение имеет воздействие липида А эндотоксина на моноциты макрофаги, которые активизируясь выбрасывают ФНО-α – первичный медиатор токсических эффектов при токсическом шоке. Кроме него, в развитии септического шока колоссальную роль играют оксид азота, простагландины, факторы комплемента, гистамин, лейкотриены, фактор активации тромбоцитов и ИЛ-1, 2, 6, 8. Высвобождается избыточное количество биологически активных веществ (катехоламины, серотонин, гистамин), активизируются системы фактора Хагемана, калликреин-кининовая, свертывающая и в последующем фибринолитическая. Из печени мощно выбрасываются протромбин, калликреин и др., что в конечном счете приводит к гиперкоагуляции с образованием большого количества бактериальных тромбов в мелких сосудах (тромбогеморрагический синдром с бактериальной эмболией).
Таким образом, септический шок при МИ имеет одновременно признаки гиповолемического (недостаток объема крови), распределительного (нарушение сосудистого тонуса) и кардиогенного (недостаточность сердечного выброса) шока. Существует стадийность в его развитии.
Клинические проявления
МИ представлена разнообразными клиническими формами – от локализованных (назофарингита и менингококконосительства) до генерализованных, среди которых – молниеносные, крайне тяжелые, чаще приводящие к летальному исходу в течение нескольких часов.
Диагностировать менингококковый назофарингит на основании клинической картины, без указания на соответствующий эпиданамнез, затруднительно. До 80% всех форм МИ составляет менингококковый назофарингит. В клинической картине заболевания наиболее типичными симптомами являются заложенность носа, першение в горле, гиперемия и отечность задней стенки глотки с гипертрофией лимфоидных образований на ней, отечность боковых валиков и слизь в небольшом количестве. Гиперемия имеет синюшный оттенок. Распространено мнение о легком характере течения этой формы МИ. В зависимости от уровня лихорадки и выраженности интоксикации различают легкую, среднетяжелую и тяжелую формы болезни. При тяжелой форме доминирует гипертермический синдром, менингизм, у детей первых лет жизни – судорожный синдром. Чаще такие пациенты расцениваются как больные ОРВИ с судорожным синдромом или серозным менингитом на момент госпитализации, и только высев менингококка позволяет адекватно верифицировать диагноз и проводить этиотропную терапию [9]. Нельзя забывать о том, что нередко у детей назофарингит предшествует развитию генерализованных форм болезни, в том числе и с летальным исходом.
Носительство менингококка в коллективах достигает более 40% (в зависимости от эпидситуации). У детей первых лет жизни менингококконосительство встречается редко.
Среди генерализованных форм различают менингококцемию (может протекать в легкой, среднетяжелой, тяжелой и молниеносной формах в виде менингококкового сепсиса), менингококковый менингит, менингоэнцефалит и смешанные формы (менингококцемия + менингит).
Для менингококцемии характерно острое, внезапное начало, критериями тяжести являются степень выраженности интоксикации, характер, величина, распространенность, наличие некрозов и продолжительность элементов сыпи, из которых может высеваться менингококк. При легкой форме элементы представлены розеолами, папулами, мелкими геморрагиями, которые бесследно исчезают к 3-му дню болезни. При среднетяжелой форме элементы преимущественно крупные, геморрагические, с поверхностным некрозом в центре. Сыпь более продолжительная – до 7–10 дней. Для тяжелых и септических молниеносных форм характерны обширные кровоизлияния на коже с глубокими некрозами и их отторжением, при которых могут формироваться косметические дефекты на теле. Эти формы часто сопровождаются маточными, носовыми, желудочно-кишечными кровотечениями, в том числе и на глазном дне. Отмечаются поражения сердца (эндокардит, миокардит, панкардит), суставов, легких, печени, почек, надпочечников.
На современном этапе выявлена зависимость ликворологических изменений (плеоцитоза и протеинрахии) от серогруппы. При заболевании, вызванном менингококком серогруппы С, эти показатели значительно выше, чем при МИ, вызванной менингококком В.
Среди больных МИ отдела нейроинфекций НИИ детских инфекций отмечено, что менингит развивался у лиц с дефектным преморбидным фоном со стороны ЦНС перинатального генеза [6]. Как наиболее частые неотложные состояния при менингококковом менингите в остром периоде заболевания регистрировались: отек головного мозга, внутричерепная гипертензия, инфекционно токсический шок, инфаркт мозга, субдуральный выпот, синдром неадекватной секреции антидиуретического гормона, диэнцефальная дисфункция и нейросенсорная тугоухость.
При менингоэнцефалите с первых дней болезни появляются очаговые симптомы на фоне нарушенного сознания, в виде поражения отдельных черепно-мозговых нервов, корковых и подкорковых парезов или параличей. Могут быть общие или локальные судороги. Характерны очень тяжелое течение, неблагоприятный прогноз – в исходе эпилепсия, гидроцефалия, грубая задержка психомоторного развития. Летальность высокая.
Диагностика
Верификация инфекции осуществляется бактериоскопическим (мазок и толстая капля крови, ликвор), бактериологическим (мазок слизи из носоглотки, посев крови, ликвора), серологическим (РНГА, РА, ИФА) и экспресс-методами (латекс агглютинации, ВИЭФ).
На современном этапе при менингите диагностический мониторинг включает НСГ для оценки состояния желудочков, субарахноидального пространства и цветовое доплеровское (дуплексное) картирование для дифференциации субарахноидального выпота от субдурального. Динамически оценивается ЭЭГ.
Лечебная тактика
На догоспитальном этапе при подозрении на менингококцемию (в том числе и смешанную форму МИ) терапию следует начинать немедленно, на дому, с последующей госпитализацией.
При судорожном синдроме (наряду с указанной терапией) вводят внутримышечно Реланиум из расчета 0,1 мл/кг. При отсутствии эффекта включают в терапию Дроперидол в сочетании с Ангальгином, оксибутират натрия. При дебюте менингита судорогами планово назначается длительная терапия препаратами вальпроевой кислоты (Конвулекс и др.), что снижает риск развития постменингитной эпилепсии.
Для предупреждения токсического шока вводят преднизолон (внутримышечно или внутривенно) в дозе 2 мг/кг. При выраженном менингеальном синдроме – 25% ную сернокислую магнезию (1 мл/год жизни) или Лазикс – 1–2 мг/кг внутримышечно.
Введение антибиотика в течение первого часа транспортировки не рекомендуется, а в случае длительной транспортировки стартовым препаратом является левомицетина сукцинат в разовой дозе 25 мг/кг, который вводится не более 2 суток.
Состояние больного оценивается под постоянным контролем АД, частоты пульса, дыхания, диуреза, окраски и температуры кожных покровов, нарастания количества и качества элементов экзантемы и сознания больного. При подозрении на молниеносный вариант генерализованной формы МИ госпитализация осуществляется реанимационной бригадой, которая проводит немедленные реанимационные мероприятия на дому в зависимости от степени септического шока (алгоритм действия перманентно осуществляется при транспортировке больного и продолжается в ОРИТ).
Важным в алгоритме оказания немедленной помощи при септическом шоке является нормализация гемодинамики, микроциркуляции, борьба с ацидозом и гипоксией. Противошоковый эффект достигается введением высоких доз гидрокортизона в сочетании с преднизолоном или его аналогами. Проводится инфузионная терапия, состав которой определяется показателями коллоидно-осмотического давления (альбумина 45–52 г/л и натрия 140–145 ммоль/л). Базовыми растворами являются 5% ная глюкоза, физиологический раствор или раствор Рингера. Соотношение вводимых коллоидов/кристаллоидов – 1:3. Физиологический раствор вводится с целью купирования гиповолемии, при резком падении АД – струйно, а при умеренном его снижении – внутривенно капельно. Под контролем КОС вводится 4%-ный раствор бикарбоната натрия внутривенно медленно, капельно по показателю дефицита оснований, в количестве, равном массе тела (в килограммах), умноженной на ВЕ : 2.
С учетом развития генерализованного васкулита с поражением эндотелия сосудов назначаются ангиопротекторы: Инстенон, Кавинтон, Актовегин, Весел Дуэ Ф (сулодексид).
Постоянно должна проводиться оксигенация, вплоть до ИВЛ, начиная с момента оказания помощи на дому.
После отмены левомицетина сукцината назначается пенициллин в дозе 300 тыс. ед/кг массы тела, 6 введений в сутки, а у детей до 3-месячного возраста – 500 тыс. ед/кг, 8 введений. Более комплаентным и альтернативным пенициллину препаратом является цефтриаксон (Роцефин), который вводится однократно в сутки внутривенно или внутримышечно в дозе 100–150 мг/кг массы в течение 5 дней при менингококцемии, а при менингите – до 10 дней. При тяжелом или затяжном менингите левомицетина сукцинат вводится эндолюмбально, в разовой дозе 10–15 мг.
При ДВС-синдроме назначаются при гиперкоагуляции – Трентал, реополиглюкин, коллоиды, а при гипокоагуляции – свежезаготовленная плазма, ингибиторы протеолиза. При отеке/набухании головного мозга после стабилизации центральной гемодинамики проводится постоянно дегидратационная терапия (Лазикс, Маннитол).
При клинико-ЭЭГ-мониторинге менингита с эпилептической симптоматикой проводится коррекция терапии антикольвунсантами. При неэффективности Конвулекса назначают топиромат (Топамакс).
С учетом длительности антибиотикотерапии в больших дозах, в последние годы предлагается хорошо зарекомендовавшая себя системная энзимотерапия Вобэнзимом, которая оказывает потенцирующий антибиотический, противовоспалительный, антитоксический, гепатопротективный и иммуномодулирующий эффекты, способствуя элиминации токсических субстанций, патогенных иммунных комплексов, иммунных депозитов из тканей, что укорачивает течение и уменьшает тяжесть генерализованных форм МИ [5, 6].
После выписки из стационара реконвалесценты генерализованных форм МИ находятся под диспансерным наблюдением педиатра и невропатолога, во время которого устраняются последствия болезни методами комплексной реабилитации.
При носительстве менингококка и нетяжелом назофарингите госпитализация проводится только по социально бытовым показаниям и из закрытых учреждений.
Назначаются ампициллин, левомицетин в возрастных дозировках в течение 4 дней или вводится внутримышечно Роцефин в течение 3 дней в дозе 125 мг (до 12 лет) и 250 мг у более старших. Спустя 3 дня проводится бактериологическое исследование, и при его отрицательном результате ребенок допускается в коллектив.
При длительном менингококконосительстве проводится повторный курс антибиотикотерапии в сочетании с препаратами иммунореабилитации.
С целью профилактики заболевания у лиц, контактировавших с больным МИ, проводится терапия, подобная лечению локализованных форм.
На коллектив накладывается карантин на 10 дней с момента изоляции больного, проводится наблюдение педиатра и лор-врача. В первые 5–10 дней проводится экстренная профилактика МИ вакцинами А или А+С детям старше года, подросткам и взрослым. Либо при выявлении других серогрупп менингококка в эти же сроки (не позже 7 дней от момента контакта) проводится пассивная профилактика нормальным иммуноглобулином.
После легкой формы МИ вакцинация детям согласно календарю прививок может проводиться спустя месяц после выздоровления. После тяжелых и смешанных форм МИ вакцинация (при отсутствии противопоказаний у невропатолога) может проводиться не ранее 3 месяцев после выздоровления.
Профилактика
В целях предупреждения распространения МИ необходимо проводить вакцинацию детей повышенного риска заражения в возрасте от 1,5 лет: посещающих детские дошкольные учреждения; находящихся в учреждениях с круглосуточным пребыванием (дома ребенка, детские дома); учащихся 1–2 классов общеобразовательных школ и школ–интернатов.

Показатели заболеваемости менингококковой инфекцией в России растут почти во всех возрастных группах. Динамика объемов иммунизации крайне низка.

Он уточнил, что до 2016 доля заболевших МКИ ежегодно снижалась, и привел данные ДНКЦИБ о возрастной структуре летальных исходов при генерализованных формах менингококковой инфекции (ГФМИ) у детей, которые институт собирал с 1990 года: до 1 года – 41%; 1–3 года – 33%; 3–6 лет – 8%; 6–12 лет – 6%; 12–18 лет – 12%. В 2019 году показатель летальности от МКИ составил 21%, среди них у детей до 4 лет – 25%, 15–19 лет – 20%, в возрастной группе 45–64 лет – 27%, 65 и старше – 31%.
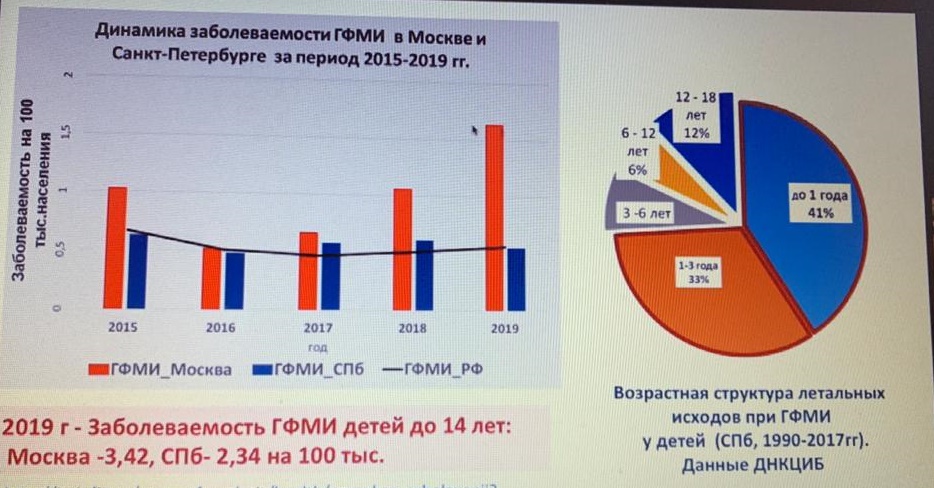
Показатель заболеваемости ГФМИ у детей до 14 лет составил в 2019 году 3,42 случая на 100 тыс. населения в Москве и 2,34 в Петербурге. Это выше показателя (2), который ВОЗ рекомендует для начала массовой вакцинации. Некоторые регионы уже ввели профилактику МКИ в региональные программы, среди них Москва, Пермская, Омская, Свердловская, Челябинская, Ярославская, Тюменская и Тульская области. Однако число привитых остается невысоким и не влияет на эпидситуацию, отметил специалист.
ДНКЦИБ настаивает на включении МКИ в Национальный календарь прививок, вакцинация детей должна проходить в 9 и 12 месяцев.
По данным государственного доклада о состоянии санитарно-эпидемиологического благополучия населения в 2019 году, которые привел Лобзин, менингококковая инфекция заняла 22-е место по размеру наносимого экономического ущерба, опередив острые вирусные гепатиты и корь. Экономическая значимость нозологии составила почти 372,5 млн руб., что на 63% выше показателя 2016 года.
Ранее специалист рекомендовал медучреждениям перейти к нагоняющей иммунизации, так как из-за COVID-19 у многих людей сбился график прививок.
В сентябре правительство утвердило Стратегию развития иммунопрофилактики инфекционных болезней до 2035 года. Она ориентирована, в частности, на профилактику дифтерии, кори, краснухи, вирусного гепатита B, сезонного гриппа. Стратегия предполагает охват населения профилактическими прививками на уровне не менее 95%.

- Я видел случаи, когда человек хорошо себя чувствовал за завтраком, а к обеду был уже мертв! - писал Clayton Golledge, американский микробиолог и инфекционист, о менингите. Увы, несмотря на все достижения современной медицины эта инфекция до сих пор остается одной из самых опасных и имеет достаточно высокий процент смертности.
О том, как ее распознать и как от нее защититься, мы расспросили врача-педиатра, заместителя главного врача ДГКБ №9 имени Г.Н. Сперанского по инфекции Александра Тебенькова.
- Менингитом называется воспаление оболочек мягких мозговых оболочек, - вводит в курс дела эксперт. - Причины у этого заболевания могут быть самыми разными, порой оно приводит к молниеносному сепсису и самому трагичному исходу. Именно поэтому так настойчиво врачи говорят о необходимости вакцинации. Причем родители должны понимать, что одной-единственной прививки не существует, ведь среди возбудителей менингита могут оказаться как вирусы, так и бактерии.
Менингит может быть и самостоятельным заболеванием, и проявлением генерализованной бактериальной или вирусной инфекции. Из бактерий чаще всего возбудителями оказываются менингококк, пневмококк и гемофильная палочка.
Обычно менингит случается зимой-весной и совпадает со вспышкой респираторных инфекций. Как говорят специалисты, менингит приходит на "хвосте" ОРВИ. И каждые 10-15 лет отмечается существенный подъем заболеваемости менингококковым менингитом. Сейчас мы стоим как раз на пороге очередного подъема.
Заражаются менингитом в большинстве случаев воздушно-капельным путем, то есть он передается при кашле и чихании, а также при контакте с зараженным человеком.
Самым контагиозным возбудителем, как раз и вызывающим периодические вспышки, является менингококк. Попадая на слизистые носоглотки, он с кровотоком проникает через гематоэнцефалический барьер, оказывается в мягких мозговых оболочках и вызывает в них воспаление. У этого микроорганизма очень много серогрупп. Чаще всего встречаются A, B, C, в последние несколько лет к ним присоединился менингококк W135. Последний часто становится причиной очень тяжело протекающих менингитов. Штаммы E29, Y, Z, K обнаруживаются намного реже. Список далеко не исчерпывающий.
Острое начало
Родителей должны сразу насторожить такие симптомы, как резкий подъем температуры до 39-40 градусов, значительное ухудшение самочувствия и головная боль, сопровождающаяся тошнотой и рвотой, которые не связаны с приемом пищи. Еще один красноречивый симптом - светобоязнь.
Важно, как можно быстрее вызвать "Скорую помощь" или самостоятельно доставить ребенка в больницу. Менингококковый менингит может сопровождаться менингококковым сепсисом и принимать молниеносные формы. При гемофильной инфекции симптомы могут развиваться в течение 1-3 дней. Бывает, что появляется также розовая или красная сыпь (чаще всего при менингококковой инфекции), исчезающая при надавливании. Через несколько часов она превращается в синячки с темной серединой разной величины. Это очень опасный симптом: началось омертвение мягких тканей, вызванное сепсисом. "Скорую" надо вызывать немедленно и мчаться в больницу. Промедление смерти подобно!
Сыпь может появиться и без ярко выраженных симптомов менингита. Но в сочетании высокой температурой - это серьезный повод для тревоги и вызова "Скорой помощи".
Любой из возбудителей может привести пациента в реанимацию в течение считанных часов.
Диагностика менингита
Кроме симптомов, которые видны сразу, в приемном покое больницы доктор, чтобы поставить диагноз, проверит и так называемые менингиальные симптомы. Это:
ригидность затылочных мышц: их повышенный тонус не дает возможности наклонить голову вперед, часто из-за этого ребенок вообще лежит с запрокинутой назад головой;
симптом Кернига : ногу больного, лежащего на спине, сгибают под углом 90° в колене и затем пытаются ее разогнуть. При менингите это сделать невозможно из-за рефлекторного повышения тонуса мышц-сгибателей голени;
симптомы Брудзинского : если уложить больного на спину и наклонить его голову к груди, ноги в тазобедренных и коленных суставах непроизвольно согнутся. Также они непроизвольно согнутся, если надавливать на область лонного сочленения;
симптомы Лесажа : когда ребенка держат подмышками, он запрокидывает голову назад и подтягивает ноги к животу.
у грудных детей проверяют большой родничок : он выбухает, пульсирует и напряжен.
При подозрении на менингит снять или подтвердить диагноз помогает обязательное исследование спинномозговой жидкости. Для этого проводится люмбальная пункция: на уровне поясничного отдела в позвоночник вводится игла. Полученный с ее помощью ликвор (спинномозговая жидкость) исследуется на цитоз (содержание клеточных элементов). По результатам можно судить о характере воспаления - вирусное оно или бактериальное. При бактериальном в ликворе повышено содержание нейтрофилов и белка. Параллельно, чтобы точно определить возбудителя, проводится бактериальный посев ликвора.
Кроме того, чтобы выяснить область и объем поражения мозга, а также спрогнозировать течение болезни, проводится КТ или МРТ.
Определить возбудителя буквально в течение нескольких минут, не дожидаясь результатов бактериального исследования (его результатов ждут несколько дней), помогает метод латексной агглютинации. Для экспресс-анализа используется также метод ПЦР. Это не отменяет бактериологического исследования. Оно, как правило, подтверждает результаты экспресс-методов.
Долгое лечение
Если лечение начато буквально в первые часы проявления болезни, прогноз в большинстве случаев благоприятный. Потому антибактериальная терапия начинается еще до получения точных результатов бактериологического исследования. Доктор опирается на результаты экспресс-методов и собственные интуицию и опыт.
- При назначении антибиотиков учитывается их способность проникать через гематоэнцефалический барьер и воздействовать на как можно более широкий спектр вероятных возбудителей, - говорит врач-педиатр Александр Тебеньков . - Сейчас используются такие препараты, как цефалоспорины третьего поколения и карбапенемы.
Менингококк чувствителен к антибиотикам пенициллинового ряда. А вот пневмококк и гемофильная палочка могут быть к антибиотикам резистентны.
Будьте готовы к тому, что выздоровление при менингите будет долгим. Выздоровление на 13-15-й день от начала болезни и соответственно выписка из больницы считаются хорошим результатом. Ребенка выписывают домой под амбулаторное наблюдение невролога. Первый осмотр должен состояться через месяц после выписки, потом проводятся еще 2 осмотра с интервалом 3 месяца. Затем специалиста помещают по мере необходимости. Амбулаторное наблюдение, если все идет по плану, сохраняется до 2 лет.
Спасение - в вакцинации. Менингит обычно не проходит без последствий.
- По статистике, остаточные неврологические нарушения в психоэмоциональной сфере наблюдаются в 35-40% случаев, - говорит наш эксперт. - В 5-12% случаев менингит вызывает нейросенсорную тугоухость, которую диагностируют уже после выздоровления. Отмечаются также двигательные нарушения и нарушения зрения. Все это неблагоприятно сказывается на общем развитии ребенка. После тяжелых форм менингита и поздно начатом лечении есть случаи тяжелых психических отклонений.
Если болезнь протекала тяжело, также есть вероятность гипертензионного синдрома, судорожного (эпилепсия), парезов и даже паралича. У взрослых подобные нарушения ведут к тяжелой инвалидизации - до 25% всех осложнений составляет ишемический инсульт. У детей компенсаторные возможности выше.
Как же защитить ребенка от этого грозного недуга с большим процентом трагичных исходов? Во-первых, соблюдать элементарные правила гигиены и научить этому малыша, а во-вторых, сделать прививку. Вакцинация, может, и не обеспечит 100%-ной защиты, но избавит от угрозы заражения самыми распространенными возбудителями этого недуга, предотвратит развитие генерализованнрых, тяжелых форм заболеваний. При этом нельзя исключить и перекрестный иммунитет. Прививка комбинированной вакциной, например, от менингококка значительно облегчит течение болезни при заражении редкими возбудителями, от которых вакцины нет.
- Сейчас есть вакцины для профилактики менингококковой, пневмококковой и гемофильной инфекций, - продолжает Александр Тебеньков . - Имеются в виду их генерализованные формы, которые вызывают не только менингит, но и другие серьезные заболевания. Прививки от пневмококка Пневмо-23 и Превенар-13 включены в национальный календарь вакцинации. Москва помимо этого включила в свой региональный календарь вакцинацию против пневмококка. Например, Менактра защищает от 4 видов пневмококка - A, C, W135 и E29.
В среднем серьезные последствия после менингита наблюдаются у 10-30% пациентов. Большинство из них - дети дошкольного возраста и люди старше 60 лет.
Читайте также:

