Менингококковая палочка в волге
Обновлено: 22.04.2024
"29 военнослужащих госпитализированы в Москве с подозрением на менингит. Менингококковая палочка уже обнаружена у 16 военных, еще 13 человек ждут результатов анализов". Эта информация с быстротой молнии облетела буквально все электронные СМИ России в первый день февраля.
Симптомы опасного заболевания были обнаружены у рядового Вячеслава Зиновьего, проходившего службу в Коврове и, по одной из версий, заразившегося на территории ковровского учебного центра. Однако в ковровском гарнизоне информацию об эпидемии называют абсурдом и утверждают, что в последние несколько месяцев больных с подозрением на менингит здесь не было.
– 20 декабря мы в составе команды из 18 человек отправили этого военнослужащего, а 21 января он оказался в подольском госпитале с менингитом. Не в Коврове он его получил. Эта болезнь проявляется очень быстро, – уверен командир воинской части в Коврове генерал-майор Геннадий Омельченко.
С ним солидарен и начальник медицинской службы Павел Посельский:
– Зиновьев Вячеслав Викторович проходил службу в войсковой части 5369 нашего учебного центра. 20 декабря в составе команды отбыл для дальнейшего прохождения службы в войсковую часть 63791 города Москвы. На момент отправки он был осмотрен медработниками, что подтверждено соответствующим актом. Жалоб на состояние здоровья не предъявлял – был абсолютно здоров.
Военный медик предлагает всем сомневающимся в происхождении вируса заняться арифметикой: 20 декабря солдат отправили из Владимирской в Московскую область, а через месяц они оказались в больнице. Получается, что инкубационный период это болезни – месяц. Но научно доказано, что он не больше недели.
– Пока выхода инфекции за пределы войсковых частей не отмечается, – дает свою оценку начальник эпиднадзора территориального управления Роспотребнадзора по Владимирской области Надежда Говорухина. – Нет заболевших и среди жителей Ковровского района, которые там работают. По неофициальным данным, в январе из войсковых частей города Коврова в госпитали Москвы и Владимира было направлено 12 военнослужащих с диагнозом "менингококковая инфекция". Мы направили запрос о ситуации в медчасть дивизии и предложили помощь в проведении противоэпидемических мероприятий. Официального ответа еще не получили.
Однако в беседе с вашим корреспондентом начмед Владимирского военного госпиталя Сергей Шамшурик сообщил, что с диагнозом "менингит" в госпитале находятся трое военнослужащих. Но от дальнейших комментариев он отказался, ссылаясь на режимность объекта.
Где же все-таки истина? Возможно, окончательный ответ на этот вопрос дадут правоохранительные органы. Военная прокуратура владимирского гарнизона возбудила по данному факту уголовное дело по статье 236 УК – "нарушение санитарно-эпидемиологических правил". Проводится прокурорская проверка.
По словам главного санитарного врача области Сергея Мелюка, для заболевших в этом году серозным менингитом он не был чреват какими-то серьезными последствиями.
Все произошло за два дня до окончания лагерной смены. Когда с утра воспитатели начали будить детей, одного мальчика они так и не смогли поднять. Как оказалось, подросток уже впал в коматозное состояние. И только тогда его наконец-то отправили на машине в инфекционную больницу. Но время уже было упущено, и весь комплекс реанимационных мер, предпринятых в больнице, оказался бесполезным. Мальчик умер через четыре часа, так и не приходя в сознание.
Как выяснилось в ходе расследования, симптомы, характерные для менингококковой инфекции, у ребенка проявились несколькими днями раньше. Но насморк, температуру, першение в горле медики приняли за банальную простуду и вместо оказания больному квалифицированной помощи ему лишь закапывали капли в нос. Вскоре к этим проявлениям прибавилась и характерная сыпь. Все это время заболевший продолжал находиться в отряде, свободно общался с другими детьми.
- Менингококковая инфекция на самом деле очень распространена, - поясняет Сергей Мелюк. - Ее носителем является чуть ли не каждый десятый человек. Но для большинства она так и остается незамеченной, проявляясь лишь в виде насморка и легкого недомогания. Хотя иногда может быть чрезвычайно опасна. И здесь многое зависит от врачей, от их профессионализма. Вот и в описываемом случае, даже когда появилась сыпь, а мальчик впал в коматозное состояние, врач все равно поставил неправильный диагноз - судорожный синдром…
Два оздоровительных лагеря на Вологодчине за многочисленные нарушения оштрафованы центром ГСЭН.
В первом случае около 3 тысяч рублей пришлось уплатить руководству лагеря, расположенного под Череповцом. Этим летом из лагеря в больницу с гепатитом А попали сразу двое детей. По словам медиков, скорее всего, дети уже приехали на смену нездоровыми, а в лагере даже не спросили у них справки.
Директору другого лагеря пришлось раскошелиться за то, что санитарная проверка обнаружила многочисленные нарушения при хранении продуктов на пищеблоке.
Претензии санитарные врачи предъявили практически к каждому лагерю в Сямже, Вытегре, Шексне и Вологодском районе. По словам специалистов, с пищеблоками ежегодно возникает много проблем. Связано это, скорее всего, с текучкой кадров. Ведь практически каждую лагерную смену на кухню приходят новые люди, которые фактически ни за что не отвечают. Правда, санитарные врачи говорят, что руководство лагерей со штрафами не соглашается и зачастую подает на медиков в суд. Очередные тяжбы ожидают ГСЭН Вологодской области в начале осени.
В России все чаще заявляет о себе нетипичный тип менингита. Как "маскируется" болезнь? Кто в зоне риска? Поможет ли прививка? Об этом в эксклюзивном интервью "РГ" рассказала завлабораторией эпидемиологии менингококковой инфекции и бактериальных гнойных менингитов ЦНИИЭ Роспотребнадзора, доктор медицинских наук Ирина Королева.

В поликлиниках мамам предлагают прививать детей от менингита. Ни в коем случае не стоит от этого отказываться. Фото: Валерий Матыцин/ ТАСС
Ирина Станиславовна, почему мы именно сейчас заговорили о менингококковой инфекции? Ведь с этой болезнью врачи сталкивались все реже.

Кто в зоне риска?
Ирина Королева: Менингит считается самой опасной инфекцией для детей: трагедией заканчивается примерно каждый пятый случай. Причем 70 процентов заболевших - ребята до 14 лет. А в самой "острой" зоне риска - малыши до года. Болезнь поражает мягкие оболочки головного мозга: 20 процентов имеют тяжелейшие когнитивные нарушения, очень часто наступает глухота. Поэтому мы так активно выступаем за вакцинацию. Цель - предотвратить первичный случай заболевания, спасти как можно больше жизней.
Как мама может заподозрить болезнь у ребенка?
Ирина Королева: Пожалуй, нет более коварного и непредсказуемого заболевания, чем менингококковая инфекция. Самое главное, что должно насторожить родителей - это высокая температура 39-40 градусов, которую сложно сбить. Даже грипп, как правило, такую устойчивую температуру не дает. Необычное поведение ребенка, сыпь, нестерпимая головная боль (даже если малыш не может рассказать, это можно заподозрить по его поведению) - вот основные признаки. В принципе могут быть и другие симптомы: светобоязнь, бледные ручки и ножки. А могут и не быть - болезнь развивается индивидуально. Есть острые формы менингита, при котором инфекционный процесс идет каскадом, молниеносно. И счет - не на сутки, а буквально на часы. Поэтому при первых же подозрениях нужно срочно вызвать "скорую" и ни в коем случае не отказываться от госпитализации. А в стационаре - не отказываться от спинномозговой пункции. Эта процедура принципиально важна для лечения ребенка.
Ирина Королева: Анализ спинномозговой жидкости позволит узнать, есть ли гнойные воспаления, и точно определить сам возбудитель. Подобрать правильный антибиотик. Ведь кроме менингококка есть и другие бактерии: пневмококки, гемофильная палочка.
Самой распространенной причиной менингита в России долгое время оставалась бактерия Neisseria meningitidis серогруппы B. На втором месте - серогруппа C, на третьем - A, на четвертом - W. И именно последняя W сегодня нас беспокоит больше всего. Почему? Если по первым трем группам заболеваемость год от года даже снижается, то W-менингококк (который в России раньше практически не встречался) стабильно "захватывает позиции". В Москве, например, в прошлом году половину всех случаев вызвал именно он. Самое опасное здесь то, что распознать его гораздо сложнее даже по сравнению с обычной инфекцией - симптомы могут быть совершенно нетипичными для менингита.

То есть болезнь "маскируется"?
Ирина Королева: Именно так. Если при обычном менингите срок госпитализации 1-2 дня, то при W - три-четыре. В обычном случае сыпь появляется на первый-второй день, а при W - на третий-четвертый. W-менингит протекает тяжелее обычного, может давать картину "острого живота". Как результат - неправильно поставленный диагноз, пациент попадает в непрофильный стационар и не получает необходимую помощь вовремя. Из-за этого увеличивается число летальных исходов.
Профилактика менингита входит в национальный календарь прививок?
Ирина Королева: Планово - нет. Вакцинация показана людям, которые находятся в очаге инфекции. Кроме того, прививают всех призывников. Но мы уже предложили внести изменения в национальный календарь и расширить профилактику по эпидемическим показаниям. Включить туда вакцинацию детей до пяти лет из группы риска, включить медработников. В Москве этой проблемой уже озаботились - в городских поликлиниках мамам предлагают прививать от менингита маленьких детей. Ни в коем случае не стоит от этого отказываться. Регионы тоже подтягиваются.
Менингококковая инфекция – инфекционная болезнь, совмещающая целую группу заболеваний, которые имеют разнообразные клинические проявления: от назофарингита до менингококкового сепсиса и менингита. Объединяет их то, что все они вызываются менингококками, которые переносятся воздушно-капельным путем. Менингококковая инфекция представляет опасность, так как широко распространена, скоротечна, может вызывать тяжелые осложнения и привести к летальному исходу.
МКБ-10
Общие сведения
Менингококковая инфекция – инфекционное заболевание, имеющее типичные клинические проявления в виде поражения слизистой оболочки носоглотки. Для этой болезни характерно распространение процесса, что приводит к специфической септицемии и гнойному лептоменингиту. Менингококковая инфекция распространилась по всем странам мира, в которых наблюдаются как спорадические случаи, так и эпидемические вспышки, бывают и эпидемии. Самое большое распространение менингококковая инфекция получила в странах Центральной Африки, Южной Америки, в Китае. Вспышки этого заболевания часто возникают там, где большая скученность населения сочетается с антисанитарными условиями обитания.
В нашей стране заболеваемость менингококковой инфекцией стабилизировалась и в среднем держится на уровне 5 на 100 тысяч населения. Как показывает географический анализ, есть несколько неблагополучных зон, где показатель заболеваемости более высок. Это, в первую очередь, дальневосточные области, расположенные рядом с границей Китая и Монголии. Другой регион, который дает стабильно высокий уровень заболеваемости – Мурманская и Архангельская области.

Этиология и патогенез
Возбудителем менингококковой инфекции является менингококк Neisseria meningitidis. Это грамотрицательный диплококк, не имеющий жгутиков и капсул и не образующий спор. Менингококки хорошо видны на окрашенных анилиновыми красками препаратах из чистой культуры. Они располагаются парно, как два боба, обращенных друг к другу вогнутой поверхностью. Оптимальная температура для роста менингококков – 37 °С. Во внешней среде они малоустойчивы, быстро погибают при воздействии солнечных лучей, дезинфицирующих средств, при высыхании и понижении температуры до 22 °С. Различают несколько серологических типов менингококков, основными из которых считаются четыре: А, B, C, D.
В результате воздушно-капельного механизма распространения инфекции менингококки проникают в носоглотку, полость рта, верхние дыхательные пути здоровых людей, затем гематогенным путем начинают распространяться в организме. В патогенезе менингококковой инфекции решающую роль играет комбинация процессов токсического и септического характера с присоединившимися аллергическими реакциями.
Заражение менингококковой инфекцией
Единственный источник возбудителя менингококковой инфекции - человек с клинически выраженными признаками болезни, а также носитель менингококков. Путь передачи менингококков - аспирационный. Распространение инфекции происходит при разговоре, чиханье, кашле, когда с капельками слизи возбудители попадают в окружающее больного воздушное пространство. Способствует заражению тесный контакт между людьми, особенно в закрытом помещении.
Менингококковая инфекция характеризуется некоторой сезонностью. Число заболевших в сырое и холодное время года увеличивается, достигая пика в марте-мае. Для менингококковой инфекции типичны периодические подъемы заболеваемости, имеющие интервалы в 10-15 лет. Болезнь может поражать людей практически любого возраста, но преимущественно болеют дети. Они составляют почти 70% от общего количество всех больных. Большое значение в развитии менингококковой инфекции имеет ослабленная иммунная система человека.
Классификация
Соответственно клинической классификации менингококковую инфекцию делят на локализованную и генерализованную. К локализованным формам относят менингококконосительство, острый назофарингит и изолированную менингококковую пневмонию. Генерализованные формы: острая и хроническая менингококкемия, менингококковый менингоэнцефалит, менингококковый менингит. Существуют редкие формы: менингококковый артрит или полиартрит, менингококковый эндокардит и иридоциклит. Частое распространение получили смешанные формы менингококковой инфекции.
Симптомы менингококковой инфекции
Инкубационный период при менингококковой инфекции длится от 1 до 10 дней, в среднем 2-3 дня. При менингококконосительстве чаще всего состояние здоровья не нарушается. Обычно болезнь начинается остро, однако у некоторых больных бывает продромальный период: слабость и потливость, головная боль и небольшое повышение температуры.
При менингококковом менингите может наступить расстройство сознания и психические нарушения. Возможны бред, возбуждение, галлюцинации или адинамия, заторможенность, сопор, даже кома. У детей часто возникают судороги, иногда гиперкинезы. У большинства больных отмечается угнетение или усиление периостальных и сухожильных рефлексов, а также их неравномерность, происходит поражение черепных нервов. Может развиться гнойный лабиринтит, который приводит к полной потере слуха. Реже бывает неврит зрительного нерва.
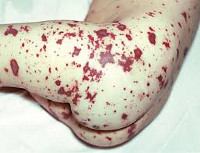
Менингококкемия представляет острый менингококковый сепсис, для которого типично острое начало, высокая лихорадка, ряд септических явлений, в том числе значительные изменения в деятельности сердечно-сосудистой системы, раннее появлением сыпи и тяжелое течение. Сыпь появляется чаще на туловище и нижних конечностях в виде розеолезных и папулезных элементов интенсивно-розового или слегка синюшного оттенка. Кроме того, на коже бывают разной величины геморрагические элементы и звездчатые красные пятна, переходящие в некроз.
При менингококкемии отмечаются кровоизлияния в конъюнктивы, склеры и слизистые оболочки носоглотки. У больных могут наблюдаться носовые, маточные, желудочные кровотечения, субарахноидальные кровоизлияния, микро- и макрогематурия. В отдельных случаях возникают артриты и полиартриты. Тяжелая менингококкемия у взрослых часто сочетается с менингитом.
Менингококковый менингоэнцефалит характеризуется судорогами и нарушением сознания уже с первых дней болезни, нередко появляются зрительные или слуховые галлюцинации. Для него типичны ранние параличи и парезы.
Осложнения
Возможны специфические осложнения в раннем и позднем течении болезни. К ним относятся:
- токсико-инфекционный шок;
- острая почечная недостаточность;
- желудочно-кишечное и маточное кровотечение;
- паренхиматозно-субарахноидальное кровоизлияние;
- острое набухание и отек головного мозга;
- церебральная гипотензия;
- отек легких;
- параличи и парезы;
- гормональная дисфункция;
- эпилепсия;
- гидроцефалия.
К неспецифическим осложнениям относят такие, как герпес, отит, пневмония, пиелонефрит и другие.
Диагноз менингококковой инфекции
Чтобы поставить правильный диагноз, необходимо изучить клиническую картину заболевания. Принимают во внимание также эпидемиологические данные, анамнез, результаты лабораторных исследований крови и цереброспинальной жидкости, взятой путем люмбальной пункции. При подозрении на менингококконосительство или менингококковый назофарингит проводят бактериологическое исследование слизи, которую собирают с задней стенки глотки. Используют также иммунологические методы.
Дифференциальный диагноз следует проводить с другими заболеваниями. Назофарингит дифференцируют с острыми вирусными инфекциями, ангиной, фарингитом. Смешанную форму менингококковой инфекции и менингококкемию сравнивают с другими инфекционными болезнями. Менингококковый менингит дифференцируют с гнойными менингитами другой этиологии.
Лечение менингококковой инфекции
При менингококковой инфекции необходима ранняя госпитализация в специализированные отделения инфекционной больницы. При развитии осложнений больных определяют в отделение реанимации. В случаях выраженной интоксикации, лихорадки назначают антибиотики. В тяжелых случаях проводят противошоковые мероприятия, дегидратационную и дезинтоксикационную, противосудорожную терапию. Назначают анальгетики, применяют кортикостероиды, оксигенотерапию, искусственную вентиляцию легких и другие средства. По показаниям используют витамины, ноотропные препараты и сердечные гликозиды. Выписка из стационара может быть произведена после исчезновения клинических симптомов, при наступлении выздоровления и отсутствии в бактериологических исследованиях слизи из зева и носа менингококков.
В большинстве случаев при своевременном лечении менингококковой инфекции прогноз благоприятен. По статистике летальные исходы возможны при таких осложнениях, как отек и набухание головного мозга, инфекционно-токсический шок. Остаточные явления встречаются у пациентов, лечение которых было начато только в поздние сроки заболевания. Могут быть функциональные нарушения нервно-психической деятельности. Пациентам, перенесшим менингококковую инфекцию показано амбулаторное наблюдение и долечивание у невролога.
Профилактика менингококковой инфекции
Важно вовремя поставить диагноз больным с разными видами менингококковой инфекции и госпитализировать их. Противоэпидемическими мерами является выявление носителей инфекции и проведение им санации носоглотки. Большое значение для профилактики имеет повышение иммунитета людей. За теми, кто был в контакте с больным, устанавливается медицинское наблюдение и проводится бактериологическое обследование. По показаниям осуществляется вакцинация комплексной полисахаридной вакциной против менингококков серологических групп А и С, иммунитет от которой сохраняется в течение 3-5 лет. Повторную иммунизацию при угрозе эпидемии можно проводить через три года.
Менингококковый менингит – это форма менингококковой инфекции, которая характеризуется гнойным воспалением мягкой и арахноидальной оболочек головного мозга. Заболевание сопровождается типичной триадой клинических признаков (головной болью, лихорадкой и рвотой), менингеальными знаками, общемозговыми и общетоксическими симптомами. Менингит может сочетаться с менингококцемией, осложняться инфекционно-токсическим шоком, недостаточностью надпочечников, энцефалитом. Решающее значение в диагностике играют методы лабораторной идентификации возбудителя. Основу лечения составляет антибактериальная и патогенетическая терапия.
МКБ-10
Общие сведения

Причины
Этиологическим фактором менингококкового менингита является менингококк – Neisseria meningitidis. Это парно расположенная шаровидная грамотрицательная бактерия (диплококк), окруженная капсулой с ресничками. Возбудитель обладает низкой устойчивостью к факторам внешней среды, быстро погибает под действием ультрафиолетовых лучей, высоких и низких температур. Менингококки относятся к аэробам, чувствительны к показателям pH, дезинфицирующим агентам.
Микроб имеет сложную антигенную структуру. Различают 13 серогрупп N. meningitidis, отличающихся составом специфического капсульного полисахарида. Наиболее распространены штаммы групп A, B, C, в последнее время регистрируют рост частоты выявления бактерий с антигенами Y и W-135. Возбудителю присуща высокая изменчивость: он подвергается L-трансформации с потерей капсулы, показывает гетероморфный рост, приобретает резистентность к химиопрепаратам.
Главным фактором патогенности менингококка считается эндотоксин – липоолигосахаридный комплекс, выделяющийся при разрушении микробной клетки. Возбудитель способен вырабатывать и ряд других повреждающих веществ (гемолизин, протеазы, гиалуронидазу), проникать сквозь гематоэнцефалический барьер. Фиксация к назофарингеальному эпителию происходит благодаря ресничкам, а капсула защищает бактерию от механизмов фагоцитоза.
Предрасположенность к развитию менингококкового менингита формируется в условиях снижения местной и общей резистентности организма. Факторами риска признаются врожденный дефицит комплемента, ВИЧ-инфекция, анатомическая или функциональная аспления. Слизистая оболочка носоглотки повреждается при курении и ОРВИ, что повышает риск бактериальной инвазии. Распространению инфекции способствует большая скученность населения.
Патогенез
При размножении менингококка развивается вначале серозно-гнойное, затем гнойное воспаление мягкой и паутинной оболочек. Чаще всего поражаются конвекситальные поверхности и основание головного мозга, иногда процесс распространяется в спинальном направлении. Макроскопически мягкая оболочка выглядит отечной, гиперемированной, мутной, поверхность мозга будто покрыта шапочкой из гноя. Микроскопическая картина представлена выраженной инфильтрацией полиморфноядерными мононуклеарными клетками. Спаечный процесс может вызвать закупорку путей ликворооттока.
Классификация
Согласно клинической классификации менингококковой инфекции, менингит относится к ее генерализованным формам. С учетом выраженности патологического процесса инфекция может протекать в легкой, среднетяжелой, тяжелой или крайне тяжелой формах. Менингит, вызванный N. meningitidis, является гнойным. Клинически он представлен следующими вариантами:
- Классический. Инфекционный процесс имеет изолированный характер, поражаются только мягкая и паутинная оболочки головного мозга.
- Смешанный. Картина менингита дополняется признаками воспаления мозгового вещества (менингоэнцефалита), бактериемией (менингококцемией).
- Осложненный. Сопровождается развитием локальных и системных осложнений, обусловленных влиянием воспалительных изменений или токсинов возбудителя.
По длительности патологический процесс бывает острым (до 3 месяцев), затяжным (до полугода), хроническим (свыше 6 месяцев). В зависимости от локализации пораженных церебральных структур менингит подразделяется на конвекситальный (большие полушария), базальный (нижняя поверхность) и спинальный. Дополнительно выделяют ограниченную и тотальную формы.
Симптомы менингококкового менингита
Началу болезни обычно предшествует назофарингит, но симптомы могут возникнуть внезапно, на фоне полного благополучия. С большим постоянством в клинической картине обнаруживают так называемую менингеальную триаду – головные боли, лихорадку, рвоту. Температура резко поднимается до 40-42° C, сопровождается сильным ознобом. Мучительные головные боли носят диффузный давяще-распирающий или пульсирующий характер, локализуются преимущественно в лобно-теменной области, усиливаются в ночное время, при перемене положения головы, действии внешних раздражителей.
Среди объективных симптомов на первое место выходят менингеальные знаки, которые появляются в самом начале заболевания и быстро прогрессируют. Наиболее постоянными являются ригидность затылочных мышц, симптомы Кернига и Брудзинского (верхний, средний, нижний). У детей отмечают признак Лесажа, выбухание и пульсацию родничка. Пациент принимает вынужденную позу – лежа на боку с запрокинутой назад головой и подтянутыми к животу коленями. Выраженность менингеального синдрома может не соответствовать тяжести патологии.
При неврологическом осмотре часто выявляют асимметрию сухожильных и кожных рефлексов, ослабляющихся по мере нарастания интоксикации, патологические стопные знаки. Базальные менингиты сопровождаются поражением черепных нервов, особенно III, IV, VII, VIII пар. Наличие стойкого красного дермографизма говорит о сопутствующих вегетативных расстройствах. Признаками интоксикации являются вначале тахикардия, а затем относительная брадикардия, гипотония, приглушенность сердечных тонов. У пациентов учащается дыхание, язык обложен грязно-коричневым налетом, сухой.
Осложнения
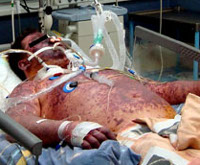
Крайне неблагоприятным вариантом является молниеносное течение болезни с отеком-набуханием головного мозга. Ситуация угрожает вклинением стволовых структур в большое затылочное отверстие черепа, что ведет к нарушению витальных функций. Медленное разрешение гнойного воспаления опасно развитием гидроцефалии, у детей младшего возраста могут возникать церебральная гипотония, субдуральный выпот.
Результатом тяжелых или сочетанных форм менингококкового менингита становятся инфекционно-токсический шок, острая надпочечниковая недостаточность. При запоздалом или неадекватном лечении гнойный процесс переходит на эпендиму желудочков и мозговое вещество, осложняясь вентрикулитом (эпендиматитом), энцефалитом. В поздние сроки отмечается риск глухоты, эпилепсии, задержки психомоторного развития у детей.
Диагностика
Установить происхождение менингококкового менингита на основании клинических данных удается при его сочетании с бактериемией. На вероятную этиологию изолированных форм болезни косвенно указывает эпидемиологическая и анамнестическая информация (наличие назофарингита, контакт с больным). Точную верификацию патологии обеспечивают лабораторно-инструментальные методы:
- Клинические анализы. Гемограмма показывает выраженный лейкоцитоз со сдвигом формулы влево, анэозинофилию, ускорение СОЭ. В спинномозговой жидкости отмечается полиморфноядерный плеоцитоз, снижение концентрации глюкозы, повышение белка. Изменения в анализе мочи неспецифичны, свидетельствуют о токсических явлениях.
- Бактериоскопия и посев. Менингококки выявляются в нейтрофилах при прямой бактериоскопии окрашенных по Граму мазков. Посев ликвора на сывороточный агар или другие питательные среды дает возможность уточнить культуральные, ферментные, антигенные свойства возбудителя, определить его чувствительность к антибиотикам.
- Серологические тесты. После выделения менингококка идентифицировать его по серогруппам можно при постановке реакции агглютинации. Для обнаружения антител в крови применяют РНГА, экспресс-диагностику проводят с помощью ИФА, методов встречного иммуноэлектрофореза.
- Молекулярно-генетический анализ. В дополнение к стандартным процедурам используют ПЦР, позволяющую выявить бактериальную ДНК. Это быстрый и чувствительный диагностический тест. Особую ценность он приобретает при невозможности выделить возбудителя из ликвора или крови.
- Нейровизуализация. Показаниями для церебральной томографии могут быть нарушения сознания, очаговые неврологические симптомы. КТ головного мозга подтверждает ликворную гипертензию, внутримозговые кровоизлияния, церебральный отек. МРТ с контрастированием предпочтительнее, так как лучше визуализирует менингеальную оболочку, субарахноидальное пространство.
В качестве дополнительного исследования при судорогах для регистрации биоэлектрической активности мозга назначают ЭЭГ. Помощь в диагностическом поиске оказывают офтальмолог (осмотр глазного дна), инфекционист. Заболевание необходимо дифференцировать с менингитами иной этиологии, эпидуральным абсцессом, субдуральной эмпиемой. Следует исключать энцефалиты, острый рассеянный энцефаломиелит, субарахноидальную гематому.
Лечение менингококкового менингита
Любые формы генерализованной инфекции сопряжены с высокой опасностью летального исхода и тяжелых осложнений. Поэтому менингококковый менингит должен рассматриваться как неотложное состояние, требующее срочной госпитализации в профильный стационар. Обычно пациенты сразу попадают в палату интенсивной терапии под круглосуточное наблюдение специалистов. Им показан строгий постельный режим. Основой лечения является фармакотерапия:
- Этиотропная. Центральное место отводится антибиотикотерапии препаратами пенициллинового (бензилпенициллином, ампициллином) или цефалоспоринового ряда (цефтриаксоном, цефотаксимом). Альтернативными медикаментами выступают карбапенемы, хлорамфеникол. Сначала назначается эмпирическая терапия, которая затем корректируется с учетом данных антибиотикочувствительности.
- Патогенетическая. Для купирования отека головного мозга используются глюкокортикоиды, осмотические и петлевые диуретики (маннитол, фуросемид). Гемодинамическая нестабильность и токсикоз требуют инфузионной поддержки (кристаллоидами, коллоидами, плазмой), введения вазопрессоров, оксигенотерапии. В тяжелых случаях проводят экстракорпоральную детоксикацию.
- Симптоматическая. В комплексном лечении менингококкового менингита применяют симптоматические препараты. При судорожной активности показаны антиконвульсанты (диазепам, натрия оксибутират). Высокую лихорадку купируют жаропонижающими средствами.
Выписка из стационара осуществляется при полном клиническом выздоровлении. Все пациенты, перенесшие менингококковый менингит, должны находиться под диспансерным наблюдением невролога с прохождением регулярного обследования. Последствия и остаточные явления устраняются комплексной реабилитацией, которая включает физиотерапию, лечебную гимнастику, когнитивную коррекцию.
Прогноз и профилактика
При своевременной специфической терапии менингококкового менингита прогноз относительно благоприятный, сочетанные и осложненные формы существенно ухудшают исход. Генерализованная инфекция всегда сопряжена с риском жизнеугрожающих состояний – даже на фоне лечения уровень летальности составляет 10-15%. Плохими прогностическими факторами считают очаговую неврологическую симптоматику, нарушение сознания, лабораторные сдвиги (анемию, тромбоцитопению, лейкопению).
Профилактика подразумевает воздействие на все звенья эпидемического процесса. В отношении источника инфекции проводят раннее выявление, изоляцию и лечение больных, санацию носителей. Разорвать механизмы передачи помогают санитарно-гигиенические мероприятия, дезинфекция в очаге. Для создания специфического иммунитета у восприимчивых лиц рекомендуют вакцинацию против менингококковой инфекции. Повышению неспецифической резистентности способствует закаливание, своевременная терапия респираторных заболеваний.
1. Инфекционные болезни. Учебник для студентов медицинских вузов/ Шувалова Е.П., Белозеров Е.С., Беляева Т.В. - 2016.
2. Инфекционные и паразитарные болезни. Учебное пособие для студентов медицинских вузов/ Возианова Ж.И. - 2000.
4. Микробиологическая диагностика менингококковой инфекции и гнойных бактериальных менингитов/ Краева Л.А.// Инфекция и иммунитет – 2011 - №1.
Читайте также:

