Мероприятия по профилактике псевдотуберкулеза и кишечного иерсиниоза
Обновлено: 02.05.2024
Иерсиниоз и псевдотуберкулез – это кишечные сапрозоонозы, вызываемые иерсиниями, характеризующиеся поражением желудочно-кишечного тракта, выраженной токсико-вазарной симптоматикой и наклонностью (наиболее выраженной при псевдотуберкулезе) к генерализованному течению. Оба заболевания имеют отчетливо выраженную тенденцию индуцировать развитие иммунопатологии.
Этиология
Возбудители иерсиниоза (Y. enterocolitica) и псевдотуберкулеза (Y. pseudotuberculosis) относятся к семейству кишечных бактерий. Иерсинии представляют собой грамотрицательные палочки, которые растут как на обычных, так и на обедненных питательными веществами средах. Последние используются при бактериологическом исследовании по методу Петерсона и Кука (1963).
Иерсинии содержат О- и Н-антигены. Различия в строении 0-антигенов позволили выделить более 50 сероваров Y. enterocolitica. Наибольшее значение в патологии человека имеют серовары 03; 05,27; 07,8 и 09. У возбудителя псевдотуберкулеза - установлено наличие 8 сероваров. Наиболее часто заболевания у людей вызываются 1-м сероваром.
Многие штаммы иерсиний продуцируют экзотоксин (термостабильный энтеротоксин). При разрушении бактерий выделяется эндотоксин. Иерсинии обладают также способностью кадгезии, инвазии и внутриклеточному размножению. Инвазивные свойства у Y. pseudotuberculosis выражены в большей степени, чем у Y. entero-colitica.
Иерсинии относятся к психрофилам. При температуре холодильника (4-8 °С) они способны длительно сохраняться и размножаться на овощах, корнеплодах и других пищевых продуктах. В то же время, некоторые из штаммов бактерий обладают повышенной термоустойчивостью к высокой температуре и способны выдержать режим пастеризации. При кипячении (100°С) все штаммы иерсиний погибают через несколько секунд. Чувствительны к действию обычных дезинфектантов.
Эпидемиология
Иерсинии (Y. enterocolitica и Y. pseudotuberculosis) широко распространены в природе. Их обнаруживали в почве, воде, выделяли из организма многих видов животных. Однако основным резервуаром возбудителя в природе, очевидно, являются мелкие грызуны, которые, обсеменяя различные объекты внешней среды, пищевые продукты, воду, способствуют распространению инфекции среди других животных. Другим резервуаром иерсиний является почва. Частое обнаружение в ней возбудителей болезней связано не только с загрязнением испражнениями животных, но и с наличием у иерсиний сапрофитических свойств. На основании этого заболевание может быть отнесено к сапрозоонозам.
Основным источником инфекции для человека при иерсиниозе являются сельскохозяйственные животные, реже – синантропные грызуны. Больной человек как источник инфекции имеет несравненно меньшее значение. При псевдотуберкулезе основными источниками инфекции являются синантропные и дикие грызуны. Человек, как правило, источником псевдотуберкулеза не является.
Основной путь распространения обеих инфекций – пищевой. Факторами передачи Y. enterocolitica чаще всего являются инфицированные мясные продукты, молоко, овощи, корнеплоды, вода. К факторам передачи Y. pseudotuberculosis относятся овощные блюда (салаты из капусты, моркови и др.) и молочные продукты, употребляемые в пищу без предварительной термической обработки. Водный путь передачи имеет при обеих инфекциях несравненно меньшее значение. Он обычно реализуется при употреблении воды из открытых водоемов. Другие пути передачи не имеют существенного значения в эпидемиологии иерсиниозов.
Заболевание встречается во всех возрастных группах, но чаще у детей первых лет жизни. Сезонный подъем заболеваемости иерсиниозом отмечается в холодное время года с пиком в ноябре. В некоторых регионах наблюдается два сезонных подъема - осенью и весной. Пик заболеваемости псевдотуберкулезом приходится на весенние месяцы (март-май). Иерсиниоз и псевдотуберкулез протекают в виде спорадических и групповых заболеваний.
Патогенез
На фоне инфекционно-воспалительных изменений развиваются токсический и токсико-вазарный (парез вазамоторов) процессы, связанные с токсинемией. На этом этапе инфекционный процесс, приобретая черты локализованной формы, может завершиться.
В случае прорыва лимфатического барьера кишечника, возникает бактериемия, обусловливающая развитие генерализованных форм заболевания. Наблюдается бактериально-токсическое поражение многих органов и систем, в первую очередь печени и селезенки, возможно развитие полилимфаденита, полиартрита, миозита, нефрита, уретрита, менингита и др.
При длительном нахождении иерсиний и их токсинов в крови и органах больного происходит сенсибилизация организма. У части больных, как правило, с фенотипом HLA-B27, иерсиниоз и псевдотуберкулез могут явиться толчком к возникновению иммунопатологических реакций и состояний.
Заключительное звено патогенеза – освобождение организма от возбудителя, ведущее к выздоровлению.
Развитие специфического иммунитета при иерсиниозе и псевдотуберкулезе происходит медленно и он не является достаточно прочным, с чем связано нередкое развитие обострений и рецидивов болезни.
Клиника
Продолжительность инкубационного периода при иерсиниозе колеблется от 1 до 7 дней, а псевдотуберкулезе – от 3 до 21 дня.
На основе общих патогенетических закономерностей кишечных зоонозов и клинико-патогенетических особенностей иерсиниоза и псевдотуберкулеза могут быть выделены локализованная (гастро-интестиномезентериальная) и генерал и зеванная формы. Они могут иметьманифестноеили (реже) бессимптомное течение.
Локализованная (гастроинтестиномезентериальная) форма манифестного течения включает следующие варианты: гастроэнтеро-колит, гастроэнтерит, энтероколит, энтерит, острый терминальный илеит, мезаденит, аппендицит. Бессимптомное течение локализованной (гастроинтестиномезентериальной) формы включает субклинический и реконвалесцентный варианты. Последний не характерен для псевдотуберкулеза.
Генерализованная форма манифестного течения может иметь две разновидности: токсикобактериемическая и септическая. В зависимости от преобладания той или иной симптоматики токсикобактериемическая разновидность генерализованной формы может протекать в следующих вариантах: экзантематозном, артритическом, желтушном (иерсиниозный гепатит), менингеальном, катаральном, смешанном и в виде иерсиниоза (псевдотуберкулеза) редких локализаций. В редких случаях (например, у иммунокомпрометированных лиц с хронической патологией печени и признаками тезауризмоза железа) развивается иерсиниозный сепсис. Бессимптомное течение при генерализованной форме может быть представлено реконвалесцентным вариантом. Последний обычно не характерен для псевдотуберкулеза.
По тяжести манифестного течения заболевания выделяют легкое, среднетяжелое и тяжелое течение. По характеру течения - гладкое и осложненное, в том числе с обострениями и рецидивами. По продолжительности заболевания и его исходам – острое (до 3 мес.), хроническое (более 3 мес.) и клиника последствий (резидуальная фаза).
Локализованная (застроинтестиномезентериальная) форма встречается в 70% случаев иерсиниоза и почти 30% псевдотуберкулеза. Наиболее частыми проявлениями данной формы являются гастроэнтероколитический, гастроэнтеритический, энтероколитический и энтеритический варианты течения болезни. Они регистрируются во всех возрастных группах, но в основном у детей в возрасте до 10 лет.
Острый мезаденит характеризуется умеренно выраженной интоксикацией, субфебрильной температурой, меньшей, чем при терминальном илеите силой схваткообразных и постоянного типа болей. В дебюте заболевания может иметь место тошнота, рвота, жидкий стул до 3-5 раз за сутки. В дальнейшем у значительной части больных наблюдается развитие (за 4-6 дней) "инфильтрата" в илеоцекальной области, представляющего собой группу увеличенных мезентериальных узлов, и перитонеальной симптоматики. Выявляют положительные симптомы Мак-Фаддена, Клейна, Падалки, "перекрестный" симптом Штернберга. Течение острого мезаденита нередко сопровождается обострениями и рецидивами. Возможен переход заболевания в затяжное и хроническое течение. Часть больных подвергаются оперативному вмешательству.
Острый иерсиниозный (псевдотуберкулезный) аппендицит в отличие от вульгарного имеет более медленный темп развития от катаральной до деструктивной форм. Как следствие этого – большая частота обнаружения катарально измененного червеобразного отростка в ходе оперативного вмешательства, чем при вульгарном аппендиците. Однако и этот вариант не отличается гладким течением. Нередко после хирургического вмешательства развиваются признаки генерализации: высокая лихорадка, полилимфаденит, гепатоспленомегалия, экзантема.
Всем вариантам локализованной формы свойственна не только абдоминальная (желудочно-кишечная), но и внеабдоминальная симптоматика, обусловленная действием токсина и избыточной продукцией простагландинов на вазомоторы и эндотелий сосудов: инъекция сосудов склер и гиперемия конъюнктив, "малиновый" язык, гиперемия мягкого неба, артралгии, миалгии и др.
В периферической крови наблюдается лейкоцитоз, нейтрофилез, палочкоядерный сдвиг, увеличение СОЭ, иногда эозинофилия.
Генерализованная форма встречается примерно в 30% случаев манифестного течения иерсиниозаи 70% случаев псевдотуберкулеза. Она имеет две разновидности течения :токсикобактериемическая и септическая. Как при иерсиниозе, так и при псевдотуберкулезе обычно наблюдается токсикобактериемическое течение генерализованной формы. Септическое течение при обоих заболеваниях встречается крайне редко.
При объективном обследовании в 1-ю неделю заболевания кожа больных сухая, горячая, лицо одутловатое. Отмечается гиперемия конъюнктив, инъекция сосудов склер. Нередко, особенно у детей, определяется бледный носогубный треугольник. Слизистая оболочка ротоглотки диффузно гиперемирована. У части больных на мягком небе обнаруживается точечная энантема. К числу кардинальных признаков этого заболевания относятся точечная скарлатиноподобная экзантема в сочетании с симптомами "капюшона" (гиперемия лица и шеи), "перчаток" и "носков" (ограниченная гиперемия кистей и стоп). Эти кардинальные симптомы появляются чаще всего на 2-4-й день болезни. Продолжительность существования сыпи – 1-7 дней. После ее исчезновения, со 2-й недели болезни, у большинства больных появляется отрубевидное шелушение кожи туловища, лица и шеи и пластинчатое (листовидное) – кожи ладоней и стоп.
Следует заметить, что подобный тип экзантемы практически не встречается при иерсиниозе. Для него более характерна мелкопятнистая сыпь на симметричных участках кожи туловища и/или конечностей, которая исчезает в срок от нескольких часов до 3-4 сут.
При пальпации находят умеренно увеличенные и болезненные периферические лимфоузлы. Определяются лабильность и учащение пульса, соответствующее температуре тела. Артериальное давление несколько снижено.
Органы пищеварительной системы закономерно вовлекаются в патологический процесс. Язык, обложенный в первые дни болезни белым налетом, часто к 5-7-му дню очищается и становится "малиновым". При пальпации живота отмечают болезненность и урчание в илеоцекальной области, с меньшим постоянством в эпи- и мезогастрии. Выявляются положительные симптомы Падалки, "перекрестный" Штернберга. У больных с пониженным питанием можно прощупать увеличенные и болезненные мезентериальные лимфатические узлы. Обычно в патологический процесс вовлекается печень. Она увеличивается, становится доступной для пальпации к концу 1-й недели заболевания. У некоторых больных поражение паренхимы печени приводит к появлению иктеричности склер и кожи, гипербилирубинемии, уробилин- и билирубинурии, умеренно выраженной гипертрансаминаземии.
В части случаев имеет место спленомегалия. В периферической крови – нейтрофильный лейкоцитоз Ю-ЗОхЮ^л, палочкоядерный сдвиг, иногда эозинофилия, увеличение СОЭ до 25-50 мм/ч.
Заболевание нередко сопровождается развитием признаков инфекционно-токсического интерстициального нефрита. В некоторых случаях тяжелого течения болезни наблюдаются признаки серозного менингита.
У части больных 2-я и 3-я недели болезни характеризуются появлением симптомов, свидетельствующих об иммунопатологической перестройке. В это тпериод нередко появляются уртикарные, макулезные и макулопапулезные высыпания с локализацией на туловище и конечностях, чаще в области крупных суставов. Возникает узловатая эритема. У некоторых больных развивается реактивный полиартрит, болезнь Рейтера.
Иногда в этот период заболевания выявляют миокардит, нефрит, уретрит, цистит, конъюнктивит, иридоциклит и другие поражения внутренних органов.
По преобладанию той или иной симптоматики в пределахтокси-кобактериемического течения генерализованной формы заболевания выделяют следующие варианты: экзантематозный, артритический, желтушный (иерсиниозный/псевдотуберкулезный гепатит), менингеальный, катаральный и иерсиниоз (псевдотуберкулез) редких локализаций.
Обострения и рецидивы часто осложняют течение иерсиниоза и псевдотуберкулеза. Они встречаются у 1/ больных и характеризуются повторной волной лихорадки и симптомами локальных поражений.
В период реконвалесценции температура тела снижается до нормальной, симптомы интоксикации исчезают, нормализуются функции внутренних органов.
Тяжесть течения иерсиниоза и псевдотуберкулеза определяется выраженностью интоксикационного синдрома и степенью вовлечения в патологический процесс внутренних органов. Чаще заболевание протекает в легкой и среднетяжелой формах.
Септическое течение генерализованной формы иерсиниоза и псевдотуберкулеза встречается очень редко. Оно, как правило, развивается при выраженном иммунодефиците, у лиц с хронической патологией печени и признаками тезауризмоза железа. Течение заболевания характеризуется тяжелой интоксикацией, микроабсцедированием внутренних органов, гепатоспленомегалией, нередко диареей, длительным рецидивирующим течением и, несмотря на лечение, высокой летальностью.
При всех формах манифестного течения иерсиниозной инфекции продолжительность заболевания обычно не превышает 1,5 мес. Однако иногда встречается затяжное течение болезни (от 1,5 до 3 мес) и в редких случаях хроническое (более 3 мес). Наличие заболевания, этиологически связанного с перенесенным иерсиниозом, но при доказанном бактериологически и серологически отсутствии возбудителя в организме больного должно расцениваться как клиника последствий иерсиниоза (резидуальная фаза).
Бессимптомное течение может быть острым (до 3 мес) и хроническим (более 3 мес). Последнее не характерно для псевдотуберкулеза. Кроме того, при иерсиниозев отличие от псевдотуберкулеза наблюдается не только субклиническое, но и реконвалесцентное бактериовыделение возбудителей болезни. Лица, имеющие бессимптомное течение заболевания, выявляются активно при обследовании работников пищевых предприятий и контактных – в очагах.
Прогноз в большинстве случаев, за исключением септического течения болезни, благоприятный.
Диагностика
Из клинических признаков наибольшее диагностическое значение имеет сочетание синдрома поражения желудочно-кишечного тракта и "внекишечной" токсико-вазарной симптоматики. Данные эпидемиологического анамнеза, особенно при групповом характере заболеваемости, также имеют большое значение в распознавании иерсиниоза и псевдотуберкулеза. Однако решающим в установлении окончательного диагноза являются специфические методы диагностики – бактериологический и серологический.
Основными материалам и для бактериологического исследования служат испражнения, кровь, цереброспинальная жидкость, резецированные лимфатические узлы и червеобразный отросток. Для определения присутствия псевдотуберкулезных антигенов в фекалиях и другом материале используют иммуноферментный анализ (ИФА).
Серологическая диагностика имеет большое значение для подтверждения не только клинического диагноза, но и этиологической роли выделенных иерсиний. Она осуществляется с помощью РА и РНГА методом парных сывороток. Исследуют сыворотки крови, взятые в начале и на 3-й неделе болезни. Диагностическим для РА считается титр антител 1:80 и выше, а для РНГА-1:160 и выше.
В экспресс-диагностике иерсиниоза используют РНГА с иммуноглобулиновыми диагностикумами и МФА.
Определенное значение в диагностике имеет также гистологическое исследование биоптатов лимфатических узлов и других органов.
Дифференциальная диагностика иерсиниоза и псевдотуберкулеза зависит от клинического варианта болезни. Наиболее часто возникает необходимость дифференцировать эти заболевания с острыми кишечными инфекциями, аппендицитом, различными заболеваниями суставов, вирусным гепатитом, сепсисом иной этиологии и др.
Лечение
В качестве этиотропных средств применяют антибиотики, сульфаниламиды и химиопрепараты. К препаратам выбора при генерализованной форме заболеваний относятся фторхинолоны. К препаратам резерва - цефалоспорины 3-го поколения, тетрациклины и левомицетин. Аминогликозиды обычно используют при лечении больных с иерсиниозным (псевдотуберкулезным) гепатитом. Для лечения больных с гастроинтестиномезентериальной формой (варианты: гастроэнтероколит, гастроэнтерит, энтероколит, энтерит) могут быть использованы препараты из группы котримоксазола и нитрофурана. Продолжительность этиотропной терапии зависит от формы заболевания. При локализованной форме она составляет 7-10 дней, при генерализованной – не менее 12-14 дней.
Патогенетическая терапия предусматривает назначение дезинтоксикационных, общеукрепляющих и стимулирующих, а также десенсибилизирующих средств. В некоторых случаях используют глюкозоэлектролитныеи полиионные растворы для регидратации.
Больных с септическим течением заболевания лечат в соответствие с принципами лечения сепсиса, используя 2-3 антибиотика (фторхинолоны, аминогликозиды, цефалоспорины) внутривенно в сочетании с интенсивной патогенетической терапией.
Больные с бессимптомным течением получают терапию в зависимости от варианта (субклинический или реконвалесцентный) и продолжительности бактериовыделения. Лечение острого субклинического варианта соответствует терапии легкого течения локализованной формы. В терапии хронического субклинического и реконвалесцентного вариантов используют фторхинолоны, аминогликозиды, рифампицин в комплексе с иммуноориентированными средствами.
По показаниям проводится оперативное лечение.
Профилактика
Контроль за состоянием овощехранилищ, борьба с грызунами.
Иерсиниоз и псевдотуберкулез – инфекционные заболевания, вызываемые иерсиниями, характеризующиеся поражением желудочно-кишечного тракта, выраженным интоксикационным синдромом и наклонностью (наиболее выраженной при псевдотуберкулезе) к генерализованному течению. Заболевания начинаются остро. Основной путь распространения обеих инфекций - пищевой.
Возбудители иерсиниоза и псевдотуберкулеза - иерсинии - представляют собой грамотрицательные палочки, которые при температуре 4-8 °С способны длительно сохраняться и размножаться на овощах, корнеплодах и других пищевых продуктах. Из всех продуктов чаще всего оказываются зараженными иерсиниями овощи и корнеплоды: капуста, морковь, зеленый и репчатый лук. Кроме свежих овощей, факторами передачи возбудителя могут быть и различные соления: квашеная капуста, помидоры, огурцы. В засоленных овощах микробы сохраняются от 3 до 15 дней. Иногда бывают поражены возбудителем молочные продукты: творог и сыр. Микробы размножаются и сохраняются в них в течение 20 суток. И даже вода может быть загрязнена иерсиниями. Хозяйкам нужно знать, что кухонный инвентарь в некоторых случаях тоже может быть передающим звеном возбудителя через который, в свою очередь, заражаются пищевые продукты.
Основными животными-переносчиками иерсиниоза являются коровы, свиньи и грызуны, которые могут болеть острыми формами заболевания, а также быть просто носителями. При контакте (уходе) с такими животными могут инфицироваться животноводы. Больной человек как источник инфекции имеет несравнимо меньшее значение.
При псевдотуберкулезе главными источниками инфекции являются грызуны (полевки, дикие мыши, обычные мыши, серые и черные крысы), кошки, крупный рогатый скот и дикие птицы, живущие вблизи человека.
Факторами передачи чаще всего являются зараженные мясные продукты, молоко, овощи, корнеплоды, вода, овощные блюда (салаты из капусты, моркови и др. ) и молочные продукты, употребляемые в пищу без предварительной термической обработки. Водный путь передачи имеет при обеих инфекциях меньшее значение. Он обычно реализуется при употреблении воды из открытых водоемов.
Иерсиниозом чаще болеют дети от 3 до 5 лет, реже — раннего и более старшего возраста.
Иерсиниоз не отличается сезонностью, повышение заболеваемости отмечается с октября по май.
Псевдотуберкулез начинается со слабости, головной боли и озноба. Могут присутствовать катаральные явления (боли в горле), боли в мышцах, а также увеличиваться лимфоузлы (шейные, подчелюстные, углочелюстные, подмышечные, паховые). Как и при иерсиниозе, наблюдается тошнота, температура может достигать 39 °С и сохраняться от 1 до 48 дней. Характерны боли в правой подвздошной области, которые иногда очень напоминают симптомы аппендицита. На 2-4 день присоединяются высыпания на боковых поверхностях грудной клетки, животе, ладонях, нижних конечностях (стопы, бедра). На их фоне может быть отечность. Иногда поражается сердечнососудистая система, легкие и наблюдаются симптомы менингита (постоянная боль в лобно-височной области, рвота, не приносящая облегчения, высокая температура, тянущие боли вдоль позвоночника) или гепатита (увеличение печени, селезенки, пожелтение кожных покровов, склер). Чем более выражено заболевание, тем сильнее проявляется суставной синдром, когда крупный сустав вообще может быть обездвижен.
Профилактика
Эффективной вакцины от псевдотуберкулеза не существует, поэтому профилактические мероприятия сводятся к борьбе с грызунами, наблюдением за состоянием овощехранилищ, соблюдению правил гигиены на предприятиях, которые занимаются переработкой, хранением и транспортировкой продуктов питания.
В профилактике иерсиниозной инфекции важную роль играют санитарно-гигиенические мероприятия: уборка территории, вывоз мусора и нечистот, контроль за качеством питьевой воды, соблюдение правил хранения продуктов, приготовления пищи.
При использовании в пищу сырые овощи и корнеплоды нужно хорошенько промыть в теплой воде, очистить ножом все подгнившие участки, потом снова промыть и ошпарить кипятком. Такая обработка снижает количество бактерий на поверхности плодов. Стоит повторить, что подают к столу только свежеприготовленные салаты! Тщательно мойте фрукты, в т. ч. и цитрусовые.
Следует ограничить употребление пищевых продуктов, используемых без термической обработки. Также важны мероприятия, делающие пищу и питьевую воду недоступными для грызунов, птиц и домашних животных.
При первых признаках заболевания необходимо обратиться к врачу, проанализировать меню за последние дни и сообщить о предполагаемом источнике заражения.
Источник: Администрация Сорокинского муниципального района
Дата создания: 07.11.2012
Дата обновления: 07.11.2012
Клиника и морфология псевдотуберкулеза у детей. Иерсиниоз Yersinia enterocolitica
Клиническая картина псевдотуберкулеза чрезвычайно полиморфна, что нередко приводит к ошибочному диагнозу. Различают абдоминальную, желтушную, скарлатиноподоб-ную, артралгическую, септическую и другие формы заболевания. Биологические свойства возбудителя — способность продуцировать эндо- и экзотоксины, а также вызывать аллергическую перестройку в организме — обусловливают наличие в клинической картине инфекционного, токсического и аллергического синдромов.
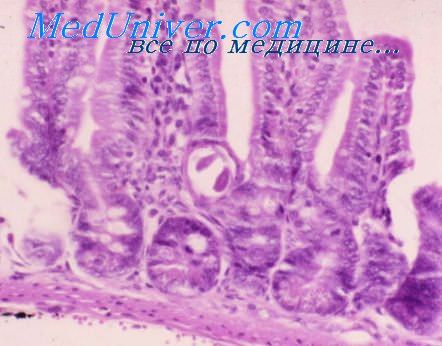
Патологическая анатомия наиболее полно изучена при абдоминальной форме псевдотуберкулеза, которая может протекать в виде аппендикопатий, мезоаденита, терминального илеита, гепатита и гастроэнтерита. Типичным является геморрагически-некротический характер воспаления тонкой и толстой кишки с образованием язв. По данным Р. И. Крыловой и соавт. (1976), изучавших псевдотуберкулез у обезьян, язвы локализуются преимущественно в области групповых и солитарных лимфатических фолликулов.
При исследовании червеобразных отростков, удаленных на операции у больных псевдотуберкулезом, воспалительные инфильтраты локализуются в серозно-мышечном слое и состоят из гистиоцитов, сегментоядерных лейкоцитов и эозинофилов [Стрельников Б. Е. и др., 1977]. Наряду с этим в стенке кишечника выявляются типичные для псевдотуберкулеза гранулемы с наличием эпителиоидных и гигантских клеток типа Пирогова — Лангханса, а также с вовлечением мелких сосудов. В мезентсриальных лимфатических узлах картина ретикулогистиоцитарного лимфаденита с некротизацией и формированием микроабсцессов [Самсонов В. А., 1977; Авцын А. П., Жаворонков А. А., 1978].
Септическая форма псевдотуберкулеза характеризуется наряду с поражением желудочно-кишечного тракта и мезентсриальных лимфатических узлов вовлечением в патологический процесс других органов с наличием в них расстройств кровообращения и некрозов. Печень и селезенка увеличены в размерах, с мелкими абсцессами, а также очаговыми некрозами со слабо выраженной гранулематозной реакцией.
Иерсиниоз, вызываемый Yersinia enterocolitica
Возбудитель является грамотрицательной палочкой, не образующей спор. Микроб устойчив во внешней среде, при температуре холодильника не только сохраняется, но и размножается. Подавляющее большинство штаммов, вызывающих заболевание у человека, относится к 3 и 9 серотипам.
Источником инфекции являются свиньи, собаки, кошки, грызуны и другие животные. Заражение происходит алиментарным путем. Заболевание может возникать в любом возрасте, но чаще всего болеют дети от 1 года до 4 лет.
Клинические проявления многообразны и во многом сходны с псевдотуберкулезом. Клинические формы отражают различные стадии патогенеза заболевания — гастроэнтероколит, мезентсриальиый лимфаденит, терминальный илеит, аппендицит, гепатит, холецистит, артрит и др.. Проявлением генерализации процесса является септическая форма. Сепсис, вызванный Y. enterocolitica, развивается у больных с неблагоприятным преморбидным фоном.
Для септической формы иерсиниоза характерны высокая температура, диарея, боли в животе. На коже появляется сыпь, характер которой во время болезни меняется. В крови выраженный лейкоцитоз с палочкоядерным сдвигом, ускоренная СОЭ. Может развиться гепатит с желтухой и нарушением функции печени.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Профилактика холеры. История иерсиниозов
Холера - типичный антропоноз. Источник инфекции - больные холерой и вибриононосители. Путь передачи инфекции -фекально-оральный. При холере Эль-Тор, в связи с большой устойчивостью возбудителя во внешней среде, возможно заражение человека при употреблении сырых и недостаточно термически обработанных продуктов моря (креветки, устрицы, рыба), а также при купании в водоемах с теплой непроточной водой, где длительно может находиться вибрион (в иле и воде).
Восприимчивость к холере высокая. Большую защитную роль играет кислотный барьер желудочного содержимого, поэтому прием 2% раствора соляной кислоты (1 столовая ложка) перед едой сотрудниками холерных госпиталей признана рациональной. Меры профилактики сводятся к оздоровлению населенных мест, обеспечению населения чистой питьевой водой и достаточным уровнем дезинфекции и очистки сточных вод, поступающих в реки и моря.
Необходимо строгое соблюдение санитарно-гигиенических норм на предприятиях пищевой, молочной промышленности, объектах общественного питания и торговли. В период эпидемических вспышек холеры профилактические меры расширяются. Вакцинация против холеры пока себя не оправдала также, как и массовая антибиотикопрофилактика в период эпидемических вспышек. В связи с кратковременностью поствакцинального иммунитета (4-6 мес) в случаях угрозы возникновения и широкого распространения холеры, а также в период уже начавшейся эпидемии, решение о массовых прививках всякий раз требует взвешенного подхода и убедительной аргументации с учетом действительно ожидаемой ее профилактической эффективности.

История иерсиниозов
Иерсиниоз - острое инфекционное заболевание, относящееся к зоонозам, характеризующееся первичным поражением желудочно-кишечного тракта с тенденцией к генерализации и вовлечением различных органов и систем. Представлен двумя нозоформами: кишечным иерсиниозом и псевдотуберкулезом.
Открытие возбудителя псевдотуберкулеза принадлежит Л. Малассе и В. Виньяльо (1883 г.); возбудитель кишечного иерсиниоза открыли Д. Шляйфстейн и М. Колеман (1939 г.). Название болезни дано в честь А. Иерсена, открывшего возбудителя чумы (1894 г.). Долгое время возбудителя псевдотуберкулеза находили в трупах грызунов, погибших от чумы, которые не имели отношения к ее этиологии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Профилактика заражения псевдотуберкулезом и иерсиниозом
Иерсиниоз и псевдотуберкулез - острые инфекционные заболевания, для которых характерно поражение желудочно-кишечного тракта. Бактерии способны длительно сохраняться на различных продуктах питания: в молоке до 18 суток, в сливочном масле до 145 суток, на хлебе, кондитерских изделиях - от 16 до 24 суток, на овощах, особенно в виде салатов, хранящихся после приготовления при низкой температуре.
Однако они чувствительны к воздействию солнечных лучей, высыханию, действию обычных дезинфектантов, к 3% раствору уксусной кислоты, а при кипячении погибают в течение нескольких секунд.
Как передаются заболевания?
Эпидемиологическое значение в распространении инфекции представляют грызуны, имеющие возможность инфицировать своими выделениями продукты питания, воду и почву. Больной псевдотуберкулезом человек эпидемиологической опасности не представляет, но при кишечном иерсиниозе в условиях стационара или семейного очага может являться источником инфекции.
При кишечном иерсиниозе ведущими факторами передачи являются продукты животного происхождения (молочные продукты, мясо и мясные продукты, птицеводческая продукция), употребляемые в пищу в сыром или термически недостаточно обработанном виде. При передачи псевдотуберкулеза основное значение имеют продукты растительного происхождения (овощи, корнеплоды, зелень, фрукты.
Как распознать иерсиниоз и псевдотуберкулез?
Боли в животе, жидкий стул, рвота и повышение температуры – первые симптомы иерсиниоза. При этом не стоит забывать, что заболевание может достаточно часто протекать и без острых симптомов.
При псевдотуберкулезе характерно острое начало, температура до 40ºС, часто ощущается боль в мышцах и суставах, неприятные ощущения в горле. Появляется сыпь на коже кистей и стоп. Характерным являются высыпания вокруг суставов, чаще коленных, локтевых, голеностопных, лучезапястных.
Профилактика заражения псевдотуберкулезом и иерсиниозом
1. Покупая овощи и фрукты, обращайте внимание на отсутствие загрязнений (помета грызунов).
2. Прежде чем положить продукты в холодильник, тщательно их промойте.
3. Фрукты и овощи необходимо тщательно промывать проточной водой и обдавать кипяченой водой.
4. Овощи прошлогоднего сезона во второй половине зимы рекомендуется употреблять в пищу только после термической обработки.
5. Не храните вместе сырые продукты и уже готовые блюда.
7. Храните пищу и питьевую воду в местах недоступных для грызунов, птиц и домашних животных.
8. Следите за санитарным состоянием личных погребов.
- при появлении в помещении грызунов принять меры, направленные на их уничтожение;
- не употреблять продукты питания со следами деятельности грызунов (погрызы, помет и т.д.);
- следить за чистотой во дворах, не допускать захламленности, мусор и пищевые отходы хранить в строго отведенных местах - в мусоросборниках с плотно прилегающими крышками;
В случае появления признаков заболевания необходимо обратиться за медицинской помощью.
Читайте также:

