Местные и общие инфекционные осложнения
Обновлено: 28.04.2024
Рана - любое повреждение тканей, сопровождающееся нарушением целостности покровов тела. К такому повреждению может вести воздействие различных факторов: механических, термических, химических, лучевых. Комбинированные раны возникают при одновременном воздействии нескольких видов повреждающих факторов. Одномоментное или ограниченное по времени воздействие внешних повреждающих факторов приводит к образованию острых ран. Хронические раны являются результатом длительного постоянного неблагоприятного воздействия на ткани. Природа этого воздействия часто эндогенная, например, нарушения артериального или венозного кровоснабжения, иннервации, или постоянное подтекание экссудата из гнойной полости. Другой частой причиной образования хронических ран служит длительное локальное давление на ткани.
Раны являются одним из самых частых травматических повреждений. Пострадавшие получают ранения в бытовых, производственных, боевых и криминальных условиях. Характерно, что большая часть пострадавших находится в молодом трудоспособном возрасте. Кроме того, раны наносятся при выполнении оперативных вмешательств. В последнем случае главной особенностью является возможность создания условий, сводящих к минимуму риск раневых осложнений. Общим для всех ран за исключением послеоперационных является то, что они всегда контаминированы микроорганизмами, и зачастую осложняются развитием инфекции.
Раневой процесс
Основными клиническими признаками ран сразу после их нанесения являются наличие дефекта кожи или слизистых, кровотечение и боль. В дальнейшем клиническая картина соответствует фазам течения раневого процесса.
Образование любой раны сопровождается последовательностью местных и общих реакций организма. Общие реакции более выражены при образовании острых ран. Они заключаются в типичных проявлениях стресс-синдрома - усилении всех процессов жизнедеятельности под влиянием симпатической нервной системы и гормонов, повышении основного обмена и катаболизма. При всасывании в кровоток продуктов распада тканей и микробных токсинов, стимулирующих лейкоциты к выбросу цитокинов, могут иметь место системные воспалительные реакции: лихорадка, увеличение количества лейкоцитов, тахикардия и прочие. В отсутствие осложнений эти явления полностью купируются через 4-5 суток.
Местные реакции организма направлены на восстановление целостности поврежденных тканей. Заживление ран различных органов и тканей имеет свои особенности, зависящие от их морфологического строения. Раневой процесс может существенно различаться по длительности, но всегда сопровождается образованием соединительно-тканного рубца. Без образования рубца заживают только поверхностные раны без повреждения росткового слоя кожи. Выделяют 3 фазы течения раневого процесса (рис. 11. 1).
Фаза воспаления – начинается сразу после ранения и в отсутствие осложнений продолжается в среднем 4-5 суток. Характеризуется типичными сосудистыми реакциями - вазоконстрикцией, сменяющейся вазодилатацией, экссудацией с выходом плазменных белков, миграцией и выходом форменных элементов крови в зону повреждения, выпадением фибрина с отграничением зоны повреждения, отеком и инфильтрацией окружающих тканей. В последующем фибрин подвергается фибринолизу, при этом происходит очищение раны от некротизированных тканей и микроорганизмов с участием лейкоцитов и их ферментов.
Фаза эпителизации и реорганизации рубца в зависимости от морфологии тканей продолжается от нескольких недель до года. Эпителизация начинается от краев раны одновременно с образованием грануляционной ткани. Данный процесс регулируется действием эпидермального хейлона, являющегося контактным ингибитором пролиферации. Сразу после формирования рубца начинается его перестройка: происходит образование эластических волокон и развитие новой фиброзной сети, а содержание воды в рубцовой ткани снижается.
На течение раневого процесса влияют различные общие и местные факторы. К общим факторам относятся: возраст, состояние питания и иммунный статус пациента, различные нарушения гомеостаза, сопутствующие заболевания, в том числе сахарный диабет, прием противовоспалительных средств, цитостатиков, массивная антибиотикотерапия. К местным факторам, влияющим на течение раневого процесса, относится состояние кровоснабжения и степень травматизации тканей в зоне повреждения, уровень микробной контаминации раны и качество ухода за раной.
По степени обсемененности и наличию признаков инфекции все раны делятся на 3 вида: асептические, контаминированные и инфицированные.
· Контаминированные – это раны, обсемененные микрофлорой, но без признаков нагноения. К ним относятся все случайные раны после их нанесения и часть операционных ран.
· Инфицированные – это гнойные раны, то есть раны с признаками наличия инфекционно-воспалительного процесса. Они подразделяются на первично инфицированные – образовавшиеся после операций по поводу острых гнойных процессов, и вторично инфицированные – раны, нагноившиеся в процессе заживления.
Раневой процесс заканчивается заживлением раны. Выделяют следующие типы заживления ран:
· Заживление первичным натяжением – заживление без нагноения. Оно происходит с развитием линейного рубца без образования видимой межуточной ткани. Такое заживление свойственно для ран с ровными жизнеспособными краями, отстающими друг от друга не более чем на 1 см, и при микробной контаминации тканей ниже критического уровня. Операционные раны при наложении первичных швов обычно заживают первичным натяжением.
· Задержанное первичное - заживление по типу первичного натяжения. Это заживление без нагноения при отсроченном закрытии раны швами.
· Заживление вторичным натяжением – заживление через нагноение и гранулирование с развитием грубого рубца и образованием видимой межуточной ткани. Имеет место при обширных дефектах тканей, не допускающих первичного сопоставления стенок раны и при развитии раневой инфекции.
· Заживление под струпом – заживление без рубца. Имеет место при поверхностных ранах без повреждения росткового слоя кожи. Под струпом, состоящим из фибрина и форменных элементов крови, происходит быстрая регенерация эпидермиса.
Описанное выше течение раневого процесса характерно для ран, явившихся результатом одномоментного воздействия повреждающего фактора. При длительном или постоянном неблагоприятном воздействии, приводящем к нарушению функционирования покровов тела и затрудняющем заживление, имеющем место в случае образования хронических ран, характерно наличие признаков сразу всех трех его фаз. Дно хронической раны одновременно покрыто фибрином и грануляциями, возможно наличие участков некроза и гнойного отделяемого. Грануляции вялые, бледные. Края раны и ткани вокруг уплотнены. Часто имеет место краевая эпителизация. Обычно пальпация зоны повреждения малоболезненна.
Окружающие ткани имеют изменения, характерные для заболевания, вызвавшего образование хронической раны. Если повреждающие факторы не устранены, хронические раны даже при интенсивном лечении длительно не заживают, а после заживления рецидивируют – в той же или в соседней области. При длительно существующих хронических ранах имеется риск их малигнизации.
Раневая инфекция – это комплекс общих и местных патологических проявлений, возникающих при развитии инфекции в случайных или операционных ранах. Патология проявляется болью, ознобом, лихорадкой, увеличением регионарных лимфатических узлов и лейкоцитозом. Края раны отечные, гиперемированные. Наблюдается выделение серозного или гнойного отделяемого, в отдельных случаях образуются участки некроза. Диагноз выставляется на основании анамнеза, клинических признаков и результатов анализов. Лечение комплексное: вскрытие, перевязки, антибиотикотерапия.
МКБ-10

Общие сведения
Раневая инфекция – осложнение раневого процесса, обусловленное развитием патогенной микрофлоры в полости раны. Все раны, в том числе и операционные, как в гнойной хирургии, так и в травматологии считаются первично загрязненными, поскольку какое-то количество микробов попадает на раневую поверхность из воздуха даже при безукоризненном соблюдении правил асептики и антисептики. Случайные раны загрязнены сильнее, поэтому в таких случаях источником инфекции обычно является первичное микробное загрязнение. При операционных ранах на первый план выступает эндогенное (из внутренней среды организма) или внутригоспитальное (вторичное) инфицирование.

Причины
В большинстве случаев возбудителем инфекции в случайных ранах становится стафилококк. Редко в качестве основного возбудителя выступает протей, кишечная и синегнойная палочка. В 0,1% случаев встречается анаэробная инфекция. Через несколько дней пребывания в стационаре флора меняется, в ране начинают преобладать устойчивые к антибактериальной терапии грамотрицательные бактерии, которые обычно становятся причиной развития раневой инфекции при вторичном инфицировании как случайных, так и операционных ран.
Раневая инфекция развивается в случае, когда количество микробов в ране превышает некий критический уровень. При свежих травматических повреждениях у ранее здорового человека этот уровень составляет 100 тыс. микроорганизмов на 1 г ткани. При ухудшении общего состояния организма и определенных особенностях раны этот порог может существенно снижаться.
К числу местных факторов, повышающих вероятность развития раневой инфекции, относится присутствие в ране инородных тел, сгустков крови и некротических тканей. Также имеет значение плохая иммобилизация при транспортировке (становится причиной дополнительной травмы мягких тканей, вызывает ухудшение микроциркуляции, увеличение гематом и расширение зоны некроза), недостаточное кровоснабжение поврежденных тканей, большая глубина раны при малом диаметре раневого канала, наличие слепых карманов и боковых ходов.
Общее состояние организма может провоцировать развитие раневой инфекции при грубых расстройствах микроциркуляции (централизация кровообращения при травматическом шоке, гиповолемические расстройства), нарушениях иммунитета вследствие недостаточного питания, нервного истощения, химических и радиационных поражений, а также хронических соматических заболеваний. Особенно значимы в таких случаях злокачественные новообразования, лейкемия, уремия, цирроз, сахарный диабет и ожирение. Кроме того, снижение сопротивляемости инфекции наблюдается при проведении лучевой терапии и при приеме ряда лекарственных средств, в том числе – иммунодепрессантов, стероидов и больших доз антибиотиков.
Классификация
В зависимости от преобладания тех или иных клинических проявлений гнойные хирурги выделяют две общие формы раневой инфекции (сепсис без метастазов и сепсис с метастазами) и несколько местных. Общие формы протекают тяжелее местных, вероятность летального исхода при них повышается. Самой тяжелой формой раневой инфекции является сепсис с метастазами, который обычно развивается при резком снижении сопротивляемости организма и раневом истощении вследствие потери больших количеств белка.
К числу местных форм относятся:
- Инфекция раны. Является локализованным процессом, развивается в поврежденных тканях с пониженной сопротивляемостью. Зона инфицирования ограничена стенками раневого канала, между ней и нормальными живыми тканями есть четкая демаркационная линия.
- Околораневой абсцесс. Обычно соединен с раневым каналом, окружен соединительнотканной капсулой, отделяющей участок инфекции от здоровых тканей.
- Раневая флегмона. Возникает в случаях, когда инфекция выходит за пределы раны. Демаркационная линия исчезает, процесс захватывает прилежащие здоровые ткани и проявляет выраженную тенденцию к распространению.
- Гнойный затек. Развивается при недостаточном оттоке гноя вследствие неадекватного дренирования или зашивании раны наглухо без использования дренажа. В подобных случаях гной не может выйти наружу и начинает пассивно распространяться в ткани, образуя полости в межмышечных, межфасциальных и околокостных пространствах, а также в пространствах вокруг сосудов и нервов.
- Свищ. Образуется на поздних стадиях раневого процесса, в случаях, когда на поверхности рана закрывается грануляциями, а в глубине сохраняется очаг инфекции.
- Тромбофлебит. Развивается через 1-2 мес. после повреждения. Является опасным осложнением, обусловлен инфицированием тромба с последующим распространением инфекции по стенке вены.
- Лимфангит и лимфаденит. Возникают вследствие других раневых осложнений, исчезают после адекватной санации основного гнойного очага.
Симптомы раневой инфекции
Как правило, патология развивается спустя 3-7 дней с момента ранения. К числу общих признаков относится повышение температуры тела, учащение пульса, ознобы и признаки общей интоксикации (слабость, разбитость, головная боль, тошнота). В числе местных признаков – пять классических симптомов, которые были описаны еще во времена Древнего Рима врачом Аулусом Корнелиусом Сельсусом: боль (dolor), местное повышение температуры (calor), местное покраснение (rubor), отек, припухлость (tumor) и нарушение функции (functio laesa).
Характерной особенностью болей является их распирающий, пульсирующий характер. Края раны отечны, гиперемированы, в полости раны иногда имеются фибринозно-гнойные сгустки. Пальпация пораженной области болезненна. В остальном симптоматика может варьироваться в зависимости от формы раневой инфекции. При околораневом абсцессе отделяемое из раны нередко незначительное, наблюдается выраженная гиперемия краев раны, резкое напряжение тканей и увеличение окружности конечности. Образование абсцесса сопровождается снижением аппетита и гектической лихорадкой.
При раневых флегмонах выявляется существенное повышение местной температуры и резкое ухудшение состояния больного, однако рана выглядит относительно благополучно. Формирование гнойного затека также сопровождается значительным ухудшением состояния пациента при относительном благополучии в области раны. Температура повышается до 40 градусов и более, отмечаются ознобы, вялость, адинамия и снижение аппетита. Гнойное отделяемое отсутствует или незначительное, гной выделяется только при надавливании на окружающие ткани, иногда – удаленные от основного очага инфекции. При свищах общее состояние остается удовлетворительным или близким к удовлетворительному, на коже формируется свищевой ход, по которому оттекает гнойное отделяемое.
Осложнения
Осложнения обусловлены распространением инфекции. При гнойных тромбофлебитах общее состояние ухудшается, в зоне поражения определяются умеренные признаки воспаления, при расплавлении стенки вены возможно формирование флегмоны или абсцесса. Лимфангит и лимфаденит проявляются болезненностью, отечностью мягких тканей и гиперемией кожи в проекции лимфатических узлов и по ходу лимфатических сосудов. Отмечается ухудшение общего состояния, ознобы, гипертермия и повышенное потоотделение. При сепсисе состояние тяжелое, кожа бледная, наблюдается снижение АД, выраженная тахикардия, бессонница и нарастающая анемия.
Лечение раневой инфекции
Лечение заключается в широком вскрытии и дренировании гнойных очагов, а также промывании раны антисептиками. В последующем при перевязках используются сорбенты и протеолитические ферменты. В фазе регенерации основное внимание уделяется стимуляции иммунитета и защите нежных грануляций от случайного повреждения. В фазе эпителизации и рубцевания при больших, длительно незаживающих ранах выполняют кожную пластику.
Прогноз и профилактика
Прогноз определяется тяжестью патологии. При небольших ранах исход благоприятный, наблюдается полное заживление. При обширных глубоких ранах, развитии осложнений требуется длительное лечение, в ряде случаев возникает угроза для жизни. Профилактика раневой инфекции включает в себя раннее наложение асептической повязки и строгое соблюдение правил асептики и антисептики в ходе операций и перевязок. Необходима тщательная санация раневой полости с иссечением нежизнеспособных тканей, адекватным промыванием и дренированием. Пациентам назначают антибиотики, проводят борьбу с шоком, алиментарными нарушениями и белково-электролитными сдвигами.
Осложнения местной анестезии – это ежелательные реакции, возникающие в результате введения местных анестезирующих препаратов. В зависимости от вида осложнения у пациента могут отмечаться такие симптомы, как удушье, нарушение гемодинамики и внутрисердечной проводимости, изменения со стороны ЦНС, кожная сыпь. Диагноз устанавливается на основании анамнеза и клинических проявлений, в отдельных случаях назначается ЭКГ, КТ, рентгенография, УЗИ. Специфическое лечение включает введение антигистаминных средств и кортикостероидных гормонов, инфузионную терапию, прекращение использования анестетика. В тяжелых случаях требуется реанимационное пособие.
МКБ-10
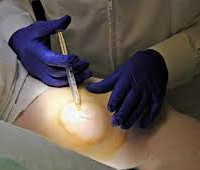
Общие сведения

Причины
Основной причиной аллергических реакций является гиперчувствительность к компонентам раствора. Препарат, попавший в организм, трансформируется в неполноценный антиген – гаптен. Далее гаптен образует комплекс с белком и воспринимается организмом как чужеродный агент. Провоцирующим фактором становятся особенности обмена веществ конкретного больного. Биотрансформация препарата может несколько отличаться от нормальной, что приводит к образованию комплексов, вызывающих аллергию. Интенсивность симптоматики зависит от степени сенсибилизации организма. Помимо реакций гиперчувствительности осложнения при введении местных анестетиков возникают по следующим причинам:
- Врачебная ошибка. Включает неправильный выбор обезболивающего или его дозировки, отказ от использования сосудосуживающих веществ в составе лекарственного раствора, нарушение техники манипуляции. Все это преимущественно приводит к токсическому воздействию препаратов на сердце и головной мозг, инфекционным процессам. При неправильном проведении процедуры могут иметь место повреждения нервных стволов, сосудов, других структур.
- Неадекватная реакция. Чрезмерная двигательная активность пациента в ответ на действия специалиста порой становится причиной отлома инъекционной иглы. Подобное чаще происходит с тонкими иглами диаметром 0,6 мм (23G). Кроме того, при резких движениях больного возможна излишняя травматизация мягких тканей, поражение сосудов и нервов (если инфильтрация производится вблизи сосудисто-нервных пучков).
- Длительная анестезия. При необходимости обеспечения продолжительной спинальной анестезии раствор подают в эпидуральное пространство через тонкий катетер. Анестетик депонируется вокруг нервов, его концентрация становится токсической. Развивается стойкий неврологический дефицит – синдром конского хвоста. Одномоментное введение большой дозы препарата провоцирует тотальную спинальную анестезию с двигательной блокадой и угнетением продолговатого мозга.
Патогенез
Классификация
Осложнения местной анестезии могут систематизироваться по причинам, однако такой способ деления более важен при профилактике патологических состояний, а не в случаях, когда необходимо купировать уже развившуюся реакцию. Для устранения последствий манипуляции необходимо четкое понимание процессов, происходящих в организме больного, поэтому наиболее используемой является классификация по типу нежелательных явлений и их распространенности:
- Поражение ЦНС. Диагностируется как при всасывании большого количества анестетика из места его введения, так и при ошибочном внутрисосудистом вливании. Характеризуется тяжелыми нейротоксическими явлениями, может быть спинальным и церебральным. При спинальной разновидности патологии отмечается тотальное угнетение рефлекторных дуг, работы продолговатого мозга. Церебральная интоксикация приводит к нарушению сознания, коммуникативных функций, координации.
- Поражение проводящей системы. Особенно часто наблюдается при использовании высоких доз мекаина, лидокаина. Эти препараты подавляют электрическую активность сердца, в токсических дозах замедляют AV-проводимость, усугубляют атриовентрикулярную блокаду при ее наличии. Все перечисленное может стать причиной брадикардии и нарушений сердечного ритма вплоть до остановки сердца.
- Аллергии. Протекают в виде крапивницы, ангионевротического отека, анафилактического шока. Последний считается наиболее тяжелой формой гиперчувствительности к препарату. Иногда аллергия на м/а развивается в виде неспецифических явлений: головокружения, общего ухудшения самочувствия, незначительного угнетения дыхания, вариативной кожной сыпи.
- Травматизация. Возникает при нарушении техники процедуры или резких движениях пациента. При повреждении нервного ствола определяется выраженный болевой синдром, нарушение функции конечности. При попадании в кровеносный сосуд формируется гематома. Возможно появление контрактур, участков ишемии кожи, явлений парестезии.
- Инфекционные осложнения. Могут протекать в виде регионального воспаления, абсцесса, флегмоны мягких тканей. Наиболее тяжелой разновидностью является систематизированный септический процесс (сепсис), относящийся к жизнеугрожающим состояниям и требующий экстренной госпитализации. При остальных бактериальных процессах обычно показано амбулаторное лечение, которое может быть консервативным или оперативным.
Симптомы
Аллергическая реакция в форме крапивницы сопровождается образованием множества красных пятен, несколько возвышающихся над неизмененными участками кожи. Отмечается выраженный зуд. При ангионевротическом отеке наблюдается одностороннее или двухстороннее увеличение размера ушей, губ, мягких тканей лица. Наиболее опасен АНО дыхательных путей, который проявляется в форме удушья, инспираторной одышки, свистящего дыхания, лающего кашля, акроцианоза губ, мочек ушей, ногтей. При отсутствии своевременной помощи развивается выраженная системная гипоксия, больной погибает от недостатка кислорода. К числу симптомов анафилактического шока относят бледность или мраморность кожи, резкое снижение АД, тахикардию, расширение зрачков, нарушение сознания, чувство удушья.
При поражении ЦНС наблюдаются головокружения, судороги, звон в ушах, металлический привкус во рту. Может выявляться нистагм, нарушения речи, головокружения, тремор, онемение полости рта, языка. Реакция со стороны ССС включает брадикардию, аритмию, расширение периферических сосудов, снижение АД, коллапс. Возможна фибрилляция и асистолия. Типичным симптомом травматизации сосудов является быстрое увеличение гематомы в пораженной области. При пальпации обнаруживается умеренная болезненность, отек. Попадание иглы в нервный ствол провоцирует резкий приступ боли, иррадиирующей по ходу поврежденной структуры. Впоследствии у некоторых больных отмечается тугоподвижность конечности, боли в спине, локальное нарушение чувствительности.
Для инфекционных процессов характерна местная и общая симптоматика. Местными симптомами являются отек тканей, локальная гиперемия, повышение температуры тела в области воспаления. При накоплении гноя определяется флюктуация, визуально в очаге может просматриваться беловатая зона (скопление гнойных масс). К системным проявлениям относят общую гипертермию, ухудшение самочувствия, боли в мышцах и костях, изменение психоэмоционального фона. При тяжелых процессах наблюдается угнетение сознания, бред, судороги. Развивается инфекционно-токсический шок, приводящий к централизации кровообращения, нарушению гемодинамики, гибели пациента.
Диагностика
Обычно осложнения развиваются вскоре после введения препарата, поэтому их диагностику осуществляет лечащий врач, чаще всего хирург или анестезиолог-реаниматолог. Отсроченные последствия (инфекция) могут быть выявлены поликлиническим хирургом или врачом общей практики при обращении пациента в поликлинику. В большинстве случаев тип и характер патологии определяется с учетом анамнеза и внешних признаков. Иногда для подтверждения диагноза требуется проведение лабораторных и инструментальных исследований. К числу диагностических методик относятся:
- Сбор анамнеза, осмотр. Врач выясняет, какие вмешательства выполнялись в недавнем прошлом, какой анестетик использовался. Если постановкой диагноза занимается специалист, проводивший манипуляцию, этот пункт исключают. При осмотре выявляют характерные клинические признаки того или иного патологического состояния.
- Лабораторные анализы. При инфекционных процессах в крови больного обнаруживают лейкоцитоз, увеличение СОЭ. При токсическом влиянии анестетика может отмечаться сдвиг pH в кислую сторону, поскольку водородный показатель анестетиков колеблется от 3,5 до 6 единиц. Тяжелые нарушения работы сердца приводят к росту активности КФК, КФК МВ, появлению специфических маркеров. При аллергии в крови увеличивается содержание иммуноглобулинов.
- Инструментальное обследование. При аллергии не назначается. Признаки поражения ЦНС требуют исключения органических заболеваний путем проведения компьютерной томографии. На ЭКГ определяют AV-блокаду, брадикардию. При гнойных процессах может потребоваться сонография, рентгенография, КТ для уточнения границ воспалительного очага.
Лечение осложнений местной анестезии
При крапивнице пациенту назначают системные антигистаминные препараты. Как правило, этого оказывается достаточно для устранения проявлений болезни. Отек дыхательных путей требует внутривенного вливания кортикостероидов, оксигенотерапии. В тяжелых ситуациях прибегают к экстренной коникотомии или трахеостомии для обеспечения проходимости дыхательных путей. При анафилактическом шоке показана инфузионная терапия с использованием коллоидных растворов, введением кардиотоников для поддержания работы сердца и артериального давления. Применяются гормональные, антигистаминные средства, адреналин.
При нарушениях деятельности ЦНС рекомендуются противосудорожные препараты. При необходимости больного вводят в наркоз с использованием инъекционных средств. Осуществляют дыхательную поддержку вплоть до ИВЛ. Для ускорения экскреции анестетика производят объемные инфузии солевых растворов с последующим введением петлевых диуретиков. Реакции со стороны сердца купируют с помощью атропина, прессорных аминов. При фибрилляции проводят химическую или электрическую дефибрилляцию. При остановке сердца показана сердечно-легочная реанимация.
При инфекционных осложнениях назначают антибактериальные средства. Выполняют санацию патологического очага с его вскрытием, удалением гнойных масс, установкой дренажей. Для устранения болевого синдрома применяют ненаркотические анальгетики. Под окклюзионную повязку накладывают противомикробные и ранозаживляющие мази. Гематомы, образующиеся при повреждении сосуда, обычно не требуют вмешательства, при сдавлении соседних анатомических структур осуществляют удаление скопившейся крови. При травмах нервных стволов используют препараты для улучшения нервно-мышечной проводимости, физиотерапию.
Прогноз и профилактика
Прогноз при большинстве реакций благоприятный, при своевременно оказанной помощи негативные явления удается полностью устранить. Гибель или инвалидизация возможна при развитии анафилактического шока, отека Квинке, брадиаритмии вне стен лечебного учреждения. Тяжелые осложнения инфекционных процессов наблюдаются крайне редко. Профилактика заключается в правильном подборе вида и дозы анестетика, владении техникой манипуляции, информировании пациента о целях и ходе процедуры. Необходимо строго соблюдать правила асептики и антисептики. Больному следует заранее сообщить врачу о наличии аллергии на лекарственные препараты, максимально сдержанно вести себя во время вмешательства, избегать резких движений.
2. Местные осложнения при проведении местной инъекционной анестезии/ Чудаков О.П., Максимович Е.В. - 2012.
Одонтогенная инфекция – это любой вторичный инфекционный процесс, источником которого служит воспаление околозубных тканей. Включает такие нозологии как одонтогенный периостит, остеомиелит, синусит, флегмоны головы и шеи, лимфаденит и др. Проявляется общей (интоксикация, лихорадка) и местной симптоматикой (боль, припухлость пораженной области, гнойные выделения, затруднение жевания и глотания). Патология диагностируется на основании стоматологического осмотра, рентгенологических данных, УЗИ, КТ, микробиологических посевов. Лечение – санация полости рта, антибиотикотерапия, дезинтоксикация, вскрытие и дренирование гнойных очагов.
МКБ-10
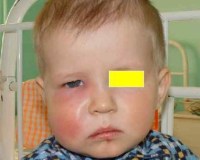


Общие сведения
Одонтогенные инфекции (ОИ) – это острые или хронические гнойно-воспалительные заболевания, причиной которых становятся патологические процессы в тканях зуба (периодонте). Из стоматогенного очага микроорганизмы могут распространяться не только на близлежащие структуры (надкостницу, челюстную кость, придаточные пазухи), но и на органы и ткани, удаленные от источника инфекции (шею, средостение, оболочки головного мозга). Частота острых одонтогенных процессов среди инфекционных поражений ЧЛО достигает 69,5%. Одонтогенные инфекции являются предметом изучения клинической стоматологии, ЧЛХ, отоларингологии.

Причины
Микробная флора, вызывающая одонтогенную инфекцию, чаще представлена кокками (β-гемолитическим стрептококком, пептострептококком, золотистым стафилококком, превотеллами, фузобактериями). Также из очагов инфекции могут высеваться бактероиды, актиномицеты, спирохеты, протей, клостридии, кандиды. Микробный пейзаж при одонтогенных инфекциях обычно носит смешанный характер.
Источниками ОИ выступают различные локальные патологические процессы в полости рта. Чаще всего ими становятся дефекты твердых зубных тканей и периодонта:
- глубокий кариес;
- абсцессы полости рта: пульпарный (гнойный пульпит), пародонтальный, периапикальный;
- хронический гангренозный пульпит;
- острый апикальный или хронический периодонтит;
- нагноившаяся киста зуба, одонтома;
- перикоронарит;
- альвеолит.
Иногда спровоцировать манифестацию одонтогенной инфекции могут стоматологические манипуляции: эндодонтическое лечение, травматичное удаление зуба, синус-лифтинг, дентальная имплантация. При неправильном проведении эти процедуры способствуют перфорации верхнечелюстной пазухи, попаданию в синусы инородных предметов (осколков зубов, пломбировочных материалов), образованию незаживающих ороантральных свищей, поддерживающих инфекционный процесс.
Факторы риска
Пусковыми факторами, приводящими к развитию одонтогенных патологических процессов, могут являться переохлаждение, переутомление, стрессы, кровопотеря, инсоляция. ОИ чаще развиваются у пациентов с отягощенным соматическим фоном. Наибольшее значение имеют следующие сопутствующие патологии:
- сахарный диабет;
- ХНЗЛ;
- инфекции (грипп, туберкулез, гепатит, ВИЧ);
- онкологические заболевания;
- химические зависимости (алкогольная, наркотическая, токсическая).

Патогенез
На развитие одонтогенной инфекции влияют вирулентность и количество микроорганизмов в первичном очаге, а также состояние макроорганизма. Распространение инфекционных патогенов из первичного стоматогенного очага в большинстве случаев происходит контактным путем. При определенных условиях (высокая степень патогенности, снижение местной и общей резистентности) возбудители проникают в лимфатическое и кровеносное русло, мигрируют по организму.
В области инфекционного очага в полости рта создаются условия для беспрепятственного размножения микроорганизмов (венозный застой, отек, ишемия тканей). Через верхушку корня зуба патогены могут выходить за пределы очага через межмышечное, поднадкостничное, клетчаточное пространство. Так возникают одонтогенные периоститы, оститы, гаймориты, остеомиелиты.
Кроме этого, микробные токсины вызывают усиление сосудистой проницаемости, что в условиях хорошей васкуляризации околочелюстных тканей облегчает проникновение бактериальных агентов в сосудистое русло. Таким путем формируются околочелюстные абсцессы и флегмоны. Оседание микроорганизмов в лимфатических узлах при нарушении барьерной функции последних сопровождается развитием регионарного лимфаденита.
Симптомы одонтогенной инфекции
Одонтогенный периостит
В зависимости от клинического течения периостит может быть острым (серозным, гнойным) либо хроническим (простым, гиперпластическим). В области пораженного зуба – вероятного источника инфекции – ощущается боль, иррадиирущая в ухо, висок. Нередко визуально заметна припухлость щеки, асимметрия лица за счет одностороннего отека мягких тканей. Затруднено открывание рта.
При одонтогенном периостите страдает общее самочувствие: беспокоит слабость, фебрильная температура, головная боль, нарушение сна и приема пищи. Регионарные лимфоузлы увеличены и болезненны.
Одонтогенный остеомиелит
Чаще диагностируется у мужчин в возрастной группе 20-40 лет, в 68% случаев поражает нижнюю челюсть. На фоне резко выраженного интоксикационного синдрома беспокоит интенсивная локальная боль в зубе или разлитая боль во всей челюсти, которая распространяется на соответствующую половину головы. Конфигурация лица изменена за счет припухлости на стороне воспаления.
Отмечаются трудности при открывании рта, боль при пережевывании и глотании пищи, нарушение речевой функции, парестезии верхней или нижней губы. Может ощущаться гнилостный запах изо рта. Температурная кривая при одонтогенном остеомиелите колеблется от 37,5 до 39-40°С.
Одонтогенный синусит
На долю одонтогенного гайморита приходится от 10 до 30% случаев всех инфекций верхнечелюстных пазух. Острый синусит манифестирует с головной боли, температурной реакции, ощущения давления в проекции соответствующей пазухи. Нарастает отечность полости носа, затрудняется дыхание, снижается обоняние. Через некоторое время из пазухи начинает отделяться слизисто-гнойный или гнойный секрет. Мягкие ткани подглазничной области и щеки выглядят припухшими.
Одонтогенные абсцессы и флегмоны
Около 57% гнойных инфекций мягких тканей головы и шеи имеют стоматогенную этиологию. Одонтогенные абсцессы обычно локализуются в подглазничной, щечной, подчелюстной, околоушной области. Сопровождаются появлением припухлости в области лица или шеи, гиперемией кожи над гнойником. При поверхностном абсцессе ощущается симптом флюктуации. Отмечается локальная боль и пульсация в проекции гнойника. Признаки интоксикации выражены умеренно.
По локализации выделяют одонтогенные флегмоны дна полости рта, подчелюстного, подподбородочного, окологлоточного пространства, области шеи. Возникает припухлость мягких тканей без четких границ с наличием плотного болезненного инфильтрата. Боль самопроизвольная, разлитая, присутствует постоянно. В зависимости от локализации флегмоны нарушается жевание, глотание, дыхание, речь. Характерно выраженное ухудшение общего самочувствия, фебрильная лихорадка, ознобы.
Одонтогенный лимфаденит
Обычно развивается в области подчелюстных или шейных лимфоузлов. Характеризуется их локальной припухлостью, болезненностью, плотной консистенцией. Возникает асимметрия лица. При абсцедировании лимфоузлов повышается температура тела, появляется озноб, недомогание. При пальпации гнойного очага ощущается флюктуация.
Осложнения
Одонтогенные инфекции могут становиться источником тяжелых септических заболеваний. При нагноении лимфоузлов развивается аденофлегмона, а при хронизации воспаления – подкожная одонтогенная гранулема. Инфекции верхней челюсти чреваты формированием флегмоны глазницы, которая может привести к панофтальмиту и слепоте. Инфекционные процессы в области нижней челюсти выступают причиной гнойного медиастинита.
Крайне опасными по своим последствиям являются одонтогенные внутричерепные осложнения: абсцесс мозга, менингит, тромбоз пещеристого синуса. Из кардиальных осложнений наиболее часто развивается бактериальный эндокардит. Любой очаг ОИ может послужить источником одонтогенного сепсиса.
Диагностика
Одонтогенные инфекции диагностируются на основании выявления их связи с заболеваниями зубов (запущенный кариес, пульпит, периодонтит) или стоматологическими манипуляциями/операциями. Пациенты нуждаются в консультации стоматолога-терапевта, стоматолога-хирурга, челюстно-лицевого хирурга, врача-отоларинголога. В зависимости от клинической картины одонтогенной инфекции выполняется:
- Стоматологический осмотр. В полости рта удается обнаружить первичный очаг, повлекший за собой прогрессирование гнойного воспаления. Это может быть сильно разрушенный зуб, воспаленная лунка, воспалительный инфильтрат с флюктуацией или без, свищ на десне с гнойным отделяемым и т.д. При этом пальпация и перкуссия области поражения болезненна, десна отечна, гиперемирована (иногда цианотична), зубы подвижны.
- Рентген. Для оценки местных изменений зубных и костных тканей выполняется ОПТГ, рентгенография челюсти, придаточных синусов, мягких тканей шейной области. При планировании оперативного вмешательства рентгеновская диагностика дополняется КТ и МРТ соответствующих областей.
- ЛОР-осмотр. Наряду с рентгеновской визуализацией выполняется эндоскопическое обследование: риноскопия, эндоскопия носа, синусоскопия. При необходимости прибегают к диагностической пункции верхнечелюстной пазухи.
- Сонография. При развитии гнойного лимфаденита, флегмон, медиастинита осуществляют УЗИ лимфоузлов, околоносовых пазух, мягких тканей, средостения. Для исключения поражения сердца выполняют ЭхоКГ.
- Лабораторные анализы. При любых одонтогенных инфекциях исследуется общий анализ крови, маркеры воспаления (прокальцитонин, СРБ, фибриноген и др.). Производится забор и бакпосев материала из инфекционного очага, посев крови на гемокультуру.
Дифференциальная диагностика
При подозрении на одонтогенное инфицирование мягких тканей необходимо исключить неодонтогенные патологические процессы: рожистое воспаление, фурункулы и карбункулы, сиаладенит, аденофлегмоны и лимфадениты иной этиологии. Остеомиелиты челюстей дифференцируют посттравматическими, гематогенными формами заболевания. Также исключают синуситы риногенного, травматического, аллергического генеза.

Лечение одонтогенных инфекций
Хирургическое лечение
Лечение любых форм ОИ необходимо начинать с устранения первичного патологического очага. При этом может выполняться лечение пульпита или периодонтита, удаление зуба или импланта, вскрытие абсцесса, резекция верхушки корня. В дальнейшем проводится активное лечение вторичной патологии. При необходимости осуществляется госпитализация пациента в отделение челюстно-лицевой хирургии.
Консервативная терапия
Параллельно с хирургическими мероприятиями назначают массивную антибиотикотерапию с учетом выделенной микрофлоры, по показаниям вводят антимикотические препараты. Не утратили своей актуальности при одонтогенных инфекциях сульфаниламиды, нитрофураны. Проводят дезинтоксикационную, десенсибилизирующую терапию, витаминотерапию. В рамках иммунокоррекции вводят нативную и гипериммунную плазму, гамма-глобулин, осуществляют аутогемотерапию.
Прогноз и профилактика
Своевременное комплексное лечение предопределяет благоприятный исход одонтогенной инфекции. Генерализация гнойно-воспалительного процесса чревата формированием тяжелейших по своим последствиям осложнений. Существенное влияние на прогноз оказывает противоинфекционная резистентность организма, общее состояние здоровья. Профилактика одонтогенных инфекций заключается в регулярном санировании полости рта, ликвидации очагов стоматогенной инфекции, выполнении стоматологических манипуляций в строгом соответствии с протоколом.
1. Одонтогенная инфекция: существующие проблемы/ Матчин А.А.// Оренбургский медицинский вестник. – 2015.
2. Одонтогенные инфекции головы и шеи/ М. Тримарки, А. Галли, П. Каппаре и др.// Journal of Osseointegration. - 2019;11(1).
3. Совершенствование диагностики тяжелых осложнений острой одонтогенной инфекции/ Харитонов Ю.М., Громов А.Л.// Актуальные проблемы медицины. – 2011.
4. Клинико-функциональная характеристика пациентов с острыми одонтогенными воспалительными заболеваниями/ Романенко И.С., Конев С.С., Гандылян К.С., Караков К.Г., Карпова Е.Н., Апагуни А.Э.// Современные проблемы науки и образования. – 2015. – №4.
Читайте также:

