Метаболический ацидоз при отравлении
Обновлено: 23.04.2024
Метаболический ацидоз характеризуется снижением pH крови и уменьшением концентрации бикарбоната плазмы вследствие потерь бикарбоната или накопления других кислот, кроме угольной (например, молочной).
Типы и причины
Метаболический ацидоз с увеличенной анионной разницей.
• Кетоацидоз. Увеличено образование кетоновых тел (кетокислот). Кетоацидоз развивается как осложнение СД, длительного голодания, злоупотребления алкоголем.
• Молочнокислый ацидоз. Снижение доставки кислорода к тканям приводит к увеличению образования лактата с сопутствующим тяжёлым метаболическим ацидозом. Характерный признак многих состояний, сочетающихся с низкой перфузией тканей (например, шок и сепсис).
• Почечная недостаточность. Накопление органических и неорганических анионов, связанное со снижением скорости клубочковой фильтрации (СКФ), приводит к увеличению анионной разницы при тяжёлой почечной недостаточности.
• Отравления салицилатами, метанолом, этиленгликолем могут привести к накоплению органических кислот (например, молочной кислоты).
Метаболический ацидоз с нормальной анионной разницей (гиперхлоремический метаболический ацидоз).
• Потеря бикарбоната почками •• Проксимальный канальцевый ацидоз характеризуется сниженной проксимальной канальцевой реабсорбцией бикарбоната, приводящей к чрезмерной экскреции бикарбоната с мочой. Причины: цистиноз, СКВ, множественная миелома, отравление тяжёлыми металлами, болезнь Уилсона и нефротический синдром •• Дистальный канальцевый ацидоз. Причины: отравления тяжёлыми металлами, применение амфотерицина В, СКВ, обструктивная уропатия, синдром Шёгрена и другие состояния, сопровождающиеся гиперглобулинемией •• Гиперкалиемический почечный канальцевый ацидоз. Гиперкалиемия, в частности сочетающаяся с гипоренинемическим гипоальдостеронизмом, характеризуется снижением экскреции аммиака, уменьшением образования бикарбоната и неспособностью нейтрализовать с помощью буферных систем нелетучие кислоты •• Потеря органических анионов. При диабетическом кетоацидозе потеря кетонов с мочой ведёт к уменьшению содержания метаболических предшественников бикарбоната, т.к. кетоны метаболизируются в печени с использованием водородных ионов в различных окислительно-восстановительных реакциях цикла трикарбоновых кислот •• Ингибирование карбоангидразы. Диуретик ацетазоламид и мафенид (применяют местно при лечении ожогов) ингибируют карбоангидразу и уменьшают проксимальную канальцевую реабсорбцию бикарбоната.
• Потеря бикарбоната через ЖКТ (диарея, фистула поджелудочной железы, уретеросигмоидостомия).
• Применение минеральных кислот. Гиперхлоремический метаболический ацидоз развивается при назначении соляной кислоты или любых её метаболических предшественников, включая хлорид аммония, гидрохлорид аргинина, хлорид кальция (только при пероральном приёме).
Клиническая картина метаболического ацидоза обычно связана с основным заболеванием. При pH крови менее 7,2 может возникать снижение сердечного выброса. Ацидоз иногда сопровождается резистентностью к сосудосуживающему действию катехоламинов, приводящей к развитию артериальной гипотензии. При увеличении частоты дыхания в ответ на снижение pH сыворотки появляется дыхание Куссмауля.
Диагноз • Электролиты плазмы крови. Снижение бикарбоната и непостоянные величины содержания хлорида в зависимости от того, сопровождается ли ацидоз нормальной или увеличенной анионной разницей • Анализ газового состава артериальной крови. Снижение уровня бикарбоната с компенсаторным уменьшением рaСО2. При чистом метаболическом ацидозе рaСО2 должно быть равно концентрации бикарбоната, умноженной на 1,5 плюс 6–10 мм рт.ст. Отклонение от этого значения предполагает наличие осложнения в виде респираторной дисфункции (показатель рaСО2 ниже предсказываемого позволяет предположить первичный респираторный алкалоз; значение рaСО2 выше ожидаемого свидетельствует в пользу нарушения функции дыхания центрального генеза, приводящего к неадекватной задержке СО2).
Лечение. При метаболическом ацидозе с pH крови ниже 7,2 — введение натрия гидрокарбоната в/в (44–88 мЭкв в 5% р-ре декстрозы или 0,45% р-ре натрия хлорида) до достижения значения pH, равного 7,2 (концентрации бикарбоната плазмы 8–10 мЭкв/л), с одновременным устранением причины ацидоза • Необходимое количество бикарбоната можно вычислить по формуле. Приблизительное количество натрия гидрокарбоната, необходимое для повышения концентрации бикарбоната плазмы от 6 мЭкв/л до 10 мЭкв/л, равно: 4 мЭкв/л ´ 0,5 ´ масса тела в кг. При применении этого способа расчёта необходимо проводить повторные измерения бикарбоната плазмы и pH крови • Недооценка потребностей в бикарбонате может возникнуть при продолжающейся потере бикарбоната (проксимальный канальцевый ацидоз) или достаточно быстром образовании органической кислоты с потреблением вводимого бикарбоната в буферных реакциях (молочнокислый ацидоз). При проксимальном канальцевом ацидозе постоянного потребность в бикарбонате составляет 2–4 мг/кг/сут • Осложнения инфузии р-ра натрия гидрокарбоната: перегрузка объёмом, особенно при сердечной и почечной патологии, гипернатриемия, гипокалиемия, алкалоз.
МКБ-10 • E87.2 Ацидоз • P74.0 Поздний метаболический ацидоз у новорождённого
Код вставки на сайт
Метаболический ацидоз характеризуется снижением pH крови и уменьшением концентрации бикарбоната плазмы вследствие потерь бикарбоната или накопления других кислот, кроме угольной (например, молочной).
Типы и причины
Метаболический ацидоз с увеличенной анионной разницей.
• Кетоацидоз. Увеличено образование кетоновых тел (кетокислот). Кетоацидоз развивается как осложнение СД, длительного голодания, злоупотребления алкоголем.
• Молочнокислый ацидоз. Снижение доставки кислорода к тканям приводит к увеличению образования лактата с сопутствующим тяжёлым метаболическим ацидозом. Характерный признак многих состояний, сочетающихся с низкой перфузией тканей (например, шок и сепсис).
• Почечная недостаточность. Накопление органических и неорганических анионов, связанное со снижением скорости клубочковой фильтрации (СКФ), приводит к увеличению анионной разницы при тяжёлой почечной недостаточности.
• Отравления салицилатами, метанолом, этиленгликолем могут привести к накоплению органических кислот (например, молочной кислоты).
Метаболический ацидоз с нормальной анионной разницей (гиперхлоремический метаболический ацидоз).
• Потеря бикарбоната почками •• Проксимальный канальцевый ацидоз характеризуется сниженной проксимальной канальцевой реабсорбцией бикарбоната, приводящей к чрезмерной экскреции бикарбоната с мочой. Причины: цистиноз, СКВ, множественная миелома, отравление тяжёлыми металлами, болезнь Уилсона и нефротический синдром •• Дистальный канальцевый ацидоз. Причины: отравления тяжёлыми металлами, применение амфотерицина В, СКВ, обструктивная уропатия, синдром Шёгрена и другие состояния, сопровождающиеся гиперглобулинемией •• Гиперкалиемический почечный канальцевый ацидоз. Гиперкалиемия, в частности сочетающаяся с гипоренинемическим гипоальдостеронизмом, характеризуется снижением экскреции аммиака, уменьшением образования бикарбоната и неспособностью нейтрализовать с помощью буферных систем нелетучие кислоты •• Потеря органических анионов. При диабетическом кетоацидозе потеря кетонов с мочой ведёт к уменьшению содержания метаболических предшественников бикарбоната, т.к. кетоны метаболизируются в печени с использованием водородных ионов в различных окислительно-восстановительных реакциях цикла трикарбоновых кислот •• Ингибирование карбоангидразы. Диуретик ацетазоламид и мафенид (применяют местно при лечении ожогов) ингибируют карбоангидразу и уменьшают проксимальную канальцевую реабсорбцию бикарбоната.
• Потеря бикарбоната через ЖКТ (диарея, фистула поджелудочной железы, уретеросигмоидостомия).
• Применение минеральных кислот. Гиперхлоремический метаболический ацидоз развивается при назначении соляной кислоты или любых её метаболических предшественников, включая хлорид аммония, гидрохлорид аргинина, хлорид кальция (только при пероральном приёме).
Клиническая картина метаболического ацидоза обычно связана с основным заболеванием. При pH крови менее 7,2 может возникать снижение сердечного выброса. Ацидоз иногда сопровождается резистентностью к сосудосуживающему действию катехоламинов, приводящей к развитию артериальной гипотензии. При увеличении частоты дыхания в ответ на снижение pH сыворотки появляется дыхание Куссмауля.
Диагноз • Электролиты плазмы крови. Снижение бикарбоната и непостоянные величины содержания хлорида в зависимости от того, сопровождается ли ацидоз нормальной или увеличенной анионной разницей • Анализ газового состава артериальной крови. Снижение уровня бикарбоната с компенсаторным уменьшением рaСО2. При чистом метаболическом ацидозе рaСО2 должно быть равно концентрации бикарбоната, умноженной на 1,5 плюс 6–10 мм рт.ст. Отклонение от этого значения предполагает наличие осложнения в виде респираторной дисфункции (показатель рaСО2 ниже предсказываемого позволяет предположить первичный респираторный алкалоз; значение рaСО2 выше ожидаемого свидетельствует в пользу нарушения функции дыхания центрального генеза, приводящего к неадекватной задержке СО2).
Лечение. При метаболическом ацидозе с pH крови ниже 7,2 — введение натрия гидрокарбоната в/в (44–88 мЭкв в 5% р-ре декстрозы или 0,45% р-ре натрия хлорида) до достижения значения pH, равного 7,2 (концентрации бикарбоната плазмы 8–10 мЭкв/л), с одновременным устранением причины ацидоза • Необходимое количество бикарбоната можно вычислить по формуле. Приблизительное количество натрия гидрокарбоната, необходимое для повышения концентрации бикарбоната плазмы от 6 мЭкв/л до 10 мЭкв/л, равно: 4 мЭкв/л ´ 0,5 ´ масса тела в кг. При применении этого способа расчёта необходимо проводить повторные измерения бикарбоната плазмы и pH крови • Недооценка потребностей в бикарбонате может возникнуть при продолжающейся потере бикарбоната (проксимальный канальцевый ацидоз) или достаточно быстром образовании органической кислоты с потреблением вводимого бикарбоната в буферных реакциях (молочнокислый ацидоз). При проксимальном канальцевом ацидозе постоянного потребность в бикарбонате составляет 2–4 мг/кг/сут • Осложнения инфузии р-ра натрия гидрокарбоната: перегрузка объёмом, особенно при сердечной и почечной патологии, гипернатриемия, гипокалиемия, алкалоз.
МКБ-10 • E87.2 Ацидоз • P74.0 Поздний метаболический ацидоз у новорождённого
Респираторный ацидоз – это снижение водородного показателя крови менее 7,35, которое вызвано избыточным накоплением в организме углекислоты. Состояние развивается на фоне бронхолегочной патологии, неврологических заболеваний, ятрогенных факторов. Проявляется дыхательной недостаточностью, угнетением высших функций ЦНС, сердечно-сосудистыми осложнениями. Для диагностики ацидоза назначаются анализы рН, газов и буферных систем крови, проводится капнография и ЭКГ. Лечение требует респираторной поддержки методом ИВЛ, улучшения проходимости трахеобронхиального дерева, коррекции основной патологии.
МКБ-10


Общие сведения
Респираторный (дыхательный) ацидоз – одно из наиболее распространенных состояний в практике врача-реаниматолога, поскольку оно отражает неспецифические нарушения работы организма. Патологию ошибочно отождествляют с гиперкапнией, однако это не совсем корректно: в определенных условиях уменьшение рН возможно при нормальном и даже сниженном напряжении углекислого газа. Респираторный ацидоз не является самостоятельным диагнозом, поэтому данные по его истинной распространенности отсутствуют.

Причины
Респираторный ацидоз в большинстве случаев возникает на фоне вентиляционной дыхательной недостаточности, которая сопровождается изменениями состава газов крови: повышением концентрации углекислого газа и снижением уровня кислорода. Причиной нарушений функции внешнего дыхания могут выступать следующие группы заболеваний:
- Хронические болезни легких. При бронхиальной астме, ХОБЛ, обструкции бронхиальных путей резко снижается дыхательный объем и эффективность вентиляции легких, что способствует накоплению углекислоты в организме.
- Угнетение центра дыхания. Нередко встречаются неврологические причины респираторного ацидоза, которые обусловлены поражением продолговатого мозга. Патология развивается на фоне травм, новообразований, токсических повреждений ЦНС.
- Слабость дыхательных мышц. Недостаточность функции дыхания возникает при боковом амиотрофическом склерозе, миастении и различных миопатиях. Слабость дыхательной мускулатуры также наблюдается при дерматомиозите, у людей с тяжелой степенью ожирения.
- Длительная ИВЛ. При неправильном выборе режима искусственной вентиляции легких не удается достичь хороших показателей газообмена. К тому же, при ИВЛ в разы увеличивается объем мертвого пространства в дыхательных путях, что усугубляет респираторные нарушения.
Ацидоз может возникать при нормальной работе внешнего дыхания на фоне гиперкатаболических расстройств, которые сопровождаются усиленной продукцией углекислоты в организме. Это наблюдается при высокой лихорадке и гипертермическом синдроме, тиреотоксическом кризе, длительных судорожных приступах. Гиперпродукция углекислого газа бывает у больных с массивными ожогами.
Высокий риск формирования респираторного ацидоза регистрируется при заболеваниях мочевыделительной системы: гломерулонефрите, диабетической нефропатии, почечной недостаточности. В норме почки участвуют в восстановлении физиологических буферных систем и выделяют в мочу избыток кислых соединений. При снижении функциональной активности органа утрачивается основной путь компенсации патологий кислотно-основного состояния.
Патогенез
Для правильного протекания всех физиологических процессов требуется стабильное кислотно-основное равновесие, которое должно быть в пределах 7,35-7,45. Гомеостаз поддерживается благодаря равновесию между протонами водорода Н + и гидрокарбонатным буфером НСО3 - . В норме избыток позитивно заряженных частиц нейтрализуется бикарбонатом, меньшее значение имеет фосфатный буфер, буферные системы гемоглобина и других белков.
Поскольку при попадании двуокиси углерода СО2 в легкие из нее образуются водородные протоны, при гиперкапнии наблюдается закисление крови и развивается респираторный ацидоз. На фоне нарушений работы бронхолегочной системы или дыхательного центра такое состояние не может компенсироваться увеличением минутного объема вентиляции, поэтому кислотно-основные нарушения нарастают.
При отсутствии интенсивной терапии в первые часы развития респираторного ацидоза, наблюдаются нарушения тканевого дыхания, активизируется анаэробный гликолиз и образуется избыток молочной кислоты. В результате метаболических расстройств уровень рН еще больше снижается. Такое состояние называется смешанным ацидозом, имеет тяжелое течение и сложно поддается медикаментозной коррекции.

Симптомы респираторного ацидоза
Клиническая картина зависит от скорости снижения рН и нарастания концентрации углекислоты. При остром состоянии компенсаторные системы организма не успевают адаптироваться, развиваются типичные проявления дыхательной недостаточности. Хронические формы респираторного ацидоза активизируют адаптационные механизмы, поэтому патология протекает бессимптомно, выявляется только при обследовании по другому поводу.
Для острого ацидоза характерны респираторные синдромы: одышка, участие вспомогательных мышц в акте дыхания, шумное и пыхтящее дыхание. Больные жалуются на ощущение нехватки воздуха, пытаются вдохнуть полной грудью, напрягая мускулатуру пресса и упираясь на руки. Тяжелые формы заболевания проявляются нарастающим беспокойством, которое постепенно сменяется сонливостью и ступором.
При респираторном ацидозе с гиперкапнией наблюдается покраснение кожи из-за расширения периферических сосудов, усиленная потливость, учащение сердцебиения. Жалобы на головные боли связаны с возрастанием внутричерепного давления, усилением церебрального кровотока. При критических нарушениях водно-электролитного баланса возникают мышечные судороги, тремор, эпилептиформные припадки.
Осложнения
В условиях острого респираторного ацидоза снижение показателя рН в цереброспинальной жидкости происходит намного быстрее, чем в крови, что чревато глубоким угнетением деятельности ЦНС. Состояние проявляется дезориентацией, очаговой неврологической симптоматикой. Быстро возникает ликворная гипертензия и артериальная гипоксемия, которые становятся пусковыми факторами развития комы.
Поражение кардиоваскулярной системы чревато брадикардией вплоть до остановки сердца, жизнеугрожающими аритмиями. При гиперкапнии наблюдается спазм артериол ренальных клубочков, что проявляется олигурией и прогрессирующей почечной недостаточностью. При отсутствии врачебной помощи в процесс вовлекаются другие органы, возникает легочная гипертензия, расстройства ЖКТ.
Диагностика
Обследование пациентов с острыми проявлениями ацидоза проводится врачом отделения интенсивной терапии в рамках комплексной лечебно-диагностической программы неотложной помощи. Обнаружение хронического нарушения КОС крови находится в компетенции пульмонолога. Для постановки диагноза важную роль играют результаты таких методов исследования:
- Анализ рН крови. При выявлении значения ниже 7,35 устанавливается диагноз ацидоз, однако результат не дает возможности дифференцировать метаболическую и респираторную этиологию процесса. Для этого проводится исследование газового состава крови, в котором определяется увеличение PaCO2 более 45 мм рт. ст.
- Капнография. При постоянном мониторинге состава выдыхаемого воздуха определяется снижение концентрации СО2 в конце выдоха на фоне нарастания PaCO2. Чем выше разница между этими двумя значениями, тем больший объем альвеолярного мертвого пространства в легких пациента.
- ЭКГ. По данным исследования определяется депрессия зубца Т, желудочковые экстрасистолы, признаки легочного сердца. При гипокалиемии возможны атриовентрикулярные блокады 2-4 степени. Результаты кардиограммы оцениваются в комплексе с лабораторными показателями.
- Биохимия крови. При респираторном ацидозе происходит увеличение количества актуального бикарбоната при нормальном уровне стандартного бикарбоната. Показатель дефицита/избытка буферных оснований (BE) умеренно повышен. Электролитные нарушения представлены гипохлоремией, гиперфосфатемией, гиперкалиемией, которая постепенно сменяется дефицитом калия.

Лечение респираторного ацидоза
При острой симптоматике показана госпитализация в реанимационное отделение и проведение неспецифических мероприятий для стабилизации витальных функций. Лечение нетяжелых форм начинается с улучшения проходимости дыхательных путей, для чего назначается инфузионная терапия, санация трахеобронхиального дерева, увлажнение вдыхаемой воздушной смеси. Абсолютными показаниями к переводу пациента на ИВЛ являются:
- снижение индекса оксигенации, что коррелирует с уменьшением парциального напряжения кислорода крови;
- возрастание гиперкапнии более 55 мм рт. ст.;
- падение уровня рН менее 7,25;
- наличие декомпенсированных хронических заболеваний бронхолегочной системы.
После устранения острого ацидоза назначается этиопатогенетическая терапия с учетом первопричины возникших нарушений КОС. Больной проходит терапию под контролем пульмонолога, невролога и других специалистов. Возможно назначение бронходилататоров и муколитиков, также рекомендуется проведение постурального дренажа, физиотерапии, дыхательной гимнастики и ЛФК.
Прогноз и профилактика
Исход для пациентов с респираторным ацидозом зависит от степени компенсации состояния, причин патологии, своевременности и адекватности медицинской помощи. Прогноз благоприятный при компенсированных нарушениях КОС и отсутствии жизнеугрожающих осложнений. Для профилактики расстройств кислотно-щелочного равновесия необходимо раннее выявление и пожизненная терапия хронических бронхолегочных болезней, улучшение методики подбора параметров ИВЛ.
1. Физиология системы дыхания/ А.Ф. Каюмова, И.Р. Габдулхакова, А.Р. Шамратова, Г.Е. Инсарова. – 2016.
2. Современные принципы лечения ацидоза при критических состояниях/ Е.М. Шифман// Ассоциация анестезиологов и реаниматологов Центрального федерального округа. – 2015. – №9.
4. Интенсивная терапия: руководство для врачей; 2-е изд. / В.Д. Малышев, С. В. Свиридов, И. В. Веденина, Х.Т. Омаров. – 2009.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ацидоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Ацидоз – это смещение кислотно-щелочного баланса организма в сторону повышения кислотности.
Кислотами называют вещества, способные отдавать ион водорода (Н+), а основаниями – вещества, способные его принимать. Кислоты постоянно образуются в результате жизнедеятельности клеток организма и расщепляются с освобождением очень активных ионов водорода.
Для поддержания нормальной жизнедеятельности организма концентрация этих ионов должна поддерживаться в физиологических значениях, этой цели служат буферные и выделительные системы организма (легкие, почки, кишечник).
Так поддерживается кислотно-щелочное равновесие (баланс) – относительное постоянство концентрации водородных ионов во внутренних средах организма.
Соотношение положительно заряженных ионов водорода (Н+) и отрицательно заряженных гидроксильных ионов (ОН-) во внутренней среде организма определяет интенсивность окислительно-восстановительных процессов, синтез и расщепление белков, жиров и углеводов, активность ферментов, проницаемость мембран, чувствительность к гормональным стимулам и др. Это соотношение определяется показателем рН (водородным показателем). Кислотность или щёлочность раствора зависят от содержания в нем свободных ионов водорода и концентрации гидроксильных групп. Если концентрация Н+ больше концентрации ОН-, то мы говорим о том, что среда кислая. Если концентрация Н+ равна концентрации ОН-, то среда нейтральная, когда концентрация Н+ меньше концентрации ОН-, то это щелочная среда. Таким образом, при рН < 7,0 среда кислая, при рН = 7,0 – нейтральная, рН ˃ 7,0 свидетельствует о щелочной среде.
В физиологических условиях показатель рН крови колеблется в пределах 7,35-7,45. Даже незначительные нарушения этих границ могут иметь неприятные последствия, а рН менее 6,8 и выше 7,8 несовместимы с жизнью.
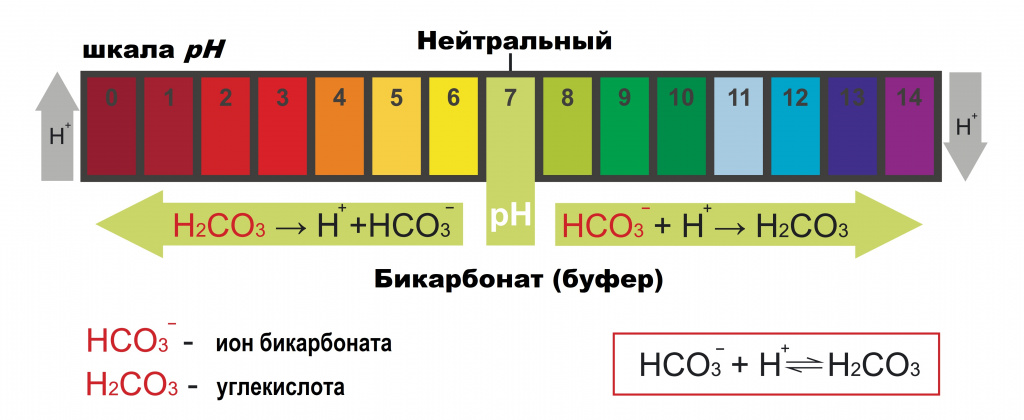
Буферные системы начинают действовать сразу же при изменении концентрации ионов водорода и способны устранить умеренные сдвиги кислотно-щелочного равновесия за 10-40 секунд.
Наряду с химическими буферными системами действуют органные механизмы компенсации – легкие, почки, желудочно-кишечный тракт. Для достижения эффекта им необходимо больше времени – от нескольких минут до нескольких часов. Так, например, легкие обеспечивают устранение или уменьшение сдвигов кислотно-щелочного равновесия путем изменения объема альвеолярной вентиляции в течение нескольких минут (увеличение вентиляции легких в 2 раза повышает рН крови примерно на 0,2, снижение вентиляции на 25% может уменьшить рН на 0,3-0,4). Почки могут увеличивать выведение (экскрецию) ионов Н+ и восстанавливать резерв гидрокарбонатной буферной системы крови. В печени осуществляется синтез белков крови, входящих в белковую буферную систему, образуется аммиак, способный нейтрализовать кислоты, а молочная кислота, которую многие органы и ткани не способны метаболизировать, превращается в нейтральные продукты и т.д.
Если буферные системы не справляются, происходит нарушение баланса. В зависимости от направленности сдвига рН крови выделяют ацидоз и алкалоз.
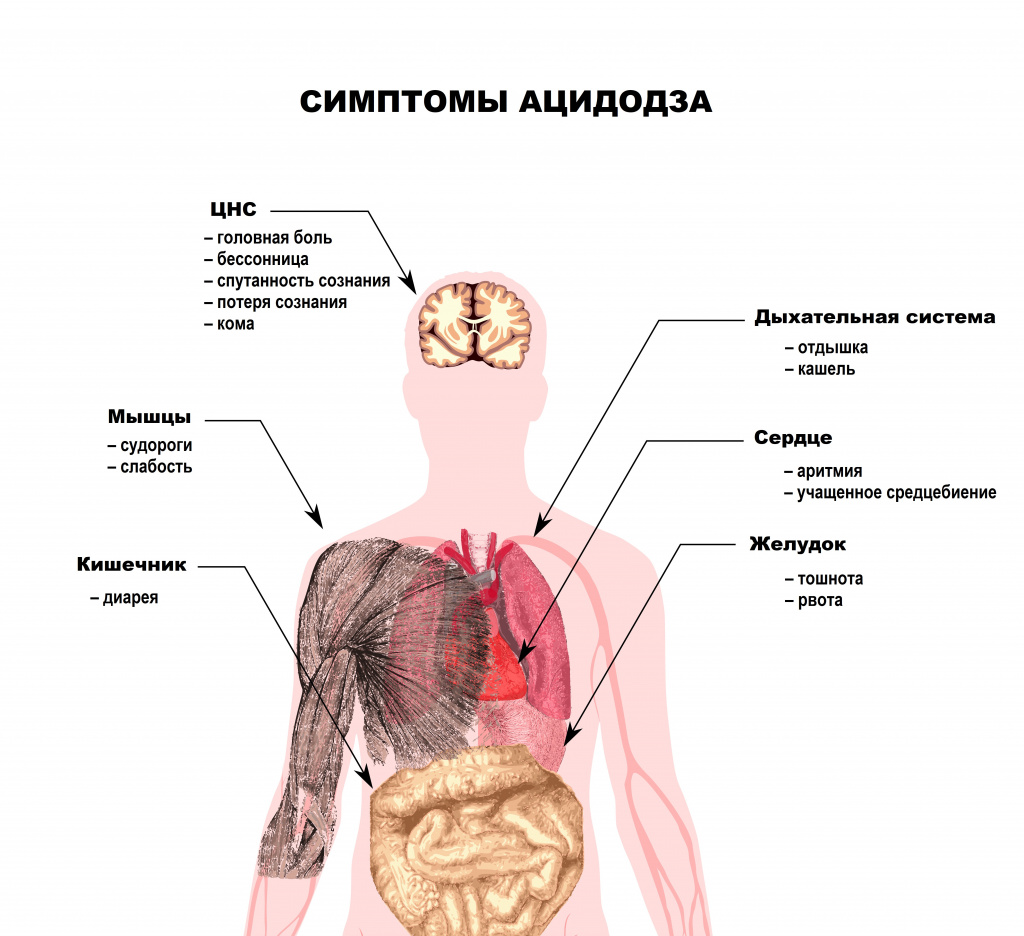
К симптомам ацидоза относят тошноту и рвоту, диарею, частое дыхание, головную боль, головокружение, нарушение сознания вплоть до комы, падение артериального давления, нарушения ритма сердца (от экстрасистолии до фибрилляции желудочков). Характерным признаком тяжелого метаболического ацидоза является медленное глубокое шумное дыхание или дыхание Куссмауля. Это симптом обычно наблюдается у пациентов в предтерминальном состоянии.
Разновидности ацидоза
По механизму развития нарушения кислотно-щелочного равновесия выделяют респираторный, метаболический и смешанный ацидоз, а по степени компенсации – компенсированный, субкомпенсированный и декомпенсированный.
Возможные причины ацидоза
Причиной развития ацидоза могут быть как эндогенные факторы (заболевания, нарушения работы физиологических систем поддержания равновесия), так и экзогенные (связанные с избыточным поступлением в организм веществ кислого характера – лекарств, токсичных средств, некоторых продуктов питания).
В основе респираторного ацидоза лежит гиповентиляция, в результате которой в организме накапливается избыток CO2, а в последующем – углекислоты. Респираторный ацидоз может стать следствием обструкции (закупорки) дыхательных путей, нарушения растяжимости легких, нарушения регуляции дыхания, повышенного образования углекислого газа или его избыточного поступления в организм с вдыхаемым воздухом (при работе в скафандре, на подводных лодках) или при нахождении большого количества людей в замкнутом пространстве (например, в шахте).
Метаболический ацидоз развивается в результате повышенной продукции кислот, сниженной экскреции (выведения) кислот и/или повышенной экскреции оснований. Причинами метаболического ацидоза являются гипоксия, нарушение кровообращения, голодание, сахарный диабет, тяжелые поражения печени и почек, длительная интенсивная физическая нагрузка, ожоги, воспаление, травма, кровопотеря, гипопротеинемия. Бикарбонат (буфер) выделяется в полость тонкого кишечника для осуществления пищеварения и обратно всасывается в нижних отделах желудочно-кишечного тракта или выводится с фекалиями. Любые патологии пищеварительного тракта (например, тяжелая диарея) могут привести выведению бикарбоната из организма в количествах, достаточных для развития метаболического ацидоза. Также потеря бикарбонатов может быть связана с почечной недостаточностью. Тяжелый метаболический ацидоз способен стать следствием всасывания случайно попавших в пищеварительный тракт кислых соединений (например, метанола).
Заболевания, при которых может развиться ацидоз
Наиболее частые причины респираторного ацидоза — бронхиальная астма, бронхит, эмфизема легких, аспирация инородного тела, пневмония, гемоторакс, ателектаз легкого, инфаркт легкого, парез диафрагмы. Энцефалиты, полиомиелит, расстройства мозгового кровообращения могут стать причиной нарушения регуляции дыхания. Повышенное образование эндогенного CO2 является следствием лихорадки, сепсиса, длительных судорог, может сопровождать тепловой удар.
Распространенной причиной метаболического ацидоза является тяжелая диарея, при которой большое количество ионов бикарбонатов выводится с фекалиями. Эта форма метаболического ацидоза особенно опасна, поскольку способна приводить к летальному исходу, особенно у детей в раннем возрасте.
Канальцевый ацидоз возникает при хронической почечной недостаточности, недостаточной секреции альдостерона (болезни Аддисона), других наследственных и приобретенных заболеваниях, которые нарушают функцию почечных канальцев.
При значительном нарушении функции почек снижается выделение кислот с мочой и снижается образование ионов бикарбонатов, что тоже может привести к метаболическому ацидозу.
Усиленная продукция кетокислот является одной из особенностей неконтролируемого или плохо контролируемого инсулинозависимого сахарного диабета (диабетический кетоацидоз).
К каким врачам обращаться при ацидозе
Острые нарушения кислотно-щелочного равновесия являются жизнеугрожающими состояниями, поэтому пациенты госпитализируются в стационар под наблюдение врача-реаниматолога. В случае хронического ацидоза необходима коррекция основного заболевания (например, заболевания легких или почек), поэтому наблюдение осуществляет врач-терапевт или врач-пульмонолог , кардиолог , нефролог, невролог , гастроэнтеролог .
Диагностика и обследования при ацидозе
Диагноз устанавливается на основании оценки содержания электролитов и газов крови. Для исследования кислотно-щелочного состояния используются специальные автоматические анализаторы.
Измеряются такие показатели как:
- pH – концентрация ионов (активность) H+,
- рCO2 – парциальное давление CO2 (в мм рт.ст.),
- рO2 – парциальное давление O2 (в мм рт.ст.).
- HCO3 – концентрация бикарбоната (в ммоль/л),
- BE – избыток (или дефицит) оснований (в ммоль/л),
- BB – сумма оснований всех буферных систем крови (в ммоль/л),
- SBE – стандартный избыток оснований (в ммоль/л),
- SBC – стандартный бикарбонат (в ммоль/л).
Необходимо также выполнить определенные исследования крови и мочи:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Диабетический кетоацидоз – декомпенсированная форма сахарного диабета, протекающая с повышением уровня глюкозы и кетоновых тел в крови. Характеризуется жаждой, усиленным мочеиспусканием, сухостью кожи, ацетоновым запахом изо рта, болями в животе. Со стороны ЦНС отмечается появление головных болей, заторможенность, раздражительность, сонливость, вялость. Кетоацидоз диагностируется по данным биохимического исследования крови и мочи (глюкоза, электролиты, кетоновые тела, КОС). Основой лечения являются инсулинотерапия, регидратационные мероприятия и коррекция патологических изменений в электролитном обмене.
Общие сведения
Диабетический кетоацидоз (ДКА) – острый срыв механизмов регуляции обмена веществ у больных сахарным диабетом, сопровождающийся гипергликемией и кетонемией. Является одним из самых часто встречаемых в эндокринологии осложнений сахарного диабета (СД). Регистрируется примерно в 5-8 случаях на 1000 пациентов с СД 1 типа в год, напрямую связан с качеством оказания медицинской помощи больным сахарным диабетом. Смертность от кетоацидотической комы колеблется в пределах 0,5-5% и зависит от современности госпитализации пациента в стационар. В основном данное осложнение встречается у людей до 30 лет.

Причины диабетического кетоацидоза
Причиной развития острой декомпенсации выступает абсолютная (при сахарном диабете 1 типа) или выраженная относительная (при сахарном диабете 2 типа) инсулиновая недостаточность. Кетоацидоз может являться одним из вариантов манифестации СД 1 типа у пациентов, не знающих о своем диагнозе и не получающих терапию. Если больной уже получает лечение по поводу СД, причинами для развития кетоацидоза могут стать:
- Неадекватная терапия. Включает случаи неправильного подбора оптимальной дозировки инсулина, несвоевременного перевода пациента с таблетированных сахароснижающих препаратов на инъекции гормона, неисправность инсулиновой помпы или шприц-ручки.
- Несоблюдение рекомендаций врача. Диабетический кетоацидоз может возникать, если пациент неправильно корректирует дозировку инсулина в зависимости от уровня гликемии. Патология развивается при использовании просроченных препаратов, утративших свои лечебные свойства, самостоятельном снижении дозировки, самовольной замене инъекций таблетками или полном отказе от сахароснижающей терапии.
- Резкое возрастание потребности в инсулине. Обычно сопровождает такие состояния, как беременность, стресс (особенно у подростков), травмы, инфекционные и воспалительные заболевания, инфаркты и инсульты, сопутствующие патологии эндокринного происхождения (акромегалия, синдром Кушинга и др.), хирургические вмешательства. Причиной кетоацидоза может быть использование некоторых медикаментов, из-за которых возрастает уровень глюкозы в крови (например, глюкокортикостероидов).
В четверти случаев достоверно установить причину не представляется возможным. Развитие осложнения не удается связать ни с одним из провоцирующих факторов.
Патогенез
Из-за сгущения крови развивается тканевая гипоксия. Она провоцирует активацию гликолиза по анаэробному пути, из-за чего возрастает содержание лактата в крови. Из-за невозможности его утилизации формируется лактатацидоз. Контринсулярные гормоны запускают процесс липолиза. В печень поступает большое количество жирных кислот, выступающих в качестве альтернативного энергетического источника. Из них образуются кетоновые тела. При диссоциации кетоновых тел развивается ацидоз метаболического типа.
Классификация
По тяжести течения диабетический кетоацидоз разделяют на три степени. Критериями оценки служат лабораторные показатели и наличие или отсутствие сознания у пациента.
- Легкая степень. Глюкоза плазмы 13-15 ммоль/л, pH артериальной крови в пределах от 7,25 до 7,3. Сывороточный бикарбонат от 15 до 18 мэкв/л. Наличие кетоновых тел при анализе мочи и сыворотки крови +. Анионная разница выше 10. Нарушений сознания нет.
- Средняя степень. Глюкоза плазмы в пределах 16-19 ммоль/л. Диапазон кислотности артериальной крови от 7,0 до 7,24. Сывороточный бикарбонат - 10-15 мэкв/л. Кетоновые тела в моче, сыворотке крови ++. Нарушения сознания отсутствуют или отмечается сонливость. Анионная разница более 12.
- Тяжелая степень. Глюкоза плазмы выше 20 ммоль/л. Показатель кислотности артериальной крови менее 7,0. Сывороточный бикарбонат менее 10 мэкв/л. Кетоновые тела в моче и сыворотке крови +++. Анионная разница превышает 14. Есть нарушения сознания в виде сопора или комы.
Симптомы диабетического кетоацидоза
Для ДКА не характерно внезапное развитие. Симптомы патологии обычно формируются в течение нескольких суток, в исключительных случаях возможно их развитие в период до 24 часов. Кетоацидоз при диабете проходит стадии прекомы, начинающейся кетоацидотической комы и полной кетоацидотической комы.
Первыми жалобами пациента, свидетельствующими о состоянии прекомы, являются неутолимая жажда, частое мочеиспускание. Больного беспокоит сухость кожных покровов, их шелушение, неприятное чувство стянутости кожи. При пересыхании слизистых оболочек появляются жалобы на жжение и зуд в носу. Если кетоацидоз формируется в течение длительного времени, возможна сильная потеря веса. Слабость, усталость, потеря работоспособности и аппетита являются характерными жалобами для пациентов, находящихся в состоянии прекомы.
Начинающаяся кетоацидотическая кома сопровождается тошнотой и приступами рвоты, которые не приносят облегчения. Возможно появление болей в животе (псевдоперитонит). Головная боль, раздражительность, сонливость, заторможенность свидетельствуют о вовлечении в патологический процесс ЦНС. Осмотр пациента позволяет установить наличие ацетонового запаха из ротовой полости и специфического дыхательного ритма (дыхание Куссмауля). Отмечаются тахикардия и артериальная гипотензия. Полной кетоацидотической коме сопутствуют утрата сознания, снижение или полное отсутствие рефлексов, выраженная дегидратация.
Осложнения
Диабетический кетоацидоз может привести к развитию отека легких (в основном вследствие неправильно подобранной инфузионной терапии). Возможны артериальные тромбозы различной локализации в результате чрезмерной потери жидкости и повышения вязкости крови. В редких случаях развивается отек мозга (в основном встречается у детей, часто оканчивается летально). Из-за снижения объема циркулирующей крови формируются шоковые реакции (их развитию способствует ацидоз, сопровождающий инфаркт миокарда). При длительном нахождении в коме нельзя исключать присоединение вторичной инфекции, чаще всего в виде пневмонии.
Диагностика
Диагностика кетоацидоза при СД может представлять сложности. Пациенты с симптомами перитонита, тошнотой и рвотой часто попадают не в эндокринологические, а в хирургические отделения. Чтобы избежать непрофильной госпитализации пациента, проводятся следующие диагностические мероприятия:
- Консультация эндокринолога или диабетолога. На приеме специалист оценивает общее состояние пациента, если сознание сохранено, уточняет жалобы. Первичный осмотр дает информацию о дегидратации кожных покровов и видимых слизистых, снижении тургора мягких тканей, наличии абдоминального синдрома. При осмотре выявляется гипотония, признаки нарушения сознания (сонливость, заторможенность, жалобы на головные боли), запах ацетона, дыхание Куссмауля.
- Лабораторные исследования. При кетоацидозе концентрация глюкозы в кровяной плазме выше 13 ммоль/л. В моче пациента определяется наличие кетоновых тел и глюкозурия (диагностика проводится с использованием специальных тестовых полосок). При исследовании крови выявляется понижение кислотного показателя (менее 7,25), гипонатриемия (менее 135 ммоль/л) и гипокалиемия (менее 3,5 ммоль/л), гиперхолестеринемия (более 5,2 ммоль/л), повышение осмолярности плазмы (более 300 мосм/кг), повышение анионной разницы.
ЭКГ важна для исключения инфаркта миокарда, к которому могут приводить электролитные нарушения. Рентгенография грудной клетки необходима для исключения вторичного инфекционного поражения дыхательных путей. Дифференциальную диагностику диабетической кетоацидотической комы проводят с молочнокислой комой, гипогликемической комой, уремией. Дифдиагностика с гиперосмолярной комой редко имеет клиническое значение, так как принципы лечения пациентов сходны. Если быстрое установление причины потери сознания у больных с сахарным диабетом невозможно, рекомендуется введение глюкозы, чтобы купировать гипогликемию, которая встречается гораздо чаще. Быстрое улучшение или ухудшение состояния человека на фоне введения глюкозы позволяет установить причину потери сознания.
Лечение диабетического кетоацидоза
Лечение кетоацидотического состояния проводится только в условиях стационара, при развитии комы - в условиях палаты интенсивной терапии. Рекомендован постельный режим. Терапия состоит из следующих составляющих:
- Инсулинотерапия. Обязательна коррекция дозы гормона или подбор оптимальной дозировки при первично выявленном сахарном диабете. Лечение должно сопровождаться постоянным контролем уровня гликемии и кетонемии.
- Инфузионная терапия. Проводится по трем основным направлениям: регидратация, коррекция КОС и электролитных нарушений. Используют внутривенное введение хлорида натрия, препаратов калия, гидрокарбоната натрия. Рекомендуется раннее начало. Количество вводимого раствора рассчитывается с учетом возраста и общего состояния больного.
- Лечение сопутствующих патологий. Усугублять состояние пациента с ДКА могут сопутствующие инфаркт, инсульт, инфекционные заболевания. Для лечения инфекционных осложнений показана антибиотикотерапия, при подозрении на сосудистые катастрофы – тромболитическая терапия.
- Мониторинг жизненно-важных показателей. Осуществляется постоянная электрокардиография, пульсоксиметрия, оценка уровня глюкозы и кетоновых тел. Первоначально мониторинг проводят каждые 30-60 минут, а после улучшения состояния пациента каждые 2-4 часа в течение последующих суток.
Сегодня ведутся разработки, направленные на снижение вероятности развития ДКА у больных сахарным диабетом (разрабатываются препараты инсулина в таблетированных формах, совершенствуются способы доставки лекарства в организм, ведется поиск методов, которые позволили бы восстановить собственную продукцию гормона).
Прогноз и профилактика
При своевременной и эффективной терапии в условиях стационара кетоацидоз удается купировать, прогноз благоприятный. При задержке оказания медицинской помощи патология быстро переходит в кому. Летальность составляет 5%, а у пациентов в возрасте старше 60 лет - до 20%.
Основа профилактики кетоацидоза – это обучение пациентов, страдающих от сахарного диабета. Больные должны быть ознакомлены с симптоматикой осложнения, информированы о необходимости правильного использования инсулина и приборов для его введения, обучены основам контроля над уровнем глюкозы в крови. Человек должен быть максимально осведомлен о своем заболевании. Рекомендуется ведение здорового образа жизни и соблюдение диеты, подобранной эндокринологом. Если развивается симптоматика, присущая диабетическому кетоацидозу, необходимо обратиться к врачам, чтобы избежать негативных последствий.
Читайте также:

