Методы лабораторной диагностики гонореи и трихомониаза
Обновлено: 19.04.2024
ГКБ № 14 им. В.Г. Короленко, Москва
Лабораторная диагностика гонореи: проблемы и пути их решения
Журнал: Клиническая дерматология и венерология. 2014;12(4): 10‑17
Сюч Н.И. Лабораторная диагностика гонореи: проблемы и пути их решения. Клиническая дерматология и венерология. 2014;12(4):10‑17.
Siuch NI. Laboratory diagnosis of gonorrhea: problems and solutions. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(4):10‑17. (In Russ.).
ГКБ № 14 им. В.Г. Короленко, Москва
Гонорея - передаваемое половым путем инфекционное заболевание, вызванное гонококком (Neisseria gonorrhoeae). Род Neisseria представлен несколькими видами: N. canis, N. cinerea, N. denitrificans, N. elongate, N. flavescens, N. gonorrhoeae, N. lactamica, N. macacae, N. meningitides, N. mucosa, N. polysaccharea, N. sicca, N. subflava. Из перечисленных видов только два являются патогенными для человека - N. gonorrhoeae и N. meningitides. Другие представители рода относятся к группе условно-патогенных аэробных и факультативных анаэробных микроорганизмов, возбудителей гнойно-септических и оппортунистических заболеваний. Большинство нейссерий являются комменсалами, обитающими в ротоглотке и носоглотке. Neisseria spp. - нормальная микрофлора уретры, полости рта и ротоглотки, а также носа и кожи. В перечень лабораторных исследований при подозрении на гонококковую инфекцию включены микроскопия окрашенных препаратов и культуральное исследование. Непонимание возможностей метода световой микроскопии - причина конфликта между клиницистами и врачами лаборатории. При световой микроскопии препаратов из урогенитального тракта пациентов с подозрением на гонококковую инфекцию исследователь определяет морфологические характеристики возбудителя и его грам-принадлежность, что позволяет ему предположить наличие гонококковой инфекции, но не констатировать ее. Для видовой идентификации N. gonorrhoeae необходимо культуральное исследование.
ГКБ № 14 им. В.Г. Короленко, Москва
Гонорея - передаваемое половым путем инфекционное заболевание, вызванное гонококком (Neisseria gonorrhoeae). По данным ВОЗ [1, 2], ежегодно в мире регистрируют до 200 млн вновь заболевших гонореей. В России после некоторого снижения заболеваемости в 90-е годы ХХ столетия вновь отмечено увеличение количества больных до 102,2 на 100 тыс. населения [3]. Высокие темпы роста заболеваемости гонореей одновременно были отмечены в Эстонии, Болгарии, Чехии и ряде других стран. По данным литературы [4], в 2009 г. заболеваемость в странах, ведущих регистрацию гонореи, составила: в РФ - 48,1 на 100 тыс. населения, в США - 106 на 100 тыс. населения, в странах ЕС - 9,7 (от 27,6 в Великобритании до 1,0 в Греции) на 100 тыс. населения. В США в год официально регистрируют около 300–350 тыс. новых случаев заболевания[5].
Биоматериалом для лабораторного обследования на гонококковую инфекцию является отделяемое из уретры, влагалища, шейки матки, из прямой кишки, глаз, глотки, секрет предстательной железы, моча, кровь. Прием антибиотиков и местные процедуры прекращают за 10 дней до взятия материала на исследование. У женщин рекомендуется брать материал перед менструацией. Перед взятием материала необходимо воздержаться от мочеиспускания в течение 3-4 ч и половых отношений, а также туалета наружных половых органов и спринцевания. Исследуемый материал не должен содержать примесей крови [8] .
Оптимальным с точки зрения клинициста в лабораторной диагностике гонореи является использование простых отборочных тестов. Метод световой микроскопии наиболее удовлетворяет этим требованиям: клиницистов по причине оперативности получения результата, врачей клинической лабораторной диагностики благодаря простоте выполнения, а больных - из-за доступной стоимости. При этом не учитывается низкая чувствительность метода для биоматериала из цервикального канала (фарингиальные и ректальные пробы не используют для микроскопического исследования), а также в случаях ранней диагностики гонореи, бессимптомной инфекции и для некоторых вариантов гонококков.
Для диагностики гонококковой инфекции применяется несколько вариантов окраски препаратов для световой микроскопии: метиленовым синим (обзорный препарат позволяет выявить признаки воспаления и описать морфотипы бактерий) и по методу Грама, для определения грам-принадлежности диплококков. Дополнительно к классическим методам окраски при подозрении на гонококковую инфекцию согласно приказу МЗ СССР №936 от 12.07.85 используют окраску эозином с метиленовым синим (для выявления наряду с диплококками, морфологически сходными с гонококками, трихомонад и эозинофилов), а также бриллиантовым зеленым (для выявления трихомонад).

При световой микроскопии все виды рода Neisseria обладают одинаковыми морфологическими характеристиками: форма клеток - кокки, расположение клеток парами (кроме N. elongate, представленной в виде коротких цепочек, часто диплобацилл). Диплококки, морфологически сходные с гонококками, определяются в виде парных кокков, имеющих форму кофейных зерен, обращенных друг к другу вогнутыми сторонами, негативных при окраске по методу Грама. Диплококки располагаются внутриклеточно (внутри сегментоядерных лейкоцитов), в слизи, на эпителиальных клетках. Внутри лейкоцита - парами, группами, под разными углами друг к другу, а на эпителиальных клетках (внеклеточно) - в большом количестве рядами, перпендикулярно друг к другу внутри ряда (рис. 2). Рисунок 2. Грамотрицательные диплококки, морфологически сходные с гонококками, расположенные внеклеточно (ув. ×1000).
Нередко в представлении врачей клинической лабораторной диагностики существует уверенность в том, что морфологическими признаками гонококковой инфекции является исключительно внутриклеточное расположение грамотрицательных диплококков. Так ли это? По данным литературы [9], для возбудителя гонореи характерно внутриклеточное расположение возбудителей в сегментоядерных лейкоцитах на всех стадиях болезни. В период первых клинических проявлений при наличии скудного слизисто-гнойного отделяемого гонококки обнаруживаются преимущественно на поверхности эпителиальных клеток в виде кокков, реже - тетракокков. В разгар заболевания, при обильном гнойном отделяемом, внутриклеточные диплококки доминируют. По мере снижения остроты процесса число внутриклеточных гонококков уменьшается и увеличивается их количество на поверхности эпителиальных клеток. Частота внутри- и внеклеточно расположенных гонококков зависит от периода заболевания. Характерным для гонореи является незавершенная фагоцитарная реакция, при которой микроорганизмы находят благоприятные условия для внутриклеточной персистенции. Кроме полинуклеаров, в фагоцитозе принимают участие макрофаги, эпителиальные клетки, а также лимфоциты. Последние обладают миграционным циклом и способствуют генерализации инфекции.
Следовательно, при световой микроскопии препаратов урогенитального тракта пациентов с подозрением на гонококковую инфекцию исследователь определяет морфологические характеристики возбудителя и его грам-принадлежность, что позволяет предположить наличие гонококковой инфекции, но не констатировать ее. Только три признака - форма (диплококки в форме кофейного зерна), локализация (преимущественно внутри лейкоцитов и на эпителиальных клетках), грам-принадлежность - позволяют предположить наличие гонококковой инфекции [10].
По данным литературы [11], чувствительность метода микроскопии препаратов отделяемого из уретры мужчин при окраске по Граму колеблется от 50 до 75% при бессимптомной инфекции - до 95% при выраженных проявлениях; у женщин - от 20% для материала из уретры до 37-50% для материала из половых путей. Чувствительность первичной микроскопии повышается до 97,3%, а специфичность - до 99,6 % при использовании комбинации метиленового синего и генцианового фиолетового, но только в отношении материала, полученного от мужчин [12]. Для снижения вероятности ложных результатов рекомендуют проведение повторной микроскопии. Микроскопия не рекомендована для материала из ротоглотки. Также метод имеет низкую чувствительность при исследовании ректальных мазков, полученных от женщин без проявления инфекции.
По данным Федеральной системы внешней оценки качества, за период с 2007 по 2010 г. ложноположительные результаты при выявлении возбудителей гонореи в препаратах отделяемого слизистой оболочки урогенитального тракта методом микроскопии наблюдались в 5,7% случаев, ложноотрицательные - в 0,5%. Причинами ошибок на аналитическом этапе являются неудовлетворительное качество мазков (43,4%), связанное с ошибками при фиксации препаратов, неравномерностью их окраски, наличием толстых участков с непрокрашенными клетками, недо- или переобесцвечиванием, а также нарушение методологии, когда часть лабораторий окрашивает препараты только метиленовым синим, хотя данный вид окрашивания не позволяет провести дифференциацию микроорганизмов по тинкториальным свойствам [13].
Согласно лабораторным критериям диагноза гонореи, принятым Европейским союзом (2002 г.), помимо обнаружения грам-отрицательных внутриклеточных диплококков в мазках из уретры мужчин, для постановки диагноза гонореи необходимо выделить N. gonorrhoeae и выявить антиген или нуклеиновую кислоту N. gonorrhoeae в клинических образцах. Для этого применяют культуральное исследование, включающее выделение и идентификацию гонококков в чистых культурах на специальных средах с обязательным проведением цитохромоксидазного теста, изучением сахаролитических свойств возбудителя, определением бета-лактамазной активности и чувствительности к антибиотикам, а согласно клиническим рекомендациям 2012 г., еще и МБМ. При исследовании выросших культур в мазках, окрашенных по модифицированному способу Грама, в случае правильной окраски в центре скоплений из оранжево-красных микроорганизмов наблюдаются группы кокков или отдельные участки мазков, окрашенные в фиолетовый цвет. Необходимо учитывать морфологию, расположение и окраску гонококков. Они представляют собой, главным образом, не парные, а отдельные кокки, собранные в скопления с более плотным центром и как бы беспорядочно рассыпанные по периферии. Наряду с интенсивно окрашенными в оранжево-красный цвет кокками встречаются бледно окрашенные формы, а также особи неправильных округлых очертаний. Полиморфизм гонококков увеличивается по мере старения культуры. Гонококки не образуют в культуре цепочек и гроздей, что свойственно стрептококкам и стафилококкам.
В процессе роста гонококки вырабатывают фермент - цитохромную оксидазу. Колонии гонококка окрашиваются в розовый, а затем в красный цвет и черный цвет уже через несколько минут после воздействия диметилпарафенилендиамина. Окраска происходит даже в тех случаях, когда колонии гонококка находятся под колониями других микроорганизмов.
Гонококковые колонии всегда оксидазоположительные, но оксидазоположительными могут быть и другие бактерии, вырабатывающие в процессе своей жизнедеятельности цитохромную оксидазу. Поэтому такие колонии микроорганизмов обязательно нужно исследовать при окраске по модифицированному способу Грама.
Ошибками на аналитическом этапе при культуральном исследовании являются: сокращение алгоритма идентификации гонококков до определения оксидазной активности и окраски по Граму, а также ферментация глюкозы до кислоты. Несмотря на то что по ряду причин чувствительность однократного посева может не достигать 40%, в России однократный отрицательный ответ при микроскопии и посеве нередко служит основанием для выдачи окончательного отрицательного ответа.
При культуральной диагностике гонококковой инфекции затруднения возникают на этапе выделения штаммов, слабо ферментирующих глюкозу, а также сахарозоотрицательных штаммов N. subflava, N. meningitidis и глюкозоположительных штаммов N. cinerea. Поскольку непатогенные нейссерии, такие как N. cinerea, N. sicca, N. subflava, N. mucosa, напоминают рост N. gonorrhoeae, использование хромогенных сред не помогает в дифференциальной диагностике. Некоторые штаммы N. gonorrhoeae (они получили название ауксотипов), нуждаются в дополнительных веществах при культивировании на питательных средах. На сегодняшний день их известно около 30. Самым распространенным является ауксотип AHU, так как ему требуется аргинин, гипоксантин и урацил. Этот тип характеризуется высокой чувствительностью к пенициллину и часто бывает причиной бессимптомного инфицирования мужчин [6].
Рекомендуемые для диагностики гонореи молекулярно-биологические методы (КР-2012) также имеют ряд ограничений: полимеразную цепную реакцию (ПЦР) для детекции ДНК или рРНК нельзя использовать при исследовании материала из зева и прямой кишки, а также для постановки диагноза у детей и контроля лечения; ложноотрицательный результат дают штаммы с продукцией β-лактамаз. Описаны случаи ложноположительного результата при тестировании образцов, содержащих N. subflava [14].
Тест амплификации нуклеиновых кислот (АНК) превосходит по чувствительности ПЦР и характеризуется одинаково высокой чувствительностью (более 96%) как при наличии симптомов, так и при бессимптомном течении инфекции у мужчин и у женщин [15]. Метод АНК используют для поиска возбудителя, в том числе и в моче, преимущественно у мужчин. Кроме того, доказана его эффективность для одновременной детекции гонококков и хламидий. Для исключения ложноотрицательных результатов из-за присутствия в материале ингибиторов амплификации требуется постановка контролей. Положительный результат теста в экстрагенитальном материале при низком уровне заболеваемости гонореей на территории требует подтверждения другим методом.
Анализ результатов культурального исследования отделяемого урогенитального тракта и материала из зева у пациентов Городской клинической больницы №14 им. В.Г. Короленко за 7 лет показал, что из 18 образцов, в которых были выявлены нейссерии, патогенные штаммы N. gonorrhoeae идентифицированы в 10 случаях (локализация: уретра - 5, цервикальный канал - 2, влагалище - 2, зев - 1), N. menengitidis - в 2 случаях (локализация в уретре). Непатогенные виды нейссерий выявлены в 6 случаях: N. mucosa - 1 (уретра), N. perflava - 3 (уретра), N. flava - 1 (влагалище), N. elongate - 1 (уретра). Следовательно, метод световой микроскопии препаратов, окрашенных по Граму, не может быть использован в качестве единственного для диагностики гонореи, поскольку не дает видовой идентификации микроорганизма.
Данных анамнеза, клинической картины и положительных результатов микроскопии достаточно для установления диагноза гонореи только у мужчин с клиническими симптомами уретрита (Рекомендации Европейского союза, 2002). При исследовании биоматериала от женщин, детей, в случаях сексуального насилия, при исследовании материала из ротоглотки, конъюнктивы, прямой кишки необходимо проведение бактериологического исследования для идентификации N. gonorrhoeae.
Лабораторные критерии диагноза гонореи, принятые Европейским союзом (2002), включают обнаружение грамотрицательных внутриклеточных диплококков в мазках из уретры мужчин, выделение N. gonorrhoeae из клинического образца, выявление антигена или нуклеиновой кислоты N. gonorrhoeae. В случае обнаружения грамотрицательных диплококков препараты сохраняют в течение 3 мес.
Поскольку не существует тестов со 100% чувствительностью и специфичностью, для диагностики гонококковой инфекции необходимо проведение комплексного лабораторного обследования пациентов. Учитывая, что большинство лабораторий используют только бактериоскопию, качество диагностики гонореи находится на низком уровне.
Выводы
1. Для массового скрининга на гонорейную инфекцию на сегодняшний день оптимально использование комбинации лабораторных методов: микроскопии материала с окраской по Граму и культурального исследования при условии проведения внутрилабораторного контроля качества.
2. Световая микроскопия позволяет только предположить наличие Neisseria spp. в исследуемом образце, но не позволяет провести видовую идентификацию N. gonorrhoeae.
3. Выявление диплококков, морфологически сходных с гонококками при световой микроскопии, в сочетании с данными анамнеза и клинической картиной позволяет диагностировать гонорею при наличии клинических симптомов уретрита только у мужчин.
4. Видовая идентификация N. gonorrhoeae возможна только при бактериологическом и молекулярно-биологическом исследовании.
Лабораторная диагностика гонореи проводится при помощи бактериоскопического и бактериологического анализа, реже используется серологический и иммуноферментный метод.
Гонорея – инфекционное заболевание, возбудителем которого является гонококк. Впервые гонококки были описаны немецким дерматовенерологом Альбертом Нейссером. Отсюда возбудители гонореи получили название Neisseria gonorrhoeae.
Морфология
Гонококки являются диплококками бобовидной формы и внешне напоминают кофейные зерна. Гонококки - грамотрицательные бактерии, при окрашивании по методу Грама они приобретают красный цвет. Под воздействием внешней среды (химических препаратов, лекарств) гонококки могут менять размеры и форму, становиться грамположительными. Способность гонококков менять свойства часто осложняет диагностику гонореи.

Культуральные свойства
Гонококки хорошо размножаются в жидких питательных средах и на плотных средах с рH от 7,2 до7,4 единиц, содержащих нативный человеческий белок (асцитную жидкость, кровь, сыворотку крови). Культивирование гонококков происходит при температуре 37 градусов Цельсия в атмосфере, содержащей 3 – 5 % углекислого газа. При дальнейшем культивировании потребность в углекислом газе отпадает.
Устойчивость во внешней среде
Во внешней среде гонококки малоустойчивы. На них пагубно влияет повышение и понижение температуры, высыхание, прямые солнечные лучи. Бактерии погибают при самых малых концентрациях дезинфицирующих средств. Но во влажной среде, например, в гное, на грязном белье они могут сохранять свою жизнеспособность до 24 часов.
Эпидемиология
Гонорея – антропогенное заболевание, передаётся только от человека к человеку. Гонорея не переносится животными. Инфекция распространяется при половых контактах, очень редко бытовыми способами, например, через грязное белье. Заболеванию подвержены люди, часто меняющие половых партнёров (девиантные, асоциальные слои населения). Заражение начинается с момента полового контакта с носителем инфекции, инкубационный период длится от одного дня до одного месяца, обычно около недели. У 70 % женщин и 10 % мужчин заболевание проходит бессимптомно.
Диагностика гонореи
Своевременная диагностика венерического заболевания позволяет остановить распространение инфекции по организму и безотлагательно начать лечение. В России порядок проведения диагностики гонореи регламентирован приказом Министерства здравоохранения РФ от 20.08.2003 № 415 и заключается в обязательном осуществлении бактериоскопического исследования с последующим бактериологическим подтверждением, которые помогают быстро определить наличие инфекции.
Бактериоскопический анализ
Бактериоскопический анализ применяют с целью изучения морфологических свойств возбудителя. Из клинического материала (например, отделяемого поражённой слизистой оболочки уретры или цервикального канала) готовят мазок, который фиксируют на стекле и окрашивают анилиновыми красителями по методу Грама.
Отдел новых технологий ФБУН НИИ эпидемиологии и микробиологии имени Пастера для проведения бактериоскопического исследования выпускает наборы реагентов для окраски по Граму в трёх разных вариантах.
- В состав комплекта № 1 входит фуксин Циля, окрашивающий гонококки в розовый цвет.
- В комплекте № 2 фуксин Циля заменен на водный раствор нейтрального красного, в результате чего грамотрицательные бактерии приобретают ярко-оранжевый цвет и хорошо видны на контрасте с фиолетовой окраской грамположительных бактерий.
- Наибольшую контрастность получают при применении комплекта № 3, в котором используются в качестве красителей бриллиантовый зеленый и сафранин. Грамположительные микроорганизмы приобретают зеленый цвет, а грамотрицательные – красный.

Бактериоскопический метод имеет следующие недостатки:
- необходима высокая концентрация бактерий в исследуемом материале, не менее 10 9 КОЕ/мл, в противном случае гонококки могут быть не выявлены;
- при ошибках в технике окрашивания бактерии могут повести себя нетипичным образом и окраситься в другие цвета;
- гонококки полиморфны – они могут менять размеры и окраску под воздействием различных препаратов.
Бактериологический анализ
Для эффективной диагностики гонореи бактериоскопический анализ дополняют бактериологическим анализом, при котором исследуемый материал высевают на питательные среды для получения чистых культур возбудителя.
Отдел новых технологий ФБУН НИИ эпидемиологии и микробиологии имени Пастера выпускает набор реагентов для выделения гонококков культуральным методом - набор "СВГ". В состав набора входит основа питательной среды и лиофильно высушенная селективная и ростовая добавка. Добавка содержит необходимые для роста гонококков белки, свойственные организму человека, углеводы, аминокислоты, витамины и прочие соединения.
Селективный компонент в виде комплекса антибиотиков подавляет рост посторонней микрофлоры. Благодаря селективному компоненту на питательной среде, выпускаемой Отделом новых технологий, образуются только колонии гонококков, которые очень легко визуально обнаружить.
Бактериологическое исследование завершают проведением бактериоскопии мазков, приготовленных из выросших колоний. Также для контроля морфологии возбудителя проводят тесты для обнаружения цитохромоксидазы (оксидазный тест) и бета-лактомазы – ферментов, продуцируемых гоноккоками.
Отдел новых технологий ФБУН НИИ эпидемиологии и микробиологии имени Пастера выпускает два набора реагентов, которые обнаруживают цитохромоксидазу по методу Эрлиха и по методу Ковача. Из этих реагентов готовят рабочие растворы. Растворами обрабатывают выросшие колонии. При взаимодействии реактива Эрлиха и цитохромоксидазы колонии гонококков окрашиваются в синий цвет, при использовании реактива Ковача – в красный.
Также мы предлагаем наборы реагентов для экспресс-определения бета-лактамазы, продуцируемой гонококками. Обнаружение в исследуемом материале бета-лактамазы свидетельствует о резистентности выделенных гонококков к пенициллинам, к цефалоспоринам.
Преимущества препаратов для диагностики гонореи, выпускаемых Отделом новых технологий ФБУН НИИ эпидемиологии и микробиологии имени Пастера:
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
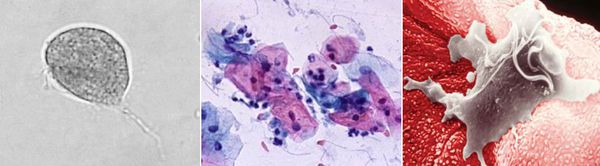
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
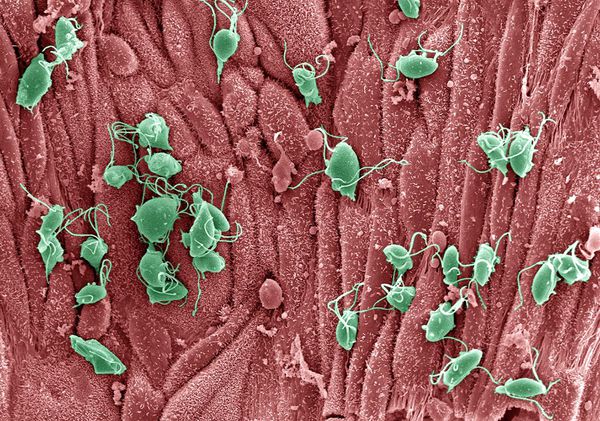
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
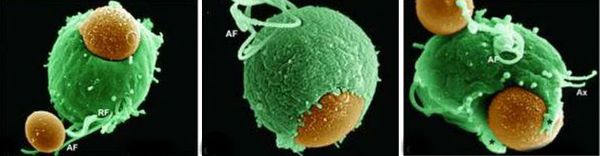
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
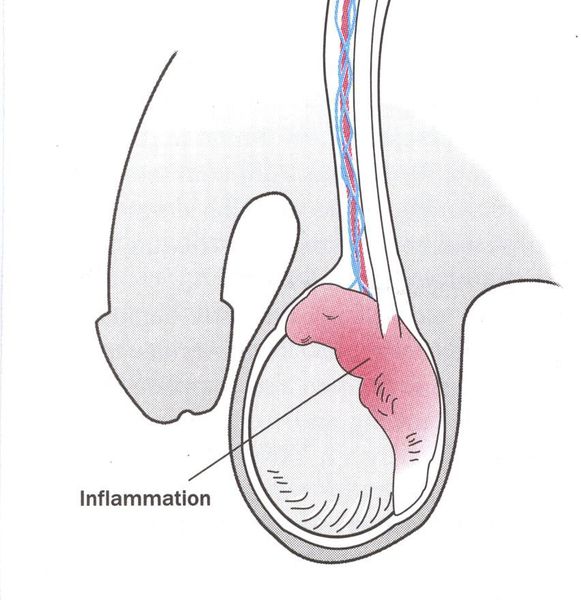
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
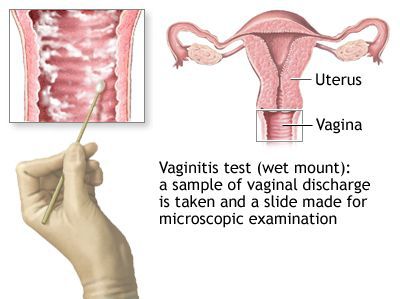
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Трихомониаз: причины появления, симптомы, диагностика и способы лечения.
Определение
Урогенитальный (мочеполовой) трихомониаз – инфекционное заболевание, вызываемое простейшим паразитом влагалищной трихомонадой (Trichomonas vaginalis). Во внешней среде возбудитель неустойчив, он погибает при температуре +40°С, под воздействием ультрафиолета, дезинфектантов, при высушивании, а также смещении вагинального рН. Заболевание передается половым путем и вызывает поражение урогенитального тракта человека.

Причины появления трихомониаза
У взрослых заражение трихомониазом происходит при незащищенном половом контакте с больным урогенитальным трихомониазом.
Заражение детей возможно интранатальным путем (во время родов). В исключительных случаях девочки младшего возраста могут заражаться при нарушении правил личной гигиены (например, через влажное полотенце, которым незадолго до этого пользовался больной трихомониазом).
Классификация трихомониаза
Классификация урогенитального трихомониаза основана на локализации воспалительного процесса.
1. Трихомониаз нижнего отдела урогенитального тракта у женщин:
- вульвит - воспаление малых половых губ и преддверия влагалища;
- вагинит, или кольпит – воспаление влагалища;
- цервицит – воспаление шейки матки;
- уретрит – воспаление мочеиспускательного канала (уретры);
- цистит – воспаление мочевого пузыря.
- вестибулит – воспаление вестибулярных желез в преддверии влагалища;
- парауретрит, или скинеит – воспаление парауретральных желез;
- сальпингит – воспаление фаллопиевых (маточных) труб.
- уретрит - воспаление мочеиспускательного канала (уретры);
- баланит и баланопостит – воспаление кожи головки полового члена и воспаление кожи головки полового члена в сочетании с воспалением крайней плоти соответственно;
- цистит - воспаление мочевого пузыря.
- эпидидимит – воспаление придатков яичка;
- простатит – воспаление предстательной железы;
- везикулит, или сперматоцистит – воспаление семенных пузырьков;
- парауретрит - воспаление парауретральных желез.
Жалобы пациентов с трихомониазом неспецифичны – аналогичные симптомы могут отмечаться и при других ИППП. Возможно острое и хроническое течение заболевания, часто, особенно у мужчин, болезнь протекает бессимптомно.
Трихомониаз нижних отделов мочеполового тракта.
20-40% больных не предъявляют никаких жалоб.
При наличии клинических проявлений женщин беспокоят выделения из половых путей серо-желтого цвета, нередко – пенистых, с неприятным запахом. Возможны зуд, жжение, болезненность во время половых контактов (диспареуния) и/или при мочеиспускании (дизурия), дискомфорт и/или боль в нижней части живота.
Мужчин могут беспокоить серо-желтые, жидкие выделения из уретры, зуд, жжение в области уретры, боль в промежности, отдающая в прямую кишку, возможны диспареуния и дизурия. Реже болезнь проявляется эрозивно-язвенными высыпаниями на коже головки полового члена. Иногда в сперме присутствует кровь.
Трихомониаз органов малого таза и других мочеполовых органов.
При вестибулите женщин беспокоят незначительные выделения из половых путей серо-желтого цвета, нередко – пенистые, с неприятным запахом, болезненность и отечность в области вульвы. При формировании абсцесса (гнойного воспаления с образованием полости) присоединяются симптомы общей интоксикации, появляются интенсивные боли пульсирующего характера.
При сальпингите женщины отмечают боль в нижней части живота, нередко схваткообразного характера, пенистые выделения из половых путей серо-желтого цвета, с неприятным запахом. При хроническом течении заболевания субъективные проявления менее выражены.
При эпидидимите мужчин беспокоят серо-желтые, жидкие выделения из мочеиспускательного канала, дизурия, диспареуния, болезненность в области придатка яичка и паховой области, боль в нижней части живота, в области мошонки, в промежности, отдающая в прямую кишку, поясницу и крестец.
При простатите пациенты жалуются на боль в промежности и в нижней части живота с иррадиацией в область прямой кишки, дизурию.
При везикулите отмечается боль в области крестца, промежности, заднего прохода, усиливающаяся при мочеиспускании и дефекации, учащенное мочеиспускание, ночные эрекции, возможна примесь крови в сперме.
Диагностика трихомониаза
Заподозрить воспалительное заболевание мочеполового тракта врач может на основании жалоб и данных осмотра пациента. Подтвердить диагноз и главное - установить возбудителя, чтобы назначить адекватное лечение, можно только по результатам лабораторной диагностики.
Поскольку трихомониаз может быть причиной бесплодия и осложнений беременности, исключение этого заболевания требуется половым партнерам при планировании беременности и при обследовании женщин во время беременности, а также в случае гибели плода и бесплодия в анамнезе.
Обследование показано перед предстоящими операциями на половых органах и органах малого таза, а также половым партнерам больных ИППП и лицам, перенесшим сексуальное насилие.
- Основными методами лабораторного подтверждения трихомониаза являются микроскопическое исследование мазка, микробиологический посев и ПЦР-тестирование.
- Trichomonas vaginalis обнаруживается в гинекологических и урологических мазках на микрофлору - микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму.
Читайте также:

