Международная классификация болезней отравление угарным газом
Обновлено: 15.04.2024
Гипоксическая энцефалопатия - поражение головного мозга, вызванное остановкой или неэффективностью системного кровообращения, гипоксия мозга может быть дыхательной (например, при дыхательной недостаточности), гемической (например, при отравлении угарным газом), циркуляторной (например, при остановке кровообращения) или тканевой (например, при отравлении цианидами). Именно повреждение головного мозга определяет исход остановки сердца. Нарушение функции сердца и ограничение притока к головному мозгу вызывает глобальную ишемию и общую дисфункцию мозга.
Протокол "Последствия других и неуточненных воздействий внешних причин"
Коды по МКБ-10: Т 98.1
Последствия гипоксического поражения ЦНС.
Классификация
Гипоксическая энцефалопатия:
1. Дыхательная гипоксия.
2. Гемическая гипоксия.
3. Циркуляторная гипоксия.
Исходы гипоксической энцефалопатии:
1. Хроническое вегетативное состояние или апаллический синдром (диффузное повреждение коры или подкоркового белого вещества при сохранности ствола).
2. Смерть мозга (тотальный некроз или инфаркт мозга, включая повреждение ствола мозга и первые шейные сегменты).
3. Отставленная постгипоксическая энцефалопатия (диффузная демиелинизация и тяжелые нейропсихологические и неврологические нарушения).
4. Паркинсонизм, хореоатетоз, дистония, миоклония.
5. Мозжечковая атаксия.
7. Постгипоксическая кинетическая (акционная) миоклония (синдром Ланса-Адамса).
8. Двигательные расстройства (парезы, параличи).
9. Корковые расстройства: слепота, афазия, апраксия, деменция, амнезия, агнозия.
Диагностика
Диагностические критерии
Жалобы и анамнез: головные боли, снижение памяти, интеллекта; слабость и ограничение движений в конечностях, гиперкинезы, приступы судорог, нарушение походки и другое. В анамнезе перенесенная гипоксическая энцефалопатия различного генеза.
Физикальное обследование: стойкие неврологические осложнения выявляются примерно у половины больных перенесших клиническую смерть. При продолжительной ишемии у больных развиваются различные неврологические осложнения. Корковые расстройства (слепота, амнезия, афазия, агнозия, апраксия, деменция, эпилептические припадки), атаксия, паркинсонизм, хореоатетоз, миоклонии, симптомы поражения продолговатого мозга и черепных нервов (диартрия, дисфагия, дисфония).
Лабораторные исследования:
- общий анализ крови;
- общий анализ мочи;
- глюкоза в крови.
Инструментальные исследования:
1. Электроэнцефалография (ЭЭГ) с компьютерной обработкой спектров биоритмов мозга и топографическим анализом. Патологические проявления на ЭЭГ при гипокскии ЦНС определяют как общемозговые изменения.
Общемозговые изменения на ЭЭГ характеризуются тремя признаками:
- отсутствие регулярной доминирующей активности и наличие вместо нее полиритмичной полифазной активности;
- нарушение нормальной организации ЭЭГ, выражающимся в асимметрии, носящей непостоянный и нерегулярный характер, нарушение синфазности волн симметричных отделах мозга, нарушение нормального топического распределения основных ритмов ЭЭГ и их амплитудных взаимоотношений;
- диффузными патологическими колебаниями.
Диффузные патологические колебания могут иметь самый разнообразный характер и амплитуды: θ-, δ- и α-волны, превышающие 100-120 мкВ по амплитуде, β-волны с амплитудой более 30-40 мкВ, полифазные высокоамплитудные колебания, комплексы пик-волна, острая-медленная волна и другие эпилептиформные колебания. Характерной особенностью этой патологической активности при общемозговых изменениях на ЭЭГ является отсутствие локальности в появлении этих колебаний, непостоянство их пространственного распределения, отсутствие существенной билатеральной синхронизации.
Важно отметить, что диагноз "общемозговые изменения" на ЭЭГ может быть поставлен только при наличии всех трех указанных выше признаков, важнейшим из которых является третий - диффузные патологические колебания. Наличие на ЭЭГ только дизритмии или дезорганизации при отсутствии патологических колебаний не позволяет расценивать ЭЭГ как патологическую.
2. Компьютерная томография головного мозга. На КТ головного мозга обследуемых больных имеют место: диффузные атрофические изменения, расширение боковых желудочков, сильвиевых щелей, мелкие кисты височно-теменных долей, точечные поражения в покрышке ножки мозга.
Показания для консультации специалистов:
Минимум обследования при направлении в стационар:
- общий анализ крови;
- общий анализ мочи;
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров).
3. Осмотр психолога.
4. Компьютерная томография.
5. Осмотр окулиста.
6. ЭМГ - электромиография.
Дополнительные диагностические мероприятия:
1. Магниторезонансная томография головного мозга.
4. УЗИ органов брюшной полости.
Дифференциальный диагноз
Признак
Неврологический статус
Этиология
Токсическое действие
В зависимости от продолжительности и тяжести ишемии дисфункция мозга может быть обратимой или стойкой.
Остановка или неэффективность системного кровообращения.
Гипоксия в результате ограничения притока крови к головному мозгу вызывает глобальную ишемию и общую дисфункцию мозга.
Головная боль, головокружение, шум в ушах, сердцебиение, общая слабость, тошнота, сонливость, оглушенность переходит в сопорозное и коматозное состояние. Главная особенность - гипоксия без цианоза.
Отравление окисью углерода (угарный газ), явления отравления могут наступить при содержании в воздухе 0,15-0,2 % окиси углерода.
Избирательное сродство окиси углерода к гемоглобину, с которым она образует прочное соединение - карбоксигемоглобин, неспособный осуществлять окислительные реакции.
В начале гипогликемии гипергидроз, зрачки расширяются, сухожильные рефлексы повышаются, возможен симптом Бабинского, спутанность сознания до развития комы. Основные клинические проявления - деменция и атаксия.
Избыточное введение инсулина или другого гипогликемического препарата, который принимает больной.
Гипогликемия при отсутствии своевременной и эффективной помощи может привести к необратимым изменениям мозга, которые напоминают изменения при тяжелой аноксии.
Лечение
Тактика лечения: восстановление мозговых функций, после перенесенной гипоксии активно происходит в первые 3-6 месяцев, затем дефект стабилизируется. Лечение исходов гипоксической энцефалопатии - симптоматическое. В связи с этим важны ранние комплексные реабилитационные мероприятия, включающие нейропсихологический тренинг, ЛФК, санаторно-курортное лечение.
Цели лечения:
1. Восстановление утраченных мозговых функций.
2. Обеспечить больному социальную адаптацию.
3. Определить вариант терапии и обеспечить ее подбор в зависимости от неврологического дефекта.
4. Осуществить коррекцию двигательных, когнитивных, речевых нарушений.
Немедикаментозное лечение:
1. Психотерапия, нейропсихологический тренинг.
2. Соблюдение режима дня: избегать стрессовых ситуаций, умственные перегрузки, длительные занятия на персональном компьютере.
3. Массаж воротниковой зоны.
4. ЛФК - групповые и индивидуальные занятия.
5. Физиолечение - электросон, дарсонвализация волосистой части головы, кислородный коктейль.
6. Фитотерапия - экстракт валерианы, пустырника, пассифлоры, хмеля, мелиссы, мяты.
Медикаментозное лечение
В первые часы после остановки кровообращения:
1. Борьба с отеком мозга (осмотические диуретики, кортикостероиды, ИВЛ в режиме гипервентиляции).
2. Предупреждение повторных эпилептических припадков (карбамазепин, вальпроевая кислота, фенитоин и другие антиэпилептические средства).
3. Поддержание водно-электролитного, кислотно-щелочного баланса, нормогликемии.
4. Предупреждение и лечение осложнений (мочевой инфекции, аспирационной пневмонии и т.д.).
5. Целесообразно применение препаратов, снижающих энергетические потребности мозга: диазепам 0,5% раствор, тиопентал.
6. Кортикостероиды, обладающие мембраностабилизирующим действием - метилпреднизолон.
7. Антиоксиданты: витамин Е, 30% раствор, капсулы.
8. Антигипоксанты: актовегин.
9. Низкомолекулярные декстраны: реополиглюкин.
10. Препараты, активирующие метаболические процессы в мозге: ноотропные средства (пирацетам, пиритинол, глиатилин, церебролизин, гинкго-билоба и другие).
Лечение исходов гипоксической энцефалопатии - синдромальное.
С целью улучшения обменных процессов в головном мозгу широко используются стимуляторы нейрометаболизма. Ноотропы - это вещества, оказывающие специфическое влияние на высшие интегративные функции мозга, улучшающие память, облегчающие процесс обучения, стимулирующие интеллектуальную деятельность, повышающие устойчивость мозга к повреждающим факторам, улучшающие кортикально-субкортикальные связи.
Ноотропные препараты способны улучшать когнитивные (познавтельные) функции, согласно современным представлениям к ноотропным препаратам относятся:
- пирацетам (ноотропил, луцетам, фезам);
- производные пиридоксина: пиритинол (энцефабол, пиридитол);
- препараты нейроаминокислот: производные гамма-аминомасляной кислоты (фенибут), гопантеновой кислоты (пантогам), глицин, глутаминовая кислота;
- препараты гинкго-билоба (танакан);
- холиномиметик центрального действия: холин альфосцерат (глиатилин), 1-3 г/сут. в/в капельно или внутримышечно в течение 10-30 сут., в дальнейшем внутрь по 400 мг 3 раза в день, в течение 60-90 дней;
- антигипоксанты - актовегин обладает выраженным антигипоксическим действием;
- антиоксиданты - аскорбиновая кислота, витамин Е, мексидол;
При эпилепсии назначают антиэпилептические препараты:
1. Клоназепам 0,01-0,03 мг/кг/сут. с повышением дозы до 0,1-0,2 мг/кг/сут. в 2-3 приема.
2. Карбамазепин 10-15 мг/кг/сут.
3. Ламотриджин с 0,5 мг/кг до 1-1,5 мг/кг, медленное титрование в течение месяца.
4. Топамакс, капсулы 15 мг и 25 мг.
При спастических парезах показано назначение миорелаксантов:
1. Баклофен 30-60 мг/сут.
2. Толпиризон гидрохлорид (мидокалм), детям в возрасте от 3 мес. до 6 лет в суточной дозе из расчета 5-10 мг/кг в 2-3 приема; в возрасте 7-14 лет - в суточной дозе 2-4 мг/кг.
3. Тизанидин гидрохлорид, (сирдалуд), миорелаксант центрального действия.
Для лечения депрессивного состояния в последние годы широко используют антидепрессанты - селективные ингибиторы обратного захвата серотонина, которые лучше переносятся больными и не требуют длительного титрования дозы. Эффективность антидепрессантов повышается при их комбинации с нейролептиками.
- флуоксетин 20 мг 3-6 месяцев;
- флувокасамин (феварин) 50 мг/сут.
Общеукрепляющая терапия: витамины группы В, фолиевая кислота, препараты магния.
Седативная терапия: персен, ноофен, грандаксин, ново-пассит.
Профилактические мероприятия:
- соблюдение режима дня - достаточный сон, отдых;
- соблюдение режима дня - избегать умственной, эмоциональной и физической перегрузки, длительных занятий на персональном компьютере, просмотр телевизионных программ.
Дальнейшее ведение:
- диспансерный учет у невропатолога по месту жительства;
- социальная адаптация ребенка;
- регулярные занятия ЛФК.
Основные медикаменты:
1. Актовегин, ампулы 2 мл по 80 мг
2. Винпоцетин, таблетки 5 мг
3. Глицин, таблетки 0,1
4. Гопантеновая кислота (пантокальцин), таблетки 0,25
5. Магния лактат+пиридоксина гидрохлорид - магне В6
6. Ново-пассит, таблетки покрытые оболочкой, раствор для внутреннего применения
Категории МКБ: Отравление анестезирующими средствами и терапевтическими газами (T41), Отравление антибиотиками системного действия (T36), Отравление гормонами, их синтетическими заменителями и антагонистами, не классифицированное в других рубриках (T38), Отравление диуретиками и другими неуточненными лекарственными средствами, медикаментами и биологическими веществами (T50), Отравление другими противоинфекционными и противопаразитарными средствами системного действия (T37), Отравление наркотиками и психодислептиками [галлюциногенами] (T40), Отравление неопиоидными анальгезирующими, жаропонижающими и противоревматическими средствами (T39), Отравление препаратами местного действия, влияющими преимущественно на кожу и слизистые оболочки, и средствами, используемыми в офтальмологической, отоларингологической и стоматологической практике (T49), Отравление препаратами, действующими преимущественно на вегетативную нервную систему (T44), Отравление препаратами, действующими преимущественно на гладкую и скелетную мускулатуру и органы дыхания (T48), Отравление препаратами, действующими преимущественно на органы пищеварения (T47), Отравление препаратами, действующими преимущественно на сердечно-сосудистую систему (T46), Отравление препаратами, преимущественно системного действия и гематологическими агентами, не классифицированное в других рубриках (T45), Отравление противосудорожными, седативными, снотворными и противопаркинсоническими средствами (T42), Отравление психотропными средствами, не классифицированное в других рубриках (T43)
Общая информация
Краткое описание
Токсическое действие лекарственных средств – патологическое состояние, обусловленное токсическим действием лекарственных средств на органы, системы и организм в целом, в результате однократного приёма потенциально токсических доз [1].
Название протокола: Отравление лекарственными средствами, медикаментами и биологическими веществами (взрослые и дети).
Код протокола:
Код по МКБ10:
T36 Отравление антибиотиками системного действия.
T37 Отравление другими противоинфекционными и противопаразитарными средствами системного действия.
T38 Отравление гормонами, их синтетическими заменителями и антагонистами, не классифицированное в других рубриках.
T39 Отравление неопиоидными анальгезирующими, жаропонижающими и противоревматическими средствами.
T40 Отравление наркотиками и психодислептиками (галлюциногенами).
T41 Отравление анестезирующими средствами и терапевтическими газами
T42 Отравление противосудорожными, седативными, снотворными и противопаркинсоническими средствами
T43 Отравление психотропными средствами, не классифицированное в других рубриках
T44 Отравление препаратами, действующими преимущественно на вегетативную нервную систему
T45 Отравление препаратами, преимущественно системного действия и гематологическими агентами, не классифицированное в других рубриках
T46 Отравление препаратами, действующими преимущественно на сердечно-сосудистую систему
T47 Отравление препаратами, действующими преимущественно на органы пищеварения
T48 Отравление препаратами, действующими преимущественно на гладкую и скелетную мускулатуру и органы дыхания
T49 Отравление препаратами местного действия, влияющими преимущественно на кожу и слизистые оболочки, и средствами, используемыми в офтальмологической, отоларингологической и стоматологической практике
T50 Отравление диуретиками и другими неуточненными лекарственными средствами, медикаментами и биологическими веществами.
Сокращения используемые в протоколе:
АД – артериальное давление
АЛТ – аланинтрансфераза
АСТ – аспартаттрансфераза
АЧТВ – активированное частичное тромбопластиновое время
БП – брюшная полость
ЗЧМТ – закрытая черепно-мозговая травма
ИВЛ – искусственная вентиляция легких
КТ – компьютерная томография
МАО – моноаминоксидаза
МРТ – магниторезонансная томография
ОПН – острая почечная недостаточность
ПМСП – первичная медико-санитарная помощь
ПТИ – протромбиновый индекс
СОП стандарты операционных процедур
УД – уровень доказательность
УЗИ – ультразвуковое исследование
ФГДС – фиброгастродуоденоскопия
ФОС – фосфорорганические соединения.
ЦНС – центральная нервная система
ЭКГ – электрокардиография
PS – пульс
Дата разработки: 2015 год.
Категория пациентов: взрослые и дети.
Пользователи протокола: врачи общей практики, врачи скорой помощи, фельдшеры, терапевты, педиатры, токсикологи, реаниматологи.
Оценка на степень доказательности приводимых рекомендаций
Шкала уровня доказательности
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). |
Классификация
Клиническая классификация:
по течению:
· острое
· хроническое
по тяжести состояния:
· лёгкой степени
· средней степени
· тяжёлой степени
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи (смотрите алгоритм приложение 2):
· cбор анамнестических данных, жалоб, оценка объективных данных (обязательный опросник при отравлении пациента/родственника/свидетелей смотрите приложение 1);
· экспресс определение уровня гликемии (при угнетении сознания);
· пульоксиметрия.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· токсикологический анализ биосред – при наличии методик определения;
· общий анализ крови (4 параметра);
· общий анализ мочи;
· биохимический анализ крови (определение мочевины, креатинин, определение общего белка. АЛТ, АСТ, глюкозы, билирубина, амилазы);
· коагулограмма (АЧТВ, фибриноген, ПТИ, МНО);
· исследование кислотно-щелочного состояния (метаболические нарушения);
· ЭКГ.
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· УЗИ органов БП, почек и малого таза – при отравлении парацетамолом;
· ФГДС – при отравлении салицилатами;
· Эхо КГ (для проведения дифференциальной диагностики с сердечными патологиями);
· рентгенография органов грудной клетки (для исключения токсических пневмоний);
· КТ/МРТ головного мозга, лёгких, органов брюшной полости, почек;
· ЭЭГ – при стойких нарушений функций ЦНС.
Диагностические критерии постановки диагноза:
Клинические критерии:
· оценка общего состояния, жизненно важных функций (сознания, дыхания, кровообращения);
· осмотр кожных покровов (цвет, тургор, их влажность, наличие отеков, наличие следов травм, инъекций, осмотр волосистой части головы на наличия следов травмы.).
Жалобы и анамнез
Жалобы:
· тошнота, рвота;
· головная боль;
· головокружение.
Анамнез: Ухудшение состояние связано с приемом (с воздействием) токсического агента. Анамнез может быть неполным, искаженным или отсутствовать (при угнетении сознании и отсутствии свидетелей отравления).
Физикальное обследование:
· галлюцинации, бред, делирий: атропин, опиаты, транквилизаторы, салицилаты, наперстянка, никотин, кофеин, камфара, соланин, сантонин, фенолы, лизергиновая кислота, эфедрин, эфедрин, антидепрессанты, антихолинэстеразные препараты
· артериальная гипотензия: резерпин, ингибиторы МАО, хлорированные углеводороды, барбитураты, ганглиоблокаторы, диуретики, эуфиллин, опиаты, нитраты, спазмолитики, клофелин, чемеричная вода, антагонисты кальция, бета-блокаторы.
· артериальная гипертензия: адреномиметики, камфара, холиноблокаторы, никотин, психостимуляторы, таллий, свинец, витамин D, глюкокортикоиды.
· тахикардия: атропин, адреномиметики, спирты, кофеин, хлористый барий, цианиды, никотин.
· брадикардия: сердечные гликозиды, антагонисты кальция, резерпин, бета-блокеры, опиаты, барбитураты, хинин, физостигмин.
· судороги: стрихнин, кофеин, аналептики, антидепрессанты, салицилаты, хинин, фенолы, бензол, скипидар, никотин, спирты, галидор, галоперидол, антихолинэстеразные препараты, противосудорожные препараты
· мидриаз: атропиноподобные в-ва, адреномиметики, антигистаминные, фенамин, антидепрессанты, кокаин, ноксирон, хинин, спирты, папаверин, антихолинэстеразные препараты
· миоз: опиаты, холиномиметики, адреноблокаторы, физостигмин, пилокарпин, прозерин, резерпин, барбитураты, никотин.
· параличи и полиневриты: курареподобные вещества, акрихин, свинец, сульфаниламиды, полимиксин;
· нарушение диуреза - чаще олигурия;
Рвота:
Характер рвотных масс:
· с примесью крови (салицилаты, борная кислота, антикоагулянты, иммунодепрессанты, цитостатики).
· в легких возможны хрипы при токсическом отеке легких.
При пальпации и перкуссии:
· возможно увеличение размеров печени.
Лабораторные исследования:
· наличие токсического агента в крови, или его отсутствие в соматогенной фазе отравления;
· увеличение трансаминаз (АЛТ, АСТ), азотистых шлаков (мочевина, креатинин);
· увеличение гематокрита (при гиповолемии);
· изменение в коагулограмме;
· ацидоз или алкалоз.
Инструметальные исследования:
ЭКГ
Значимые признаки:
· синусовая брадикардия (бета-блокаторы, верапамил, фосфорорганические вещества, сердечные гликозиды, опиоиды, клофелин, седативные и снотворные);
· атриовентрикулярнаяя блокада (бета - блокаторы, антагонисты кальция, сердечные гликозиды, трициклические антидепрессанты, литий);
· синусовая тахикардия (теофиллин, кофеин, кокаин, амфетамин, холинолитики (атропиноподобные), фенилциклидин, бета-адреномиметики железо, антигистаминные, фенотиазины, трициклические антидепрессанты;
· расширение комплекса QRS (трициклические антидепрессанты, хинидин и хинидиноподобные, фенотиазины, гиперкалиемия).
Пульсоксиметрия
Значимые показатели:
· тахикардия;
· брадикардия.
Показания для консультаций узких специалистов:
При отравлениях с развитием осложнений и обострении сопутствующей патологии.
Дифференциальный диагноз
Дифференциальный диагноз:
Необходимо проводить при нарушенном сознании и отсутствии чёткого токсикологического анамнеза.
| патогномоничные признаки | ЗЧМТ | ОНМК | отравления лекарственными средствами психотропного действия |
| положительная динамика на проводимую дезинтоксикационную терапию | – | – | + |
| наличие в анамнезе обстоятельств получения ЧМТ | + | - | – |
| наличие объективных признаков ЧМТ | + | - | – |
| подтверждение острой неврологической патологии инструментальными методами исследования | + | + | – |
| наличие очаговой неврологической симптоматики | + | + | – |
Лечение
Цели лечения:
· устранение токсического действия, путём выведения продуктов метаболизма из организма;
· восстановление нарушенных функций пораженных органов и систем.
Тактика лечения
· удаление невсосавшегося яда;
· удаление всосавшегося яда, токсичных продуктов метаболизма алкоголя;
· лечение осложнений (коррекция водно-электролитных, метаболических нарушений, лечение токсической гепатопатии, нефропатии, энцефалопатии, кардиопатии);
Немедикаментозное лечение:
· промывание желудка 5-10 литрами вод до чистых вод, или индукция рвоты (при пероральном отравлении). При нарушенном сознании - промывание желудка через зонд, после предварительной интубации трахеи;
· ингаляция кислорода;
· удаление яда с поверхности кожи (при перкутантном отравлении);
· режим I,II,III;
· диета №1-15.
Медикаментозное лечение
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
· смотрите алгоритм догоспитальной помощи (приложение 2) и СОП скорой медицинской помощи.
Медикаментозное лечение, оказываемое на стационарном уровне:
Сорбирующие вещества:
· активированный уголь 1 г/кг per os однократно для адсорбции экзотоксинов (УД-С).
Коррекция кислотно-щелочного равновесия, основанная на принципах инфузионной терапии.
Коррекция водно-электролитного баланса, основанная на принципах инфузионной терапии.
Форсированный диурез.
Симптоматическая терапия.
Антидотная терапия.
| Антидот | Токсикант | Дозы и способ введения |
| Галантамин (УД –С) | Химические вещества с холинолитическим механизмом действия (атропин, эфедрин, амитриптилин, дифенгидрамин) | доза 10-30 мг в/в |
| Тиосульфат натрия (УД –А) | Цианиды, анилин, нитробензол, йод, ртуть, мышьяк и др. | по 30-50 мл 30%р-ра в/в |
| Налоксон (УД –А) | Опиаты (морфин,героин, тримеперидин и др) | начальная доза 0,8мг в/в (детям 0,01мг/кг) после устранения явлений острой дыхательной недостаточности |
| Пиридоксин (УД –В) | Гидразиновые производные (изониазид и др.) | 5% начальная доза 6-10 мл (детям до 50мг/кг в сутки) в/в медленно. Взрослым при повторных введениях до устранения судорожного синдрома дозу можно повышать до 350 мг/кг. |
| Ацетилцистеин (УД –А) | Парацетамол, хлорированные углеводороды, бромистый метил, паракват, нитрилы идр. | 20% 150 мг/кг в/в на 5% р-ре декстрозы; для пациентов массой тела менее 20 кг: 1-ая доза: 150 мг/кг в 3 мл/кг раствора через 60 минут. 2-ая доза: 50 мг/кг в 7 мл/кг раствора через 4 часа. 3-я доза: 100 мг/кг в 14 мл/кг раствора через 16 часов. внутрь по 140 мг/кг с водой или соком. |
При развитии осложнений лечения проводится соответственно клиническим протоколам развившихся осложнений и стандартами проведения реанимационных мероприятий.
Другие виды лечения:
Другие виды, оказываемые на стационарном уровне:
Гемодиализ:
Показания:
· при развитии ОПН;
· при отравлении водорастворимыми препаратами.
Противопоказания:
· кровоизлияние в мозг;
· желудочно-кишечное кровотечение;
· выраженная сердечно-сосудистая недостаточность.
Плазмоферез
Показания:
· при развитии печёночной недостаточности.
Противопоказания:
· кровоизлияние в мозг;
· желудочно-кишечное кровотечение;
· выраженная сердечно-сосудистая недостаточность.
ГБО:
Показания:
· при развитии гипоксии мозга.
Противопоказания:
· острая вирусная инфекция;
· повышенная температура тела;
· инфекция верхних дыхательных путей;
· заболевания уха и патология барабанной перепонки;
· заболевания крови;
· неврит зрительного нерва;
· новообразования;
· тяжелая гипертоническая болезнь;
· психиатрические заболевания (в т.ч. эпилепсия);
· индивидуальная повышенная чувствительность
Хирургическое вмешательство: нет
Дальнейшее ведение:
· после перенесенного тяжелой степени отравления, с развитием стойких дисфункции органов и систем больной должен быть взят на диспансерный учет профильным специалистом на уровне ПМСП.
· при развитии в стационаре у больного стойких тяжелых нарушений со стороны органов и систем (острые хирургические патологии, вегетативные состояния, острая полиорганная недостаточность и др), требующих постоянного наблюдения профильного специалиста, после проведения консилиума, переводиться в профильное отделение.
Индикаторы эффективности лечения
· нормализация или тенденция к приближению к нормальным показателям имевшихся патологических изменений лабораторных показателей;
· улучшения общего состояния, выздоровление пациента.
Препараты (действующие вещества), применяющиеся при лечении
| Активированный уголь (Activated carbon) |
| Ацетилцистеин (Acetylcysteine) |
| Галантамин (Galantamine) |
| Налоксон (Naloxone) |
| Натрия тиосульфат (Sodium thiosulfate) |
| Пиридоксин (Pyridoxine) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Показания для экстренной госпитализации:
· отравления средней и тяжелой степени тяжести;
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: нет
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Обязательные вопросы при опросе пациента, родственников и свидетелей отравления:
· о каком яде идет речь? (таблетки, капсулы, растворы, суспензии и т.п)
· сколько яда принято? (кол-во таблеток, объем выпитой жидкости, сколько глотков сделал)
· когда произошло отравление? (выяснить время экспозиции)
· обстоятельства приведшие к отравлению (суицид, случайное, криминальное, бытовое, промыщленное отравление)
· какие лечебные меры уже приняты, чем и как промывали желудок?
· анамнез жизни: имеются ли беременность, психические заболевания, сопутствующие заболевания
Необходимо всегда (если это возможно) брать с собой упаковку вещества, вызвавшего отравление.
Отравление угарным газом – это патологическое состояние, возникающее при вдыхании насыщенного окисью углерода воздуха или дыма. В клинической картине преобладают нарушения деятельности центральной нервной системы, дыхательная и сердечно-сосудистая недостаточность. Характерным признаком отравления является яркая гиперемия кожных покровов. Диагноз устанавливается на основании данных анамнеза, клинических проявлений, определения уровня карбоксигемоглобина крови. В качестве неотложной помощи осуществляется оксигенотерапия и дезинтоксикационные мероприятия. Далее проводится симптоматическое консервативное лечение.
МКБ-10
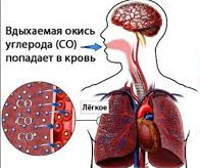
Общие сведения
Отравление окисью углерода, или угарным газом, развивается при превышении его предельно допустимой концентрации (0,08 мг/литр) во вдыхаемом воздухе. Тяжесть интоксикации напрямую зависит от содержания данного химического соединения в окружающей атмосфере и времени экспозиции. Вдыхание насыщенного угарным газом (3-5 мг/л) воздуха в течение получаса провоцирует тяжёлое отравление. Поступление в органы дыхания смеси газов, содержащих 14 мг/л окиси углерода, в течение 1-3 минут приводит к смерти. Отравление угарным газом входит в четвёрку наиболее часто встречающихся отравлений, уступая интоксикации алкоголем, наркотиками и лекарственными препаратами. Возникает в быту и на производстве.

Причины
Любой процесс неполного сгорания органических веществ сопровождается выделением окиси углерода. Чаще всего отравление продуктами горения, в том числе угарным газом, возникает при пожаре. Кроме того, из-за отсутствия органолептических свойств у данного газа, его утечка становится незаметной для человека. Наиболее подвержены вредному воздействию беременные женщины, дети и люди с заболеваниями сердечно-сосудистой системы. Превышению предельно допустимого содержания угарного газа в помещении способствуют следующие факторы:
- Бытовые. В быту интоксикация угарным газом происходит из-за неправильного пользования печью, газовым оборудованием, тления электропроводки. Другой частой причиной служит пребывание в закрытом гараже рядом с автомобилем с работающим двигателем. Нередко признаки отравления наблюдаются у курильщиков кальяна.
- Производственные. Токсин в избыточном количестве попадает в воздух при проведении взрывных работ в шахтах, обслуживании доменных и мартеновских печей, синтезе некоторых химических веществ. Отравление обычно происходит при несоблюдении санитарно-гигиенических требований и нарушении правил эксплуатации оборудования.
Патогенез
При вдыхании угарный газ попадает в респираторную систему, где происходит его диффузия в кровь. Газ обладает высоким сродством к гемоглобину, миоглобину и железосодержащим ферментам человеческого организма. Он легко вступает в реакцию с гемоглобином, образуя неспособный транспортировать кислород в ткани карбоксигемоглобин. Развивается гипоксия. Замедление диссоциации соединения кислорода с гемоглобином в присутствии карбоксигемоглобина усугубляет кислородное голодание всех органов и тканей. Одновременно нарушаются биохимические процессы, происходящие с участием железосодержащих ферментов. Накапливаются недоокисленные продукты метаболизма, которые оказывают дополнительное токсическое действие на центральную нервную систему и другие органы.
При патологоанатомическом исследовании обращает на себя внимание ярко-красная окраска кожи, слизистых оболочек, внутренних органов. Наблюдаются признаки отёка головного мозга, лёгких. Выявляется застойное полнокровие внутренних органов. В сердце, лёгких, головном мозге обнаруживаются точечные кровоизлияния, участки дегенерации и некроза.
Классификация
Заболевание может протекать остро и хронически. Его течение зависит от концентрации в воздухе угарного газа и времени его воздействия. При существенном превышении допустимых норм в течение непродолжительного периода времени наступает острое отравление. Длительное регулярное вдыхание воздуха с незначительно повышенным содержанием окиси углерода провоцирует развитие хронического процесса. В зависимости от тяжести клинических проявлений различают 3 степени отравления:
- Лёгкая степень. Характеризуется преходящей патологической симптоматикой, исчезающей после прекращения вредного воздействия. Отдельные проявления могут сохраняться в течение суток. Концентрация патологической формы гемоглобина не превышает 30%.
- Средняя степень. Развивается при 30-40% карбоксигемоглобина в крови. Признаки отравления резко выражены. После оказания медицинской помощи симптомы купируются. Остаточные явления беспокоят пострадавшего в течение нескольких дней.
- Тяжёлая степень. Уровень карбоксигемоглобина составляет 40-50%. Наблюдаются тяжёлые поражения органов и систем, нередко ведущие к летальному исходу. Часто развиваются осложнения. Симптомы заболевания сохраняются несколько недель.
Кроме классической формы интоксикации угарным газом иногда встречаются атипичные варианты отравления, маскирующиеся под другие патологические состояния. По клинической симптоматике специалисты в области токсикологии и реаниматологии различают молниеносную, эйфорическую, синкопальную формы заболевания. Отдельным пунктом выделяется пороховая болезнь, при которой наблюдается токсическое действие окиси углерода вместе с другими взрывными и пороховыми газами.
Симптомы
Из-за низкой толерантности головного мозга к кислородному голоданию при отравлении окисью углерода на первый план выступает неврологическая симптоматика. При лёгкой степени интоксикации пострадавшего беспокоит давящая головная боль. Она локализуется преимущественно в височной и лобной областях. Сопровождается головокружением, тошнотой, рвотой, шумом в ушах. Нередко головной боли сопутствуют нарушения зрения. Пациенты жалуются на двоение в глазах, неадекватное цветовосприятие. Походка становится шаткой, снижается скорость реакций.
При дальнейшем воздействии токсина степень тяжести усугубляется, появляются тонические и клонические судороги, гипертермия, сознание угнетается вплоть до коматозного состояния. Впоследствии наблюдается ретроградная амнезия. Со стороны кардиоваскулярной системы выявляются тахикардия, нарушения ритма и проводимости сердца. Нередко пациента беспокоят интенсивные боли давящего и сжимающего характера за грудиной и в левой половине грудной клетки. При появлении бронхита или токсической пневмонии наблюдается одышка, сухой кашель, значительное повышение температуры.
Эйфорическая форма болезни характеризуется психомоторным возбуждением. Приподнятое настроение пострадавшего и отсутствие критики к своему состоянию сменяется бредом и галлюцинациями с последующим нарушением сознания. Синкопальному варианту свойственно резкое падение артериального давления, коллапс. При молниеносном течении отравления очень быстро после короткого эпизода судорог, наступает потеря сознания и смерть. Пороховая болезнь проявляется признаками раздражения слизистых оболочек глаз, носоглотки, трахеи и бронхов наряду с симптомами вредного влияния угарного газа.
Специфические признаки хронического отравления ядовитым газом отсутствуют. Характерна вариабельность симптомов общей интоксикации организма. Больные страдают от частой головной боли, головокружения, испытывают слабость, утомляемость и раздражительность. Наблюдается похудание, выпадение волос, снижение зрения и слуха. Нарушается функция желез внутренней секреции, иммунной системы.
Осложнения
При своевременном удалении пострадавшего из очага поражения признаки интоксикации лёгкой степени проходят самостоятельно, функции основных систем организма восстанавливаются без последствий. Острое отравление средней и тяжёлой степени нередко осложняется неврологическими расстройствами. Пострадавшего длительно беспокоят головные боли. Возможно развитие мононевритов различной локализации, парезов, паркинсонизма. Осложнения со стороны системы кровообращения проявляются внутрисердечными блокадами, тромбозами сосудов. Вдыхание насыщенного токсичным угарным газом воздуха во время беременности приводит к порокам развития плода. Отравление тяжёлой степени часто вызывает гибель пострадавшего.
Диагностика
Большое значение в диагностике отравления окисью углерода имеют анамнестические данные и осмотр пострадавшего. Характерным признаком серьёзной интоксикации является ярко-алая окраска кожных покровов. Врачи-токсикологи и реаниматологи не выделяют патогномоничных физикальных симптомов отравления опасным угарным газом. При физикальном обследовании выявляются тахикардия, гипертермия, частое, в тяжёлых случаях прерывистое дыхание (Чейн-Стокса), снижение артериального давления. Окончательно подтвердить диагноз помогают:
- Лабораторные анализы. При исследовании периферической крови наблюдаются эритроцитоз, высокий уровень гемоглобина. Количество лейкоцитов также повышено, отмечается палочкоядерный сдвиг лейкоцитарной формулы, при этом скорость оседания эритроцитов снижена. Определение уровня карбоксигемоглобина и его соотношения с нормальным гемоглобином крови позволяет судить о степени тяжести отравления.
- Рентгенологическое исследование грудной клетки. Выявляются признаки острой эмфиземы лёгких и застоя по малому кругу кровообращения. Наблюдается расширение корней лёгких. Определяются мелко- и крупноочаговые тени с размытыми контурами с обеих сторон. Рентгенологические изменения обычно полностью разрешаются в течение 7-10 дней.
Лечение отравления угарным газом
При подозрении на отравление угарным газом необходимо срочно эвакуировать пострадавшего из опасной зоны, обеспечить ему приток свежего воздуха, стимулировать дыхание, согреть. Назначается оксигенотерапия, вводится антидот. При необходимости выполняются реанимационные мероприятия. Больной подлежит обязательной госпитализации. В стационаре осуществляется дезинтоксикационная и симптоматическая терапия. Назначаются внутривенные инфузии, вводятся кардиотропные, противосудорожные препараты, кортикостероиды, диуретики, витамины. При гипертермическом синдроме выполняется краниоцеребральная гипотермия. Тяжёлое отравление является показанием для проведения гипербарической оксигенации.
Прогноз и профилактика
Прогноз зависит от степени тяжести патологического процесса, своевременности и качества медицинской помощи. Лёгкое отравление купируется без последствий, среднетяжёлое и тяжёлое нередко приводит к осложнениям со стороны центральной нервной и сердечно-сосудистой систем. Прогнозировать выздоровление пребывающего в коме пациента не представляется возможным. Плохим прогностическим признаком является усугубление неврологической симптоматики в течение первых 48 часов на фоне интенсивного лечения.
В профилактических целях необходимо соблюдать правила противопожарной безопасности. Во избежание бытового и производственного отравления не следует пользоваться неисправным газовым и печным оборудованием, электроприборами. Не рекомендуется находиться в гараже при работающем автомобильном двигателе. Производственные помещения должны хорошо вентилироваться.
1. Отравление монооксидом углерода (угарным газом)/ под ред. Зобнина Ю. В. – 2011. Неотложная помощь. Краткий справочник участкового врача/ под ред. Шварца Л. С., Никитина Б. А. – 1963.
2. Острые отравления угарным газом, осложненные термохимическим поражением дыхательных путей, в условиях пожаров: Автореферат диссертации/ Полозова Е.В. – 2011.
3. Лечение энцефалопатии вследствие отравления монооксидом углерода/ Ендалъцева С. М., Барышев Б. А., Вершинин В. Н.// Журнал неврологии и психиатрии им. Корсакова. - 2008 - №108 (4).
Отравление метаном — это патология, возникающая при длительном пребывании пострадавшего в зоне с концентрацией газа более 7 тысяч мг/м 3 . Клинические проявления включают головокружение, чувство нехватки воздуха, резкую головную боль, тахикардию, дискоординацию. Ежедневное вдыхание малого объема углеводорода приводит к возникновению брадикардии, красного дермаграфизма, снижению артериального давления. Тяжелые органические изменения отсутствуют. Заболевание диагностируется на основании анамнеза и клинической картины. Специфическое лечение – эвакуация из области с повышенным содержанием метана, кислород, симптоматические мероприятия.
МКБ-10

Общие сведения

Причины
Число ситуаций, когда становится возможным отравление метаном, ограничено. Поскольку углеводород легче воздуха и быстро улетучивается на открытом пространстве, это происходит только в закрытых помещениях. Внутри зданий и шахт содержание CH4 сильно различается в зависимости от высоты. Под потолком скапливается максимальное количество газа, поблизости от пола его практически нет. Поражения рудничным газом встречаются в следующих ситуациях:
- Выброс природного метана. Вещество накапливается во внутренних полостях, которые имеются среди угольных пластов. При их вскрытии во время добычи твердого топлива наблюдается резкое повышение концентрации токсиканта в воздухе. Непосредственно после происшествия количество CH4 может достигать 80-100%, что приводит к потере сознания уже через 5-6 вдохов. Возможна гибель пострадавшего.
- Производственные аварии вне шахт. Болотный газ применяется в химической промышленности для получения ацетилена, синильной кислоты, хлористого метила. При авариях целостность хранилищ нарушается. Если помещение слабо вентилируется, отмечается накопление углеводорода с одновременным уменьшением концентрации O2 в окружающем пространстве.
- Наркотизация. Отравления выявляются у подростков, которые целенаправленно вдыхают газ, пытаясь достичь наркотического действия. Подобные интоксикации являются легкими и редко представляют опасность для жизни. Обычно симптомы гипоксии, возникающие у пострадавшего, быстро проходят после прекращения ингаляции ксенобиотика.
- Бытовая утечка. CH4, смешанный с другими компонентами, используется как топливо для газовых плит. Если человек умышленно (суицид, криминал) или случайно (забывчивость у пожилых людей, угасание конфорки) оставляет газопровод открытым, углеводород накапливается внутри комнаты. Бытовые смеси обладают специфическим запахом, поэтому их присутствие легко обнаруживается.
Патогенез
Сам по себе метан практически безвреден. Негативные явления, возникающие при его вдыхании, обусловлены недостатком кислорода в окружающем воздухе. Патогенез гипоксии основывается на двух основных звеньях. Изначально развивается нарушение процессов окислительного фосфорилирования. Это приводит к недостаточной выработке аденозинтрифосфата, энергодефициту, ослаблению всех энергозависимых реакций. Возникают контрактуры, уменьшается синтез белков, потеря клеточного потенциала покоя.
Вторым звеном считается накопление молочной кислоты с развитием ацидоза. Происходит блокада гликолиза, активация лизосомальных ферментов, аутолиз клеток, увеличение проницаемости цитоплазматических мембран. На макроуровне это проявляется расстройством ферментативного аппарата организма. Отмечаются нарушения дыхания, сердечной деятельности, работы центральной нервной системы. Возможен шок, который сопровождается централизацией кровообращения, нестабильностью гемодинамики, ишемией внутренних органов, головного мозга и миокарда.
Классификация
Отравление метаном подразделяется по причинам (производственные, бытовые, с целью наркотизации), течению (острое и хроническое), тяжести поражения (легкое, средней тяжести, тяжелое), наличию осложнений (осложненное легочным отеком или органическим поражением мозга, неосложненное). Еще один вариант классификации — деление по типу отравляющего действия:
Симптомы отравления метаном
Вдыхание газовой смеси с недостаточным содержанием кислорода приводит к тахикардии, нарушению координации движений, росту объема дыхания. Пострадавшие жалуются на головную боль, тошноту, кардиалгию, слабость. Если сознания сохранено, отмечаются функциональные нарушения работы нервной системы: в 80% случаев – неврастения, в 11% — истерия, в 2,4% — реактивный психоз. При осмотре обнаруживаются характерные признаки гипоксии: генерализованный цианоз, потливость.
При тяжелом отравлении, которое сопровождается длительной утратой сознания, симптомокомплекс расширяется. У больного возникают кровоизлияния в глазные склеры, ослабление брюшных рефлексов, изменение мышечного тонуса в сторону его повышения или понижения. Недостаточная оксигенация тканей миокарда становится причиной нарушения гемодинамики, ослабления коронарной деятельности. Длительное нахождение человека в области с высоким содержанием метана провоцирует органическое поражение головного мозга вплоть декортикации.
В описанных случаях непосредственного токсического влияния углеводорода у больных определялось резкое повышение температуры тела, выраженное ослабление работы сердца. Выслушивались влажные легочные хрипы, выявлялся кашель с пенистой мокротой. Имела место олигурия или полное отсутствие мочи, связанное с развитием почечной недостаточности. Другая симптоматика не отличалась от острой гипоксии. Патологические изменения относительно легко купировались. У пострадавших на протяжении 2-х месяцев сохранялись незначительные психические отклонения.
Осложнения
Отравление метаном и связанная с этим гипоксия приводят к органическому поражению мозга. Подобное происходит при длительном кислородном голодании. Церебральные ткани подвергаются необратимым изменениям, что отражается на последующей работе организма. Остаточные явления могут затрагивать моторную или психологическую сферу. У части пациентов после восстановления сознания присутствуют парезы и параличи конечностей, эпилептоморфный синдром, нарушение зрения, обоняния и тактильной чувствительности.
Психологические трансформации проявляются в форме эмоционально-волевого оскуднения, перепадов настроения, нестабильности психики, снижения умственных способностей. В тяжелых случаях происходит утрата памяти, теряется навык ориентирования в окружающей обстановке. С течением времени симптомы повреждения ЦНС могут ослабевать, однако полного их исчезновения не происходит практически никогда. Наиболее неблагоприятным вариантом течения постгипоксической энцефалопатии является смерть мозга — необратимое прекращение деятельности коры больших полушарий.
Диагностика
Диагностика отравления рудничным газом производится бригадами скорой медицинской помощи, прибывшими на место происшествия. Подтверждение диагноза — задача токсиколога или реаниматолога. Легкие поражения не требуют госпитализации, пациента обследует и наблюдает врач терапевт. При наличии стойкой симптоматики может потребоваться консультация кардиолога, невролога, психиатра. Используются следующие методы обследования:
- Физикальное. Определяются характерные клинические признаки гипоксии. Пульс выше 90 ударов/минуту, АД снижено на 10-20 единиц от нормы. При тяжелом кислородном голодании может отмечаться брадикардия, падение артериального давления до критических показателей. Аускультация легких в редких случаях позволяет выявить влажные хрипы, при выслушивании сердца — глухость тонов. Уровень сатурации ≤90-93%.
- Аппаратное. На ЭКГ определяется сокращение интервалов RR менее 1 секунды. Возможно развитие блокад с возникновением аритмии. При элекроэнцефалографии у коматозных пациентов отмечается уменьшение внутримозговой проводимости нервного импульса. При декортикации свидетельства церебральной активности отсутствуют.
- Лабораторное. Выявляется снижение парциального давления кислорода, рост концентрации углекислого газа крови. pH смещается в кислую сторону. Происходит увеличение содержания калия, снижение ионов натрия, другие электролитные нарушения. Может отмечаться повышенное скопление лактата. Гематокрит >40-48%.
Лечение отравления метаном
Лечение может проводиться амбулаторно или на базе стационара. Выбор метода зависит от тяжести поражения. Люди в бессознательном состоянии или с выраженными нарушениями психики, нуждаются в госпитализации. Экзотоксикация легкой степени позволяет отказаться от помещения пациента в ЛПУ. Требуется оказание только первой помощи.
На месте происшествия
Пострадавшего следует вынести на свежий воздух, уложить, под ногами разместить валик или подставку так, чтобы они были приподняты на 30-40°. Это позволит обеспечить максимальный приток крови к жизненно важным органам. Стесняющую одежду расстегивают. Прибывшая бригада СМП проводит ингаляцию кислорода через назальные канюли. При наличии отека легких как пеногаситель используется этиловый спирт. Наркотические анальгетики противопоказаны. Дальнейшая терапия проводится по показаниям. Может потребоваться введение седативных, сердечных средств, инфузионных растворов.
В стационаре
Больного помещают под наблюдение. Для устранения последствий гипоксии назначают ноотропные средства. При наличии технической возможности проводят 5-7 сеансов гипербарической оксигенации. Невротические состояния являются показанием для применения седативных и снотворных препаратов. С целью коррекции электролитных нарушений осуществляют инфузии солевых растворов. При выраженном ацидозе применяют буферные средства (4% натрия гидрокарбонат). Показан покой, свежий воздух, полноценное питание.
В реанимации
Реанимационное пособие требуется больным с тяжелыми отравлениями. При нарушении дыхания пациента интубируют и переводят на искусственную респираторную поддержку. Отек легких или головного мозга — повод для применения петлевых диуретиков, ограничения вводимой жидкости. При поражении почек показан строгий контроль водного баланса, гемодиализ. Недостаточность кровообращения корректируется с помощью кардиотоников, вазопрессоров. Шоковые состояния требуют проведения специальной противошоковой терапии. Необходим круглосуточный мониторинг с помощью анестезиологического монитора.
Реабилитация
Реабилитация рекомендована после экзотоксикоза тяжелой и среднетяжелой степени, если у пострадавшего сохраняются те или иные остаточные явления. При неврастении больному назначают седативные лекарства на срок до полугода. Требуется прием препаратов, улучшающих мозговое кровообращение, продолжительность курса может достигать 12 месяцев. Неврологические явления — показание для санаторно-курортных восстановительных мероприятий. Пациент должен наблюдаться у невролога.
Прогноз и профилактика
Прогноз обычно благоприятный. После эвакуации в зону с нормальным содержанием кислорода сознание восстанавливается. Риск развития неустранимых последствий повышается при длительном нахождении внутри помещений с высокой концентрацией метана. Резко неблагоприятный прогноз отмечается у больных, долго остававшихся без сознания, при диагностированной смерти мозга. В последнем случае восстановление рассудка невозможно, больной находится на искусственном жизнеобеспечении до истощения внутренних резервов и смерти.
Чтобы предотвратить отравление метаном при труде в угольных шахтах, применяются изолирующие и вспомогательные респираторы, самоспасатели. Концентрация газа в рабочей области проверяется с помощью специальных приборов. В бытовых условиях необходимо следить за состоянием оборудования, наличием специфического аромата. Для предупреждения попыток наркотизации подростков с помощью бытового газа нужно проводить воспитательные мероприятия, следить за их кругом общения и интересами. При склонности к употреблению психоактивных веществ может потребоваться помощь детского психолога, нарколога.
Читайте также:

