Миаз у собак видео
Обновлено: 22.04.2024
Миазы – группа заболеваний, обусловленных паразитированием в тканях и полостях человека личинок некоторых видов мух. Клиническая картина миазов определяется видом возбудителя и местом его паразитирования. Кишечный миаз проявляется симптомами энтерита и колита; офтальмомиаз – конъюнктивитом, иридоциклитом, отслойкой сетчатки, гибелью глаза; кожный миаз - образованием инфильтратов кожи; уринарный – уретритом, циститом, задержкой мочи и т. д. Диагноз миаза ставится на основании обнаружения личинок мух. Лечение полостных миазов заключается в промывании полостей растворами антисептиков. При кишечных миазах назначаются слабительные средства. Из глаз и ран кожи личинки удаляют с помощью пинцета; при глубоком расположении - хирургическим путем.
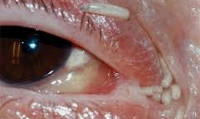
Общие сведения
Миазы – паразитарные заболевания, связанные с проникновением и пребыванием в организме животных и человека личинок членистоногих насекомых (главным образом, мух). Заболеваемость различными видами миазов характерна, главным образом, для тропических стран Африки и Южной Америки, однако мухи, способные вызывать энтомозы человека, также обитают на территории Казахстана, Кавказа, южных регионов России. С учетом возможности различной локализации личинок в теле человека миазы представляют практический интерес для хирургии, гастроэнтерологии, офтальмологии, оториноларингологии, урологии. Течение миаза может быть доброкачественным или злокачественным, приводящим к инвалидности или смерти пациента.

Классификация миазов
По типу паразитирующих личинок выделяют следующие виды миазов:
- случайные – вызванные личинками мух, случайно проникающими в организм человека. К их числу относятся кишечные и мочеполовые миазы.
- факультативные - вызванные личинками, обычно развивающимися в гниющих веществах, но иногда мухи откладывают яйца на открытые раны и язвы кожи.
- облигатные - вызванные личинками мух, являющихся паразитами человека и животных.
В зависимости от места паразитирования личинок миазы подразделяются на тканевые и полостные. С учетом пораженных органов различают кожные, кишечные, мочеполовые (уринарные), носовые (назальные), ушные и глазные миазы (отомиаз и офтальмомиаз). По глубине проникновения возбудителя и характеру течения выделяют поверхностные (доброкачественные) и глубокие (злокачественные) миазы. К группе глубоких миазов относятся обыкновенный глубокий миаз кожи, африканский миаз (кордилобиоз) и южноамериканский миаз (дерматобиаз).
Поверхностные миазы
Глубокие миазы
Обыкновенный глубокий миаз кожи вызывают мухи рода Wohlfortia (вольфартова муха) и Chrisomyia, откладывающие свои яйца в гнойные очаги на коже. Личинки этих мух способны разрушать здоровые ткани, проникать в дерму, подкожную клетчатку и в глубоко лежащие ткани. При глубоком миазе кожи у больного повышается температура тела, возникает слабость, головные боли. Нестерпимая острая боль в области раны, где паразитируют личинки, может приводить к обморокам.
При локализации на конъюнктиве, в полости рта и носа личинки разъедают слизистые оболочки и мягкие ткани, проникая до фасций и надкостницы, разрушая хрящи и кости гортани, носоглотки, пазух носа, глазниц и т. д. Несмотря на недолгий срок паразитирования личинок в организме человека (3-6 дней), этого срока оказывается достаточно для развития глубоких поражений тканей.
Африканский миаз (кордилобиаз) – разновидность глубокого миаза, вызываемого личинками мухи Cordilobia anthropophaga. Самки мухи откладывают яйца на поверхность почвы, загрязненной органическими остатками и мочой. Вышедшие из яиц личинки внедряются в тело человека перкутанным путем при соприкосновении кожи с грязной землей. Через несколько дней в месте внедрения личинки возникает гиперемия кожи и формируется плотный инфильтрат, который вскоре превращается в фурункулоподобный узел. В отличие от стафилококкового фурункула, имеющего в центре некротический стержень, в середине фурункулоподобного узла располагается небольшое отверстие, обеспечивающее доступ воздуха паразитирующей личинке. Примерно через 2 недели личинка появляется из отверстия инфильтрата и вскоре выпадает из него во внешнюю среду. После этого рана обычно заживает, однако при инфицировании и нагноении узла может возникнуть обширный абсцесс.
Южноамериканский миаз (дерматобиаз) вызывается личиночными стадиями человеческого овода, который откладывает яйца на теле кровососущих насекомых (комаров, мух, слепней). При нападении насекомых на человека вылупившиеся личинки проникают в кожу, где начинают свое дальнейшее развитие. Вокруг внедрившихся личинок образуется инфильтрат с фистулезным ходом, из которого выделяется серозно-гнойная жидкость. Через 1,5-2 месяца, достигнув длины 20-25 мм, созревшие личинки выпадают и окукливаются в почве. Течение южноамериканского миаза сопровождается умеренным ощущением боли в месте инфильтрата.
Полостные миазы
Кишечный миаз развивается в результате случайного проглатывания личинок мухи с пищей. При паразитировании личинок в желудке основные проявления включают тошноту, рвоту, боль в эпигастральной области. Нахождение паразитов в кишечнике вызывает тифоидное состояние, симптомы длительно текущего энтерита и колита (абдоминальные боли, поносы, тенезмы, примесь крови в испражнениях и др.).
Тяжелое течение миаза наблюдается при паразитировании личинок на слизистой оболочке глаз, носа, ушей. Мочеполовой миаз возникает при попадании яиц на грязное нательное и постельное белье, с которого личинки проникают на слизистую гениталий и в уретру. При урогенитальном миазе может развиваться клиника вульвита, вагинита, уретрита, цистита.
При глазной форме миаза (офтальмомиазе) личинки овода паразитируют в конъюнктивальном мешке, вызывая явления конъюнктивита, иридоциклита, образование язв роговицы. В особо тяжелых случаях они могут проникать в слезный мешок и внутрь глазного яблока, вызывая его разрушение. Описаны случаи развития энцефалита с летальным исходом. Паразитирование личинок в носовых ходах сопровождается повышением температуры, головной болью, слизисто-гнойным ринитом. Отомиаз, вызываемой личинками вольфартовой мухи, может сопровождаться перфорацией барабанной перепонки и проникновением паразитов к мозговым оболочкам. Возбудители полостных миазов могут паразитировать в полости рта, придаточных пазухах, анальном канале.
Диагностика и лечение миазов
Диагноз кожного миаза устанавливается при внимательном осмотре очага поражения с помощью лупы и при боковом освещении. При этом в ране можно увидеть движение личинок, располагающихся колониями. Основанием для распознавания кишечного миаза служит обнаружение личинок мух при исследовании рвотных масс, фекалий, мочи, уретрального и влагалищного мазка. Пациентам с подозрением на отомиаз необходима консультация отоларинголога; для исключения глазного миаза проводится осмотр офтальмолога.
Лечение миаза кожи заключается в удалении личинок из очага поражения путем промывания раны антисептическими растворами (калия перманганата, фурацилина и др.). Для облегчения удаления личинки в отверстие инфильтрата можно залить несколько капель стерильного масла; лишившись доступа воздуха, паразит показывается на поверхности кожи и может быть легко захвачен пинцетом или зажимом. После этого освободившаяся полость подвергается обработке дезинфицирующими средствами и закрывается асептической повязкой. При развитии гнойных осложнений применяются противомикробные мази или системные антибиотики.
При кишечной форме миаза назначается промывание желудка, прием слабительных и противопаразитарных препаратов. Лечение мочеполового миаза заключается в промывании уретры для удаления личинок. Из конъюнктивальной полости личинки извлекаются остроконечными глазными иглами после инстилляции анестезирующих и антисептических капель. В остальных случаях личинки подлежат удалению хирургическим путем.
Прогноз и профилактика миазов
Прогноз поверхностных миазов кожи благоприятный. При глубоких поражениях тканей, множественном паразитировании личинок, присоединении гнойных осложнений возможны инвалидизирующие и смертельные исходы. Для предотвращения миазов кожи необходимо применение репеллентов, отпугивающих мух и оводов. С целью недопущения глубокого проникновения паразитов необходимо своевременное и рациональное лечение всех поражений кожи. Важное значение имеет уничтожение мух и очагов их выплода; хранение продуктов в местах, недоступных для мух; защита ран от инвазии личинками мух; предупреждение и лечение миазов у животных.
Мухи – на редкость неприятные, надоедливые насекомые, являющиеся переносчиками множества заболеваний и паразитов. Еще хуже, когда они сами являются причиной некоторых патологий. Одним из наиболее тяжелых является вольфартиоз у собак.

Что это такое?
Это болезнь, вызываемая мухой вида Wohlfahrtia magnifica. Является одной из разновидностей Миазов, то есть болезней, обусловленных развитием в тканях личинок мух, питающихся омертвевшими и живыми тканями хозяина. В мире существуют десятки аналогичных патологий, но в наших краях наиболее распространен именно вольфартиоз.
Впервые недуг был описан еще в 1862 году. Распространен он во всей Центральной и Южной Европе, России, Средней Азии, Китае. Особенно часто встречается болезнь в Италии и Венгрии, сообщалось о множественных случаях в Марокко.
Женские особи мухи Wohlfahrtia magnifica обладают великолепным обонянием и способны отыскивать потенциальных хозяев по запаху за многие десятки километров. Стоит отметить, что насекомое никогда не нападает на совершенно здоровых собак – на коже животного обязательно должны иметься признаки воспаления. Особенно активно мухи реагируют на запахи гнойных, некротизирующихся ран.
Цикл развития
Интересно! Наиболее активны взрослые мухи при температуре окружающей среды 20-27 градусов по шкале Цельсия. Если становится жарче, они находят тень и впадают в своеобразное оцепенение.

Шире всего вольфартиоз распространен в регионах активного овцеводства. Наиболее подвержены – сторожевые овчарки, охраняющие стада. Мухи стараются не улетать далеко от отар, а потому случаи заболевания домашних животных в городе очень редки. Зато собакам на частных подворьях достается намного сильнее.
Симптоматика и методы лечения
Каковы симптомы? Определить наличие заболевания просто – даже неопытный заводчик легко может разглядеть жирных личинок, вольготно ползающих в воспалившейся, вонючей ране, из которой выделяются большие объемы гноя. Поверхность раневого поражения иногда достигает площади ладони взрослого человека, она покрыта бурым, жидковатым содержимым с отвратительным запахом.
В тяжелых случаях состояние животного быстро ухудшается из-за большого объема выделяемых личинками токсинов. Когда пес вылизывает раневую поверхность, все становится еще хуже, так как рана дополнительно мацерируется (размягчается), туда проникает еще больше патогенной микрофлоры в дополнение к личинкам.
Последних, к слову, может быть так много, что они начинают массово ползать по шерстному покрову. Известны случаи, когда собаки глохли из-за огромного количества паразитов, забравшихся прямо в уши. С таким часто сталкиваются владельцы агрессивных сторожевых псов, которых очень непросто вычесать без риска для своего здоровья.
К счастью, лечение вольфартиоза у собак сравнительно легко, но процесс не слишком приятен. Во-первых, нужно аккуратно обстричь шерсть вокруг раневого канала, расчистив место. Конечно, следует действовать крайне осторожно, дабы дополнительно не повреждать кожу, так как в места поражения наверняка попадут патогенные микроорганизмы.

Учтите, что на следующий день после обработки животное может быть вялым, апатичным – то есть у него будут все признаки довольно серьезной интоксикации. Беспокоиться особо не стоит – обеспечьте питомца питьевой водой в неограниченных количествах, старайтесь его не беспокоить.
Мигрирующая личинка – это группа инфекционных кожных заболеваний, связанных с поражением личинками гельминтов. Основным симптомом является дерматит в виде нитевидных линий, образуемых при передвижении возбудителя в верхних слоях дермы. Сыпь сопровождается сильным зудом, чаще всего поражаются нижние конечности. Типичные симптомы позволяют поставить диагноз по клинической картине и анамнезу, возможно обнаружение личинок в коже при биопсии. Лечение этиотропное (антигельминтные препараты) и симптоматическое; допускается местное применение хлорэтила, в редких случаях показано хирургическое вмешательство.
МКБ-10
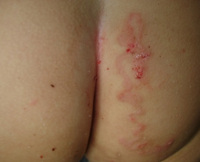
Общие сведения
Мигрирующая личинка (larva migrans, ползучая болезнь) является собирательным названием для группы кожных личиночных поражений. Первые письменные упоминания заболевания датируются 1874 годом, клиническую характеристику нозологии дали Уайт и Дав в 1929 году. Патология распространена в тропических странах, на территории бывшего СССР, США, Европы. Наблюдается прямая зависимость заболеваемости от сезона – дожди способствуют рассеиванию яиц и личинок паразита. Частота нетипичных локализаций поражения (туловище, ягодицы, голова) также зависят от сезонных изменений вследствие использования либо неиспользования обуви и закрытой одежды.

Причины
Наиболее распространенными возбудителями являются личинки анкилостом Ancylostoma braziliense, A. ceylanicum, A. caninum. Путь заражения – контактный (через кожу). Для гельминтов человек является биологическим тупиком – паразиты за редким исключением не могут пройти через базальную мембрану эпидермиса, вследствие чего личинки погибают в коже, не достигая половой зрелости. Хаотичная миграция внутри верхних слоев кожи приводит к появлению извитых (серпигинозных), реже линейных ходов.
Источниками инфекции служат собаки и кошки, в кишечнике которых обитают половозрелые особи. Считается, что анкилостомами поражено до 50% бродячих собак. С фекалиями яйца паразитов выделяются в окружающую среду, где в условиях высокой влажности, затененности и тепла развиваются личиночные формы. При нахождении на песке без обуви и длительном лежании личинки активно проникают в кожу. Факторы риска – мужской пол, молодой возраст, проживание в неудовлетворительных социально-гигиенических условиях, на территории с загрязнением испражнениями животных.
Патогенез
Личинки проникают в организм человека при случайном контакте сквозь отверстия волосяных фолликулов, микротрещины или через неповрежденную кожу, которая разрушается протеазой, вырабатываемой паразитами. Дермальное ограничение продвижения обусловлено малым количеством либо отсутствием продуцируемой личинкой коллагеназы, необходимой для расщепления базальной мембраны. Обычно возбудитель находится в зернистом эпидермальном слое, крайне редко проникает в нижележащие покровы, но быстро возвращается обратно.
Расположение хода не связано с локализацией личинки, поскольку движение последней хаотично и беспорядочно. Возможно наличие как одиночных, так и множественных ходов, заполненных серозным отделяемым. Иногда выявляются уртикарные и эритематозные высыпания. В толще эпидермиса в надбазальных слоях обнаруживаются непосредственно личинки, а также воспалительные явления аллергического генеза: некротизированные кератиноциты, спонгиоз, внутриэпидермальные везикулы, большое количество нейтрофилов и эозинофилов.
Симптомы мигрирующей личинки
Инкубационный период составляет 1-5 суток, может укорачиваться до нескольких часов либо удлиняться до месяца и более. На месте внедрения личинки возникает сильный зуд, болезненность, жжение, появляется красный бугорок. Около 40% случаев инвазии приходится на кожные покровы нижних конечностей, 20% – на ягодицы, гениталии, 15% – на область живота. По мере продвижения личинки на коже возникают возвышающиеся извилистые нитевидные линии красновато-коричневого цвета, исходящие из первичного бугорка.
Паразит двигается относительно медленно, до 1-3 см в сутки, его передвижение может не ощущаться пациентом, редкими проявлениями считаются отеки области инвазии, гнойнички вокруг волосяных фолликулов. Симптомы сохраняются от 4 недель до 6 месяцев, могут самостоятельно регрессировать. Около 50% больных отмечают появление сухого надсадного кашля со скудной мокротой. Температура тела обычно остается нормальной, резкое повышение может свидетельствовать о присоединении вторичной бактериальной инфекции.
Осложнения
Наиболее частыми осложнениями мигрирующей личинки являются гнойные воспалительные процессы в коже, связанные с присоединением гноеродной флоры: импетиго, абсцессы, фолликулит. Нередко наблюдаются осложнения на фоне приема этиотропных лекарств, их воздействия на ЖКТ, ЦНС и другие органы. Реже встречающаяся массивная инвазия паразита приводит к отечности и лимфостазу конечностей, описаны случаи синдрома Леффлера, эозинофильного энтерита, мультиформной экссудативной эритемы и буллезных кожных поражений. В случае миграции личинок по кровеносному руслу и попадания в легочную ткань формируются бронхиты, пневмонии, плевриты.
Диагностика
Диагноз мигрирующей личинки подтверждается инфекционистом, нередко требуется осмотр дерматовенеролога и других врачей. Обязателен тщательный сбор эпидемиологического анамнеза с уточнением поездок в природные зоны, эндемичные по данному заболеванию. Диагностические методы, необходимые для верификации личиночного поражения, включают следующие методики:
- Физикальное обследование. При объективном осмотре на коже стоп, ягодиц, живота, реже других частях тела обнаруживаются характерные серпигинозные нитевидные извитые ходы, приподнятые над кожными покровами, буровато-коричневого оттенка до 5 см длиной и 3 мм шириной. Наблюдаются расчесы вследствие сильного зуда. Внутренние органы и системы обычно в норме.
- Лабораторные исследования. Характерными изменениями в общеклиническом анализе крови считаются лейкоцитоз, эозинофилия (до 50%) и незначительное ускорение СОЭ. Биохимические параметры в пределах нормы за исключением гипергаммаглобулинемии. Иммунограмма может выявить повышение уровня Ig E. В редчайших случаях аллергического поражения легких возможно обнаружение до 90% эозинофилов в мокроте.
- Выявление инфекционных агентов. Доказательством инвазии служит визуализация личинок в биоптатах кожи. С целью дифференциального диагноза исследуются кожные и перианальные соскобы, проводится ИФА с боррелиозными антигенами, микроскопия кала с целью выявления яиц и живых паразитов, в некоторых случаях осуществляется вскрытие ходов скальпелем, обработанным вазелином, для обнаружения возбудителя.
- Инструментальные методики. Рентгенография легких необходима для исключения поражения нижних отделов респираторного тракта. Ультразвуковое исследование органов брюшной полости назначается для исключения паразитарных инвазий с висцеральными проявлениями, по показаниям выполняют УЗИ мягких тканей, лимфатических узлов в зоне кожных симптомов.
Дифференциальную диагностику проводят с мигрирующим миазом, для которого типично быстрое (до 30 см в день) продвижение внутри кожи личинок насекомых, кольцевидной эритемой при иксодовом клещевом боррелиозе в виде пятен с прямыми контурами, не приподнятыми над поверхностью. При грибковых кожных инфекциях отмечаются бляшки, шелушение. Симптомы мигрирующей личинки также сходны с чесоткой, характеризующейся прямыми линейными ходами белесовато-серого цвета, и контактным дерматитом, который возникает после контакта кожи с аллергеном, сопровождается появлением везикул и гиперемии при отсутствии серпигинозных ходов.
Лечение мигрирующей личинки
Лечение обычно проводится амбулаторно. Специальные диетические рекомендации не разработаны, назначается общий стол и адекватный водный режим. Этиотропная терапия мигрирующей личинки предусматривает пероральный прием препаратов альбендазола, ивермектина и тиабендазола, эффективность составляет 75-89%. Возможно местное нанесение крема либо суспензии с альбендазолом, эффект достигается в 96-98% случаев.
Для облегчения зуда рекомендовано использование антигистаминных и десенсибилизирующих средств, при возникновении гнойных осложнений показаны антибиотики. Описана некоторая эффективность местной криотерапии жидким азотом, однако при ее неправильном применении могут образовываться длительно незаживающие язвы. Высока вероятность отсутствия личики в обрабатываемом азотом ходе и выживания гельминта, поскольку паразит способен сохранять жизнеспособность при -21° C более 5 минут.
Прогноз и профилактика
Прогноз благоприятный, летальных исходов зафиксировано не было. При неосложненном течении болезни симптомы склонны к самостоятельному исчезновению примерно в течение 3-5 недель. Ежегодно до 22-58% случаев мигрирующей личинки неверно интерпретируются медицинскими работниками, вследствие чего возникают осложнения, не назначается адекватное лечение. Причиной диагностических ошибок становится неявная или нерезко выраженная симптоматика с преобладанием кожного зуда при отсутствии других жалоб.
Специфические профилактические средства (вакцины) не разработаны. Неспецифическими мерами предотвращения заражения являются личная гигиена, отказ от купания и проглатывания воды в случайных водоемах, хождение по песку и почве в прорезиненной закрытой обуви, использование перчаток и одежды закрытого типа при работе с грунтом и растениями. Необходимо проведение плановой дегельминтизации домашних питомцев, исключение выгула собак на детских игровых площадках.
4. Epidemiology and morbidity of hookworm-related cutaneous larva migrans (HrCLM): Results of a cohort study over a period of six months in a resource-poor community in Manaus, Brazil/ F. Reichert, D. Pilger, A. Schuster// PLoS Negl Trop Dis - 2018 Jul; - №7.
Дерматобиаз – это паразитарное заболевание человека, вызываемое личинкой овода. Типичные проявления болезни включают одиночные либо множественные поражения кожи в виде опухолевидных образований с инфильтратами вокруг них, ощущения инородного тела, симптомы интоксикации. Намного реже вовлекаются слизистые оболочки и внутренние органы. Диагностика паразитоза строится на обнаружении возбудителя при визуальном осмотре либо лабораторном исследовании биоптата. Лечение дерматобиаза преимущественно хирургическое, направлено на удаление личинки. При возникновении осложнений назначается симптоматическая терапия.
МКБ-10



Общие сведения
Дерматобиаз (южноамериканский миаз) является трансмиссивной патологией, связанной с проникновением личиночных стадий овода под кожу. Чаще всего заболевание встречается в странах Центральной, Южной Америки, преимущественно среди жителей и туристов, пребывающих в горных влажных лесах, работающих на кофейных плантациях. Также дерматобиаз распространен в регионах, занимающихся животноводством. На территории России, Европы, США регистрируются только завозные случаи. Значимых различий в половом и возрастном составе больных не отмечается.

Причины
Возбудитель дерматобиаза – личинка человеческого овода Dermatobia hominis. Самка овода откладывает яйца, обладающие липкой наружной оболочкой, прикрепляет их к брюшкам комаров, мух, клещей, других кровососущих насекомых. При попадании на тело теплокровного животного либо человека личинка выходит из яйца, безболезненно проникает в толщу кожи и начинает расти, вызывая клинические проявления паразитоза. Специфических мест локализации на туловище человека у возбудителя нет.
Факторы риска
Основные факторы риска дерматобиаза: работа в условиях высокой влажности, обилия кровососущих насекомых, пренебрежение репеллентами. В зоне риска находятся работники сельского хозяйства, ветеринары, жители и туристы эндемичных районов. Осложненное течение болезни с вероятным летальным исходом ожидаемо у маленьких детей, лиц старческого возраста, людей с декомпенсированными соматическими патологиями, выраженными иммунными дефицитами.
Патогенез
Личинка под действием тепла кожных покровов жертвы выбирается из яйца и проникает под кожу. В толще дермы возбудитель дерматобиаза последовательно проходит три стадии своего естественного развития, увеличиваясь в размерах. Вокруг личинки постепенно формируется очаг локального воспаления, подкожный инфильтрат переходит в абсцесс с образованием фистулезного хода, необходимого возбудителю для дыхания.
Из фистулы выделяется серозно-гнойный экссудат, содержащий лейкоциты, продукты пищеварения паразита. Личинка питается как некротизированными, так и здоровыми тканями, при этом практически не перемещается, находясь в пределах пораженного участка. Период созревания особи составляет 5-12 недель, по истечении этого срока возбудитель достигает размеров до 25 мм, покидает тело человека и окукливается. Описаны симптомы множественных инвазий.
Классификация
Дерматобиаз представляет собой паразитирование личиночной стадии овода в теле человека. Симптомы напрямую зависят от места внедрения личинки. Поскольку переносчиками являются кровососущие насекомые и клещи, паразитоз относят к трансмиссивным болезням. В инфектологии заболевание классифицируют по локализации инвазии возбудителя:
- Офтальмомиаз. Характеризуется болями, нарушениями зрения, отеком век. Может приводить к тяжелому иридоциклиту.
- Мочеполовой миаз. Типичны зуд, болезненная язва на половом члене, вульве, во влагалище или полости матки, отделение гнойного экссудата.
- Лабиальный миаз. Наблюдается увеличение, отек, резкая болезненность, синюшность верхней или нижней губы.
- Маммарный миаз. Описаны симптомы болезненного уплотнения, яркой гиперемии, чувства шевеления в грудной железе, как у мужчин, так и у женщин.

Симптомы дерматобиаза
Инкубационный период длится до суток, иногда больше. В начале болезни ранка субъективных ощущений практически не вызывает. Через некоторое время появляется ощущение движения под кожей в месте внедрения возбудителя. Самочувствие ухудшается: возникают головные боли, повышение температуры тела до 38°C с ознобами, слабость. Очаг инвазии может достигать 1 см в высоту и 3-х см в диаметре. Кожа над ним становится горячей, красного оттенка, с центральным отверстием над инфильтратом.
Из центра образования сочится гнойно-серозная жидкость, со временем экссудат подсыхает в плотные корки. Больные дерматобиазом могут замечать как саму личинку и её дыхальца, расположенные снаружи, так и видеть пузырьки воздуха, образующиеся на поверхности. Также нередко увеличиваются регионарные лимфоузлы, появляются бусиновидные плотные дорожки воспаленных лимфатических сосудов.
Осложнения
К наиболее частым осложнениям дерматобиаза относят разнообразные гнойные поражения кожи и подкожно-жировой клетчатки: абсцесс, гнойный лимфаденит, флегмону. Лечение в таких случаях необходимо начать незамедлительно, развитие вторичной инфекции может привести к сепсису. К тому же у пациентов могут длительно сохраняться депрессивные симптомы, связанные с изменениями внешности (косметические дефекты после удаления паразита), панические атаки, психологические проблемы.
Диагностика
Диагностика дерматобиаза осуществляется врачами различных специальностей – чаще дерматологами, инфекционистами. Лечение проводится преимущественно хирургами. Важен тщательный сбор эпидемиологического анамнеза, особенно по поводу посещения районов, эндемичных по паразитозу. Для постановки диагноза проводятся клинические и лабораторно-инструментальные исследования:
- Физикальный осмотр. На коже открытых частей тела (волосистой части головы, лица, конечностей) обнаруживается зудящая эритематозная папула, болезненная при пальпации с отверстием в центре, гнойно-серозным отделяемым либо коркой. Может быть видна концевая часть личинки. Характерен регионарный лимфаденит, лимфангиит.
- Лабораторные исследования. При исследовании гемограммы выявляется лейкоцитоз, умеренная эозинофилия, незначительное ускорение СОЭ. В биохимических анализах возможно повышение активности острофазовых белков.
- Выявление инфекционных агентов. Обнаружение искомого паразита производится путем хирургического вскрытия очага. Идентификация видовой принадлежности возбудителя проводится в лаборатории.
- Инструментальные методы. В тяжелых случаях, при подозрении на поражения орбиты, тканей грудной клетки, лица проводится МРТ. При небольших по размеру очагах рекомендуется УЗИ мягких тканей с допплерографией для оценки размера, глубины инвазии, количества личинок.
Дифференциальная диагностика
Дифференциальная диагностика дерматобиаза проводится с другими миазами, при этом окончательный диагноз возможен после визуализации возбудителя при вскрытии очага. Также необходимо исключить инородное тело, а также абсцесс, фурункулез и целлюлит, вызванный неспецифической флорой. Дерматологические симптомы при онхоцеркозе сочетаются с тяжелыми поражениями глаз вплоть до слепоты, выраженной лимфедемой.

Лечение дерматобиаза
Госпитализация необходима в случае множественного поражения, тяжелого течения сопутствующих соматических нозологий, подозрения на висцеральный дерматобиаз. Лечение проводится чаще амбулаторно. Пациент может не согласиться удалять личинку, поскольку через несколько недель паразит выходит из организма самостоятельно. Ограничений в питании и количестве жидкости нет. Постельный, полупостельный режим назначается по показаниям.
Консервативная терапия
Неинвазивный подход к терапии дерматобиаза реализуется путем прекращения доступа воздуха к личинке. Для нарушения дыхания паразита можно использовать вазелин, жидкий парафин, пчелиный воск, также жирные плотные масла и даже полоски бекона. Через 3-24 часа после нанесения субстанций на фистулезный ход личинка полностью вылезает из раны, этот процесс можно ускорить при помощи захвата паразита пинцетом.
Возбудителя нельзя удалять насильственным выдавливанием из-за угрозы разрыва и аллергических реакций, а также усиления воспаления в месте нахождения. Не рекомендуется применять лак для ногтей, поскольку личинка задохнется, не сумев выползти наружу. Альтернативное лечение дерматобиаза ‒ пероральный таблетированный или топический ивермектин (1% раствор), доказавший свою эффективность при орбитальном миазе.
После удаления личинки необходима тщательная обработка раны антисептическими растворами, наложение стерильной повязки. При выраженном воспалении, симптомах гнойных осложнений назначаются антибиотики, преимущественно широкого спектра действия. Иное лечение – антигистаминные, седативные и др. ‒ назначается по рекомендациям лечащего врача.
Хирургическое лечение
После анестезии лидокаином кожа в месте поражения иссекается с последующим первичным закрытием раны. В качестве альтернативы лидокаин может быть введен в основание патологического очага в попытке создать достаточное давление жидкости для пассивного выдавливания личинок. Другой хирургический подход: выполнение перфорационного иссечения окружающей кожи до 4-5 мм для получения лучшего доступа к паразиту и его визуализации, осторожное удаление личинки пинцетом или зажимом.
Прогноз и профилактика
При своевременной диагностике и лечении прогноз для дерматобиаза благоприятный. Описан единственный смертельный исход у заболевшего ребенка. Специфических средств профилактики нет. Неспецифические меры: избегание укусов комаров, оводов, мух путем надевания одежды с длинными рукавами и штанинами, обработки тела и вещей репеллентами, особенно в вечернее время, использования антимоскитных сеток.
2. Дерматовенерология. Национальное руководство/ под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. — 2013.
3. Дерматобиаз у российского туриста, посетившего Аргентину и Бразилию. Описание случая и обзор литературы/ Бронштейн А.М., Малышев Н.А., Кочергин Н.Г.// Эпидемиология и инфекционные болезни. - 2014. – №1.
Читайте также:

