Микоплазма и трихомонада чем лечить
Обновлено: 18.04.2024
Проблема роста инфекций, передаваемых половым путем и воспалительных заболеваний органов малого таза, является традиционно актуальной на протяжении последних лет.
В структуре гинекологических нозологий воспалительные заболевания половых органов занимают первое место и составляют 60-65% всех гинекологических больных. В свою очередь, в 60%, причиной ВЗОМТ являются инфекции, передаваемые половым путем. По данным ВОЗ (июнь 2000 г) – 60-70% всех ВЗОМТ за счет хламидиоза и гонореи
(C. trachomatis – 30%; N. gonorrheaе – 40-50%). Часто причиной ВЗОМТ является также Trichomonas vaginalis (частота выявления значительно варьирует), микоуреаплазменная инфекция (12-20%). Этиологическим фактором развития воспалительных заболеваний органов малого таза могут являться факультативная и облигатная анаэробная флора бактериального вагиноза и другие Гр+ и Гр- анаэробные и аэробные бактерии. В 20% случаев ВЗОМТ возбудителей выявить не удается.
Распространение ИППП в мире. (ВОЗ, 1999 г., Donovan B., Lancet, 2004 г.)
Трихомониаз – 174 млн., хламидиоз – 92 млн., гонорея – 62 млн., сифилис – 12 млн.
Отмечено, что U. urealyticum, также как и трихомониаз, была обнаружена у 174 млн.
Наибольший пик заболеваемости ВЗОМТ приходится на период с 15-24 лет.
После 20 лет, особенно после 30 лет, частота регистрации ВЗОМТ значительно уменьшается. Такая закономерность может быть обусловлена как изменением полового поведения, так и появлением защитных антител в цервикальном канале. Отмечена четкая связь между распространением случаев ВЗОМТ и ИППП. В тех странах или регионах, где удается снизить число заболевших гонореей, трихомониазом, хламидиозом, отмечено существенное снижение числа ВЗОМТ.
Воспаление - комплексная сосудисто-мезенхимальная реакция на повреждение ткани. Эта реакция направлена на уничтожение агента, вызвавшего повреждение, и на восстановление поврежденной ткани. Воспаление – это защитно-приспособительная реакция, исход которой может быть не благоприятным.
Состояние и функция верхних отделов репродуктивного тракта во многом зависит от механизмов защиты влагалища:
- Физиологические бели – в норме 1-2 мл/сут.
- Физиологическая десквамация эпителия (вместе с ним выводятся и бактерии)
- Микрофлора влагалища (за счет конкурирования с патагентами за питательные вещества)
- Рецепторы адгезии
- Выделение бактериоцинов
- Стимуляция иммунной системы
- Создание кислой среды
- Секреторные иммуноглобулины
- Лизоцим слизистой.
Слизистая пробка цервикального канала обеспечивает механическую преграду за счет вязкости, а также содержит антимикробные субстанции и антитела (секреторный Ig А, лизоцим).
Также важную защитную роль играет менструация (отторжение функционального слоя эндометрия, формирование на его месте лимфоцитарного вала, препятствует длительному пребыванию патогенных микроорганизмов).
Под действием эндогенных и экзогенных факторов нарушаются защитные механизмы, что приводит к развитию воспалительных процессов во влагалище. Их не эффективное лечение или не диагностирование является одной из причин ВЗОМТ.
Пути и механизмы проникновения инфекции:
- половой – 99%
- восходящий (каналикулярно – через цервикальный канал, полость матки, маточные трубы на брюшину и органы брюшной полости)
- гематогенный (о чем свидетельствует наличие экстрагенитальных осложнений)
- лимфогенный, с развитием пельвиоперитонитов и дальнейшим лимфогенным распространением
- по протяжению (распространяясь по брюшине из первичного патологического очага, например при аппендиците).
- В восхождении инфекции могут также играть роль сперматозоиды, трихомонады, ВМК.
- Отрицательный заряд сперматозоидов притягивает бактерии. Наибольшей тропностью к ним обладает кишечная палочка
- Активно проникая при половом контакте, далее микроорганизмы могут распространяться пассивно из нижних отделов в верхние, путем сократительной деятельности матки и/или за счет изменения давления в ее полости, которое связано с движением диафрагмы при дыхании
- ВМК – риск развития ВЗОМТ зависит от времени использования ВМК, от его типа.
Риск наиболее высок в течение первого месяца использования:
- занос инфекции при введении спирали
- распространение бактерий по нитям ВМК
- нарушение процессов слущивания эндометрия
- подавление фагоцитоза и других факторов иммунной защиты
- ВМК способствует появлению микроэрозий и перифокальной
воспалительной реакции стромы.
Некоторые особенности возбудителей ИППП на современном этапе.
- N.gonorrheaе
- Одна из основных причин ВЗОМТ
- До 90% женщин, страдающих гонореей, не имеют никаких клинических симптомов
- Гонококк чаще обнаруживается при смешанном инфицировании
- Вызывает поражения урогенитального тракта, схожие по характеру с хламидиозом, но большей степени выраженности
Chlamydia trachomatis
Причины внимания к урогенитальному трихомониазу
Trichomonas vaginalis
- указанные клинические симптомы могут быть также проявлением инфекций урогентального тракта;
- характерный для трихомониаза "клубничный" симптом встречается только у 2% пациенток;
- пенистые выделения, которые можно связать с активным ростом влагалищных трихомонад, наблюдаются примерно у 12% инфицированных женщин.
В связи с тем что клинические симптомы трихомонадной инфекции довольно часто не отражают реальной картины заболевания, необходимо применять лабораторные методы диагностики.
Современные особенности ВЗОМТ
Острое начало воспалительного процесса наблюдается редко,протекает с переходом в хроническую форму или выздоровление. Как правило, постепенное развитие, без клинических проявлений приводит к хроническому течению ВЗОМТ.
И все же клинические проявления могут быть в виде:
- периодических болей внизу живота, с усилением перед, либо в конце menses
- иррадиации боли в область промежности, поясничный и крестцовый отделы.
- часто боль по интенсивности не соответствует изменениям в половых органах.
- зуд в промежности, возникающий из-за воспаления, раздражения выделениями из вышележащих отделов
- чувство распирания жара в области промежности, в области малого таза
- нарушение менструального цикла (мено-метроррагии, олигоопсоменорея, дисменорея, предменструальные, постменструальные мажущие выделения
- психо-эмоциональные расстройства
- изменение либидо, аноргазмия, вагинизм, диспареуния
- бели: чаще слизисто-гнойные, слизистые
- повышение температуры тела, общая утомляемость, слабость
- частое мочеиспускание с чувством покалывания, резями
- может быть частая дефекация (как проявление дисфункции прямой кишки).
- периаппендицит ( у женщин моложе 20 лет, с хламидиозом)
- негормональное бесплодие, эктопическая беременность в анамнезе.
Диагностика ИППП при ВЗОМТ
- ПЦР (хламидии, уреаплазмы, микоплазмы, гарднереллы, вирусы, гонококк, ВИЧ,
ЛЦР Tbs, сифилис)
В нашей стране, согласно действующих нормативных документов, для подтверждения диагноза: трихомониаз используется в основном цитологический и культуральные методы. Другие методы диагностики, в настоящее время, не включены в действующие регламентирующие документы, в связи, с чем диагноз, установленный с их помощью, не будет считаться юридически правомочным со всеми вытекающими последствиями.
- Иммунофлюоресцентный анализ (ПИФ, НПИФ). Определяет моноклональные антитела, меченные флюоресцентом. Чувствительность метода – 98%, специфичность – 90%.
(Хламидиоз, микоуреаплазменная инфекции).
- Культуральный метод (Стандарт обнаружения всех видов инфекции. Его применение ограничено, т.к. сложно, неудобно транспортировать).
Последствия генитальной инфекции.
- Внематочная беременность
- Бесплодие
- Невынашивание беременности
- Осложненное течение беременности
- Аномалии родовой деятельности
- Патология плаценты
- Антифосфолипидный синдром
- Аутоиммунная патология
- Анти-ХГ-синдром
- Инфицирование новорожденного
- Мертворожденность
- Увеличение риска заражения ВИЧ
- Тазовые боли
- Диспареуния
- Нарушение менструального цикла
- Спаечный процесс
- Послеоперационные воспалительные осложнения
- Эктопия шейки матки
- Эндометриоз
- Полипы цервикального канала и эндометрия
- Миома матки
Наиболее частыми и грозными последствиями генитальной инфекции являются бесплодие и внематочная беременность. Так бесплодие, при наличии хламидий, встречается у 50%, при наличии гонококка – 30-40%, уреаплазм – 30% и более, трихомонад – 45-50%.
Эктопическая беременность встречается в 9-30% случаев при наличии хламидий, в 40% - при наличии гонококка.
После 1 случая ВЗОМТ – одна из 12 женщин – бесплодна, после второго случая ВЗОМТ – каждая 5 женщина. Если было три и более случаев ВЗОМТ – 50-60% женщин – бесплодны. По данным ВОЗ, у замужних женщин бесплодие встречается в 4,5% в возрасте 16-20 лет, 31,8% - в возрасте 35-40 лет, в 70% - если возраст 40 лет.
Факторы, обусловливающие необходимость госпитализации.
- Не исключены состояния, требующие срочного хирургического вмешательства, такие как аппендицит, внематочная беременность и др.
- Пациентка беременна
- Безуспешное лечение пероральными антимикробными средствами
- Неспособность пациентки соблюдать или переносить амбулаторный пероральный режим
- Тяжело протекающее заболевание, тошнота, рвота, или высокая температура
- Тубоовариальный абсцесс
- Наличие иммунодефицита (ВИЧ – инфекция с низким количеством CD4, иммуносупрессивная терапия или другие заболевания)
В мировой врачебной практике 13 пациенткам из 1000 ежегодно ставится диагноз воспалительного заболевания органов малого таза. Только 10% из них госпитализируются.
Лечение смешанных генитальных инфекций
В настоящее время общепризнанно, что терапия должна быть прямо направлена против аэробного и анаэробного компонентов полимикробной флоры, которую чаще всего выделяют у больных с инфекциями малого таза.
В настоящее время стандартное лечение трихомониаза (рекомендации ВОЗ, CDC) включает прием метронидазола. Для лечения ВЗОМТ (офлоксацин, доксициклин).
ТРИХОПОЛ - Противопротозойный препарат с антибактериальной активностью, производное 5-нитроимидазола. Механизм действия заключается в биохимическом восстановлении 5-нитрогруппы метронидазола внутриклеточными транспортными протеинами анаэробных микроорганизмов и простейших. Восстановленная 5-нитрогруппа метронидазола взаимодействует с ДНК клетки микроорганизмов, ингибируя синтез их нуклеиновых кислот, что ведет к гибели микроорганизмов.
Метронидазол поступает в клетку диффузией и активируется гидрогеносомах влагалищных трихомонад. Здесь нитрогруппа препарата отщепляется посредством пируват-ферродоксин-оксиредуктазы, в результатечего цитотоксические нитро-радикальные ионные интермедиаты расщепляют нити ДНК. Ответ возникает быстро. Клеточное деление и подвижность клетки прекращается в течение 1 часа, а сама клетка (по данным культурального исследования) погибает в течение примерно 8 часов. Препарат активен в отношении Trichomonas vaginalis, Gardnerella vaginalis, Giardia intestinalis, Entamoeba histolytica, облигатных анаэробных бактерий: Bacteroides spp. (в т.ч. Bacteroides fragilis, Bacteroides distasonis, Bacteroides ovatus, Bacteroides thetaiotaomicron, Bacteroides vulgatus), Fusobacterium spp., Veillonela spp.; некоторых грамположительных бактерий: Eubacterium spp., Clostridium spp., Peptococcus spp., Peptostreptococcus spp. Основной метаболит (2-оксиметронидазол) также оказывает противопротозойное и антибактериальное действие. T1/2 составляет 8 ч.
Метронидазол хорошо сорбируется на большинстве мембран слизистых; эффективность его поступления в клетки эпителия вагины при приеме внутрь доказана.
Учитывая все вышеперечисленное, в амбулаторной практике, мы использовали
Трихопол 250 мг – 2 раза в день + Трихопол (вагинальные таблетки) 500 мг 1 раз на ночь в течении 7 дней + Антибиотики различных групп (Офлоксацин или Доксициклин или Джозамицин) по 1 таб. или капсуле 2 раза в день, в течении 10 дней. Такая схема является наиболее оптимальным вариантом комбинированного комплексного лечения, учитывая, что пероральный прием трихопола является наиболее эффективным, а вагинальный – наиболее щадящим.
Активность современных антибактериальных препаратов в отношении возбудителей ВЗОМТ
Что такое микоплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Татьяны Алексеевны, гинеколога со стажем в 14 лет.
Над статьей доктора Игнатенко Татьяны Алексеевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Микоплазма (лат. Mycoplasma) — род микроорганизмов, включающий более сотни видов, как вредоносных, так и мирно сосуществующих с хозяином. Это одноклеточные микроорганизмы, не имеющие клеточной стенки. Паразитируют они внутриклеточно или на ряде клеток (сперматозоиды, эритроциты крови, фибробласты, макрофаги и пр.).
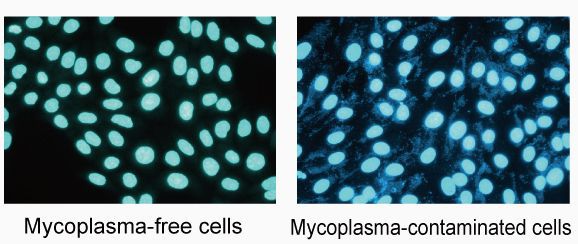
Встречаются микоплазмы у людей и животных. У человека обнаруживают по меньшей мере 14 видов микоплазм. И принципиально различают 2 вида микоплазм, обнаруживаемых при обследовании половых органов человека.
Выявленная в 1980 году Mycoplasma genitalium является так называемым абсолютным патогеном наряду с возбудителями гонореи, трихомоноза, хламидиоза. [1]
Mycoplasma genitalium является недооценённой причиной заболевания репродуктивной системы человека, стойкой, часто бессимптомной инфекцией. [2]
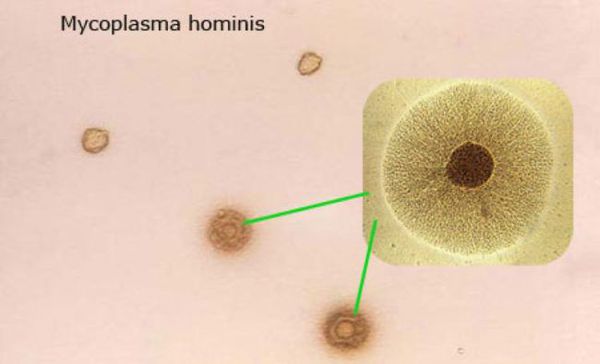
Mycoplasma hominis, описанную ещё в 1937 году, по современным представлениям относят к представителям нормальной флоры половых путей мужчин и женщин. И лишь в условиях иммунодефицита она способна к неконтролируемому размножению с формированием воспалительных заболеваний мочеполовых путей и их осложнений.
Опасен ли микоплазмоз кошек для людей
Описаны случаи инфекционных заболеваний человека, вызванные M. gatae и M. felis. Они наблюдались при иммунодефиците (у ВИЧ-инфицированных, пациентов с аутоиммунными заболеваниями и тяжёлыми формами почечной и печёночной недостаточности). У таких больных воспалялись суставы и кости (артрит и остеомиелит), возникали инфекционные осложнения беременности, выкидыши [14] .
Микоплазмоз у детей
Mycoplasma pneumoniae вызывает респираторные инфекции у детей и взрослых. Помимо респираторных заболеваний, M. pneumoniae также приводит к многочисленным внелёгочным заболеваниям. У детей они носят преимущественно аллергический и аутоиммунный характер.
Опасен ли микоплазмоз при беременности
Mycoplasma genitalium является причиной преждевременных родов и выкидышей у беременных. Mycoplasma hominis связана с ранним и поздним выкидышем особенно при наличии аномальной микрофлоры влагалища (бактериального вагиноза, дефицита лактофлоры, кандидоза) [15] .
Респираторный микоплазмоз
Респираторный микоплазмоз — это инфекционно-воспалительное заболевание органов дыхания, вызываемое бактериями рода Mycoplasma, преимущественно M. pneumoniae. Респираторный микоплазмоз широко распространён, он становится причиной 10–16 % острых респираторных заболеваний. Чаще всего респираторный микоплазмоз встречается у детей, подростков и людей молодого возраста [16] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы микоплазмоза
Микоплазмоз часто протекает бессимптомно. [2] Около 20% инфицированных генитальными микоплазмами или носителей Mycoplasma hominis не предъявляют никаких специфических жалоб.
Симптомы микоплазмоза у мужчин и женщин
К симптомам микоплазмы относятся периодически возникающий умеренный зуд и жжение в области половых органов, выделения из половых путей, нарушение мочеиспускания. Течение заболевания зачастую рецидивирующее, особенно при сочетании с другими патогенными или условно патогенными микроорганизмами (чаще анаэробами при бактериальном вагинозе или вирусами), при устойчивости к лечению.
Патогенез микоплазмоза
Вопреки представлениям о чисто генитальном пути заражения микоплазмозом, есть данные о возможности передачи микроорганизмов не только в генитальных, но и в оро-генитальных и ано-генитальных контактах, причем в гомосексуальных парах отмечено преобладание ректальной инфекции над уретральной. [4] Распространение микоплазм зачастую осуществляется восходяще (например, у женщин от шейки матки через полость матки, маточные трубы в брюшную полость). Плод, проходя по родовым путям матери, инфицированной микоплазмами, имеет высочайшие риски инфицирования. Возможность гематогенной (через кровь) и трансплантационной (при пересадке органов) передачи инфекции доказана во многих преимущественно зарубежных исследованиях. [6]
Классификация и стадии развития микоплазмоза
По типу течения выделяют:
По локализации возможны:
- уретрит (воспаление мочеиспускательного канала) у мужчин и женщин;
- вагинит (воспаление влагалища);
- цервицит (воспаление шейки матки);
- эндометрит (воспаление внутренней выстилки матки);
- сальпингит (воспаление маточных труб);
- бартолинит (воспаление большой железы преддверия влагалища);
- баланит/баланопостит (воспаление головки полового члена); (воспаление предстательной железы);
- орхит (воспаление яичка);
- эпидидимит (воспаление придатка яичка);
- пиелонефрит (воспаление почек);
- проктит (воспаление слизистой оболочки прямой кишки).
Осложнения микоплазмоза
Среди потенциальных осложнений течения генитального микоплазмоза у мужчин и женщин выделяют:
- женское и мужское бесплодие;
- невынашивание плода;
- хронический эндометрит и ассоциированная с ним маточная форма бесплодия;
- первичная плацентарная и вторичная фетоплацентарная недостаточность, задержка роста плода;
- высокая перинатальная заболеваемость и смертность (патология плода или ребёнка, возникшая внутриутробно, в период родов или в новорожденности);
- аномалии развития плода;
- преждевременные роды и патологическое течение послеродового периода (кровотечения, инфекционные осложнения и прочее). [8]
Наблюдается высокая взаимосвязь между микоплазменной инфекцией и различными видами рака органов, потенциально поражаемых микоплазмами. [11]
Последнее время всё больше исследований, доказывающих взаимосвязь Mycoplasma hominis с формированием онкопроцессов репродуктивной сферы, в частности, рака предстательной железы, [7] гнойными воспалительными заболеваниями малого таза у женщин. [10]
Диагностика микоплазмоза
В каких случаях обращаться к врачу
Обследованию на микоплазмы подлежат пациенты с воспалительным заболеванием таза, стойким уретритом или цервицитом, бесплодием, привычным невынашиванием беременности, перед планированием беременности или перед участием в программах вспомогательных репродуктивных технологий. [5]
При лабораторной диагностике микоплазмоза у мужчин исследуют материал из уретры (мочеиспускательного канала), у женщин — шейки матки (цервикального канала). Также исследуется первую порцию свободно выпущенной мочи, секрет простаты, аспират из полости матки. Посев на микоплазмы с определением чувствительности к антибиотикам является оптимальным методом поиска Mycoplasma hominis. Поиск Mycoplasma genitalium осуществляется методом ПЦР. Обнаружение антител к Mycoplasma genitalium и Mycoplasma hominis в крови пациента считается недопустимым методом диагностики ассоциированных с микоплазмами заболеваний.
Обследование на микоплазмоз у женщин проводится в первой половине менструального цикла, не ранее пятого дня с начала менструации.
Допускается и во второй половине цикла, не позднее, чем за пять дней до предполагаемого начала менструации.
Если имеются выраженные симптомы воспаления, диагностический материал собирается в день обращения.
Минимум трое суток до взятия материала на микоплазмоз женщинам рекомендуется воздержаться от спринцевания влагалища.
Не рекомендуется взятие биоматериала ранее 24-48 часов после полового контакта, интравагинального УЗИ и кольпоскопии.
Рекомендуется брать материал не ранее, чем через 14 дней после применения местных антибиотиков и антисептиков (свечи, кремы, гели), и не ранее, чем через 1 месяц после применения антибиотиков перорально.
Если для исследования берут соскоб из уретры, сбор материала проводят до или не ранее 2-3 часов после мочеиспускания. [13]
Перед взятием секрета предстательной железы рекомендуется половое воздержание в течение не менее двух дней. Взятие биологического материала должно проводиться строго до начала применения антибактериальных препаратов или не ранее, чем через 10-14 дней после их отмены (для местных антибиотиков), и не ранее, чем через один месяц после применения антибиотиков перорально. [13]
Эякулят пациент собирает в стерильный контейнер самостоятельно методом мастурбации. Сбор секрета простаты выполняется подготовленным медицинским персоналом после массажа предстательной железы.
Если исследовать планируется мочу, следует собирать первую утреннюю порцию мочи в количестве 20-30 мл в стерильный контейнер. Не рекомендуется сдавать анализ на фоне приёма антибиотиков. [13]
Лечение микоплазмоза
Mycoplasma genitalium является микробом, обнаружение которого в мазке из половых путей является абсолютно ненормальным, а вызванное им заболевание "урогенитальная микоплазменная инфекция" (ранее именовавшаяся генитальным микоплазмозом) подлежит обязательному лечению вне зависимости от жалоб пациентов.
Медикаментозное лечение микоплазмоза
Препаратами выбора считаются доксициклина моногидрат и джозамицин, [12] хотя в последнее время появляются исследования, показывающие плохие результаты лечения доксициклином и рекомендующие неоднократный прием азитромицина в качестве первичного лекарственного средства. [5] [3]
Во избежание хронизации инфекции, возникновения осложнений и резистентности микроба к антибиотикам, когда повторно обострившуюся инфекцию будет просто нечем лечить, целесообразно проходить курс лечения заболевания строго по рекомендации лечащего врача с адекватными дозировками препарата и длительностью курса лечения не менее 10 дней.
Обнаружение Mycoplasma hominis заставляет врача назначать антибактериальную терапию в случаях:
- клинических проявлений заболевания;
- выделения микроорганизмов у пациентов с бесплодием, потерями беременности или в рамках подготовки к беременности;
- выделения микоплазм при осложнённом течении беременности, если есть высокий риск инфицирования плода.
Антибиотики назначают с учётом чувствительности микоплазмы по результатам бакпосева с антибиотикограммой. Курс лечения — 7-14 дней. [12]
Одновременно с антибактериальными препаратами назначают противопротозойные средства (метронидазол) и противогрибковые средства, средства для восстановления микрофлоры кишечника и влагалища, нормализующие pH влагалищного секрета.
Эффективность лечения заболеваний, вызванных Mycoplasma genitalium, оценивают через 4 недели после окончания лечения методом ПЦР. При лечении заболеваний, вызванных Mycoplasma hominis, контроль количества микоплазм определяют методом бакпосева. [12]
Что немаловажно, обследованию и лечению подлежат партнёры заболевшего или нуждающегося в лечении человека.
Народные средства лечения микоплазмоза
Эффективность лечения микоплазмы народными методами научно не доказана. Без адекватной терапии инфекция может привести к осложнениям, например к бесплодию у мужчин и женщин.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. Профилактика заключается в использовании презерватива при всех видах половых контактов, особенно с новым, необследованным половым партнёром. Для женщин немаловажно поддерживать здоровый баланс и кислотность влагалищной микрофлоры, нарушению которых способствуют неконтролируемое, излишнее и неправильное использование антибактериальных, противогрибковых, гормональных препаратов, нарушение личной гигиены половых органов, частые и чрезмерные влагалищные души, спринцевания, использование спермицидов, кишечные дисбактериозы, практики незащищённых ано-генитальных контактов и прочее.
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
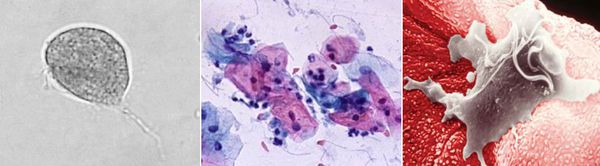
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
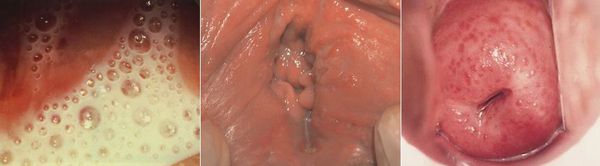
Симптомы трихомониаза у мужчин
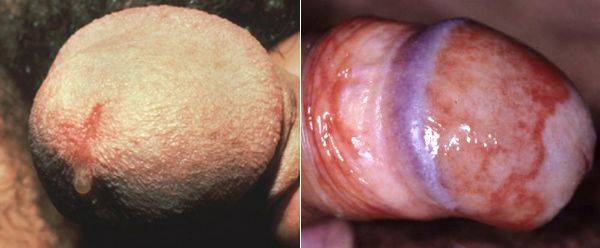
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
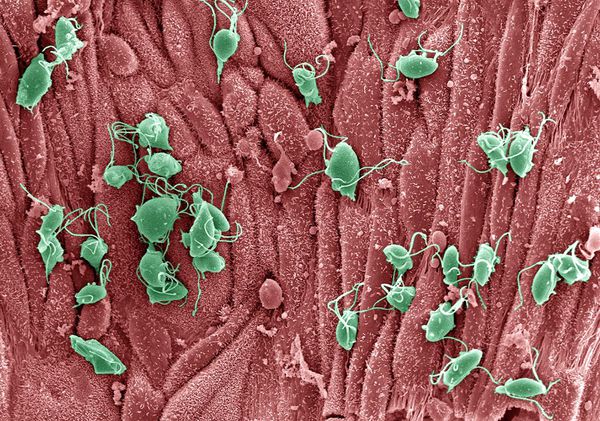
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
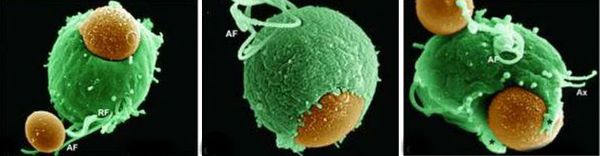
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
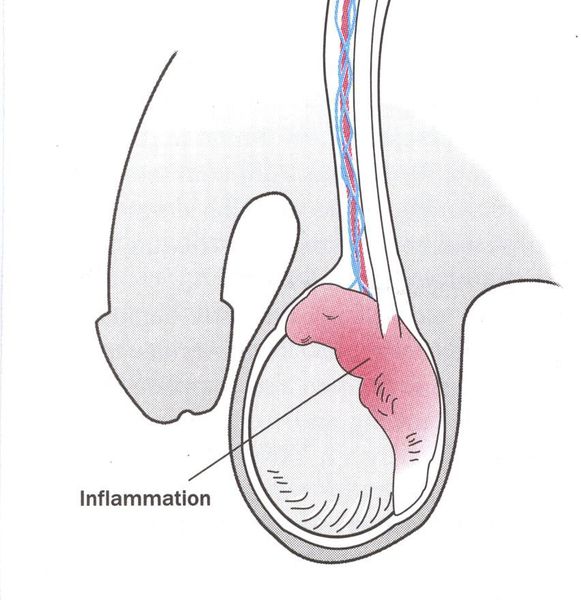
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
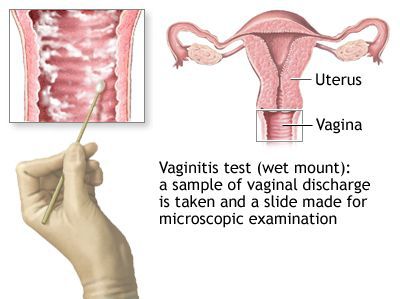
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
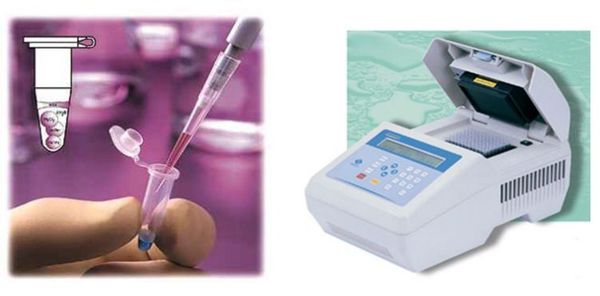
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Что такое уреаплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалык Владимира Павловича, уролога со стажем в 27 лет.
Над статьей доктора Ковалык Владимира Павловича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Уреаплазмоз — группа воспалительных и дисбиотических заболеваний, ассоциированных с уреаплазмами (Ureaplasma species). С 1995 г. различают два вида уреаплазм: Ureaplasma urealyticum и Ureaplasma parvum. Геном U.urealyticum значительно больше U.parvum. В настоящее время невозможно утверждать, что какой-либо из видов является явным патогеном или наоборот — сапрофитом.
Уреаплазмы — условно-патогенные микроорганизмы, которые часто обнаруживаются на слизистых оболочках мочеполовых органов, верхних дыхательных путей и в рото-носоглотке.
В 2021 году профессиональные российские сообщества перестали разрабатывать официальные клинические рекомендации по ведению больных с Ureaplasma spp. и Mycoplasma hominis. Согласно позиции Международного союза по борьбе с инфекциями, передаваемыми половым путём, активное выявление этих микроорганизмов и лечение приносит больше вреда, чем пользы, так как из-за него устойчивость к антибиотикам развивается у действительно опасных инфекций. Поэтому антибиотики при выявлении этих бактерий нужно применять только при наличии симптомов.
Впервые уреаплазмы были выделены в США от темнокожего больного негонококковым уретритом в 1954 г. [1]
Первое попадание уреаплазм в мужскую уретру, как правило, вызывает уретрит — воспаление мочеиспускательного канала. Имеются данные о том, что у женщин уреаплазмы ассоциированы с острыми воспалительными заболеваниями органов малого таза (ВЗОМТ), а также с бактериальным вагинозом. Доказана роль уреаплазм в возникновении бронхолегочных заболеваний у новорожденных (бронхит, пневмония) и послеродового хорионамнионита. [2]
Роль уреаплазм в патологии человека до конца не установлена. Продолжается изучение патогенетической связи этих микроорганизмов с широким спектром заболеваний из разных сфер:
- заболевания мочеполовых органов у мужчин: бесплодие, простатит, везикулит, эпидидимоорхит; [3]
- урогенитальная патология у женщин: ВЗОМТ, бесплодие, воспаление бульбовагинальной железы;
- патология новорождённых. Существуют данные о том, что наличие уреаплазм приводит к низкому весу новорождённого и снижению балла по шкале Апгар;
- патология рожениц: преждевременные роды, преждевременный разрыв околоплодного пузыря, привычный выкидыш, замершая беременность и т. д.; , цистит. Уреаплазмы выявляли в удалённых из почек конкрементах в биоптатах мочевого пузыря, а эксперименты по инфицированию мышей приводили к появлению у них уратных камней в почках.
Уреаплазмы зачастую входят в состав нормальной микрофлоры уретры и влагалища. Частота выявления уреаплазм составляет в среднем 40% в мочеполовых органах у женщин и 5-15% у мужчин. При этом U.parvum обнаруживается значительно чаще, чем U.urealyticum (38% против 9%). [4]
Как передаётся уреаплазма
Уреаплазмы распространяются посредством сексуальных контактов. Чем больше сексуальных партнёров в течение жизни, тем чаще колонизация уреаплазмами влагалища или уретры. Уреаплазмы передаются новорождённым при прохождении через родовой канал. При этом происходит колонизация слизистой вульвы и влагалища у девочек и носоглотки у обоих полов. Частота выявления уреаплазм у новорожденных может достигать 30% и выше, снижаясь до нескольких процентов к первому году жизни. [5]
В последующем рост частоты колонизации уреаплазмами начинается с момента начала половой жизни (в 14-18 лет).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы уреаплазмоза
Симптоматика различается в зависимости от возникшего заболевания.
Уреаплазмоз у мужчин
У мужчин может возникать уретрит, который проявляется скудными выделениями и жжением в мочеиспускательном канале, учащенным мочеиспусканием. Без лечения уретрит склонен к саморазрешению: симптомы затихают, пациент успокаивается. Перенесённый уретрит увеличивает вероятность возникновения в будущем воспаления предстательной железы — простатита. Кроме того, осложнениями уретрита могут быть эпидидимоорхит — воспаление яичка и его придатка, везикулит — семенного пузырька и, редко, куперит — бульбоуретральной железы.
Уреаплозмоз у женщин
У женщин под влиянием уреаплазм может развиваться сальпингоофорит, эндометрит и вагиноз.
Острый сальпингоофорит, эндометрит могут проявляться тянущими болями внизу живота, лихорадкой, слабостью и выделениями из вагины. Воспалительные заболевания тазовых органов у женщин — закономерное следствие бактериального вагиноза, наблюдаемого при выявлении уреаплазм. Симптомы заболевания могут быстро усугубляться, нередко требуется госпитализация в гинекологический стационар.
Помимо воспалительных заболеваний уреаплазмы, помимо многих других микроорганизмов, ассоциированы с бактериальным вагинозом.
Бактериальный вагиноз, как правило, сопровождается выделениями с неприятным запахом, который к тому же усиливается во время близости.
Заболевание предрасполагает к акушерско-гинекологическим осложнениям: преждевременным родам, рождению с низким весом.
Автор статьи разделяет взгляды мировых экспертов в области урогенитальной патологии (Jenny Marazzo, Jorma Paavonen, Sharon Hillier, Gilbert Donders) на отсутствие связи уреаплазм с возникновением цервицита и вагинита. [6] [7] [8]
Здесь необходимо заметить, что российский гайдлайн призывает проводить лечение цервицита и вагинита, базируясь на этиологической роли уреаплазм при этих заболеваниях, что, конечно же, является ошибкой. [17]
Уреаплазмоз у детей
У девочек в большинстве случаев уреаплазмы не вызывают каких-либо заболеваний, наблюдается здоровое носительство. Изредка развивается воспаление вульвыи/или влагалища. У новорождённых девочек и мальчиков повышен риск развития бронхолёгочной дисплазии.
Патогенез уреаплазмоза
Уреаплазмы — условно-патогенные микроорганизмы, т. е. их болезнетворные свойства реализуются только при особых условиях: высокая концентрация на слизистой, иммуносупрессия и другие.
Уреаплазмы прикрепляются к поверхности слизистой оболочки с помощью цитоадгезиновых протеинов. Кроме уретрального эпителия уреаплазмы способны прикрепляться к эритроцитам и сперматозоидам.
Одним из основных факторов патогенности являются ферменты фосфолипаза А и С, под влиянием которых в организме вырабатывается простагландин — фактор, запускающий сокращения непроизвольных мышц, следовательно, возможны преждевременные роды. Воспалительная реакция сопровождается выработкой провоспалительных цитокинов — IL 6, 8, 10.
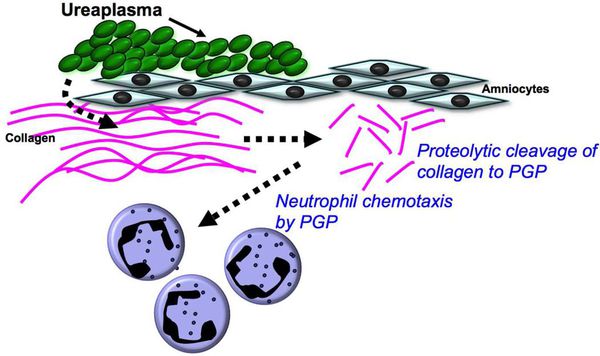
Уреаплазмы обладают IgA-протеазной активностью, разрушая местный защитный фактор слизистой оболочки иммуноглобулин А. [9]
Воспалительный процесс в мочеиспускательном канале развивается при большой концентрации уреаплазм. Так показано, что 10 3 КОЕ/мл и выше ассоциировано с выявлением 12 и более лейкоцитов на мл в уретральном содержимом. [10]
Особые факторы патогенеза реализуются при возникновении бактериального вагиноза. При этом ослабевают факторы местного иммунитета слизистой, благодаря чему такие пациентки более подвержены инфицированию инфекциями, передаваемыми половым путём (в т. ч. ВИЧ). Кислотность вагинального содержимого (рН в норме 3,5-4,5) снижается до нейтральной среды (рН 6,5-7 и выше). Таким образом, ослабевает естественный защитный барьер против болезнетворных микроорганизмов.
Классификация и стадии развития уреаплазмоза
По длительности протекания различают острый и хронический уретрит. Острый уретрит — до 2 месяцев, хронический — более 2 месяцев. В последнем случае различают рецидивирующий и персистирующий уретрит.
Хроническим рецидивирующим уретритом считается заболевание, при котором лейкоциты в уретре к концу лечения пришли в норму, а через 3 месяца — вновь наблюдался их подъём свыше 5 в поле зрения (при увеличении х1000). Хронический персистирующий уретрит — когда повышенное содержание лейкоцитов наблюдалось к концу лечения и через 3 месяца. [11]
ВЗОМТ подразумевает вовлечение в процесс маточных труб, яичника и их связок. Воспаление придатков может быть одно- и двухсторонним, острым или хроническим. Основные симптомы: боль внизу живота, в пояснице, выделения из половых органов, температура 38˚С и выше. [12]
Осложнения уреаплазмоза
У мужчин осложнениями уретрита являются баланопостит — воспаление головки и крайней плоти полового члена. Также возможны простатит, реже — эпидидимоорхит и шеечный цистит. При этом уреаплазмы не рассматриваются в качестве самостоятельного агента, вызывающего воспаление предстательной железы. Вероятно, эта цепь осложнений возникает посредством заднего уретрита и реализуется с помощью уретропростатического рефлюкса, т. е. заброса содержимого задней уретры в ацинусы простаты и семявыносящие протоки. [13]
У женщин ВЗОМТ может осложняться тубоовариальным абсцессом, изредка возникают перитонит и сепсис. В отдалённые сроки возможны серьёзные осложнения, имеющие социальные последствия: хроническая тазовая боль, внематочная беременность и бесплодие.
Маловероятно, что только лишь наличие уреаплазм в биоценозе влагалища приведёт к таким осложнениям. Свой патогенный потенциал эти микроорганизмы реализуют совместно с другими микроорганизмами, приводящими к дисбиотическим изменениям — бактериальному вагинозу. [14]
Диагностика уреаплазмоза
Показанием для назначения исследований для выявления уреаплазм являются клинические и/или лабораторные признаки воспалительного процесса: уретрит, ВЗОМТ. Не следует проводить рутинные исследования всем пациентам, в т.ч. без признаков какого-либо заболевания.
Для выявления уреаплазм используются только прямые методы выявления: бактериологический и молекулярно-генетический. Определение антител: IgG, IgA, IgM неинформативно. Материалом для исследования могут служить отделяемое мочеполовых органов, моча, вагинальный секрет и др.
Прямая иммунофлюоресценция (ПИФ) и иммунофлюоресцентный анализ (ИФА) менее информативны при уреаплазмозе, чем молекулярно-генетические и бактериологические исследования. Их применяют только при отсутствии последних.
Бактериальный вагиноз верифицируют с помощью критериев Амсела:
При наличии любых 3-х из 4-х критериев диагноз является установленным. Тем не менее, ввиду трудоёмкости выполнения, невозможности измерения рН оценка критериев Амсела затруднена.
Лечение уреаплазмоза
Лечение уреаплазмоза показано только в тех случаях, когда в результате обследования выявлена очевидная связь уреаплазм с воспалительным процессом. В случае здорового носительства уреаплазм лечение не показано. Порочной является практика назначения терапии всем лицам, у которых выявлены уреаплазмы.
Лечение показано донорам спермы и при бесплодии, когда других его причин не выявлено.
Недавние бактериологические исследования показали высокую активность в отношении уреаплазм Доксициклина, Джозамицина и ряда других антимикробных препаратов.
Схема лечения уреаплазмоза
Согласно клиническим рекомендациям Российского общества дерматовенерологов при неосложнённом заболевании — уретрит — проводят 10-дневные курсы лечения уреаплазмоза:
- Доксициклин моногидрат 100 мг по 1 таб. 2 раза в день;
- или Джозамицин 500 мг по 1 таб. 3 раза в день.
При персистенции воспалительного процесса курс лечения уреаплазмоза может быть продлён до 14 дней. [17]
При выявлении бактериального вагиноза назначают вагинальные препараты:
- Метронидазол вагинальный гель0,75% на ночь 5 г в течение 5 дней;
- или Клиндамицин крем 2% на ночь в течение 7 дней. [18]
Особенности лечения уреаплазмоза при беременности
При беременности по назначению врача можно применять препараты из группы макролидов и азалидов (Джозамицин, Азитромицин).
Прогноз. Профилактика
Ограничение числа сексуальных партнёров, применение барьерных методов контрацепции уменьшают колонизацию уреаплазм. В тех случаях, когда уже имеется носительство уреаплазм, необходимо профилактическое обследование и консультация у профильных специалистов перед:
Читайте также:

