Микоплазменная инфекция что это и как лечить
Обновлено: 23.04.2024
Микоплазменная респираторная инфекция представляет собой острую инфекцию дыхательных путей, характеризующуюся развитием бронхопневмонии. Респираторный микоплазмоз представляет собой весьма распространенное заболевание. Отмечается волнообразный подъем заболеваемости с частотой 1 раз в 2-4 года. Имеет место сезонность: пик заболеваемости приходится на холодное время года. Микоплазмозы составляют 6-22% всех острых пневмоний и 5-6% заболеваний дыхательных путей. В периоды эпидемических вспышек доля микоплазменных инфекций среди респираторных заболеваний может достигать 50%.
Общие сведения
Микоплазменная респираторная инфекция представляет собой острую инфекцию дыхательных путей, характеризующуюся развитием бронхопневмонии. Респираторный микоплазмоз представляет собой весьма распространенное заболевание. Отмечается волнообразный подъем заболеваемости с частотой 1 раз в 2-4 года. Имеет место сезонность: пик заболеваемости приходится на холодное время года. Микоплазмозы составляют 6-22% всех острых пневмоний и 5-6% заболеваний дыхательных путей. В периоды эпидемических вспышек доля микоплазменных инфекций среди респираторных заболеваний может достигать 50%.

Характеристика возбудителя
Возбудителем микоплазменной респираторной инфекции является Mycoplasma pneumoniae. Микоплазмы представляют собой микроорганизмы, не имеющие клеточной стенки, внедряющиеся в клеточную структуру ткани организма хозяина. Микоплазмы различных видов выделяются из растений, тканей человека и животных. Для 14 видов микоплазм человек является естественным хозяином. Mycoplasma pneumoniae выделяется своей способностью продуцировать гемолизин и гемаглютинины, ферментировать углеводы. Микоплазма в аэрозоли внутри помещения может сохранять жизнеспособность до получаса, при 4 °С - 37 часов, при 37 °С – 5 часов. Микроорганизмы чувствительны к облучению УФ и рентгеновскими лучами, ультразвуковым колебаниям, вибрации, реагируют на изменение кислотно-основного состояния среды, температурные условия.
Источником и резервуаром микоплазменной респираторной инфекции является человек. Больные выделяют возбудителя около 7-10 дней после начала заболевания, в некоторых случаях этот период удлиняется. Носительство без клинический проявлений вне эпидемического очага практически не встречается, но транзиторно может отмечаться у лиц, длительно и тесно общающихся с больным. Пневмонийная микоплазма передается с помощью аэрозольного механизма воздушно-капельным и воздушно-пылевым путем, в некоторых случаях может реализоваться контактно-бытовой путь передачи (через загрязненные руки, предметы быта).
Естественная восприимчивость человека к микоплазменной инфекции умеренная, чаще поражаются лица, страдающие иммунодефицитными состояниями, вызванными различного рода тяжелыми системными заболеваниями, больные с синдромом Дауна, серповидно-клеточной анемией. Отмечается генетическая склонность к развитию микоплазменной респираторной инфекции. Постинфекционный иммунитет стойкий, продолжительность может достигать 5-11 лет. При перенесении латентной формы инфекции напряженность иммунитета ниже.
Пневмонийные микоплазмы имеют сродство к клеткам эпителия, выстилающего слизистые оболочки всей дыхательной системы, что позволяет микроорганизму поражать любые ее отделы, вызывая инфильтративный воспалительный процесс. Продуцирование микоплазмой супероксиданта способствует отмиранию эпителиальных клеток дыхательных путей, что вызывает воспаление как в бронхах, так и в прилегающих тканях. При распространении процесса поражаются альвеолы, их стенки при этом уплотняются.
Диссеминация микоплазмы вызывает воспаления других органов и систем: суставов (артрит), мозговых оболочек (менингит), может вызывать гемолиз, кожные высыпания. Чаще всего микоплазменная респираторная инфекция протекает в виде пневмонии или бронхита, ларингита. Может проявляться как ОРВИ, или осложнять течение какой-либо вирусной респираторной инфекции.
Симптомы респираторного микоплазмоза
Инкубационный период микоплазменной инфекции может составлять от нескольких дней до месяца. У лиц с синдромом иммунодефицита может проявиться клинически спустя длительное время латентного носительства возбудителя. Респираторный микоплазмоз нередко протекает в форме разнообразных заболеваний верхних дыхательнах путей (ринофарингит, ларингофарингит, трахеит, бронхит), показывая характерную для них клиническую картину. Явления общей интоксикации и температурная реакция, как правило, умеренная, выраженный токсикоз и лихорадка, в основном, развиваются у детей.
При микоплазменных поражениях верхних дыхательных путей отмечается сухой мучительный кашель, боль в горле, ринорея. Осмотр может выявить конъюнктивит, инъецированность склер, умеренное увеличение лимфатических узлов: подчелюстных, шейных. Слизистая оболочка глотки, миндалины, небные дужки гиперемированы, иногда отмечается зернистость. При аускультации легких дыхание жесткое, сухие хрипы.
Чаще всего заболевание непродолжительно, клиническая симптоматика стихает через неделю, иногда затягивается на срок до двух недель. В большинстве случаев микоплазменная респираторная инфекция протекает по типу пневмонии, которая может начаться как остро, с специфических симптомов поражения легких, так и на фоне клиники ОРВИ спустя несколько дней после появления катаральной симптоматики.
Для микоплазменной пневмонии характерна интоксикация (головная боль, озноб, мышечные и суставные боли), лихорадка, достигающая 39 градусов. Кашель из сухого прогрессирует во влажный, с отделением скудной, вязкой мокроты прозрачного или беловатого цвета, позднее – с гнойными вкраплениями. Для микоплазменной пневмонии затруднения дыхания, сердечно-сосудистые нарушения не характерны, цианоз не отмечается.
Иногда интоксикацию могут сопровождать тошнота, рвота и диарея. Кожные покровы больных бледные, склеры инъецированы, выслушивание легких может вовсе не выявить нарушений, либо обнаружить жесткое дыхание и локализованные сухие или мелкопузырчатые хрипы. Результатом микоплазменной пневмонии могут стать бронхоэктазы, деформирующий бронхит, пневмосклероз.
Микоплазменная респираторная инфекция может осложняться экссудативным плевритом, воспалением сердечной мышцы (миокардит), мозговых оболочек.
Диагностика
Возбудителя микоплазменной респираторной инфекции выделяют из мокроты, крови, мазка носоглотки, после чего проводят бактериологическое исследование. Серологические методы (выявление антител к возбудителю) включают РНГА, РСКА, РН, ИФА. Общий анализ крови показывает лимфоцитоз при нормальном количестве лейкоцитов или умеренном повышении их концентрации.
Важным диагностическим методом выявления пневмонии является рентгенография легких. При этом в легких отмечаются зоны инфильтративного воспаления, как сегментов легких, так и интерстициальной ткани. Рентгенологические признаки пневмонии могут сохраняться некоторое время после клинического выздоровления. Пациенты с респираторным микоплазмозом нуждаются в консультации отоларинголога и пульмонолога.
Лечение респираторного микоплазмоза
Этиотропная терапия микоплазменной респираторной инфекции заключается в назначении антибиотиков: эритромицина, азитромицина, кларитромицина. Препараты назначаются 10-14-дневным курсом в среднетерапевтических дозировках. При невозможности применения вышеуказанных средств можно назначить доксициклин. Если инфекция ограничивается верхними дыхательными путями, можно не прибегать к антибиотикотерапии, ограничившись симптоматическими средствами: отхаркивающими препаратами, сосудосуживающими средствами местного применения при рините, дезинфицирующими препаратами для полоскания горла, физиотерапевтическими методиками.
Хороший эффект при микоплазменных ларингофарингитах и ринофарингитах дает применение местного УФ-облучения, ингаляций с фитосоставами, бактерицидами. Пневмония, а также осложненные, тяжело протекающие формы микоплазменной инфекции лечатся в стационаре. Полиморфная эритема, миелиты, энцефалит являются показанием к назначению препаратов группы кортикостероидных гормонов.
Прогноз и профилактика
Как правило, прогноз благоприятный, в особенности в случаях протекания микоплазменной инфекции по типу ОРВИ. Пневмонии могут оставлять после себя участки склерозирования легочной ткани, бронхоэктазы. Заметно ухудшаться может прогноз при развитии тяжелых осложнений, угрожающих жизни состояний.
Общая профилактика микоплазменной респираторной инфекции соответствует таковой при других респираторных заболеваниях, подразумевает осуществление карантинных мероприятий в очаге инфекции, изоляцию больных на дому либо в стационаре вплоть до исчезновения клиники, соблюдение санитарно-гигиенических норм в лечебных учреждениях и коллективах. Личная профилактика подразумевает избегание тесного контакта с больными лицами, применение средств индивидуальной защиты (марлевые маски для защиты дыхательных путей), соблюдение личной гигиены. Мер специфической профилактики данного заболевания нет.
Микоплазмоз у женщин – урогенитальная инфекция, вызываемая Mycoplasma genitalium/hominis и протекающая у женщин в форме уретрита, вагинита, цервицита, эндометрита, сальпингита, аднексита. Может иметь латентное течение либо сопровождаться зудом половых органов, жжением при мочеиспускании, прозрачными необильными белями, болями внизу живота и в пояснице, межменструальными кровотечениями, привычным выкидышем, бесплодием. Решающее значение в диагностике микоплазмоза у женщин принадлежит лабораторным исследованиям: культуральному, ПЦР, ИФА, РИФ. В лечении микоплазмоза применяются антибиотики (тетрациклины, фторхинолоны, макролиды), местная терапия (свечи, спринцевания), иммуномодуляторы.

Общие сведения
Микоплазмоз у женщин – группа инфекций мочеполового тракта, возбудителями которых выступают микоплазма гениталиум и микоплазма хоминис. По данным различных исследователей, носителями M. hominis являются от 10 до 50% населения. При этом микоплазмы обнаруживаются у 25% женщин, страдающих привычным невынашиванием беременности, и 51% женщин, родивших детей с пороками внутриутробного развития. Наибольшая частота заболеваемости микоплазмозом наблюдается среди сексуально активных женщин фертильного возраста. На сегодняшний день в структуре ИППП уреаплазмоз и микоплазмоз преобладают над классическими венерическими заболеваниями (гонореей, сифилисом). Тенденция к росту распространенности микоплазменной инфекции в популяции и потенциальная угроза репродуктивному здоровью делают данную проблему актуальной для ряда дисциплин: гинекологии, урологии, венерологии.

Причины микоплазмоза у женщин
Инициаторами миколазменной инфекции выступают мельчайшие микроорганизмы, занимающие промежуточную ступень между вирусами и бактериями. С вирусами их сближают малые размеры (150-450 нм), из-за чего их невозможно увидеть в световой микроскоп, отсутствие ядра и собственной клеточной стенки, паразитирование на клетках хозяина. Сходство с бактериями заключается в способности микоплазмы расти в бесклеточной среде. Из всего многообразия представителей семейства Mycoplasmataceal (а их известно около 200) человеческий организм населяют 16 видов: из них шесть видов колонизируют мочеполовой тракт, остальные – ротовую полость и глотку. Патогенными для человека являются следующие виды:
- M. рneumoniae (вызывает ОРЗ, атипичную пневмонию)
- M. hominis (участвует в развитии бактериального вагиноза, микоплазмоза)
- M. genitalium (вызывает урогенитальный микоплазмоз у женщин и мужчин)
- M. incognitos (вызывает малоизученную генерализованную инфекцию)
- М.fermentans и М. рenetrans (ассоциированы с ВИЧ-инфекцией)
- Ureaplasma urealyticum/parvum (вызывает уреаплазмоз)
Микоплазмы могут жить на слизистых оболочках гениталий, не вызывая заболевания – такие формы расцениваются как микоплазмоносительство. Женщины являются бессимптомными носителями микоплазм чаще, чем мужчины. Факторами, увеличивающими патогенность микроорганизмов и вероятность возникновения микоплазмоза у женщин, могут выступать инфицированность другими бактериями и вирусами, иммунодефицит, бактериальный вагиноз (изменение рН влагалища, уменьшение количества лакто- и бифидумбактерий, преобладание других условно-патогенных и патогенных видов), беременность, переохлаждение.
Симптомы микоплазмоза у женщин
Примерно в 10% случаев микоплазмоз у женщин имеет латентное или субклиническое течение. Активизация инфекции обычно происходит под воздействием различных стресс-факторов. Однако даже скрытая инфекция представляет потенциальную угрозу: при неблагоприятных условиях она может инициировать тяжелые септические процессы (перитонит, послеабортный и послеродовой сепсис), а внутриутробное инфицирование плода увеличивает риск перинатальной смертности.
Инкубационный период длится от 5 суток до 2-х месяцев, но чаще составляет около двух недель. Микоплазмоз у женщин может протекать в форме вульвовагинита, цервицита, эндометрита, сальпингита, оофорита, аднексита, уретрита, цистита, пиелонефрита. Заболевание не имеет четко выраженных специфических признаков, симптомы урогенитальной микоплазменной инфекции зависят от ее клинической формы.
Микоплазменный вагинит или цервицит сопровождают необильные прозрачные выделения из влагалища, ощущение зуда, жжение при мочеиспускании, боль при половых контактах (диспареуния). При воспалении матки и придатков пациентку беспокоят тянущие боли внизу живота и в пояснице. Симптомами цистита и пиелонефрита служат повышение температуры тела до 38,5°С, болезненное мочеиспускание, рези в животе, боли в пояснице. Микоплазменный эндометрит также проявляется нарушениями менструального цикла и межменструальными кровотечениями. Частыми осложнениями этой формы инфекции становится бесплодие у женщин.
Большую опасность микоплазмоз представляет для беременных женщин. Инфекция может провоцировать самопроизвольные выкидыши, гестоз, фетоплацентарную недостаточность, хориоамнионит, многоводие, раннее излитие околоплодных вод, преждевременные роды. Недоношенная беременность у женщин, инфицированных микоплазмами, наблюдается в 1,5 раза чаще, чем у клинически здоровых беременных. Внутриутробный микоплазмоз у детей может протекать в форме генерализованной патологии с полисистемным поражением, микоплазменной пневмонии, менингита. Среди инфицированных детей выше процент врожденных пороков и случаев мертворождения.
Диагностика микоплазмоза у женщин
Диагностировать микоплазмоз у женщин только лишь на основе клинических признаков, анамнеза, данных осмотра на кресле, мазка на флору не представляется возможным. Достоверно подтвердить наличие инфекции можно только с помощью комплекса лабораторных исследований.
Наиболее информативный и быстрый метод – молекулярно-генетическая диагностика (ПЦР выявление микоплазмы), точность которой составляет 90-95%. Материалом для анализа могут служить соскобы эпителия урогенитального тракта или кровь. Бактериологический посев на микоплазмоз позволяет обнаружить лишь M. hominis, отличается сложностью и более длительными сроками готовности результата (до 1 недели), но вместе с тем позволяет получить антибиотикограмму. Для микробиологического анализа используется отделяемое уретры, сводов влагалища, канала шейки матки. Диагностически значимым считается тир более 104 КОЕ/мл. Определение микоплазмы методами ИФА и РИФ хоть и достаточно распространено, но отличается меньшей точностью (50-70%).
Вспомогательное значение в диагностике микоплазмоза у женщин имеют ультразвуковые методы: УЗИ ОМТ, УЗИ почек и мочевого пузыря, поскольку помогают выявить степень вовлеченности в инфекционный процесс органов мочеполовой системы. Обследование на микоплазмоз в обязательном порядке должны проходить женщины, планирующие беременность (в т. ч. с помощью ЭКО), страдающие хроническими ВЗОМТ и бесплодием, имеющие отягощенный акушерский анамнез.
Лечение и профилактика микоплазмоза у женщин
Вопрос о лечении бессимптомного носительства M. hominis остается дискутабельным. На современном этапе все больше исследователей и клиницистов придерживается мнения, что микоплазма хоминис является компонентом нормальной микрофлоры женщины и в обычных условиях в здоровом организме не вызывает патологических проявлений. Чаще всего данный вид микоплазмы ассоциируется с бактериальным вагинозом, поэтому лечение должно быть направлено на коррекцию микробиома влагалища, а не элиминацию микоплазмы.
Целенаправленное лечение микоплазмоза у женщин обосновано в случае обнаружения M. genitalium и наличия признаков урогенитального воспаления, выявления микоплазм у женщин, планирующих беременность или имеющих неблагоприятный акушерский анамнез в прошлом, страдающих бесплодием. Также рекомендуется пройти лечебный курс перед предстоящими гинекологическими операциями или малоинвазивными внутриматочными вмешательствами (абортом, установкой ВМС).
Этиотропное лечение микоплазмоза у женщин назначается с учетом максимальной чувствительности возбудителя. Чаще всего используются антибиотики тетрациклинового ряда (тетрациклин, доксициклин), макролиды, фторхинолоны, цефалоспорины, аминогликозиды и др. Иногда применяется введение противомикробных средств в рамках процедуры плазмафереза. Для местного лечения используются вагинальные кремы и таблетки, содержащие клиндамицин, метронидазол. Проводятся инстилляции мочеиспускательного канала, спринцевания антисептиками. Наряду с антибиотикотерапией, назначаются противогрибковые средства, иммуномодуляторы, поливитаминные комплексы, эубиотики. Проводится озонотерапия и магнитолазеротерапия.
Лечение микоплазмоза должна пройти не только женщина, но и ее половой партнер. Стандартный курс длится 10-15 дней. Через 2-3 недели после завершения курса повторяется культуральное исследование, через месяц – ПЦР диагностика, на основании которых делаются выводы о выздоровлении. Резистентность к лечению наблюдается примерно у 10% пациентов. Во время беременности лечение микоплазмоза проводится только в том случае, если инфекция представляет опасность для матери и ребенка.
Профилактика микоплазмоза среди женщин заключается в использовании барьерных методов контрацепции, регулярном прохождении гинекологических осмотров, своевременном выявлении и лечении урогенитальных инфекций.
Микоплазмоз у мужчин — воспалительное заболевание мочеполового тракта, относящееся к инфекциям, передающимся половым путем. Чаще протекает бессимптомно, реже с проявлениями в виде резей, болей при мочеиспускании с иррадиацией в пах, выделений из полового члена, лихорадки. Лабораторная диагностика микоплазмоза основана на обнаружении возбудителей в биологических жидкостях, допускаются серологические исследования. Лечение инфекции всегда комплексное, с применением средств этиотропной, патогенетической, симптоматической терапии, немедикаментозных методов.
МКБ-10

Общие сведения
Микоплазмоз у мужчин является одной из самых частых причин поражения мочеполового аппарата. Впервые возбудитель болезни был выявлен в 1980 году. Доля микоплазменной инфекции среди негонококковых и нехламидийных уретритов у мужского населения составляет около 10-35%, среди здоровых лиц выделение микоплазм колеблется от 1 до 3,3%. Склонность к персистированию инфекции отмечена у 40% больных, при этом наиболее часто страдают мужчины старше 35 лет. Исследования в странах Африки к югу от Сахары показали, что длительный нелеченный микоплазмоз приводит к увеличению риска заражения ВИЧ.

Причины
Возбудитель микоплазмоза — бактерия M. Genitalium. Источником является больной человек, нередко с латентным течением заболевания, имеющий стертые симптомы. Передача патогенов у мужчин обычно осуществляется при прямом контакте слизистых оболочек половых органов во время аногенитального, орально-генитального и вагинального способа сексуального проникновения. Нередко возникает микст-инфекция с уреаплазмами, трихомонадами и пр. Основные факторы риска:
- незащищенные половые контакты, особенно гомосексуальные
- регулярные переохлаждения
- несоблюдение правил интимной гигиены
- злоупотребление спиртными напитками, наркотическими веществами, курение.
В группе риска – лица с ослабленным иммунитетом, эндокринными болезнями, после трансплантации органов, коммерческие секс-работники.
Патогенез
Патогенез микоплазмоза до конца не изучен. Известно, что M. Genitalium, адгезируясь на поверхности клетки-хозяина, запускает провоспалительный каскад хемокинов через высоко выраженные врожденные иммунные сенсоры, включающие Toll-подобные рецепторы 2, 6, связывание которых с M. Genitalium и его липопротеинами приводит к индукции генов, участвующих в защите клетки. Эти провоспалительные сигналы приводят к привлечению лейкоцитов в очаг микоплазменного присутствия.
Симптомы микоплазмоза у мужчин
Инкубационный период инфекции может составлять от 4 недель до 60 суток, в среднем, около месяца; при этом заболевание у мужчин преимущественно протекает бессимптомно. При наличии клиники пациенты могут предъявлять жалобы на невысокую лихорадку (до 38°C), снижение работоспособности, умеренные головные боли, слабость, озноб, появление необильных полупрозрачных выделений и зуда в области головки полового члена, чувство жжения, дискомфорта во время мочеиспускания.
В паховой области возникают болезненные, тянущие ощущения, снижается либидо. Половой акт может прерываться из-за резкой боли, возникают симптомы эректильной дисфункции. Дальнейшее развитие микоплазмоза у мужчин – покраснение, отечность, боли в мошонке; учащение мочеиспускания, особенно ночью, помутнение мочи, режущие ощущения, болезненность над лобком, в промежности и заднем проходе, усиление лихорадки и слабости.
Осложнения
К наиболее частым осложнениям микоплазменного уретрита относятся восходящие воспалительные заболевания мочеполового аппарата: простатит, цистит, пиелонефрит. Возможно поражение яичек и придатков, при нелеченном эпидидимите нередко впоследствии диагностируется бесплодие. Могут возникать симптомы проктита: лихорадка, резкие болевые ощущения в положении сидя, ректальные гнойные выделения.
Бесплодие при микоплазмозе среди мужчин имеет сложную природу: на возникновение состояния влияет как непосредственно воспалительный процесс в репродуктивном тракте, так и способность микоплазм фиксироваться на сперматозоидах и ограничивать их подвижность. Хроническая инфекция снижает функцию предстательной железы, формирует соединительнотканные перемычки, мешающие нормальному продвижению семенной жидкости.
Диагностика
Диагностика микоплазмоза среди мужчин и его лечение в большинстве случаев осуществляется урологами. Врачи других специальностей консультируют при наличии показаний. Необходимо тщательное обследование всех половых партнеров больного, особенно при практикующихся незащищенных сексуальных контактах. Основные клинико-лабораторные и инструментальные обследования при микоплазмозе включают:
Дифференциальная диагностика микоплазмоза у мужчин осуществляется с уреаплазмозом и другими негонококковыми уретритами, при этом верификация патологии производится лабораторными методами ввиду схожести клинических проявлений. Уретриты иной этиологии имеют в анамнезе указание на травматическое, температурное или химическое повреждение, однако любые неинфекционные причины должны быть подтверждены отрицательными исследованиями на наличие микробных патогенов.
Лечение микоплазмоза у мужчин
Лечение часто осуществляется в амбулаторных условиях. Стационарное пребывание рекомендовано пациентам с декомпенсированными хроническими заболеваниями, тяжелым течением инфекции, осложнениями, требующими круглосуточного наблюдения. Показан общий, реже полупостельный режим. Диета рассматривается как лечение: полностью исключаются кислые, острые, маринованные блюда, алкоголь, кофе, никотин.
На период лечения рекомендуется воздержаться от сексуальных связей либо обязательно использовать барьерные методы контрацепции (презерватив). При выявлении симптомов микоплазмоза у партнера проводится совместное лечение; профилактический прием этиотропных средств не имеет достоверной пользы. Риск инфицирования здорового человека во время лечения, даже при адекватной терапии, без использования способов контрацепции составляет более 30%.
Консервативная терапия
Стандартное лечение микоплазмоза у мужчин занимает 7-14 дней, однако 15-25% пациентов имеют стойкие или рецидивирующие симптомы. На период приема препаратов и выраженных симптомов исключается спортивная физическая нагрузка, возобновление разрешается в период реконвалесценции. Наиболее часто лечебные мероприятия при микоплазмозе осуществляются:
- Этиотропными средствами. Препаратами выбора могут быть тетрациклины, макролиды и фторхинолоны. Однако доксициклин сейчас рекомендуется в качестве второй и даже третьей линии терапии; также наблюдается растущая резистентность микоплазм к азитромицину. Высокая эффективность терапии микоплазмоза у мужчин отмечена при приеме пристинамицина и моксифлоксацина.
- Патогенетическими препаратами. Применяются обезболивающие, спазмолитические, противовоспалительные препараты. С целью провокации вялотекущей инфекции иногда применяются местные (ректальные) иммуностимуляторы. Внутривенная дезинтоксикация полиионными растворами показана в случае тяжелого течения, при возникших осложнениях.
- Симптоматическими средствами. Возможно использование мочегонных, десенсибилизирующих, гормональных средств. В некоторых случаях рекомендуется местное применение антибиотиксодержащих мазей, курсов витаминно-минеральных комплексов.
Местная терапия и ФТЛ
Лечение манифестного уретрита при микоплазмозе у мужчин сопровождается регулярным орошением головки пениса противовоспалительными растворами после каждого мочеиспускания, использованием ванночек с настоями коры дуба, ромашки, календулы, шалфея. Назначение и прием препаратов растительного происхождения (водно-спиртовых экстрактов травы золототысячника, листьев розмарина и др.) не имеет убедительной клинической эффективности в лечении микоплазмоза.
Российскими урологами широко практикуется местное лечение с введением в уретру антисептических средств (колларгол), а также методы физиотерапии, такие как:
Повторный курс антибактериальной терапии необходим при рецидивирующем микоплазмозе у мужчин. Рекомендуются и немедикаментозные методы лечения, такие как специальная программа тренировки мышц для укрепления тазового дна, использование косметических гипоаллергенных средств для ежедневной интимной гигиены, запрет на длительные гипостатические положения, исключение многочасовых перерывов между актами мочевыделения.
Прогноз и профилактика
Прогноз при своевременном выявлении и лечении благоприятный, летальных случаев микоплазмоза у мужчин зафиксировано не было. Специфических защитных фармакологических формул не разработано; большое значение имеют неспецифические меры профилактики: отказ от любых незащищенных сексуальных практик, соблюдение правил личной гигиены, здоровый образ жизни и ежегодное лабораторное профилактическое обследование.
1. Mycoplasma genitalium Infection in Men/ Patrick J Horner and David H Martin // J Infect Dis. 2017 – 216. Published online 2017 Jul 27.
2. Хронический урогенитальный микоплазмоз у половых пар/ С.В.Рищук, Д.Ф. Костючек, А.Г. Бойцов// Вестник Санкт-Петербургской Медицинской академии им. И.И. Мечникова. – 2003. – No1-2.
3. Урогенитальный микоплазмоз: непростой выбор антибактериальной терапии (обзор литературыи собственные исследования)/ Г.И. Мавров, Т.В. Федорович// Украинский журнал дерматологии, венерологии, косметологии. - №1 (60) – 2016.
Что такое микоплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Татьяны Алексеевны, гинеколога со стажем в 14 лет.
Над статьей доктора Игнатенко Татьяны Алексеевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Микоплазма (лат. Mycoplasma) — род микроорганизмов, включающий более сотни видов, как вредоносных, так и мирно сосуществующих с хозяином. Это одноклеточные микроорганизмы, не имеющие клеточной стенки. Паразитируют они внутриклеточно или на ряде клеток (сперматозоиды, эритроциты крови, фибробласты, макрофаги и пр.).
Встречаются микоплазмы у людей и животных. У человека обнаруживают по меньшей мере 14 видов микоплазм. И принципиально различают 2 вида микоплазм, обнаруживаемых при обследовании половых органов человека.
Выявленная в 1980 году Mycoplasma genitalium является так называемым абсолютным патогеном наряду с возбудителями гонореи, трихомоноза, хламидиоза. [1]
Mycoplasma genitalium является недооценённой причиной заболевания репродуктивной системы человека, стойкой, часто бессимптомной инфекцией. [2]
Mycoplasma hominis, описанную ещё в 1937 году, по современным представлениям относят к представителям нормальной флоры половых путей мужчин и женщин. И лишь в условиях иммунодефицита она способна к неконтролируемому размножению с формированием воспалительных заболеваний мочеполовых путей и их осложнений.
Опасен ли микоплазмоз кошек для людей
Описаны случаи инфекционных заболеваний человека, вызванные M. gatae и M. felis. Они наблюдались при иммунодефиците (у ВИЧ-инфицированных, пациентов с аутоиммунными заболеваниями и тяжёлыми формами почечной и печёночной недостаточности). У таких больных воспалялись суставы и кости (артрит и остеомиелит), возникали инфекционные осложнения беременности, выкидыши [14] .
Микоплазмоз у детей
Mycoplasma pneumoniae вызывает респираторные инфекции у детей и взрослых. Помимо респираторных заболеваний, M. pneumoniae также приводит к многочисленным внелёгочным заболеваниям. У детей они носят преимущественно аллергический и аутоиммунный характер.
Опасен ли микоплазмоз при беременности
Mycoplasma genitalium является причиной преждевременных родов и выкидышей у беременных. Mycoplasma hominis связана с ранним и поздним выкидышем особенно при наличии аномальной микрофлоры влагалища (бактериального вагиноза, дефицита лактофлоры, кандидоза) [15] .
Респираторный микоплазмоз
Респираторный микоплазмоз — это инфекционно-воспалительное заболевание органов дыхания, вызываемое бактериями рода Mycoplasma, преимущественно M. pneumoniae. Респираторный микоплазмоз широко распространён, он становится причиной 10–16 % острых респираторных заболеваний. Чаще всего респираторный микоплазмоз встречается у детей, подростков и людей молодого возраста [16] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы микоплазмоза
Микоплазмоз часто протекает бессимптомно. [2] Около 20% инфицированных генитальными микоплазмами или носителей Mycoplasma hominis не предъявляют никаких специфических жалоб.
Симптомы микоплазмоза у мужчин и женщин
К симптомам микоплазмы относятся периодически возникающий умеренный зуд и жжение в области половых органов, выделения из половых путей, нарушение мочеиспускания. Течение заболевания зачастую рецидивирующее, особенно при сочетании с другими патогенными или условно патогенными микроорганизмами (чаще анаэробами при бактериальном вагинозе или вирусами), при устойчивости к лечению.
Патогенез микоплазмоза
Вопреки представлениям о чисто генитальном пути заражения микоплазмозом, есть данные о возможности передачи микроорганизмов не только в генитальных, но и в оро-генитальных и ано-генитальных контактах, причем в гомосексуальных парах отмечено преобладание ректальной инфекции над уретральной. [4] Распространение микоплазм зачастую осуществляется восходяще (например, у женщин от шейки матки через полость матки, маточные трубы в брюшную полость). Плод, проходя по родовым путям матери, инфицированной микоплазмами, имеет высочайшие риски инфицирования. Возможность гематогенной (через кровь) и трансплантационной (при пересадке органов) передачи инфекции доказана во многих преимущественно зарубежных исследованиях. [6]
Классификация и стадии развития микоплазмоза
По типу течения выделяют:
По локализации возможны:
- уретрит (воспаление мочеиспускательного канала) у мужчин и женщин;
- вагинит (воспаление влагалища);
- цервицит (воспаление шейки матки);
- эндометрит (воспаление внутренней выстилки матки);
- сальпингит (воспаление маточных труб);
- бартолинит (воспаление большой железы преддверия влагалища);
- баланит/баланопостит (воспаление головки полового члена); (воспаление предстательной железы);
- орхит (воспаление яичка);
- эпидидимит (воспаление придатка яичка);
- пиелонефрит (воспаление почек);
- проктит (воспаление слизистой оболочки прямой кишки).
Осложнения микоплазмоза
Среди потенциальных осложнений течения генитального микоплазмоза у мужчин и женщин выделяют:
- женское и мужское бесплодие;
- невынашивание плода;
- хронический эндометрит и ассоциированная с ним маточная форма бесплодия;
- первичная плацентарная и вторичная фетоплацентарная недостаточность, задержка роста плода;
- высокая перинатальная заболеваемость и смертность (патология плода или ребёнка, возникшая внутриутробно, в период родов или в новорожденности);
- аномалии развития плода;
- преждевременные роды и патологическое течение послеродового периода (кровотечения, инфекционные осложнения и прочее). [8]
Наблюдается высокая взаимосвязь между микоплазменной инфекцией и различными видами рака органов, потенциально поражаемых микоплазмами. [11]
Последнее время всё больше исследований, доказывающих взаимосвязь Mycoplasma hominis с формированием онкопроцессов репродуктивной сферы, в частности, рака предстательной железы, [7] гнойными воспалительными заболеваниями малого таза у женщин. [10]
Диагностика микоплазмоза
В каких случаях обращаться к врачу
Обследованию на микоплазмы подлежат пациенты с воспалительным заболеванием таза, стойким уретритом или цервицитом, бесплодием, привычным невынашиванием беременности, перед планированием беременности или перед участием в программах вспомогательных репродуктивных технологий. [5]
При лабораторной диагностике микоплазмоза у мужчин исследуют материал из уретры (мочеиспускательного канала), у женщин — шейки матки (цервикального канала). Также исследуется первую порцию свободно выпущенной мочи, секрет простаты, аспират из полости матки. Посев на микоплазмы с определением чувствительности к антибиотикам является оптимальным методом поиска Mycoplasma hominis. Поиск Mycoplasma genitalium осуществляется методом ПЦР. Обнаружение антител к Mycoplasma genitalium и Mycoplasma hominis в крови пациента считается недопустимым методом диагностики ассоциированных с микоплазмами заболеваний.
Обследование на микоплазмоз у женщин проводится в первой половине менструального цикла, не ранее пятого дня с начала менструации.
Допускается и во второй половине цикла, не позднее, чем за пять дней до предполагаемого начала менструации.
Если имеются выраженные симптомы воспаления, диагностический материал собирается в день обращения.
Минимум трое суток до взятия материала на микоплазмоз женщинам рекомендуется воздержаться от спринцевания влагалища.
Не рекомендуется взятие биоматериала ранее 24-48 часов после полового контакта, интравагинального УЗИ и кольпоскопии.
Рекомендуется брать материал не ранее, чем через 14 дней после применения местных антибиотиков и антисептиков (свечи, кремы, гели), и не ранее, чем через 1 месяц после применения антибиотиков перорально.
Если для исследования берут соскоб из уретры, сбор материала проводят до или не ранее 2-3 часов после мочеиспускания. [13]
Перед взятием секрета предстательной железы рекомендуется половое воздержание в течение не менее двух дней. Взятие биологического материала должно проводиться строго до начала применения антибактериальных препаратов или не ранее, чем через 10-14 дней после их отмены (для местных антибиотиков), и не ранее, чем через один месяц после применения антибиотиков перорально. [13]
Эякулят пациент собирает в стерильный контейнер самостоятельно методом мастурбации. Сбор секрета простаты выполняется подготовленным медицинским персоналом после массажа предстательной железы.
Если исследовать планируется мочу, следует собирать первую утреннюю порцию мочи в количестве 20-30 мл в стерильный контейнер. Не рекомендуется сдавать анализ на фоне приёма антибиотиков. [13]
Лечение микоплазмоза
Mycoplasma genitalium является микробом, обнаружение которого в мазке из половых путей является абсолютно ненормальным, а вызванное им заболевание "урогенитальная микоплазменная инфекция" (ранее именовавшаяся генитальным микоплазмозом) подлежит обязательному лечению вне зависимости от жалоб пациентов.
Медикаментозное лечение микоплазмоза
Препаратами выбора считаются доксициклина моногидрат и джозамицин, [12] хотя в последнее время появляются исследования, показывающие плохие результаты лечения доксициклином и рекомендующие неоднократный прием азитромицина в качестве первичного лекарственного средства. [5] [3]
Во избежание хронизации инфекции, возникновения осложнений и резистентности микроба к антибиотикам, когда повторно обострившуюся инфекцию будет просто нечем лечить, целесообразно проходить курс лечения заболевания строго по рекомендации лечащего врача с адекватными дозировками препарата и длительностью курса лечения не менее 10 дней.
Обнаружение Mycoplasma hominis заставляет врача назначать антибактериальную терапию в случаях:
- клинических проявлений заболевания;
- выделения микроорганизмов у пациентов с бесплодием, потерями беременности или в рамках подготовки к беременности;
- выделения микоплазм при осложнённом течении беременности, если есть высокий риск инфицирования плода.
Антибиотики назначают с учётом чувствительности микоплазмы по результатам бакпосева с антибиотикограммой. Курс лечения — 7-14 дней. [12]
Одновременно с антибактериальными препаратами назначают противопротозойные средства (метронидазол) и противогрибковые средства, средства для восстановления микрофлоры кишечника и влагалища, нормализующие pH влагалищного секрета.
Эффективность лечения заболеваний, вызванных Mycoplasma genitalium, оценивают через 4 недели после окончания лечения методом ПЦР. При лечении заболеваний, вызванных Mycoplasma hominis, контроль количества микоплазм определяют методом бакпосева. [12]
Что немаловажно, обследованию и лечению подлежат партнёры заболевшего или нуждающегося в лечении человека.
Народные средства лечения микоплазмоза
Эффективность лечения микоплазмы народными методами научно не доказана. Без адекватной терапии инфекция может привести к осложнениям, например к бесплодию у мужчин и женщин.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. Профилактика заключается в использовании презерватива при всех видах половых контактов, особенно с новым, необследованным половым партнёром. Для женщин немаловажно поддерживать здоровый баланс и кислотность влагалищной микрофлоры, нарушению которых способствуют неконтролируемое, излишнее и неправильное использование антибактериальных, противогрибковых, гормональных препаратов, нарушение личной гигиены половых органов, частые и чрезмерные влагалищные души, спринцевания, использование спермицидов, кишечные дисбактериозы, практики незащищённых ано-генитальных контактов и прочее.
Что такое уреаплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалык Владимира Павловича, уролога со стажем в 27 лет.
Над статьей доктора Ковалык Владимира Павловича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Уреаплазмоз — группа воспалительных и дисбиотических заболеваний, ассоциированных с уреаплазмами (Ureaplasma species). С 1995 г. различают два вида уреаплазм: Ureaplasma urealyticum и Ureaplasma parvum. Геном U.urealyticum значительно больше U.parvum. В настоящее время невозможно утверждать, что какой-либо из видов является явным патогеном или наоборот — сапрофитом.
Уреаплазмы — условно-патогенные микроорганизмы, которые часто обнаруживаются на слизистых оболочках мочеполовых органов, верхних дыхательных путей и в рото-носоглотке.
В 2021 году профессиональные российские сообщества перестали разрабатывать официальные клинические рекомендации по ведению больных с Ureaplasma spp. и Mycoplasma hominis. Согласно позиции Международного союза по борьбе с инфекциями, передаваемыми половым путём, активное выявление этих микроорганизмов и лечение приносит больше вреда, чем пользы, так как из-за него устойчивость к антибиотикам развивается у действительно опасных инфекций. Поэтому антибиотики при выявлении этих бактерий нужно применять только при наличии симптомов.
Впервые уреаплазмы были выделены в США от темнокожего больного негонококковым уретритом в 1954 г. [1]
Первое попадание уреаплазм в мужскую уретру, как правило, вызывает уретрит — воспаление мочеиспускательного канала. Имеются данные о том, что у женщин уреаплазмы ассоциированы с острыми воспалительными заболеваниями органов малого таза (ВЗОМТ), а также с бактериальным вагинозом. Доказана роль уреаплазм в возникновении бронхолегочных заболеваний у новорожденных (бронхит, пневмония) и послеродового хорионамнионита. [2]
Роль уреаплазм в патологии человека до конца не установлена. Продолжается изучение патогенетической связи этих микроорганизмов с широким спектром заболеваний из разных сфер:
- заболевания мочеполовых органов у мужчин: бесплодие, простатит, везикулит, эпидидимоорхит; [3]
- урогенитальная патология у женщин: ВЗОМТ, бесплодие, воспаление бульбовагинальной железы;
- патология новорождённых. Существуют данные о том, что наличие уреаплазм приводит к низкому весу новорождённого и снижению балла по шкале Апгар;
- патология рожениц: преждевременные роды, преждевременный разрыв околоплодного пузыря, привычный выкидыш, замершая беременность и т. д.; , цистит. Уреаплазмы выявляли в удалённых из почек конкрементах в биоптатах мочевого пузыря, а эксперименты по инфицированию мышей приводили к появлению у них уратных камней в почках.
Уреаплазмы зачастую входят в состав нормальной микрофлоры уретры и влагалища. Частота выявления уреаплазм составляет в среднем 40% в мочеполовых органах у женщин и 5-15% у мужчин. При этом U.parvum обнаруживается значительно чаще, чем U.urealyticum (38% против 9%). [4]
Как передаётся уреаплазма
Уреаплазмы распространяются посредством сексуальных контактов. Чем больше сексуальных партнёров в течение жизни, тем чаще колонизация уреаплазмами влагалища или уретры. Уреаплазмы передаются новорождённым при прохождении через родовой канал. При этом происходит колонизация слизистой вульвы и влагалища у девочек и носоглотки у обоих полов. Частота выявления уреаплазм у новорожденных может достигать 30% и выше, снижаясь до нескольких процентов к первому году жизни. [5]
В последующем рост частоты колонизации уреаплазмами начинается с момента начала половой жизни (в 14-18 лет).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы уреаплазмоза
Симптоматика различается в зависимости от возникшего заболевания.
Уреаплазмоз у мужчин
У мужчин может возникать уретрит, который проявляется скудными выделениями и жжением в мочеиспускательном канале, учащенным мочеиспусканием. Без лечения уретрит склонен к саморазрешению: симптомы затихают, пациент успокаивается. Перенесённый уретрит увеличивает вероятность возникновения в будущем воспаления предстательной железы — простатита. Кроме того, осложнениями уретрита могут быть эпидидимоорхит — воспаление яичка и его придатка, везикулит — семенного пузырька и, редко, куперит — бульбоуретральной железы.
Уреаплозмоз у женщин
У женщин под влиянием уреаплазм может развиваться сальпингоофорит, эндометрит и вагиноз.
Острый сальпингоофорит, эндометрит могут проявляться тянущими болями внизу живота, лихорадкой, слабостью и выделениями из вагины. Воспалительные заболевания тазовых органов у женщин — закономерное следствие бактериального вагиноза, наблюдаемого при выявлении уреаплазм. Симптомы заболевания могут быстро усугубляться, нередко требуется госпитализация в гинекологический стационар.
Помимо воспалительных заболеваний уреаплазмы, помимо многих других микроорганизмов, ассоциированы с бактериальным вагинозом.
Бактериальный вагиноз, как правило, сопровождается выделениями с неприятным запахом, который к тому же усиливается во время близости.
Заболевание предрасполагает к акушерско-гинекологическим осложнениям: преждевременным родам, рождению с низким весом.
Автор статьи разделяет взгляды мировых экспертов в области урогенитальной патологии (Jenny Marazzo, Jorma Paavonen, Sharon Hillier, Gilbert Donders) на отсутствие связи уреаплазм с возникновением цервицита и вагинита. [6] [7] [8]
Здесь необходимо заметить, что российский гайдлайн призывает проводить лечение цервицита и вагинита, базируясь на этиологической роли уреаплазм при этих заболеваниях, что, конечно же, является ошибкой. [17]
Уреаплазмоз у детей
У девочек в большинстве случаев уреаплазмы не вызывают каких-либо заболеваний, наблюдается здоровое носительство. Изредка развивается воспаление вульвыи/или влагалища. У новорождённых девочек и мальчиков повышен риск развития бронхолёгочной дисплазии.
Патогенез уреаплазмоза
Уреаплазмы — условно-патогенные микроорганизмы, т. е. их болезнетворные свойства реализуются только при особых условиях: высокая концентрация на слизистой, иммуносупрессия и другие.
Уреаплазмы прикрепляются к поверхности слизистой оболочки с помощью цитоадгезиновых протеинов. Кроме уретрального эпителия уреаплазмы способны прикрепляться к эритроцитам и сперматозоидам.
Одним из основных факторов патогенности являются ферменты фосфолипаза А и С, под влиянием которых в организме вырабатывается простагландин — фактор, запускающий сокращения непроизвольных мышц, следовательно, возможны преждевременные роды. Воспалительная реакция сопровождается выработкой провоспалительных цитокинов — IL 6, 8, 10.
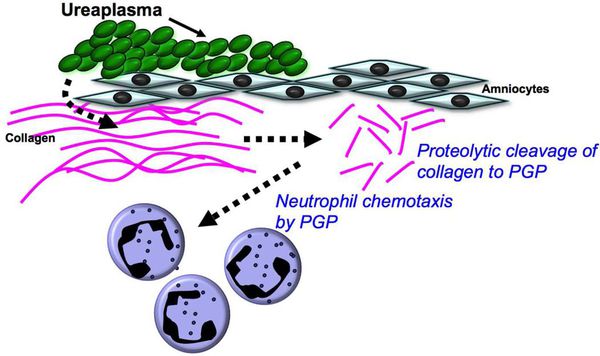
Уреаплазмы обладают IgA-протеазной активностью, разрушая местный защитный фактор слизистой оболочки иммуноглобулин А. [9]
Воспалительный процесс в мочеиспускательном канале развивается при большой концентрации уреаплазм. Так показано, что 10 3 КОЕ/мл и выше ассоциировано с выявлением 12 и более лейкоцитов на мл в уретральном содержимом. [10]
Особые факторы патогенеза реализуются при возникновении бактериального вагиноза. При этом ослабевают факторы местного иммунитета слизистой, благодаря чему такие пациентки более подвержены инфицированию инфекциями, передаваемыми половым путём (в т. ч. ВИЧ). Кислотность вагинального содержимого (рН в норме 3,5-4,5) снижается до нейтральной среды (рН 6,5-7 и выше). Таким образом, ослабевает естественный защитный барьер против болезнетворных микроорганизмов.
Классификация и стадии развития уреаплазмоза
По длительности протекания различают острый и хронический уретрит. Острый уретрит — до 2 месяцев, хронический — более 2 месяцев. В последнем случае различают рецидивирующий и персистирующий уретрит.
Хроническим рецидивирующим уретритом считается заболевание, при котором лейкоциты в уретре к концу лечения пришли в норму, а через 3 месяца — вновь наблюдался их подъём свыше 5 в поле зрения (при увеличении х1000). Хронический персистирующий уретрит — когда повышенное содержание лейкоцитов наблюдалось к концу лечения и через 3 месяца. [11]
ВЗОМТ подразумевает вовлечение в процесс маточных труб, яичника и их связок. Воспаление придатков может быть одно- и двухсторонним, острым или хроническим. Основные симптомы: боль внизу живота, в пояснице, выделения из половых органов, температура 38˚С и выше. [12]
Осложнения уреаплазмоза
У мужчин осложнениями уретрита являются баланопостит — воспаление головки и крайней плоти полового члена. Также возможны простатит, реже — эпидидимоорхит и шеечный цистит. При этом уреаплазмы не рассматриваются в качестве самостоятельного агента, вызывающего воспаление предстательной железы. Вероятно, эта цепь осложнений возникает посредством заднего уретрита и реализуется с помощью уретропростатического рефлюкса, т. е. заброса содержимого задней уретры в ацинусы простаты и семявыносящие протоки. [13]
У женщин ВЗОМТ может осложняться тубоовариальным абсцессом, изредка возникают перитонит и сепсис. В отдалённые сроки возможны серьёзные осложнения, имеющие социальные последствия: хроническая тазовая боль, внематочная беременность и бесплодие.
Маловероятно, что только лишь наличие уреаплазм в биоценозе влагалища приведёт к таким осложнениям. Свой патогенный потенциал эти микроорганизмы реализуют совместно с другими микроорганизмами, приводящими к дисбиотическим изменениям — бактериальному вагинозу. [14]
Диагностика уреаплазмоза
Показанием для назначения исследований для выявления уреаплазм являются клинические и/или лабораторные признаки воспалительного процесса: уретрит, ВЗОМТ. Не следует проводить рутинные исследования всем пациентам, в т.ч. без признаков какого-либо заболевания.
Для выявления уреаплазм используются только прямые методы выявления: бактериологический и молекулярно-генетический. Определение антител: IgG, IgA, IgM неинформативно. Материалом для исследования могут служить отделяемое мочеполовых органов, моча, вагинальный секрет и др.
Прямая иммунофлюоресценция (ПИФ) и иммунофлюоресцентный анализ (ИФА) менее информативны при уреаплазмозе, чем молекулярно-генетические и бактериологические исследования. Их применяют только при отсутствии последних.
Бактериальный вагиноз верифицируют с помощью критериев Амсела:
При наличии любых 3-х из 4-х критериев диагноз является установленным. Тем не менее, ввиду трудоёмкости выполнения, невозможности измерения рН оценка критериев Амсела затруднена.
Лечение уреаплазмоза
Лечение уреаплазмоза показано только в тех случаях, когда в результате обследования выявлена очевидная связь уреаплазм с воспалительным процессом. В случае здорового носительства уреаплазм лечение не показано. Порочной является практика назначения терапии всем лицам, у которых выявлены уреаплазмы.
Лечение показано донорам спермы и при бесплодии, когда других его причин не выявлено.
Недавние бактериологические исследования показали высокую активность в отношении уреаплазм Доксициклина, Джозамицина и ряда других антимикробных препаратов.
Схема лечения уреаплазмоза
Согласно клиническим рекомендациям Российского общества дерматовенерологов при неосложнённом заболевании — уретрит — проводят 10-дневные курсы лечения уреаплазмоза:
- Доксициклин моногидрат 100 мг по 1 таб. 2 раза в день;
- или Джозамицин 500 мг по 1 таб. 3 раза в день.
При персистенции воспалительного процесса курс лечения уреаплазмоза может быть продлён до 14 дней. [17]
При выявлении бактериального вагиноза назначают вагинальные препараты:
- Метронидазол вагинальный гель0,75% на ночь 5 г в течение 5 дней;
- или Клиндамицин крем 2% на ночь в течение 7 дней. [18]
Особенности лечения уреаплазмоза при беременности
При беременности по назначению врача можно применять препараты из группы макролидов и азалидов (Джозамицин, Азитромицин).
Прогноз. Профилактика
Ограничение числа сексуальных партнёров, применение барьерных методов контрацепции уменьшают колонизацию уреаплазм. В тех случаях, когда уже имеется носительство уреаплазм, необходимо профилактическое обследование и консультация у профильных специалистов перед:
Читайте также:

