Микотическое отягощение что это
Обновлено: 23.04.2024
Висцеральные микозы и микогенная аллергия, вызываемые условно патогенными грибами, до середины XX века описывались как спорадические наблюдения. Только с начала пятидесятых годов в связи с применением антибактериальных антибиотиков, цитостатиков и стероидных гормональных препаратов микотически обусловленная заболеваемость стала резко возрастать. Самыми частыми возбудителями микозов и микогенной аллергии на территории России являются дрожжеподобные грибы рода Candida и мицелиальные, плесневые грибы родов Aspergillus, Penicillium, Mucor и некоторые другие.
Из внутренних органов наиболее часто поражаются грибами органы пищеварения и дыхания, потому что по отношению к внешней среде это открытые системы. Клетки дрожже-подобных грибов - колониеобразующие единицы (КОЕ), попадая на слизистые оболочки полости рта, затем пищевода, а также трахеи и бронхов, трансформируются в тканевую форму и начинают активно вегетировать, используя для своего питания сначала мертвый субстрат, например, десквамированный эпителий, а затем приобретают паразитарные свойства и внедряются в живые ткани. Споры мицелиальных грибов с током вдыхаемого воздуха попадают непосредственно в дыхательные пути и там колонизируют участки цилиндрического эпителия с нарушенной мукоцилиарной функцией.
Грибковая инфекция в большинстве случаев вторична. Она представляет собой суперинфекцию, развивающуюся на фоне инфекционного процесса, вызванного другими возбудителями.
Одним из таких фоновых для развития микозов хронических инфекционных заболеваний является туберкулез органов дыхания. Микотическая инфекция может осложнить туберкулез легких в любой его форме и фазе. Можно считать, что микоз - патогенетический и экологический спутник туберкулеза. Как и туберкулез, микоз возникает на фоне иммунодефицита, ему способствует дальнейшее медикаментозное подавление иммунитета у больного. Его развитию способствуют неблагоприятные бытовые условия - проживание в сырых помещениях, полы, стены и потолки которых поражаются плесенью. Таким образом, заболеваемость микозом, наряду с заболеваемостью туберкулезом, отражает не только состояние здоровья популяции, но и социальное положение общества.
По данным специалистов Санкт-Петербурга профессоров М.С. Греймер и Т.Н. Соловьевой, грибковая инфекция у больных туберкулезом легких утяжеляет течение последнего и способствует развитию осложнений, а во многих случаях и решает исход заболевания.
При этом у большинства больных не появляется принципиально новых симптомов, просто основное заболевание начинает протекать с некоторыми не всегда объяснимыми особенностями. Так, у больного может проявиться резистентность к терапии основного заболевания, неожиданное повышение температуры тела, нарушение функции внешнего дыхания в виде бронхообструктивного синдрома и др. Поэтому чисто клинические возможности постановки диагноза микоза легких у больного туберкулезом весьма ограничены. Только лабораторное микологическое исследование биосубстратов - мокроты или промывных вод бронхов - позволяет обнаружить вегетативные формы грибов.
По данным НИИ медицинской микологии им. П.Н. Кашкина, микологическое исследование мокроты при заболеваниях легких и бронхов имеет лишь ориентировочное значение и не может служить основанием для постановки диагноза, поскольку элементы возбудителя в изучаемый субстрат могут попасть из полости рта. В этом отношении обнаружение возбудителя в промывных водах бронхов несомненно диагностически более значимо.
Мы рекомендуем следующую последовательность проведения микологической диагностики: микроскопическое исследование биосубстрата, затем культурное исследование с посевом на селективные среды и последующей видовой идентификацией гриба, а в качестве дополнительных исследований - серологические пробы, предпочтительно иммуноферментный анализ - с антигенами дрожжеподобных и мицелиальных грибов.
При обнаружении возбудителя рекомендуется его качественная оценка. Так, отдельные КОЕ не имеют диагностического значения, диагностически значимы только активно вегетирующие формы - почкующиеся клетки и нитчатые образования - мицелий и псевдомицелий. Имеет значение и количество КОЕ. Принято считать допустимым наличие до тысячи клеток грибов в исследуемом субстрате. Превышение этой количественной "нормы" свидетельствует о трансформации миконосительства в новую стадию - микотический инфекционный процесс. Поэтому больные туберкулезом - "миконосители", подлежат микологическому мониторингу. В принципе, все больные туберкулезом должны быть обследованы микологически. Эта рекомендация предусмотрена обязательными медицинскими стандартами, утвержденными Комитетом по здравоохранению Администрации Санкт-Петербурга.
У больных фиброзно-кавернозным туберкулезом легких возможно образование аспергиллем - гигантских колоний грибов, свободно перемещающихся в полостях каверн при изменении положения тела. Это единственная форма аспергиллеза легких, относительно достоверно диагностируемая рентгенологичсски. Ее патогномоничным признаком является наличие в полости каверны круглой тени с полулунным просветом над ней, сохраняющим свое положение вверху полости при изменении положения тела больного (симптом погремушки). В случае сомнения в достоверности диагноза традиционные рентгенологические методы уточняются с помощью компьютерной томографии.
Кроме поверхностных и инвазивных форм кандидоза и аспергиллеза возможно развитие микогенной аллергии, вызванной этими грибами и диагностируемой серологическими исследованиями с их антигенами. В микологической клинике НИИ медицинской микологии наблюдалась больная туберкулезом легких (ВК-) с множественными аспергиллемами, бронхообструктивным синдромом и положительными серологическими пробами с антигенами мицелиальных грибов. Проведение противовоспалительной терапии в сочетании с фунгистатическими препаратами позволяло повторно добиваться ремиссии в течении заболевания.
Лечение микозов и микогенной аллергии на фоне туберкулеза легких требует соблюдения некоторых условий. К ним относятся лечение фонового заболевания, если это показано в данный период, иммунокоррекция в зависимости от особенностей нарушения иммунитета, терапия, направленная на снятие тягостных для больного синдромов (кашель, бронхиальная обструкция), и применение фунгистатических препаратов с учетом их биодоступности, эффективности, переносимости больными и удобства применения. С этих точек зрения получен большой опыт применения полиеновых антибиотиков - амфотерицина-В (фунтизон), амфоглюкамината, дактарина, эффективных в отношении дрожжеподобных и плесневых грибов, кетоконазола (низорал) - при лечении кандидоза и производных триозола - флюконазола (дифлюкан) итраконазола (орунгал); последний препарат обладает широким спектром противогрибкового действия и хорошо переносится больными. Но при кандидозе бронхов и легких - наиболее частом осложнении туберкулеза - дифлюкан имеет преимущества перед другими препаратами, потому что выпускается в разнообразных лекарственных формах (капсулы для приема внутрь, растворы для внутривенного введения, сироп для детей) и практически не обладает побочными эффектами. Это качество позволяет рекомендовать его и для превентивной терапии при миконосительстве или угрозе рецидива микоза. Нистатин и леворин при микозах легких неэффективны, их довольно часто практикуемое назначение в этих случаях следует считать ошибочным.
Перед назначением противогрибкового лечения необходима консультация больного микологом для решения вопросов о показаниях, схемах фунгистатической терапии, совместимости антибиотиков с уже назначенными больному препаратами. При отсутствии собственного специалиста можно обратиться за консультацией в НИИ медицинской микологии. Однако для туберкулезных больниц и отделений совершенно необходима подготовка собственных нештатных микологов из числа фтизиатров. Рекомендации о подготовке таких специалистов в ЛПУ города были даны Комитетом по здравоохранению Администрации Санкт-Петербурга в 1993 году.
Профилактика микотических осложнений туберкулеза легких должна предусматривать своевременное микологическое обследование больных, при миконосительстве - проведение профилактического лечения системными антимикотиками или ингаляций растворимых фунгистатиков (амфотерицин-В, леворин-натриевая соль) при хорошей переносимости их больными, а также иммунокоррекцию, в основном, адъювантными средствами.
Очень большое значение для каждого больного туберкулезом имеет приведение жилища в соответствие с гигиеническими нормами. Для профилактики микозов легких у жителей города необходимо микологическое обследование жилищ, причем не только самих жилых помещений, но и подвалов и чердаков, могущих быть источниками микогенного загрязнения квартир. При обнаружении колоний грибов на поверхности или в толще стен жилых домов и больничных зданий должен проводиться их капитальный ремонт с дезинфекцией и последующим микологическим контролем эффективности проведенной работы.
Только своевременная диагностика микозов у больных туберкулезом, их раннее профессионально грамотное лечение, а также сочетание индивидуальной и общественной (муниципальной) профилактической работы может способствовать снижению количества этих осложнений, а значит - повышению эффективности лечения самого туберкулеза и, в конечном счете, снижению заболеваемости туберкулезом.
В настоящее время проблема микотических заболеваний человека – проблема важного социального значения в связи с увеличением их частоты.
Рост числа больных ЛОР-микозами обусловлен увеличением количества факторов риска их развития – иммунодефицитные состояния вследствие массивной антибиотикотерапии (часто по назначению фармацевтов или самостоятельно), длительного использования глюкокортикоидных и иммуносупрессивных препаратов при онкозаболеваниях, болезни крови, СПИД, а также соматической патологии как сахарный диабет, бронхиальная астма и др.
ЛОР-микозы – инфекционное заболевание. Однако болезнь развивается не у всех, а при определенных условиях. Возникают микозы при прикреплении гриба к слизистой оболочке ЛОР-органов. Гриб размножается и растет. При проникновении грибов в кровь развивается генерализация процесса с диссеминацией и возникновением вторичных очагов в различных органах. По локализации заболеваний ЛОР-органов различают: отомикоз, фарингомикоз с поражением небных миндалин, ларингомикоз, микоз околоносовых пазух, риномикоз. Основными возбудителями являются дрожжеподобные грибы родов Candida, Geotrichum, плесневые грибы родов Aspergillus, Penicilinum, Mucorи др.
Объективным клиническим признаком при всех формах микотических заболеваний верхних дыхательных путей и уха является наличие специфического отделяемого (корочки, налеты, густой казеозный или вязкий секрет).
Микозы ЛОР-органов имеют хроническое течение с частыми обострениями и значительной продолжительностью. Заболевание может возникать в любом возрасте.
Для микозов ЛОР-органов специфично то, что они всегда протекают с выраженными явлениями общей интоксикации организма.
Диагноз грибковых заболеваний уха, горла и носа устанавливают только на основании комплексных лабораторных методов исследований.
Терапиямикотических заболеваний ЛОР органов представляет известные трудности и не всегда бывает достаточно эффективной, несмотря на применение современных эффективных противогрибковых препаратов. Это связано со спецификой инфекционного процесса, поскольку условно патогенные грибы вызывают заболевание только при определенных предрасполагающих факторах.
При терапии грибковых поражений ЛОР органов предусматривают как общее, так и местное лечение. Необходимо сочетать применение системныхантимикотиков с местным противогрибковым воздействием, а также использовать в лечении общеукрепляющие препараты и витамины.
Спецификой лечения грибкового поражения глотки и гортани является широкое использование ингаляционного метода и внутригортанных вливаний лекарственных препаратов. Лекарственное вещество будет взаимодействовать непосредственно на очаг заболевания.
Грибковые заболевания склонны к рецидивированию, необходимо динамическое наблюдение у ЛОР-врача и при показаниях – проведение профилактических курсов противогрибкового лечения.
Врач-отоларинголог
Высшей категории
ШевердоваЛюдмила Алексеевна
Микозы носа и околоносовых пазух – поражение слизистых оболочек носовой полости и придаточных синусов грибковой этиологии. Основные клинические проявления – интоксикационный синдром, сухость, зуд и ощущение дискомфорта, которые сменяются нарушением носового дыхания и обильными выделениями творожистого, гнойного или кашицеобразного характера с неприятным запахом. Диагностика основывается на данных анамнеза, передней риноскопии, бактериологического и микроскопического исследования, результатах лучевых методов визуализации. При лечении проводят хирургическую санацию очага инфекции, используют противогрибковые препараты и симптоматические средства.
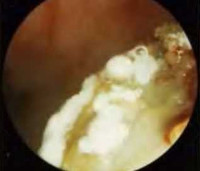
Общие сведения
Микозы носа и околоносовых пазух являются наименее распространенным вариантом грибкового поражения ЛОР-органов – порядка 4% от всех поражений верхних дыхательных путей. Тем не менее, согласно статистическим данным, более 50% всех синуситов имеют грибковую этиологию. Основными возбудителями являются грибы C.albicans, A.niger и А.fumigatus – ими обусловлено 75-80% всех микотических поражений этой области. 70-90% всех пациентов с грибковыми патологиями носа и придаточных пазух страдают сопутствующими иммунодефицитными состояниями, зачастую – СПИД. Показатель смертности колеблется в широких пределах и составляет от 10 до 80% в зависимости от этиологического варианта заболевания.

Причины микозов носа и околоносовых пазух
В подавляющем большинстве случаев микотическое поражение возникает на фоне снижения местного или системного иммунитета либо непосредственного поражения слизистых оболочек. Только некоторые виды грибов способны вызывать развитие заболевания при нормальной резистентности организма. Возникновение микоза может быть обусловлено:
- Иммунными нарушениями. Это могут быть как врожденные патологии (синдромы Ди-Джорджи и Вискотта-Олдрича, дефицит синтеза лимфокинов и другие), так и приобретенные состояния (ВИЧ-инфекция, раковые опухоли, онкогематологические заболевания, авитаминозы, алиментарное истощение).
- Местным повреждением слизистых оболочек. Прямое повреждающее воздействие на слизистые оболочки отмечается при паровых, термических и химических ожогах, травматических повреждениях челюстно-лицевой области и хирургических манипуляциях в этой зоне.
- Эндокринными заболеваниями. Возникновению микозов способствует сахарный диабет, синдром Кушинга, гипокортизолизм, гипотиреоз и гипопаратиреоз, чрезмерный синтез половых стероидов и полиэндокринопатии.
- Медикаментозным влиянием. Среди фармакологических средств развитие грибкового поражения околоносовых пазух и носовой полости вызывают антибиотики, кортикостероиды, иммунодепрессанты, цитостатики, оральные контрацептивны. Более чем у половины больных, прошедших курс химиотерапии, в дальнейшем диагностируются микозы.
Грибковые патологии слизистых оболочек носа и околоносовых синусов вызывают различные виды грибов. Наиболее распространенными вариантами болезни являются:
- Кандидоз. В роли возбудителя выступают грибы рода Candida, зачастую – C.albicans, которая встречается повсеместно. Основной способ проникновения к слизистым пазух и носа – контактный, через руки пациента.
- Аспергиллез. Вызывается тремя представителями рода Aspergillus: А.fumigatus, A.flavus и A.niger. Они в большом количестве содержатся в гниющем зерне, овощах и фруктах. В полость носа попадают при вдохе воздуха, содержащего споры.
- Мукоромикоз или мукороз. Эту разновидность микоза вызывают грибы видов Rhizopus, Mucor и Absidia. Патология часто развивается на фоне сахарного диабета. Механизм и основные источники схожи с аспергиллами.
- Риноспоридиоз. Эндемическое заболевание для Пакистана и Индии. Основной возбудитель – Rhinosporidium seeberi – попадает в организм человека вместе с воздухом или водой, инфицированной коровами, лошадьми и другими животными.
- Гистоплазмоз. Вариант микоза, который возникает при заражении Histoplasma capsulatum. Встречается на прилегающей к рекам Миссисипи и Огайо территориях. Механизм заражения – вдыхание спор гриба.
- Бластомикоз. Возбудитель – Blastomyces dermatitidis. Патология эндемична для африканского континента и Южной Америки. Грибы проникают через легкие, откуда с током крови распространяются по организму.
Патогенез
В основе заболевания лежит повышение восприимчивости слизистых оболочек к воздействию грибов, что обусловлено иммунодефицитом или нарушением целостности тканей. При нормальной работе иммунной системы и целостности слизистых микозы, обусловленные условно-патогенными видами грибов, не возникают. Однако это не касается заболеваний, вызываемых особо патогенными возбудителями гистоплазмоза, бластомикоза. В целом развитие микоза проходит в несколько стадий: адгезия, колонизация, инвазия, генерализация.
На первом этапе частицы гриба или его споры прикрепляются к поверхности слизистой. Возможен аэрогенный, гематогенный, травматический и другие пути проникновения возбудителя. Стадия колонизации проявляется активным размножением возбудителя и выделением продуктов его жизнедеятельности, что вызывает местные воспалительные изменения и первые клинические симптомы. У больных со склонностью к атопии развиваются местные аллергические реакции: отек и эозинофильная инфильтрация слизистых, выход большого объема жидкости за пределы сосудистого русла. Инвазивный рост – это прорастание гриба в подлежащие ткани с деструкцией костных структур. Генерализация характеризуется проникновением частей гриба, спор и токсинов системный кровоток с последующим образованием метастатических очагов инфекции.
Классификация
На основе морфологических изменений, которые возникают в тканях при микозе носа и околоносовых пазух, выделяют две основные формы заболевания:
1. Инвазивные. К ним относятся аспергиллез и мукороз, которые проявляются выраженной деструкцией подслизистого шара тканей, костей лицевого черепа. По динамике развития их разделяют на два варианта:
2. Неивазивные. Обычно вызываются условно-патогенными типами грибов, в основном – кандидами. До проникновения инфекции в сосудистое русло изменения ограничены слизистым шаром. Разделяются на следующие клинические варианты:
- Аллергический или эозинофильный. Ассоциирован с бронхиальной астмой, клиническая картина имитирует полипозный риносинусит.
- Мицетома или грибковый шар. Возникает в результате попадания инородного в полость синуса, чаще всего – пломбировочного материала во время стоматологических манипуляций. Наиболее распространенная форма микоза на территории СНГ.
Симптомы микозов носа и околоносовых пазух
Симптомы во многом определяются видом гриба и клинической формой болезни. Первые проявления микотического поражения неспецифичны. Зачастую это зуд, сухость или жжение в полости носа либо околоносовых пазухах, которые могут сохраняться от нескольких часов до 1-2 дней. При инвазивных микозах они быстро дополняются интоксикационным синдромом различной степени выраженности: лихорадкой, ознобом, повышением температуры тела до 38,0-40,0 °C, общей слабостью, недомоганием, головной болью.
Осложнения
Возможные осложнения зависят от вида грибов, характера сопутствующих патологий, своевременности и адекватности оказанной медицинской помощи. Инвазивные формы, особенно острые, быстро осложняются расплавлением костных тканей и распространением инфекционного процесса в полость черепа, приводя к абсцессам головного мозга, тромбозу кавернозного синуса и т. д. Неивазивные варианты микотического поражения провоцируют подобные изменения только при длительном течении и тяжелых сопутствующих нарушениях. Проникновение грибов в системный кровоток, которое встречается при обеих формах, становится причиной развития сепсиса и образования очагов инфекции в отдаленных органах и тканях.
Диагностика
Диагностика грибкового поражения придаточных пазух и полости носа осуществляется путем сопоставления анамнестических сведений, результатов физикального, лабораторного и инструментального обследования. Важную роль играет анамнез пациента, в котором отоларинголог должен обратить внимание на перенесенные травмы, присутствие онкологических заболеваний, выраженного снижения иммунитета, предшествующего бесконтрольного приема антибиотиков или иммуносупрессивных препаратов. Полная диагностическая программа включает в себя:
- Физикальный осмотр. При инвазивных формах микоза пальпация и перкуссия верхней челюсти болезненна, кожные покровы в области проекции пазухи несколько отечны и гиперемированы.
- Передняя риноскопия. При визуальном осмотре носовых ходов наблюдается выраженная отечность и гиперемия слизистых оболочек, наличие белого, серого или серо-желтого налета, выделение патологических масс. При риноспоридиозе также присутствуют грануляционные и полипозные кровоточащие очаги.
- Общий анализ крови. Отражает наличие воспалительного процесса в организме: лейкоцитоз, повышенное количество сегментоядерных нейтрофилов, увеличение СОЭ. При аллергическом варианте повышается уровень эозинофилов.
- Бактериальный посев и микроскопия. В качестве материала для исследования используются патологические выделения из носа и синусов. Их осмотр под микроскопом дает возможность уточнить вид грибов по их специфическим признакам (например – наличию псевдомицелия или перегородочных гифов), а результаты посева – определить чувствительность к препаратам.
- Пункция синусов. Выполняется для оценки характера патологических масс в полости придаточных синусов. Содержимое пазух обычно желатинообразное или творожистое, зелено-черного или бурого цвета.
- Лучевая диагностика. Используется рентгенография околоносовых пазух или КТ. Большинство неивазивных микозов проявляется утолщением слизистой оболочки и заполнением синусов патологическими массами без выраженной деструкции костной ткани. Инвазивные формы характеризуются разрушением костной ткани, при использовании контраста выявляется тромбоз региональных сосудов.
Лечение микозов носа и околоносовых пазух
Терапевтическая программа зависит от фазы и тяжести течения заболевания, сопутствующих патологий и сформировавшихся осложнений. На ранних этапах достаточно консервативной терапии в сочетании с коррекцией иммунодефицита. Тяжелые случаи требуют госпитализации стационар с дальнейшим хирургическим и медикаментозным лечением.
- Оперативное лечение. Суть хирургического вмешательства – санация околоносовых пазух, удаление пораженных слизистых оболочек, восстановление проходимости носовых ходов и входных отверстий синусов. Техника операции (гайморотомия, полисинусотомия) зависит от локализации и объема пораженных тканей.
- Медикаментозная терапия. Фармакотерапия при микозах состоит из специфических и неспецифических средств. К первым относятся антимикотические препараты местного и системного действия. Чаще всего используется флуконазол, клотримазол, тербинафин. Выбор конкретного средства зависит от результатов бактериального посева. Неспецифические мероприятия включают промывание антисептическими растворами, дезинтоксикационную терапию, введение иммуномодуляторов и кортикостероидов. С целью профилактики бактериальных осложнений назначаются антибиотики широкого спектра действия.
Прогноз и профилактика
Прогноз зависит от формы болезни. Острое инвазивное грибковое поражение характеризуется быстрым развитием опасных осложнений и высокой летальностью – 65-85%. Для хронического микоза прогноз благоприятный, однако рецидивы возникают более чем у 80% больных. Мицетома в 90-100% случаев заканчивается полным выздоровлением. Даже при адекватном лечении аллергического грибкового синусита рецидивирование отмечается более чем у 50% пациентов. Профилактика этой группы заболеваний основывается на коррекции иммунопатологических состояний, предотвращении травматических повреждений, соблюдении дозировки и схемы употребления ранее назначенных препаратов.
Микозы желудочно-кишечного тракта — патологические состояния, развившиеся вследствие поражения пищеварительных органов дрожжеподобными, плесневыми, диморфными грибами. Проявляются изменением вкуса, появлением налетов на видимых слизистых, диспепсией, жидким стулом, болевыми ощущениями разной локализации. Диагностируются с помощью эзофагогастродуоденоскопии, колоноскопии, электрогастрографии, микробиологического исследования биоптата, ИФА, РИФ, ПЦР. Для лечения используют антимикотики, пробиотики, иммуномодуляторы в сочетании с комплексной терапией основного заболевания, осложнившегося грибковой инфекций.
МКБ-10
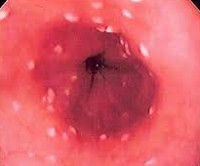
Общие сведения

Причины микозов желудочно-кишечного тракта
Возбудителями микотической инфекции органов ЖКТ становятся плесневые, дрожжеподобные, диморфные грибы, в большинстве случаев являющиеся естественными комменсалами человеческого организма. 9 из 10 микозов пищеварительного тракта провоцируется Candida albicans — условно-патогенным микроорганизмом, который высеивается у 65-70% населения. Микотический процесс также может развиться в результате размножения так называемых кандид non-albicans (С. guilliermondii, С. kefyr, С. krusei, С. tropicalis и др.). Некандидозные формы микотических желудочно-кишечных болезней, вызванные возбудителями бластомикоза, гистоплазмоза, кокцидиомикоза, криптококкоза, паракокцидиомикоза, споротрихоза, возникают при диссеминации грибов из очагов на коже, в респираторном тракте, других органах. Аспергиллез пищеварительных органов, интестинальный зигомикоз диагностируются редко, обычно – при наличии тяжелой сопутствующей патологии.
Манифестации микозов часто предшествуют другие патологические состояния, способствующие патологической активации условно-патогенной флоры за счет снижения местной защитной реакции слизистой ЖКТ, угнетения иммунных сил организма. Специалисты в сфере гастроэнтерологии и микологии выделяют следующие предпосылки к развитию желудочно-кишечного микотического заболевания:
- Физиологическая иммунная недостаточность. Естественное снижение иммунитета наблюдается у беременных, связано с необходимостью поддержания гестации. Незрелость иммунной системы характерна для новорожденных, риск инфицирования возрастает при недоношенности и наличии генитального кандидоза у матери. В пожилом возрасте отмечается инволютивное угасание защитных сил.
- Патологический иммунодефицит. Несостоятельность иммунной системы лежит в основе ВИЧ-инфекции и ее клинически выраженной формы — СПИД. Нарушения иммунитета отмечаются при дисплазии тимуса, других первичных иммунодефицитах, онкогематологических и лимфопролиферативных болезнях (лейкозах, лимфогранулематозе, неходжкинских лимфомах), сахарном диабете, голодании.
- Ятрогенные факторы. Иммунная функция угнетается при использовании кортикостероидов, цитостатиков, других химиопрепаратов у пациентов, перенесших трансплантацию органа, принимающих лечение по поводу онкопатологии, ревматоидного артрита, СКВ, гломерулонефрита, других системных болезней. Развитию микозов способствует антибактериальная терапия.
- Повреждения слизистой оболочки ЖКТ. Инвазии грибов более подвержены больные, страдающие атрофическим гастритом, ахалазией кардии, бульбитом, гастроэзофагеальной рефлюксной болезнью, дисбиозом, болезнью Крона, другой желудочно-кишечной патологией. Инфицирование облегчается при ожогах, травматизации эпителия зубными протезами, твердой пищей, интубационной трубкой.
Патогенез
Механизм развития микозов желудочно-кишечного тракта основан на нарушении баланса между реактивностью организма и факторами патогенности грибов — протеолитическими ферментами инвазии (коагулазой, каталазой, козеиназой, фосфолипазой), фибриллярными белковыми комплексами, эндотоксинами. При иммунодефиците уменьшается активность интраэпителиальных лимфоцитов, В-клеток кишечника, снижается цитотоксичность Т-клеточных элементов, нарушается секреция интерферона, фагоцитоз. В результате возбудители микозов быстро обсеменяют эпителий, легко проникают через собственную пластинку слизистой, агрегируются в пейеровых бляшках.
При травмах, химических ожогах, заболеваниях пищеварительных органов, изменениях кислотности и ферментативного состава желудочного, кишечного соков ситуация усугубляется наличием участков пораженной слизистой, замедленной регенерацией эпителиальных клеток, нарушением защитной функции естественных секретов. У пациентов, принимающих антибиотики, дополнительным патогенетическим фактором становится гибель облигатных микроорганизмов (кишечной палочки, аэробных лактобацилл, анаэробных бифидобактерий), которые являются естественными антагонистами грибов и сдерживают их неконтролируемое размножение.
Классификация
При систематизации форм микотической инфекции ЖКТ учитывают вид возбудителя, локализацию и распространенность патологического процесса. С учетом этиологии различают кандидоз, являющийся самым частым видом микозов, и редкие формы грибкового поражения (аспергиллез, криптококкоз, зигомицетоз и др.). При поражении одного отдела пищеварительного тракта говорят о фокальном микозе, при массивном распространении инфекции — об инвазивном диффузном, при отсутствии признаков инвазии — о микотическом дисбиозе. Наиболее часто используют классификацию микозов по локализации поражения, в соответствии с которой выделяют:
- Орофарингеальные поражения. В структуре микотических инфекций ЖКТ занимают первое место. Обычно встречаются у новорожденных и пациентов с иммунодефицитными состояниями (СПИД, гемобластозы).
- Микотический эзофагит. Диагностируется у 1-7% больных. Чаще развивается при сниженном иммунитете. Может протекать как в поверхностной, так и в эрозивной форме с повышенной кровоточивостью.
- Микотические поражения желудка. Составляют до 5,2% микозов ЖКТ. Выявляются при гастродуоденальных язвах, хронических гастритах. В ряде случаев определяются ассоциации грибов и хеликобактера.
- Микозы кишечника. Обычно возникают на фоне микотического поражения верхних отделов пищеварительного тракта. Как правило, диагностируются у больных, получающих массивную антибиотикотерапию.
- Микотическая инфекция гепатобилиарной системы. Осложняет дискинезию желчных путей, холестаз, холецистолитиаз, лямблиоз. Диагностируется редко, в том числе из-за низкой настороженности.
Симптомы микозов ЖКТ
Клиническая картина заболевания различна в зависимости от распространенности поражения. При орофарингеальной локализации микоза у пациента возникают боли во время приема пищи, неприятный привкус во рту, на слизистой оболочке щек и языка появляются белые налеты. Поражение пищевода и желудка характеризуется болью при глотании, дисфагией, изжогой, отрыжкой, тошнотой и рвотой, дискомфортом в эпигастральной области, снижением аппетита. При прогрессировании заболевания в процесс вовлекаются нижележащие отделы желудочно-кишечного тракта, что клинически проявляется диареей с примесями слизи и крови, болезненностью в левой подвздошной области. Возможны нарушения общего состояния: субфебрильная температура тела, слабость, снижение трудоспособности, резкое уменьшение веса.
Осложнения
Вследствие проникновения микроорганизмов из пищеварительного тракта в забрюшинную клетчатку могут возникать гнойно-воспалительные процессы — парапроктит, паранефрит, межкишечные или поддиафрагмальные абсцессы. У пациентов со сниженной реактивностью организма имеется склонность к генерализации микозов с развитием септицемии, приводящей к распространению грибков на другие органы. Наиболее опасно микотическое поражение гепатобилиарной системы, которое может вызывать желтуху и печеночную недостаточность. При тяжелом течении заболевания формируются некрозы стенки кишечника, иногда – с перфорацией. Возможны профузные желудочно-кишечные кровотечения, пенетрация язв в соседние органы.
Диагностика
Постановка диагноза микозов желудочно-кишечного тракта затруднена из-за полиморфности и неспецифичности клинической картины заболевания, которая сходна с проявлениями других патологий пищеварительной системы. Для диагностики грибкового поражения требуется комплексное обследование пациента. Наиболее информативными являются следующие методы:
В клиническом анализе крови наблюдаются неспецифические признаки воспалительного процесса: повышение СОЭ, незначительный лейкоцитоз, может выявляться снижение уровня эритроцитов и гемоглобина, что обусловлено кровотечениями. Для исследования структуры всех слоев стенки пищеварительного тракта выполняется эндоскопическая ультрасонография. Дифференциальная диагностика осуществляется с воспалительными заболеваниями кишечника (терминальным илеитом, неспецифическим язвенным колитом), злокачественными новообразованиями, псевдомембранозным энтероколитом, желудочно-кишечным туберкулезом. Помимо осмотра гастроэнтеролога пациенту могут потребоваться консультации инфекциониста, онколога, фтизиатра.
Лечение микозов ЖКТ
Основными задачами являются терапия расстройства, вызвавшего активацию микотической флоры, и этиопатогенетическое воздействие на возбудителя грибковой инфекции. Лечение болезней пищеварительного тракта, иммунодефицитных и других патологических состояний проводят по протоколам соответствующих заболеваний. Для подавления грибкового процесса используют:
- Антимикотики. По результатам наблюдений, наиболее эффективной является терапия триазолами. Средства этой группы угнетают систему цитохрома P-450 и синтез эргостерола клеточных мембран, нарушая рост и репликацию кандид и криптококков. В качестве альтернативы с учетом особенностей возбудителя могут применяться полиены, аллиламины, эхинокандины.
- Пробиотики. Препараты, в которых содержатся непатогенные и нетоксигенные микроорганизмы, позволяют восполнить естественную микрофлору кишечника, нормализовать ее состав после проведенной антибактериальной терапии. Апатогенные бактерии стимулируют кишечный иммунитет, оказывают антагонистический эффект по отношению к грибам, нарушают их адгезию к слизистым.
При отсутствии противопоказаний проводится неспецифическая иммунотерапия стимуляторами естественного иммунитета (высокополимерные полисахаридные комплексы, регенеранты, производные пиримидина), Т- и В-лимфоцитов (полипептидные экстракты вилочковой железы, культур клеток костного мозга, селезенки). Возможно дополнительное использование растительных иммуномодуляторов, витаминно-минеральных комплексов.
Прогноз и профилактика
Исход болезни зависит от степени повреждения пищеварительных органов, состояния иммунной системы пациента, своевременности диагностики и терапии. Прогноз сомнительный при генерализации процесса и наличии тяжелых сопутствующих заболеваний. Для предупреждения развития микозов необходимо не допускать неоправданного применения антибактериальных средств, назначать профилактические курсы противогрибковых препаратов при длительном лечении цитостатиками, кортикостероидами, другими медикаментами с иммунодепрессорным эффектом, осуществлять диспансерное наблюдение за пациентами с иммунодефицитом.
2. Грибковые поражения желудочно-кишечного тракта/ Омаров Т.Р., Омарова Л.А.// Русский медицинский журнал – 2016 - №11.
3. Микозы пищеварительного тракта (обзор)/ Лесовой В.С., Липницкий А.В., Очкурова О.М.// Проблемы медицинской микологии – 2004 – Т.6, №2.
Читайте также:

