Микозов гладкой кожи препараты для лечение
Обновлено: 18.04.2024
Грибковые заболевания (микозы) возникают в организме человека под действием болезнетворных микроскопических грибов. Микроорганизмы - паразиты поражают преимущественно кожу ног и ногти, реже - развиваются на других участках тела. Грибковые поражения стоп и ногтей ног, к сожалению, нельзя назвать редким явлением: микоз стоп встречается у 10-20% взрослых в России, в два раза чаще у мужчин, чем у женщин1. Среди грибковых поражений ногтевых пластин 9 из 10 случаев – это онихомикоз, рубромикоз регистрируется почти при каждом грибковом поражении кожи2.
Лечение микоза должен назначить врач-дерматолог. Оно включает: антисептические средства, наружные противогрибковые препараты (мази, лаки, растворы, кремы) и лекарства для приема внутрь. Чтобы избежать неприятных симптомов грибковой инфекции и длительной терапии, необходимо соблюдать простые профилактические правила. В случаях, когда избежать болезни не удается, необходимо правильно выбирать противогрибковое средство для лечения пораженных участков.

Причины микоза:
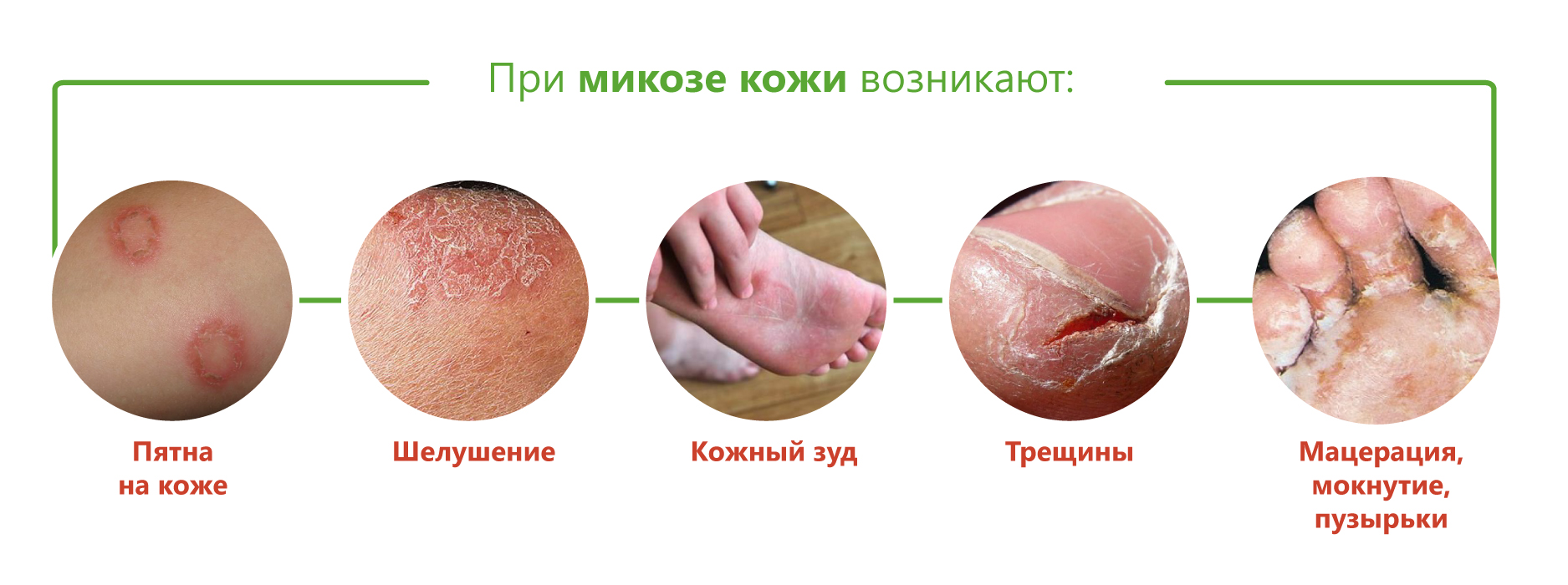
Симптомы микоза
Грибковая инфекция может проявляться по-разному в зависимости от пораженного участка.
Микоз ногтей сопровождается изменением цвета и формы ногтя: пластинка становится серой или желтой, утолщается, деформируется и крошится. Иногда ноготь полностью отходит от ногтевого ложа. Поражение может начаться со свободного края или с области ногтевой лунки, а затем захватывать всю ногтевую пластину. Нередко онихомикоз (грибок ногтя) возникает на ногах и сочетается с микозом кожи стоп.
Если грибок поражает волосистую часть головы, на ней образуются проплешины, очаги обламывания волос. Нередко возникает сильный зуд. Больные расчесывают кожу, при этом быстро присоединяется вторичная микробная инфекция. Образуются корки, под которыми определяется гнойное содержимое.
Разновидность грибковой инфекции – кандидоз вызывает проявления молочницы на слизистых оболочках полости рта и наружных половых органов. Он сопровождается появлением болезненных язвочек во рту или творожистых выделений из половых путей и зуда в области промежности.
Системные микозы поражают не только кожу, но и легкие, кости и другие органы. Болезнь сопровождается лихорадкой, одышкой, кашлем, болью в груди, в конечностях, слабостью и другими патологическими симптомами.
Лечение микоза
Поиск эффективных противогрибковых препаратов необходимо подбирать с учетом данных больного и индивидуального течения заболевания. Это связано с особенностями строения грибов, затрудняющими попадание лекарства внутрь клетки. К тому же, повышение концентрации антифунгального препарата вредит организму больного. С этим связано разнообразие противогрибковых средств для наружного применения, которые позволяют действовать прямо на очаг поражения без нежелательного влияния на человека.
Группы противогрибковых препаратов:
- полиены (нистатин, амфотерицин В, натамицин);
- азолы (клотримазол, кетоконазол, миконазол, флуконазол, итраконазол);
- другие (гризеофульвин, калия йодид, нафтифин, тербинафин, аморолфин).
Эти лекарственные препараты применяются при разных формах грибковой инфекции. Чтобы узнать, как лечить микоз наиболее эффективно, необходимо обратиться к дерматологу.
При различных микозах часто назначают Клотримазол – один из современных антифунгальных препаратов. Его основная задача – лечение микоза гладкой кожи и ногтей. Он также действует на возбудителей кандидоза, разноцветного лишая, стафилококки, стрептококки и другие бактерии.
Лосьон наносится на сухие чистые стопы или другие участки тела 2 – 3 раза в день до полного исчезновения симптомов болезни. Чтобы избежать рецидива, после внешнего выздоровления лечение продолжают еще 3 недели.
Лосьон Клотримазол выгодно отличается от мази и крема своим мягким действием на кожу. Он практически не вызывает таких побочных эффектов, как: шелушение, раздражение или сухость обработанного участка. Использование этого препарата противопоказано только в I триместре беременности и при индивидуальной непереносимости.
Профилактика микоза
Системное лечение микоза оказывает дополнительную нагрузку на иммунитет и важные органы, поэтому не стоит пренебрегать профилактикой грибка.

В отличии от тербинафина (Тербикс, Ламитель, Ламизил), микоспрей не всасывается, не вызывает зуда и раздражения кожи. Мягкое действие обусловлено тем, что в состав спрея входят касторовое масло и пропиленгликоль. Препараты тербинафина являются лекарственными средствами и назначаются лечащим врачом, Микоспрей – безрецептурное косметологическое средство.
В отличие от антисептика Мирамистина, также способного вызывать жжение и аллергию, Микоспрей имеет освежающий эффект, так как в состав Микоспрея входит ментол и отдушка, благодаря чему Микоспрей дополнительно может корректировать и маскировать неприятный запах, который часто встречается при микозах.
Конечно, для профилактики рецидива микоза необходим комплекс мер – обязательная гигиена стоп, смена носков, при посещении тренажерных залов лучше надевать чистую обувь. И конечно, при развитии заболевания, необходимо пройти курс лечения – врачи выявляют конкретный вид грибка и назначают, как правило, системные препараты. Во время лечения обработка обуви Микоспреем также увеличит эффективность лечения.
1. Соколова Т.В., Малярчук Т.А. Эпидемиология микозов стоп (обзор литературы). // Эпидемиология и вакцинопрофилактика. 2015. Т. 14, № 1. С. 70–74.
2. Соколова Т.В., Малярчук А.П., Малярчук Т.А. Клинико–эпидемиологический мониторинг поверхностных микозов в России и совершенствование терапии // РМЖ. 2011. Т. 21. С. 1327.
ОПРЕДЕЛЕНИЕ
Микроспория – высококонтагиозная дерматофития, вызываемая грибами рода Microsporum.
Классификация
- микроспория, обусловленная антропофильными грибами Microsporum audouinii, M. ferrugineum;
- микроспория, обусловленная зоофильными грибами M. canis, M. distortum;
- микроспория, обусловленная геофильными грибами M. gypseum, M. nanum.
По глубине поражения выделяют:
- поверхностную микроспорию волосистой части головы;
- поверхностную микроспорию гладкой кожи (с поражением пушковых волос, без поражения пушковых волос);
- глубокую нагноительную микроспорию.
Этиология и патогенез
Наиболее часто выделяемыми возбудителями микроспории являются грибы Microsporum canis, которые относятся к повсеместно распространенным в мире зоофильным грибам, вызывающим дерматофиты у кошек (особенно у котят), собак, кроликов, морских свинок, хомяков, в более редких случаях – у обезьян, тигров, львов, диких и домашних свиней, лошадей, овец, серебристо-черных лисиц, кроликов, крыс, мышей, хомяков, морских свинок и других мелких грызунов, а также домашних птиц. Заражение происходит в основном при контакте с больными животными или через предметы, инфицированные их шерстью.
Заражение человека от человека наблюдается крайне редко, в среднем в 2% случаев.
Microsporum audouinii – распространенный антропофильный возбудитель, который может вызывать у человека преимущественно поражение волосистой части головы, реже - гладкой кожи. Чаще болеют дети. Возбудитель передается только от больного лица к здоровому непосредственно при контакте или опосредовано через зараженные предметы ухода и обихода.
Для микроспории характерна сезонность. Пики выявляемости микроспории наблюдаются в мае-июне и в сентябре-ноябре. Возникновению заболевания могут способствовать различные эндогенные факторы: химизм пота, состояние эндокринной и иммунной систем. Кроме того, у детей имеется недостаточная плотность и компактность кератина клеток эпидермиса и волос, что также способствует внедрению и развитию грибов рода Microsporum.
Микроспория является заболеванием, обладающим наиболее высокой контагиозностью из всей группы дерматофитий. Болеют преимущественно дети, нередко новорожденные. Взрослые болеют реже, при этом часто заболевание регистрируется у молодых женщин. Редкость заболевания микроспорией у взрослых лиц связана с наличием в коже и ее придатках фунгистатических органических кислот (в частности, ундициленовой кислоты).
В последние годы наблюдается увеличение числа больных с хроническим течением микоза на фоне тяжелых системных поражений – красной волчанки, хронического гломерулонефрита, иммунодефицитных состояний, интоксикаций.
Клиническая картина
Cимптомы, течение
поражает волосы, гладкую кожу, очень редко – ногти; очаги заболевания могут располагаться как на открытых, так и на закрытых частях тела. Инкубационный период заболевания составляет 5–7 дней.
На гладкой коже очаги поражения имеют вид отечных, возвышающихся эритематозных пятен с четкими границами, округлыми или овальными очертаниями, покрытых сероватыми чешуйками. Постепенно пятна увеличиваются в диаметре, и по их периферии формируется возвышающийся валик, покрытый пузырьками и серозными корочками. У 80-85% больных в инфекционный процесс вовлекаются пушковые волосы. Могут поражаться брови, веки и ресницы. При микроспории гладкой кожи субъективные ощущения отсутствуют, иногда больных может беспокоить умеренный зуд.
При микроспории волосистой части головы очаги поражения располагаются чаще в затылочной, теменной и височной областях. В начальном периоде заболевания на месте внедрения патогенного гриба возникает очаг шелушения. В дальнейшем характерно образование одного или двух крупных очагов округлых или овальных очертаний с четкими границами размером от 3 до 5 см в диаметре и нескольких мелких очагов – отсевов, размером от 0,3-1,5 см. Волосы в очагах обломаны и выступают над уровнем кожи на 4-5 мм.
При инфильтративной форме микроспории очаг поражения на волосистой части головы несколько возвышается над окружающей кожей, гиперемирован, волосы чаще обломаны на уровне 3-4 мм. Слабо выражен чехлик из спор гриба у корня обломанных волос.
При инфильтративно-нагноительной форме микроспории очаг поражения обычно значительно возвышается над поверхностью кожи за счет резко выраженной инфильтрации и образования пустул. При надавливании на область поражения сквозь фолликулярные отверстия выделяется гной. Разряженные волосы склеены гнойными и гнойно-геморрагическими корками. Корки и расплавленные волосы легко удаляются, обнажая зияющие устья волосяных фолликулов, из которых, как из сот, выделяется светло-желтого цвета гной. Инфильтративно-нагноительная форма встречается чаще других атипичных форм, иногда протекает в виде кериона Цельса - воспаления волосяных фолликулов, нагноения и образования глубоких болезненных узлов.
За счет всасывания продуктов распада грибов и присоединяющейся вторичной инфекции наблюдается интоксикация организма больных, что проявляется недомоганием, головными болями, лихорадочным состоянием, увеличением и болезненностью регионарных лимфатических узлов.
Формированию инфильтративной и нагноительной форм микроспории способствуют нерациональная (обычно местная) терапия, серьезные сопутствующие заболевания, а также позднее обращение за медицинской помощью.
Экссудативная форма микроспории характеризуется выраженной гиперемией и отечностью, с располагающимися на этом фоне мелкими пузырьками. Вследствие постоянного пропитывания чешуек серозным экссудатом и склеивания их между собой образуются плотные корки, при удалении которых обнажается влажная эрозированная поверхность очага.
При трихофитоидной форме микроспории процесс поражения может охватить всю поверхность волосистой части головы. Очаги многочисленные мелкие, со слабым отрубевидным шелушением. Границы очагов нечеткие, островоспалительные явления отсутствуют. Эта форма микоза может приобретать хроническое вялое течение, продолжаясь от 4-6 месяцев до 2 лет. Волосыразряжены или имеются участки очагового облысения.
При себорейной форме микроспории волосистой части головы отмечается главным образом разряженность волос. Очаги разряжения обильно покрыты желтоватыми чешуйками, при удалении которых можно обнаружить незначительное количество обломанных волос. Воспалительные явления в очагах минимальны, границы поражения нечетки.
Диагностика
Диагноз микроспории основывается на данных клинической картины и результатах лабораторных и инструментальных исследований:
- микроскопического исследования на грибы (не менее 5 раз);
- осмотра под люминесцентным фильтром (лампой Вуда) (не менее 5 раз);
- культурального исследования для идентификации вида возбудителя с целью правильного проведения противоэпидемических мероприятий;
При назначении системных антимикотических препаратов необходимо проведение:
- общего клинического анализа крови (1 раз в 10 дней);
- общего клинического анализа мочи (1 раз в 10 дней);
- биохимического исследования сыворотки крови (до начала лечения и через 3-4 недели) (AЛT, AСT, билирубин общий).
Дифференциальный диагноз
Микроспорию дифференцируют с трихофитией, розовым лишаем Жибера, себореей, псориазом.
Для псориаза более характерна четкость границ, сухость очагов поражения, серебристый характер чешуек, отсутствие муфтообразных наслоений чешуек на пораженных волосах.
Лечение
- клиническое излечение;
- отрицательные результаты микроскопического исследования на грибы.
Общие замечания по терапии
При микроспории гладкой кожи (менее 3 очагов поражения) без поражения пушковых волос применяют наружные антимикотические средства.
Показанием к назначению системных антимикотических препаратов являются:
1. микроспория волосистой части головы;
2. многоочаговая микроспория гладкой кожи (3 и более очагов поражения);
3. микроспория с поражением пушковых волос.
Лечение этих форм основано на сочетании системных и местных антимикотических препаратов.
Волосы в очагах поражения сбривают 1 раз в 5-7 дней или эпилируют.
Схемы лечения
Рекомендованные схемы лечения
Гризеофульвин (В) перорально с чайной ложкой растительного масла 12,5 мг на кг массы тела в сутки в 3 приема (но не более 1 г в сутки) ежедневно до второго отрицательного микроскопического исследования на наличие грибов (3-4 недели), затем через день в течение 2 недель, далее 2 недели 1 раз в 3 дня [2, 3, 5, 8, 12,19, 20, 25-28, 30, 33, 37, 38, 49, 50].
Лечение считается законченным при трех отрицательных результатах исследования, проводимого с интервалами 5-7 дней.
Дополнительно проводится терапия местно действующими препаратами:
- циклопирокс, крем (В) 2 раза в сутки наружно в течение 4-6 недель [22]
или
- кетоконазол крем, мазь (В) 1–2 раза в сутки наружно в течение 4-6 недель [22]
или
- изоконазол, крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
- бифоназол крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
- 3% салициловая кислота и 10 % серная мазь (D) наружно вечером + 3% спиртовая настойка йода местно утром [39].
- серно (5%)-дегтярная(10%) мазь (D) наружно вечером [27]
При лечении инфильтративно-нагноительной формы изначально применяют антисептики и противовоспалительные лекарственные средства (в виде примочек и мазей (D)):
- ихтиол, мазь 10% 2–3 раза в сутки наружно в течение 2–3 дней
или
- калия перманганат, раствор 1:6000 2–3 раза наружно в сутки в течение 1–2 дней
или
- этакридин, раствор 1: 1000 2–3 раза в сутки наружно в течение 1–2 дней
или
- фурацилин, раствор 1:5000 2–3 раза в сутки наружно в течение 1–2 дней [39].
Затем лечение продолжают вышеуказанными противогрибковыми лекарственными средствами.
Альтернативные схемы лечения
- тербинафин (В) 250 мг перорально 1 раз в сутки после еды (взрослым и детям с массой тела > 40 кг) ежедневно в течение 3-4 месяцев [14, 17, 19, 20, 21, 24, 25, 30, 38, 40]
или
- итраконазол (С) 200 мг 1 раз в сутки перорально после еды ежедневно в течение 4–6 недель [15, 29, 38, 39].
Особые ситуации
Беременность и лактация
Применение системных антимикотических препаратов во время беременности и лактации противопоказано.
Лечение всех форм микроспории во время беременности проводится только местно-действующими препаратами.
Лечение детей
Рекомендованные схемы лечения
Гризеофульвин (В) перорально с чайной ложкой растительного масла 21-22 мг на кг массы тела в сутки в 3 приема ежедневно до первого отрицательного микроскопического исследования на наличие грибов (3-4 недели), затем через день в течение 2 недель, далее 2 недели 1 раз в 3 дня [2, 3, 5, 8, 12, 19, 20, 25-28, 30, 33, 37, 38, 49, 50].
Лечение считается законченным при трех отрицательных результатах исследования, проводимого с интервалами 5-7 дней.
Дополнительно проводится терапия местно-действующими препаратами:
- циклопирокс, крем (В) 2 раза в сутки наружно в течение 4-6 недель [22]
или
- кетоконазол крем, мазь (В) 1–2 раза в сутки наружно в течение 4-6 недель [22]
или
- изоконазол, крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
- бифоназол крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
- 3% салициловая кислота и 10 % серная мазь (D) наружно вечером + 3% спиртовая настойка йода местно утром [39]
- серно (5%)-дегтярная (10%) мазь (D) наружно вечером [27].
Альтернативные схемы лечения
- тербинафин (В): детям с массой тела >40 кг - 250 мг 1 раз в сутки перорально после еды, детям с массой тела от 20 до 40 кг - 125 мг 1 раз в сутки перорально после еды, детям с массой тела или
- итраконазол (С): детям в возрасте старше 12 лет - 5 мг на 1 кг массы тела 1 раз в сутки перорально после еды ежедневно в течение 4–6 недель [15, 29, 38, 39].
Требования к результатам лечения
- разрешение клинических проявлений;
- отсутствие свечения волос под люминесцентным фильтром (лампой Вуда);
- три отрицательных контрольных результата микроскопического исследования на грибы (микроспория волосистой части головы - 1 раз в 5-7 дней; микроспория гладкой кожи с поражением пушковых волос – 1 раз в 5-7 дней, микроспория гладкой кожи – 1 раз в 3-5дней).
Ввиду возможности рецидивов, после окончания лечения, пациент должен находиться на диспансерном наблюдении: при микроспории волосистой части головы и микроспории гладкой кожи с поражением пушковых волос - 3 месяца, при микроспории гладкой кожи без поражения пушковых волос - 1 месяц.
Контрольные микроскопические исследования при диспансерном наблюдении необходимо проводить: при микроспории волосистой части головы и микроспории гладкой кожи с вовлечением в процесс пушковых волос - 1 раз в месяц, при микроспории гладкой кожи - 1 раз в 10 дней.
Заключение о выздоровлении и допуске в организованный коллектив дает врач-дерматовенеролог.
Госпитализация
- отсутствие эффекта от амбулаторного лечения;
- инфильтративно-нагноительная форма микроспории;
- множественные очаги с поражением пушковых волос;
- тяжелая сопутствующая патология;
- микроспория волосистой части головы;
- по эпидемиологическим показаниям: больные из организованных коллективов при отсутствии возможности изоляции их от здоровых лиц (например, при наличии микроспории у лиц, проживающих в интернатах, детских домах, общежитиях, дети из многодетных и асоциальных семей).
Профилактика
Профилактические мероприятия при микроспории включают санитарно-гигиенические, в т.ч. соблюдение мер личной гигиены, и дезинфекционные мероприятия (профилактическая и очаговая дезинфекция).
Очаговая (текущая и заключительная) дезинфекция проводится в местах выявления и лечения больного: на дому, в детских и медицинских организациях.
Профилактические санитарно-гигиенические и дезинфекционные мероприятия проводятся в парикмахерских, банях, саунах, санитарных пропускниках, бассейнах, спортивных комплексах, гостиницах, общежитиях, прачечных и т.д.
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
В последние десятилетия отмечается значительный рост грибковых заболеваний. Это связано со многими факторами и, в частности, с широким применением в медицинской практике антибиотиков широкого спектра действия, иммунодепрессантов и других групп ЛС.
В связи с тенденцией к росту грибковых заболеваний (как поверхностных, так и тяжелых висцеральных микозов, ассоциированных с ВИЧ-инфекцией, онкогематологическими заболеваниями), развитием устойчивости возбудителей к имеющимся ЛС, выявлением видов грибов, ранее считавшихся непатогенными (в настоящее время потенциальными возбудителями микозов считаются около 400 видов грибов), возросла потребность в эффективных противогрибковых средствах.
Противогрибковые средства (антимикотики) — лекарственные средства, обладающие фунгицидным или фунгистатическим действием и применяемые для профилактики и лечения микозов.
Для лечения грибковых заболеваний используют ряд лекарственных средств, различных по происхождению (природные или синтетические), спектру и механизму действия, противогрибковому эффекту (фунгицидный или фунгистатический), показаниям к применению (местные или системные инфекции), способам назначения (внутрь, парентерально, наружно).
Существует несколько классификаций лекарственных средств, относящихся к группе антимикотиков: по химической структуре, механизму действия, спектру активности, фармакокинетике, переносимости, особенностям клинического применения и др.
В соответствии с химическим строением противогрибковые средства классифицируют следующим образом:
1. Полиеновые антибиотики: нистатин, леворин, натамицин, амфотерицин В, микогептин.
2. Производные имидазола: миконазол, кетоконазол, изоконазол, клотримазол, эконазол, бифоназол, оксиконазол.
3. Производные триазола: флуконазол, итраконазол, вориконазол.
4. Аллиламины (производные N-метилнафталина): тербинафин, нафтифин.
5. Эхинокандины: каспофунгин.
6. Препараты других групп: гризеофульвин, аморолфин, циклопирокс, флуцитозин.
Подразделение противогрибковых препаратов по основным показаниям к применению представлено в классификации Д.А. Харкевича (2006 г.):
I. Средства, применяемые при лечении заболеваний, вызванных патогенными грибами:
1. При системных или глубоких микозах (кокцидиоидомикоз, паракокцидиомикоз, гистоплазмоз, криптококкоз, бластомикоз):
- антибиотики (амфотерицин В, микогептин);
- производные имидазола (миконазол, кетоконазол);
- производные триазола (итраконазол, флуконазол).
2. При эпидермомикозах (дерматомикозах):
- производные N-метилнафталина (тербинафин);
- производные нитрофенола (хлорнитрофенол);
- препараты йода (раствор йода спиртовой, калия йодид).
II. Средства, применяемые при лечении заболеваний, вызванных условно-патогенными грибами (например при кандидамикозе):
- антибиотики (нистатин, леворин, амфотерицин В);
- производные имидазола (миконазол, клотримазол);
- бис-четвертичные аммониевые соли (деквалиния хлорид).
В клинической практике противогрибковые средства делят на 3 основные группы:
1. Препараты для лечения глубоких (системных) микозов.
2. Препараты для лечения эпидермофитий и трихофитий.
3. Препараты для лечения кандидозов.
Выбор ЛС при терапии микозов зависит от вида возбудителя и его чувствительности к ЛС (необходимо назначение ЛС с соответствующим спектром действия), особенностей фармакокинетики ЛС, токсичности препарата, клинического состояния пациента и др.
Грибковые заболевания известны очень давно, еще со времен античности. Однако возбудители дерматомикозов, кандидоза были выявлены только в середине XIX в., к началу XX в. были описаны возбудители многих висцеральных микозов. До появления в медицинской практике антимикотиков для лечения микозов использовали антисептики и калия йодид.
Полиеновые антибиотики — антимикотики природного происхождения, продуцируемые Streptomyces nodosum (амфотерицин В), Actinomyces levoris Krass (леворин), актиномицетом Streptoverticillium mycoheptinicum (микогептин), актиомицетом Streptomyces noursei (нистатин).
Механизм действия полиеновых антибиотиков достаточно изучен. Эти ЛС прочно связываются с эргостеролом клеточной мембраны грибов, нарушают ее целостность, что приводит к потере клеточных макромолекул и ионов и к лизису клетки.
Полиены имеют самый широкий спектр противогрибковой активности in vitro среди антимикотиков. Амфотерицин В при системном применении активен в отношении большинства дрожжеподобных, мицелиальных и диморфных грибов. При местном применении полиены (нистатин, натамицин, леворин) действуют преимущественно на Candida spp. Полиены активны в отношении некоторых простейших — трихомонад (натамицин), лейшманий и амеб (амфотерицин В). Малочувствительны к амфотерицину В возбудители зигомикоза. К полиенам устойчивы дерматомицеты (род Trichophyton, Microsporum и Epidermophyton), Pseudoallescheria boydi и др.Нистатин (крем, супп. ваг. и рект., табл.), леворин (табл., мазь, гран.д/р-ра для приема внутрь) и натамицин (крем, супп. ваг., табл.) применяют и местно, и внутрь при кандидозе, в т.ч. кандидозе кожи, слизистой оболочки ЖКТ, генитальном кандидозе; амфотерицин В (пор. д/инф., табл., мазь) используется преимущественно для лечения тяжелых системных микозов и является пока единственным полиеновым антибиотиком для в/в введения.
Все полиены практически не всасываются из ЖКТ при приеме внутрь, и с поверхности неповрежденной кожи и слизистых оболочек при местном применении.
Общими побочными системными эффектами полиенов при приеме внутрь являются: тошнота, рвота, диарея, боль в животе, а также аллергические реакции; при местном использовании — раздражение и ощущение жжения кожи.
В 80-е годы был разработан ряд новых ЛС на основе амфотерицина В — липид-ассоциированные формы амфотерицина В (липосомальный амфотерицин В — амбизом, липидный комплекс амфотерицина В — абелсет, коллоидная дисперсия амфотерицина В — амфоцил), которые в настоящее время внедряются в клиническую практику. Их отличает существенное снижение токсичности при сохранении противогрибкового действия амфотерицина В.
Липосомальный амфотерицин В (лиоф. пор. д/инф.) — современная лекарственная форма амфотерицина В, инкапсулированного в липосомы (везикулы, формирующиеся при диспергировании в воде фосфолипидов), отличается лучшей переносимостью.
Липосомы, находясь в крови, долгое время остаются интактными; высвобождение активного вещества происходит только при контакте с клетками гриба при попадании в ткани, пораженные грибковой инфекцией, при этом липосомы обеспечивают интактность ЛС по отношению к нормальным тканям.
В отличие от обычного амфотерицина В, липосомальный амфотерицин В создает более высокие концентрации в крови, чем обычный амфотерицин В, практически не проникает в ткань почек (менее нефротоксичен), обладает более выраженными кумулятивными свойствами, период полувыведения в среднем составляет 4–6 дней, при длительном использовании возможно увеличение до 49 дней. Нежелательные реакции (анемия, лихорадка, озноб, гипотензия), по сравнению со стандартным препаратом, возникают реже.
Показаниями к применению липосомального амфотерицина В являются тяжелые формы системных микозов у пациентов с почечной недостаточностью, при неэффективности стандартного препарата, при его нефротоксичности или некупируемых премедикацией выраженных реакциях на в/в инфузию.
Азолы (производные имидазола и триазола) — наиболее многочисленная группа синтетических противогрибковых средств.
Эта группа включает:
- азолы для системного применения — кетоконазол (капс., табл.), флуконазол (капс., табл., р-р в/в), итраконазол (капс., р-р для приема внутрь); вориконазол (табл., р-р в/в);
- азолы для местного применения — бифоназол, изоконазол, клотримазол, миконазол, оксиконазол, эконазол, кетоконазол (крем, мазь, супп. ваг., шампунь).
Первый из предложенных азолов системного действия — кетоконазол — в настоящее время из клинической практики вытесняют триазолы — итраконазол и флуконазол. Кетоконазол практически утратил свое значение ввиду высокой токсичности (гепатотоксичность) и используется преимущественно местно.
Противогрибковое действие азолов, как и полиеновых антибиотиков, обусловлено нарушением целостности мембраны клетки гриба, но механизм действия иной: азолы нарушают синтез эргостерола — основного структурного компонента клеточной мембраны грибов. Эффект связан с ингибированием цитохром P450-зависимых ферментов, в т.ч. 14-альфа-деметилазы (катализирует реакцию превращения ланостерола в эргостерол), что приводит к нарушению синтеза эргостерола клеточной мембраны грибов.
Азолы имеют широкий спектр противогрибкового действия, оказывают преимущественно фунгистатический эффект. Азолы для системного применения активны в отношении большинства возбудителей поверхностных и инвазивных микозов, в т.ч. Candida albicans, Cryptococcus neoformans, Coccidioides immitis, Histoplasma capsulatum, Blastomyces dermatitidis, Paraccoccidioides brasiliensis. Обычно к азолам резистентны Candida glabrata, Candida krucei, Aspergillus spp., Fusarium spp. и зигомицеты (класс Zygomycetes). Препараты для местного применения при создании высоких концентраций в месте действия могут действовать фунгицидно в отношении некоторых грибов.
Азолы для системного применения (кетоконазол, флуконазол, итраконазол, вориконазол) хорошо всасываются при приеме внутрь. Биодоступность кетоконазола и итраконазола может значительно варьировать в зависимости от уровня кислотности в желудке и приема пищи, тогда как абсорбция флуконазола не зависит ни от pH в желудке, ни от приема пищи.
Флуконазол и вориконазол применяют внутрь и в/в, кетоконазол и итраконазол — только внутрь. Фармакокинетика вориконазола, в отличие от других системных азолов, является нелинейной — при повышении дозы в 2 раза AUC увеличивается в 4 раза.
Флуконазол, кетоконазол, итраконазол и вориконазол распределяются в большинство тканей, органов и биологических жидкостей организма, создавая в них высокие концентрации. Итраконазол может накапливаться в коже и ногтевых пластинках, где его концентрации в несколько раз превышают плазменные. Итраконазол практически не проникает в слюну, внутриглазную и спинно-мозговую жидкость. Кетоконазол плохо проходит через ГЭБ и определяется в спинно-мозговой жидкости лишь в небольших количествах. Флуконазол хорошо проходит через ГЭБ (уровень его в ликворе может достигать 50–90% от уровня в плазме) и гематоофтальмический барьер.
Системные азолы отличаются длительностью периода полувыведения: T1/2 кетоконазола — около 8 ч, итраконазола и флуконазола — около 30 ч (20–50 ч). Все системные азолы (кроме флуконазола) метаболизируются в печени и выводятся преимущественно через ЖКТ. Флуконазол отличается от других антифунгальных средств тем, что выводится через почки (преимущественно в неизмененном виде — 80–90%).
Наиболее частые побочные эффекты азолов системного применения включают: боль в животе, тошноту, рвоту, диарею, головную боль, повышение активности трансаминаз, гематологические реакции (тромбоцитопения, агранулоцитоз), аллергические реакции — кожная сыпь и др.
Азолы для местного применения (клотримазол, миконазол и др.) плохо абсорбируются при приеме внутрь, в связи с чем используются для местного лечения. Эти ЛС создают высокие концентрации в эпидермисе и нижележащих слоях кожи. Наиболее длительный период полувыведения из кожи отмечается у бифоназола (19–32 ч).
Поскольку азолы ингибируют окислительные ферменты системы цитохрома Р450 (кетоконазол > итраконазол > флуконазол), эти ЛС могут изменять метаболизм других лекарств и синтез эндогенных соединений (стероиды, гормоны, простагландины, липиды и др.).
Аллиламины — синтетические ЛС. Оказывают преимущественно фунгицидное действие. В отличие от азолов, блокируют более ранние стадии синтеза эргостерола. Механизм действия обусловлен ингибированием фермента скваленэпоксидазы, катализирующей вместе со скваленциклазой превращение сквалена в ланостерол. Это приводит к дефициту эргостерина и к внутриклеточному накоплению сквалена, что вызывает гибель гриба. Аллиламины обладают широким спектром активности, однако клиническое значение имеет только их действие на возбудителей дерматомикозов, в связи с чем основными показаниями к назначению аллиламинов являются дерматомикозы. Тербинафин применяют местно (крем, гель, мазь, спрей) и внутрь (табл.), нафтифин — только местно (крем, р-р наружн.).
Каспофунгин применяется только парентерально, т.к. биодоступность при пероральном приеме составляет не более 1%. После в/в инфузии высокие концентрации наблюдаются в плазме, легких, печени, селезенке, кишечнике.
Применяют каспофунгин для лечения кандидоза пищевода, инвазивных кандидозов (в т.ч. кандидемии у пациентов с нейтропенией) и инвазивного аспергиллеза при неэффективности или непереносимости других видов терапии (амфотерицин В, амфотерицин В на липидных носителях и/или итраконазол).
ЛС других групп. К противогрибковым препаратам других групп относятся средства для системного (гризеофульвин, флуцитозин) и местного применения (аморолфин, циклопирокс).
Гризеофульвин — одно из первых противогрибковых средств природного происхождения — антибиотик, продуцируемый плесневым грибом Penicillium nigricans (griseofulvum). Гризеофульвин до сих пор остается одним из основных средств лечения дерматомикозов, применяется внутрь и местно.
Аморолфин — синтетический антимикотик широкого спектра действия для местного использования (в виде лака для ногтей).
Циклопирокс — синтетическое ЛС для местного применения.
В настоящее время в стадии разработки находятся антимикотики, являющиеся представителями уже известных групп противогрибковых средств, а также относящиеся к новым классам соединений: коринекандин, фузакандин, сордарины, циспентацин, азоксибациллин.
Литература
Антимикробные и противогрибковые лекарственные средства/ Под ред. Ю.В. Немытина.- М.: Ремедиум, 2002.- С. 57-59.
Базисная и клиническая фармакология/ Под ред. Б.Г. Катцунга; пер. с англ. под ред. Э.Э. Звартау: в 2 т.- М.-СПб.: Бином-Невский диалект, 1998.- Т. 2.- С. 290-297, 555-559.
Виноградов В.М., Каткова Е.Б., Мухин Е.А. Фармакология с рецептурой/ Под ред. В.М. Виноградова.- 4-е изд, испр.- СПб.: СпецЛит, 2006.- С. 221-232.
Коротяев А.И., Бабичев С.А. Медицинская микробиология, иммунология и вирусология: Учебник для мед.вузов.- 3-е изд., испр. и доп.- СПб.: СпецЛит, 2002.- С. 491-511.
Климко Н.Н., Веселов А.В. Новые препараты для лечения инвазивных микозов// Клиническая микробиология и антимикробная терапия.- 2003.- Т. 5.- № 4.- С. 342-353.
Клиническая фармакология по Гудману и Гилману/ Под общей редакцией А.Г. Гилмана. Пер. с англ.- М.: Практика, 2006.- с 996-1010.
Машковский М.Д. Лекарства XX века.- М.: Новая Волна, 1998.- С. 159-161, 250.
Машковский М.Д. Лекарственные средства: в 2 т.- 14-е изд.- М.: Новая Волна, 2000.- Т. 2.- С. 352-366.
Михайлов И.Б. Настольная книга врача по клинической фармакологии: Руководство для врачей.- СПб.: Фолиант, 2001.- с. 119-126.
Митрофанов В.С. Системные антифунгальные препараты// Проблемы медицинской микологии.- 2001. -Т.3, №2. - С.6-14.
Практическое руководство по антиинфекционной химиотерапии/ Под ред. Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова.- М.: Боргес, 2002.- С. 129-144.
Рациональная фармакотерапия в стоматологии: Рук. для практикующих врачей/ Г.М. Барер, Е.В. Зорян, В.С. Агапов, В.В. Афанасьев и др.; под общ. ред. Г.М. Барера, Е.В. Зорян.- М.: Литтерра, 2006.- С. 74-78. (Рациональная фармакотерапия: Сер. руководство для практикующих врачей; Т. 11).
Рациональная фармакотерапия в офтальмологии: Рук. для практикующих врачей/ Е.А. Егоров, В.Н. Алексеев, Ю.С. Астахов и др.; под общ. ред. Е.А. Егорова.- М.: Литтерра, 2004.- С. 76-80. (Рациональная фармакотерапия: Сер. руководство для практикующих врачей; Т. 7).
Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путем: Рук. для практикующих врачей/ А.А. Кубанова, В.И. Кисина, Л.А. Блатун, А.М. Вавилов и др.; под общ. ред. А.А. Кубановой, В.И. Кисиной.- М.: Литтерра, 2005.- С. 145-182. (Рациональная фармакотерапия: Сер. руководство для практикующих врачей; Т. 8).
Федеральное руководство по использованию лекарственных средств (формулярная система)/ Под ред. А.Г. Чучалина, Ю.Б. Белоусова, В.В. Яснецова.- Вып. VIII.- М.: ЭХО, 2007.- С. 705-713.
Харкевич Д.А. Фармакология: Учебник.- 9-е изд., перераб., доп. и испр.- М.: Гэотар-Медицина, 2006.- С. 653-659.
Харкевич Д.А. Фармакология: Учебник.- 9-е изд., перераб., доп. и испр.- М.: Гэотар-Медицина, 2006.- С. 653-659.
Тормозит биосинтез эргостерола оболочки и плазматических мембран грибов, изменяет липидный состав и проницаемость клеточной стенки. Наиболее чувствительны дерматомицеты и дрожжи. Эффективен при патологии, вызванной Coccidioides immitis, Cryptococcus neoformans, Petriellidium boydii, Paracoccidioides brasiliensis, Candida albicans, Trichophyton, Epidermophyton, Malassezia furfur, некоторыми грамположительными бактериями.
При местных аппликациях в крови обнаруживается только незначительное число метаболитов. Быстро разрушается в печени, при системном применении с мочой экскретируется 14–22% дозы в виде неактивных производных. Фармакокинетический профиль трехфазный с Т1/2 0,4, 2,1 и 24,1 ч для каждой из фаз. Гистогематические барьеры преодолевает плохо. В спинномозговую жидкость практически не проникает.
Применение вещества Миконазол
Грибковые (трихофития и эпидермофития ладоней, стоп и туловища, кожный кандидоз, разноцветный лишай и др.) и смешанные грибково-бактериальные поражения кожи и ногтей, кандидоз ЖКТ , ротоглоточный кандидоз и его профилактика при лечении ингаляционными глюкокортикоидами, вульвовагинальные кандидозы и инфекции, вызванные грамположительными микробами.
Противопоказания
Гиперчувствительность, герпетическая лихорадка, беременность (II и III триместры), детский возраст (до 12 лет).
Побочные действия вещества Миконазол
Местные кожные реакции (жжение, покалывание, покраснение), раздражение слизистой оболочки влагалища, боли в низу живота, аллергический контактный дерматит.
Способ применения и дозы
Местно, наносят на вымытую с мылом и тщательно высушенную кожу и слегка втирают в пораженные участки 2 раза в день, утром и вечером. Курс продолжают до полного исчезновения симптомов и в течение нескольких последующих дней для предупреждения рецидивов. Обычная продолжительность курса — 2–6 нед.
Интравагинально, по 1 супп. перед сном в течение 6–7 дней.
Наружно, наносят небольшое количество крема на пораженную область вульвы или вводят во влагалище, курс 7 дней. Гель назначается по 1/2 дозировочной ложечки (в 1 ложечке — 124 мг миконазола) 4 раза в день, рекомендуется как можно дольше задержать гель во рту. При онихомикозах жидкость наносят на пораженные ногти и окружающую их кожу с помощью специальной щеточки 2 раза/день и покрывают окклюзионной повязкой, лечение проводят длительно, до вырастания новой ногтевой пластинки.
Меры предосторожности
Рекомендуется соблюдать осторожность при назначении в период лактации (лучше на время воздержаться от грудного вскармливания), сахарном диабете, нарушениях микроциркуляции. При поражении ногтей рекомендуется обрезать их как можно короче. Особое внимание уделяют обработке межпальцевых промежутков при поражении стоп; показано ношение свободной, хорошо проветриваемой обуви и смена носков не менее 1 раза/день. Эффективное лечение вагинальных поражений возможно только при условии одновременной терапии полового партнера. Следует иметь в виду, что использование суппозиториев с миконазолом снижает надежность механической контрацепции (латекссодержащие средства: презервативы, вагинальные диафрагмы). Появление местных реакций или отсутствие клинического улучшения в течение 4-х нед требует прекращения лечения и дополнительного обследования. Необходимо избегать попадания крема в глаза.
В статье представлены данные рандомизированных клинических исследований, подтверждающие эффективность и безопасность 1% крема циклопирокс (Батрафен®), используемого для наружной терапии поверхностных микозов кожи дерматофитной и недерматофитной этиологии. Циклопирокс относится к химическому классу гидроксипиридонов с уникальным многоуровневым противогрибковым механизмом действия, отличающим его от других наружных антифунгальных препаратов. Циклопирокс и его соль циклопироксоламин обладают умеренным противовоспалительным действием, доказанным в клинических исследованиях, а также in vitro. В обзоре приведены данные исследований, посвященных детальному изучению фармакодинамики и микологической активности препарата в различных слоях кожи. При меньшей эффективности по сравнению с системными антимикотиками циклопирокс обладает выгодным соотношением пользы и риска благодаря хорошей переносимости и полному отсутствию серьезных неблагоприятных эффектов.
В профилактике рецидивов после проведенного наружного полноценного лечения поверхностных микозов кожи важная роль отводится ундециленовой кислоте – неспецифическому компоненту врожденной иммунной системы кожи. Являясь физиологичным продуктом, ундециленовая кислота с успехом применяется в дерматологической практике в лекарственной форме мазь (противогрибковый препарат Микосептин®) для лечения и профилактики рецидивов поверхностных микозов у взрослых и детей старше 2-х лет. Ундециленовая кислота и ее соли оказывают выраженное фунгистатическое действие в отношении дерматофитов.
Ключевые слова: дерматофитии, наружная терапия, циклопирокс, ундециленовая кислота, клинические исследования, профилактика рецидивов.
Для цитирования: Касихина Е.И. Возможности лечения и профилактики рецидивов поверхностных микозов кожи. РМЖ. Медицинское обозрение. 2017;25(11):854-858.
The possibilities of treatment and prevention of relapses of superficial skin mycoses
Kasikhina E.I.
Central State Medical Academy of the Facilities and Property Management Office under the RF President, Moscow
Central State Medical Academy of the Facilities and Property Management Office under the RF President, Moscow
The article presents data of randomized clinical trials confirming the efficacy and safety of 1% cream of cyclopyrox (Batrafen) used for external therapy of superficial mycoses of skin of dermatophyte and non-dermatophytic etiology. Cyclopyrox belongs to the chemical class of hydroxypyridones with a unique multilevel antifungal mechanism of action, different from other external antifungal agents. Cyclopyrox and its salt, cyclopyroxolamine, has a moderate anti-inflammatory effect, proven in clinical studies as well as in vitro. The review presents the data of studies of pharmacodynamics and mycological activity of the drug in various layers of the skin. Despite the lower efficacy of cyclopyrox compared to systemic antimycotics, it has a good benefit / risk ratio due to its excellent tolerability and complete absence of serious adverse effects.
A part of the article is devoted to the prevention of relapses after a complete external treatment of superficial skin mycoses, it describes an important role played by undecylenic acid, a nonspecific component of the innate immune system of the skin. As a physiological product, undecylenic acid is successfully used in dermatological practice in the form of ointment (antifungal drug Mikoseptin) for the treatment and prevention of relapses of superficial mycoses in adults and children over 2 years of age. Undecylenic acid and its salts have a pronounced fungistatic effect against dermatophytes.
Key words: dermatophytosis, external therapy, cyclopyrox, undecylenic acid, clinical studies, prevention of relapses.
For citation: Kasikhina E.I. The possibilities of treatment and prevention of relapses of superficial skin mycoses // RMJ. 2017. № 11. P. 854 –858.
Рассмотрены возможности лечения и профилактики рецидивов поверхностных микозов кожи
Введение
Поверхностные микозы кожи по праву могут считаться междисциплинарной проблемой во всем мире: у 20% населения Земли регистрируются те или иные грибковые поражения кожи, волос и ногтей. Для многих стран мира микозы кожи, вызываемые дерматофитами, – важная проблема общественного здравоохранения. Доля поверхностных микозов в структуре дерматологических заболеваний составляет 37–40% [1, 2].
В структуре дерматофитий лидируют микозы стоп, их доля в общем числе обращений – 80%. Риск заболеть микозами стоп многократно возрастает у лиц с сопутствующими заболеваниями и удваивается каждые 10 лет жизни. Так, доля микозов стоп среди 7–10-летних составляет 1,8%, среди 14–17-летних – 13,4% и среди юношей и девушек 15–18 лет – 17,1% [3]. Это объясняется популяризацией спорта, посещением бассейнов, саун, бань, а также ростом числа эндокринно-метаболических заболеваний и хронических воспалительных болезней кожи. Инфекционные заболевания, вызываемые микроорганизмами рода Trichophyton, включают не только микоз стопы (так называемая стопа атлета) и онихомикоз, но также инфекционные заболевания паховой области (дерматомикоз паховый), которые широко распространены среди лиц мужского пола. Кроме того, существует проблема развития патологического процесса на коже верхней части тела (микоз гладкой кожи туловища), особенно среди молодых людей, занимающихся спортивной борьбой, частота встречаемости данной патологии у этого контингента варьирует в диапазоне от 24 до 77% [4].
Лечение
Противорецидивное лечение
Заключение
Несмотря на значительный прогресс, достигнутый в системной терапии микозов, лечение дерматофитий редко обходится без наружной терапии. Поздняя обращаемость больных к микологу и дерматологу, самолечение или неудачно пролеченный процесс (например, онихомикоз) зачастую приводят к хроническому воспалительному процессу с преобладанием застойных сквамозно-гиперкератотических явлений. Наиболее перспективно применение антимикотических препаратов с уникальным сочетанием антибактериального и противовоспалительного действия: 8% лак, 1% крем циклопирокс (Батрафен®). Учитывая, что в большинстве случаев противогрибковая терапия назначается на продолжительное время, врачу важно убедиться в отсутствии лекарственной устойчивости дерматофитов к препарату. Рядом микробиологических исследований доказано отсутствие формирования резистентности к циклопироксу [2]. С позиций доказательной медицины в терапии дерматомикозов и онихомикозов циклопирокс является одним из наиболее эффективных современных наружных противогрибковых препаратов, используемых для лечения поверхностных микозов.
Учитывая, что большинство поверхностных микозов лечатся амбулаторно, рациональный подход к профилактике рецидива не менее важен, чем базовый курс лечения. С этой целью после исчезновения клинических проявлений заболевания, для предотвращения рецидива рекомендуется наносить мазь Микосептин® 1 р./сут в течение недели, далее – через день или 2 р./нед. в течение 1 мес. Антимикотик Микосептин® благодаря своему уникальному химическому составу – сочетанию ундециленовой кислоты и ундецилената цинка – способствует не только устранению инфекта, но и формирует условия, неблагоприятные для существования грибов.
Читайте также:

