Микозы у детей клиника
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онихомикоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Онихомикоз – это грибковое поражение ногтя, при котором наблюдается изменение его цвета, толщины и отделение от ногтевого ложа. Онихомикоз - часто встречающееся заболевание ногтевого аппарата (не менее 50% всех заболеваний ногтей), которым болеет около 5,5% людей во всем мире. Взрослые болеют чаще, чем дети, поскольку распространенность онихомикозов увеличивается с возрастом (поражение ногтевых пластинок грибком встречается почти у 50% лиц старше 70 лет).
Причины возникновения онихомикоза
Онихомикоз могут вызывать грибы-дерматофиты, дрожжевые грибы и плесневые грибы-недерматофиты.
Дерматофиты становятся причиной заболевания в 60-70% случаев, при этом до 50% приходится на Тrichophyton rubrum. Плесневые грибы-недерматофиты вызывают около 20% всех онихомикозов, а дрожжевые грибы, в том числе Candida spp., - 10-20%.
Достаточно часто обнаруживается ассоциированное поражение грибами и бактериями, а также одновременное инфицирование ногтевой пластинки двумя и более грибами.
Развитию онихомикоза способствуют травмы опорно-двигательного аппарата, нарушение кровоснабжения конечностей (например, вследствие сердечной недостаточности, облитерирующего эндартериита или варикозного расширения вен), сахарный диабет, ожирение, плоскостопие, деформация стоп, курение, псориаз, иммунодефициты. К другим предрасполагающим факторам относят ношение тесной обуви, повышенную потливость, травмы ногтей. Высокий риск приобрести грибок есть у тех, кто участвует в спортивных мероприятиях, посещает общественные бани и бассейны, проживает с родственниками, у которых диагностирован грибок, или у тех, кто уже болел онихомикозом ранее.
Ногти на ногах поражаются чаще, чем на руках, что, вероятно, связано с их более медленным ростом, худшим кровоснабжением и с тем, что ношение тесной обуви создает среду, благоприятную для размножения грибка.
Заражение патогенными грибками может происходить при непосредственном контакте с больным онихомикозом, а также через обувь, одежду, предметы обихода (коврики в ванной, мочалки, маникюрные принадлежности и др.). В условиях повышенной влажности (в бассейнах, банях, душевых) грибы длительное время сохраняются и размножаются, особенно на неокрашенных деревянных поверхностях.
При заражении возбудитель проникает в ногтевую пластинку, ложе, матрикс и проксимальный валик ногтя. Ноготь не обладает эффективным клеточным иммунитетом, поэтому очень восприимчив к инфекции. Грибы производят ферменты, разрушающие ногтевую пластину, что облегчает их проникновение вглубь.
Частые очаги онихомикоза - подошвы и межпальцевые промежутки. Обычно грибы поражают ногтевую пластинку, начиная со свободного края, таким образом основные патологические процессы протекают не в самой пластинке, а под ней - в ложе ногтя.
Классификация онихомикоза
Различают нормотрофический, гипертрофический и онихолитический (атрофический) онихомикоз.
При нормотрофической форме пораженный ноготь сохраняет свою толщину и блеск, но меняет цвет.
При гипертрофической форме помимо изменения цвета наблюдается нарастающий подногтевой гиперкератоз. Ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза (утолщения и искривления ногтя наподобие когтя мифической птицы грифона), частично разрушается, особенно с боков, нередко пациенты испытывают боль при ходьбе.
Для онихолитической формы характерна тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа - обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; в то же время проксимальная часть ногтя долго остается без существенных изменений.
Кроме того, применяют классификацию, основанную на локализации поражения ногтя: выделяют дистальный онихомикоз (с поражением ногтя у свободного края), латеральный (с поражением боковых сторон), проксимальный (с поражением заднего валика) и тотальный (с поражением всего ногтя).
Симптомы онихомикоза
Основное проявление онихомикоза – изменение цвета ногтевой пластинки: она белеет или становится желто-коричневой, может приобретать фиолетовый, зеленоватый или черный цвет. К другим клиническим проявлениям относят утолщение и зуд кожи в области ногтевых валиков (подногтевой гиперкератоз), отслоение ногтя от ногтевого ложа (онихолизис) и утолщение ногтевой пластинки (онихауксис). Для грибкового поражения ногтя характерен такой признак как дерматофитома - продольная полоса желтовато-белого или коричневатого цвета, локализующаяся в глубине ногтевой пластинки.
Ногти пальцев ног поражаются в 7-10 раз чаще, чем рук, причем чаще всего поражаются большие пальцы. Как правило, грибок одновременно присутствует на нескольких ногтях, нередко у больных онихомикозом выявляется также микоз стоп.
Диагностика онихомикоза
Диагностика онихомикоза основывается на данных клинической картины и результатах лабораторных исследований.
-
Проведение микроскопического исследования пораженных ногтевых пластинок.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
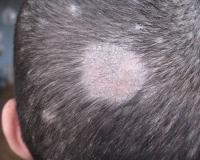
Микроспория у детей — это микотическая инфекция кожного покрова, волосистой части головы, ногтевых пластин, вызванная грибками рода Микроспорум. Заболевание проявляется округлыми макулезными элементами на коже, которые окружены папулами и пустулами. На голове формируются очаги обламывания волос, покрытые серебристыми чешуйками. Ногти под действием грибка крошатся и слоятся. Для диагностики микоза назначается осмотр под лампой Вуда, микроскопическое и культуральное исследование биоматериала. Лечение предполагает применение местных и системных антимикотиков. Для контактных детей устанавливают карантин на 30 суток.
МКБ-10
Общие сведения

Причины
Проявления микроспории развиваются при заражении детей грибками, относящимися к роду Microsporum, семейству Monillaceae, классу Deyteromycetes. Науке известно более 20 вариантов микотической инфекции, распространенность которых зависит от географической зоны. В зависимости от среды обитания все грибки подразделяются на 3 категории:
В 85% заражение детей происходит после контакта с кошками, которые являются основными носителями микозов. У животного частицы грибкового возбудителя находятся на шерсти и усах. Преобладает прямой путь инфицирования, когда грибок попадает на кожу пациента в ходе непосредственного контакта с кошачьей шерстью. Реже бывает непрямой путь, когда ребенок прикасается к предметам, загрязненным частицами микроспор.
Патогенез
Инкубационный период для микроспории составляет от 5-7 дней при зоофильном возбудителе, до 4 недель — при антропофильной инфекции. Микоз отличается сезонностью заболеваемости и имеет 2 пика. Первый приходится на май-июнь, когда дети отправляются на дачи, в деревни и летние лагеря, где контактируют с большим количеством животных. Второй пик наблюдается в августе-сентябре во время ежегодных профилактических осмотров перед школой.
Попадая на поверхность кожи, возбудитель начинает активно размножаться и быстро распространяется на неповрежденные участки тела. При расположении вблизи устьев волосяных фолликулов споры прорастают в глубину и вызывают повреждение волос. Мицелий разрушает структуру кутикулы и внедряется в толщу волоса между его чешуйками. Таким образом гриб полностью окружает волосяную луковицу, формируя своеобразный чехол.
Симптомы микроспории у детей
Клинические проявления грибкового заболевания у детей определяются локализацией процесса. При микроспории гладкой кожи родители замечают на теле ребенка розовые пятна округлой формы, которые имеют четкие края и размер до 2-3 см. Постепенно центр элемента светлеет и покрывается мелкими шелушениями. Края пятна немного приподнимаются над поверхностью кожи, там образуются мелкие узелки, гнойнички и корки. Поражение, как правило, локализуется на открытых зонах тела.
При микроспории, вызванной антропофильным возбудителем, поражение локализуется в основном на границе волосистой части и гладкой кожи головы. Очаги отличаются тем, что обламывание волос происходит на уровне 6-8 мм и больше, а также остается небольшая часть неповрежденных волосков. Как и при других формах патологии, субъективные проявления отсутствуют. При развитии активной воспалительной реакции беспокоит сильный зуд, из-за которого ребенок постоянно чешет голову.
Ногтевые пластины при инфицировании микроспорами поражаются в крайне редких случаях. Они утолщаются и приобретают желтоватый оттенок, часто ломаются и крошатся. Характерно распространение микроспории от свободного края ногтя к его ложу, но иногда повреждение начинается в центре пластины. Нетипичная локализация инфекции зачастую возникает на фоне травм дистальных фаланг пальцев.
Осложнения
При нарушении иммунного статуса ребенка микроспория из простой формы может переходить к инфильтративную и нагноительную. Лечение этих разновидностей микоза длительное, а после терапии существует риск появления рубцов. Инфильтративный вариант заболевания проявляется интенсивным воспалением в очаге, что характеризуется отечностью и гиперемией кожного покрова, зудом и дискомфортом в пораженной зоне.
Наиболее тяжело у детей протекает нагноительная форма, при которой в толще кожи и подкожной клетчатки образуются глубокие абсцессы. При этом увеличиваются регионарные лимфатические узлы, возникает общий интоксикационный синдром. После вскрытия и заживления гнойников остаются шрамы. Если лечение микроспории головы проводилось несвоевременно, существует вероятность очагового облысения.
Диагностика
Заподозрить инфекцию педиатр может при физикальном обследовании, когда детально осматривает волосистую зону головы и всю поверхность тела. Учитывая широкую распространенность болезни в педиатрии, постановка предварительного диагноза не составляет труда. Чтобы подтвердить микроспорию, требующую помещения ребенка на карантин, назначаются инструментальные и лабораторные методы диагностики:
- Люминисцентное исследование. При осмотре головы ребенка с помощью лампы Вуда в очагах микроспории появляется изумрудно-зеленое свечение, которое является патогномоничным признаком патологии. При недавнем инфицировании симптом может отсутствовать, поэтому для подтверждения диагноза несколько волосков эпилируют и тщательно сканируют лампой их фолликулы.
- Микроскопия. Проводится специфическая реакция с гидроокисью калия, для которой используют чешуйки с пораженных участков кожи или обломки волос. Под микроскопом видны нити септицированного мицелия, множественные мелкие споры, которые располагаются хаотично, напоминая мозаику.
- Культуральный метод. Адекватное лечение и профилактика микозов невозможна без определения вида возбудителя, для чего выполняется посев на питательную среду Сабуро. Диагностически значимые грибковые колонии вырастают на 10-й день. Они покрыты беловатым нежным пушком, расположенным в виде лучей. Обратная сторона колонии имеет желтый цвет.
Лечение микроспории у детей
На время лечения пациента с микроспорией помещают на карантин, который проходит в микологическом стационаре или дома. Если у ребенка поражена только гладкая кожа, лечение ограничивается местными противогрибковыми препаратами. Рекомендованы фунгицидные мази и кремы прямого действия, которые уничтожают возбудителя и способствуют регрессу клинической симптоматики. При активном воспалении показаны комбинированные средства с кортикостероидами.
При поражении грибком волос на голове обязательно используется системная антимикотическая терапия. Детям, страдающим микроспорией, назначают современные противогрибковые антибиотики в форме суспензии, которая удобна в применении. Лечение длительное: до первого отрицательного результата соскоба на грибы проводят интенсивный курс, а затем переходят на поддерживающую терапию. Волосы в пораженных участках сбривают еженедельно, голову моют раз в 3-4 дня.
Прогноз
Для пациентов с нормальной работой иммунной системы микроспория не представляет опасности. Лечение заболевания происходит успешно при условии его своевременной диагностики. Менее оптимистичный прогноз для детей с иммунодефицитными состояниями, у которых наблюдаются осложненные формы микотической инфекции. В таком случае могут остаться рубцы или очаги алопеции на всю жизнь.
Профилактика
Микроспория относится к эпидемиологически значимым заболеваниям, поэтому при выявлении у детей микоза группа детского сада или класс школы отправляется на карантин. Длительность изоляции составляет 30 дней — максимальный период инкубации болезни. Если за это время ни у кого не проявились симптомы грибкового процесса, дети могут возвращаться к занятиям. Карантин — основной метод первичной профилактики микроспории.
Когда больной ребенок соблюдает карантин дома, есть риск заразить других членов семьи. Чтобы этого не произошло, необходимо соблюдать гигиенические требования. У ребенка должна быть отдельная расческа, его постельное и нательное белье стирается отдельно, тщательно проглаживается с паром. Если инфицирование микроспорией произошло антропофильным грибком, нужно ограничить личные контакты с родителями (объятия, поцелуи).
1. Заболеваемость микроспорией: эпидемиологические аспекты, современные особенности течения/ С.Б. Антонова, М.А. Уфимцева// Педиатрия, №2. — 2016.
2. Современные особенности эпидемиологии микроспории и трихофитии у детей/ Е.И. Ерзина, О.Н. Позднякова// Медицинские и фармацевтические науки. — 2012. - №1.
3. Современные особенности эпидемиологии, клиники и лечения микроспории. Н.П. Малишевская, С.Н. Нестеров// Лечащий врач. — 2006. - №1.
ОПРЕДЕЛЕНИЕ
Микроспория – высококонтагиозная дерматофития, вызываемая грибами рода Microsporum.
Классификация
- микроспория, обусловленная антропофильными грибами Microsporum audouinii, M. ferrugineum;
- микроспория, обусловленная зоофильными грибами M. canis, M. distortum;
- микроспория, обусловленная геофильными грибами M. gypseum, M. nanum.
По глубине поражения выделяют:
- поверхностную микроспорию волосистой части головы;
- поверхностную микроспорию гладкой кожи (с поражением пушковых волос, без поражения пушковых волос);
- глубокую нагноительную микроспорию.
Этиология и патогенез
Наиболее часто выделяемыми возбудителями микроспории являются грибы Microsporum canis, которые относятся к повсеместно распространенным в мире зоофильным грибам, вызывающим дерматофиты у кошек (особенно у котят), собак, кроликов, морских свинок, хомяков, в более редких случаях – у обезьян, тигров, львов, диких и домашних свиней, лошадей, овец, серебристо-черных лисиц, кроликов, крыс, мышей, хомяков, морских свинок и других мелких грызунов, а также домашних птиц. Заражение происходит в основном при контакте с больными животными или через предметы, инфицированные их шерстью.
Заражение человека от человека наблюдается крайне редко, в среднем в 2% случаев.
Microsporum audouinii – распространенный антропофильный возбудитель, который может вызывать у человека преимущественно поражение волосистой части головы, реже - гладкой кожи. Чаще болеют дети. Возбудитель передается только от больного лица к здоровому непосредственно при контакте или опосредовано через зараженные предметы ухода и обихода.
Для микроспории характерна сезонность. Пики выявляемости микроспории наблюдаются в мае-июне и в сентябре-ноябре. Возникновению заболевания могут способствовать различные эндогенные факторы: химизм пота, состояние эндокринной и иммунной систем. Кроме того, у детей имеется недостаточная плотность и компактность кератина клеток эпидермиса и волос, что также способствует внедрению и развитию грибов рода Microsporum.
Микроспория является заболеванием, обладающим наиболее высокой контагиозностью из всей группы дерматофитий. Болеют преимущественно дети, нередко новорожденные. Взрослые болеют реже, при этом часто заболевание регистрируется у молодых женщин. Редкость заболевания микроспорией у взрослых лиц связана с наличием в коже и ее придатках фунгистатических органических кислот (в частности, ундициленовой кислоты).
В последние годы наблюдается увеличение числа больных с хроническим течением микоза на фоне тяжелых системных поражений – красной волчанки, хронического гломерулонефрита, иммунодефицитных состояний, интоксикаций.
Клиническая картина
Cимптомы, течение
поражает волосы, гладкую кожу, очень редко – ногти; очаги заболевания могут располагаться как на открытых, так и на закрытых частях тела. Инкубационный период заболевания составляет 5–7 дней.
На гладкой коже очаги поражения имеют вид отечных, возвышающихся эритематозных пятен с четкими границами, округлыми или овальными очертаниями, покрытых сероватыми чешуйками. Постепенно пятна увеличиваются в диаметре, и по их периферии формируется возвышающийся валик, покрытый пузырьками и серозными корочками. У 80-85% больных в инфекционный процесс вовлекаются пушковые волосы. Могут поражаться брови, веки и ресницы. При микроспории гладкой кожи субъективные ощущения отсутствуют, иногда больных может беспокоить умеренный зуд.
При микроспории волосистой части головы очаги поражения располагаются чаще в затылочной, теменной и височной областях. В начальном периоде заболевания на месте внедрения патогенного гриба возникает очаг шелушения. В дальнейшем характерно образование одного или двух крупных очагов округлых или овальных очертаний с четкими границами размером от 3 до 5 см в диаметре и нескольких мелких очагов – отсевов, размером от 0,3-1,5 см. Волосы в очагах обломаны и выступают над уровнем кожи на 4-5 мм.
При инфильтративной форме микроспории очаг поражения на волосистой части головы несколько возвышается над окружающей кожей, гиперемирован, волосы чаще обломаны на уровне 3-4 мм. Слабо выражен чехлик из спор гриба у корня обломанных волос.
При инфильтративно-нагноительной форме микроспории очаг поражения обычно значительно возвышается над поверхностью кожи за счет резко выраженной инфильтрации и образования пустул. При надавливании на область поражения сквозь фолликулярные отверстия выделяется гной. Разряженные волосы склеены гнойными и гнойно-геморрагическими корками. Корки и расплавленные волосы легко удаляются, обнажая зияющие устья волосяных фолликулов, из которых, как из сот, выделяется светло-желтого цвета гной. Инфильтративно-нагноительная форма встречается чаще других атипичных форм, иногда протекает в виде кериона Цельса - воспаления волосяных фолликулов, нагноения и образования глубоких болезненных узлов.
За счет всасывания продуктов распада грибов и присоединяющейся вторичной инфекции наблюдается интоксикация организма больных, что проявляется недомоганием, головными болями, лихорадочным состоянием, увеличением и болезненностью регионарных лимфатических узлов.
Формированию инфильтративной и нагноительной форм микроспории способствуют нерациональная (обычно местная) терапия, серьезные сопутствующие заболевания, а также позднее обращение за медицинской помощью.
Экссудативная форма микроспории характеризуется выраженной гиперемией и отечностью, с располагающимися на этом фоне мелкими пузырьками. Вследствие постоянного пропитывания чешуек серозным экссудатом и склеивания их между собой образуются плотные корки, при удалении которых обнажается влажная эрозированная поверхность очага.
При трихофитоидной форме микроспории процесс поражения может охватить всю поверхность волосистой части головы. Очаги многочисленные мелкие, со слабым отрубевидным шелушением. Границы очагов нечеткие, островоспалительные явления отсутствуют. Эта форма микоза может приобретать хроническое вялое течение, продолжаясь от 4-6 месяцев до 2 лет. Волосыразряжены или имеются участки очагового облысения.
При себорейной форме микроспории волосистой части головы отмечается главным образом разряженность волос. Очаги разряжения обильно покрыты желтоватыми чешуйками, при удалении которых можно обнаружить незначительное количество обломанных волос. Воспалительные явления в очагах минимальны, границы поражения нечетки.
Диагностика
Диагноз микроспории основывается на данных клинической картины и результатах лабораторных и инструментальных исследований:
- микроскопического исследования на грибы (не менее 5 раз);
- осмотра под люминесцентным фильтром (лампой Вуда) (не менее 5 раз);
- культурального исследования для идентификации вида возбудителя с целью правильного проведения противоэпидемических мероприятий;
При назначении системных антимикотических препаратов необходимо проведение:
- общего клинического анализа крови (1 раз в 10 дней);
- общего клинического анализа мочи (1 раз в 10 дней);
- биохимического исследования сыворотки крови (до начала лечения и через 3-4 недели) (AЛT, AСT, билирубин общий).
Дифференциальный диагноз
Микроспорию дифференцируют с трихофитией, розовым лишаем Жибера, себореей, псориазом.
Для псориаза более характерна четкость границ, сухость очагов поражения, серебристый характер чешуек, отсутствие муфтообразных наслоений чешуек на пораженных волосах.
Лечение
- клиническое излечение;
- отрицательные результаты микроскопического исследования на грибы.
Общие замечания по терапии
При микроспории гладкой кожи (менее 3 очагов поражения) без поражения пушковых волос применяют наружные антимикотические средства.
Показанием к назначению системных антимикотических препаратов являются:
1. микроспория волосистой части головы;
2. многоочаговая микроспория гладкой кожи (3 и более очагов поражения);
3. микроспория с поражением пушковых волос.
Лечение этих форм основано на сочетании системных и местных антимикотических препаратов.
Волосы в очагах поражения сбривают 1 раз в 5-7 дней или эпилируют.
Схемы лечения
Рекомендованные схемы лечения
Гризеофульвин (В) перорально с чайной ложкой растительного масла 12,5 мг на кг массы тела в сутки в 3 приема (но не более 1 г в сутки) ежедневно до второго отрицательного микроскопического исследования на наличие грибов (3-4 недели), затем через день в течение 2 недель, далее 2 недели 1 раз в 3 дня [2, 3, 5, 8, 12,19, 20, 25-28, 30, 33, 37, 38, 49, 50].
Лечение считается законченным при трех отрицательных результатах исследования, проводимого с интервалами 5-7 дней.
Дополнительно проводится терапия местно действующими препаратами:
- циклопирокс, крем (В) 2 раза в сутки наружно в течение 4-6 недель [22]
или
- кетоконазол крем, мазь (В) 1–2 раза в сутки наружно в течение 4-6 недель [22]
или
- изоконазол, крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
- бифоназол крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
- 3% салициловая кислота и 10 % серная мазь (D) наружно вечером + 3% спиртовая настойка йода местно утром [39].
- серно (5%)-дегтярная(10%) мазь (D) наружно вечером [27]
При лечении инфильтративно-нагноительной формы изначально применяют антисептики и противовоспалительные лекарственные средства (в виде примочек и мазей (D)):
- ихтиол, мазь 10% 2–3 раза в сутки наружно в течение 2–3 дней
или
- калия перманганат, раствор 1:6000 2–3 раза наружно в сутки в течение 1–2 дней
или
- этакридин, раствор 1: 1000 2–3 раза в сутки наружно в течение 1–2 дней
или
- фурацилин, раствор 1:5000 2–3 раза в сутки наружно в течение 1–2 дней [39].
Затем лечение продолжают вышеуказанными противогрибковыми лекарственными средствами.
Альтернативные схемы лечения
- тербинафин (В) 250 мг перорально 1 раз в сутки после еды (взрослым и детям с массой тела > 40 кг) ежедневно в течение 3-4 месяцев [14, 17, 19, 20, 21, 24, 25, 30, 38, 40]
или
- итраконазол (С) 200 мг 1 раз в сутки перорально после еды ежедневно в течение 4–6 недель [15, 29, 38, 39].
Особые ситуации
Беременность и лактация
Применение системных антимикотических препаратов во время беременности и лактации противопоказано.
Лечение всех форм микроспории во время беременности проводится только местно-действующими препаратами.
Лечение детей
Рекомендованные схемы лечения
Гризеофульвин (В) перорально с чайной ложкой растительного масла 21-22 мг на кг массы тела в сутки в 3 приема ежедневно до первого отрицательного микроскопического исследования на наличие грибов (3-4 недели), затем через день в течение 2 недель, далее 2 недели 1 раз в 3 дня [2, 3, 5, 8, 12, 19, 20, 25-28, 30, 33, 37, 38, 49, 50].
Лечение считается законченным при трех отрицательных результатах исследования, проводимого с интервалами 5-7 дней.
Дополнительно проводится терапия местно-действующими препаратами:
- циклопирокс, крем (В) 2 раза в сутки наружно в течение 4-6 недель [22]
или
- кетоконазол крем, мазь (В) 1–2 раза в сутки наружно в течение 4-6 недель [22]
или
- изоконазол, крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
- бифоназол крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
- 3% салициловая кислота и 10 % серная мазь (D) наружно вечером + 3% спиртовая настойка йода местно утром [39]
- серно (5%)-дегтярная (10%) мазь (D) наружно вечером [27].
Альтернативные схемы лечения
- тербинафин (В): детям с массой тела >40 кг - 250 мг 1 раз в сутки перорально после еды, детям с массой тела от 20 до 40 кг - 125 мг 1 раз в сутки перорально после еды, детям с массой тела или
- итраконазол (С): детям в возрасте старше 12 лет - 5 мг на 1 кг массы тела 1 раз в сутки перорально после еды ежедневно в течение 4–6 недель [15, 29, 38, 39].
Требования к результатам лечения
- разрешение клинических проявлений;
- отсутствие свечения волос под люминесцентным фильтром (лампой Вуда);
- три отрицательных контрольных результата микроскопического исследования на грибы (микроспория волосистой части головы - 1 раз в 5-7 дней; микроспория гладкой кожи с поражением пушковых волос – 1 раз в 5-7 дней, микроспория гладкой кожи – 1 раз в 3-5дней).
Ввиду возможности рецидивов, после окончания лечения, пациент должен находиться на диспансерном наблюдении: при микроспории волосистой части головы и микроспории гладкой кожи с поражением пушковых волос - 3 месяца, при микроспории гладкой кожи без поражения пушковых волос - 1 месяц.
Контрольные микроскопические исследования при диспансерном наблюдении необходимо проводить: при микроспории волосистой части головы и микроспории гладкой кожи с вовлечением в процесс пушковых волос - 1 раз в месяц, при микроспории гладкой кожи - 1 раз в 10 дней.
Заключение о выздоровлении и допуске в организованный коллектив дает врач-дерматовенеролог.
Госпитализация
- отсутствие эффекта от амбулаторного лечения;
- инфильтративно-нагноительная форма микроспории;
- множественные очаги с поражением пушковых волос;
- тяжелая сопутствующая патология;
- микроспория волосистой части головы;
- по эпидемиологическим показаниям: больные из организованных коллективов при отсутствии возможности изоляции их от здоровых лиц (например, при наличии микроспории у лиц, проживающих в интернатах, детских домах, общежитиях, дети из многодетных и асоциальных семей).
Профилактика
Профилактические мероприятия при микроспории включают санитарно-гигиенические, в т.ч. соблюдение мер личной гигиены, и дезинфекционные мероприятия (профилактическая и очаговая дезинфекция).
Очаговая (текущая и заключительная) дезинфекция проводится в местах выявления и лечения больного: на дому, в детских и медицинских организациях.
Профилактические санитарно-гигиенические и дезинфекционные мероприятия проводятся в парикмахерских, банях, саунах, санитарных пропускниках, бассейнах, спортивных комплексах, гостиницах, общежитиях, прачечных и т.д.
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Огромное спасибо замечательному доктору гинекологу Виктории Викторовне за отличный, очень грамотный, очень профессиональный и очень душевный прием. Я получила рекомендации по лечению и профилактике.
Рекомендую всем женщинам посетить этого замечательного доктора.
Грибковые инфекции у детей – явление достаточно распространенное. Они обычно проявляются у младенцев часто в области подгузника или во рту. Также могут возникать на коже головы, ног или туловища. У детей микозы наблюдаются чаще, чем у взрослых. Это связано с еще не полностью сформированной барьерной функцией кожного покрова.
Виды грибковых инфекций

Грибковые инфекции могут появляться в любом возрасте. Дети грудного возраста чаще всего сталкиваются с данной проблемой – появляются покраснения и шелушение. Симптоматика схожа с признаками аллергической реакции, поэтому часто проводится терапия, которая является неэффективной.
Клиническая картина зависит от типа заболевания:
- Поскольку Candida чувствует себя комфортно во влажной и теплой среде, размножение происходит в области подгузника у младенцев. Это проявляется интенсивным, крупномасштабным покраснением с чешуйками по краям.
- Молочница ротовой полости характеризуется появлением плотно прилегающей серо-беловатой пленки в области щек и горла. Этот вид болезни также вызван Candida и является наиболее распространенным среди грудничков.
- Стригущий лишай сопровождается сильным зудом, появлением округлых проплешин и черных точек. Присутствует чрезмерная ломкость волос, что в результате приводит к появлению проплешин.
- Влагалищный (генитальный) кандидоз также встречается в детском возрасте, хотя гораздо реже. Пострадавшими могут быть малыши в первые недели жизни, чья мать передала им Кандиду при рождении. В организме младенцев все еще находятся женские половые гормоны матери (эстрогены). Они, по-видимому, ингибируют регенерационную способность слизистых оболочек, что, в свою очередь, способствует прогрессированию болезни.
Не следует недооценивать дерматофиты, передающиеся домашними животными. Поражается голова и туловище. Основными переносчиками являются кошки, а также морские свинки и кролики. Сопровождается сильным зудом, покраснением и чрезмерной сухостью.
Таблица – Классификация возбудителей микоза
Волосистый покров головы
Появляются кольцеобразно распространяющиеся, резко ограниченные красные пятна, на которых волосы либо ломаются, либо выпадают. Иногда кожа головы начинает сочиться из-за мокнутия. Могут появиться маленькие красные пустулы.
Tinea corporis (дерматофитоз)
Туловище и верхних конечностей
Проявляется бледно-красными участками с характерным шелушением. Кроме того, присутствует нестерпимый зуд. Поэтому важно скорейшее начало лечения, чтобы избежать распространения грибка на другие участки тела у ребенка путем расчесывания.
Tinea pedis (онихомикоз)
Причины развития микоза
Среди предрасполагающих факторов следует выделить прием антибиотиков, несоблюдение гигиенических требований по посещению бассейнов, повышенное потоотделение и/или слабую защиту иммунной системы. В большинстве случаев патологические нарушения в организме происходят при совокупности причин.
Разновидности условно патогенных микроорганизмов, которые являются возбудителями болезни:
- дрожжевые (Candida albicans вызывает молочницу);
- дерматофиты (провоцирует опоясывающий лишай);
- плесень (является возбудителем аспергиллеза и проблем с дыхательными путями).
Наиболее распространенным считается Candida albicans – является частью естественной микрофлоры, присутствуя у 50% населения. Не вызывает проблем до тех пор, пока не начинает бесконтрольно размножаться под воздействием определенных факторов. Чаще всего Кандида переходит от матери к младенцу во время родов и при грудном вскармливании.
Симптомы грибковых инфекций
Характер и тяжесть патологических изменений зависит от вирулентности (патогенности) и вида возбудителя, а также от реактивности организма, области локализации и площади поражения. Признаки болезни невозможно идентифицировать самостоятельно. При появлении первичной симптоматики рекомендуется проконсультироваться с врачом, а не начинать заниматься самолечением.
Основные симптомы грибка у детей:
- Тело и волосистая часть головы. Сопровождается покраснением, шелушением и облысением (волосы обломаны на высоте 4-5 мм), а также появлением серовато-белых чешуек.
- Стопы, кисти и межпальцевое пространство. Грибок ногтей на ногах и руках у ребенка характеризуется чрезмерной сухостью, появлением покраснений, умеренного мокнутия и шелушения. Также присутствуют пузырьки и трещины, которые нестерпимо чешутся.
- Слизистые оболочки ротовой полости и гениталий. Молочница или кандидоз сопровождается появлением белого творожистого налета. Обширные поверхностные изъязвления и везикулярные высыпания сопровождаются жжением и зудом.
Ни одна из известных грибковых болезней не вырабатывает стойкого иммунитета, поэтому повторные заражения не исключены. Именно поэтому родители должны знать, как выглядит грибок у детей, и при появлении первых симптомов обращаться к врачу.
Диагностика микоза

Для постановки диагноза проводится обследование у дерматолога или миколога. Первым делом проводится микроскопическое исследование чешуек эпидермиса, волос и ногтей.
Лабораторное исследование позволяет определить присутствие спор или гиф, что необходимо для уточнения типа возбудителя и постановки точного диагноза. Также дерматолог проводит осмотр под лампой Вуда. Такой подход позволяет определить тип болезни и дифференцировать от дерматитов.
Лечение грибковых инфекций
Лечат молочницу противогрибковыми средствами, которые наносят на кожу или слизистую. Также назначается системная терапия. Если лечить только симптомы, то в скором времени возникнет рецидив. Бороться следует с причиной болезни, укрепляя защитные функции организма.
Лечение проводится в амбулаторных условиях. Госпитализация необходима только в случае тяжелого течения и при наличии сопутствующих патологий.
Лечение грибковых инфекций у детей имеет следующий подход:
- назначение монотерапии или комбинации системных и наружных антимикотических средств;
- использование иммуностимуляторов, глюкокортикоидов и антигистаминных препаратов.
Для повышения эффективности медикаментозной терапии назначаются поливитаминные комплексы и физиотерапевтические процедуры (ДМВ, терапия, дарсонвализация, магнитотерапия, лекарственный электрофорез). Обработку следует проводить 2-3 раза в день. Волосяной покров сбривается, а корки аккуратно удаляются.
При локализации на стопах и кистях рекомендуется использовать специальные пасты, крема и мази на основе клотримазола, нефтифина или тербинафина. В случае присоединения бактериальной инфекции возникает необходимость в использовании антибиотиков. При затяжном и тяжелом течении грибка ногтей, кожи лица и тела, волос у ребенка показаны антимикотические препараты, содержащие флуконазол, итраконазол или гризеофульвин.
При онихомикозах необходимо использовать лекарственное средство, пока ноготь полностью не отрастет. Если медикаментозное лечение неэффективно, то проводится хирургическое удаление ногтевых пластин.
Чтобы навсегда победить заболевание инфекционной природы, необходимо использовать правильные лекарства и придерживаться определенной диеты. Самолечение в данном случае может привести к развитию серьезных осложнений.
Продукты, которые следует исключить из рациона:
Сахар, в любой разновидности – мед, тростниковый сахар, декстрозу, фруктовый, солодовый и свекольный сахар, кленовый сироп и пр.
Рафинированные углеводы – белый хлеб, булочки, торты или печенье, светлая лапша, белый рис и т.д.
Продукты, содержащие дрожжи.
Во время лечения грибковых поражений у детей рекомендуется держать пораженный участок сухим, путем частой смены нижнего белья или подгузника. После душа и купания желательно хорошо промакивать кожу мягким махровым полотенцем.
Прогноз и профилактика микоза

Грибковые заболевания чаще всего имеют благоприятный прогноз при точном соблюдении рекомендаций врача, несмотря на необходимость в проведении длительного систематического лечения. При отсутствии своевременной медикаментозной терапии происходит переход болезни в хроническую рецидивирующую форму. В таком случае не исключены эпизоды уже во взрослом возрасте.
Рекомендуется предотвращать распространение, стирая одежду и постельное белье при температуре от 60 градусов по Цельсию. Профилактика заражения включает тщательное мытье рук с мылом и использование дезинфицирующих средств.
Прежде чем лечить грибок кожи у ребенка, нужно проконсультироваться с врачом. Поскольку терапия занимает много времени, следует устранить предрасполагающие факторы, чтобы ускорить выздоровление:
одеваться по погоде, чтобы исключить чрезмерное потоотделение;
после душа и купания хорошо просушивать пораженные участки;
соблюдать личную гигиену при посещении бассейнов и других мест общественного пользования;
инструменты для ухода за ногтями дезинфицировать после каждого использования (ножницы, кусачки для ногтей).
При грибковых заболеваниях кожи у детей назначаются противогрибковые препараты. Дозировка рассчитывается в зависимости от возраста и состояния здоровья. Использование средств народной медицины также следует обсудить с врачом.
Статья не заменяет прием врача. Обязательно проконсультируйтесь со специалистом, который определит диапозон и назначит лечение.
Микроспория у детей — это микотическая инфекция кожного покрова, волосистой части головы, ногтевых пластин, вызванная грибками рода Микроспорум. Заболевание проявляется округлыми макулезными элементами на коже, которые окружены папулами и пустулами. На голове формируются очаги обламывания волос, покрытые серебристыми чешуйками. Ногти под действием грибка крошатся и слоятся. Для диагностики микоза назначается осмотр под лампой Вуда, микроскопическое и культуральное исследование биоматериала. Лечение предполагает применение местных и системных антимикотиков. Для контактных детей устанавливают карантин на 30 суток.
МКБ-10

Общие сведения

Причины
Проявления микроспории развиваются при заражении детей грибками, относящимися к роду Microsporum, семейству Monillaceae, классу Deyteromycetes. Науке известно более 20 вариантов микотической инфекции, распространенность которых зависит от географической зоны. В зависимости от среды обитания все грибки подразделяются на 3 категории:
В 85% заражение детей происходит после контакта с кошками, которые являются основными носителями микозов. У животного частицы грибкового возбудителя находятся на шерсти и усах. Преобладает прямой путь инфицирования, когда грибок попадает на кожу пациента в ходе непосредственного контакта с кошачьей шерстью. Реже бывает непрямой путь, когда ребенок прикасается к предметам, загрязненным частицами микроспор.
Патогенез
Инкубационный период для микроспории составляет от 5-7 дней при зоофильном возбудителе, до 4 недель — при антропофильной инфекции. Микоз отличается сезонностью заболеваемости и имеет 2 пика. Первый приходится на май-июнь, когда дети отправляются на дачи, в деревни и летние лагеря, где контактируют с большим количеством животных. Второй пик наблюдается в августе-сентябре во время ежегодных профилактических осмотров перед школой.
Попадая на поверхность кожи, возбудитель начинает активно размножаться и быстро распространяется на неповрежденные участки тела. При расположении вблизи устьев волосяных фолликулов споры прорастают в глубину и вызывают повреждение волос. Мицелий разрушает структуру кутикулы и внедряется в толщу волоса между его чешуйками. Таким образом гриб полностью окружает волосяную луковицу, формируя своеобразный чехол.
Симптомы микроспории у детей
Клинические проявления грибкового заболевания у детей определяются локализацией процесса. При микроспории гладкой кожи родители замечают на теле ребенка розовые пятна округлой формы, которые имеют четкие края и размер до 2-3 см. Постепенно центр элемента светлеет и покрывается мелкими шелушениями. Края пятна немного приподнимаются над поверхностью кожи, там образуются мелкие узелки, гнойнички и корки. Поражение, как правило, локализуется на открытых зонах тела.
При микроспории, вызванной антропофильным возбудителем, поражение локализуется в основном на границе волосистой части и гладкой кожи головы. Очаги отличаются тем, что обламывание волос происходит на уровне 6-8 мм и больше, а также остается небольшая часть неповрежденных волосков. Как и при других формах патологии, субъективные проявления отсутствуют. При развитии активной воспалительной реакции беспокоит сильный зуд, из-за которого ребенок постоянно чешет голову.
Ногтевые пластины при инфицировании микроспорами поражаются в крайне редких случаях. Они утолщаются и приобретают желтоватый оттенок, часто ломаются и крошатся. Характерно распространение микроспории от свободного края ногтя к его ложу, но иногда повреждение начинается в центре пластины. Нетипичная локализация инфекции зачастую возникает на фоне травм дистальных фаланг пальцев.
Осложнения
При нарушении иммунного статуса ребенка микроспория из простой формы может переходить к инфильтративную и нагноительную. Лечение этих разновидностей микоза длительное, а после терапии существует риск появления рубцов. Инфильтративный вариант заболевания проявляется интенсивным воспалением в очаге, что характеризуется отечностью и гиперемией кожного покрова, зудом и дискомфортом в пораженной зоне.
Наиболее тяжело у детей протекает нагноительная форма, при которой в толще кожи и подкожной клетчатки образуются глубокие абсцессы. При этом увеличиваются регионарные лимфатические узлы, возникает общий интоксикационный синдром. После вскрытия и заживления гнойников остаются шрамы. Если лечение микроспории головы проводилось несвоевременно, существует вероятность очагового облысения.
Диагностика
Заподозрить инфекцию педиатр может при физикальном обследовании, когда детально осматривает волосистую зону головы и всю поверхность тела. Учитывая широкую распространенность болезни в педиатрии, постановка предварительного диагноза не составляет труда. Чтобы подтвердить микроспорию, требующую помещения ребенка на карантин, назначаются инструментальные и лабораторные методы диагностики:
- Люминисцентное исследование. При осмотре головы ребенка с помощью лампы Вуда в очагах микроспории появляется изумрудно-зеленое свечение, которое является патогномоничным признаком патологии. При недавнем инфицировании симптом может отсутствовать, поэтому для подтверждения диагноза несколько волосков эпилируют и тщательно сканируют лампой их фолликулы.
- Микроскопия. Проводится специфическая реакция с гидроокисью калия, для которой используют чешуйки с пораженных участков кожи или обломки волос. Под микроскопом видны нити септицированного мицелия, множественные мелкие споры, которые располагаются хаотично, напоминая мозаику.
- Культуральный метод. Адекватное лечение и профилактика микозов невозможна без определения вида возбудителя, для чего выполняется посев на питательную среду Сабуро. Диагностически значимые грибковые колонии вырастают на 10-й день. Они покрыты беловатым нежным пушком, расположенным в виде лучей. Обратная сторона колонии имеет желтый цвет.
Лечение микроспории у детей
На время лечения пациента с микроспорией помещают на карантин, который проходит в микологическом стационаре или дома. Если у ребенка поражена только гладкая кожа, лечение ограничивается местными противогрибковыми препаратами. Рекомендованы фунгицидные мази и кремы прямого действия, которые уничтожают возбудителя и способствуют регрессу клинической симптоматики. При активном воспалении показаны комбинированные средства с кортикостероидами.
При поражении грибком волос на голове обязательно используется системная антимикотическая терапия. Детям, страдающим микроспорией, назначают современные противогрибковые антибиотики в форме суспензии, которая удобна в применении. Лечение длительное: до первого отрицательного результата соскоба на грибы проводят интенсивный курс, а затем переходят на поддерживающую терапию. Волосы в пораженных участках сбривают еженедельно, голову моют раз в 3-4 дня.
Прогноз
Для пациентов с нормальной работой иммунной системы микроспория не представляет опасности. Лечение заболевания происходит успешно при условии его своевременной диагностики. Менее оптимистичный прогноз для детей с иммунодефицитными состояниями, у которых наблюдаются осложненные формы микотической инфекции. В таком случае могут остаться рубцы или очаги алопеции на всю жизнь.
Профилактика
Микроспория относится к эпидемиологически значимым заболеваниям, поэтому при выявлении у детей микоза группа детского сада или класс школы отправляется на карантин. Длительность изоляции составляет 30 дней — максимальный период инкубации болезни. Если за это время ни у кого не проявились симптомы грибкового процесса, дети могут возвращаться к занятиям. Карантин — основной метод первичной профилактики микроспории.
Когда больной ребенок соблюдает карантин дома, есть риск заразить других членов семьи. Чтобы этого не произошло, необходимо соблюдать гигиенические требования. У ребенка должна быть отдельная расческа, его постельное и нательное белье стирается отдельно, тщательно проглаживается с паром. Если инфицирование микроспорией произошло антропофильным грибком, нужно ограничить личные контакты с родителями (объятия, поцелуи).
1. Заболеваемость микроспорией: эпидемиологические аспекты, современные особенности течения/ С.Б. Антонова, М.А. Уфимцева// Педиатрия, №2. — 2016.
2. Современные особенности эпидемиологии микроспории и трихофитии у детей/ Е.И. Ерзина, О.Н. Позднякова// Медицинские и фармацевтические науки. — 2012. - №1.
3. Современные особенности эпидемиологии, клиники и лечения микроспории. Н.П. Малишевская, С.Н. Нестеров// Лечащий врач. — 2006. - №1.
Читайте также:

