Микробиологическая диагностика хламидийной инфекции
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
| Комбинация титров антител в первой сыворотке | Диагноз | Лечение | Стадия инфекции | Необходи- мость второй сыворотки | |
| IgG | IgA | | |||
| > 200 | > 200 | активная хламидийная инфекция | показано | первичная инфекция; реинфекция; реактивация | не требуется |
| 50 | 50 | хламидийная инфекция | под вопросом | ранняя; хроническое течение инфекции | необходима через 10 - 14 дней |
| < 50 | > 50 | предпола- гаемая хламидийная инфекция | под вопросом | первичная инфекция; реинфекция; реактивация | требуется через 10 - 14 дней |
| > 50 | < 50 | предпола- гаемая хламидийная инфекция | нет | реинфекция; реактивация; серологи- ческий фон | требуется через 10 - 14 дней |
| < 50 | < 50 | отсутствие серо- конверсий | нет | очень ранняя инфекция; нет хламидийной инфекции | требуется через 10 - 14 дней |
Секреторные антитела, появляющиеся через 1 - 2 недели после инфицирования и защищающие слизистые оболочки от более глубокого проникновения хламидий. Маркёр острой или хронической инфекции. Функции. Появляются через 10 - 15 дней после первичного внедрения в организм Chlamydia .
Хламидийная инфекция - инфекционное заболевание, передаваемое половым путем, возбудителем которого является Chlamydia trachomatis [1,2,3].
В большинстве стран мира урогенитальная инфекция, вызванная Chlamydia trachomatis (серотипы D-К), является самой распространенной инфекцией, передаваемой половым путем, как у мужчин, так и у женщин.
А 74.0+ Хламидийный коньюнктивит (H13.1*).
Пользователи протокола: дерматовенерологи, гинекологи, урологи, врачи общей практики, терапевты, педиатры.
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
- ПЦР на другие ИППП (в первую очередь идентификация Mycoplasma genitalium) до начала терапии (уровень II) [16];
- Определение Chlamydia trachomatis в биологическом материале в реакции иммунофлюоресценции [17,18,19];
- Общеклиническое исследование урогенитального мазка (окраска метиленовым синим и/или по Граму) на другие ИППП (до начала терапии и после лечения 2 раза);
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне: не проводится.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводится.
- зуд, жжение, болезненность при мочеиспускании (дизурия); дискомфорт или боль в нижней части живота;
- выделения в середине цикла; плохо дифференцируемая боль в животе или в нижней части живота. У мужчин [22,23]:
- учащенное мочеиспускание и ургентные позывы на мочеиспускание (при проксимальном распространении воспалительного процесса);
- зуд, жжение, болезненность при мочеиспускании.
- время, прошедшее с момента сексуального контакта с предполагаемым источником заражения до появления субъективных симптомов;
- обследован ли половой партнер специалистом и поставлен ли диагноз хламидийной инфекции или другой урогенитальной инфекции;
У женщин при этом поражаются наружные половые органы (половые губы, клитор), слизистая влагалища и шейки матки, полость матки, яичники, маточные трубы.
У мужчин поражается уретра, мочевой пузырь, предстательная железа, семенники, кожа полового члена, внутренний и наружный листок крайней плоти, мошонка, лобок, промежность.
У лиц обоего пола при гонорее инфицируются миндалины, слизистые полости рта, область ануса, прямая кишка.
- гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала, инфильтрация стенок уретры, слизисто-гнойное или гнойное уретральное отделяемое;
- гиперемия и отечность слизистой оболочки вульвы, влагалища, слизисто-гнойные или гнойные выделения в заднем и боковых сводах влагалища;
- эндоцервикальные язвы, рыхлость и отек шейки матки, слизисто-гнойные или гнойные выделения из цервикального канала;
- гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала, инфильтрация стенок уретры;
- гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала, инфильтрация стенок уретры, слизистое или слизисто-гнойное уретральное отделяемое;
- гиперемия и отек слизистой конъюнктивы глаз.
Определение Chlamydia trachomatis в биологическом материале в реакции иммунофлюоресценции: обнаружение более 5 элементарных телец в препарате.
Иммуноферментный анализ (ИФА) для определения антигена (антител): обнаружение Ig M, Ig G, Ig A к Chlamydia trachomatis.
Цистоуретроскопия: обнаружение воспалительной реакции слизистой уретры – эрозии, язвы, инфильтрация, стриктуры;
Дифференциальный диагноз
Поскольку симптомы хламидийной инфекции нижних отделов мочеполового тракта (уретрит и цервицит) не являются специфичными, необходимо проведение лабораторных исследований для исключения другой урогенитальной инфекции, обусловленных патогенными (N. gonorrhoeae, T. vaginalis, M. genitalium) и условно-патогенными микроорганизмами (грибами рода Сandida, генитальными микоплазмами и микроорганизмами, ассоциированными с бактериальным вагинозом) и вирусами (вирусом простого герпеса) на основании клинико-лабораторных критериев, указанных в таблице 2.
Дифференциальный диагноз хламидийного эпидидимоорхита проводят с водянкой, туберкулезным или сифилитическим эпидидимоорхитом, опухолью органов мошонки, с перекрутом ножек яичек и др.
Дифференциальный диагноз хламидийной инфекции верхних отделов половой системы женщин проводят с внематочной беременностью, эндометриозом, осложненной кистой яичка, заболеваниями органов брюшной полости (панкреатитом, холециститом и др.).
Лечение
Таблица 3. Лечение взрослых, подростков и детей с массой тела > 45 кг, больных неосложненными формами хламидийной инфекции (хламидийная инфекция нижнего отдела мочеполовых путей, конъюнктивит, фарингит)
Таблица 4. Лечение взрослых, подростков и детей с массой тела > 45 кг, больных осложненными формами хламидийной инфекции (хламидийная инфекция верхнего отдела мочеполовых путей, органов малого таза и других органов
Лечение беременных женщин
С хламидийной инфекцией ассоциированы такие состояния, как преждевременные роды, конъюнктивит и пневмония новорожденных. Выбор препаратов имеет существенное значение из-за их возможного нежелательного воздействия на развитие плода и исход беременности. В популяциях с высокой частотой заболевания (например, >5%) необходимо проводить скрининг беременных женщин на C. trachomatis и, в случае положительной реакции, проводить соответствующее лечение (уровень II, класс B). В таблице 5 представлены рекомендуемые схемы лечения беременных женщин, инфицированных C. trachomatis.
Таблица 5 Рекомендованные схемы лечения беременных женщин, инфицированных C. trachomatis (данные различных клинических рекомендаций)
Хламидийная инфекция у новорожденных является результатом перинатальной передачи C. trachomatis, инфицирующей шейку матки матери. У новорожденных, матери которых не получали лечения от хламидийной инфекции, риск заражения высок. Такие новорожденные должны находиться под наблюдением и при развитии инфекции получить соответствующее лечение. Дородовый скрининг беременных женщин на хламидии может предупреждать развитие хламидийной инфекции у новорожденных. У новорожденных может наблюдаться бессимптомная инфекция ротовой полости и глотки, генитального тракта и прямой кишки.
1) эритромицин основание из расчета 50 мг на кг массы тела в день перорально (суточная доза делится на 4 приема) в течение 10-14 дней.
Для лечения хламидийной инфекции нельзя использовать только антибиотики местного действия, а при системной терапии местные антибиотики использовать необязательно.
При выявлении хламидийной инфекции у детей предподросткового возраста необходимо иметь в виду возможность сексуального насилия, хотя при перинатальной передаче C. trachomatis может выявляться в носоглотке, урогенитальном тракте и прямой кишке и по прошествии года после заражения.
- Дети с массой тела
- Дети, которым исполнилось 8 лет, или дети моложе 8 лет, но масса тела которых >45 кг: используются такие же схемы лечения азитромицином, как и при лечении взрослых.
Другие виды лечения: нет.
Хирургическое вмешательство: нет.
- Массовая профилактическая пропаганда по личной и общественной профилактике ИППП через средства массовой информации, памятки и мультимедийные программы;
- Индивидуальные консультации и профилактические беседы с родителями и учащимися старших классов по вопросам межличностных отношений, полноценной информации о сексуальных отношениях, последствий раннего начала половой жизни, нежелательной беременности, разъяснение правил безопасного секса (применение презерватива);
- В кабинетах приема врачей дерматовенерологов, акушер-гинекологов, урологов, кабинетах профилактических осмотров консультирование по способам предотвращения или снижения риска инфицирования хламидийной инфекцией и другими ИППП;
- Подготовка волонтеров, учащихся образовательных учреждений для проведения бесед о безопасном поведении и распространении литературы информационно-образовательного характера по вопросам профилактики ИППП.
При подтверждении регресса клинических симптомов и отрицательных лабораторных результатах снятие с учета.
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Джозамицин (Josamycin) |
| Доксициклин (Doxycycline) |
| Кларитромицин (Clarithromycin) |
| Левофлоксацин (Levofloxacin) |
| Офлоксацин (Ofloxacin) |
| Рокситромицин (Roxithromycin) |
| Флуконазол (Fluconazole) |
| Эритромицин (Erythromycin) |
Госпитализация
Информация
Источники и литература
Информация
Указание условий пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.
Для цитирования: Прилепская В.Н., Устюжанина Л.А. УРОГЕНИТАЛЬНЫЙ ХЛАМИДИОЗ: КЛИНИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ В АКУШЕРСКО-ГИНЕКОЛОГИЧЕСКОЙ ПРАКТИКЕ. РМЖ. 1998;2:2.
В работе представлены данные о распространенности хламидийной инфекции в России, а также заболеваемости среди гинекологических больных. Дан исторический экскурс по исследованию особенностей морфологии и цикла развития возбудителя. Описаны течение хламидийной инфекции у женщин и наиболее перспективные методы диагностики данной инфекции. В статье изложены подходы к лечению урогенитального хламидиоза у женщин, а также выделена группа пациентов, требующих обязательного обследования на урогенитальный хламидиоз.
The paper presents data on the spread of Chlamydia infection in Russia and its morbidity among gynecologiical patients. A historical account of studies dealt with the morphological features and the cycle of development of the pathogen is given. The course of Chlamydia infection in females and its most promising diagnostic methods are described. The paper outlines approaches to treating urogenital chlamydiasis in females and singles out a group of patients who are to be examined for this disease.
В.Н. Прилепская – д.м.н., проф., зав. поликлиническим отделом Научного Центра Акушерства, Гинекологии и Перинатологии
Л.А. Устюжанина – врач поликлинического отдела
С реди большого числа пациентов консультаций и стационаров гинекологического профиля огромную часть составляют женщины, обращающиеся с жалобами на выделения из половых путей различного характера. В таких случаях традиционное бактериоскопическое и бактериологическое обследование на влагалищную флору является не всегда достаточным. Следует отметить, что за последнее время спектр инфекций, на которые необходимо обращать внимание, значительно расширился (вирус простого герпеса, вирус папилломы человека, гарднереллез, цитомегаловирусная инфекция, уреаплазмоз, микоплазмоз, хламидиоз). Раннее начало половой жизни, более свободные сексуальные отношения, недостаток знаний о возможных осложнениях, случайные половые связи – эти и другие факторы ставят проблему заболеваний, передающихся половым путем, в ряд наиболее важных не только среди акушеров-гинекологов и венерологов, но и педиатров, урологов, ревматологов и врачей других специальностей.
По данным эпидемиологических исследований, от 5 до 10% сексуально активных взрослых людей инфицировано хламидиями; в дерматовенерологических учреждениях России случаи хламидийной инфекции наблюдают в 2 – 3 раза чаще гонореи [1]. Медико-социальная значимость этого заболевания подчеркнута тем, что с 1994 г. хламидиоз включен в ряд инфекционных заболеваний, подлежащих обязательному статистическому учету. По данным В.А. Аковбян и соавт. [2], частота урогенитального хламидиоза в России неуклонно возрастает: в 1993 г. – 35,2 случая на 100 тыс. населения; 1994 г. – 61,8 случаев и 1995 г. – 90,2 случаев на 100 тыс. населения. Анализируя эти данные, нельзя не учитывать тот факт, что за последние 5 лет расширились диагностические возможности лабораторий амбулаторно-поликлинических и стационарных учреждений, т.е. возросло число обследованных. В целом, по данным литературы, частота выявления хламидий у гинекологических больных составляет 23 – 40% [1, 3, 4].
Микробиология
В настоящее время известны четыре вида хламидий: Chlamydia pecorum, pneumoniae, psitacci, trachomatis. Последняя группа наиболее важна, так как встречается только у человека, а серотипы D-K Chlamydia trachomatis обусловливают заболевание, заражение которым происходит при половом контакте, а также внутриутробно. Интерес к этиологии заболевания возник достаточно давно: впервые внутриклеточные включения хламидий наблюдали в пораженных клетках при трахоме глаз Halberstadter и Prowazek в 1907 г., а морфологию и цикл внутриклеточного развития описали S. Bedson и J. Bland в 1932 г.; в 1953 г. А.А. Авакяну удалось обнаружить хламидийные тельца не только внутри клеток, но и в межклеточных пространствах, несколько позже было установлено, что развитие тельца-включения занимает 48 ч. Благодаря работе многих исследователей стало известно, что хламидии являются неподвижными бактериями, существующими как внутриклеточные микроорганизмы в эукариотных клетках, так как они не способны самостоятельно синтезировать АТФ, ГТФ и ряд ферментных систем, получая необходимое из клеток хозяина. Цикл размножения возбудителя связан с двумя формами: внутриклеточной – ретикулярные тельца и внеклеточной – элементарные тельца. Последние в большей степени ответственны за передачу инфекции между сексуальными партнерами. Для практического врача понимание особенностей морфологии и цикла развития возбудителя представляется важным, потому что с этими вопросами связан характер течения заболевания, клиники и безусловно лечебная тактика: выбор препарата, длительность курса лечения, контроль излеченности.
Клиническая картина
- с наличием хронических воспалительных процессов гениталий;
- с заболеваниями шейки матки;
- с бесплодием;
- с невынашиванием беременности в анамнезе;
- с отягощенным акушерским анамнезом (неразвивающаяся беременность, самопроизвольные аборты, мертворождение и т.д.);
- беременные женщины;
- имеющие более одного партнера и не использующие презервативы;
- любое другое заболевание, передающееся половым путем.
Диагностика
Диагностика урогенитальной хламидийной инфекции основывается прежде всего на методах лабораторных исследований с учетом анамнеза и клинических данных. К методам лабораторной диагностики относятся следующие: цитологический, культуральный, серодиагностика, ДНК-специфические методы. Каждый метод имеет свои преимущества и недостатки, но из всех методов особое внимание привлекают культуральный метод и иммунологическая диагностика прежде всего высокой чувствительностью и специфичностью.
Метод посева материала в желточный мешок куриного эмбриона или на пересеваемых клеточных культурах McCoy, Hela, СОЦ, появившийся в 1977 г., до сих пор считается “золотым” стандартом диагностики [5, 8]. Вместе с тем имеются сведения о том, что культуральный метод уступает методам молекулярной диагностики: разрешающая чувствительность полимеразной цепной реакции при анализе мочи у женщин составляет 88%, лигазной цепной реакции – 92%, а чувствительность культурального метода – только 50,7 и 65% соответственно [9]. Кроме того, высокая трудоемкость, дорогостоящее оборудование, длительность срока исполнения ограничивают использование этого метода в широкой медицинской практике.
На современном этапе развитие молекулярной биологии и биотехнологических процессов привело к созданию относительно новых методов диагностики инфекций, основанных на выявлении специфических нуклеотидных последовательностей. Приоритет ДНК-специфических методов диагностики обусловлен высокой и контролируемой специфичностью, высокой чувствительностью, позволяющей выявлять не только острые, но и персистирующие латентные инфекции [4, 10]. Полимеразная цепная реакция, предложенная в 1985 г., позволяет выявлять в пробе единичные молекулы геномной ДНК; специфичность метода составляет около 99% [9]. Несомненно, что дальнейшее совершенствование методики в целях снижения ложноположительных результатов позволит увеличить диагностическую ценность метода и возможно сделает его ведущим в диагностике хламидиоза.
- 500 мг перорально 1 раз в день;
- 500 мг перорально 2 раза в день в течение 1 дня;
- 500 мг перорально однократно, далее 250 мг 1 раз в день в течение 2 дней;
- 1 г перорально 1 раз в день; далее 250 мг 1 раз в день в течение 4 дней.
По-видимому, дозы и длительность лечения необходимо коррегировать в зависимости от течения урогенитального хламидиоза (острое или хроническое, восходящая инфекция, рецидив и т. д.).
Наибольшие разногласия исследователей связаны с применением антибиотиков фторхинолонового ряда: офлоксацин, пефлоксацин, ципрофлоксацин. Одни авторы сообщают об успешной терапии офлоксацином в 81 – 100% случаев (200 – 300 мг перорально 2 раза в день в течение 7 дней) [13]; другие отмечают высокий процент неудач и худшие отдаленные результаты [11, 14].
Несмотря на достаточно широкий спектр препаратов для этиотропной терапии необходимо отметить, что данные научных исследователей, представленные в обзорах литературы отечественных и зарубежных авторов, несколько отличаются от эффективности лечения пациентов в повседневной практике, хотя процент неудач в лечении все-таки имеет тенденцию к снижению.
При назначении антибиотиков необходима профилактика кандидоза, для чего одновременно следует применять антимикотические препараты (натамицин, флюконазол, эконазол и др.) с последующим восстановлением микрофлоры влагалища. Хорошо зарекомендовал себя отечественный препарат ацилакт, содержащий штаммы ацидофильных лактобактерий. Для лечения хронического хламидиоза антибиотикотерапию дополняют иммуномодуляторами (тимолин, тимоген, тактивин), интерфероновыми препаратами (ви-ферон) и энзимотерапией. Доказана высокая эффективность схем лечения, включающих протеолитические ферменты: альфа-химотрипсин по 5 мл внутримышечно в течение 20 дней через день или препарат вобэнзим перорально по 6 таблеток 3 раза в день в течение 10 дней, по 5 таблеток 3 раза в день 10 дней и по 4 таблетки 3 раза в день 15 дней [4]. Важным условием является лечение обоих партнеров, а также пользование презервативами в период лечения. Контроль излеченности проводят через 3 – 4 нед после окончания лечения теми же методами и тестами, которые использовались при постановке этиологического диагноза [1].
Таким образом, до настоящего времени урогенитальный хламидиоз является одним из наиболее распространенных заболеваний, передающихся половым путем, имея склонность к длительному, малосимптомному и латентному течению с большим количеством осложнений. В связи с этим лечение данной инфекции приобретает не только клиническую, но и социальную значимость.
1. Хламидиоз (клиника, диагностика, лечение): методические рекомендации (Серов В.Н., Краснопольский В.И., Делекторский В.В. и др.). – М.–1996.–С. 20.
2. Akovbyan VA, Kubanova MV, et al. Epidemiology of urogenital Chlamydiasis in the Russian Federation. Proc 3rd Meet Eur Soc Chlam Res 11 – 14 Sept. 1996, Vienna, Austria. – Р.398.
3. Глазкова Л.К., Герасимова Н.М. Клинико-иммунологические критерии развития нарушений репродуктивной системы у женщин с генитальной хламидийной инфекцией // ЗППП.–1997.–№2.–С. 18–20.
4. Малинина Э.В. Сравнительная оценка различных методов диагностики и терапии урогенитального хламидиоза у женщин репродуктивного возраста: автореф. дисс. канд. мед. наук. – М.–1997.–С. 22.
5. Козлова В.И., Пухнер А.Ф. Вирусные, хламидийные и микоплазменные заболевания. – М.–1995.–С. 315.
6. Кирющенков А.П. Хламидиоз и вирусные заболевания женских половых органов // Врач. – 1994.–№1.–С. 13–15.
7. Медведев Б.И., Астахова Т.В. и др. Диагностика хламидийной инфекции у женщин с трубно-перитонеальной и трубно-эндокринной формами бесплодия // Пути развития современной гинекологии (тезисы докладов). – М.–1995.–С.71.
8. Машкиллейсон А.Л., Гомберг М.А., Соловьев А.М. К проблеме урогенитального хлаимдиоза // ЗППП.–1995.–№5.–С.28–34.
9. Quinn TS. Advances in the molecular diagnosis of Chlamydia trachomatis // Proc 3 rd Meet Eur Soc Chlam Res 11–14, Sept 1996, Vienna, Austria. – Р. 263–7.
10. Пилинг Р.В., Брунэм Р.С. Методы молекулярной биологии для лабораторной идентификации Chlamydia trachomatis // ЗППП.–1994.–№6.–С.5–9.
11. Weber JT, Johnson RE. New Treatment for Chlamydia trachomatis Gential Infection. Clinical Infect Diseases 1995;20(suppl.1):66–71.
12. Jones RV, Van der Pol B, Martin DH, et al. Partial characterization of Chlamydia trachomatis isolates resistant to multiple antibiotics. J Infect Dis 1990;162:1309–15.
13. Toomey KE, Barnes RS. Treatment of Chlamydia trachomatis genital infection. Rev Infect Dis 1990;12(suppl.):645–55.
14. Глазкова Л.К., Герасимова Н.М. Современные аспекты лечения хламидийной инфекцию // ЗППП.–1996.–№4.–С.9–13.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хламидиоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Хламидиоз – урогенитальная (мочеполовая) инфекция, возбудителем которой является Chlamydia trachomatis (хламидия трахоматис). Ранняя диагностика хламидиоза затруднена, поскольку в течение долгого времени болезнь может протекать бессимптомно. В результате инфекция переходит в хроническую форму, сопровождаясь различными осложнениями, которые иногда являются причиной бесплодия и невынашивания беременности.
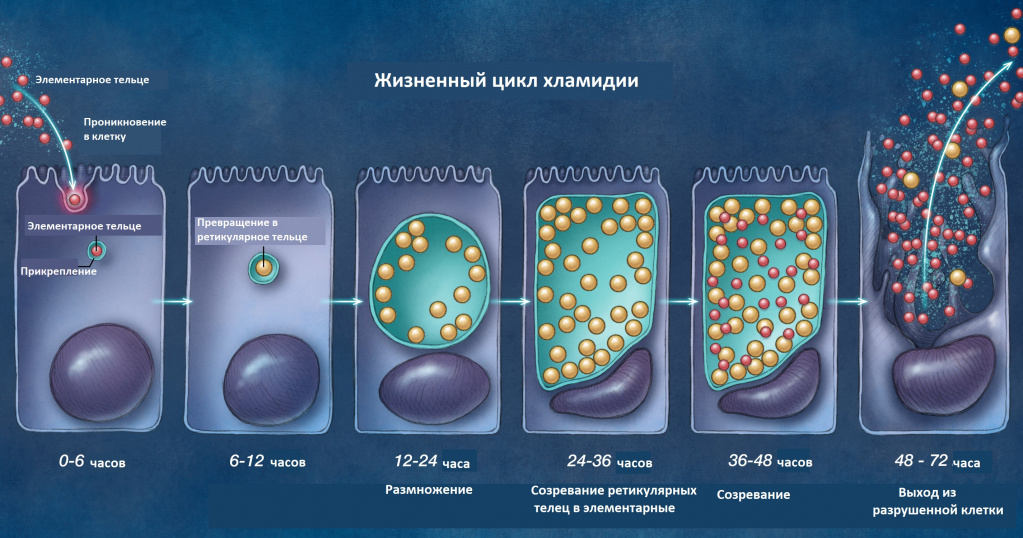
Причины появления хламидиоза
Урогенитальный хламидиоз является высококонтагиозным (очень заразным) заболеванием. Инфекция передается половым путем - при наличии хламидиоза у одного из партнеров заражение второго неизбежно в случае отсутствия методов барьерной контрацепции. Наиболее высокая заболеваемость отмечается у лиц моложе 25 лет. Заражение детей происходит перинатальным путем – от инфицированной беременной женщины через плаценту и в родах.
В зависимости от локализации поражения выделяют:
- Хламидийные инфекции нижних отделов мочеполового тракта (урогенитальный хламидиоз):
- уретрит – воспаление мочеиспускательного канала;
- цервицит – воспаление шейки матки;
- цистит – воспаление мочевого пузыря;
- вульвовагинит – воспаление наружных половых органов и влагалища.
- Хламидийные инфекции органов малого таза и других мочеполовых органов:
- орхит – воспаление яичка;
- эпидидимит – воспаление придатков яичка;
- простатит – воспаление предстательной железы, сопутствующее уретриту;
- сальпингоофорит – воспаление маточных труб и яичников;
- эндометрит – воспаление слизистой оболочки матки.
- Хламидийная инфекция аноректальной области – это воспаление области заднего прохода и прямой кишки.
- Хламидийный фарингит – это воспаление задней стенки глотки.
- Хламидийные инфекции, передаваемые половым путем, другой локализации (артрит – воспаление суставов, пневмония – воспаление легких, перитонит – воспаление брюшины и др.).
- Хламидийный конъюнктивит – это воспаление слизистой оболочки глаз.
- связанные с поражением мочеполовой системы,
- связанные с поражением других органов.
- Хламидийные инфекции нижних отделов мочеполового тракта (урогенитальный хламидиоз):
- уретрит – воспаление мочеиспускательного канала;
- цервицит – воспаление шейки матки;
- цистит – воспаление мочевого пузыря;
- вульвовагинит – воспаление наружных половых органов и влагалища.
- Хламидийные инфекции органов малого таза и других мочеполовых органов:
- орхит – воспаление яичка;
- эпидидимит – воспаление придатков яичка;
- простатит – воспаление предстательной железы, сопутствующее уретриту;
- сальпингоофорит – воспаление маточных труб и яичников;
- эндометрит – воспаление слизистой оболочки матки.
- Хламидийная инфекция аноректальной области – это воспаление области заднего прохода и прямой кишки.
- Хламидийный фарингит – это воспаление задней стенки глотки.
- Хламидийные инфекции, передаваемые половым путем, другой локализации (артрит – воспаление суставов, пневмония – воспаление легких, перитонит – воспаление брюшины и др.).
- Хламидийный конъюнктивит – это воспаление слизистой оболочки глаз.
- связанные с поражением мочеполовой системы,
- связанные с поражением других органов.
Симптоматика хламидиоза зависит от локализации воспаления. В некоторых случаях симптомы вовсе отсутствуют, если заболевание имеет латентное (скрытое) течение.
При возникновении жалоб все симптомы инфекции можно разделить на две группы:
Проявления хламидиоза у мужчин обычно выражены слабее и ограничиваются дискомфортом при мочеиспускании, учащенным мочеиспусканием, выделениями из мочеиспускательного канала. При прогрессировании заболевания может присоединяться боль во время мочеиспускания.
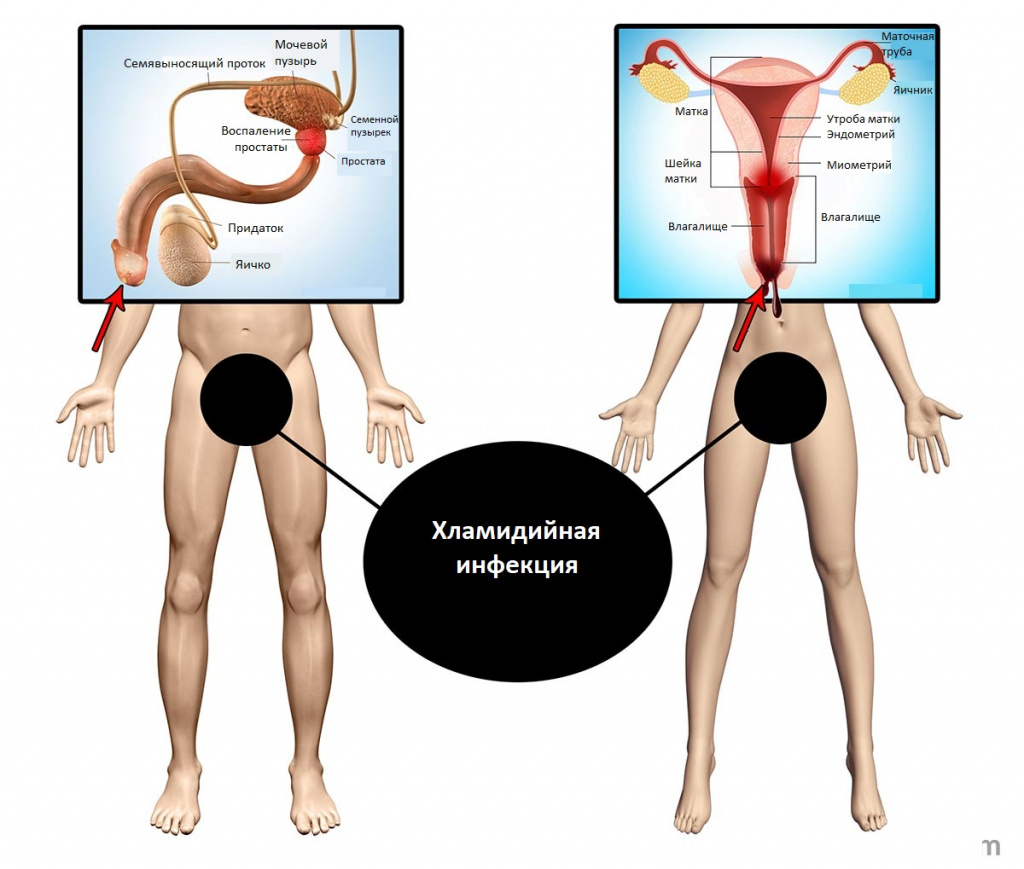
При поражении аноректальной области нередко отмечается бессимптомное течение заболевания. Возможны жалобы на зуд, жжение в аноректальной области, незначительные выделения из прямой кишки желтоватого или красноватого цвета; болезненность при дефекации, слизисто-гнойные выделения из прямой кишки, нередко с примесью крови, запоры.
При хламидийном фарингите пациенты могут жаловаться на дискомфорт, чувство сухости в горле, боль, усиливающуюся при глотании.
Для хламидийного конъюнктивита, который возникает на фоне урогенитального хламидиоза, характерна незначительная болезненность пораженного глаза; сухость и покраснение конъюнктивы; светобоязнь; скудное слизисто-гнойное отделяемое в углах глаза.
При хламидийной инфекции может развиться поражение суставов, которое в большинстве случаев протекает в виде моноартрита, когда воспаление развивается в одном суставе (обычно коленном, голеностопном, плюснефаланговом, тазобедренном, плечевом или локтевом). При хламидийной инфекции артрит, как правило, сочетается с уретритом и конъюнктивитом.
Диагностика хламидиоза
Поскольку жалобы и данные осмотра при хламидийной инфекции неспецифичны, точная постановка диагноза возможна только с помощью лабораторной диагностики.
Для диагностики неосложненной хламидийной инфекции генитальной локализации забор клинического материала осуществляется из мочеиспускательного канала у мужчин, из мочеиспускательного и цервикального канала у женщин.
Синонимы: Хламидия, возбудитель хламидиоза; Хламидия трахоматис. Ch. trachomatis, DNA (qPCR, Real-time PCR, RT-PCR); Chlamydia trachomatis by Amplified Detection. Краткое описание микроорганизма, выявляемого с помощью теста «Хламидии, определение ДНК (Chlamydia trachomatis, DNA) в соск.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хламидиоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Хламидиоз – урогенитальная (мочеполовая) инфекция, возбудителем которой является Chlamydia trachomatis (хламидия трахоматис). Ранняя диагностика хламидиоза затруднена, поскольку в течение долгого времени болезнь может протекать бессимптомно. В результате инфекция переходит в хроническую форму, сопровождаясь различными осложнениями, которые иногда являются причиной бесплодия и невынашивания беременности.

Причины появления хламидиоза
Урогенитальный хламидиоз является высококонтагиозным (очень заразным) заболеванием. Инфекция передается половым путем - при наличии хламидиоза у одного из партнеров заражение второго неизбежно в случае отсутствия методов барьерной контрацепции. Наиболее высокая заболеваемость отмечается у лиц моложе 25 лет. Заражение детей происходит перинатальным путем – от инфицированной беременной женщины через плаценту и в родах.
В зависимости от локализации поражения выделяют:
Симптоматика хламидиоза зависит от локализации воспаления. В некоторых случаях симптомы вовсе отсутствуют, если заболевание имеет латентное (скрытое) течение.
При возникновении жалоб все симптомы инфекции можно разделить на две группы:
Проявления хламидиоза у мужчин обычно выражены слабее и ограничиваются дискомфортом при мочеиспускании, учащенным мочеиспусканием, выделениями из мочеиспускательного канала. При прогрессировании заболевания может присоединяться боль во время мочеиспускания.

При поражении аноректальной области нередко отмечается бессимптомное течение заболевания. Возможны жалобы на зуд, жжение в аноректальной области, незначительные выделения из прямой кишки желтоватого или красноватого цвета; болезненность при дефекации, слизисто-гнойные выделения из прямой кишки, нередко с примесью крови, запоры.
При хламидийном фарингите пациенты могут жаловаться на дискомфорт, чувство сухости в горле, боль, усиливающуюся при глотании.
Для хламидийного конъюнктивита, который возникает на фоне урогенитального хламидиоза, характерна незначительная болезненность пораженного глаза; сухость и покраснение конъюнктивы; светобоязнь; скудное слизисто-гнойное отделяемое в углах глаза.
При хламидийной инфекции может развиться поражение суставов, которое в большинстве случаев протекает в виде моноартрита, когда воспаление развивается в одном суставе (обычно коленном, голеностопном, плюснефаланговом, тазобедренном, плечевом или локтевом). При хламидийной инфекции артрит, как правило, сочетается с уретритом и конъюнктивитом.
Диагностика хламидиоза
Поскольку жалобы и данные осмотра при хламидийной инфекции неспецифичны, точная постановка диагноза возможна только с помощью лабораторной диагностики.
Для диагностики неосложненной хламидийной инфекции генитальной локализации забор клинического материала осуществляется из мочеиспускательного канала у мужчин, из мочеиспускательного и цервикального канала у женщин.
Синонимы: Хламидия, возбудитель хламидиоза; Хламидия трахоматис. Ch. trachomatis, DNA (qPCR, Real-time PCR, RT-PCR); Chlamydia trachomatis by Amplified Detection. Краткое описание микроорганизма, выявляемого с помощью теста «Хламидии, определение ДНК (Chlamydia trachomatis, DNA) в соск.
Читайте также:

