Микропрепарат пневмония при кори
Обновлено: 19.04.2024
Рис. 25-9. Окончание
Рис. 25-10. Микропрепараты (а-г). Грипп A/H1N1. 19-20-е сутки заболевания. Организующаяся пневмония (пролиферативная фаза диффузного альвеолярного повреждения) и карнификация легкого: а, б - карнифика-ция легкого, среди соединительной ткани много сидерофагов; в, г - карнификация легкого и плоскоклеточная метаплазия альвеолярного эпителия; а-в - χ 100 (в, г - препараты А.Л. Черняева и М.В. Самсоновой)
Рис. 25-10. Окончание
Рис. 25-11. Макропрепарат. Геморрагический синдром при гриппе A/H1N1. Петехиальные сливные кровоизлияния в белом веществе головного мозга (препарат А.Л. Черняева и М.В. Самсоновой)
Рис. 25-12. Микропрепарат. Геморрагический синдром при гриппе A/H1N1. Выраженные множественные диапедезные кровоизлияния в ткани головного мозга, эритроцитарно-фиб-риновые тромбы в сосудах (ДВС-синдром), перицеллюлярный отек, пролиферации глии; χ 100.
Рис. 25-13. Макропрепарат. Жировой гепатоз и ДВС-синдром при гриппе A/H1N1. Размеры и масса печени увеличены, консистенция плотноэластическая, передний край закруглен, с поверхности и на разрезе - желтого цвета с множественными петехиальными кровоизлияниями (препарат Е.И. Келли).
Рис. 25-15. Микропрепарат. Респираторно-синцити-альная инфекция. Пролиферация эпителия с формированием симпластов; χ 280 (препарат Ю.Г. Пархоменко)
■ Рис. 25-16. Микропрепарат. Аденовирусная инфекция. Аденовирусные клетки в легком; χ 400 (препарат Ю.Г. Пархоменко)
■ Рис. 25-17. Микропрепараты (а, б). Пневмония при кори. Серозная макрофагально-десквамативная пневмония с интерстициальным компонентом, поражением перибронхиальной ткани; накопление в просвете альвеол, межальвеолярных перегородках и перибронхиальной строме макрофагов, лимфоцитов, плазмоцитов, образование гигантских многоядерных клеток с эозинофильными внутриядерными включениями (клетки Уорти-на, б), метаплазия эпителия бронхов в многослойный плоский (б); а - χ 60, б - χ 200 (б - из [1])
■ Рис. 25-22. Микропрепараты (а, б). Токсоплазмоз: а - в синусоидах печени скопления токсоплазм, б - в веществе головного мозга - макрофаг, содержащий токсоплазмы; а - χ 280; б - χ 400 (препараты Ю.Г. Пархоменко)
■ Рис. 25-23. Микропрепараты (а-в). Дифтеритичес-кий тонзиллит при дифтерии. Глубокие участки некроза покровного моногослойного плоского эпителия и подлежащих тканей миндалины (некротический детрит), пропитанные фибрином (в) и инфильтрированные нейтрофильными лейкоцитами (дифтеритическая фибринозная пленка - 1). По периферии участка дифтеритического фибринозного воспаления - демаркационная зона с расширенными полнокровными сосудами и скоплением нейтрофильных лейкоцитов (2); в - окраска по Гра-му-Вейгерту; а - χ 60; б, в - χ 100 (в - препарат Ю.Г. Пархоменко). См. также рис. 6-36, 6-37
■ Рис. 25-24. Макропрепарат. Распространенный круп с обтурацией трахеи и бронхов при дифтерии. Просвет трахеи и главных бронхов обтурирован обрывками отторгнутых крупозных фибринозных пленок - причина асфиксии (истинного крупа) (препарат Ю.Г. Пархоменко)
Что такое корь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Корь (Measles) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
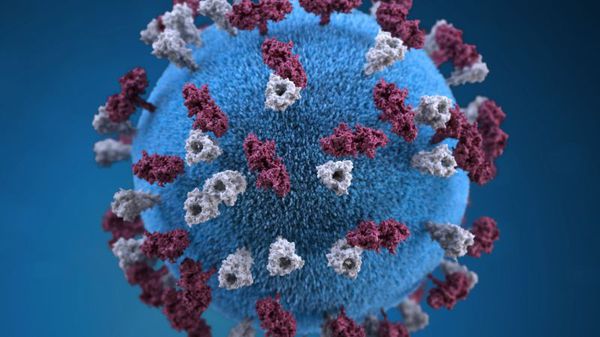
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости). [2] [5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори. [1] [3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кори
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
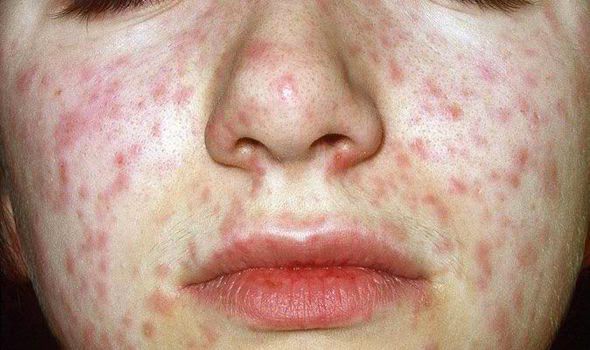
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
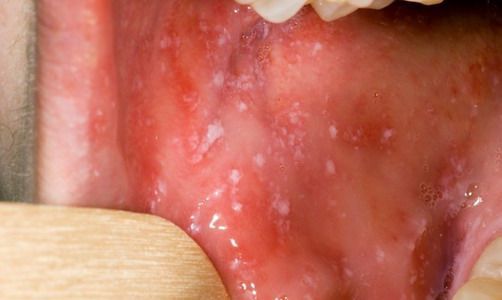
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4] [5]
Читайте также:

