Микроскопия мазка при трихомонадах у мужчин
Обновлено: 24.04.2024
Трихомониаз – инфекционное заболевание, передающееся половым путем (ИППП), вызванное подвижным протозойным паразитом Trichomonas vaginalis, обитающим в органах мочевыделительной и половой систем человека.
Высокая заболеваемость и сочетание инфицирования с другими ИППП делают трихомониаз важной проблемой здравоохранения. Инфицирование трихомонадой повышает риск передачи ВИЧ во время полового контакта.
В этом материале мы рассмотрим симптомы и лечение трихомониаза у мужчин.
1. Строение Trichomonas vaginalis
Влагалищная трихомонада существует в состоянии трофозоита и не способна к формированию цист. Размеры трихомонады варьируют: средняя длина и ширина составляют 7-10 мкм. T. vaginalis может иметь грушевидную, овальную или округлую форму.
На переднем конце T. vaginalis крепятся четыре жгутика, пятый жгутик проходит вдоль паразита и, дойдя до средины, крепится к его телу при помощи ундулирующей (волнообразной) мембраны. Жгутики и ундулирующая мембрана придают паразиту характерную дрожащую подвижность (trembling motility).
В передней части тельца находится круглое ядро. Тельце паразита разделяется на 2 части аксостилем, гладкой гиалиновой перегородкой, тянущейся от ядра к заостренному концу тельца. Аксостиль проходит сквозь задний конец трихомонады и способствует фиксации на эпителии мочеполовых органов человека.

Рисунок 1 – Морфология T. vaginalis
2. Распространенность и способы передачи T. vaginalis
Инфицирование T. vaginalis регистрируют на всех континентах. Заболеваемость не зависит от климатического пояса и сезона года. По оценкам ВОЗ ежегодно в мире трихомониазом заболевает 160 млн человек.
Частота заболевания зависит от многих факторов, включая возраст, сексуальную активность, количество половых партнеров. Человек является единственным известным хозяином T. vaginalis. Как правило, передача трихомонады от человека к человеку происходит во время секса. Крайне редко регистрируют передачу паразита контактно-бытовым путем (через полотенце, одежду).
Факторы риска инфицирования T. vaginalis:
- 1 Новый половой партнер, частая смена партнеров.
- 2 ИППП в анамнезе.
- 3 Выявление ИППП.
- 4 Секс с инфицированным партнером.
- 5 Занятие проституцией.
- 6 Отказ от использования презервативов.
Клинические проявления трихомониаза чаще встречаются среди инфицированных женщин. Для мужчин характерно субклиническое течение болезни, поэтому заболеваемость среди мужчин несколько ниже.
3. Жизненный цикл трихомонад
Трихомонада не имеет формы цисты, поэтому быстро погибает во внешней среде. Единственная форма – трофозоит. Размножение происходит в половых органах посредством бинарного деления перетяжкой.

Рисунок 2 - 1,2 – трофозоит T. vaginalis в половых органах женщины, уретре, предстательной железе мужчины, где паразит размножается бинарным делением; 3 – трофозоит во влагалище или уретре (источник CDC)
4. Патогенез заболевания
- 1 Во время полового контакта происходит передача и адгезия (прикрепление) паразита к эпителию мочеполовых органов. Прикрепление паразита происходит благодаря ундулирующей мембране и аксостилю.
- 2 В организме человека трихомонада получает все необходимые питательные вещества (липиды, ионы железа, пурины и пиримидины) посредством фагоцитоза эритроцитов. T. vaginalis вырабатывает от 11 до 23 разновидностей цистиновых протеиназ (большинство находятся в лизосомах). Цистиновые протеиназы – важный фактор патогенности, задействованы в гемолизе эритроцитов, прикреплении паразита к эпителиальным клеткам и местной деградации иммуноглобулинов G и A.
- 3 T. vaginalis вырабатывает гликопротеин CDF (cell detaching factor), который оказывает цитопатическое действие на клетки эпителия, приводя к их слущиванию с поверхности слизистых оболочек. CDF является важным фактором инвазии, проявляет максимальную активность при pH 6.5. Инактивирование CDF происходит при pH5.0.
- 4 Трихомонада способна избегать повреждения иммунной системой человека (системой комплемента, иммунными клетками, антителами). Ионы железа, полученные во время гемолиза эритроцитов, приводят к активации цистиновых протеиназ. Цистиновые протеиназы расщепляют С3 компонент комплемента на поверхности паразита (комплемент – комплекс белков, синтезированных в печени, осуществляющих иммунную функцию, разрушение чужеродных организмов). T. vaginalis вырабатывает большое количество растворимых антигенов, нейтрализующих антитела и цитотоксические T-лимфоциты (происходит связывание антител, цитотоксических Т-лимфоцитов до их контакта с паразитом).
У мужчин паразит находится в тканях передней уретры, наружных половых органов, предстательной железы, придатках яичка и семенной жидкости.
5. Симптомы трихомониаза у мужчин
Клинические проявления трихомониаза у мужчин встречаются реже (встречаются у 1/3 пациентов), чем у женщин и сопровождаются симптомами трихомонадного уретрита:
- 1 Чувством жжения и болезненность в уретре во время мочеиспускания, эякуляции;
- 2 Зудом, неприятными ощущениями в пенисе;
- 3 Неприятными ощущениями в половых органах во время секса;
- 4 Выделениями из уретры после мочеиспускания, эякуляции.
6. Возможные осложнения инфекции
- 1 Простатит. Основным осложнением трихомониаза у мужчин является развитие простатита. Простатит при трихомониазе сопровождается следующими симптомами: болями над лоном, в промежности, частыми позывами на мочеиспускание и их усилением в ночное время, лихорадкой, повышенной раздражительностью. При ректальном пальцевом исследовании по передней стенке прямой кишки пальпируется болезненная предстательная железа.
- 2 Реже на фоне трихомонадного уретрита может развиваться эпидидимит (воспаление придатков яичка). Пальпация придатков болезненна, мошонка становится отечной, болезненной при пальпации с одной стороны, в мошонке пальпируется уплотненный тяж.
- 3 Специфический баланопостит – воспаление крайней плоти и головки полового члена. Характеризуется следующими симптомами: покраснение (гиперемия), отек крайней плоти, головки полового члена, появлением слизисто-желтых выделений.
- 4 На фоне хронического воспаления половых органов может развиться бесплодие.
7. Методы диагностики
Важным в диагностике трихомониаза является обследование пациента и его полового партнера. Большинство мужчин являются бессимптомными носителями трихомониаза, поэтому диагноз трихомониаз у мужчин регистрируют реже. При выявлении трихомониаза у женщины, заодно проходит лечение и ее половой партнер.
При наличии симптомов у мужчин берут мазок из уретры с последующей культивацией на питательной среде. Для взятия материала наиболее ценным является забор материала сразу после сна, перед первым мочеиспусканием.
7.1. Микроскопия мазка
Чувствительность метода варьирует от 38 до 82% и зависит от объема материала, концентрации паразита (микроскопия не выявляет трихомонад при их концентрации менее 104/мл материала). Размер паразита практически не отличается от размеров лимфоцита (10-20 мкм) или мелкого нейтрофила.
При отсутствии подвижности трихомонаду тяжело отличить от ядра эпителиальной клетки. Подвижность паразита зависит от температуры исследуемого материала. При комнатной температуре время жизни паразита в изотоническом растворе NaCl (0.9% раствор) составляет 6 часов, однако подвижность паразита значительно снижается.
Исследование среза нефиксированного препарата является эффективным диагностическим тестом, однако низкая чувствительность данного метода приводит к частым ложноотрицательным результатам. Для постановки диагноза требуются живые, подвижные трихомонады.
Затраты времени на доставку материала в лабораторию, испарение воды из препарата приводят к снижению концентрации живых организмов, снижению их подвижности и, следовательно, снижению чувствительности исследования.
7.2. Культивация на питательной среде
Посев на бульонной среде является золотым стандартом в диагностике трихомониаза на протяжении последних 40 лет. Требуемая концентрация организмов в материале – 102/мл, рост паразитов легко интерпретируется. Стандартный бульон – среда Diamond TYI в стеклянной колбе.
Для выявления трихомонад требуется выдержать инкубационный период от 2 до 7 дней. Важным ограничением метода является бактериальное загрязнение материала (несмотря на добавление в бульон антибактериальных препаратов).
Иногда паразит может переходить в стадию замедленного роста (длится 24-48 часов) с последующим восстановлением скорости роста и деления. Метод культивирования паразита является дорогостоящим.
T. vaginalis является анаэробом: для роста и размножения паразита не требуется кислород. Скорость роста замедляется в аэробных условиях, поэтому в настоящее время используют инкубацию в присутствии углекислого газа.
Культивирование на культуре клеток является более чувствительным и позволяет поставить диагноз при концентрации организмов 3/мл материала. Данный метод является очень дорогим, трудоемким, более склонным к бактериальной контаминации.
Клеточная культура требует предварительной подготовки материала на среде Diamond's TYI.Несмотря на высокую чувствительность, данный метод используется крайне редко в исследовательских целях.
Для повышения чувствительности микроскопического исследования используются методы окраски препаратов перед исследованием. Среди наиболее частых методов – окраска акридиновым оранжевым, PAS (periodic-acid-Schiff).
Данные методы требуют фиксации паразита, что влияет на снижение его подвижности, приводит к изменению формы, поэтому в лабораториях проводят одновременно исследование окрашенных препаратов и исследование нефиксированного среза (выявляет подвижные трихомонады).
7.3. ПЦР и ДНК-зонд
- 1 Определение ДНК паразита в моче (метод предложен Kaydos-Daniels). Метод основан на проведении полимеразной цепной реакции первой утренней порции мочи (чувствительность 92.7%, специфичность 88.6%).
- 2 Определение ДНК паразита с помощью зонда (метки), меченного радиоактивным веществом.
7.4. Определение антител
Трихомонада представлена 8 серотипами и широким спектром антигенов. Иммунный ответ может различаться у разных пациентов, ввиду реакции организма на разные антигены паразита. Для определения антител используют методы фиксации комплемента, реакции гемагглютинации, РИФ, ИФА.
8. Лечение трихомонадной инфекции
До 1959 года не существовало этиологического лечения трихомониаза, все лечение было направлено на облегчение симптомов болезни. В 1959 году была установлена эффективность азомицина, производного нитроимидазолов, в системном лечении трихомониаза.
Сами по себе нитроимидазолы не являются токсическими для T. vaginalis. Метронидазол проникает в клетку паразита при помощи диффузии и активирует каскад реакций, результатом которых является формирование свободных радикалов оксида азота.
Свободные радикалы повреждают молекулы ДНК. Ответ на прием метронидазола развивается в течение 1 часа (остановка деления паразита, пропадает подвижность). Через 8 часов происходит гибель паразитов.
Нитроимидазолы являются единственным классом препаратов, активных в отношении трихомонады. Наиболее часто в лечении используются метронидазол и тинидазол.
8.1. Рекомендованная схема лечения
| Препарат | Способ введения | Дозировка |
|---|---|---|
| Метронидазол | перорально | 2 г. однократно |
| Тинидазол | перорально | 2 г. однократно |
8.2. Альтернативная схема
Пероральный прием по 500 мг метронидазола 2 р/день – 7 дней.
Пациент должен отказаться от приема спиртного во время прохождения курса лечения и в течение 24 часов после завершения приема метронидазола (72 часов для тинидазола). Нитроимидазолы обладают схожим с дисульфирамом эффектом.
8.3. Отсутствие эффекта от стандартных схем терапии
Персистенция инфекции на фоне лечения, рецидив инфекции требуют проведения анализа назначенной терапии. Следует убедиться в отсутствии у пациента рвоты на прием метронидазола, собрать анамнез с целью исключения незащищенных половых контактов.
В многочисленных исследованиях указывается, что 5% T. vaginalis в определенной степени устойчивы к терапии нитроимидазолами.
| Препарат | Способ введения | Дозировка |
|---|---|---|
| Метронидазол | перорально | 500 мг 2 р/день - 7 дней (40% пациентов излечиваются от повторного курса стандартной терапии) |
| При отсутствии эффекта | ||
| Метронидазол/тинидазол | перорально | 2 г/день - 7 дней |
| При отсутствии эффекта | ||
| Метронидазол | перорально | 800 мг 3 раза/день - 7 дней (у 70% пациентов регистрируют излечение) |
При отсутствии эффекта от применения 3-ей схемы рекомендовано назначение высоких доз тинидазола по схеме: по 1г 2-3 р/день или по 2г 2 р/день в течение 14 дней.
8.4. Эмпирическая терапия уретрита
Диагностика и лечение ИППП может быть этиологическим и эмпирическим. Этиологическое лечение основано на оценке клиники, проведении лабораторных анализов, постановке окончательного диагноза и проведении таргетной терапии.
Данное лечения является наиболее эффективным, однако сопровождается большими затратами на диагностику, временными затратами. При отсутствии возможности выполнения лабораторных исследований применяется эмпирический метод терапии.
- 1 Обследование пациента.
- 2 При наличии отделяемого из уретры назначается лечение против хламидии и гонококка.
- 3 Повторное обследование через 7 дней.
- 4 При наличии отделяемого из уретры назначают курс лечения от трихомониаза.

Рисунок 3 – Эмпирическая терапия уретрита
9. Профилактика инфицирования
- 1 Устранение факторов риска, использование барьерных методов контрацепции.
- 2 Выявление и лечение пациентов с трихомониазом, их половых партнеров. Повторные обследования на трихомониаз через 3 месяца от проведенного курса лечения.
- 3 Использование лишь собственных средств личной гигиены. Ни в коем случае нельзя пользоваться чужими полотенцами, нижним бельем.
- 4 Обязателен прием душа после посещения общественной бани, сауны, бассейна.
- 5 Прием гигиенического душа до и после полового контакта.
- 6 Образование пациентов. Важно ознакомить пациента с трихомониазом с информацией о заболевании, путях передачи, возможности сочетания с другими ИППП, методах лечения. Врач должен сделать акцент на необходимости одновременного лечения обоих половых партнеров, профилактике повторного инфицирования (использование презервативов на время лечения, при смене половых партнеров).
- 7 В настоящее время разработана и проходит клинические испытания вакцина Solco Trichovac. Данная вакцина произведена из инактивированных лактобацилл, способных индуцировать выработку организмом антител против T. vaginalis и аномальных лактобацилл, не влияя на нормальную кишечную флору. На данный момент результаты испытаний не позволяют сделать вывод об эффективности данной вакцины.
10. Прогноз
- 1 Рекомендованные режимы терапии метронидазолом обеспечивают излечение инфекции в 90-95% случаев.
- 2 Режим лечения тинидазолом приводит к излечению в 86-100% случаев. Данные результаты могут быть улучшены при одновременном прохождении курса лечения пациентом и его половым партнером. Рецидив инфекции часто регистрируют у пациентов с повышенной половой активностью (частая смена партнеров). Согласно исследованию у 17% излеченных пациентов регистрируют повторное инфицирование в течение 3 последующих месяцев.
- 3 Нередко инфицирование T. vaginalis сочетается с передачей других ИППП (гонорея, хламидиоз). Трихомонада повышает восприимчивость организма к вирусам (ВПЧ, герпес, ВИЧ). Среди пациентов с трихомониазом вероятность инфицирования ВИЧ в 2 раза выше по сравнению со здоровыми людьми.
Хотя T. vaginalis была открыта в 1836 году, исследования этого паразита начались лишь в 20 веке. Значительный прогресс в лечении был достигнут с внедрением нитроимидазолов. Трихомониаз – хроническое, часто бессимптомное заболевание, протекающее в течение нескольких лет и влекущее за собой большое количество осложнений (воспалительные заболевания половых органов, бесплодие, повышение вероятности передачи ВИЧ инфекции).
Лечение пациентов с клиникой трихомониаза и бессимптомных носителей, профилактика заболевания и санитарно-просветительская работа приведут к снижению распространенности T. vaginalis. Важным моментом является нарастание устойчивости паразита к нитроимидазолам и потребность в создании альтернативы современной схеме лечения, внедрение вакцины.
Материалом для паразитологических исследований у женщин служит отделяемое из цервикального канала, смыв из влагалища и осадок мочи; у мужчин — отделяемое из уретры, центрифугат свежевыпущенной мочи, секрет предстательной железы и эякулят.
Накануне обследования женщинам в течение суток не рекомендуется делать спринцеваний. Материал для анализа берется у них со слизистой заднего свода влагалища. В некоторых случаях исследуется отделяемое из цервикального канала.
Мужчинам перед обследованием предлагается в течение 3-4 ч воздерживаться от мочеиспусканий. Материал из уретры у них забирается с глубины 5-7 см специальным зондом или ложкой Фолькмана. Исследуется также секрет предстательной железы и эякулят. Если речь идет о хронической трихомонаднои инвазии, накануне исследования рекомендуется сделать провокацию гоновакциной, пирогеналом или неспецифическую (алкогольную).
1.1. Диагностика мочеполового трихомониаза
Диагностика мочеполового трихомониаза проводится путем микроскопии нативных препаратов, а также мазков, окрашенных метиленовым синим, по Романовскому-Гимзе и по модифицированному способу Грама. Для обнаружения трихомонад в нативных препаратах исследуется эякулят, секрет предстательной железы и осадок мочи у мужчин и смыв из влагалища у женщин.
Исследование нативных препаратов
Нативные препараты готовятся и исследуются сразу же после взятия материала. Если это невозможно, материал помещается в питательную среду, обеспечивающую кратковременное сохранение трихомонад, из расчета 1 мл исследуемого материала на 5 мл среды. Материал должен быть доставлен в лабораторию в теплом виде, сроки доставки материала не должны превышать 2 часов.
Для приготовления препарата на предметное стекло наносится капля теплого изотонического раствора хлорида натрия или раствора Рингера-Локка, с которой смешивается исследуемый материал. Взвесь накрывается покровным стеклом и микроскопируется при увеличении объектива 40 и окуляра 7 или 10.
При изучении нативного препарата особое внимание обращается на размеры и форму трихомонад, характер их движения, внутреннее содержимое клеток. В типичных случаях трихомонады обнаруживаются в виде подвижных образований грушевидной, реже овальной формы, размером в среднем от 13 до 17мкм. Характер их движений толчкообразный. Иногда удается заметить движение свободных жгутиков. Ядра трихомонад чаще не обнаруживаются или плохо различимы. Цитоплазма трихомонад обычно зернистая, чаще вакуолизирована.
Размеры лейкоцитов, имеющих округлую, реже овальную форму, как правило, не превышают 10 мкм. Цитоплазма лейкоцитов прозрачна, зернистость обычно не отмечается или слабо выражена. Сегментоядерные нейтрофилы обычно содержат хорошо различимое сегментированное ядро.
Голые ядра эпителиоцитов отличаются от трихомонад относительно толстой оболочкой (кариолеммой) и иным характером зернистости (отдельные глыбки хроматина). В клетках молодого эпителия, даже если они по размерам соответствуют трихомонадам и обладают зернистостью, всегда прослеживается четко различимое округлое или овальное ядро.
В некоторых случаях обнаруживаются амебоидные формы Т. vaginalis, длина тела которых достигала 30 мкм, а также атипично делящиеся (почкующиеся) клетки. Основными дифференциально-диагностическими критериями, отличающими атипичных трихомонад от клеток эпителия и лейкоцитов, служат наличие в цитоплазме этих простейших выраженной зернистости и вакуолей, а также отсутствие хорошо различимого ядра. Кроме того, они значительно крупнее, чем наиболее часто встречающиеся форменные элементы — сегментоядерные нейтрофилы. По размеру такие трихомонады могут быть сопоставимы с моноцитами, которые, в отличие от них, имеют четко выраженное ядро и никогда не встречаются в значительных концентрациях (несколько клеток в каждом поле зрения). При отсутствии типичных форм клеток трихомонад диагноз трихомониаза может считаться лишь предположительным и должен подтверждаться другими методами.
Окраска метиленовым синим
Готовится 1% водный раствор метиленового синего. Высушенный на воздухе мазок фиксируется в течение 3 мин 96% этиловым спиртом, высушивается, после чего на него наносили на 1 мин раствор метиленового синего. Оставшийся краситель осторожно смывается слабой струей холодной воды и мазок высушивается.
Трихомонады в препарате имеют округлую или овальную форму, с интенсивно окрашенными в синий цвет ядрами; цитоплазма клеток светло-синяя, с нежной сетчатой структурой, вакуоли — бесцветны.
Окраска по Романовскому-Гимзе
Высушенный на воздухе мазок фиксируется смесью Никифорова (абсолютный этиловый спирт и эфир в соотношении 1:1). Раствор краски Романовского (азур-эозин) перед употреблением разводится дистиллированной водой в соотношении 0,3 мл на 10 мл воды и пипеткой наносится на горизонтально расположенные препараты на 30-40 минут. Затем они быстро промываются водой и высушиваются.
В окрашенных препаратах трихомонады имеют эксцентрично расположенное овальное пурпурно-фиолетовое ядро. Цитоплазма клеток окрашивается в светло-синий цвет, вакуоли остаются бесцветными, оболочка клеток четко заметна.
Окраска по модифицированному способу Грама
Для окраски используются следующие реактивы:
- 1% раствор генцианвиолета (1 г генцианвиолета растворяется в 100 мл кипящей дистиллированной воды, полученный раствор пропускается в горячем виде через бумажный фильтр).
- Водный раствор Люголя (2 г калия йодида растворяется в 300 мл дистиллированной воды, к полученному раствору добавляется 1 г чистого йода, после чего раствор фильтруется через бумажный фильтр).
- 3,96% этиловый спирт.
- 1% водный раствор нейтрального красного (1 г нейтрального красного растворяется в 100 мл дистиллированной воды и пропускается через бумажный фильтр).
Препарат накрывается полоской фильтровальной бумаги и заливается раствором генцианвиолета на 1-2 мин, после чего бумага снимается, препарат осторожно промывается водопроводной водой и на несколько секунд заливается раствором Люголя (до почернения мазка). Остаток раствора смывается, препарат обесцвечивается в 96% этиловом спирте до тех пор, пока с тонких участков препарата перестают стекать фиолетовые струйки. После смывания спирта водой препарат сразу же докрашивается в течение 3 мин раствором нейтрального красного, затем тщательно промывается и высушивается.
При микроскопии окрашенных мазков ядра клеток Т. vaginalis окрашиваются в фиолетовый цвет, цитоплазма — в красно-оранжевый цвет разной интенсивности. Метод окраски по Граму позволяет также диагностировать гонорею. В некоторых случаях для подтверждения диагноза трихомониаза используется ПЦР и культуральный метод.
Культуральный метод
Нами Т. vaginalis выращивается на питательной среде СДС-199 М (Захаркив Ю. Ф. и др., 1998), которая имеет следующий состав:
- 100 мл солевого раствора (натрия хлорида 6,5 г, калия хлорида 0,14 г, кальция хлорида 0,12 г, натрия бикарбоната 0,2 г, 0,5 мл 0,2% раствора метиленового синего, дистиллированной воды до 1 л);
- 20 мл среды 199;
- 450 мг солянокислого цистеина;
- 30 мл сыворотки крови эмбрионов телят (без консерванта);
- 10 мл 20% раствора мальтозы;
- тиамина хлорида 5% и пиридоксина гидрохлорида 5% по 0,25 мл и аскорбиновой кислоты 5% — 0,5 мл на 100 мл среды;
- ампициллина натриевой соли 125 000 ЕД и гентамицина 40 000 ЕД на 100 мл среды.
Солевой раствор автоклавируется при 120°С в течение 30 минут, остальные ингредиенты добавляются стерильно после охлаждения среды. Антибиотики и витамины добавляются в питательную среду непосредственно перед использованием. Среда должна быть светло-зеленого цвета, прозрачной; показатель рН среды должен составлять 5,5-6,0.
Питательная среда объемом 4,5 мл помещается в стерильные пробирки и заливается слоем стерильного вазелинового масла толщиной 5 мм для создания анаэробных условий культивирования трихомонад. Посев производится пастеровской пипеткой путем помещения 0,5-1,0 мл исследуемого материала на дно пробирок.
Микроскопическое исследование производится через 48 и 96 часов после посева. При положительных результатах трихомонады дают придонный рост в виде плотного беловатого осадка, из которого пастеровской пипеткой берется материал для микроскопического исследования.
2. Определение чувствительности Trichomonas vaginalis к метронидазолу
В 1962 году S. Squires and J. A. Fadzean для определения чувствительности Т. vaginalis предложили метод серийных разведений метронидазола в жидкой питательной среде в анаэробных условиях. В качестве критерия оценки чувствительности они использовали минимальную ингибирующую концентрацию (MIC), под которой понимали наименьшую концентрацию препарата, вызывающую иммобилизацию у 100% клеток трихомонад. С помощью указанной методики авторам удалось показать, что все изученные ими штаммы Т. vaginalis, выделенные от больных трихомониазом, были чувствительны к метронидазолу в диапазоне концентраций препарата от 0,25 до 1 мкг/мл.
В 90-х гг. появились работы, свидетельствующие о возникновении и распространении штаммов Т. vaginalis, устойчивых к значительно более высоким концентрациям метронидазола: 50 мкг/мл (Borchardt К. А. et al, 1995), 32 мкг/мл (Debbia E. A. et al., 1996) и даже 250 мкг/мл (Таги Meri I. Т. et al., 1999). Тогда же было обосновано положение о том, что чувствительными к действию метронидазола в анаэробных условиях штаммами Т. vaginalis следует считать лишь те, для которых паразитоцидный эффект препарата наблюдается в концентрации более чем 15 мкг/мл (Muller M. et al., 1986, 1988; Тага Meri I. Т. et al., 1999). Процент резистентных к метронидазолу штаммов Т. vaginalis, выделенных в эти годы от больных трихомониазом, колебался от 5% (Narcisi Е. М., Secor W. Е., 1996) до 20% (Du Bouchet L. et al., 1997).
2.1. Определение чувствительности Trichomonas vaginalis к антипротозойным препаратам in vitro при использовании критерия иммобилизации трихомонад
Чувствительность штаммов Т. vaginalis к метронидазолу определяется с помощью метода серийных разведений препарата в питательной среде СДС-199 М. При использовании критерия оценки чувствительности штаммы Т. vaginalis, используемые для исследования, должны содержать не менее 90% подвижных клеток.
Среда заливается по 4,0 мл в стерильные пробирки, затем в них вносится 0,5 мл раствора, содержащего разные концентрации метронидазола (или другого антипротозойного препарата): от 0,25 до 1000 мкг/мл (1 мг/мл).
После этого в пробирки вносится 0,5 мл культуры возбудителя с заранее определенной концентрацией клеток (кл./мл). Контролем служит среда без препарата. Затем для создания анаэробных условий, необходимых для культивирования Т. vaginalis, в пробирки со средой вносится вазелиновое масло (толщина слоя — 0,5 мм). Пробирки с исследуемым материалом инкубируются в термостате при t = 37°С. Учет результатов производится через 48 и 96 часов после посева.
Чувствительность трихомонад к метронидазолу оценивается путем определения минимальной ингибирующей концентрации (MIC), вызывающей иммобилизацию всех клеток Т. vaginalis. К лекарственно-устойчивым относятся штаммы, у которых иммобилизация обнаруживается при концентрациях метронидазола (или другого антипротозойного препарата), превышающих 15 мкг/мл.
2.2. Определение чувствительности Trichomonas vaginalis к антипротозойным средствам in vitro при использовании критерия лизиса трихомонад при терапевтически эффективных концентрациях препаратов
В связи с широким распространением штаммов Т. vaginalis, устойчивых к метронидазолу, особенно среди больных хроническим мочеполовым трихомониазом, а также высокой частотой встречаемости амастиготных клеток, мы предлагаем оценивать чувствительность трихомонад к широкому спектру антипротозойных препаратов (производным 5-нитроимидазола пролонгированного типа действия (тинидазол, ниморазол, орнидазол и секнидазол), 4-аминохинолина (хлорохин, син. делагил) и нитрофурана (нифуратель, син. макмирор)) на основе оценки лизиса клеток трихомонад.
К высокоустойчивым (RIII) относятся штаммы, концентрация клеток которых в опытных пробирках с антипротозойным препаратом составляла не менее 50% по сравнению с контролем; к умеренно устойчивым (RII) — от 25 до 50%, к низкоустойчивым (RI) — менее 25%. Воздействие препарата считается оптимальным при лизисе всех клеток трихомонад; в этом случае штамм относится к чувствительным (S). По нашему мнению, именно такой подход позволяет подобрать препарат или комбинацию препаратов для назначения рациональной схемы этиотропной терапии.
2.3. Определение чувствительности Trichomonas vaginalis к метронидазолу in vivo и текущий контроль эффективности этиотропной терапии
Определение чувствительности Т. vaginalis к метронидазолу in vivo проводится с помощью метода, основанного на установлении сроков исчезновения паразитов из исследуемого материала у больных трихомониазом на фоне этиотропной терапии. Паразитологические исследования материала проводят на 1,3, 5 и 7-й дни с момента начала лечения. Лекарственно-чувствительными считаются штаммы, которые перестают выделяться от больных на 2-5-е сутки с момента начала этиотропной терапии.
Патогенез и клиника урогенитального трихомониаза связаны с вирулентностью возбудителя и состоянием восприимчивости организма. Предрасполагающими факторами у женщин является гормональная недостаточность, сопутствующие заболевания, витаминные нарушения, сдвиг рН в щелочную сторону и др.
Урогенитальный трихомониаз (УТ) является многоочаговой, чаще смешанной протозойно-бактериальной (протозойно-вирусной) инфекцией, при этом обязательно надо учитывать этиологию и сопутствующей микрофлоры (Клименко Б. В. и др., 2001). Урогенитальные трихомонады локализуются там же, где и гонококки, но в отличие от последних они чаще проявляют себя как тканевые паразиты за счет имеющихся у них протеаз. Фибронектины обеспечивают прикрепление трихомонад к поверхности эпителиальных клеток, антитрипсин на поверхности трихомонад защищает их от разрушения в местах инокуляции, Р-гемолитическая активность паразита (фактор вирулентности) способствует преодолению защитных сил организма. Трихомонады продуцируют гиалуронидазу (фактор проникновения), что подчеркивает роль этого простейшего в повышении инвазивности, вызывают у больных эрозивно-язвенные поражения наружных половых органов на месте их внедрения, развитие в подслизистом слое мощных инфильтратов и метаплазию эпителия (Севастьянова Н. И., 1961).
Урогенитальный, или мочеполовой, трихомониаз может протекать в клинически манифестной форме (острой, подострой, хронической) либо скрытно, т. е. возможно трихомонадоносительство. Трихомонады активно развиваются в женских половых путях, чаще всего у женщин, имеющих опыт половой жизни, возможно инфицирование девочек от больных родителей и при рождении от больной мамы.
У женщин УТ поражает большие вестибулярные железы, преддверие влагалища и само влагалище, придатки яичников, трихомонады обнаруживают в секрете матки, в маточных трубах, околоплодной жидкости. У мужчин при трихомониазе поражаются уретра, семенные пузырьки, предстательная железа, бульбоуретральные (куперовы) железы, мочевой пузырь, почечные лоханки.
Выраженность клинических проявлений при любом топическом диагнозе несомненно зависит от формы инфекции, а утрата специфичности симптомов и цикличность заболевания связаны с высокой частотой смешанных инфекций. По разным данным, трихомониаз в виде моноинфекции наблюдается лишь в 3-13% случаев (Барышева М. В., Бульвахтер Л. А., 2001; Могилевец Т. Л., 2002).
Патогенез смешанных инфекций
Считают, что смешанная инфекция является качественно новой формой инфекции, а не суммарной составляющей ее моноинфекций, что зависит от количественного соотношения патогенных и условно-патогенных микроорганизмов, от взаимооотношений между отдельными патогенами и от активации некоторых из них в присутствии других. При смешанных инфекциях одни возбудители могут создавать благоприятные условия для проникновения, персистенции и размножения других микроорганизмов (Козлова В. И., Пухнер А. Ф., 2003; Ляшенко Ю. И., 1989). Так, известна связь между гонококковой инфекцией и инфицированностью микоплазмой (уреаплазмой), показано синергическое действие уреаплазм и гарднерелл у беременных при гипертонии. Выраженные воспалительные изменения у мужчин после излечения трихомониаза в 46% случаев поддерживаются сопутствующей микрофлорой. Нормальная микробная флора восстанавливается в уретре только после исчезновения трихомонад. Следует отметить, что ответные иммунные реакции организма на смешанную инфекцию менее интенсивны, чем на бактериальную моноинфекцию.
Успехи в профилактике и лечении урогенитальной, как правило, смешанной вирусно-бактериальной инфекции непосредственно зависят от совершенства используемых методов диагностики, которые применяются не менее 2 раз при работе с пациентом — при идентификации возбудителей и при определении степени излеченности. В наших исследованиях по данным реакции прямой иммунофлюоресценции (ПИФ), например, генитальный герпес (ГГ) как моноинфекция протекал лишь у 22% больных, в 78% случаев были выявлены микробные ассоциации. У 46% лиц выявлен паразитоценоз, обусловленный двумя возбудителями, в том числе хламидии были выявлены в 40% случаев. Реже в мазках определяли трихомонады, гарднереллы, гонококки. У 27% больных паразитоценоз был представлен тремя, у 5,2% — четырьмя возбудителями. Причем чаще отмечалось сочетание хламидии с гарднереллами и грибами рода Candida. Полученные данные обосновывают необходимость тщательного бактериологического обследования больных ИППП с целью выявления сочетаний патогенных агентов, а также углубленного изучения патогенеза смешанных инфекций урогенитального тракта, что позволит проводить дифференцированную комплексную терапию (Исаков В. А., Ермоленко Д. К., 1991; Исаков В. А. и др., 2006; Куляшова Л. Б., Березина Л. А., 2004).
Результаты, подтверждающие наши наблюдения, получены при изучении частоты сочетания ВПГ с другими возбудителями ИППП в зависимости от клинического течения рецидивирующего ГГ (Сафронова М. М., 2003). Наиболее частыми ассоциантами были хламидии, трихомонады и микоплазмы, часто сопутствовали дисбиотические состояния влагалища, особенно бактериальный вагиноз и генитальный кандидоз (табл. 2).
Таблица 2. Частота ИППП и дисбиоза влагалища у пациенток различных клинических групп (Сафронова М. М., 2003)
При часто рецидивирующем ГГ в 63,4 ±0,7% случаев доминировали ассоциации с хламидиями, трихомонадами и микрофлорой, характерной для бактериального вагиноза. У больных с редкими рецидивами ГГ в 82,3 ± 0,2% выявлялись более разнообразные микробные ассоциации, среди которых превалировали хламидии (35,9 ±2,1%) и трихомонады (30,2 ±2,0%). В группе больных с латентным ГГ из патогенной флоры чаще обнаруживались хламидии (30,0 ± 4,0%), микоплазмы (23,9 ± 1,0%) и трихомонады (22,3 ± 3,6%), а среди условно-патогенной — микроорганизмы, связанные с бактериальным вагинозом и генитальным кандидозом.
При заборе соскоба или мазка из уретры специальной щеточкой, зондом берется биоматериал (слизь, отделяемое) для его последующего изучения в микроскоп. Если полученный от пациента материал наносится на предметное стекло без изменений, то такой препарат называют нативным.
Иногда его закрепляют и окрашивают, для этого чаще всего используется окраска по Граму или метиленовый синий. Окрашивание облегчает визуализацию в микроскоп гонококков, трихомонад, лейкоцитов, эпителиальных клеток.
Однако, отделяемое уретры не всегда наносят на стекло. Для диагностики таких ЗППП, как генитальный герпес, хламидиоз, микоплазмоз, такой способ не подходит.
В этом случае материал вносится в пробирку, пробирка закрывается и доставляется в лабораторию для проведения ПЦР. У мужчин с симптомами заболеваний мочеполовых органов обычно выполняют оба вида исследований: и ПЦР, и обычную микроскопию.
1. Показания к забору материала
Показаниями для взятия соскоба и урогенитального мазка из уретры у мужчин являются:
- 1 Болезненное мочеиспускание.
- 2 Учащение мочеиспускания.
- 3 Наличие слизистых, слизисто-гнойных или творожистых выделений (слизь, гной, серозный выпот).
- 4 Покраснение, отек тканей вокруг уретры и другие симптомы уретрита.
- 5 Сыпь на головке и крайней плоти полового члена.
- 6 Отек, покраснение и другие признаки воспаления головки полового члена и крайней плоти (баланит, баланопостит, постит).
- 7 Отек и другие признаки воспаления яичек и их придатков, семенных пузырьков.
- 8 Увеличение паховых лимфоузлов.
- 9 Отсутствие симптомов у мужчины, но наличие вышеперечисленных симптомов ЗППП у полового партнера. Нередко у мужчин ИППП протекают бессимптомно, в то время как женщина имеет ярко-выраженную симптоматику.
- 10 Ежегодный скрининг и диспансеризация половых инфекций рекомендуются каждому молодому мужчине, имеющему более 1 партнера/год, даже при использовании презервативов.
- 11 Бесплодие в паре, прерывание беременности на любых сроках у женщины в паре.
- 12 Подготовка женщины к предстоящей беременности также может быть показанием для диагностики ЗППП у будущего отца.
Нередко у мужчин половые инфекции протекают бессимптомно, но приводят к развитию заболевания у женщины.
Пациенту необходимо понимать, что на точность результата влияет множество условий: правильная подготовка больного к исследованию, техника забора материала и приготовления мазка, сроки и условия транспортировки материала в лабораторию.
2. Подготовка к сдаче анализа
Важно правильно подготовиться к взятию мазка:

Рисунок 1 – Направление на микроскопическое исследование отделяемого из уретры у мужчин
3. Как берется соскоб из уретры?
Процедура приготовления препарата представляет собой нанесение полученного с поверхности слизистой уретры отделяемого на предметное стекло. Для более детального исследования под микроскопом мазок может быть окрашен специальными красителями.
- 1 Как правило, забор материала для мазка осуществляется в положении стоя, с приспущенным бельем.
- 2 При помощи салфетки удаляется слизь с наружного отверстия уретры, в отверстие вводится специальная щетка, зонд для соскоба со слизистой.
- 3 При отсутствии выделений пациента просят помассировать мочеиспускательный канал от основания полового члена до головки.
- 4 Щеточка вводится вглубь уретры на 2 см. Не стоит выполнять вращающие движения зондом, так как данная манипуляция сопровождается выраженными болевыми ощущениями.
- 5 Полученный материал наносится на предметные стекла и маркируется.
- 6 Для выявления подвижных трихомонад готовится нативный препарат: к нанесенному на предметное стекло материалу добавляется физраствор (37°С). Данный метод применим при наличии у мужчины обильных выделений из мочеиспускательного канала.
- 7 Для последующей микроскопии в лаборатории стекла должны высушиваться на воздухе и маркироваться. При отсроченном исследовании может выполняться фиксация полученного биоматериала на стекле.
Современные лаборатории предлагают проведение комплексного исследования отделяемого из уретры: микроскопия простого мазка в сочетании с бакпосевом и определением ДНК наиболее частых возбудителей половых инфекций при помощи ПЦР.
| Возбудители |
|---|
| Chlamydia trachomatis |
| Mycoplasma hominis |
| Mycoplasma genitalium |
| Ureaplasma urealyticum, Ureaplasma parvum |
| Neisseria gonorrhoae |
| Trichomonas vaginalis |
| Gardnerella vaginalis |
| Candida albicans |
| Герпес-вирус человека 1 и 2 типа |
| Вирусы папилломы человека высокоонкогенные (16,18 и др.) и низкоонкогенные (6,11 и др.) |
4. Болезненность процедуры
Забор отделяемого для микроскопии мазка и ПЦР сопровождается режущими болями в области мочеиспускательного канала. После взятия материала боль проходит в течение нескольких минут. Рези и жжение в уретре могут появляться в начале мочеиспускания в течение нескольких часов после процедуры.
Прием Канефрона, Цистона, Фитолизина или урологических сборов, обильное питье компотов и морсов помогут облегчить неприятные симптомы. Лучше отказаться от пряностей, алкоголя, копченостей на 2-3 дня, тогда продукты метаболизма в выделяемой моче не будут сильно раздражать поврежденную слизистую оболочку уретры.
5. Нормальные результаты
Следует отметить, что наиболее правильную расшифровку полученных результатов мазка на флору может выполнить врач-уролог.

Таблица 2 - Нормальные показатели при микроскопии мазка на флору у мужчин
- 1 Эпителий. В норме в общем мазке определяется небольшое количество эпителия мочеиспускательного канала (плоский, реже цилиндрический, количество клеток эпителия не более 5-10 в поле зрения). Обнаружение клеток переходного эпителия наблюдается при простатите и воспалении простатической части уретры. Превышение нормальных значений наблюдается при остром и хроническом воспалительном процессе.
- 2 Уровень лейкоцитов менее 4-5 в поле зрения свидетельствует об отсутствии воспалительного процесса. Повышение уровня лейкоцитов указывает на воспалительный процесс в урогенитальном тракте и требует более глубокого обследования пациента (ПЦР).
- 3 Слизь. Большое количество слизи в общем мазке (++ или +++) наблюдается при воспалении.
- 4 Микрофлора. Большая часть микроорганизмов, попадающих на слизистые уретры, удаляется с током мочи. Организмы, которые смогли прикрепиться к эпителию, размножиться в окружающих условиях, являются микрофлорой уретры. Развитие инфекционного процесса сопровождается воспалительным ответом и повышением числа лейкоцитов в мазке. У мужчин на слизистой уретры в норме могут определяться S. epidermidis, Streptococcus spp., Corynebacterium spp. в небольшом количестве. Нормальная микрофлора очень чувствительна к местным и общим изменениям в организме.
- 5 Трихомонады и гонококки в норме не должны быть обнаружены при микроскопии. Их обнаружение свидетельствует о трихомониазе и гонорее.
- 6 В норме может определяться малое количество внеклеточных диплококков, уточнение их вида производится с помощью ПЦР.
- 7 Грибы рода Candida не должны обнаруживаться при микроскопии.
- 8 Ключевые клетки и гарднереллы в общем мазке визуализируются при гарднереллезе (баквагинозе).
6. Уретрит
Диагноз "уретрит" подтверждается при выявлении 4 и более лейкоцитов в поле зрения микроскопа.
Микроскопия мазка из уретры позволяет диагностировать воспалительный процесс в мочеиспускательном канале, оценить количество и вид эпителиальных клеток, а также определить патогенные микроорганизмы (гонококки и трихомонады).
При наличии патологических изменений и отклонений от нормальных значений мужчине назначаются дополнительные методы лабораторной диагностики (чаще ПЦР, реже бакпосев).
7. Мазок из уретры в диагностике ИППП
7.1. Гонорея
Возбудители гонореи – Neisseria gonorrhoeae (гонококки Нейссера), бобовидные кокки, расположенные попарно, вогнутыми сторонами друг к другу.
Гонококки выявляются при:
- Микроскопии окрашенного препарата (окраска по Граму, окраска метиленовым синим). Результат может быть положительным (обнаружены) или отрицательным (не обнаружены).
- ПЦР. Результат ПЦР может быть положительным или отрицательным.
- Бакпосеве (посев на шоколадный агар). Метод используется для постановки диагноза у детей вне зависимости от результатов микроскопии, при выявлении грамотрицательных диплококков в мазке и отсутствии клинических проявлений.
Гонококковый уретрит подтверждается при следующих результатах:
- 1 Отсутствие/снижение уровня нормальной микрофлоры.
- 2 Повышение числа полиморфноядерных, не разрушенных лейкоцитов (более 4-5).
- 3 Выявление внутриклеточных диплококков (располагаются внутри фагоцитов).
- 4 Выявление внеклеточных диплококков.
7.2. Трихомониаз
Возбудитель – влагалищная трихомонада, Trichomonas vaginalis, простейшее. Для обнаружения трихомонад необходимо исследовать свежесобранный материал из уретры.
Для подтверждения трихомониаза у мужчин используются:
7.3. Хламидиоз
Хламидии трахоматис плохо видны в обычный микроскоп, поэтому материал, полученный при соскобе из уретры, исследуется методом ПЦР. Информативность и достоверность такого анализа при правильной подготовке (см. выше) очень высоки.
При хламидиозе и хламидийном уретрите возможны следующие результаты:
- 1 При изучении простого мазка в микроскоп выявляется увеличение количества лейкоцитов (4 и более в поле зрения).
- 2 Количество эпителиальных клеток может быть увеличено или в пределах нормы.
- 3 При ПЦР - ДНК хламидий трахоматис обнаружены.
7.4. Генитальный герпес
Исследование на генитальный герпес проводится в условиях специализированной лаборатории. Микроскопия с применением обычных методов окрашивания препаратов не применима ввиду низкой чувствительности и специфичности. Основные методы диагностики – иммунолюминесцентный (РИФ), молекулярно-генетический (ПЦР) методы.
7.5. Папилломавирусная инфекция
В лабораторной диагностике ВПЧ применяют исключительно молекулярно-биологические методы (ПЦР). Микроскопия препаратов, окрашенных по Папаниколау, характеризуется низкой чувствительностью.
Характерные цитологические признаки ВПЧ: наличие койлоцитов (клетки с неоднородными гиперхромными ядрами, перинуклеарно определяется более светлый ободок цитоплазмы), потеря ядер. Описанные морфологические изменения клеток должны быть подтверждены молекулярно-биологическими методами (ПЦР).
8. Неспецифический уретрит
Если у мужчины по результатам микроскопии наблюдается воспалительный процесс, но возбудители ИППП (гонококки, хламидии, микоплазмы, уреаплазмы, трихомонады и др.) не обнаружены, то говорят о неспецифическом уретрите.
В основе развития данной формы уретрита лежат факультативные и анаэробные бактерии (стафилококки, стрептококки, Enterobacteriae), гарднереллы, грибки кандиды.
Диагноз неспецифического уретрита – диагноз исключения, который ставится после отрицательных результатов на половые инфекции как у пациента, так и у его полового партнера - женщины.
- 1 Более 4-5 лейкоцитов в поле зрения микроскопа (увеличение ×1000), в не менее, чем 5 полях зрения.
- 2 При хроническом неспецифическом уретрите в мазке на флору определяются преимущественно лимфоциты.
9. Что делать после получения результатов?
Нередко пациенты с симптомами ИППП используют в качестве основного источника информации Рунет, находят платные лаборатории, в которых можно пройти обследование без направления врача.
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
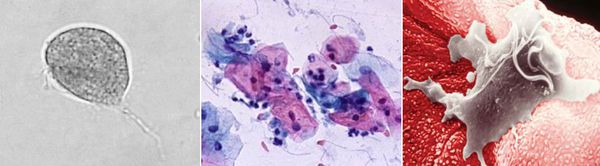
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
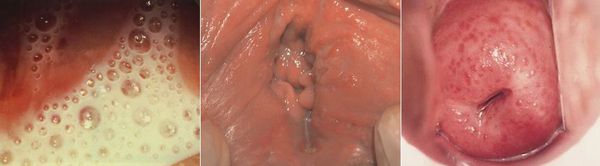
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
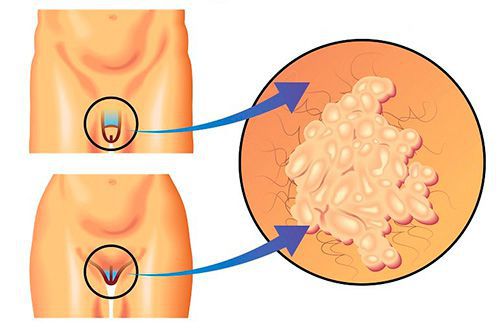
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
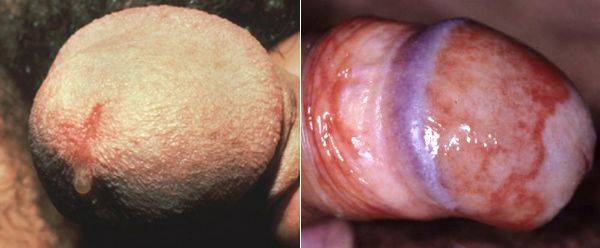
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
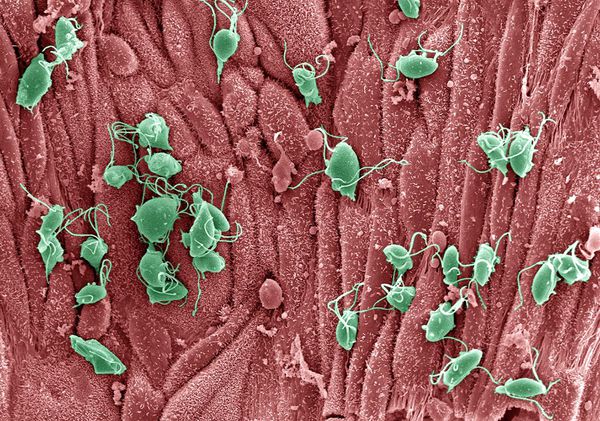
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
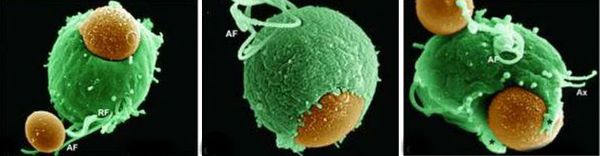
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
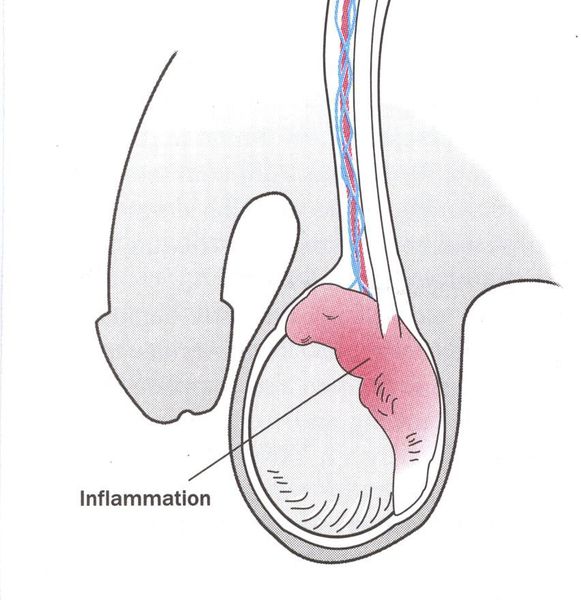
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
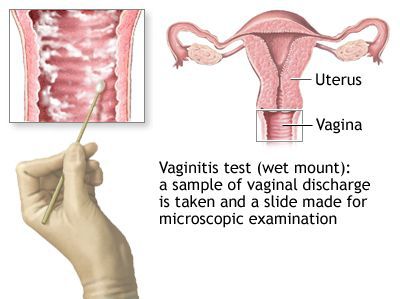
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Читайте также:

