Мочеполовые инфекции у женщин после родов
Обновлено: 19.04.2024
Инфекции мочевыводящих путей (ИМП) часто встречаются у беременных женщин. Пиелонефрит является наиболее распространенным серьезным заболеванием, наблюдаемым при беременности. К счастью, ИМП во время беременности чаще всего легко лечатся. Редко беременность, осложненная пиелонефритом, приводит к значительной материнской и внутриутробной заболеваемости.
Физиологические изменения мочевыводящих путей включают расширение мочеточника и почечных чашечек: это происходит из-за прогестерона, связанного с расслаблением гладких мышц и сдавлением мочеточника из гравидной матки.
Этиология
Во время беременности изменения мочевыводящих путей предрасполагают женщин к инфекции. Расширение мочеточника наблюдается из-за сдавливания мочеточников из гравидной матки. Гормональные эффекты прогестерона также могут вызывать расслабление гладких мышц. Организмы, вызывающие ИМП во время беременности, — это те же уропатогены, что и у небеременных.
Как и у небеременных пациентов, у этих уропатогенов есть белки, обнаруженные на поверхности клетки, которые усиливают бактериальную адгезию, что приводит к увеличению вирулентности. Катетеризация мочи, часто выполняемая во время родов, может привести к появлению бактерий, ведущих к ИМП. В послеродовом периоде изменения чувствительности мочевого пузыря и его чрезмерного расширения могут предрасполагать к ИМП.
Беременность — это состояние относительного иммунокомпромета. Этот иммунокомпромисс может быть еще одной причиной увеличения частоты ИМП, наблюдаемых во время беременности.
Пациенты с бессимптомной бактериурией не имеют симптомов. Таким образом, важно провести скрининг на заболевание.
Цистит
Симптомы цистита могут включать в себя:
- боль или жжение при мочеиспускании (дизурия);
- частоту мочеиспускания;
- боли в надлобковой области.
Аналогично у беременных женщин с пиелонефритом присутствуют симптомы, наблюдаемые у других пациентов с таким же заболеванием. Симптомы могут включать в себя боль в боку, лихорадку и озноб. Можно сообщать о неспецифических симптомах, таких как недомогание, анорексия, тошнота и рвота, поэтому дифференциальный диагноз при первоначальном представлении часто бывает широким.
Диагностика
Дифференциальная диагностика включает острые внутрибрюшные процессы, такие как аппендицит, холецистит и панкреатит, а также осложнения беременности, включая преждевременные роды и отслойку плаценты. Пациенты могут сообщать о сокращениях или сокращения могут наблюдаться при мониторинге матки. Эта деятельность матки часто происходит из-за раздражительности гладких мышц, вызванной инфекцией. Пациенты должны быть оценены, и если расширение шейки матки не обнаружено, лечение обычно не требуется для преждевременных родов.
Признаки и симптомы сепсиса могут присутствовать. К ним относятся тахикардия и гипотония.
Обследование
Полное физическое обследование должно проводиться с особым вниманием к показателям жизнедеятельности и обследованию сердца и легких. Исследование брюшной полости может выявить болезненность, а костовертебральная болезненность обычно может быть выявлена. Мочеполовой (ГУ) экзамен должен быть выполнен для оценки инфекции шейки матки и оценки расширения шейки матки при поступлении. Даже когда осложнения беременности изначально не вызывают беспокойства, все же разумно оценить, происходят ли сокращения или другие нарушения во время госпитализации.
АСБ и острый цистит лечат антибиотикотерапией. Выбор антибиотиков может быть адаптирован на основе чувствительности организма при наличии результатов анализа мочи. Однодневные курсы антибиотиков не рекомендуются при беременности, хотя и 3-дневные курсы эффективны.
Обычно используемые антибиотики включают в себя:
- амоксициллин;
- ампициллин;
- цефалоспорины;
- нитрофурантоин;
- триметоприм-сульфаметоксазол.
Фторхинолоны не рекомендуются в качестве препарата первой линии при беременности из-за противоречивых исследований, касающихся тератогенности. Короткие курсы вряд ли будут вредны для плода, и, следовательно, разумно использовать этот класс препаратов с резистентными или рецидивирующими инфекциями.
Инфекции мочевых путей термин, охватывающий широкий круг заболеваний, при которых имеется микробная колонизация в моче свыше 1*105 колоний микроорганизмов в 1 мл мочи и/или микробная инвазия с развитием воспалительного процесса в какой-либо части мочеполового тракта от наружного отверстия уретры до коркового слоя почек.
Классификация
Внебольничные инфекции (возникают в амбулаторных условиях).
Нозокомиальные инфекции (развиваются после 48 ч пребывания пациента в стационаре).
Катетер-ассоциированные инфекции (инфицирование происходит в стационаре в результате катетеризации мочевого пузыря, часто антибиотикорезистентными госпитальными штаммами, однако большинство подобных инфекций исчезает вскоре после удаления катетера).
- хронический рецидивирующий (вовлекаются новые структуры при рецидиве болезни - вторая почка и т.д.)
Клиническая картина
Cимптомы, течение
- Болевой синдром. Для патологии почек характерна тупая ноющая боль в реберно-позвоночном углу латерально от мышцы, выпрямляющей позвоночник. Часто отмечается иррадиация в подреберье, область пупка и гипогастрий. Описанная боль обусловлена быстрым растяжением почечной капсулы, например, при отеке на фоне острого пиелонефрита или при повышении внутрилоханочного давления на фоне острой обструкции мочеточника.
Как и при других заболеваниях, прежде всего, необходим тщательный сбор анамнеза. В анамнезе имеют значение следующие факторы:
-частота простудных заболеваний, вызываемых вирусными и бактериальными агентами, хронического тонзиллита
- факторы, способствующие повышению инвазивности (агрессивности) микроорганизмов (нарушение уродинамики, щелочная среда мочи, наличие конкрементов, кист, инородного тела МВС)
- болезненность при перкуссии поясничной области (симптомы балотирования, Пастернацкого и поколачивания).
- пальпация в поясничной области при ИМП может быть болезненной в 23-25% случаев (связано с растяжением капсулы почки).
Диагностика
-УЗИ почек и мочевого пузыря
Диагностические критерии:
| Клиническое состояние | Критерии | |
| Клинические | Лабораторные | |
| Бессимптомная бактериурия | Симптомы со стороны МВС отсутствуют | Уропатогенных микроорганизмов более 10х5 КОЕ/мл в культурах из 2-х СПМ |
| Острая неосложненная ИМП | Дизурия, императивные позывы, учащенное мочеиспускание, боли над лобком, отсутствие инфекционного заболевания в течение последних 2-х недель, температура и боли в боку отсутствуют. | Уропатогенных микроорганизмов более 10х2 КОЕ на 1 мл СПМ, лейкоцитов более 10/мкл |
| Острый неосложненный пиелонефрит | Температура, озноб, при обследовании – боль в боку при пальпации или перкуссии, др.диагноз исключен. Ни в анамнезе, ни по объективным данным нет патологии мочевых путей | Уропатогенных микроорганизмов более 10х4 КОЕ на 1 мл СПМ, лейкоцитов более 10/мкл |
| Осложненная ИМП | Возможна любая комбинация следующих симптомов – дизурия, императивные позывы, учащенное мочеиспускание, боли над лобком, температура, озноб, боль в боку при пальпации или перкуссии; один или несколько факторов, связанных с осложненной инфекцией мочевых путей. | Уропатогенных микроорганизмов более 10х5 КОЕ на 1 мл СПМ, лейкоцитов более 10/мкл |
| Рецидивирующая ИМП у женщин | Более 2- х подтвержденных посевом эпизодов острой неосложненной ИМП в последние 12 месяцев.; структурные или функциональные изменения отсутствуют. | Уропатогенных микроорганизмов более 10х5 КОЕ на 1 мл СПМ, лейкоцитов более 10/мкл |
- при подозрении на обострение хронических заболеваний органов сердечно-сосудистой системы и желудочно-кишечного тракта (терапевт)
Дифференциальный диагноз

Лечение
Цели лечения – удаление инфекционного агента из мочевых путей, купирование воспалительного синдрома, профилактика развития осложнений, в том числе осложнений беременности ассоциированных с инфекциями мочевых путей.
Рациональное и эффективное применение антимикробных препаратов во время беременности предполагает выполнение следующих условий:
- необходимо использовать лекарственные средства (ЛС) только с установленной безопасностью при беременности, с известными путями метаболизма (критерии FDA).
А - В контролируемых исследованиях у женщин не выявлено риска для плода в первом триместре (и нет доказательств риска в других триместрах). Возможность повреждающего действия на плод представляется маловероятной
В - Изучение репродукции на животных не выявило риска для плода, а контролируемые исследования у беременных женщин не проводилось или нежелательные эффекты (помимо снижения фертильности) были показаны в экспериментах на животных, но их результаты не подтвердились в контролируемых исследованиях у женщин в I триместре беременности (и нет доказательств риска в других триместрах).
С - Изучение репродукции на животных выявило неблагоприятное действие на плод, а адекватных и строго контролируемых исследований у беременных женщин не проводилось, однако потенциальная польза ЛС для беременной, может оправдать его использование. Или исследования на животных и адекватные хорошие контролируемые исследования у беременных женщин не проводились
D - Имеются доказательства риска для плода человека, однако польза применения у беременных женщин может превышать риск (например, если ЛС необходимо в угрожающей жизни ситуации или для лечения тяжелого заболевания, при котором более безопасные препараты не могут быть использованы, или неэффективны).
Х - Исследования на животных или на людях выявили нарушения развития плода и/или имеются доказательства риска для плода, основанные на опыте применения ЛС у людей. Риск применения у беременных женщин превышает любую возможную пользу. Противопоказаны беременным женщинам и женщинам, которые могут забеременеть.
Макролиды - азитромицин - B, кларитромицин - С (запрещено), мидекамицин, рокситромицин - С (запрещено), джозамицин - В (применяется при хламидийной инфекции у беременных).
- при назначении препаратов следует учитывать срок беременности. До 12 недель беременности, необходимо особенно тщательно подходить к назначению антимикробного препарата.
Согласно Рекомендациям Европейской и Американской урологических ассоциаций, 2007 г. для лечения неосложненных инфекций мочевых путей у беременных возможно применение следующих групп препаратов, при отсутствии определенной чувствительности к антибиотикам:
Если нет объективной информации, подтверждающей безопасность применения лекарственного средства, включая антимикробные препараты, при беременности или грудном вскармливании назначать их данным категориям пациентов не следует.
Лечение бессимптомной бактериурии на ранних сроках беременности позволяет снизить риск развития острого пиелонефрита после 28 недель беременности (критический срок) с 28% до уровня менее 3%. Учитывая, что беременность является фактором риска развития осложненных инфекций, применение коротких курсов энтеральной антимикробной терапии для лечения бессимптомной бактериурии и острого цистита является неэффективным. Исключением является фосфомицина трометамол в стандартной дозировке 3 г однократно, т.к. в концентрациях, близких к среднему и максимальному уровню, фосфомицина трометамола приводит к гибели всех возбудителей, вызывающих острый цистит в течение 5 часов.
Для лечения инфекций нижних мочевых путей и бессимптомной бактериурии у беременных показано применение монодозной терапии - фосфомицина трометамол в дозе 3 г; цефалоспоринов в течение 3 дней - цефуроксима аксетила 250-500 мг 2-3 р/сут, аминопенициллинов/BLI в течение 7-10 дней (амоксициллин 375-625 мг 2-3 р/сут; нитрофуранов - нитрофурантоин 100 мг 4 р/сут - 7 дней (только II триместр).
Хирургическое вмешательство – при остром пиелонефрите, карбункуле почки рекомендуется вскрытие и дренирование воспалительного очага
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Послеродовые инфекции – группа заболеваний инфекционной этиологии, развивающихся в течение 6-ти недель после родов и непосредственно связанных с ними. Включают в себя локальные раневые инфекции, инфекции органов малого таза, генерализованные септические инфекции. В диагностике послеродовых инфекций первостепенное значение имеет время их развития и связь с родами, картина периферической крови, данные гинекологического осмотра, УЗИ, бактериологического исследования. Лечение послеродовых инфекций включает антибиотикотерапию, иммуностимулирующую и инфузионную терапию, экстракорпоральную детоксикацию, санацию первичного очага и др.
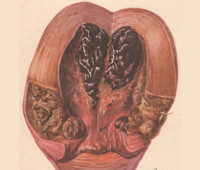
Общие сведения
Послеродовые (пуэрперальные) инфекции - гнойно-воспалительные заболевания, патогенетически обусловленные беременностью и родами. Включают в себя раневые инфекции (послеродовые язвы, эндометрит), инфекции, ограниченные полостью малого таза (метрит, параметрит, сальпингоофорит, пельвиоперитонит, метротромбофлебит и др.), разлитые инфекции (перитонит, прогрессирующий тромбофлебит) и генерализованные инфекции (септический шок, сепсис). Временные рамки, в течение которых могут развиваться данные осложнения - от момента выделения последа до окончания шестой недели послеродового периода. Пуэрперальные заболевания инфекционной этиологии встречаются у 2-10% родильниц. Септические осложнения играют ведущую роль в структуре материнской смертности, что ставит их в ряд приоритетных проблем акушерства и гинекологии.

Причины послеродовых инфекций
Этиологическая структура послеродовых инфекций весьма динамична и вариабельна. Из условно-патогенных микроорганизмов преобладают аэробные бактерии (энтерококки, кишечная палочка, стафилококки, стрептококки группы В, клебсиелла, протей), однако довольно часто встречаются и анаэробы (фузобактерии, бактероиды, пептострептококки, пептококки). Велика значимость специфических возбудителей - хламидий, микоплазм, грибов, гонококков, трихомонад. Особенностью послеродовых инфекций является их полиэтиологичность: более чем в 80% наблюдений высеваются микробные ассоциации, которые обладают большей патогенностью и устойчивостью к антибиотикотерапии.
Риск развития послеродовых инфекций существенно повышен у женщин с патологией беременности (анемия, токсикоз) и родов (раннее отхождение вод, слабая родовая деятельность, пролонгированные роды, кровотечение, задержка частей плаценты, лохиометра и др.), экстрагенитальной патологией (туберкулез, ожирение, сахарный диабет). Эндогенными факторами, предрасполагающими к микробному обсеменению родовых путей, могут служить вульвовагиниты, кольпиты, цервициты, пиелонефрит, тонзиллит, синуситы у родильницы. При инфицировании высоковирулентной флорой либо значительном снижении иммунных механизмов у родильницы инфекция может распространяться за пределы первичного очага гематогенным, лимфогенным, интраканаликулярным, периневральным путем.
Классификация послеродовых инфекций
На основании анатомо-топографического и клинического подхода выделяют 4 этапа прогрессирования послеродовой инфекции (авторы - С. В. Сазонова, А. В. Бартельс).
- 1-й этап – местная инфекция, не распространяющаяся за область раневой поверхности (послеродовая язва промежности, влагалища и стенки матки, нагноение швов, нагноение гематом, послеродовой эндометрит)
- 2-й этап – послеродовая инфекция, выходящая за границы раневой поверхности, но ограниченная полостью малого таза (метроэндометрит, аднексит, параметрит, метротромбофлебит, ограниченный тазовый тромбофлебит, пельвиоперитонит)
- 3-й этап – разлитая послеродовая инфекция (перитонит, прогрессирующий тромбофлебит)
- 4-й этап – генерализованная септическая инфекция (сепсис, инфекционно-токсический шок).
В качестве отдельной формы послеродовой инфекции выделяют лактационный мастит. Тяжесть инфекционных осложнений после родов зависит от вирулентности микрофлоры и реактивности макроорганизма, поэтому течение заболеваний варьирует от легких и стертых форм до тяжелых и летальных случаев.
Симптомы послеродовых инфекций
Послеродовая язва образуется в результате инфицирования ссадин, трещин и разрывов кожи промежности, слизистой влагалища и шейки матки. В клинической картине данного послеродового осложнения преобладают местные симптомы, общее состояние обычно не нарушается, температура не превышает субфебрильных цифр. Родильница жалуется на боли в области швов, иногда зуд и дизурические явления. При осмотре родовых путей обнаруживается язва с четкими границами, локальный отек и воспалительная гиперемия. На дне язвы определяется серовато-желтый налет, участки некроза, слизисто-гнойное отделяемое. Язвенный дефект легко кровоточит при контакте.
Послеродовой параметрит развивается на 10–12 день при переходе инфекции на параметрий - околоматочную клетчатку. Типичная клиника включает озноб, фебрильную лихорадку, которая длится 7-10 дней, интоксикацию. Родильницу беспокоят боли в подвздошной области на стороне воспаления, которые постепенно нарастают, иррадиируют в поясницу и крестец. Через несколько дней от начала послеродовой инфекции в области боковой поверхности матки пальпируется болезненный инфильтрат сначала мягковатой, а затем плотной консистенции, спаянный с маткой. Исходами послеродового параметрита может быть рассасывание инфильтрата или его нагноение с формированием абсцесса. Самопроизвольное вскрытие гнойника может произойти во влагалище, мочевой пузырь, матку, прямую кишку, брюшную полость.
Послеродовые тромбофлебиты могут затрагивать поверхностные и глубокие вены. В последнем случае возможно развитие метротромбофлебита, тромбофлебита вен нижних конечностей и вен таза. Обычно проявляются в течение 2-3 недель после родов. Клиническими предвестниками послеродовых осложнений данного типа служат длительная лихорадка; стойкое ступенеобразное учащение пульса; боли в ногах при движении и надавливании на мягкие ткани; отеки в области лодыжек, голени или бедра; цианоз нижних конечностей. На развитие метротромбофлебита указывает тахикардия до 100 уд./мин., субинволюция матки, длительные кровяные выделения, пальпация болезненных тяжей по боковым поверхностям матки. Тромбофлебит вен таза опасен развитием илеофеморального венозного тромбоза и тромбоэмболии легочной артерии.
Послеродовой пельвиоперитонит, или воспаление брюшины малого таза, развивается на 3-4 день после родов. Манифестация острая: температура тела быстро нарастает до 39-40°С, появляются резкие боли внизу живота. Может возникать рвота, метеоризм, болезненная дефекация. Передняя брюшная стенка напряжена, матка увеличена. Послеродовая инфекция разрешается рассасыванием инфильтрата в малом тазу или образованием абсцесса дугласова пространства.
Диагностика послеродовых инфекций
Факторами, указывающими на развитие послеродовых инфекций, служат признаки инфекционно-гнойного воспаления в области родовой раны или органов малого таза, а также общие септические реакции, возникшие в ранний период после родов (до 6-8 недель). Такие осложнения, как послеродовая язва, нагноение швов или гематомы диагностируются на основании визуального осмотра родовых путей. Заподозрить послеродовые инфекции органов малого таза гинекологу позволяет влагалищное исследование. В этих случаях обычно обнаруживается замедленное сокращение матки, ее болезненность, пастозность околоматочного пространства, инфильтраты в малом тазу, мутные зловонные выделения из половых путей.
Дополнительные данные получают при проведении гинекологического УЗИ. В случае подозрения на тромбофлебит показана допплерография органов малого таза, УЗДГ вен нижних конечностей. При послеродовом эндометрите информативна гистероскопия; при гнойном параметрите - пункция заднего свода влагалища. По показаниям применяют лучевые способы диагностики: флебографию, гистерографию, радиоизотопное исследование.
Для всех клинических форм послеродовой инфекции характерно изменение картины периферической крови: значительный лейкоцитоз с нейтрофильным сдвигом влево, резкое увеличение СОЭ. С целью идентификации инфекционных агентов производится бакпосев отделяемого половых путей и содержимого матки. Гистологическое исследование последа может указывать на признаки воспаления и, следовательно, высокую вероятность развития послеродовых инфекций. Важную роль в планировании терапии и оценке тяжести течения осложнений имеет исследование биохимии крови, КЩС, электролитов крови, коагулограммы.
Лечение послеродовых инфекций
Весь комплекс лечебных мероприятий при послеродовых инфекциях делится на местные и общие. Постельный режим и прикладывание льда к животу помогает остановить дальнейшее распространение инфекции из полости таза.
Локальные процедуры включают обработку ран антисептиками, перевязки, мазевые аппликации, снятие швов и раскрытие раны при ее нагноении, удаление некротизированных тканей, местное применение протеолитических ферментов. При послеродовом эндометрите может потребоваться проведение кюретажа или вакуум-аспирации полости матки (при задержке в ней плацентарной ткани и других патологических включений), расширение цервикального канала, аспирационно-промывное дренирование. При формировании абсцесса параметрия производится его вскрытие через влагалище или путем лапаротомии и дренирование околоматочной клетчатки.
Местные мероприятия при послеродовых инфекциях проводятся на фоне интенсивной общей терапии. В первую очередь, подбираются антибактериальные средства, активные в отношении всех выделенных возбудителей (пенициллины широкого спектра действия, цефалоспорины, аминогликозиды и другие), которые вводятся внутримышечно или внутривенно в сочетании в метронидазолом. На время лечения целесообразно прервать грудное вскармливание. С целью дезинтоксикации и устранения водно-солевого дисбаланса используются инфузии коллоидных, белковых, солевых растворов. Возможно проведение экстракорпоральной детоксикации: гемосорбции, лимфосорбции, плазмафереза.
При послеродовых инфекциях стафилококковой этиологии с целью повышения специфической иммунологической реактивности применяется антистафилококковый гамма-глобулин, стафилококковый анатоксин, антистафилококковая плазма. С целью профилактики тромбозов назначают антикоагулянты, тромболитики, антиагреганты под контролем коагулограммы. В комплексе медикаментозной терапии широко используются антигистаминные препараты, витамины, глюкокортикоиды. На этапе реабилитации назначают лазеротерапию, местное УФО, УВЧ-терапию, ультразвук, электростимуляцию матки, бальнеотерапию и другие методы физиотерапевтического воздействия.
В отдельных случаях может потребоваться хирургическая помощь – удаление матки (гистерэктомия) при ее гнойном расплавлении; тромбэктомия, эмболэктомия или флебэктомия - при тромбофлебитах.
Прогноз и профилактика
При раневых инфекциях и инфекциях, ограниченных областью малого таза, прогноз удовлетворительный. Своевременная и адекватная терапия позволяет остановить дальнейшее прогрессирование послеродовых инфекций. Однако в отдаленном периоде прогноз в отношении репродуктивной функции может быть вариабельным. Наиболее тяжелые последствия для здоровья и жизни родильницы влекут за собой разлитой перитонит, сепсис и септический шок.
Профилактика послеродовых инфекций обеспечивается строгим и неукоснительным соблюдением санитарно-гигиенического режима в родовспомогательных учреждениях, правил асептики и антисептики, личной гигиены персонала. Важное значение имеет санация эндогенной инфекции на этапе планирования беременности.

Инфекция мочевого пузыря (цистит Инфекция мочевого пузыря Цистит является инфекцией мочевого пузыря. Как правило, причиной цистита являются бактерии. Наиболее распространенные симптомы: частые позывы к мочеиспусканию, боль или жжение во время мочеиспускания. Прочитайте дополнительные сведения ) иногда развивается после рождения ребенка. Инфекцию почек (пиелонефрит Инфекция почек Пиелонефрит является бактериальной инфекцией одной или обеих почек. Инфекция может распространиться по мочевыводящим путям до почек, или, в редких случаях, почки могут быть инфицированы бактериями. Прочитайте дополнительные сведения ) могут вызывать бактерии, которые после родов попадают в почки из мочевого пузыря.
Инфекции мочевого пузыря и почек могут приводить к болезненному или частому мочеиспусканию и, иногда, к лихорадке.
Для диагностики инфекции мочевого пузыря и почек, врач обследует и анализирует образец мочи.
Обычно женщинам вводят антибиотики внутривенно для лечения инфекции почек или перорально для лечения инфекции мочевого пузыря.
Риск развития инфекции мочевого пузыря увеличивается, когда в мочевой пузырь вводят катетер, чтобы облегчить выведение мочи во время и после родов, особенно если катетер оставляют на какое-то время.
Симптомы
Инфекции мочевого пузыря и часто почек приводят к болезненному и частому мочеиспусканию. Инфекции почек и некоторые инфекции мочевого пузыря вызывают лихорадку. Инфекции почек могут вызывать боль в пояснице или в боку, а также общее чувство недомогания и дискомфорта.
Диагностика
Исследование и анализ образца мочи
Культура образца мочи
Диагноз инфекций мочевого пузыря и почек ставят на основе обследования и анализа образца мочи. При инфекциях почек и при некоторых инфекциях мочевого пузыря может проводиться посев образца для определения бактерий.
Лечение
Обычно женщинам вводят антибиотики внутривенно для лечения инфекции почек или перорально для лечения инфекции мочевого пузыря.
Если проявлений того, что инфекция мочевого пузыря распространилась в почки, нет, антибиотики можно принимать только несколько дней. Если есть подозрение на инфекцию почек, женщине следует принимать антибиотики (такие, как цефтриаксон отдельно или ампициллин в комбинации с гентамицином), пока лихорадка не будет отсутствовать в течение 48 часов. Нередко в случае абсцесса назначают прием антибиотиков внутрь в течение 7–14 дней. После получения результатов посева антибиотик можно поменять на более эффективный антибиотик против бактерии, которая была обнаружена.
Употребление большого количества жидкостей помогает улучшить функционирование почек и вымывает бактерии из мочевыводящих путей.
Делает посев еще одного образца мочи через 6–8 недель после родов, чтобы удостовериться в отсутствии инфекции.
ПРИМЕЧАНИЕ: Это — пользовательская версия ВРАЧИ: Нажмите здесь, чтобы перейти к профессиональной версии
Циститом называется воспаление мочевого пузыря. Это заболевание является одним из самых распространенных осложнений, возникающих после родов. При отсутствии своевременного, адекватного лечения он может привести к пиелонефриту.
Причины возникновения цистита в послеродовой период
Существует ряд факторов, которые могут спровоцировать развитие болезни:
- неаккуратное введение катетера, когда нарушается стерильность или травмируется мочеиспускательный канал и мочевой пузырь;
- изменение гормонального фона, вследствие чего снижается иммунитет, возникают различные воспалительные процессы.
Во время прохождения ребенка по родовым путям происходит ущемление нервных окончаний и нарушение кровоснабжения, что приводит к развитию цистита, а также других болезней мочеполовой системы.
Если после родов на область живота прикладывают холод, то заболевание может возникнуть из-за переохлаждения.
Различные травмы и разрывы во время прохождения ребенка через родовые пути также приводят к развитию цистита.
Это осложнение часто возникает вследствие несоблюдения правил гигиены после родов.
Стоит помнить, что если женщина болеет различными инфекционными заболеваниями, то вероятность возникновения цистита у нее будет выше, чем у здоровой роженицы.
Симптомы заболевания
Характерным признаком цистита является боль во время мочеиспускания. Она бывает режущая, колющая, тянущая. Интенсивность болевых ощущений может отличаться. Это зависит от степени тяжести заболевания. Кроме этого, пациенты жалуются на увеличение частоты мочеиспускания, постоянная боль в пояснице и внизу живота. В тяжелых случаях возможно изменение цвета мочи и наличие в ней примесей крови, гноя.
Как и все воспалительные процессы, цистит сопровождается повышенной температурой тела, общей слабостью, головной болью, сниженной работоспособностью, приступами тошноты, рвоты.
При появлении таких симптомов женщине нужно незамедлительно обратиться в больницу, где ей поставят диагноз и назначат лечение.
Диагностика и лечение цистита после родов
У врачей не возникает трудностей при постановке диагноза, так как наблюдается симптоматика, характерная именно для цистита.
Для подтверждения специалисты назначают общий анализ крови и мочи, в которых можно увидеть большое количество эритроцитов, лейкоцитов, бактерий. Кроме этого, для диагностики часто берут мочу на микробиологическое исследование.
Назначаются и дополнительные методы обследования, такие как УЗИ, экскреторная урография, цистоскопия. Во время ультразвукового исследования можно увидеть уплотненные и отечные стенки мочевого пузыря, а урография и цистоскопия помогают исключить мочекаменную болезнь и различные онкологические образования.
Острый цистит лечат амбулаторно, но если он протекает в тяжелой форме или возникают осложнения, то женщину кладут в стационар. Иногда может потребоваться оперативное вмешательство.
Для лечения заболевания используются антибактериальные препараты, которые подбираются исходя из чувствительности к ним возбудителя. А также применяются спазмолитические, обезболивающие средства. В тяжелых случаях назначают промывание мочевого пузыря антисептиками.
Используется и симптоматическая терапия. Например, жаропонижающие при повышенной температуре тела.
Врачи подбирают безопасные препараты, которые не навредят ребенку. Это позволяет не прерывать грудное вскармливание. Важно пройти полный курс лечения, не прекращая прием медикаментов, так как острый цистит может перейти в хронический. Тогда избавиться от него будет сложно.
Необходимо соблюдать диету: пить много жидкости, исключить из рациона острую, соленую и копченую пищу. А также должен быть половой покой и тщательное соблюдение правил гигиены. Адекватное лечение поможет женщине избавиться от неприятных симптомов уже через 2-3 дня.
При длительном течении болезни и отсутствии лечения возможно развитие осложнений (почечная недостаточность, пиелонефрит, абсцесс почек, сепсис). Поэтому игнорировать симптомы и заниматься самолечением нельзя. Нужно обратиться к специалисту, который поможет избавиться от цистита после родов.
Читайте также:

