Мог ли сифилис как-то повлиять на результаты анализа вич
Обновлено: 17.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, и приводимая ниже информация носит исключительно справочный характер.
Сифилис RPR: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Определение
Антикардиолипиновый тест RPR (Rapid Plasma Reagin, тест быстрых плазменных реагинов, Nontreponemal test, syphilis screening test, STS) для выявления сифилиса - современный аналог реакции Вассермана (RW).
RPR-тест является самым высокочувствительным тестом среди нетрепонемных тестов (тестов, определяющих антитела к липоидным антигенам тканей хозяина или возбудителя) при первичном, скрытом и позднем сифилисе.
Показания к назначению исследования
Сифилис – инфекционное заболевание, вызываемое бледной трепонемой (Treponema pallidum), характеризуется периодичностью течения и поражением кожи, слизистых оболочек, внутренних органов и опорно-двигательного аппарата.
Заболевание может передаваться половым путем, трансплацентарным (от больной матери плоду через плаценту), трансфузионным (при переливании крови от донора, больного сифилисом), контактно-бытовым (встречается преимущественно среди детей при бытовом контакте с родителями, имеющими сифилитические высыпания на коже и/или слизистых оболочках), профессиональным (инфицированию подвержены врачи - акушеры-гинекологи, хирурги, стоматологи при выполнении профессиональных обязанностей).
Показаниями для обследования на сифилис являются:
- скрининговое обследование пациентов стационаров, беременных, доноров, медицинских работников, работников детских учреждений, торговли и общественного питания;
- обследование лиц, имевших половой или бытовой контакт с больным сифилисом;
- обследование лиц при подозрении на сифилис (присутствии симптомов, указывающих на возможное наличие заболевания);
- обследование новорожденных с целью выявления врожденного сифилиса;
- контроль эффективности терапии.
Подготовка к процедуре
Специальная подготовка к сдаче RPR-теста не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи. Кроме того, не следует курить хотя бы 30 минут до исследования.
Синонимы: Анализ крови на сифилис; Неспецифический антифосфолипидный (реагиновый) тест, современный аналог реакции Вассермана (RW). Nontreponemal test; Rapid plasma reagin test; Syphilis screening test; STS. Краткое описание исследования RPR тест RPR тест – чувствительный нетрепонемный тес.
Сифилис является классическим венерическим заболеванием.
И по праву считается одной из самых тяжело протекающих и сложно поддающихся лечению половых инфекций.
Заражение сифилисом в подавляющем большинстве случаев происходит при половом контакте с больным человеком.

Это может быть не только традиционный вагинальный секс, но и анальный секс, оральные ласки, поцелуи.
В тех случаях, когда здоровый человек соприкасается с бельем, полотенцами, банными принадлежностями, загрязненными выделениями больного.
Сифилитическая инфекция передается при переливании крови и внутриутробно через плаценту от больной матери плоду.
Инкубационный период инфекции может составлять от 15 до 25 дней.
Возбудителем заболевания являются патогенные бактерии спиралевидной формы – бледные трепонемы, или спирохеты.
Диагностика сифилиса осуществляется в комплексе с учетом клинических признаков и данных лабораторных исследований.
Лабораторная диагностика сифилиса включает в себя микроскопию и бакпосев мазка, иммунологические реакции и при необходимости ПЦР.
В качестве материала для исследования используется отделяемое шанкра (язвы или эрозии, возникающей на коже в месте первичного заражения), кровь.
Основополагающими в диагностике сифилиса являются серологические исследования.
Их информативность базируется на способности организма синтезировать специфические иммуноглобулины – антитела в ответ на проникновение в ткани бледной трепонемы.
Серодиагностика направлена на обнаружение в сыворотке крови антител к возбудителю сифилиса.

Серологические реакции при диагностике сифилиса делятся на неспецифические и специфические.
К первым относятся РМП, реакция Вассермана, ко вторым - РИФ, ИФА, РПГА, иммуноблотинг.
Специфические тесты обнаруживают в крови антитела к трепонеме даже при перенесенной в прошлом сифилитической инфекции.
Ложный сифилис у беременных
Нередки случаи получения ложноположительных результатов серодиагностики сифилиса.
Особенно часто это наблюдается у женщин в период беременности.
Такое состояние называют ложным сифилисом беременных.

Это связано с особенностями иммунных процессов в организме при вынашивании плода.
Какие анализы могут быть ложными на сифилис?
Как правило, это неспецифические серологические реакции (RW).
Применение специфических тестов позволяет исключить диагностические ошибки с большей точностью.
В каких случаях могут возникать ложные результаты на сифилис?
Кроме того, ложные положительные результаты на сифилис могут наблюдаться в следующих случаях:

- Аутоиммунные заболевания (системная красная волчанка, тиреоидит)
- Инфекционные болезни
- Сахарный диабет
- Болезни сердца
- Прививки
- Алкогольная или наркотическая интоксикация
- Употребление жирной, тяжелой, соленой или жареной пищи за день до забора крови на анализ
- Перенесенный в прошлом сифилис
В случае получения ложноположительного результата необходима повторная сдача анализов.
В некоторых случаях для верификации диагноза делают анализ ПЦР.
Этот метод позволяет окончательно устанавливать отсутствие или наличие в организме бледной трепонемы.
При выявлении возбудителя сифилиса необходимо обязательное лечение всех половых партнеров больного пациента.
Во время лечения исключается прием алкоголя и сексуальные контакты.
Основу медикаментозного лечения инфекции составляет терапия антибиотиками.
Важную роль играют стимуляция иммунитета с помощью иммуномодулирующих средств, защита печени с помощью гепатопротекторов, прием эубиотиков.
Самым распространенным венерическим заболеванием является сифилис.
Заражение в подавляющем большинстве случаев происходит при половом контакте (вагинальном, оральном, анальном).

Реже контактно-бытовым путем и при переливании крови.
Возбудитель инфекции также передается внутриутробно через плаценту матери плоду.
Инкубационный период трепонемы составляет 20-30 дней от момента заражения.
Первым симптомом заболевания является возникновение на слизистой половых органов специфического язвенно-эрозивного образования – твердого шанкра.
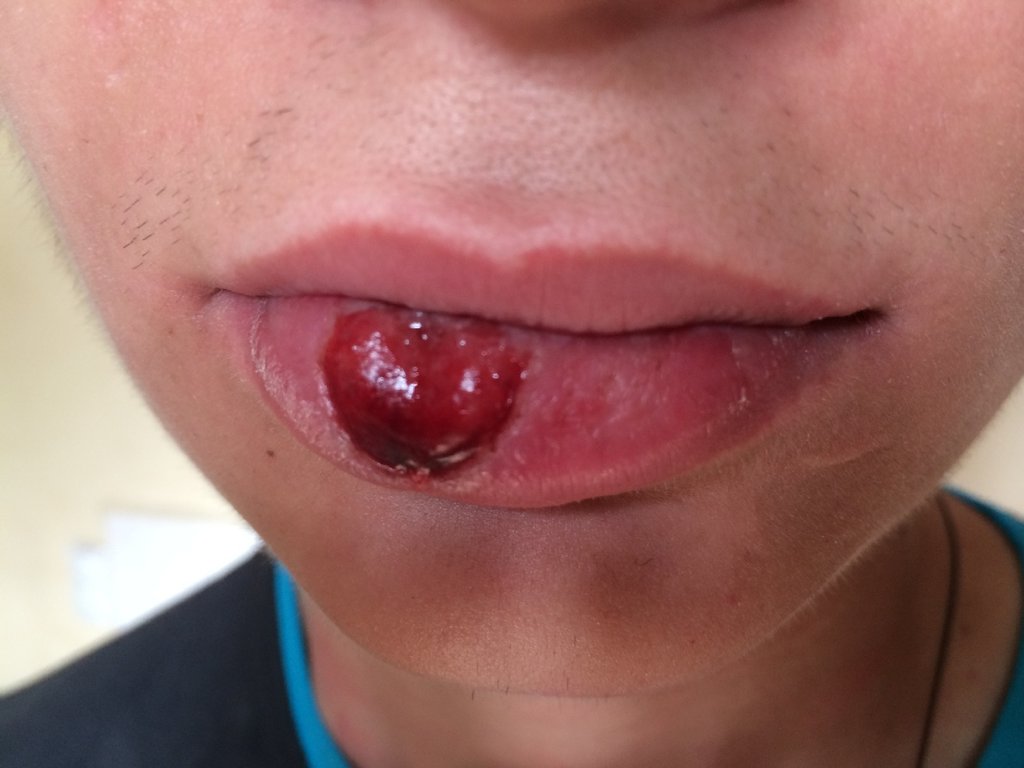
Этот патологический элемент всегда локализуется в месте проникновения в организм возбудителя.
Т.е. в области инфекционных ворот.
Твердый шанкр выглядит в виде небольшой округлой язвы синевато-красного цвета с гладким блестящим дном и неровными краями.
Образование безболезненное и плотное на ощупь, не чешется и не вызывает у больного никакого дискомфорта.
Паховые при локализации язвы на гениталиях, шейные и подчелюстные при оральном заражении.
Через некоторое время шанкр самопроизвольно, без применения каких-либо лечебных мер исчезает.
Через 1,5-2 месяца наступает вторичный период болезни, он знаменуется появлением на теле больных сифилитической сыпи в виде папул красного цвета.
При этом сыпь не чешется и не болит.
При отсутствии лечения во вторичном периоде происходит поражение внутренних органов и систем.
При длительном персистирующем течении инфекции эти изменения тяжелые и необратимые.
Сифилис: особенности диагностики
Диагностика сифилиса осуществляется венерологом.
На основании клинической картины болезни, данных визуального осмотра больного, лабораторных исследований соскобов с сифилитических высыпаний, урогенитального соскоба, крови и т.д.
Основополагающим методом лабораторной диагностики сифилиса является иммунологическое исследование.
Серологические тесты на сифилис делят не специфические и неспецифические.
Неспецифические тесты позволяют выявлять в крови больных антитела к бледной трепонеме.
Следует отметить, что антитела к возбудителю сифилиса обнаруживают, в том числе, в организме уже переболевших в прошлом людей – следы сифилиса в их крови остаются на всю жизнь.
Этот факт всегда учитывается при исследованиях, которые дают ложноположительные результаты.
Несмотря на доступность, а главное – эффективность антибиотиков, полностью уничтожить сифилис не удается.

О том как обнаруживается
след сифилиса в крови
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
Возможно ли убрать следы сифилиса
Иногда люди, перенесшие инфекцию в прошлом, интересуются, как убрать следы сифилиса из крови.
Однако это сделать невозможно: следы в виде антител останутся в организме на всю жизнь.
И будут выявляться во время анализов даже через много лет после переболевания сифилисом.
В тех случаях, когда анализ на сифилис дает положительный результат, для исключения сомнений и подтверждения диагноза прибегают к помощи специфических тестов.
Они позволяют определить наличие первичного инфицирования, стадию развития заболевания, интенсивность инфекционного процесса.
Это возможно благодаря определению класса обнаруженных иммуноглобулинов (A, M и G), а также их титра.
Для окончательной верификации диагноза может использоваться ПЦР-исследование.
Оно позволяет обнаружить в биологическом материале геном бледной трепонемы.
Лечение сифилиса осуществляют комплексно, главным образом, с помощью системной антибиотикотерапии.

При обнаружении сифилиса у пациента, медикаментозное лечение должно быть проведено у всех его половых партнером.
Во время курса лечения категорически запрещен прием алкоголя и половые отношения.
РПГА: след сифилиса
При помощи этого исследования проверяют количество возбудителя в сыворотки крови больного.
Таким образом проверяют кровь на следы сифилиса.
Данный метод является чувствительным и достаточно точным.
После того как было пройдено лечение, методика исследования может давать слабоположительный ответ.
Такой результат можно наблюдать на протяжении многих лет после выздоровления.
В качестве исключения, анализ методом РПГА, может давать отрицательный ответ при перенесенном заболевании.
Обычно это происходит в том случае, если проводилось своевременное лечение болезни на ранней стадии.
Важно! Реакция пассивной гемагглютинации не является информативной при исследованиях раннего или позднего сифилиса.
Данный метод не применяется в качестве оценки эффективности терапии.
Наличие антител можно обнаружить при наличии системных заболеваний, онкологии.
При ложноположительном ответе, результат может наблюдаться длительный период времени и после этого бесследно исчезать.
Чтобы поставить диагноз и определить остаточное количество спирохет, следует провести дополнительные лабораторные анализы.
Подтвердить следы сифилиса помогут дополнительные методы диагностики.
В этом случае, врач проведет дифференциальную диагностику, чтобы исключить возможность развития дополнительной инфекции.
Предупредить рецидив заболевания поможет обследование партнера на наличие возбудителя сифилиса.
РИБТ и РИФ: следы сифилиса
Реакция иммобилизации бледных трепонем и иммунофлюоресценции применяется для изучения крови человека на наличие сифилиса.
Этот вид теста считается трепонемным.
При помощи методик заболевание выявляется и на начальных стадиях развития.
Кроме этого, их применяют для исследования латентной формы болезни, когда признаки сифилиса не проявляются.
Как проводится исследование?
Данные методы анализа выполняются путем определения антител в крови человека.
Используется венозная кровь человека, в сыворотку добавляют специальные реагенты.
В результате выработки антител, происходит реакция, при которой бактерии склеиваются.
Исследование оценивается путем подсчета количества комплексов.
Следы сифилиса при диагностике РИБТ и РИФ методами можно определить на разных стадиях заболевания.
Иногда они дают слабоположительный ответ.
Если отмечается прогрессирование инфекции, количество антител будет возрастать.
Часто, врач назначает одновременно несколько диагностических исследований.
Это необходимо для точной диагностики и контроля лечения.
Иммуноблот: след сифилиса
Относительно новый вид исследования.
Считается одним из достоверных методов при выявлении бледной трепонемы.
При помощи иммуноблота, определятся уровень антител.
Иммунная система в ответ на наличие возбудителя начинает выделять антитела М и иммуноглобулин сифилиса G.
Позволяет выявить ответ иммунной системы организма на заболевание до и после прохождения лечения.
Метод не применяют в качестве контрольных анализов после лечения.
Иммуноблот – трепонемный тест, для использования этого метода анализа применяют специфические антигены возбудителя сифилиса.
Как интерпретируют результат?
Положительный результат дает две окрашенные полосы.
По их интенсивности судят о развитии болезни.
Четко окрашенные две полоски говорят о положительном результате.
Если полосы отсутствуют, результат можно интерпретировать как отрицательный.
В том случае если ответ получился слабоположительным, необходимо повторить исследование не ранее чем через неделю.
Возможно, что человек, в недавнем времени, переболел сифилисом.
Важно! Диагноз ставит врач венеролог. Не стоит делать самостоятельные выводы по результатам одного анализа.
Обычно рекомендуется сдать анализы на М антитела к другим белкам трепонемы.
Иммуноблот тест, при необходимости, позволяет определить антитела M и G отдельно друг от друга.
Если болезнь имеет скрытое течение, то обнаружить IgM невозможно.
IgG появляется к концу течения болезни, и сохраняется в организме длительный период времени.
Если антитела в крови больного появились повторно, это может свидетельствовать о рецидиве заболевания или не эффективности антибактериального лечения.
Особая подготовка для проведения анализа методом иммуноблот не требуется.
Забор крови должен осуществляться натощак.
Перед исследованием следует отменить прием алкогольных и табачных изделий.
Проводится анализ после отмены лекарственных препаратов.
Следы после сифилиса
Как правило, человек переболевший сифилисом, возвращается в нормальную повседневную жизнь.
Он продолжает жить как люди, которые никогда не болели сифилисом.
Но все же, есть определенные ограничения.
После того как больной выписан из стационара, следует посещать врача венеролога.
После успешно пройденного лечения определенный период времени пациент находится под наблюдением в кожно-венерологическом диспансере.
Человек считается здоровым, если было успешно пройден курс медикаментозной терапии.
Подтверждают выздоровление при помощи:
- Отрицательных серологических исследований
- Отсутствия повреждения слизистых и кожных покровов
- Рентгенологических исследований
Но, несмотря на это, остается след сифилиса в крови человека.
Почему тест на сифилис положительный после лечения?
Это является результатом того что кровь не очищается от антител, даже после выздоровления.
Такой результат называется ложноположительным, он может сопровождать человека на протяжении всей жизни.
Как убрать следы сифилиса из крови?
Чтобы очистить кровь, следует выяснить причину такой реакции.
Наличие положительной реакции может быть признаком сифилиса, которые не вылечен до конца.
На состояние крови влияют следующие факторы:
- 1. Недостаточная дозировка лекарственных препаратов
- 2. Прекращение приема препаратов самостоятельно, раньше указанного срока
- 3. Поздняя диагностика и терапия болезни
- 4. Не восприимчивость трепонемы к антибиотикам пенициллиновой группе
Если трепонема остается в организме в небольшом количестве после лечения, обычно она не способна размножаться.
При таком состоянии возбудителя в организме, он не способен наносить вреда.
Но не стоит игнорировать этот процесс.
При наличии малейших сомнений, проконсультируйтесь с врачом.
Возможно, ли заражение сифилисом при половом контакте, если остались следы сифилиса в крови?
Если произойдет контакт с больным человеком, возможно повторное заражение сифилисом.
Иммунитета к инфекции не формируется.
Обратите внимание! При обнаружении следов сифилиса в крови, следует обязательно выяснить причину и при необходимости повторить лечение.
После того как будет пройдено лечение, видимые признаки исчезают и человек может вернуться к полноценной жизни.
Для контроля приводится периодическое обследование.
У некоторых людей, которые переболели сифилисом, может отмечаться положительный результат.
Убрать следы трепонем из крови человека невозможно.
Иногда, иммуноглобулины исчезают сами.
Способ для очистки крови от остаточных антител не найден.
Когда уйдут следы сифилиса после лечения?
Процесс очищения может занять несколько лет, а в некоторых случаях и всю жизнь.
Для контроля состояния организма после лечения следует проводить не один, а несколько контрольных тестов.
Только комплексное исследование поможет определить состояние здоровья человека.
Для этого применяют специфические тесты.
Они позволяют определить класс иммуноглобулина.
Носителям чаще всего назначается исследование методом ПЦР, количественным способом.
Такое исследование поможет определить наличие или отсутствие ДНК трепонемы.
При необходимости получить консультацию по поводу сифилиса обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Антитела к ВИЧ-1/2 и антиген ВИЧ-1/2 (HIV Ag/Ab Combo): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
ВИЧ-инфекция - инфекционная болезнь, развивающаяся в результате многолетнего персистирования (постоянного пребывания) в лимфоцитах, макрофагах и клетках нервной ткани вируса иммунодефицита человека (далее - ВИЧ), характеризующаяся медленно прогрессирующим дефектом иммунной системы, который приводит к гибели больного от вторичных поражений, описанных как синдром приобретенного иммунодефицита (далее - СПИД).
ВИЧ (Вирус Иммунодефицита Человека) – вирус, относящийся к семейству ретровирусов (семейство РНК-содержащих вирусов, заражающих преимущественно позвоночных), который поражает клетки иммунной системы человека. Через несколько недель с момента заражения начинают вырабатываться антитела к ВИЧ.
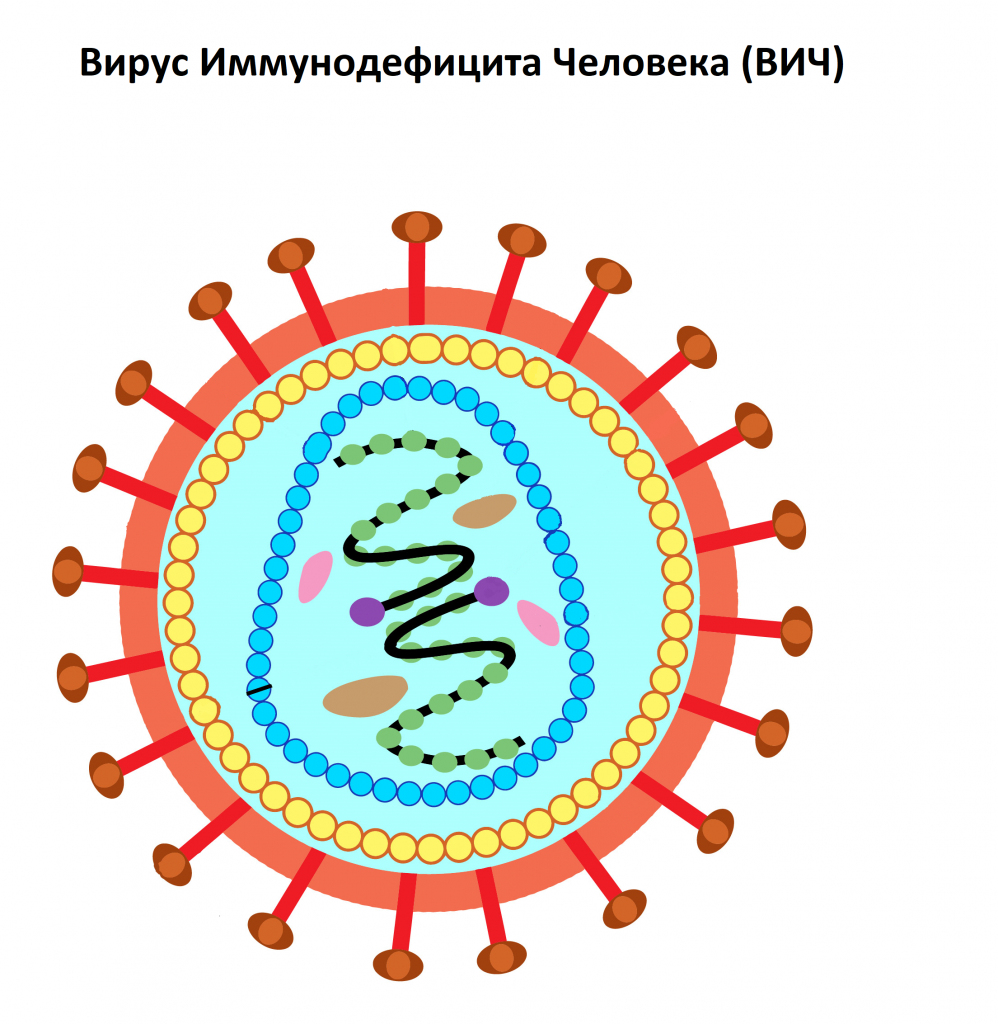
Показания на проведение исследования
Показаниями для назначения анализа является подготовка к госпитализации и плановому оперативному вмешательству. В профилактических целях следует провести исследование при подозрении на заражение при половом контакте. В первую очередь это касается лиц групп риска: употребляющих наркотики, вводимые внутривенно, часто меняющих половых партнеров и не использующих средств защиты.
Вирус иммунодефицита человека размножается в организме человека достаточно медленно, и количественный результат в отношении антигенов и антител к вирусу можно получить, как правило, не ранее чем через 3-6 недель после инфицирования. При этом клинические симптомы заболевания еще отсутствуют.
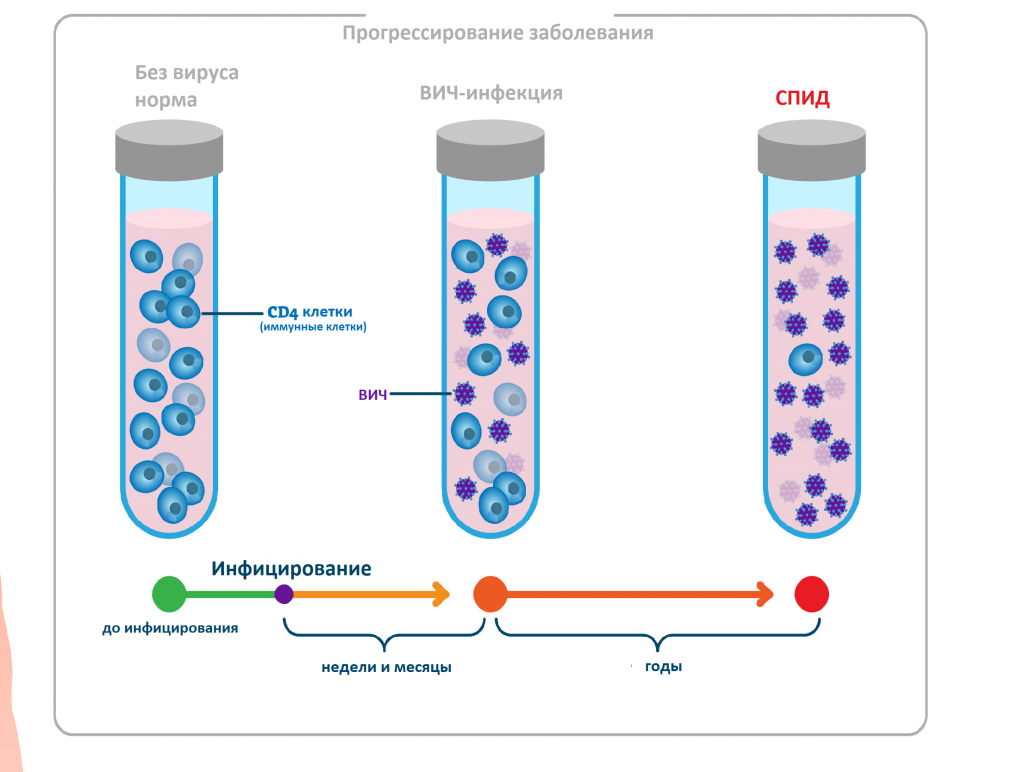
Через три месяца антигены ВИЧ и антитела к вирусу определяются практически у всех заболевших. Благодаря появлению новых комбинированных тест-систем четвертого поколения получение точного результата качественного анализа на ВИЧ-инфекцию возможно уже через две недели с момента попадания вируса в организм. При этом исследовании выявляют антиген р24 ВИЧ – белок вирусного капсида (внешней оболочки вируса).
Анализ на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2 назначают на этапе планирования и при ведении беременности, когда возможна передача вируса плоду. Анализ проводят и после родов, поскольку ребенок ВИЧ-положительной матери может быть инфицирован во время прохождения через родовые пути и при кормлении грудью.

Лихорадка, потеря веса без объективных причин, повышенная утомляемость, увеличение регионарных лимфатических узлов, потливость, особенно в ночное время, длительный кашель, диарея – эти устойчивые клинические симптомы неясного происхождения, отмечаемые в течение 2-3 недель, также служат показанием к проведению исследования на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2.
Кожные проявления также могут быть симптомом ВИЧ-инфекции, поскольку развиваются на фоне ослабления иммунитета. К их числу относится рецидивирующая герпетическая сыпь, поражающая обширные участки кожи, полость рта, половые органы. Герпес поражает и глубокие слои кожи с развитием язвенно-некротической формы. Образуются язвы и эрозии с последующим образованием рубцов, которых не бывает при обычном герпесе.
Еще один характерный симптом ВИЧ-инфекции – волосатая лейкоплакия, которая связана с активацией латентной инфекции, вызванной вирусом Эпштейна-Барр (что свидетельствует об иммуносупрессии). Заболевание проявляется нитевидными образованиями белого цвета с дальнейшим ороговением пораженных участков языка и слизистой оболочки рта.
Обширные грибковые поражения (в первую очередь дрожжевыми грибками рода Candida) также служат типичным признаком, сопровождающим ВИЧ-инфекцию. Сначала кандидоз поражает слизистую оболочку рта и пищевода, затем распространяется на слизистые желудочно-кишечного и мочеполового тракта. При этом формируются обширные очаги, характеризующиеся болезненностью и склонностью к изъязвлению.
ВИЧ-инфекция может сопровождаться развитием обширного папилломатоза. У ВИЧ-инфицированных женщин папилломы цервикального канала склонны быстро вызывать рак шейки матки.
СПИД-индикаторным заболеванием служит саркома Капоши – многоочаговая сосудистая опухоль, которая поражает кожные покровы и слизистые оболочки. Ее очаги в виде красноватых или буроватых узелков и бляшек сливаются, быстро распространяясь по всему телу. Со временем они образуют опухолевые поля, которые изъязвляются и нагнаиваются.
К числу патологических состояний, которые почти у всех пациентов сопровождают ВИЧ-инфекцию, относят полиаденопатию (увеличение лимфатических узлов). Как правило, в первую очередь увеличиваются под- и надключичные, подбородочные, околоушные и шейные лимфоузлы. В дальнейшем к ним может присоединяться увеличение паховых и бедренных лимфатических узлов. Они могут быть мягкими или плотными на ощупь, безболезненными и подвижными. Иногда несколько лимфоузлов сливаются, образуя своеобразный конгломерат. Воспаление двух и более групп лимфоузлов считают признаком генерализованной лимфаденопатии. Поражение лимфатических узлов может наблюдаться в течение нескольких лет, при этом периоды обострения сменяются ремиссией.
К легочным заболеваниям, сопровождающим ВИЧ-инфекцию, относят туберкулез и пневмонию.
Анализ на антигены и антитела к ВИЧ рекомендуют сделать, если у пациента выявлены заболевания, передаваемые половым путем (сифилис, хламидиоз, гонорея, генитальный герпес, бактериальный вагиноз).
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Анализы перед плановой госпитализацией: показания к назначению, правила подготовки к сдаче анализов, расшифровка результатов и показатели нормы.
Показания для назначения исследования
Перед любой плановой госпитализацией пациенту назначают определенный перечень обследований, включающий ряд анализов, о которых и пойдет речь в этой статье. Кроме того, выполняют рентгенографию органов грудной клетки и электрокардиограмму (ЭКГ).
Данные обследования нужны для оценки состояние здоровья пациента в целом, исключения острых состояний и обострений хронических заболеваний, в том числе инфекционных - туберкулеза (по рентгенографии органов грудной клетки), ВИЧ, гепатитов В и С, сифилиса (по анализам крови). Исключение данных заболеваний позволяет избежать эпидемических вспышек болезни в стационаре и заражения медицинского персонала и инструментария.
Кроме того, проведенная на амбулаторном этапе диагностика дает возможность оптимизировать сроки подготовки к операции в стационаре или безотлагательно начать обследование и лечение заболевания, послужившего причиной госпитализации. Предварительное обследование помогает выявить заболевания, которые могут вызвать осложнения во время операции или ухудшить течение послеоперационного периода.
Подготовка к процедуре
Как и любое плановое исследование, сдачу анализов для госпитализации надо проводить вне острых вирусных и бактериальных заболеваний, не ранее, чем через две недели после выздоровления.
Когда речь идет об общем анализе мочи, то рекомендовано сдавать на исследование среднюю порцию утренней мочи. Перед сбором анализа необходимо провести гигиеническую обработку наружных половых органов.
Контейнер для сбора мочи можно заранее взять в любом медицинском офисе ИНВИТРО или приобрести в аптеке.
Такой контейнер не требует дополнительного ополаскивания водой и обработки моющими средствами. При первом утреннем мочеиспускании небольшое количество мочи выпустить в унитаз (первые 2-3 секунды) и собрать среднюю порцию мочи в объеме около 50 мл (примерно 2/3 объема контейнера). После сбора мочи сразу плотно закрыть контейнер и как можно быстрее доставить его в лабораторию. Контейнер с биоматериалом можно некоторое время хранить в холодильнике при температуре + 2… +8оС.
Женщинам не рекомендуется сдавать мочу во время менструации. В случае крайней необходимости можно использовать во время сбора мочи гинекологический тампон.

Срок исполнения
Анализы выполняются в течение одного рабочего дня. Следует учитывать, что результаты общего анализа крови, общего анализа мочи, биохимического анализа крови и коагулограммы в рамках госпитального комплекса считаются годными не более 10 дней. Анализ крови на ВИЧ, гепатиты В и С, сифилис - не более одного месяца.
Что может повлиять на результаты
На корректность результатов могут влиять целый ряд факторов:
- применение некоторых лекарственных препаратов,
- переедание,
- инфекционные, вирусные заболевания,
- значительные физические и психоэмоциональные нагрузки накануне и даже за 2-3 дня до исследования,
- употребление алкоголя накануне исследования.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Набор анализов для госпитализации в терапевтический и хирургический стационар несколько различаются.
Перед госпитализацией в терапевтический стационар исследуются следующие анализы:
-
общий анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
-
анализ на определение группы крови и резус-принадлежность;
Синонимы: Анализ крови на определение группы; Группа крови АВ0; Группа крови по системе АВО; Определение группы крови. ABO Grouping, Blood Typing, Blood Group, Blood Type. Краткое описание исследования Группа крови Группа крови — это генетически наследуемый признак, не изменяющийся в теч.
Синонимы: Анализ крови на резус-фактор; Резус-принадлежность; Резус-фактор крови; Резус. Rh; Rh type; Rh typing; Rh-factor; Rhesus factor. Краткое описание исследования Резус-принадлежность В системе резус различают пять основных антигенов. Антиген Rh (D) − основной (наиболее иммуногенны.
Расшифровка показателей
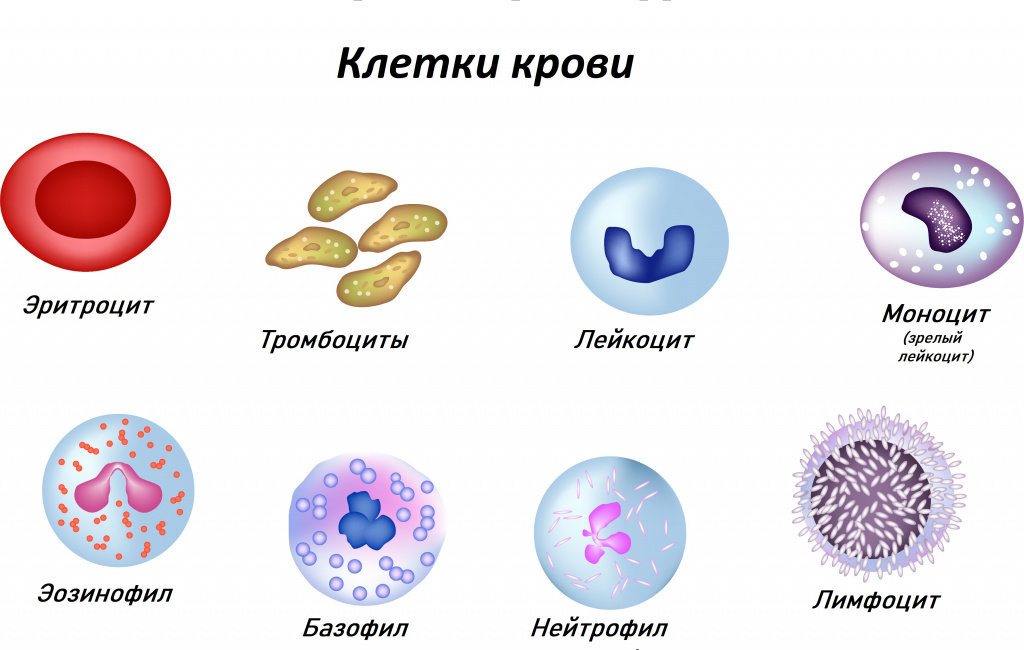
Общий анализ крови, включая лейкоцитарную формулу и СОЭ.
Этот анализ относится к базовым клиническим тестам и позволяет оценить количество форменных элементов крови – эритроцитов, лейкоцитов и тромбоцитов, а также уровень гемоглобина и СОЭ. Выявленные изменения могут быть связаны с различными физиологическими и патологическими состояниями, такими как обезвоживание, аутоиммунное или инфекционное воспаление, кровопотеря, онкологические заболевания и др.

Основная функция эритроцитов и содержащегося в них гемоглобина – перенос кислорода от легких ко всем тканям организма. Снижение гемоглобина (анемия) может быть как самостоятельным заболеванием, так и проявлением какой-либо болезни. Гемоглобин содержит железо, в связи с этим одна из частых причин анемии – недостаточное поступление железа с пищей, нарушение всасывания железа в кишечнике при острых или хронических заболеваниях ЖКТ. Нередко анемия развивается из-за повышенного расхода железа в результате кровопотерь, воспалительных, онкологических заболеваний, а также из-за нарушения синтеза или гемолиза (разрушения) эритроцитов, например, при различных гематологических заболеваниях.
Лейкоциты защищают организм от инфекций: распознают и обезвреживают чужеродные агенты – бактерии и вирусы, уничтожают измененные клетки собственного организма. Различные виды лейкоцитов – нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы выполняют различные функции. Их количество и соотношение отражено в лейкоцитарной формуле. Повышение общего числа лейкоцитов (в сочетании с повышением СОЭ) чаще всего свидетельствует о бактериальной инфекции.
Скорость оседания эритроцитов (СОЭ) – неспецифический показатель: его повышение в большинстве случаев свидетельствует о патологии, но не позволяет установить точный диагноз, поэтому требуется дополнительное обследование. Самая частая причина повышения СОЭ – воспалительные процессы.
Биохимический анализ крови перед госпитализацией включает определение следующих показателей: глюкоза, общий белок, билирубин общий, билирубин прямой, АлАТ, АсАТ, гамма-глутамилтранспептидаза (ГГТ), фосфатаза щелочная, креатинин, мочевина, калий, натрий, хлор.
Общий белок (сумма альбуминов и глобулинов) участвует в свертывании крови, осуществляет транспортную функцию, участвует в иммунных реакциях. Уровень общего белка может изменяться при болезнях печени и почек, нарушении обмена веществ, онкологических и инфекционных заболеваниях.
Исследование общего и прямого билирубина, АлАТ, АсАТ, ГГТ, щелочной фосфатазы, а также определение маркеров гепатита В и С важно для оценки работы печени. Повышение этих показателей может встречаться при жировом гепатозе, гепатите, в том числе вирусной этиологии, циррозе печени, печеночной недостаточности. Поскольку метаболизм лекарственных препаратов происходит в печени, выявление нарушений ее функции крайне важно для подбора безопасной лекарственной терапии.
Креатинин и мочевина отражают функцию почек. При повышении данных показателей может быть противопоказан ряд диагностических процедур (например, внутривенное введение йодсодержащего контрастного вещества при рентгенографии) и лекарственных препаратов, обладающих нефротоксичным действием, например, нестероидные противовоспалительные средства (обезболивающие препараты), некоторые антибиотики и противоопухолевые средства.
Изменения уровня калия, натрия, хлора указывают на нарушения электролитного баланса при различных патологических процессах. Например, изменения уровня калия могут приводить к серьезным нарушениям сердечного ритма и проводимости, снижению артериального давления, мышечной слабости и другим проявлениям.
Общий анализ мочи в рамках подготовки к госпитализации проводится, прежде всего, для исключения бактериального воспаления – пиелонефрита, цистита, простатита. Кроме того, проводится оценка количества эритроцитов и белка в моче – как возможное проявление гломерулонефрита. Выявление большого количества эритроцитов требует исключения нарушений в свертывающей системе крови, мочекаменной болезни. Обнаружение глюкозы в моче может свидетельствовать о декомпенсации сахарного диабета. При выявлении изменений в общем анализе мочи могут дополнительно назначаться анализ мочи по Нечипоренко для подсчета количества лейкоцитов и эритроцитов в 1 мл мочи, определение белка, глюкозы в суточной моче, анализ мочи на посев с определением чувствительности к антибиотикам, УЗИ почек и др.
Перед плановой госпитализацией проводятся анализы крови для исключения ВИЧ-инфекции – определяются антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo), для исключения вирусного гепатита В и С - поверхностный антиген вируса гепатита В (HBsAg, качественный тест) и антитела к антигенам вируса гепатита С (Anti-HCV-total) и для исключения сифилиса - антикардиолипиновый тест (сифилис RPR).
Определение группы крови и резус-принадлежности перед госпитализацией в хирургическое отделение необходимо на случай, если во время операции произойдет значимая кровопотеря и возникнет необходимость в экстренном переливании крови. Оценка свертывающей системы крови перед операцией необходима, чтобы убедиться, что при хирургическом вмешательстве не возникнет патологическое кровотечение.
Анемия, снижение уровня тромбоцитов, повышение лейкоцитов и СОЭ, изменения в коагулограмме могут стать противопоказанием к плановой операции.
Дополнительное обследование при отклонении показателя от нормы
В зависимости от выявленных изменений могут быть назначены дополнительные лабораторные, инструментальные обследования и консультации врачей разных специальностей для уточнения диагноза.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

