Могут ли при дисбактериозе увеличиваться лимфоузлы
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диcбактериоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Дисбактериоз, или дисбиоз – это качественное и количественное изменение микрофлоры в организме. Для него характерно увеличение или резкое уменьшение бактерий, снижение их разнообразия. Дисбактериоз может возникнуть на любом участке, где присутствуют бактерии, включая кожу, влагалище, ротовую полость и т.д.
Микрофлора играет важную роль в поддержании работы иммунной системы, но существует и обратная связь – при серьезном снижении иммунитета возникает дисбактериоз.
Причины появления дисбактериоза
В кишечнике человека присутствует от 70 до 80% клеток иммунной системы. Поэтому любая нестабильность кишечной микрофлоры может нарушить естественные защитные механизмы организма, настроенные против болезней и недомоганий.
Дисбактериоз кишечника связан не только с кишечными расстройствами, но и с множеством других состояний, на первый взгляд не относящихся к пищеварению, – кожными проблемами (акне, экзема), неврологическими расстройствами и т.д.
Среди причин развития дисбактериоза отмечают:
- Увеличение числа болезнетворных бактерий и дрожжевых грибов (например, кандида) и недостаток полезных микроорганизмов.
- Проникновение микроорганизмов, в норме находящихся в толстом отделе кишечника, в тонкий кишечник. Это происходит при хронических заболеваниях, характеризующихся поражением слизистой оболочки желудочно-кишечного тракта (болезнь Крона или неспецифический язвенный колит).
- К другим факторам врачи относят генетическую предрасположенность, несбалансированное питание с низким содержанием клетчатки, но с высоким содержанием сахара и обработанных продуктов, физический и психологический стресс, чрезмерное потребление алкоголя, частое применение антибактериальных препаратов и средств от изжоги, плохую гигиену полости рта.
- Дисбактериоз у практически здоровых лиц:
- возрастной дисбактериоз – изменения микрофлоры у людей пожилого возраста;
- сезонный дисбактериоз – изменения микрофлоры в холодное время года;
- нутритивный дисбактериоз – связанный с несбалансированным питанием;
- профессиональный дисбактериоз – при различных профессиональных вредностях.
- Дисбактериоз, сопровождающий различные заболевания органов пищеварения (желудка, поджелудочной железы, печени и желчевыводящих путей, кишечника, при синдроме мальабсорбции (нарушенном всасывании питательных веществ)).
- Дисбактериоз при других заболеваниях:
- инфекционных,
- иммунодефицитных,
- при гипо- и авитаминозах (уменьшенном поступлении в организм или плохой усвояемости необходимых витаминов),
- при интоксикациях и воздействии на организм человека радионуклидов (радиоактивных изотопов, которые можно встретить в местах с повышенным радиационным фоном, в ограниченном количестве и под строгим контролем они используются для диагностики и лечения некоторых заболеваний).
- Лекарственный дисбактериоз. Возникает вследствие приема антибиотиков, иммунодепрессантов, антацидов, антисекреторных, слабительных средств, химиотерапии и других лекарственных препаратов.
- Стрессорный дисбактериоз. Возникает как результат длительного эмоционального или физического стресса.
- Бессимптомная форма дисбактериоза.
- Локальная, или местная форма дисбактериоза. Наблюдается при развитии локального воспалительного процесса в кишечнике (у больного появляются симптомы колита или энтерита – воспалительных заболеваний толстого или тонкого кишечника).
- Распространенная форма дисбактериоза. Проявляется выраженными нарушениями пищеварения.
- 1-я степень тяжести;
- 2-я степень тяжести;
- 3-я степень тяжести;
- 4-я степень тяжести.
- Инфекционный мононуклеоз. Подчелюстные узлы первыми реагируют на внедрение вируса Эпштейна-Барра. Их увеличение вызвано лимфоидной гиперплазией, в первую очередь — реакцией В-лимфоцитов, специфически поражаемых вирусными частицами. На начальных этапах патологического процесса кроме локальной лимфоидной реакции отмечается субфебрилитет, ощущается першение в горле, заложенность носа. Позже заболевание проявляется ангиной, генерализованным увеличением лимфоузлов, печени и селезенки.
- Герпетическая инфекция. Гиперплазия лимфоузлов подчелюстных групп выявляется при герпетическом стоматите. Характерно повышение температуры, усиленная секреция слюны, эрозивное и афтозное поражение слизистой рта. Кроме гиперплазии возможно воспаление лимфоидной ткани с развитием нижнечелюстного лимфаденита. Еще тяжелее протекает герпетиформная экзема Капоши, при которой также поражаются затылочные, шейные лимфоузлы, присутствуют везикулезные, пустулезные, эрозивные поражения кожи.
- Цитомегалия (ЦМВИ). Вовлеченность подчелюстных лимфоузлов обусловлена чувствительностью цитомегаловирусов к протоковому эпителию слюнных желез с возникновением околоушного сиалоаденита как одного из патогномоничных признаков болезни. Подчелюстная лимфаденопатия сочетается с шейной, определяется высокая температура, слабость, головная боль, другие признаки интоксикации. Яркая клиника отмечается у 4-5% пациентов, при этом чаще наблюдается манифестация цитомегаловирусной инфекции у беременных.
- Респираторный микоплазмоз. Умеренное увеличение подчелюстных лимфоузлов характерно для микоплазменных инфекций верхних дыхательных путей. Возможно одновременное поражение шейных лимфатических узлов. Лимфаденопатии предшествует короткий период катаральных симптомов — мучительного сухого кашля, насморка с обильным отделением слизи, болей в горле, инъецированности сосудов склер. В дальнейшем респираторный микоплазмоз может распространиться нисходящим путем на трахею, бронхи, легкие.
- Болезнь кошачьих царапин. Подчелюстные узлы поражаются при локализации укуса или царапины кошки в области лица. Лимфаденопатия быстро осложняется подчелюстным лимфаденитом. Патогномонично сочетание лимфоидной реакции с красноватым узелком (папулой), а затем и гнойничком (пустулой) в месте повреждения кожи. Воспаленные лимфоузлы увеличены до 1,5-2 см, резко болезненны. Лимфаденит сохраняется до 2 месяцев и сопровождается фебрильной температурой, слабостью, разбитостью, миалгиями, головной болью.
- Скрофулодерма. При лимфогенном колликвативном туберкулезе кожи ведущим признаком является образование плотных красновато-лиловых узлов (туберкулезных гранулем) в области подчелюстных и шейных лимфоузлов, из которых происходит диссеминация палочек Коха. Увеличение лимфатических образований соответствует лимфаденопатии I, реже II степени и дополняет нагнаивающиеся подкожные бугорки, которые прорываются свищами и медленно замещаются грубой рубцовой тканью.
- Ультразвуковое исследование. УЗИ лимфатических узлов применяется для быстрого установления размеров, формы, расположения, структуры лимфоидных образований. Метод позволяет уточнить вовлеченность в процесс окружающих тканей, а также дифференцировать лимфаденопатию с поражениями слюнных желез.
- Радиодиагностика. С целью определения особенностей лимфотока в зоне поражения назначается лимфография с использованием рентгеновского контраста. В более сложных диагностических случаях показана КТ лимфатических узлов. Ценным неинвазивным методом уточняющей диагностики является МРТ лимфоузлов.
- Биопсия. Забор лимфоидной ткани для гистологического исследования — точный способ обнаружения воспалительных процессов, фиброзного перерождения лимфатического узла, степени его поражения онкологическим процессом. Биопсия лимфоузлов подчелюстной зоны выполняется пункционным и открытым способом.
- Лабораторные анализы. Обследование начинается с общего анализа крови, выявляющего воспалительные изменения и возможное неопластическое изменение состава клеточных элементов. Для подтверждения инфекционного характера лимфаденопатии проводят посев мазка из зева, РИФ, ИФА, ПЦР-диагностику.
- Специальная инструментальная диагностика. Чтобы установить причину увеличения подчелюстных лимфоузлов, выполняют фарингоскопию, риноскопию, отоскопию. Для исключения офтальмологических заболеваний показан осмотр структур глаза. При возможной стоматологической патологии применяют рентгенографию зубов и челюстей, другие инструментальные исследования.
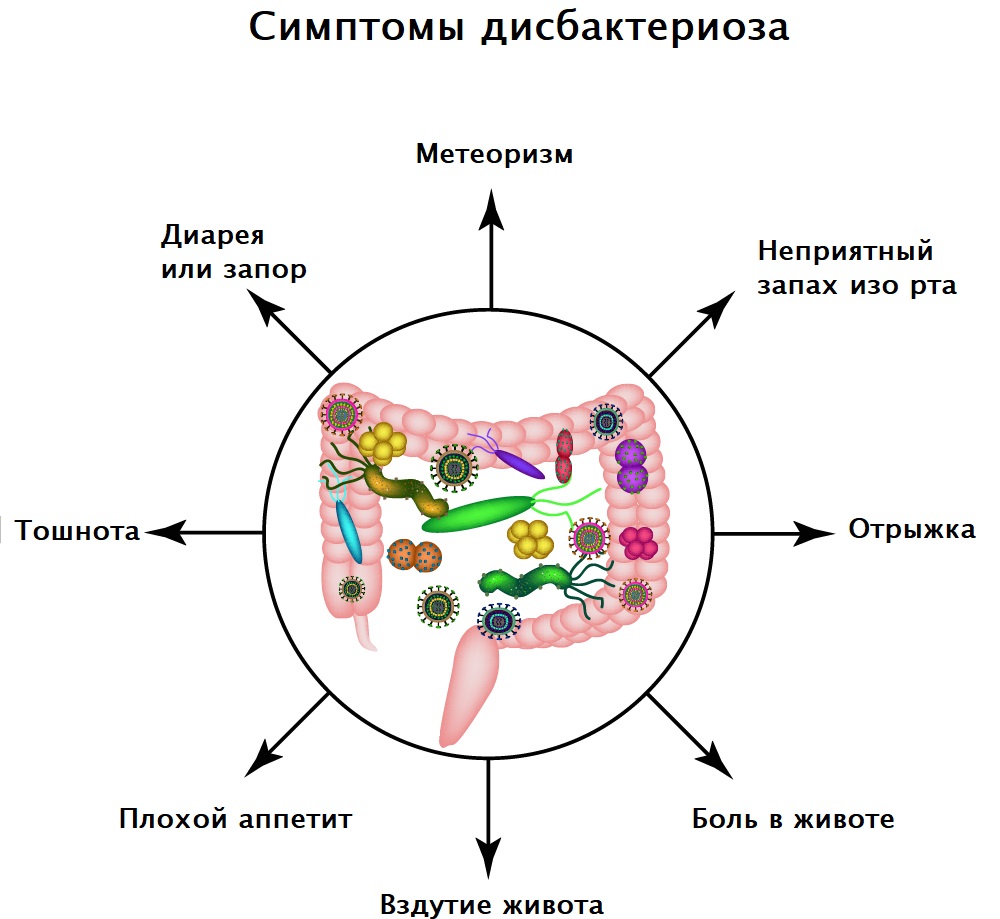
Симптомы дисбактериоза зависят от формы и степени тяжести течения заболевания. Пациенты могут предъявлять жалобы на расстройство желудка, тошноту, диарею или запор, повышенное газообразование и вздутие живота, снижение аппетита, необъяснимую усталость и проблемы с концентрацией внимания, неприятный запах изо рта, высыпания на коже.
Диагностика заболевания
При постановке диагноза врач обращает внимание на жалобы, симптомы заболевания и результаты осмотра. Но для оценки степени тяжести дисбактериоза обычно требуются лабораторные и инструментальные обследования.
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
На сервисе СпросиВрача доступна консультация педиатра по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Здравствуйте. Для диагностики глистных инвазий нужно сдать отпечаток на энтеробиоз, кал на яйца глистов и простейших, анализ крови на антитела к гельминтам.

Здравствуйте, Анастасия.
Увеличение брыжеечных лимфоузлов (мезаденит) может быть следствием не только глистной инвазии, но и вирусной и бактериальной инфекции.
Сдайте тогда общий анализ крови и кровь на антитела к глистам.
Кал малоинформативен, так как часто выдаёт ложно отрицательные результаты


Здравствуйте. Нужно сдать кал на яйцеглист. Соскоб на энтеробиоз и кровь на антитела к гельминтам. Но не обязательно это глистная инвазия. Это может быть обыкновенная инфекция. Будьте здоровы

Здравствуйте, необходимо сдать кал на яйца гельминтов 3х кратно с интервалом 3-4 дня, соскоб на энтеробиоз. ИФА кровь на (описторхии, токсокары, токсоплазмы). Также заброшинные лимфоузлы могут увеличиваться при инфекционном мононуклеозе. Сдайте ИФА кровь Ig M,G.

Здравствуйте!
Не обязательно паразиты могут давать такую картину, а зачастую они дают её не так часто
Я бы провела дифференциальную диагностику с другими заболеваниями желудочно-кишечного тракта
Для этого пожалуйста ответьте мне на вопросы ниже.
Расскажите пожалуйста локализацию болей, где конкретно болит, как долго сохраняется болевой синдром и чем он купируется и ли проходит самостоятельно?
Начинает болеть после еды или не связано?
Как давно у вас начались эти боли?
Юлия, ребёнок показывает, что болит в области живота. Боль начинается не зависимо от еды. Когда садится какать говорит, что болит живот (и его либо крепит, либо понос). Покакает, ему становится легче. Если понос, даю смету. Пол года уже точно это длится. Это происходит, 2-3 раза в месяц. А так в основном стул хороший, аппетит тоже. Иногда говорит, что чешется в попе.

Давайте сдадим с вами общий анализ крови, копрограмму, кал на яйца гельминтов, на цисты простейших, энтеробиоз
Можно сдать кровь (ифа) на антитела к простейшим и гельминтам, там вообще входят все, сразу с вами определимся есть что то или нет
Копрограмма покажет наличие или отсутствие воспаления
По общему анализу крови тоже можно уже будет много сказать
Поэтому можно начать с минимума - общий анализ крови +копрограмма
И потом уже определиться что сдавать дальше

Здравствуйте, Анастасия !
Увеличение лимфоузолов брыжейки кишечника чаще всего характерно для персистирующих вирусных инфекций : ЦМВ (цитомегаловирус); ВПГ (вирус простого герпеса); ВЭБ(вирус Эпштейна - Барра) !
Не переживайте, эти вирусы никакого отношения к коронавирусу не имеют, ими заражена большая часть населения земли !
Вам необходимо проведение анализа крови методом ПЦР(полимеразная цепная реакция ) или ИФА (иммуно-ферментный анализ) на эти вирусы !
Удачи Вам !

Здравствуйте!
1. Копрограмма, кал на паразитов методом обогащения 3х кратно с интервалом в 3 дня или методом парасепт, кал на диз.группу и посев.
2. На описторхи, токсокары и лямблии кровь методом ИФА.
3. Б/х анализ крови развернутый, ОАК, ОАМ.

1) паразиты/глисты у собак и еошек не пересекаются с человечексими.
2) Ваше состояние называется мезаденит (увеличение кишечных л/у), это состояние не надо лечить, проходит само. В нашем организме в ответ на какую-то инфекцию или воспаление активируется имунная система - лимфоузлы, в том числе внутрикишечные - часть этой системы.
3) Необходимо выявить причину - сходить к гастроэнтерологу, после адекватного расспроса и сбора анамне он определит тактику дальнейшйей диагностики
Увеличение подчелюстных лимфоузлов (подчелюстная лимфаденопатия) — это наличие у края нижней челюсти лимфоидных образований диаметром более 0,5 см. Пораженные узлы имеют тугоэластичную или каменистую консистенцию. Симптом наблюдается при ОРВИ, заболеваниях миндалин, инфекционной, стоматологической и онкопатологии. Чтобы уточнить причину подчелюстной лимфаденопатии, назначают УЗИ, лимфографию, КТ, МРТ, биопсию лимфоузлов, лабораторные анализы, инструментальные осмотры профильных специалистов. Для облегчения состояния применяют анальгетики, при явных признаках ОРВИ, ангин, тонзиллита и стоматита рекомендованы полоскания рта антисептиками.
Причины увеличения подчелюстных лимфоузлов
Две группы из 6-10 лимфатических узлов, расположенных симметрично справа и слева в клетчатке за дугой нижней челюсти, собирают лимфу от слюнных желез, небных миндалин, неба, языка, щек, носа, челюстей и губ. Поэтому их увеличение наблюдается при поражении указанных органов и тканей. Лимфоидная гиперплазия провоцируется инфекциями носо- и ротоглотки, стоматологической патологией, локальными опухолевыми процессами, может свидетельствовать о развитии лимфомы, лимфогранулематоза. Реже поражением лимфоузлов осложняются глазные болезни — дакриоаденит, ячмень на веке.
Инфицирование пневмотропными вирусами — частая и очевидная причина доброкачественной лимфаденопатии, при которой одновременно увеличиваются подчелюстные и шейные лимфоузлы. Изменения лимфоидной ткани, через которую фильтруется лимфа из рото- и носоглотки, более заметны при развитии ОРВИ при беременности и у детей. В первом случае это связано с физиологическим снижением иммунитета для уменьшения угрозы прерывания беременности, во втором — с возрастным становлением защитных механизмов.
Подчелюстная лимфаденопатия чаще наблюдается при аденовирусной инфекции, парагриппе, заражении риновирусами или ассоциацией вирусных патогенов. Обычно лимфатической реакции предшествуют так называемые катаральные явления — насморк, ощущение першения в горле, боль при глотании, сухой кашель, слезотечение. Зачастую повышается температура, причем до высоких (фебрильных) цифр — от 38° С и выше. Характерна умеренно выраженная астения — слабость, разбитость, утомляемость. Возможны мышечные и суставные боли.
При ОРВИ кожа над подчелюстными лимфатическими узлами имеет естественную окраску. Увеличение лимфоидных образований незначительно (чуть больше 1 см). Лимфоузлы уплотненные, но не каменистые, имеют гладкую поверхность, подвижны. Во время прощупывания может определяться болезненность. Как правило, отмечается симметричное увеличение узлов в обеих подчелюстных группах, что связано с распространением вирусных частиц по лимфатической системе. По мере стихания инфекционного процесса восстанавливаются нормальные размеры и плотность подчелюстных лимфоузлов.
Ангина и хронический тонзиллит
При одностороннем остром тонзиллите чаще реагируют челюстные лимфоузлы на соответствующей стороне, при двухстороннем выявляется лимфоидная реакция слева и справа. Зачастую в процесс вовлекаются шейные лимфатические группы. На ощупь узлы плотные, болезненные, подвижные. Увеличение размеров может сохраняться на протяжении 1-2 недель после стихания основного заболевания, затем диаметр подчелюстных лимфоузлов постепенно уменьшается до нормы, если процесс не принял хронический характер.
Для хронического тонзиллита характерно симметричное умеренное увеличение узлов обеих нижнечелюстных групп без вовлечения лимфатических образований шеи. Болезненность выражена меньше. При простой форме хронического воспаления небных миндалин длительная лимфаденопатия I степени часто становится наиболее заметным проявлением болезни. У больных с токсико-аллергическим вариантом тонзиллита выражены симптомы поражения гланд с болью и першением в горле, дискомфортом при глотании, неприятным запахом изо рта. Часто сохраняется стойкий субфебрилитет.

Другие инфекционные заболевания
Поражение подчелюстных лимфоузлов определяется при ряде системных инфекций, бактериальных, вирусных и грибковых процессах, поражающих дыхательную систему и слюнные железы. Реакция подчелюстных узлов обусловлена выполнением барьерной функции при попадании в лимфатическую систему патогенов со слизистых носа, ротовой полости, органов головы. Нижнечелюстная лимфаденопатия проявляется при таких общих и местных инфекционных болезнях, как:
Стоматологическая патология
Подчелюстные узлы служат основными коллекторами лимфы от органов, расположенных в ротовой полости. Поэтому они в числе первых реагируют на любые воспаления слизистой рта, тканей зубов, верхней и нижней челюстей. Причиной увеличения лимфоузлов становится защитная гиперплазия лимфоидной ткани в ответ на присутствие и размножение патогена, а в более тяжелых случаях при лимфогенном распространении процесса — инфильтрация стромы воспалительными элементами.
Умеренно выраженное увеличение узлов поднижнечелюстной группы на стороне патологии отмечается при периодонтите, альвеолите, периостите челюсти. Обычно лимфоузлы гиперплазируются на фоне боли в проекции поражения, гнилостного запаха изо рта, субфебрильного или фебрильного повышения температуры, разбитости, слабости, других проявлений интоксикации. Подчелюстной лимфаденит, развившийся на фоне яркого покраснения, множественных изъязвлений, грязновато-серого налета и очагов некроза ротовой слизистой — признак язвенно-некротического стоматита.
Злокачественные новообразования
Лимфогенные метастазы в подчелюстные узлы обнаруживаются у пациентов с поздними стадиями онкологических заболеваний органов головы. Характерно сочетание нижнечелюстной лимфаденопатии с увеличением узлов других групп: при раке губы — с подбородочными и яремными, раке языка — подбородочными и затылочными, раке нижней челюсти — шейными, меланоме глаза — шейными и околоушными. Уплотнение и увеличение подчелюстных узлов — важный признак злокачественных опухолей слюнных желез.
Выявление измененных лимфатических образований обычно свидетельствует о давности онкологического процесса (раннее метастазирование типично только для опухолей нижней челюсти и меланом). Диаметр узлов может достигать 2 см. На ощупь они определяются как твердые, каменистые, иногда имеют бугристую поверхность, бывают спаяны между собой и окружающей кожей в единый конгломерат. Лимфаденопатии предшествуют патогномоничные признаки опухолевого процесса — выросты и изъязвления кожи, слизистых, плотные инфильтраты, локальная болезненность, ограничение движений и др.
Обследование
Наиболее часто пациенты, выявившие у себя увеличенные лимфоузлы в подчелюстной зоне без других заметных клинических проявлений, обращаются к специалистам-гематологам. При явной патологии со стороны органов головы или вероятных признаках инфекционного процесса (температура, кожная сыпь, увеличение селезенки, печени) организацией их обследования занимаются врачи соответствующего профиля. Диагностический поиск направлен как на определение первопричин лимфаденопатии, так и на оценку состояния пораженных узлов. Наибольшей информативностью обладают:

Симптоматическая терапия
До назначения специального лечения для более быстрого восстановления размеров и плотности подчелюстных лимфоузлов при ОРВИ, ангине, других воспалительных процессах в полости рта эффективны полоскания растворами антисептиков. При наличии боевого синдрома возможен прием анальгетиков. В остальных случаях терапия подбирается только после установления причин состояния. Сочетание лимфаденопатии с лихорадкой, быстрым ухудшением самочувствия, головной болью, обнаружением опухолевых образований в области головы является показанием для экстренного обращения к врачу.
2. Дифференциальный диагноз при лимфаденопатиях/ Дворецкий Л.И.// Справочник поликлинического врача — 2005 – Т.3, № 2.
3. Лимфаденопатии. Дифференциальная диагностика инфекционных болезней/ Казанцев А.П., под общей ред. Зубик Т.М. – 1991.
4. Клинические рекомендации по диагностике лимфаденопатий/ Национальное гематологическое общество – 2014.
Лариса, А в чем может быть причина такого резкого падения лейкоцитов за 10 дней (от 5,59 до 4,27 - это в одной и той же лаборатории)?


Здравствуйте сдайте кровь на вэб цмв впг токсоплазму хламидии и микоплазмы методом ифа иммуноглобулины g m

Вот в чём несовершенсвтво данных сайтов. Вот пациент задаёт вопрос. На него отвечают несколько, а бывает и десятки врачей. Их мнение почти никогда не бывает одинаковым. И родитель в зависимости от своей мнительнсоти, приверженности к той или иной точки зрения выбирает подходящий ему (как кажется) ответ (Спасибо Анна Рудик!).
В итоге родитель проходит дополнительные (чаще всего ненужные обследования) - там выявляется какая-либо диагностическая находка (мезентериальные лимфоузлы, перегиб желчного, псевдокисты и т.д.), родитель ликует (а я же говорила!) и замыкает данный порочный круг тем что наслаиваются новые и новые осбледования. Но самое главное в этом рассказе это ПОЛНОЕ ЗДОРОВЬЕ ребёнка, но кого это волнует.
Вместо эпиграфа - "Спасбо, Анна Рудик"
Евгений, Огромное спасибо за Ваше мнение. Я не сторонник таскать ребенка по обследованиям без причины, если честно. Но когда возникает проблема, то хочу докопаться до истины, так как нам, не докторам, очень сложно понять суть, возможно, совершенно ничего не значащих "случайных находок". А мамам, таким сумасшедшим (мнительным) как я))), ответ "все нормально, не переживайте" при том, что у ребенка что-то обнаружили (возможно, действительно, какую-то ерунду, на которую не стоит обращать внимание), кажется не совсем "правильным" и мы обращаемся на такие сайты. У моего ребенка были перекосы в анализах крови, врач (Анна) меня успокоила, что все нормально, но можете сделать УЗИ (и я действительно ей благодарна, что она посмотрела на проблему изменений кргови широко). Конечно, обнаружив эти лимфоузлы (и врач УЗи сказала многозначительно, что их не должно быть видно в его возрасте), я напряглась. Мы собирались делать УЗИ органов в любом случае, так как делали его 1,5 года назад, поэтому проблема бы все-равно всплыла((. Хорошо, что существуют такие сайты, где можно услышать разные мнения докторов!
Евгений, Скажите, пожалуйста, Ваше мнение по поводу нашей ситуации (я прикрепила еще анализы).Что делать? Или не делать? Нам нужно ребенку делать плановую прививку КПК. Вот, сейчас я не знаю, нужно ли ее делать при таких анализах и УЗИ, либо пока подождать и дообследоваться?
Про "полное здоровье" - это я написала о том, что ребенок сейчас не болеет (болел больше месяца назад), чувствует себя хорошо, бодр, весел, занимается спортом и тд. Но это все внешне, а ведь бывают скрытые проблемы, которые выявляются анализами и обследованиями. Вот, сделали УЗи, сдали кровь, выявились проблемы некоторые. К кому идти за разъяснениями - к вам, докторам. Сами же мы, либо не обратим внимание на что-то важное, либо будем паниковать там, где это не нужно))).

Евгений, Спасибо! То есть забыть про эти л/у? Или все-твки позже еще раз сделать узи?
Можно еще вопрос - а какая КПК прививка сейчас лучшая? Мы делали раньше какую-то прививку, но ее сейчас не поставляют в Россию. Предлагают какие-то другие. Какую предпочесть?

Можно не делать контроль УЗИ.
Вакцину рекомендую MMRII - США, такая же комплексная, как и Приорикс кооторый ранее делали
Евгений, Спасибо большое! Мы еще раз пересдали анализ крови общий. Лор врач нам сказала, что нужен свежий анализ(((. Уже третий. И, вот засада, теперь все показалели, вроде, в норме, но общие лейкоциты упали(((. А это же самое главное, лейкоциты?

Евгений, Спасибо! А в чем может быть причина такого резкого падения лейкоцитов за 10 дней (от 5,59 до 4,27 - это в одной и той же лаборатории)?

Это не резкое падение. Эти пказатели динамические. Вы через час сдайте - тоже будет разный результат.

Анализы в двух лабораториях, конечно, разные вышли, но это дело в ребёнке, это дело в счетных системах анализаторов. Попробуем обобщить все:
1) вот в первом анализе гемоглобин низковат (потому что норма для девочек от 120, для мальчиков от 130)
2) действительно снижение даже абсолютного числа лимфоцитов и повышение моноцитов, что в первом и во втором анализе, но в целом мы имеем достаточное количество лейкоцитов, а это главное, также как и другие форменные элементы крови в порядке.
Что можем давать такие показатели?
-аденоиды? Безусловно. Потому что между сводом глотки и увеличенными аденоидами создаётся полость, в этой полости скапливается слизь, а слизь является предпосылкой для развития там вирусов и бактерий. Плюс воздух недостаточно очищается при прохождении через нос, он проходит сразу в дыхательные пути, вот нам и большее чисто вирусов
2) могут давать кариозные зубы . Если не были у стоматолога, то нужно посетить
Во втором анализе гемоглобин уже неплохой, но вот СОЭ повышен. СОЭ повышен на фоне изменения белкового состава крови, такое бывает также и при вирусном процессе.
Что я предлагаю:
1) посетить стоматолога
2) полечить сейчас аденоиды, не забывайте 3-4 раза в день качественно и хорошо промывать нос спреем солевым, мы так будем смывать больше вирусов с поверхности слизистой
3) по окончанию курса лечения сдать повторно ВЕНОЗНУЮ кровь в одной из лабораторий, сравнивать будем с результатами этой же лаборатории
В целом все достаточно неплохо, но просто где-то небольшой очаг есть, но это не брюшная полость. Лимфатические узлы увеличиваются как раз вследствие этих процессов, и стали случайно находкой.
Читайте также:

