Молочница при беременности бело розовые выделения
Обновлено: 24.04.2024
Белые выделения из влагалища являются нормой во время беременности и, как правило, не вызывают особого беспокойства, если не имеют других симптомов. Как выглядят нормальные выделения у беременных? Как выявить нарушения?
Характеристики нормальных выделений у беременных
Leukorrhea gravidarum не отличается от обычной физиологической лейкореи, проявляющейся в виде выделений из влагалища, имеющих следующие характеристики:
- интенсивно-белый или полупрозрачный цвет;
- отсутствие запаха;
- жидкая консистенция;
- отсутствие странных симптомов;
- в меру обильные (в зависимости от гормонального фона или влияния других факторов).
У всех женщин, беременных или нет, наблюдаются выделения из влагалища, которые начинаются за год-два до полового созревания и заканчиваются после менопаузы. Количество таких выделений меняется со временем и в ответ на множество факторов. Например, оно увеличивается непосредственно перед началом менструального цикла, но даже в течение девяти месяцев беременности замечать увеличение объема выделений — нормальное явление.
Таким образом, в целом, leucorrhoea gravidarum — естественное проявление гормональной активности и здоровья половой сферы, не представляющее опасности для здоровья женщины и будущего ребенка. На самом деле наличие лейкореи связано с необходимостью смазки и защиты внутренней слизистой оболочки влагалища, что очень полезно в начале и в конце беременности.

Leukorrhea gravidarum
Когда появляются белые выделения у беременных?
Лейкорея во время беременности может возникнуть уже в первые несколько недель по мере увеличения выработки эстрогена. Но более выражены выделения по мере приближения даты родов.
Как долго это длится?
Бели во время беременности, тесно связанные с концентрацией эстрогена в кровотоке, часто сохраняются до родов. Следует отметить, среди прочего, что по той же причине у новорожденных девочек в течение короткого времени после рождения могут наблюдаться лейкореи, вызванные воздействием на матку материнских эстрогенов.
Что делать, чтобы белые выделения не превратились в патологические?
Во время беременности противопоказаны:
- тампоны, потенциально способные вызвать инфекции и воспаление;
- вагинальные спринцевания, специально не назначенные гинекологом, поскольку они могут изменить физиологическую бактериальную флору влагалища;
- самолечение любых или предполагаемых вагинальных инфекций, даже в случае обычной кандидозной инфекции.
Если есть необходимость, можно прибегнуть к использованию ежедневных прокладок, желательно из хлопка, и рекомендуется предупредить гинеколога о любых изменениях, связанных с типом выделений.
Когда идти к гинекологу?
В случае сомнений по поводу выделений рекомендуется в любом случае проконсультироваться с вашим гинекологом. Это строго обязательно в особых случаях, когда нормальные выделения из влагалища сопровождают:
- обильная слизь,
- следы околоплодных вод,
- кровь ,
- связанные и показательные симптомы инфекции, такие как плохой запах, зуд или жжение в области влагалища или при мочеиспускании, желто-зеленый цвет, текстура, похожая на творог.
Эти события требуют гинекологического контроля из-за возможных признаков следующих состояний:
- Выпадение слизистой пробки (совпадает с предродовой фазой). Нормальные белые выделения становятся более обильными, розоватыми и более гелеобразными по консистенции и могут вызывать у женщины определенное чувство дискомфорта. Ранняя потеря слизистой пробки может вызвать преждевременные роды.
- Преждевременный разрыв плодных оболочек. Женщина не всегда может отличить нормальную влагалищную слизь (бели или гидрорею) от потери околоплодных вод. Обычно последняя особенно обильная и похожа на воду. В аптеке можно купить прокладки, меняющие цвет в случае потери околоплодных вод, однако последнее слово в плане диагноза всегда и в обязательном порядке принадлежит гинекологу. . Признаки возможной интимной инфекции — зуд, жжение, раздражение влагалища, усиление интимных выделений и изменение цвета, текстуры или запаха. Очень важно распознать эти признаки во время беременности, ведь некоторые инфекции могут быть опасны для плода и поэтому требуют адекватного и своевременного лечения.
- Угроза аборта или начавшийся выкидыш . Наблюдается потеря ярко-красной крови, часто смешанной со сгустками и сопровождающейся спазмами в животе.
О кровотечении во время беременности всегда следует сообщать гинекологу.
Во время беременности изменяются цвет, текстура и объем выделений из влагалища. Это обычно не указывает на какой-либо опасный процесс, но бывает, и так, что причиной выделений становится инфекция или патология беременности.
Наиболее впечатляющим изменением, помимо увеличения объема, которое часто является одним из первых признаков беременности, является изменение цвета влагалищных выделений. Секреция может быть белой или полупрозрачной, желтовато-зеленой, серой, коричневой, розовой или даже красной.
Здоровые выделения из влагалища полупрозрачны или беловаты и не имеют сильного запаха. Однако, если их вид изменился, вам следует обратиться к гинекологу. Например, объемные, полупрозрачные, желеобразные выделения могут указывать на преждевременные роды.
Белые выделения со сгустками
Белые комковатые выделения, похожие на творог, практически всегда являются симптомом грибковой инфекции. Молочница у женщин довольно распространена и при обычном состоянии организма. А при беременности, когда происходят гормональные изменения, слизистые половых органов ещё более восприимчивы к грибку.

Белые выделения
Другими признаками грибковой инфекции могут быть, например. зуд, жжение или покалывание во влагалище.
Желтоватые или зеленоватые выделения
Это опасные оттенки. Желтоватые или зеленоватые выделения возникают, когда в организм проникла инфекция, передающаяся половым путем, например, хламидиоз. В дополнение к желтому или зеленоватому цвету выделений, также могут возникнуть покраснение и зуд половых органов.
Венерические заболевания могут вызвать очень серьезные осложнения и опасны для матери и плода.
Серые выделения
Серые выделения — симптом бактериальной инфекции. Ненормальный цвет может сопровождаться неприятным рыбоподобным за пахом, который становится еще сильнее после полового акта.

Неприятный запах
Розовый цвет выделений
Розовые выделения из влагалища считаются нормальными и распространенными у небеременных женщин. Если этот симптом появляется у беременной — это ненормально. В первые недели и в последние дни беременности это может быть признаком выкидыша или преждевременных родов. Также розоватые выделения могут возникнуть во время внематочной беременности.

Розовые выделения
Тем не менее, если розовые выделения появились и сразу пропали, нет необходимости паниковать. Исследование, проведенное английскими учеными у 4500 женщин показало, что небольшое количество розовой примеси в выделениях в течение 1-2 дней не было связано с более высоким риском самопроизвольного аборта.
Ярко-красные выделения, кровотечение
Красные выделения или кровотечение при беременности требуют немедленной медицинской помощи, особенно если они сопровождаются сильными спазмами и болями в животе. Это может указывать на выкидыш, внематочную беременность или ранние роды на поздних стадиях беременности. Также красноватые выделения могут сопровождать беременность и быть признаком инфекции.

Состав влагалищных выделений зависит от общего состояния здоровья женщины, гормональной активности яичников и некоторых психогенных факторов. Нормальный физиологический секрет влагалища прозрачный или слегка белый, без запаха и не сопровождается неприятными ощущениями. Иногда женщина может заметить на белье бели розового цвета, разной консистенции и интенсивности.
СТОИМОСТЬ НЕКОТОРЫХ УСЛУГ ГИНЕКОЛОГА В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ

*Клиника имеет лицензию на оказание этих услуг
Должно ли такое явление вызывать тревогу и когда следует обратиться к врачу, попробуем разобраться ниже?
Когда розовые выделения – это норма?
Установка внутриматочной спирали провоцирует не только выделения розового цвета, но и кровотечения, которые должны закончиться на 2-3 сутки после проведения процедуры. Нестабильность гормонального фона приводит к слишком раннему отделению эндометрия, из-за чего сгустки крови попадают во влагалищный секрет, делая его розовым.
Женщинам необходимо знать – нормальные слизистые выделения розового оттенка появляются примерно за 2 недели до следующей менструации, в период овуляции. Слизистое вещество в этот период необходимо для облегчения движения сперматозоидов к яйцеклетке.
Патологические розовые выделения
Основными патологиями, провоцирующими появление розовой жидкости, считаются:
Такие симптомы оставлять без внимания опасно, также как заниматься самолечением.
Розовые выделения при беременности
Представляют ли розовые выделения угрозу, зависит от срока беременности, на котором женщина заметила изменения. Основная причина розового секрета – имплантация эмбриона, завершающаяся на 8 день после зачатия. Иногда процесс может затянуться, и плотное прикрепление происходит лишь на 12 сутки. Все это время женщина может замечать примеси крови во влагалищных выделениях, что считается нормальным.
Если розовые выделения появляются на большом сроке, неприятным диагнозом для будущей мамы будет эрозия шейки матки, которая может стать серьезной проблемой во время родов. Однако лечить это заболевание можно только до планирования беременности либо после родов. Акушер-гинеколог после планового осмотра, как правило, назначает препараты, разрешенные к применению во время беременности, способные укрепить шейку матки.
Розовые выделения при кормлении грудью
В норме во время лактации месячных у женщины может не быть, пока она не перестанет кормить ребенка грудью. Однако с уверенностью нельзя сказать, когда придет первая менструация и начнет происходить овуляция. Если малыш на искусственном вскармливании, у мамы через некоторое время после родов могут появиться выделения розового цвета, что свидетельствует о скорых месячных.
Розовые выделения, сопровождающиеся сильной болью внизу живота, должны напугать женщину и стать поводом для обращения к гинекологу. Такое состояние может свидетельствовать о развивающемся эндометриозе или воспалении яичников.
Медицинский центр Диана оснащен новейшим диагностическим оборудованием, позволяющим поставить точный диагноз и выявить причину появления патологических розовых выделений. Высокая квалификация специалистов и индивидуальный подход к диагностике и лечению – основные принципы работы гинекологического отделения клиники Диана.
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, Марина!
Во-первых не пугайтесь. Не нервничайте раньше времени.
25% женщин – а это каждая 4-я женщина в первом триместре беременности сталкивается с кровянистыми выделениями. Тому может быть множество причин. Это может быть сосуд с шейки матки (например, если есть эктопия (эрозия), был половой контакт, вагинальный узи осмотр, осмотр на кресле, взятие мазка), либо с самой матки – когда она растет и растягивается, край хориона может немного отлаивается – сосуд оголяется и подкравливает. Иногда это бывает обильно – и образуется гематома. В гематоме темно-коричневая кровь (старая), она будет давать выделения до тех пор, пока полностью не опорожнится – пугаться не нужно. Такие выделения пройдут самостоятельно.
Что важно? Чтобы не было алых, кровянистых выделений, сильных болей внизу живота – это повод обратиться за медицинской помощью. Половой и физический покой. Позивный настрой на благоприятный исход. Полноценный режим сна и отдыха. И по возможности - посещение доктора для осмотра и узи.
Что принимаете?
Адэль, половых контактов не было, как и осмотра врача, хотела идти недель в 7-8. Ничего не принимаю кроме витаминов: омега, фолиевая кислота

Поняла Вас. Сейчас не волнуйтесь!
Понаблюдайте за выделениями.
Если выделения усилятся - Транексам по 500мг 3 раза в день.
То, что у Вас была замершая беременность в анамнезе, это не значит, что ситуация повторится - тем более были роды здоровым ребенком. В таких случаях в 99% следующая беременность будет благополучно выношена и рождены абсолютно здоровые ребятишки.
Выполняйте все рекомендации, и когда появится возможность - нужно обратиться к врачу и обязательно пройти узи органов малого таза.

Примерно каждая третья женщина на планете страдает молочницей, а во время беременности риск развития инфекции повышается в несколько раз! Почему так происходит? Чем опасна инфекция для будущего малыша? Можно ли вылечить заболевание во время беременности? Рассмотрим эти вопросы подробно.
Почему возникает болезнь у беременных?
Молочница или вульвовагинальный кандидоз представляет собой инфекционное заболевание, которое вызывается дрожжеподобными грибами рода Candida. Эти микроорганизмы в малом количестве могут присутствовать во влагалище, толстой кишке абсолютно здоровой женщины. Однако при определенных условиях наблюдается активный рост их численности, который сопровождается воспалением.
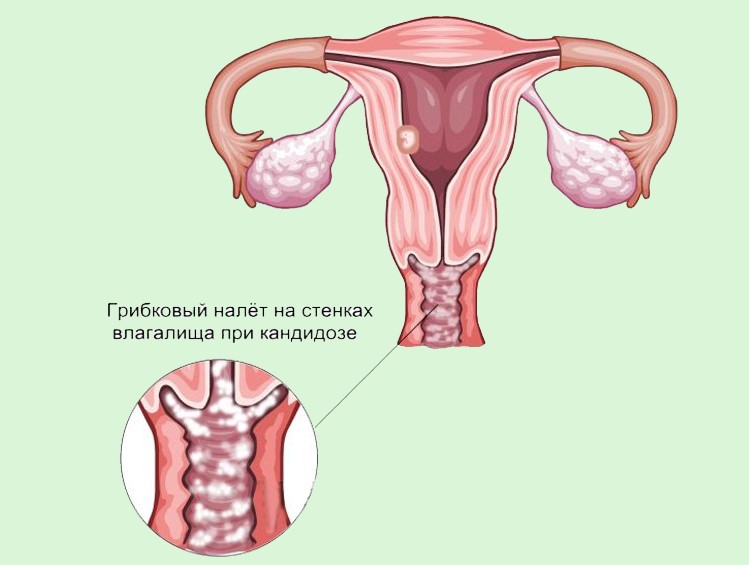
Почему у беременных женщин повышен риск развития молочницы?
Все дело в том, что во время беременности меняется микрофлора влагалища: в ней уменьшается количество лактобактерий. Лактобактерии необходимы для поддержания нормального уровня pH влагалища и подавления роста числа патогенных микроорганизмов, в том числе грибов рода Candida.
Вторая причина появления молочницы у беременных — снижение иммунитета, которое является необходимым условием для нормального вынашивания плода. Во время гестации в женском организме начинают синтезироваться особые вещества. Их первостепенная задача — не допустить образование антител, способных вызвать отторжение клеток плода иммунной системой матери.
К дополнительным провокаторам развития молочницы относятся:
- неправильная интимная гигиена. Если во время принятия душа женщина направляет струю воды от анального отверстия к лобку, это способствует попаданию кишечной микрофлоры во влагалище. В результате нарушается физиологическое соотношение между лактобактериями и патогенными микробами;
- хронические воспалительные процессы, при которых обычно снижен иммунитет;
- ношение синтетического белья. Ненатуральные ткани плохо пропускают кислород, необходимый лактобактериям для нормальной работы;
- постоянное использование ежедневных прокладок, которые мешают нормальной циркуляции воздуха. При использовании прокладок в зоне влагалища повышается температура и образуется влажная среда. Это самые благоприятные условия для размножения кандид;
- длительный прием антибактериальных средств;
- переохлаждение.
Какие симптомы указывают на молочницу?
К основным признакам заболевания относятся:
- обильные или умеренные белые выделения творожистой консистенции из влагалища;
- гиперемия и отечность в области вульвы, влагалища. На слизистых оболочках половых органов могут формироваться трещины;
- зуд, жжение в области влагалища. Неприятные ощущения усиливаются после принятия душа, интимной близости, мочеиспускания, во время сна;
- дискомфорт, боль во время полового акта.
Методы диагностики
Как лечится молочница во время беременности?
Сложность лечения молочницы во время беременности заключается в том, что важно соблюдать равновесие между лечебным эффектом и безопасностью плода. В первом триместре гестации происходит закладка внутренних органов эмбриона, и будущий ребенок еще не защищен плацентой. В связи с этим применяются только препараты местного действия, которые не проникают в системный кровоток. Например, на основе натамицина. Во втором и третьем триместрах гестации, когда большинство органов и систем плода уже сформировано, врач может посоветовать использовать более широкий спектр препаратов.
Во время лечения рекомендуется отказаться от интимной близости или использовать во время полового акта барьерные средства контрацепции.
При лечении заболевания важно строго придерживаться схемы, назначенной специалистом. Если ее не соблюдать, то лечебного эффекта не будет, а заболевание может стать хроническим. Вылечить хронический вульвовагинальный кандидоз гораздо сложнее.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Опасно ли заболевание для беременной и плода?
Каждую будущую мамочку волнует влияние молочницы на ее будущего ребенка. И такие волнения не напрасны. Несмотря на то, что заболевание в большинстве случаев не приносит вреда плоду, осложнения все же возможны. В некоторых ситуациях вульвовагинальный кандидоз приводит к следующим последствиям:
- гипоксии плода;
- подтеканию околоплодных вод;
- выкидышу, преждевременным родам.
Одним из самых опасных осложнений молочницы при беременности является инфицирование плода, которое может произойти как в дородовый период, так и во время родоразрешения.
Наиболее высокий риск заражения возникает во время прохождения плода через инфицированные родовые пути. При родоразрешении путем кесарева сечения заражение ребенка также возможно. Инфицирование особенно опасно для недоношенных детей. У таких малышей ослаблена работа иммунной системы, и любая инфекция протекает тяжело.
Заболевание может нанести вред не только будущему малышу, но и самой беременной. Кроме неприятной симптоматики, кандиды способны вызывать воспалительные процессы органов малого таза. Если инфекция поражает мочевыделительную систему, то могут развиться уретрит (воспаление мочеиспускательного канала), цистит (воспаление стенок мочевого пузыря). После родов у многих женщин наблюдается кандидозный эндометрит, при котором происходит воспаление внутреннего слизистого слоя матки.

В чем заключается профилактика молочницы?
Полностью защитить себя от молочницы во время беременности невозможно, однако каждая женщина в состоянии снизить риск заболевания. Для этого нужно:
- соблюдать правила интимной гигиены: регулярно принимать душ, подмываться в правильно направлении (от лобка к заднему проходу);
- носить свободное белье из натуральных тканей;
- не использовать 24 часа в сутки ежедневные прокладки. Также стоит обращать внимание на их своевременную замену;
- не переохлаждаться;
- рационально питаться, включать в меню продукты, обогащенные витаминами и микроэлементами.
Заключение
Главное правило для любой беременной женщины — своевременное посещение акушера-гинеколога. Регулярное медицинское обследование позволяет обнаружить молочницу на ранней стадии и вовремя начать грамотное лечение.
Читайте также:

