Молочница в цервикальном канале при беременности
Обновлено: 23.04.2024
Наличие генитальных инфекций во время беременности представляет опасность для матери и плода (преждевременное прерывание беременности, риск антенатального и интранатального инфицирования, развитие гнойно-воспалительных осложнений в послеродовом периоде).
Цель исследования: оценить клиническую эффективность препарата Бетадин в лечении бактериального вагиноза (БВ), смешанной урогенитальной инфекции и профилактике гнойно-воспалительных осложнений родов.
Материал и методы: в исследование включены 42 беременные на сроке гестации 34–36 нед., в возрасте от 18 до 42 лет, с клиническими признаками БВ. Лечение БВ проводилось всем пациенткам путем назначения препарата Бетадин по 1 свече в сутки во влагалище в течение 14 дней. Эффективность терапии оценивали на основании клинических данных и результатов лабораторных исследований.
Результаты: до лечения при микроскопии влагалищного мазка количество лейкоцитов колебалось от 11 до 32 в поле зрения. На этом фоне в бактериальных посевах были выявлены Candida albicans, Staphylococcus epidermidis, Enterococcus faecalis, Staphylococcus saprophyticus, а также ключевые клетки (гарднереллы), условно-патогенные штаммы уреаплазмы и микоплазмы, выявленные методами ПЦР.
После лечения при первом и втором контрольных обследованиях методом ПЦР условно-патогенных микроорганизмов выявлено не было.
Анализ течения послеродового периода у 39 из 42 пациенток показал отсутствие достоверно значимых гнойно-воспалительных осложнений у всех пациенток, прошедших санацию родовых путей препаратом Бетадин в среднем за 4–6 нед. до родоразрешения.
Выводы: проведенные нами исследования показали высокую эффективность препарата Бетадин при лечении БВ и смешанной урогенитальной инфекции среди беременных: у 100% пациенток через 1 мес. после терапии полностью исчезли клинические симптомы БВ, у 96% нормализовался микробный пейзаж влагалища. Результаты лечения сохранялись и в послеродовом периоде, обеспечивая отсутствие гнойно-воспалительных осложнений у всех пациенток, включенных в исследование.
Ключевые слова: бактериальный вагиноз, Бетадин, смешанная урогенитальная инфекция, повидон-йод.
Для цитирования: Тютюнник В.Л., Кан Н.Е., Ломова Н.А., Вересова А.А. Санация родовых путей у беременных перед родами и ее влияние на течение послеродового периода. РМЖ. Мать и дитя. 2017;25(2):67-70.
Vaginal sanation in pregnancy and its effect on postnatal period course
Tyutyunnik V.L., Kan N.E., Lomova N.A., Veresova A.A.
V.I. Kulakov Scientific Center for Obstetrics, Gynecology, and Perinatology, Moscow
Key words: bacterial vaginosis, Betadine, mixed urological genital infection, povidone-iodine.
For citation: Tyutyunnik V.L., Kan N.E., Lomova N.A. et al. Vaginal sanation in pregnancy and its effect on postnatal period course // RMJ. 2017. № 2. P. 67–70.
Статья посвящена санации родовых путей у беременных перед родами и ее влиянию на течение послеродового периода
Введение
Вопросы профилактики и лечения смешанных генитальных инфекций имеют особую значимость из-за их высокой частоты, сложностей диагностики и отсутствия патогномоничных клинических проявлений. Однако видовой состав и спектр возбудителей чрезвычайно широки. В 60–70% случаев этиологическим фактором воспалительных заболеваний женских половых органов выступают ассоциации возбудителей: Trichomonas vaginalis, Chlamidia spp., Ureaplasma spp., Staphylococcus spp., Streptococcus spp., Bacillus spp., Aerobacter aerogenes, Escherichia coli, Klebsiella spp., Shigella spp., Corynebacterium spp., Diphteroides spp., Micrococcus flavus, Gardnerella vaginalis, Mobiluncus, Peptostreptococcus, Prevotella, Bacteroides, Fusobacterium, Candida albicans [1–3].
Современная лабораторная идентификация возбудителей не всегда достаточно эффективна для выбора оптимальной этиотропной терапии в связи с используемыми технологиями, особенностями самих микроорганизмов.
Микрофлора влагалища изменчива под действием экзогенных и эндогенных факторов. На микроценоз влияют физиологические и гормональные изменения (пубертат, менопауза, беременность), фазы менструального цикла, нарушение менструальной функции. Большое значение имеют степень половой активности, использование антибактериальных препаратов, гормонотерапия, хирургические вмешательства [2, 4, 5].
Любой вариант нарушения микроценоза влагалища необходимо рассматривать как дисбиоз влагалищной микрофлоры. При этом происходит элиминация лактобацилл с колонизацией влагалища строгими анаэробами (Prevotella/Porphyromonas spp., Peptostreptococcus spp., Fusobacteium spp., Mobiluncus spp.), гарднереллой и грибами рода Candida. Иногда при абсолютном преобладании условно-патогенных микроорганизмов присутствуют и лактобактерии в низком титре, чаще – лактобактерии анаэробного происхождения, не продуцирующие перекись водорода [6].
При смешанных инфекциях имеется наибольший риск развития ассоциированных с ними осложнений. К ним относятся тяжелые воспалительные заболевания придатков матки с развитием выраженного спаечного процесса и трубно-перитонеального бесплодия, послеродовые и послеоперационные осложнения [6, 7].
Большой проблемой являются вульвовагинальные инфекции. Частота их достигает 60–85% у пациенток гинекологических стационаров [1, 7, 8].
В настоящее время проводятся многочисленные клинические, микробиологические и патогенетические исследования, посвященные вульвовагинитам, предлагаются новые препараты и методы лечения, но распространенность данной патологии у женщин репродуктивного возраста остается высокой. Причем такие формы, как бактериальный вагиноз (БВ), кандидозный вульвовагинит, трихомонадный вагинит составляют 90% всех случаев [8, 9].
Наличие генитальных инфекций во время беременности представляет опасность для матери и плода. Повышаются вероятность преждевременного прерывания беременности, риск антенатального и интранатального инфицирования, развития гнойно-воспалительных осложнений в послеродовом периоде [3, 5, 10]. Своевременная диагностика и проведение рациональной этиотропной терапии во время беременности — актуальные задачи.
Особый интерес представляет выбор препарата, способного оказать санирующий эффект на нижние отделы родовых путей непосредственно перед родами, не оказывая побочного влияния на плод. Большое значение имеет наличие в арсенале врача препарата с достаточно широким спектром действия, способного подавлять все виды патогенных микроорганизмов. Препарат Бетадин (международное непатентованное название – повидон-йод) – антисептическое и дезинфицирующее средство широкого спектра действия, которое убивает бактерии, вирусы, грибы, простейшие, за исключением туберкулезной палочки.
Бетадин – это комплексное водорастворимое соединение йода и поливинилпирролидона (нетоксический инертный синтетический полимер, выполняющий роль носителя, обладающий большой молекулярной массой и поэтому плохо проникающий через биологические барьеры). Антисептические и дезинфицирующие свойства бетадина обусловлены наличием йода в составе препарата. В комплексе с поливинилпирролидоном йод теряет свойство вызывать жжение тканей, но сохраняет высокую бактерицидную активность, что позволяет расширить область применения йода в акушерско-гинекологической практике [11].
Йод относится к группе галогеновых антисептиков, спектр действия его распространяется на грамположительные и грамотрицательные бактерии, грибы, вирусы и простейшие. Бактерицидное действие йода объясняется его сильными окислительными свойствами, он активно взаимодействует с аминокислотами белков, в результате чего меняется четвертичная структура белка, теряется его каталитическая и энзимная активность. В основном йод нарушает структуры бактериальных трансмембранных белков и ферментов, не имеющих мембранной защиты [12].
После введения во влагалище свеча Бетадин быстро растворяется и обволакивает слизистую оболочку влагалища, образуя на ее поверхности тонкий слой. При контакте препарата со слизистой оболочкой йод, медленно высвобождаясь из комплекса с поливинилпирролидоном, оказывает длительное антисептическое и дезинфицирующее действие. Молекулы Бетадина достаточно велики, они с трудом всасываются в кровь, поэтому препарат действует в основном местно, не оказывая токсического воздействия [12, 13].
Кроме того, Бетадин эффективнее других антисептиков подавляет размножение микроорганизмов даже в большом разведении (вплоть до 1/256).
Свечи Бетадин показаны для лечения острого и хронического вагинита, БВ, кандидоза, инфекции Trichomonas vaginalis, инфекций влагалища после терапии антибиотиками или стероидными препаратами, а также для профилактики инфекционных осложнений перед хирургическими или диагностическими вмешательствами во влагалище.
Свечи Бетадин нельзя использовать при повышенной чувствительности к йоду и другим составляющим препарата, нарушении функции или аденоме щитовидной железы, герпетиформном дерматите Дюринга, одновременно с применением радиоактивного йода и у детей в период новорожденности.
Кроме того, Бетадин выпускается еще и в форме 10% раствора для местного и наружного применения по 30, 120 и 1000 мл. В 1 мл раствора содержатся 0,1 г повидон-йода и вспомогательные вещества (глицерин, ноноксинол-9, лимонная кислота безводная, динатрия гидрофосфат, натр едкий 10% раствор (м/о) для установления рН, вода очищенная).
Раствор Бетадина может применяться для дезинфекции родовых путей (без разведения), а также для обработки глазной щели и пупочной ранки у новорожденных. Применяемый для профилактики конъюнктивита у новорожденных раствор Бетадина эффективен как в концентрации 2,5% [14], так и в концентрации 1,25% [15]. Обработка кожи новорожденных 0,1% раствором Бетадина полностью исключает возможность развития нозокомиальной инфекции (в т. ч. ассоциированной с MRSA) [16]. Раствор Бетадина имеет хороший клинический эффект, не уступающий действию ряда антибактериальных препаратов, и может считаться необходимым и надежным средством для профилактики и лечения гнойно-септических осложнений в практике гинеколога [17].
Нами было проведено исследование, целью которого стала оценка клинической эффективности препарата Бетадин в лечении бактериального вагиноза, смешанной урогенитальной инфекции и профилактике гнойно-воспалительных осложнений родов.
Материал и методы
Результаты
До лечения при микроскопии влагалищного мазка количество лейкоцитов колебалось от 11 до 32 в поле зрения. На этом фоне в бактериальных посевах у 37% женщин были выявлены Candida albicans, у 19% – Staphylococcus epidermidis в концентрации 106 КОЕ, у 17% – Enterococcus faecalis и у 23% – Staphylococcus saprophyticus (104 КОЕ). В 67% наблюдений в большом количестве были выявлены ключевые клетки (гарднереллы), в 11% определялись условно-патогенные штаммы уреаплазмы, а в 6% – микоплазмы, выявленные методами ПЦР.
После проведенного лечения при первом и втором контрольных обследованиях методом ПЦР мы не выявили условно-патогенных микроорганизмов.
После терапии уже на втором визите жалоб не предъявляла ни одна пациентка. Анализ лабораторных данных показал, что через 1 нед. после терапии только у 2 пациенток был выявлен Staphylococcus epidermidis, а при втором контрольном визите у всех женщин отсутствовала условно-патогенная флора, был отмечен рост титра лактобактерий.
После курса лечения препаратом Бетадин проводили терапию эубиотиками, на фоне которых нормализовался биоценоз влагалища, титр лактобактерий при повторном исследовании был в пределах нормы.
Через 4 нед. после терапии у 96% пациенток пейзаж влагалищного мазка нормализовался: количество лейкоцитов было 4–8 в поле зрения. В бактериальных посевах после лечения условно-патогенная флора не выявлялась.
Независимо от схемы лечения (с применением эубиотиков или без них) при контрольном исследовании у 69% женщин титр лактобактерий был в пределах нормы.
Через 1 мес. после терапии жалобы на умеренные выделения из половых путей, не сопровождавшиеся зудом и неприятным запахом, предъявляли лишь 5% женщин. Кроме того, в процессе терапии препаратом Бетадин пациентки в подавляющем большинстве наблюдений не отмечали каких-либо побочных реакций, связанных с применением свечей, в виде неприятных ощущений в области наружных половых органов и влагалища (жжения, зуда, отека и т. д.).
Впоследствии нами были проанализированы исходы беременности и послеродового периода у 39 из 42 пациенток, включенных в исследование.
Анализ течения послеродового периода показал отсутствие достоверно значимых гнойно-воспалительных осложнений у всех пациенток, прошедших санацию родовых путей препаратом Бетадин в среднем за 4–6 нед. до родоразрешения.
Выводы
Таким образом, проведенные нами исследования показали высокую эффективность препарата Бетадин при лечении БВ и смешанной урогенитальной инфекции среди беременных. У 100% пациенток через 1 мес. после терапии полностью исчезли клинические симптомы БВ, у 96% нормализовался микробный пейзаж влагалища. Результаты лечения сохранялись и в послеродовом периоде, обеспечивая отсутствие гнойно-воспалительных осложнений у всех пациенток, включенных в исследование.
Успешное лечение БВ зависит от правильной диагностики и патогенетически обоснованной терапии (т. е. лечения, воздействующего на все звенья процесса развития дисбактериоза влагалища). Для предупреждения возникновения новых эпизодов БВ рекомендуется использование вагинальных антисептиков (свечи Бетадин) и пробиотиков.
Для цитирования: Тютюнник В.Л., Орджоникидзе Н.В. Вагинальный кандидоз и беременность. РМЖ. 2001;19:833.
Научный центр акушерства, гинекологии и перинатологии РАМН
В настоящее время частота гнойно–воспалительных заболеваний в акушерстве не имеет явной тенденции к снижению. Во многих странах мира, в том числе и в России, отмечен рост вагинальных инфекций, которые прочно занимают ведущее место в структуре акушерско–гинекологической заболеваемости [1, 2].
Внедрение современных технологий в клиническую микробиологию позволило расширить исследования и показать, что отрицательное воздействие факторов внешней среды на микрофлору макроорганизма ведет к разнообразной патологии как воспалительного, так и невоспалительного генеза. Несмотря на значительные успехи, достигнутые в диагностике, терапии и профилактике дисбактериозов влагалища, их частота не имеет отчетливой тенденции к снижению. Последнее связано также с ростом иммунодефицитных состояний на фоне ухудшения экологической обстановки, неправильного питания, частых стрессов, бесконтрольного применения лекарственных средств, в первую очередь, антибиотиков. Чаще всего половая инфекция бывает обусловлена несколькими патогенными факторами – вирусами, микробами, грибами, простейшими, которые вызывают похожие по клиническому течению, но различные по патогенезу и методам лечения заболевания.
Особо важное значение вагинальные инфекции приобретают в акушерской практике, так как являются частой причиной развития воспалительных осложнений во время беременности, в родах и послеродовом периоде. К осложнениям гестационного периода и родов, связанным с различными нарушениями микроценоза влагалища, относят угрозу прерывания, самопроизвольные выкидыши, преждевременные роды, хориоамнионит, несвоевременное излитие околоплодных вод, рождение детей с малой массой тела, хронической гипоксией и/или признаками внутриутробной инфекции, возникновение раневой инфекции родовых путей, эндометрита в послеродовом периоде.
Нарушение микроценоза влагалища наиболее часто связано с кандидозной инфекцией. По данным литературы, 75% женщин репродуктивного возраста переносят, по крайней мере, один эпизод вагинального кандидоза [3]. В настоящее время известно 196 видов грибов рода Candida. Из них со слизистых оболочек человека выделяют более 27 видов. По сводным данным, Candida albicans обнаруживают в кишечнике у 20–50% здоровых людей, на слизистой оболочке полости рта – у 20–60%, во влагалище – у 10–17% небеременных женщин. Вагинальный кандидоз у беременных встречается в среднем в 30–40% случаев, а перед родами – до 44,4%.
Необходимо отметить, что кандидоз мочеполовых органов в 2–3 раза чаще встречается при беременности, чем у небеременных женщин. Столь высокая частота возникновения кандидоза влагалища в период гестации обусловлена рядом факторов: изменениями гормонального баланса; накоплением гликогена в эпителиальных клетках влагалища; иммуносупрессорным действием высокого уровня прогестерона и присутствием в сыворотке крови фактора иммуносупрессии, связанного с глобулинами. Установлена прямая связь между сроком гестации и частотой возникновения вагинального кандидоза.
Основная роль в возникновении вагинального кандидоза принадлежит грибам рода Candida albicans, выделяемым в 95% случаев. Для вагинального кандидоза во время беременности характерны бессимптомное течение и частые рецидивы. В связи с увеличением числа факторов риска и широким распространением кандидозной инфекции, появлением новых данных о патогенезе на фоне иммунодефицитных состояний, вопросы профилактики и лечения кандидоза в настоящее время представляют весьма сложную проблему [1, 4, 5]. Особое значение эта проблема приобретает в период гестации из–за высокого риска поражения плода. Беременные и родильницы с вагинальным кандидозом могут быть источником как внутриутробного, так и постнатального инфицирования новорожденных. За последние 20 лет частота кандидоза среди доношенных новорожденных возросла с 1,9% до 15,6%.
Важным представляется знание патогенеза данной инфекции. В развитии кандидоза различают следующие этапы: прикрепление (адгезию) грибов к поверхности слизистой оболочки с ее колонизацией, внедрение (инвазию) в эпителий, преодоление эпителиального барьера слизистой оболочки, попадание в соединительную ткань собственной пластинки, преодоление тканевых и клеточных защитных механизмов, проникновение в сосуды, гематогенная диссеминация с поражением различных органов и систем.
При вагинальном кандидозе инфекционный процесс чаще всего локализуется в поверхностных слоях эпителия влагалища. На этом уровне инфекция может персистировать длительное время ввиду возникновения динамического равновесия между грибами, которые не могут проникнуть в более глубокие слои слизистой оболочки, и макроорганизмом, сдерживающим их, но не способным полностью элиминировать возбудитель. Нарушение этого равновесия приводит либо к обострению заболевания, либо к ремиссии или выздоровлению.
В зависимости от состояния вагинального микроценоза выделяют 3 формы Candida–инфекции влагалища:
1. Бессимптомное кандидоносительство, при котором отсутствуют клинические проявления заболевания, дрожжеподобные грибы выявляются в низком титре (менее 104 КОЕ/мл), а в составе микробных ассоциантов вагинального микроценоза абсолютно доминируют лактобациллы в умеренно большом количестве.
2. Истинный кандидоз, при котором грибы выступают в роли моновозбудителя, вызывая клинически выраженную картину вагинального кандидоза. При этом в вагинальном микроценозе в высоком титре присутствуют грибы Candida (более 104 КОЕ/мл) наряду с высоким титром лактобацилл (более 106 КОЕ/мл) при отсутствии диагностически значимых титров других условно–патогенных микроорганизмов.
3. Сочетание вагинального кандидоза и бактериального вагиноза, при котором дрожжеподобные грибы участвуют в полимикробных ассоциациях, как возбудители заболевания. В этих случаях дрожжеподобные грибы (чаще в высоком титре) обнаруживают на фоне большого количества (более 109 КОЕ/мл) облигатных анаэробных бактерий и гарднерелл при резком снижении концентрации или отсутствии лактобацилл.
Клиническая картина вагинального кандидоза обычно характеризуется следующими симптомами:
• обильными или умеренными творожистыми выделениями из половых путей;
• зудом, жжением, раздражением в области наружных половых органов;
• усилением зуда во время сна или после водных процедур и полового акта;
• неприятным запахом, усиливающимся после половых контактов.
В настоящее время принято различать 3 клинические формы генитального кандидоза:
2. Острый урогенитальный кандидоз
3. Хронический (рецидивирующий) урогенитальный кандидоз.
Одной из основных особенностей течения генитального кандидоза является нередкое сочетание кандида–инфекции с бактериальной условно–патогенной флорой, обладающей высокой ферментативной и литической активностью, что создает благоприятные условия для внедрения грибов в ткани.
Диагностика вагинального кандидоза должна быть клинико–микробиологической, а среди лабораторных методов приоритет должен быть отдан посеву вагинального отделяемого. Этот метод позволяет установить этиологию заболевания, видовую принадлежность возбудителя и дать его количественную оценку. Культуральное исследование является методом выбора и при контроле эффективности лечения. Параллельно проводимая микроскопия вагинального мазка, окрашенного по Граму, позволяет дать оценку сопутствующей грибам микрофлоры (облигатные анаэробы или лактобациллы), от которой должен зависеть выбор рациональной этиотропной терапии.
Лечение вагинального кандидоза
Препараты, применяемые у беременных для лечения вагинального кандидоза, должны отвечать следующим требованиям: отсутствие токсичности для плода и для матери, высокая эффективность, хорошая переносимость, минимальная частота возникновения резистентности у возбудителей и т.д. Интравагинальное применение антимикотиков следует признать предпочтительным из–за очень низкой системной абсорбции препаратов, что сводит к минимуму возможность нежелательных эффектов [1, 4]. Кроме того, быстрее наступает уменьшение клинической симптоматики и выздоровление. Существует множество препаратов и схем лечения вагинального кандидоза во время беременности. Однако пока нет оптимального препарата, который бы отвечал всем требованиям и имел бы стопроцентную эффективность.
Препараты для лечения вагинального кандидоза подразделяют на следующие группы:
• антибиотики (нистатин, леворин, пимафуцин, амфотерицин В);
• имидазолы (клотримазол, кетоконазол, миконазол, гино–певарил);
• триазолы (флуконазол, итраконазол);
• комбинированные препараты (полижинакс, клион Д, пимафукорт, макмирор комплекс);
• препараты разных групп (дафнеджин, йодат поливинилпирролидон, гризеофульвин, флуцитозин, нитрофунгин).
При лечении вагинального кандидоза эффективность клотримазола составляет 70–82%, миконазола – 80%, кетоконазола – 68%, полижинакса – 85,5%, гино–певарила – 86,7%, дафнеджина – 93,5%, флуконазола – 93,3% [1, 3, 4, 5]. Однако использование некоторых противогрибковых препаратов (например, флуконазола) ввиду их возможного тератогенного воздействия в период гестации противопоказано.
В последние годы для лечения вагинального кандидоза при беременности стали широко применять пимафуцин (натамицин), который является противогрибковым полиеновым антибиотиком из группы макролидов, имеющим широкий спектр действия. Он оказывает фунгицидное действие. Натамицин связывает стеролы клеточных мембран, нарушая их целостность и функции, что приводит к гибели микроорганизмов. К натамицину чувствительны большинство дрожжеподобных грибов, особенно Candida albicans, менее чувствительны к данному препарату дерматофиты. Важными характеристиками препарата являются отсутствие резистентных штаммов, а также отсутствие токсичности, что позволяет применять его на любом сроке беременности и в период лактации.
Клинические испытания препарата проводились при лечении большого количества больных, страдающих цервиковагинитами и вульвовагинитами, вызванными простейшими и грибами. Была доказана эффективность пимафуцина, во всех исследованиях отмечался высокий процент полного выздоровления с исчезновением клинических симптомов и нормализацией результатов бактериоскопического и бактериологического анализов.
Применяя пимафуцин для лечения вагинального кандидоза у беременных в течение последних 5 лет, мы подтвердили его высокую эффективность и безопасность. При этом соблюдался принцип индивидуального подхода к каждой беременной с учетом срока гестации, клинической формы заболевания, результатов микробиологического анализа. Пимафуцин назначали после 12 недель гестации, при острой форме ВК – по 1 вагинальной свече (100 мг натамицина) 1 раз на ночь в течение 6 дней, при рецидиве хронической инфекции – в той же дозировке, длительностью 9 дней. Одновременно предупреждали о необходимости лечения супруга (например, 2% крем пимафуцин – местно). Данные опроса пациенток показали, что уже на 2–3 день лечения отмечалось улучшение состояния. После окончания курса терапии у подавляющего большинства (94%) беременных отмечалось улучшение. Клинически оно выражалось в исчезновении выделений, гиперемии и отечности слизистой влагалища, чувства жжения и зуда. В мазках и бактериологическом посеве нити мицелия и дрожжевые клетки обнаружены не были. В мазках из влагалища лейкоцитоз составлял до 8–10 в поле зрения.
Таким образом, пимафуцин является высокоэффективным противогрибковым препаратом для лечения вагинального кандидоза при беременности, не оказывающим отрицательного влияния на состояние плода и новорожденного.
Пимафуцин (торговое название)
1. Прилепская В.Н., Анкирская А.С., Байрамова Г.Р., Муравьева В.В. Вагинальный кандидоз. // М.: 1997.– 40 с.
2. Mardh P.A. The vaginal ecosystem. // Amer. J. Obstet. Gynecol. – 1991. – Vol. 165, № 4, Рt. 2. – P. 1163–1168.
3. Perry С., Whittinton R., McTavish D. Fluconazole. An update of its antimicrobial activity, phannacokinetic properties and therapeutic use invaginal candidiasis. // Drugs.–1995.– Vol. 49. № 6. – P. 994–1006.
4. Акопян Т.Э. Бактериальный вагиноз и вагинальный кандидоз у беременных (диагностика и лечение): Дисс. канд. мед. наук.– М.– 1996.–141 с.
5. Мирзабалаева А. К. Основные принципы лечения хронического кандидоза гениталий у женщины. // Вестник дерматологии и венерологии.–1994.– № 2.– С. 20–22.
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Это молочница, у беременных часто возникают. Проставьте свечи тержинан, он разрешён при беременности по 1 свече вагинально 6 дней на ночь
Галимат, нужно ли дополнительно использовать наружно какие-то мази? И что использовать для интимной гигиены?

Галимат, да зуд в основном наружно, тогда нужна мазь? И ещё можете, пожалуйста, объяснить, почему в результатах анализа в третьем анализе, где гарднерелла, белый пустой квадратик стоит в колонке справа а не слева как во всех остальных? Это может быть не молочница, а гарднерелла?

Это опечатка, там же написано не выявлено, где гарднерелла . У вас симптомы молочницы, а у гарднереллы желтоватые выделения, рыбный запах, жжение есть. Наружно используйте крем пимафуцин 2 раза в день 7 дней, а внутрь тержинан ставьте
Галимат, у меня бело-желтые выделения, но без запаха
Может мне сдать дополнительно какие-то анализы? Потому что мазок не выявил молочницу

Если сдавать мазок на флору и фемофлор 16 , не обязательно, что кандида высеятся, симптомы молочницы у вас есть. Желтовато- белые выделения характерны при беременности.

Здравствуйте .Такое бывает в беременность что кандидоз возникает много раз до родов.Попробуйте Тержинан свечи по 1 вагинально -10 дней.На след день после окончания их начинайте Лактожиналь по 1 свече 2 раза в день -10 дней.
Эльвира, спасибо. Обязательно ли ставить лактожиналь? Просто там лактобактерии, а у меня их по анализу достаточно

Лактожиналь не обязателен ,но он поддерживает нормальное количество своих лактобактерий ,так как лактобактерий препарата не могут заселить флору влагалища,а лишь создают условия для сохранения и увеличения своих.Чтобы избежать рецидивов.
А тержинан не 6 дней только ,а 10,многие на 6 останавливаются ,так не стоит делать .
Эльвира, хорошо. Мне не нужно дополнительно сдавать какие-то анализы? Просто не понимаю, почему мазок не выявил молочницу, вдруг у меня какое-то другое заболевание

Не факт что кандидоз ,в любом случае Тержинан рассчитан на широкий спектр бактерий и кандидоз.Вам в идеале ещё партнера надо обследовать ,пусть супруг сжат андрофлор скрин .

Валерия, здравствуйте да. Бело-желтые выделения, зуд и дискомфорт во время полового акта. Фемофлор сдавала после свечей пимафуцин, тогда назначали залаин, но на него видимо аллергия


Белье не синтетическое? Никаких новых порошков, гелей для стирки, гелей для подмывания?
Со стулом проблем нет?

Во время беременности меняется флора во влагалище и становится более агрессивной. Поэтому синтетическое бельё могло создать парниковый эффект и стимулировать рост условно-патогенной флоры
Сдайте посев на флору


Здравствуйте, Алина!
Выделения при беременности вообще увеличиваются в количестве и обьеме.
Зуд снаружи только или внутри тоже?
Чем подмываетесь?

Гель пока уберите, подмывайтесь обычной водой спереди назад. Проверьте мочу на наличие солей. Можно ещё дополнительно сдать посев из влагалища на флору с чувствительностью к антибиотикам и антимикотикам.

Здравствуйте, не согласна, что Вам нужен посев, этот анализ не покажет истинную концентрацию микроорганизмов , у Вас по фемофлору обсалютное преобладание лактобактерий, иппп нет. Если зуд снаружи, попробуйте использовать только местно Клотримазол мазь 2 раза в день 6-7 дней. Подмывайтесь ромашкой.
Любовь, хорошо, спасибо за мнение. Гинеколог при осмотре говорил, что у меня внутри всё воспалено. Зуд как снаружи, так и внутри, плюс выделения. Внутрь ничего не нужно?

где-то выше коллеге указали, что жалобы снаружи. Если внутри все действительно так плохо , такого фемофлора просто не было бы, если есть финансовая вохможно пересдать фемофлор 16- сдайте, нет, можно внутрь использовать или свечи антисептического дейсвия ( флуомизин\гексасент), возможен вариант назначения свечей "от всего"-тержинан, полижинакс,эльжина (10 дней в среднем)
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Илона, уточнение: меня аллерголог предупредил, что антибиотики мне применять нельзя, так как 2 фото, Кандида альбиканс везде расплодится ещё больше. А данные препараты их содержат, при беременности не опасно ли их применять?

Эти препараты применяются местно, содержат те препараты, которые Вам необходимо, ничего дальше не распространится! ваш врач Вам не объяснял, что беременность подавляет любой иммунитет и пока она будет в организме вылечить кандиду невозможно, только подлечить?
Илона, понятно. А при применении свечей Клотримазол возможен зуд и как быть если появится, так как в данный момент присутствуют признаки цистита

Ольга, все очень индивидуально. При таких жалобах начните принимать канефрон 2т три раза в день -14 дней

Здравствуйте, Ольга !
Перечисленные Вами Микроорганизмы присутствовать должны в норме ! Весь вопрос, - в каком количестве !
У вас имеется результат качественного анализа ПЦР , т. е. определяющего наличие или отсутствие !
Необходимо проведение количественного анализа ! Пр поведении количественного анализа , лаборатория без лишних напоминаний , в случае повышения концентрации любых микроорганизмов выше допустимого , определяет их чувствительность к антибиотикам и вручает больным перечень антибиотиков , к которым чувствительна флора вызывающая воспаление !
А проведение лечения вслепую, наугад, - не лучшее решение вопроса !
Удачи Вам !
Возникнут вопросы, - напишите !


Добрый день! Лучше всего вам сдать Фемофлор ,этот анализ покажет состояние флоры вашего влагалища и определит точный источник выделений и зуда . В анализе ,который вы сдали есть микроорганизмы ,которые являются условно-патогенными и в норме живут во влагалище .Поэтому необходимо знать количество в котором они у вас . Если там будет все в пределах нормы ,то возможно ваши жалобы связаны с аллергическим компонентом . И будет достаточно применение лактобактерий во влагалище . Назначить вам лечение в слепую нельзя . Легкой вам беременности и здоровья !

Здравствуйте, Ольга! Сальвагин хороший препарат, но в качестве профилактики, для лечения его будет не достаточно. Вы правильно делаете, что восстанавливаете микрофлору в кишечнике, все в организме взаимосвязано. Кроме того, нужно пересмотреть питание, исключить мучное, сладкое, жирное, жареное, если кушаете, пить ежедневно на ночь стакан свежего кефира, не менее 2 литров чистой воды в день. Нормализовать стул, если есть проблемы. Исключить ношение стрингов, синтетического нижнего белья, ежедневные прокладки. Подмываться простой водой или отваром ромашки строго снаружи сверху в низ, можно использовать аптечные средства для интимной гигиены, лактацид или гинокомфорт. Согласна, что сейчас нужно сдать посев на патогенную микрофлору из цервикального канала и уреаплазму с определением чувствительности к препаратам, лечение по результатам. Учитывая, что нет сейчас острых жалоб есть смысл подождать результаты посевов.
Ольга, соглашусь с вами и предыдущими докторами про количественный анализ. А жалобы: небольшой зуд, цистит и рези при мочеиспускании, живот не болит, ноет в районе копчика, вот это мои переживания (за ребенка). Антибиотики не хочу, в жизни они мне сильно насолили, упал очень иммунитет, развилась псевдоаллергия с отеком носоглотки, далее был гайморит, поэтому из боюсь. Думала, что в таких случаях гексикон (не про кандиду) и свечи с облепихой, а что-то совсем руки опускаются от названий. При беременности не хочется навредить ребенку.

Канефрон пить длительно 2 драже 3 раза в день, клюквенный и брусничный морс, вообще больше жидкости, 2-3 литра в день. Если пить антибиотики не будете особого смысла сдавать посев на уреаплазму нет, лечить кандиду, можно сдать посев с определением чувствительности к препаратам, можно сейчас проставить Клотримазол, это не антибиотик. И соблюдать все рекомендации которые выше написала.
Что такое цервицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаршиной О. И., гинеколога со стажем в 18 лет.
Над статьей доктора Батаршиной О. И. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Цервицит — это воспалительное заболевание шейки матки, которое развивается под влиянием различных агентов (как инфекционных, так и неинфекционных) [2] .
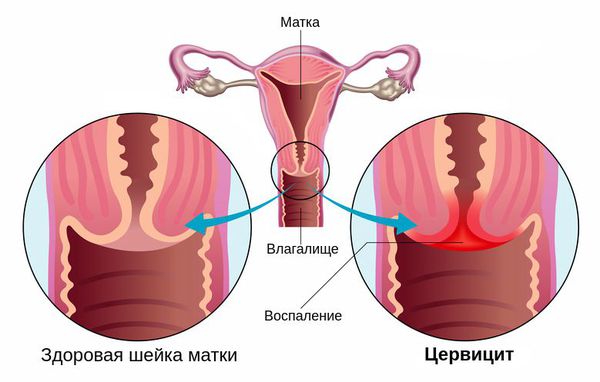
Распространённость цервицита у женщин достигает 10-45 %. Наиболее часто его вызывают возбудители, передаваемые половым путём, такие как гонокок, хламидия, трихомонада, вирус герпеса, бледная трепонема и др. [7] [8] [11] . Также причиной возникновения цервицита являются различные заболевания, аллергические реакции на противозачаточные спермициды, латекс в составе презервативов или продукты женской гигиены, такие как мыла, гели для душа или дезодоранты.
Длительный и вялотекущий дисбиоз влагалища (бактериальный вагиноз) также рассматривается как одна из возможных причин цервицита, поскольку на фоне изменения уровня кислотности влагалища меняется и соотношение видов влагалищной микрофлоры.
В зоне риска по возникновению цервицита находятся женщины, которые:
Также доказано, что фоном для развития воспаления шейки матки и его хронизации является местный иммунодефицит, связанный с нарушением защитной функции слизистой оболочки.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы цервицита
Возможно как симптомное, так и бессимптомное течение заболевания [31] .
При бессимптомном процессе диагноз "цервицит" может быть поставлен:
- при неудовлетворительных результатах мазков — повышенном уровне лейкоцитов (клеток крови, отвечающих за иммунный ответ на внедрение инфекционных агентов);
- на основан ии визуального осмотра шейки матки врачом-гинекологом — покраснения и отёка шейки матки.
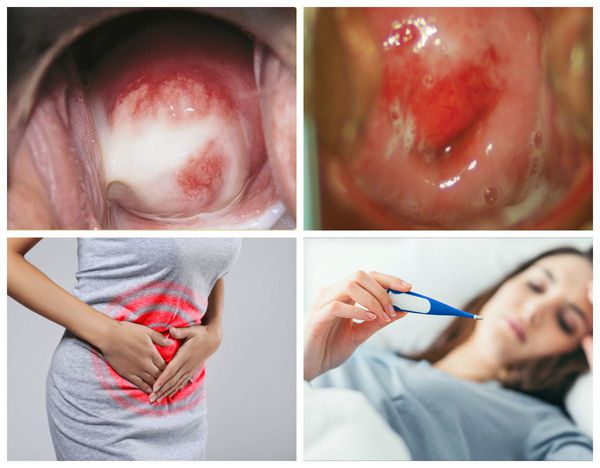
При симптомном течении заболевания женщину могут беспокоить:
- сероватые или бледно-жёлтые выделения из влагалища;
- аномальные кровянистые выделения во время или после полового контакта, а также в перерывах между менструациями [31] ;
- боль во время секса;
- затруднённое, болезненное или частое мочеиспускание;
- тазовая боль или, в редких случаях, лихорадка.
Патогенез цервицита
Когда речь идет о патогенезе цервицита, прежде всего необходимо обозначить понятия, о которых пойдёт речь.
Шейка матки представляет собой гладкомышечный орган длиной 2-3 см, образованный соединительной тканью. Основная функция данной части матки — барьерная. Она реализуется за счёт секрета (выделений) слизистой , которая препятствует попаданию патогенных возбудителей в матку, маточные трубы и малый таз. В состав секрета входят как иммуноглобулины всех классов ( IgG, IgM, IgA и др. ), так и вещества, обладающие высокой расщепляющей и бактерицидной активностью.
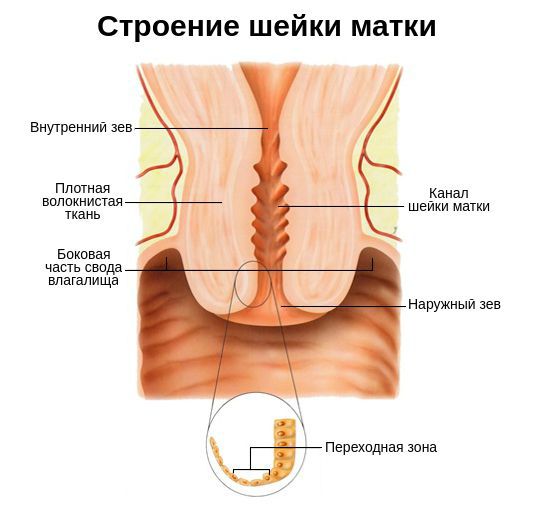
Также шейку матки защищает микрофлора влагалища . Она состоит из анаэробных и аэробных бактерий, причём первых в десять раз больше, чем вторых. Такое соотношение создаёт определённый уровень кислотности слизистой, который не позволяет патогенным микроорганизмам внедряться в полость матки [8] .
Циклическое воздействие половых гормонов на женский организм позволяет сохранять микрофлору влагалища в норме, тем самым защищать шейку матки:
- в первой фазе менструального цикла под воздействием эстрогенов синтезируется гликоген, стимулируется выработка слизистого секрета, выполняющего барьерную функцию [4][17][27] ;
- во второй фазе цикла под воздействием прогестерона происходит подкисление среды влагалища и размножение лактобактерий.
При снижении барьерных свойств микрофлоры влагалища и слизистой шейки матки в организм женщины проникают различные патогенные возбудители, которые приводят к развитию цервицита. Их активному проникновению и распространению в полости малого таза способствуют сперматозоиды в качестве клеток-переносчиков инфекционных агентов, а также трихомонады и установка внутриматочной спирали на фоне воспалительного процесса.
Острый цервицит
Чаще возникает при поражении шейки матки специфическими возбудителями (например, гонококком), а также после искусственного прерывания беременности, в осложнённом послеродовом периоде (возбудителями чаще становятся стафилококковая и стрептококковая инфекции) и при вирусном поражении шейки матки. На ранней стадии заболевания возникают:
- полнокровие сосудов;
- повышение уровня лейкоцитов (лейкоцитарная инфильтрация);
- просачивание крови сквозь стенки сосудов в зону воспаления (экссудация);
- дистрофические изменения с вакуолизацией цитоплазмы и ядер клеток.
В результате дистрофических изменений клеток на поверхности слизистой оболочки шейки матки появляется гнойный и серозно-гнойный экссудат — сероватые или бледно-жёлтые выделения.
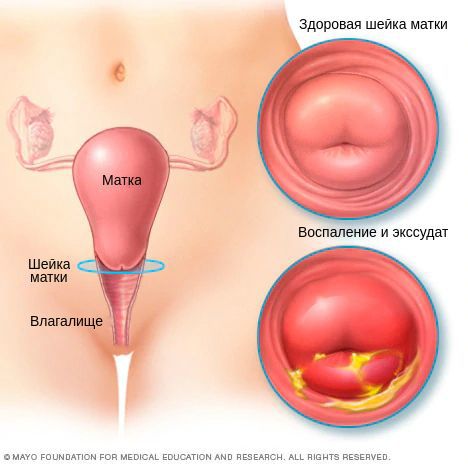
Хронический цервицит
При проникновении возбудителей в межклеточное пространство крипт шейки матки (небольших трубчатых углублений), труднодоступных для лечения, возникает хронический цервицит. Причиной хронизации заболевания нередко является поражение шейки матки хламидийной инфекцией. В 24-40 % случаев хронический цервицит возникает на фоне длительного и вялотекущего бактериального вагиноза. При осмотре гинекологом шейка матки выглядит покрасневшей, отёчной, легко травмируется. Микроскопически наблюдается инфильтрация подэпителиальной ткани лимфоцитами, плазмоцитами, полнокровие сосудов. Наряду с дистрофическими процессами в ткани преобладают процессы непрямого деления клеток, разрастания ткани и замещения одного вида клеток другим. Часто при хроническом цервиците нарушаются процессы ороговения клеток, что проявляется уплотнением тканей и изменением процесса гликогенизации клеток [6] [11] .
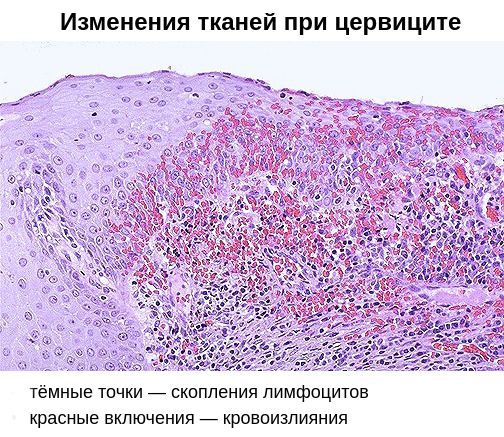
Помимо специфического возбудителя, немалую роль в возникновении хронического цервицита играет вторичный иммунодефицит. Он заключается в неполноценности клеточного и гуморального иммунитета. На клеточном уровне снижается количество Т- и В-лимфоцитов, а также нарушается фагоцитарная активности клеток, позволяющая им поглощать и переваривать патогенные микроорганизмы. В результате возбудители остаются в организме, снижается содержание антител IgG и IgM, увеличивается выработка антител IgA, что ведёт к изменению качества цервикальной слизи.
Послеродовой цервицит
Отдельно такую форму не выделяют, цервицит после родов ничем не отличается от обычного. Разница может быть лишь в лечении: не все антибиотики можно принимать при грудном вскармливании.
Классификация и стадии развития цервицита
Классификация цервицита зависит от типа возбудителей, локализации и давности патологических процессов. Так, в зависимости от типа возбудителя цервициты подразделяют на инфекционные и неинфекционные. Инфекционные цервициты бывают:
- гонококковыми;
- хламидийными;
- трихомонадными;
- кандидозными;
- вирусными.
Неинфекционные цервициты рассматриваются и классифицируется в зависимости от причины, вызвавшей воспаление. Они бывают аллергическими, атрофическими (сенильными) и др. [8] .
Кроме того, по локализации цервицит подразделяют на:
- экзоцервицит — протекает преимущественно на поверхности шейки матки;
- эндоцервицит — в основном затрагивает эпителий канала шейки матки (цервикальный канал).
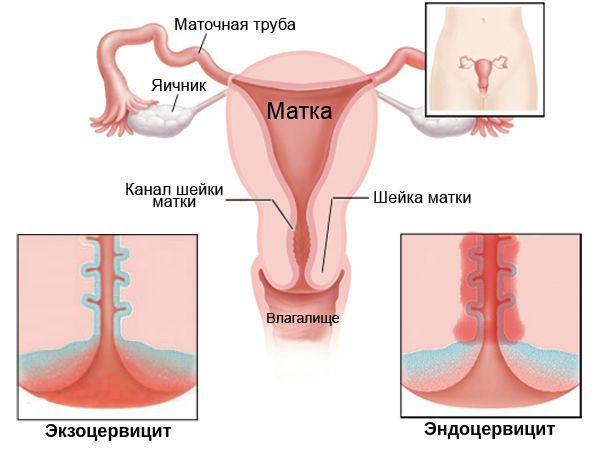
По длительности протекания процесса цервицит может быть:
- острым — процесс воспаления длится не более шести недель;
- хроническим — болезнь протекает с периодическими ремиссиями и обострениями.
Осложнения цервицита
Выявление причины цервицита имеет важное значение, поскольку при наличии инфекционного агента возбудитель способен распространяться за пределы шейк и матки и вызывать эндометрит , а также воспаление в теле матки, маточных трубах и малом тазе. В ряде случаев это приводит к бесплодию или препятствует вынашиванию плода [25] [27] .
Цервицит и беременность
Если беременность возникла на фоне цервицита, возбудитель заболевания может привести к преждевременному прерыванию беременности в связи с проникновением инфекции в водную оболочку, обращённую к плоду, затем в хорион (плаценту), околоплодные воды и сам плод.
При инфицировании ребёнка на ранних сроках беременности могут сформироваться врождённые пороки развития, возникает риск первичной плацентарной недостаточности и внутриутробной гибели плода. При позднем инфицировании наблюдаются следующие осложнения беременности:
- внутриутробная задержка развития плода;
- вторичная плацентарная недостаточность (часто на фоне плацентита — воспаления плаценты);
- локальные и генерализованные (распространённые) инфекционные поражения плода.
Генерализованные формы внутриутробной инфекции чаще развиваются в первом триместре беременности, так как плод ещё не может препятствовать распространению воспалительного процесса. В третьем триместре воспалительные изменения вызывают сужение или обтурацию (закрытие просвета) каналов и отверстий, что ведёт к аномальному развитию уже сформировавшегося органа — псевдоуродствам ( гидроцефалии , гидронефрозу и др.) [29] .
Длительное воспаление шейки матки становится фоном для развития злокачественных процессов . Это связано с нарушением регенерации слизистой оболочки шейки матки, которое наблюдается при хроническом цервиците. Наиболее значимыми факторами, влияющими на регенерацию, являются вирусы и хламидии [10] . Учёные доказали, что формирование рака шейки матки происходит только на фоне сохранившейся в криптах вирусной инфекции, которая активируется более чем через год после первичного обнаружения возбудителя [30] .
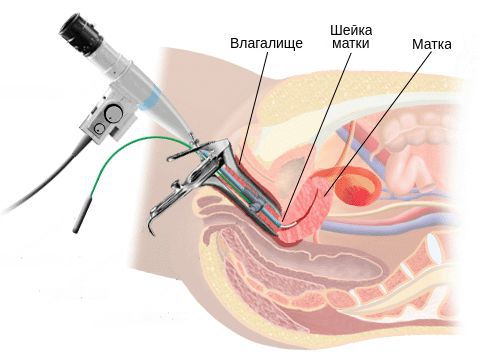
Диагностика цервицита
Диагностическими критериями цервицита при осмотре в зеркалах являются:
- покраснение слизистой, отёк;
- обильные выделения грязно-серого или зеленоватого цвета;
- творожистое отделяемое (при грибковом поражении шейки матки и влагалища).
При микроскопическом исследовании наблюдается увеличение количества лейкоцитов, также можно обнаружить возбудителей трихомониаза и гонореи.
Однозначными признаками цервицита при вульвоцервикоскопии служат:
- фолликулярный кольпит, "лунный ландшафт" — для хламидиоза;
- очаговый кольпит — для трихомониаза;
- диффузный кольпит — для неспецифической бактериальной инфекции;
- симптом "манной крупы" — для герпетической инфекции [17] .
Бактериологическое исследование с поверхности шейки матки и заднего свода влагалища позволяет оценить не только соотношение лактофлоры, создающей нормальную кислотность влагалища, но и выявить рост условно-патогенных возбудител ей, таких как кишечные палочки, стрептококки, стафилококки, анаэробные кокки и др. Причём клинически значимым является рост микроорганизмов в колич естве более чем 10 4 КОЕ/мл.
ПЦР-диагностика позволяет обнаружить специфических возбудителей, вызвавших воспалительный процесс, таких как микоплаз мы, уреаплазмы, гарднереллы, хламидии, вирус герпеса и др. [31] . Для этого исследования врач-гинеколог должен взять мазок из шейки матки.
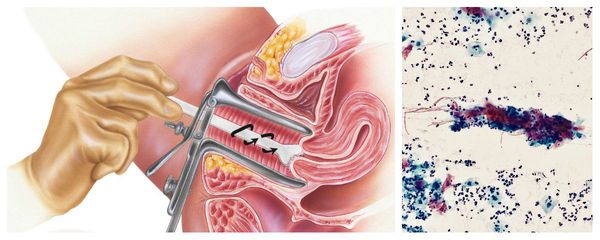
Цитологическое исследование клеточного материала позволяет оценить структуру клеток, характер и уровень их повреждения, а также эффективность лечения в динамике. При длительно текущем воспалении шейки матки в цитограмме преобладают гистиоциты, плазмациты, фибробласты и лимфоидные элементы. При продуктивном воспалении (защитной реакции организма) преобладают клеточные инфильтраты — макрофагальные, г игантоклеточные, плазмоклеточные, лимфоцитарно-моноцитарные. В 40 % случаев цитологическая диагностика позволяет выявить возбудителя заболевания (хламидии, кандиды, трихомонады, цитомегаловирус), более чем в 50 % случаев диагностируется папилломавирус и вирус простого герпеса.
При ультразвуковом исследовании признаками эндоцервицита являются увеличение толщины М-эхо шейки матки более 4 мм и реактивный отёк подэпителиальных о тделов УЗИ. рекомендуется выполнять на 5-7 день менструального цикла.
Следует помнить, что обследование гинекологом и взятие мазков проводятся перед началом менструации или через несколько дней после её окончания: оптимальный срок — пятый день, когда нет мажущих кровянистых выделений. Накануне и в день процедуры не следует использовать вагинальные свечи, тампоны, мази, средства интимной гигиены, поскольку это может стать причиной получения недостоверных данных. Кроме того, необходимо отказаться от спринцевания и воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
Лечение цервицита
Препараты для лечения цервицита
Определяющим звеном при выборе тактики лечения является природа возбудителя цервицита: вирусные воспаления шейки матки предполагают использование противовирусных препаратов, бактериальные воспаления — приём антибактериальных средств. При этом важно учитывать чувствительность выявленных инфекционных агентов к антибиотикам [1] [2] [3] .
Главной проблемой лечения цервицита шейки матки являются наличие нескольких возбудителей (микст-инфекции) и устойчивость возбудителей к антибактериальным препаратам. В таких случаях необходимо прибегнуть к приёму комбинации антибиотиков. Конкретные препараты назначает врач.
Иногда антибиотикотерапия сопровождается назначением фитопрепаратов, биологически активных добавок. Также рекомендуются общеукрепляющие физические нагрузки, нормализация режима труда и отдыха [9] [24] .
Помимо лечения пациентки параллельно в обязательном порядке проводится лечение её полового партнёра. Во время терапии необходимо пользоваться барьерной контрацепцией.
Нормали зация микробиоценоза влагалища с помощью пробиотиков [15] в сочетании с иммунокоррекцией (с учётом данных иммунограммы) [5] [16] [19] также целесообразны, поскольку изменённый уровень кислотности среды и возникающий дефицит иммунных факторов способствуют частым рецидивам воспалительного процесса [40] [43] [44] .
Физиотерапия
Кроме того, в ряде случаев назначается физиолечение:
- ДМВ-терапия — лечение дециметровыми волнами частотой от 300 МГц до 3 ГГц, проводится каждый день, предполагает 10-15 процедур продолжительностью 10 минут;
- магнитотерапия — воздействие магнитного поля низкой или высокой частоты, проводится каждый день, предполагает 10-20 процедур продолжительностью 10-20 минут;
- диадинамотерапия — лечение высокочастотным электрическим током, проводится каждый день до появления ощущения болезненной вибрации, предполагает 12-15 процедур;
- СМТ-терапия — лечение низкочастотным электрическим током, проводится каждый день, предполагает 12-15 процедур;
- электрофорез с солями магния — воздействует на область малого таза, проводится каждый день, предполагает 10-15 процедур продолжительностью 20 минут;
- дарсонвализация и лазеротерапия с использованием влагалищных датчиков — проводятся каждый день, предполагает 10-12 процедур [32] .
Деструктивные методы лечения цервицита
Цервицит — это воспалительный процесс, поэтому его лечат медикаментозно. Физические или химические методы применяются при атипии в клетках, покрывающих шейку матки или выстилающих цервикальный канал. Прижигание кислотами, жидким азотом, лазерная вапоризация, аргоноплазменная абляция, электрохирургическая эксцизия для лечения цервицита не используются .
Прогноз. Профилактика
Прогноз заболевания при своевременно начатом лечении благоприятный. При бессимптомном цервиците и отсутствии инфекций, передаваемых половым путём, у пациенток остаётся риск появления выраженных клинических признаков заболевания [30] .
Помимо основного лечения назначаются консультации других специалистов для коррекции различных нарушений (нейроэндокринных, гормональных, иммунных), выявления соматических заболеваний и факторов риска. Это позволит предотвратить повторное развитие цервицита [28] .
С целью профилактики воспаления шейки матки рекомендуется:
- один раз в шесть месяцев посещать гинеколога;
- использовать барьерные средства контрацепции;
- не допускать хронизации заболеваний мочеполовой системы.
Читайте также:

