Может быть из-за инфекции боли во время секса
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль при половом акте: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
Боль и дискомфорт при половом акте (диспареуния) подразумевают крайне неприятные и болезненные ощущения, возникающие в половых органах в период коитуса. Реакция на эту боль бывает настолько выраженной, что заставляет человека отказаться от половых контактов. Страх боли вызывает мышечный спазм, который не дает получить удовольствие от близости, сопровождается нарушением кровообращения в органах малого таза и дистрофическими изменениями в тканях.
Порочный круг психогенных и органических изменений во многом обусловливает неэффективность лечения при использовании только лекарственной терапии.
Разновидности боли при половом акте
Боль во время полового акта может отличаться по интенсивности и характеру. В зависимости от природы заболевания могут преобладать умеренные диффузные (рассеянные) боли или чувство тяжести внизу живота, ощущение спазма, жжения, зуда. Редко может наблюдаться распространенная выраженная боль в области матки или внизу живота.
Боль дифференцируют по локализации (на входе во влагалище или глубокую боль в области матки), времени возникновения (в начале коитуса, во время активной фазы или после полового акта), ситуационности (только с определенным партнером или только в определенном положении).
Независимо от локализации и характера боли она всегда сопровождается негативными эмоциями, заставляющими со страхом и неприязнью относиться к половому акту.
Возможные причины боли при половом акте
Международная классификация болезней выделяет две причины болевого синдрома – органическую (связанную с заболеваниями мочеполовых путей) и психосоматическую (первичное звено связано с психологическим расстройством).
Органическая диспареуния у женщин
У женщин боль может быть вызвана вагинизмом, или спазматическим сокращением мышц влагалища при проникновении туда полового члена. Причина вагинизма чаще всего кроется в отрицательном отношении к сексу, вызванном предшествующим стрессом, болью или изнасилованием.
Реже диспареуния отмечается после травм половых органов, родов или операций в области таза. По статистике боль испытывают более четверти женщин после кесарева сечения, а также многие кормящие матери.
Боль с последующим сокращением мышц влагалища может быть вызвана недостаточным количеством лубриканта (смазки) при отсутствии возбуждения в начале полового акта, а также из-за атрофии слизистой оболочки влагалища в результате снижения уровня эстрогена (женского полового гормона) у женщин во время менопаузы.
Снижение уровня эстрогенов и сухость слизистой влагалища могут стать следствием химиотерапевтической и радиологической терапии.
Воспаление слизистой оболочки вульвы связано с атрофическими изменениями тканей из-за нарушения углеводного обмена и дефицита эстрогенов. Диабетический вульвит характеризуется стандартными признаками воспаления - покраснением, отеком и болью во время половых контактов.
Вульводиния (вульварный вестибулит) также относится к распространенным причинам диспареунии, когда боль возникает при входе полового члена во влагалище. Это состояние объясняется многократным усилением передачи импульса с рецепторов влагалища в головной мозг. При такой чувствительности даже незначительное раздражение воспринимается женщиной как сильная и нестерпимая боль. Иногда такая боль может провоцироваться вульвовагинальным кандидозом и папилломатозом.
Болезненность половых актов наблюдается, когда присутствуют патологические процессы в мочеиспускательном канале и мочевом пузыре. Так, интерстициальный цистит (синдром болезненного мочевого пузыря) почти в половине случаев сопровождается диспареунией, которая и заставляет женщин обратиться к врачу. Боль в этом случае возникает не только во время полового акта, но и при наполнении мочевого пузыря, а ее пик приходится на момент позыва к мочеиспусканию.
Тазовые боли, одним из проявлений которых служит диспареуния, характеризуются постоянными или циклическими болезненными, тянущими ощущениями в области крестца, поясницы или в нижних отделах живота. Это состояние может быть обусловлено как гинекологическим заболеванием, так и не иметь явной органической основы. Чаще всего диспареуния в составе тазовых болей возникает у пациенток с эндометриозом, при этом они также жалуются на тазовую боль, дисменорею (выраженные циклические боли внизу живота) и обильные менструации.
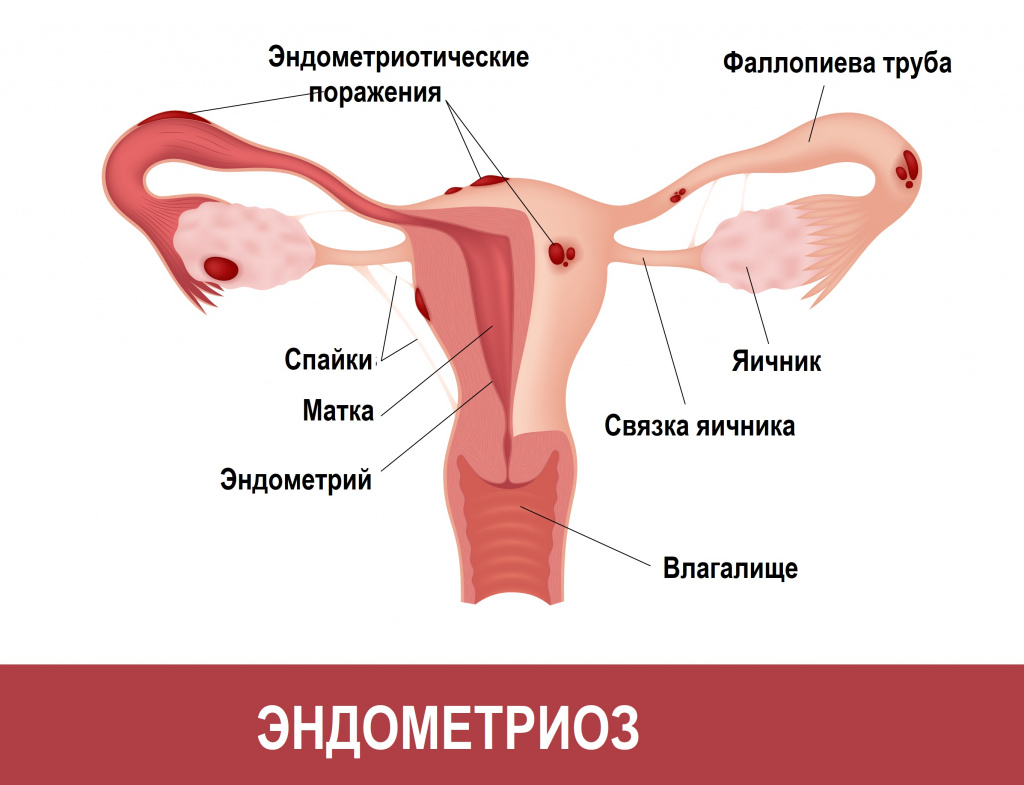
Тазовые боли и диспареуния иногда возникают при патологическом положении матки (загибе матки, ретроверсии матки), ослаблении тонуса тазового дна.
Застойные и воспалительные изменения в органах малого таза приводят к спаечным процессам, что усугубляет болевой синдром.
Органическая диспареуния у мужчин
У мужчин наиболее распространенными причинами боли во время полового акта служат воспалительные заболевания предстательной железы и мочеиспускательного канала.
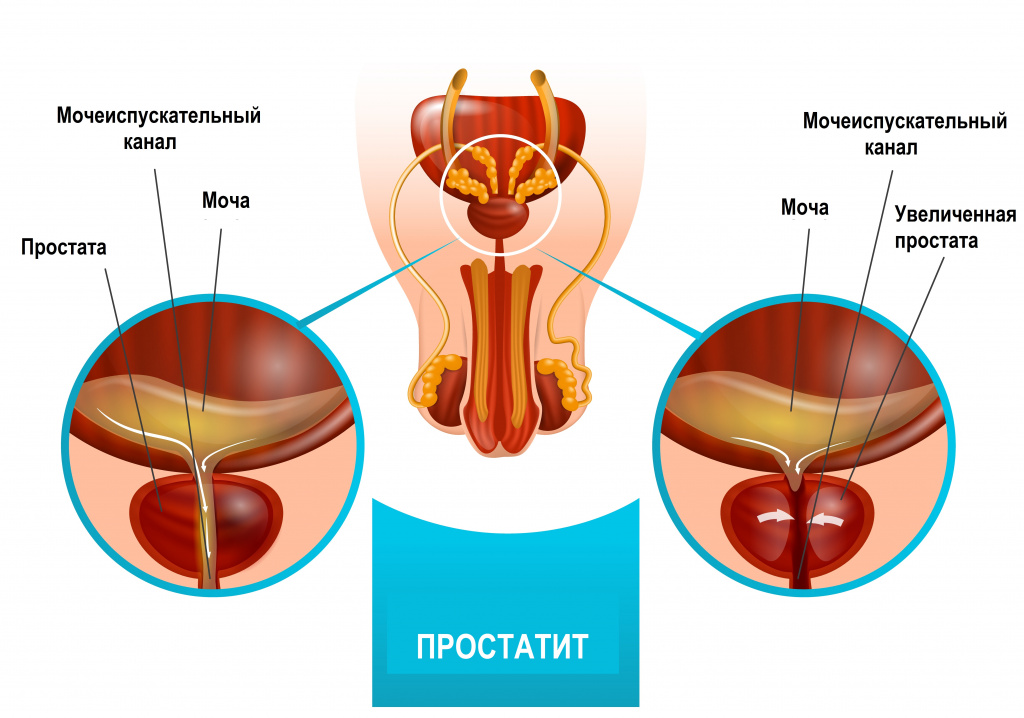
Боль возникает, как правило, в момент эякуляции. Если же болевой синдром сопровождает момент эрекции, то может быть вызван воспалением или потерей эластичности крайней плоти.
Диспареуния часто служит симптомом инфекционных заболеваний мочеполового тракта, например, урогенитального хламидиоза. Одновременно могут наблюдаться выделения из уретры, болезненное мочеиспускание и симптомы эпидидимита (воспалительного заболевания придатка семенника) или простатита (воспалительного заболевания предстательной железы).
Фиброзные бляшки в белочной оболочке и кавернозной ткани полового члена при болезни Пейрони становятся причиной деформации полового члена во время эрекции, что сопровождается болезненными ощущениями при половом акте.
Психосоматическая диспареуния
Помимо органической природы у диспареунии есть и психогенные причины: неправильное сексуальное воспитание, психоэмоциональные травмы, задержка психосексуального развития, неблагоприятное начало половой жизни. Часто у пациентов в анамнезе выявляются гинекологические и урологические заболевания, которые отличаются длительным течением. Психосоматическая диспареуния может сопровождаться и патологией половых органов, однако их выраженность невелика и чаще всего представлена лишь незначительными изменениями.
К каким врачам обращаться при боли во время полового акта
Диспареуния объединяет в себе комплекс проблем, решение которых может быть обеспечено совместной работой врачей.
Как правило, женщина, испытывающая боль во время полового акта, обращается к врачу-гинекологу , однако лечение без учета психосоматических расстройств может быть неэффективным, поэтому рекомендуется подключить к терапии сексопатолога.
Мужчине, испытывающему боль во время полового акта, следует обратиться к урологу .
Диагностика и обследования при боли во время полового акта
Диагностика заболевания, вызвавшего диспареунию, затруднена и включает, как правило, несколько этапов.
В первую очередь необходим тщательный сбор анамнеза, который позволяет выявить не только характер и локализацию боли, но и время ее появления (с самого начала половой жизни, после родов или операций, с наступлением менопаузы и т.д.). Очень важно оценить психосоциальные факторы – стресс при первом половом акте, случаи нежелательного секса, насилие, неудовлетворенность семейной жизнью, отсутствие либидо.
После сбора анамнеза у женщин проводится осмотр наружных половых органов, который позволяет визуализировать участки покраснения, признаки кандидоза или вагиноза. Врач также проводит пальцевое или бимануальное (двуручное) обследование, в частности, это необходимо для выявления вагинизма и вульводинии. При наличии выделений необходимы исследование мазка по Папаниколау, микроскопия на влажном стекле и выполнение посева.
Бактериологическое исследование биоматериала с целью выделения и идентификации условно-патогенных микроорганизмов – возбудителей неспецифических инфекционно-воспалительных заболеваний урогенитального тракта − с определением чувствительности выделенных патогенов к стандартному спектру ант.

— Боль у девушки при первом половом акте — это нормально. Она возникает по физиологическим причинам, плюс мешает страх и неуверенность в себе.
При повторных контактах особая чувствительность какое-то время еще может присутствовать. Но если боль не проходит довольно долго, обеспокоиться все-таки нужно. Не стоит паниковать сразу, а тем более — читать все, что написано в интернете, и ставить себе диагноз самостоятельно. Помните, выявить истинную проблему может только врач. Ведь причин много.
Недостаточное выделение смазки
Как ощущается: дискомфорт, сухость во влагалище.
— Проблема чаще всего психологическая, например: стеснение, нежелание близости, боязнь забеременеть. Помогают в этом случае специальные увлажнители (лубриканты).
Врач также может порекомендовать витамины для питания слизистой (например, витамины группы А, В и D) и соответствующую диету. Если такой путь не приводит к улучшению, гинеколог назначает специальные препараты.
Как ощущается: дискомфорт, жжение, зуд, болезненные проявления.
— Особенно остро способен побеспокоить во время близости вульвит (воспаление наружных женских половых органов, иногда сопровождается воспалением влагалища и шейки матки, образованием язв), кандидозный вульвит (поражение дрожжеподобными грибами больших половых и малых половых губ, клитора, преддверия влагалища), кольпит (воспалительный процесс во влагалище по причине инфицирования, обменных, эндокринных нарушений, травм). Нельзя запускать эти проблемы. Необходимо лечение и отказ от интимной жизни на данный период.
Как ощущается: сокращение мышц влагалища, которое может сделать проникновение трудным или даже невозможным.
— Возникает от страха, психологического дискомфорта, неуверенности, негативного сексуального опыта. Сжимаясь, мышцы влагалища и тазового дна затрудняют любую форму вагинального проникновения, в том числе половой акт, а также проникновение при гинекологическом исследовании и даже при введении тампона.

В первую очередь необходимо установить доверительные отношения с партнером. Параллельно с консультацией у гинеколога рекомендую посоветоваться с психологом или сексологом. Если причина все же физиологическая, что бывает довольно редко, назначаются специальные процедуры.
Венозный застой крови
Как ощущается: чувство неудовлетворенности, тяжести, тянущая боль после полового акта.
— Сидячая работа, недостаток движения, долгое воздержание, тесные брюки, утягивающее белье — все это приводит к венозному застою крови в половых органах. Способствует тому и проблема сгущения крови. К сожалению, в последнее время она встречается все чаще.
Помимо лекарств, улучшающих кровоток, врач назначает полезные физические упражнения. Я бы рекомендовала также йогу, плавание и танец живота.
Спаечный процесс
Как ощущается: ноющая, тянущая боль, часто внизу живота.
— Спайки — это сращения ткани, соединяющие места длительного воспалительного процесса (например, слипание стенок матки между собой, слипание петель кишечника между собой и т. д). Они появляются после перенесения различных заболеваний, операций.
При половом акте (особенно интенсивном) происходит натяжение спаек, что и вызывает боль, которая может отдаваться в животе, низу живота или в другом месте — в зависимости от расположения этих плотных структур.
Избавиться от спаек крайне тяжело. Но можно как минимум улучшить ситуацию. Для этого существуют физиопроцедуры, упражнения, препараты. Грубые спайки в ряде случаев убираются с помощью хирургического вмешательства.
Послеродовые последствия
Как ощущается: резкая боль, обычно локализуется в области рубцов.
— Сегодня акушеры очень серьезно подготовлены и следят за тем, чтобы роды прошли без проблем. И все же в некоторых случаях разрыв шейки матки и стенок влагалища, рубцовые изменения и другие послеродовые проблемы бывают неизбежны. Конечно, все это может стать причиной боли во время полового акта.

После родов вообще следует воздержаться от секса в течение 6 недель. Организму необходимо отдохнуть, восстановиться. Если же роды прошли неудачно и женщину беспокоят недомогания, показан осмотр у гинеколога. Когда причина именно в рубцовых изменениях, проблему можно решить с помощью специальных корректирующих пластических операций.
Эндометриоз
Как ощущается: боль появляется не только во время полового акта, но также до или во время менструации.
— Это серьезная проблема нашего века. Эндометриоз — распространенное гинекологическое заболевание, при котором клетки эндометрия (внутреннего слоя стенки матки) разрастаются за его пределами. Диагностировать непросто. Абсолютно точный результат может дать только лапароскопия (это минимальное (малоинвазивное) хирургическое вмешательство, позволяющее проводить диагностику заболеваний). Вылечить до конца сложно, но есть методы устранения болевого синдрома.
Невралгия тазовых нервов
Как ощущается: боль распространяется по стенкам таза, постепенно усиливается, иногда отдает в ноги.
— Нерв может воспалиться от переохлаждения, от инфекции, даже от стресса. Лечение зависит от степени тяжести проблемы. По итогам осмотра врач назначает согревающие мази, физиотерапию, курс уколов и так далее.
Воспаление мочевого пузыря
Как ощущается: боль внизу живота.
— Мочевой пузырь соприкасается с передней поверхностью матки. Поэтому любые проблемы этого органа, особенно в период обострения, могут провоцировать дискомфорт при половом акте. Важно вовремя обратить внимание на проблему. Недолеченный первый эпизод цистита чаще всего приводит к хроническому течению болезни и нередко остается на всю жизнь.
103.by разговаривает о причинах возникновения цистита после секса, о лечении воспаления мочевого пузыря и об опасности самолечения с акушер-гинекологом.

Причины возникновения
Воспаление в мочевом пузыре, или цистит, может возникнуть при восходящем пути инфицирования (заражение инфекциями, передающимися половым путем, нарушение правил гигиены, микротравматизм), а также исходящем пути (заболевание почек, мочекаменная болезнь).
Чаще всего циститы возникают при инфицировании на фоне сниженного иммунитета при частой смене половых партнеров.
Нестандартные способы инфицирования
Иногда цистит возникает при смене способов сексуального удовлетворения. Например, если был анальный, а затем вагинальный секс или оральный без соблюдения правил гигиены. Микробная флора из полости рта может попадать в мочеполовой тракт — происходит заражение.

Инфекции, которые ждут своего времени
Наиболее часто возникает цистит при заражении инфекциями, передающимися половым путем (грамм+; грамм -; Е.coli; мико- и уреаплазмы).
В некотором количестве эта микробная флора есть у всех. При определенных условиях (стрессовая ситуация в организме, снижение иммунитета, микротравма) количество микроорганизмов повышается и инфекция активизируется.
Запущенная форма инфекции приводит к хроническому циститу. ИППП обязательно нужно лечить. Схема лечения включает антибактериальную терапию, фитотерапию, витаминотерапию, препараты коррекции иммунитета, а также физиотерапию.

Цистит лечит, как правило, уролог. Однако чаще всего пациенты обращаются именно к гинекологу. При подозрении на цистит проводится обследование с забором мазков на микрофлору, ПЦР на ИППП, сдается анализ мочи. При тяжелых формах цистита, которые не поддаются лечению, выполняется цистоскопия с целью исключения органических поражений.
Важный момент при лечении цистита — коррекция иммунитета. Как правило, многие заболевания возникают на фоне стресса: толчком может послужить психоэмоциональный стресс, переохлаждение или гипертермическое воздействие, первый половой контакт или частая смена половых партнеров.
Самолечение чревато тем, что острый цистит может перерасти в хронический. А при частом воспалении стенка мочевого пузыря повреждается и на месте более глубокого поражения могут образовываться язвы, полипы, возможна малигнизация — формирование злокачественных образований.
Боль при половом акте у женщин (диспареуния) — это следствие разнообразных причин физиологического, психологического или патологического характера. Даже при единожды испытанном дискомфорте во влагалище, внизу живота или всей брюшной полости вовремя интимной близости следует обратиться к гинекологу. Боли могут возникать во время коитуса (полового акта) и после него.
Обязательно нужно обсудить даже незначительные боли во время или после полового акта с врачом, потому что причина дискомфорта может быть сигналом наличия патологических процессов в женских половых органах.

Виды болей при половом акте
Причины болевых ощущений можно различить на три группы:
Психосоматические — страх боли, вызванный предрассудками или негативным опытом сексуального характера. Это приводит не только к воображаемой, но и к реальной боли, поскольку мышцы сжимаются и движения сковываются, вызывая дискомфорт и неприятные ощущения.
Физиологические — группа причин, связанная с конституцией тела женщины и строение ее внутренних органов, несоответствием размеров мужских и женских гениталий, а также их изменениями в следствие перенесенных заболеваний или травм.
Патологические — боли, вызванные заболеваниями и инфекциями внутренних органов. Здесь различают причины, вызванные воспалением мочеполовой системы и органами брюшной полости.
Также болевые ощущения при интимной близости можно разделить на: поверхностные и внутренние.
Причины
Психосоматическая группа
Здесь причиной выступает нервное расстройство, которое связано с перенесением психологической травмы, сложными взаимоотношениями с партнером. Медицине известны следующие заболевания:
Вагинизм — непроизвольное сокращение стенок влагалища, вызванная неконтролируемым страхом на приеме у гинеколога или при половом акте.
Коитофобия — это навязчивая боязнь полового акта, способствующая развитию аноргазмии и вагинизма.
Вагинизмоподобное расстройство — симптоматически напоминает вагинизм, но развивается после прерывания беременности (аборт) или травмы.
Физиологическая группа
В данной группе причинами болей выступают особенности строения половых органов или недолеченные травмы.
Деформации матки, загибы и перегибы — измененный угол шейки по отношению к матке может вызывать дискомфорт или резкие боли при сексе.
Травма копчика, межпозвонковая грыжа, проблемы с поясничными позвонками — кости и суставы обеспечивают правильное крепление связок половых органов и мышцы тазового дна. Если имеют место нарушения костно-мышечного аппарата, то это может вызвать напряжение тазовых тканей, защемление нервов.
Спайки и рубцы внутренних половых органов — образуются в послеоперационный период (аппендицит и другие операции в области малого таза) и после лечения воспалительных процессов в матке и ее придатках. У рубцов и спаек эластичность ниже, чем у нормальной ткани, поэтому они тянут и деформируют здоровые ткани брюшной полости и влагалища.
Патологическая группа
Вульвит — инфекционное воспаление внешних половых органов, при котором боль возникает в следствие соприкосновения пениса с раздраженной слизистой вульвы.
Кольпит — воспалительное заболевание слизистой оболочки влагалища - боль наступает при фрикциях.
Эндометриоз — заболевание, вызывающее проникновение клеток слизистой матки в другие органы и ткани. Патология может вызывать довольно интенсивные боли.
Эндометрит — воспаление слизистой оболочки матки, сальпингоофорит — воспаление маточных придатков. Эти заболевания также могут приводить к болям при интимной близости.
Симптомы
Боли могут возникать в разное время. Однако признаки возникновения болей можно обнаружить заранее:
- Тянущая/резкая/блуждающая боль в паху;
- Неопределенные боли в области малого таза;
- Частые позывы, рези и зуд при мочеиспускании;
- Пульсация в половых губах при возбуждении;
- Болезненные месячные.
Боли могут быть вовремя проникновения члена во влагалище:
- Ощущение сжатости;
- Неприятное трение;
- Уплотнение во влагалище после проникновения пениса;
- Резкие боли с правой и/или левой сторон при глубоком проникновении;
- Пульсирующая и/или спазматическая боль внизу живота;
- Резь, пронзающая и отдающая в ногу.
Вовремя секса и после могут возникать следующие симптомы:
- Раздражение наружных половых органов, сопровождающееся покраснением;
- Цистит;
- Выделения, вплоть до гнойных, неприятного цвета и запаха;
- Припухлость и отечность в паху.
При возникновении вышеперечисленных симптомов необходима срочная консультация врача-гинеколога.
Диагностика
Для выяснения причин возникновения болей при половом акте необходимо пройти ряд инструментальных и лабораторных исследований:
-
и мочи; ;
- Мазок на инфекции; и органов малого таза;
- МРТ (при костных патологиях); ; (для выявления варикоза).
К каким специалистам обращаться
В первую очередь любые проблемы, связанные с половой жизнью, необходимо обсуждать с гинекологом. Если он исключит проблемы по гинекологии, тогда следует обратиться к другим специалистам.
Лечение

Избавиться от неприятных ощущений вовремя полового акта возможно только после установления и лечения первоначальной причины их возникновения.
Если проблема психологического характера, то потребуется психотерапевтический курс, гинекологический массаж и специальная гимнастика для мышц тазового дна. На время решения проблемы необходимо использовать специальные увлажнители — лубриканты.
Воспалительные процессы в органах брюшной полости излечиваются при помощи медикаментозного и физиотерапевтического лечения. Обычно для лечения воспаления используются антибактериальные препараты. Также применяются специальные препараты для размягчения спаек и рубцов, они максимально эффективны совместно с гимнастическими упражнениями и массажем.
Если боли при половом сношении возникают у женщин с диагностированным сахарным диабетом, то требуется постоянно наблюдаться у эндокринолога и проводить коррекцию глюкозы в крови.
Если болезненные состояния возникают в период менопаузы или постменопаузы необходимо восстановление гормонального баланса.
Читайте также:

