Может ли бешенство передаваться от кошки к собаке
Обновлено: 23.04.2024
Контакты с агрессивным диким или домашним животным несут риск заражения бешенством. Это чрезвычайно опасное заболевание вызывает вирус Rabies virus, поражающий клетки нервной системы и головного мозга человека. В активной фазе оно протекает быстро и с тяжелой симптоматикой, причем вероятность летального исхода практически 100% при отсутствии профилактических мер.
Общие сведения о возбудителе
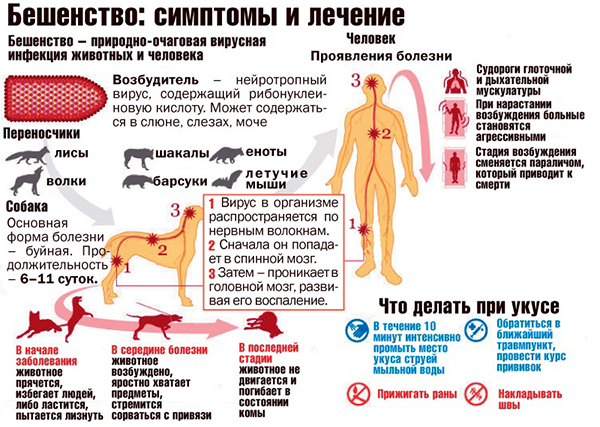
Резервуаром для вируса служат дикие и бродячие животные, преимущественно хищники, некоторые виды грызунов, а также лошади и домашний скот. Основным средством передачи вируса является слюна животного, способом заражения – укус животным человека. Инфекция развивается далеко не в каждом случае: при укусе конечности риск развития заболевания составляет около 23%, а в случае повреждения шеи или лица доходит до 90%.
Проникая в организм человека, вирус распространяется по нервным волокнам, может разноситься также током крови и лимфы. Он разрушает нервные клетки и на их месте оставляет специфические образования, названные тельцами Бабеша-Негри. Спустя некоторое время вирус достигает головного мозга, в котором вызывает воспалительный процесс, характеризующийся тяжелой симптоматикой. Из-за перерождения клеток нервных волокон развиваются функциональные расстройства внутренних органов и систем.
В наружной среде вирус слабо сохраняет жизнеспособность. Он мгновенно погибает под прямыми солнечными лучами и при высушивании, в течение десяти минут – при нагревании до 60°С. Желудочный сок уничтожает его в течение 20 минут, спирт и другие средства дезинфекции – практически мгновенно. При низких температурах вирус может сохраняться в течение нескольких недель, однако при этом теряет вирулентность.
Внешние проявления заболевания
Инкубационный период при заражении бешенством может составлять от 1,5 недель до 3 месяцев, в зависимости от локализации места укуса и глубины проникновения слюны зараженного животного. При множественных укусах в голову и шею заболевание развивается быстро, при единичном повреждении ноги, как правило, признаки бешенства у человека появляются спустя 2-3 месяца.
В развитии заболевания четко прослеживаются следующие периоды:
- инкубационный, во время которого симптомы бешенства отсутствуют;
- продромальный, для которого характерны небольшое повышение температуры, нарушения сна, угнетенное или беспокойное поведение, ощущение зуда в области укуса;
- агрессивный, характеризующийся гиперчувствительностью к внешним раздражителям, водобоязнью, бредом и неадекватным поведением;
- паралитический, с отвисанием нижней челюсти, неестественным аппетитом и деградацией личности больного.
Далее наступает паралич дыхательных путей, заканчивающийся, как правило, смертью больного.
В некоторых случаях у больных отсутствует продромальная стадия, а иногда первые симптомы бешенства у человека появляются с развитием паралича. Из-за этого вовремя определить заболевание и оказать необходимую помощь медики не успевают. Поэтому при любых укусах животных необходимо сразу обратиться к врачу. Промедление может привести к необратимым последствиям.
Диагностические методы
В случае, когда пациент обратился к врачу сразу после контакта с агрессивным животным, огромное значение имеет наружный осмотр места укуса. Врач определяет характерные особенности ран, глубину прокола тканей зубами животного, оценивает степень ослюнения. Все это необходимо, чтобы определить предположительную длительность инкубационного периода.
При дальнейшем наблюдении врач отмечает наличие визуальных признаков бешенства – изменения в поведении, размерах зрачков и т.д. Лабораторная диагностика в обычных клиниках не проводится, так как практически все тесты специфичны и могут выполняться только в лабораториях, занимающихся исследованием опасных инфекций. Прижизненные исследования, как правило, оказываются бесполезными, так как их результаты появляются слишком поздно. В настоящее время медики могут:
- определить вирусные антигены в биоптате кожи затылочной части по методу флуоресцирующих антител;
- начиная с седьмого дня болезни определить наличие антител к вирусу;
- выполнить ПЦР-тест спинномозговой жидкости.
Наиболее часто при отсутствии выраженных симптомов бешенства у человека и слишком позднем обращении за медицинской помощью приходится выполнять посмертные исследования, чтобы достоверно установить причину гибели:
- гистологический анализ тканей головного мозга для обнаружения телец Бабеша-Негри;
- заражение лабораторных животных слюной, взятой у человека, и в случае их гибели – обнаружение в мозговой ткани телец Бабеша-Негри;
- исследования ПЦР и ИФА тканей роговицы и мозга, а также слюны.
Перечисленные методы позволяют установить бешенство как причину заболевания со стопроцентной точностью.
Современные методы лечения
После появления явных симптомов эффективное лечение бешенства становится невозможным, усилия медиков направлены лишь на уменьшение страданий пациента. Ему назначают противосудорожные и снотворные препараты, помещают в затемненную палату с хорошей шумоизоляцией, вводят обезболивающие средства и транквилизаторы. В настоящее время ученые испытывают новые методики, основанные на применении специфических иммуноглобулинов, интенсивной терапии, гипотермии головного мозга. Однако на текущем уровне развития медицины после появления клинической симптоматики летальный исход наступает во всех случаях.
Жизненно важное значение получает в этих условиях профилактика бешенства, которая заключается не только в вакцинировании здоровых людей, но и в обязательном проведении комплекса мер при укусах животных:
- глубоком и тщательном промывании ран медицинским спиртом;
- обработке ран антисептическими препаратами;
- проведении курса антирабической вакцинации с использованием сухой антирабической вакцины и антирабического иммуноглобулина.
Схема введения вакцины и иммуноглобулина в каждом случае определяется индивидуально, в зависимости от места укусов, тяжести ран и степени ослюнения. При выполнении всех перечисленных мер вероятность заболевания удается свести практически к нулю.
Часто задаваемые вопросы
Как передается бешенство от человека к человеку?
Теоретически передача вируса от одного человека к другому возможна через поцелуй, если у больного он уже присутствует в слюне, а у здорового во рту имеются ранки. Однако на практике подобные случаи медицине не известны. Возможно заражение плода от инфицированной матери во время беременности, а также донорам при пересадке органов, однако эти случаи крайне редки.
Передается ли бешенство через царапину кошки?
Заражение возможно при:
- травмировании кожи когтями инфицированного животного;
- контакте поврежденного участка кожи со слюной больного животного;
- ослюнении больным животным слизистой оболочки рта, носа или глаз человека;
- разделке туши зараженного животного без специальной одежды и средств защиты;
- воздушно-капельном контакте в темном сыром помещении (например, в пещере, служащей местом обитания инфицированных летучих мышей).
Однако подавляющее большинство случаев инфицирования приходится на укусы больных животных.
Какие животные чаще всего болеют бешенством?
Наиболее часто в качестве резервуара вируса выступают дикие лисицы, волки и шакалы. Они заражают человека непосредственно либо через контакт с домашними животными, которые, в свою очередь, передают инфекцию человеку.

Бешенство – это острое зоонозное заболевание вирусной этиологии, развивающееся после укуса человека инфицированным животным.
Заболевание проявляется тяжелейшим поражением ЦНС и летальным исходом. Вакцина от бешенства для человека, укушенного больным животным, является единственным шансом выжить. Поэтому вакцинация должна быть проведена незамедлительно.
Большинство случаев развития бешенства у пациентов обусловлены поздним обращением за специализированной помощью, а также с нарушением рекомендуемого режима в период проведения профилактической вакцинации либо с незавершением курса специфической иммунизации.
Инкубационный период бешенства у людей
В большинстве случаев, период инкубации составляет от одного до 3-х месяцев. Однако, в некоторых случаях, этот период может сокращаться до одной недели. Длительность максимального периода инкубации для вируса бешенства не превышает одного года.
При возможности нужно обследовать животное, укусившее пациента. Мониторинг состояния животного выполняют в течение десяти дней. Одновременно проводятся лабораторные тесты на выявление рабдовирусов у животного.
В случае, если получены отрицательные ответы тестов и животное в течение десяти дней наблюдения остается здоровым, проводимая укушенному человеку профилактика от бешенства прекращается.
В данной ситуации, начало введения антирабических вакцин до получения результатов исследования обосновано тем фактом, что лекарства от бешенства на данный момент не разработано. Заболевание отличается абсолютной летальностью. Все лечение, при проявлении симптомов бешенства у человека, сводится только к облегчению его состояния до момента смерти.
Как можно инфицироваться?
Заражение рабдовирусами происходит после укуса человека инфицированным животным. Также, инфицирование может произойти в результате попадания инфицированной слюны на участки пораженной кожи.
В большинстве случаев, инфицирование городских жителей происходит после укуса собаки. Случаи заражения после укусов кошек отмечаются гораздо реже. Заразиться можно после укуса любого инфицированного животного (летучая мышь, крыса, белка, лошадь, лиса, волк и т.д).

Основные факты о бешенстве
На долю сельского бешенства приходится 2/3 всех случаев. Это связано с тем, что у жителей сельских районов риск быть укушенным бешенным животным выше, чем у городского жителя.
Чаще всего причиной городского бешенства становятся укусы собак, летучих мышей и кошек. Вспышки природного бешенства, как правило, связаны с нападением лисы и волка.
После укуса в кисть, частота развития бешенства составляет около семидесяти процентов. Максимальная вероятность заражения и быстрого развития заболевания с минимальным инкубационным периодом, приходятся на укусы в область шеи и лица (вероятность инфицирования более 95-ти%).
У детей бешенство встречается чаще, чем у взрослых. Это объясняется тем, что дети часто играют с бездомными животными и могут получать мелкие укусы, о которых они не сообщают взрослым. Особую опасность на данный момент представляют летучие мыши. В связи с этим, категорически не рекомендовано пытаться ловить голыми руками мышь, залетевшую в квартиру или на балкон.
Следует отметить, что в государствах, где существуют строгие ограничения на ввоз животных и введены обязательные прививки для них, бешенства практически нет. Такие профилактические меры распространены в Японии, Великобритании и т.д.
Передается ли бешенство от человека к человеку?
Вирус бешенства передается человеку только от зараженного животного.
При контакте с укушенным человеком, передача вируса не происходит. Отмечаются единичные случаи инфицирования при пересадке роговицы от человека, умершего от бешенства.
В теории, передача вируса от человека с бешенством в терминальной стадии другому человеку, возможна. Однако, для этого больной пациент должен не просто укусить другого человека, но и прокусить кожу. Либо, на пораженный участок кожи (открытые раны) должно попасть большое количество слюны больного в терминальной стадии бешенства.
На практике, больные бешенством люди не представляют эпидемиологической опасности.
Воздушно-капельным путем или при поцелуях, вирус бешенства от человека к человеку не передается.
Можно ли заразиться бешенством без укуса
Кроме укуса, инфицирование может произойти после попадания на открытые повреждения кожи или слизистых, слюны больного животного. Заражение не происходит в случае, если слюна животного попала на неповрежденную кожу, к примеру, животное не смогло прокусить плотный рукав пальто, брюки и т.д., но при этом ткань пропиталась слюной, которая попала на кожу.
Обследование животного и проведение курса профилактики (уколы от бешенства человеку) после укуса или ослюнения открытых ран является обязательным.
В единичных случаях возможна вертикальная передача вируса от матери, укушенной животным, ребенку.
Признаки бешенства у человека
Тяжелейшее поражение центральной нервной системы приводит к:
- развитию судорожных сокращений дыхательной и глотательной мускулатуры;
- резкому повышению саливации (выделение слюны и профузной потливости;
- тяжелым расстройствам со стороны дыхательной и сердечно-сосудистой систем.
Дальнейшая миграция вируса бешенства по организму, сопровождается его проникновением во все органы и развитием полиорганной недостаточности.
Первыми признаками бешенства у человека является появление феномена рубца, неясных страхов, депрессий.
Феномен рубца заключается в возникновении чувства сильного жжения, а также тянущих и ноющих болей в месте укуса. Болезненность распространяется по ходу нервных волокон, располагающихся в месте укуса. Отмечается также сильное покраснение и отек рубца.
Пароксизмами бешенства называют специфическую реакцию больного на действие любых раздражителей. Пациенты вздрагивают, вытягиваю вперед дрожащие руки (тело также пробивает мелкая дрожь) и откидывают назад голову. Также характерно появление инспираторной одышки (невозможность осуществить полноценный вдох).
Наиболее показательными фобиями (страхами) при бешенстве будет возникновение гидрофобии (страх воды), аэрофобии (боязнь воздуха), акустикофобии (страх различных звуков), фотофобии (боязнь света).
Водобоязнь (устаревшее название по одному из симптомов) или бешенство – это вирусная инфекция, которая передается через укусы и слюну плотоядных животных, характеризующаяся разрушением нервных клеток головного и спинного мозга. Бешенство вызывает глубокие расстройства нервной системы, включая агрессивность, возбуждение, снижение когнитивных функций – все эти нарушения приводят к параличу и смерти.
Причины бешенства
Заболевание вызывает вирус бешенства. Он относится к РНК-содержащим нейротропным вирусам семейства рабдовирусов. В организме вирус образует специфические тельца в клетках спинного и головного мозга (мозжечок и продолговатый отдел).
Виды вируса бешенства:
- уличный (дикий) вирус – распространен в природе среди животных;
- фиксированный вирус – используется для изготовления вакцин от бешенства.
Эти вирусы имеют близкое антигенное строение. Поэтому, иммунизация фиксированным штаммом формирует невосприимчивость к дикому вирусу.
Вирус бешенства устойчив к воздействию низких температур. Но достаточно быстро погибает при воздействии температуры выше 50 градусов по Цельсию. А также, при высыхании, кипячении, под действием ультрафиолета и антисептических растворов (лизол, сулема, хлорамин).
Как передается бешенство?
Основной механизм передачи бешенства – контактный.
Заражение человека, чаще всего, происходит при укусах, реже – при ослюнении животным, которое инфицировано бешенством.
Также, у бешенства пути передачи могут быть аэрогенными (при нахождении в местах, населенных летучими мышами, в биологических лабораториях), алиментарными (с продуктами, водой) и трансплацентарными (от матери – плоду).
Какова вероятность заразиться бешенством?
Естественная восприимчивость людей к бешенству высокая, но не абсолютная. Все зависит от тяжести нанесенных повреждений и местонахождения укуса. Наиболее часто заражение происходит, если животное укусило человека в лицо и шею. Вероятность заболеть бешенством уменьшается, если укусы пришлись на кисти рук, еще реже – на стопы ног.
Больной человек в естественной обстановке для окружающих опасности не представляет. Заражение может произойти при пересадке органов от больного человека здоровому.
Патогенез
Возбудитель вируса бешенства проникает в организм человека через поврежденные кожные покровы и слизистые оболочки. Вирус распространяется по нервной системе, лимфатическим или кровеносным сосудам. В сером веществе мозга возбудитель фиксируется и усиленно размножается, вызывая развитие вирусного энцефалита.
В головном мозге образуется отек, происходит кровоизлияние, дегенеративные и некротические изменения. Патологический процесс затрагивает кору мозга, зрительный бугор и подбугорную область, мозжечок, ядра черепных нервов.
Изменения в ЦНС вызывают судорожные сокращения дыхательных и глотательных мышц, повышение выделения слюны и пота, сердечно-сосудистые и дыхательные расстройства. Из нервной системы вирус распространяется по разным органам и системам, попадает в мышцы, сердце, печень, легкие, почки и надпочечники.
Клинические проявления и последствия бешенства у людей
Первые признаки бешенства начинают проявляться по истечению от 2 недель до 1 месяца после укуса и попадания вируса в организм. Иногда, инкубационный период бешенства у человека бывает более длинным и составляет от 1-3 месяцев до 1 года.
В симптоматике бешенства выделяют такие периоды как:
- начальный (или, как его еще называют, период депрессии);
- период возбуждения (соответствует стадии разгара заболевания);
- паралитический период.
Заболевание начинается медленно, часто больные не связывают появление у себя негативных проявлений с предшествующим укусом или ослюнением животным. Иногда в месте укуса появляются жжение, тянущие болевые ощущения, зуд, отечность и гиперемия. Температура тела, как правило, нормальная или слегка повышена.
Для начального периода более характерными симптомами бешенства являются изменения психики больного. Он становится замкнутым, подавленным, раздражительным, появляются угнетенность, апатия, чувство тревоги, страх, боязнь смерти. Больной жалуется на бессонницу и "сны-ужасы", отсутствие аппетита, головную боль и общее недомогание. Иногда, наблюдается чувство сдавливания в груди, диспепсические расстройства (чаще всего, при бешенстве формируется склонность к запорам).
Стадия разгара болезни начинается через 2-3 суток и может продолжаться до 6 дней.
Для заболевания характерно развитие разных фобий:
- гидрофобия – это боязнь воды, болезненный спазм мускулатуры глотки и гортани, тяжелое прерывистое дыхание при попытке выпить воды;
- аэрофобия (раздражающий фактор – движение воздуха);
- акустикофобия (шумобоязнь);
- фотофобии (раздражающий фактор – яркий свет).
Приступы (пароксизмы) непродолжительны и длятся до нескольких секунд.
Основные симптомы бешенства:
- субфебрильная температура;
- общее возбуждение;
- усиленное потоотделение;
- спутанность сознания;
- "пароксизм бешенства" (приступы, которые с течением заболевания учащаются);
- галлюцинации (слуховые, зрительные, обонятельные);
- резкое похудение.
Пароксизмы сопровождаются мучительными судорогами лицевых мышц, выражением ужаса на лице, расширением зрачков. Во время приступа больной откидывается назад, его руки дрожат, дыхание учащается, становится прерывистым, неровным и свистящим, сопровождается глубокими шумными вдохами. В груди появляется чувство стеснения. Больной становится агрессивным, возбужденным, кричит и мечется, может укусить, ударить, плюнуть. Наблюдается обильное слюноотделение.
Симптомы бешенства в паралитический период:
- возбуждение сменяется апатией, наступает "зловещее успокоение";
- снижаются двигательные и чувствительные функции;
- пароксизмы могут полностью прекратиться;
- повышенная температура тела;
- увеличение частоты сердечных сокращений свыше 90-100 ударов в минуту;
- происходит падение АД;
- параличи конечностей.
Заключительный период длится от 1 до 3 дней.
Последствия бешенства у людей крайне негативные, ведущие к прогрессирующему поражению центральной нервной системы (энцефаломиелиту) и последующему летальному исходу. Смерть человека наступает от паралича дыхательного и сердечно-сосудистого центров.
Первая помощь
При царапинах, укусах и ослюнении животными необходимо сразу обильно промыть рану водой с мылом, края раны обработать спиртом или йодом, наложить стерильную повязку. После этого важно оказать неотложную помощь в виде проведения курса прививок от бешенства.
Диагностика бешенства
Первоначально диагноз "бешенство" врач-инфекционист ставит, исходя из клинической картины и анамнеза (был ли укус или ослюнение животным и когда). При анализе симптомов особое внимание врач уделяет наличию у больного гидрофобии, аэрофобии, акустикофобии и фотофобии.
Подтвердить наличие возбудителя в организме может только лабораторная диагностика – анализ на бешенство.
Лабораторная диагностика:
- выделение вируса из слюны или спинномозговой жидкости;
- анализ крови на антитела к бешенству – биопсия кожи с флюоресцентным исследованием антител.
Возможно проведение дополнительной консультации с врачом-неврологом. Дифференциальная диагностика бешенства проводится с полиомиелитом, парезами и параличами, имеющими место при других заболеваниях, со столбняком, энцефалитом, истерией, ботулизмом и "белой горячкой".
Лечение бешенства
Этиотропная терапия при лечении бешенства еще не разработана.
Все лечебные мероприятия направлены на облегчение состояния больного.
Профилактика бешенства
Профилактические мероприятия против бешенства включают плановую борьбу с бешенством среди животных, включая массовую профилактическую иммунизацию, правильное содержание домашних животных, контроль за перевозками животных и др.
Меры профилактики бешенства:
- избегать контактов с дикими и бродячими животными;
- иммунизация групп риска (сотрудники ветеринарных служб, собаколовы, охотники и др.);
- иммунизация домашних животных.
Вакцинация против бешенства
Введение прививочного препарата против бешенства осуществляется внутримышечно.
Курс иммунизации составляет 3 прививки.
Если человек пребывает в зоне высокого риска, то показана повторная однократная иммунизация через 1 год и каждые последующие 3 года.
Вакцинация, проводимая после укуса, должна начаться не менее, чем через 14 дней после укуса.
Антирабические прививки могут проводиться по безусловным и условным показаниям. Безусловными показаниями являются укусы явно больными животными или при отсутствии сведений о животном. Прививки по условным показаниям проводят при укусах животными без признаков бешенства, по возможности за животным необходимо наблюдать в течение 10 дней.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Бешенство – это крайне опасное вирусное заболевание, характеризующееся тяжелым поражением головного и спинного мозга. Оно часто заканчивается летальным исходом.
Бешенство встречается у всех млекопитающих и передается с биологическими жидкостями, в основном со слюной. Человек, как правило, заражается им в результате укуса инфицированного животного, чаще всего собаки, кошки, кролика, хорька, лисицы, волка, енота, летучей мыши и др.
На начальном этапе заболевание проявляется усиленным слюноотделением и боязнью воды, а также угнетенным состоянием, которое сменяется приступами агрессии и возбуждения.
Людям, входящим в группу риска развития бешенства, необходимо проходить вакцинацию.
К сожалению, появление симптомов заболевания неизбежно заканчивается летальным исходом, так что лечение предполагает лишь облегчение состояния больного.
Синонимы русские
Рабиес, гидрофобия, водобоязнь.
Синонимы английские
Rabies, Hydrophobia, Canine madness, Lyssa, Madnessan.
Симптомы
Обычно бешенство не вызывает никаких симптомов вплоть до последней стадии заболевания, когда лечение уже невозможно. Инкубационный период (от заражения до появления симптомов) составляет от 7 дней до 1 года, в среднем 20-90 дней. Признаки заболевания часто появляются за несколько дней до смерти больного:
- перед появлением основных симптомов на месте укуса может возникать припухлость, покраснение, зуд,
- лихорадка,
- головная боль, недомогание,
- потеря аппетита, тошнота, рвота, понос,
- беспокойство, нарушения сна,
- депрессия,
- повышенная чувствительность к слуховым, зрительным раздражителям,
- угнетенное состояние сознания, тревожность, апатия сменяются приступами возбуждения, беспокойства, агрессии. Приступы возбуждения при этом сопровождаются учащением дыхания и сердцебиения,
- расстройства дыхания и глотания,
- гидрофобия – боязнь воды (при разговоре о ней или при попытке попить больной испытывает ужас, у него возникают болезненные спазмы глотки и гортани),
- чрезмерное слюноотделение,
- галлюцинации,
- судороги,
- частичный паралич.
Общая информация о заболевании
Бешенство – это опасное вирусное заболевание, которое характеризуется тяжелым поражением центральной нервной системы (головного и спинного мозга). На начальном этапе оно протекает бессимптомно, симптомы появляются на поздней стадии, когда лечение уже невозможно.
Распространенность бешенства зависит от степени вакцинированности домашних животных. Наиболее распространено оно в сельской местности и чаще возникает в летний период.
Бешенство может поражать всех млекопитающих и передается с биологическими жидкостями, в основном со слюной. У человека заражение бешенством, как правило, происходит в результате укуса зараженным животным, попадания слюны зараженного животного на поврежденную кожу, слизистую оболочку рта, носа, глаз. Значительно реже бешенство передается при употреблении инфицированного мяса. От человека к человеку заболевание не переходит, крайне редко может встречаться заражение через пересадку органов от инфицированных доноров.
Чаще всего человек заражается от домашних животных – от собак, кошек, кроликов, лошадей, хорьков, реже – от диких – лисиц, енотовидных собак, волков, енотов, летучих мышей и др. Дикие животные, в свою очередь, заражают бешенством домашних.
После того как вирус попадает в организм через кожу или слизистую оболочку, он по нервным волокнам достигает спинного и головного мозга, где фиксируется и начинает делиться. Возникает энцефалит – воспаление головного мозга. Это приводит к повышению рефлекторной возбудимости и к развитию параличей. Затем вирус распространяется по нервным волокнам в обратном направлении, попадая в печень, почки, надпочечники, кожу, сердце, слюнные железы, скелет, вызывая нарушение деятельности нервной системы и нарушение функций различных органов.
Скорость распространения вируса зависит от расположения укуса (при укусах головы, рук она будет высокой), его глубины, от количества возбудителей, попавших в рану, от активности микроорганизмов, от иммунного статуса инфицированного человека.
Инкубационный период заболевания в среднем составляет 20-90 дней, однако может варьироваться от недели до одного года. При появлении симптомов летальный исход, как правило, неизбежен.
Смерть обычно наступает в результате поражения дыхательного центра, что влечет за собой остановку дыхания.
Кто в группе риска?
- Подвергшиеся укусам домашних или диких животных.
- Жители сельской местности, держащие дома животных, не вакцинированных от бешенства.
- Путешествующие по развивающимся странам (по Африке, Юго-Восточной Азии).
- Выезжающие на природу и контактирующие с дикими животными (лисицами, енотами, летучими мышами и др.)
- Охотники, звероловы.
- Служащие зоопарков, питомников, приютов для животных.
- Ветеринары.
- Работающие с вирусом бешенства в лаборатории.
Диагностика
Диагноз "бешенство" предполагается при наличии симптомов заболевания после укуса животного и подтверждается исследованием образца кожи с затылка, выделением вируса из слюны, слезной и спинномозговой жидкости.
-
. Уровень лейкоцитов может быть повышен. . При бешенстве может отмечаться значительное увеличение числа лейкоцитов в моче при отсутствии бактериального воспаления.
- Исследование крови, направленное на определение антител к возбудителю бешенства. В ходе анализа с помощью специального иммунофлюоресцентного окрашивания выявляется наличие в крови молекул, вырабатываемых иммунной системой в ответ на попадание в организм вируса бешенства. Диагноз подтверждается при значительном (4 и более раза) повышении количества (титра) антител к вирусу бешенства у больных, которые не подвергались вакцинации.
- Определение возбудителя бешенства в биологических жидкостях и тканях организма.
- Исследование биоптатов (фрагментов тканей) кожи затылка, отпечатков роговицы. В полученный материал добавляются меченые антитела (молекулы, специфически связывающиеся с молекулой вируса бешенства). Под воздействием ультрафиолетового излучения комплекс из вирусов, "склеенных" с антителами, дает характерное зеленоватое свечение, что говорит о присутствии вируса бешенства во взятом материале. Данный анализ является наиболее достоверным в течение первой недели заболевания.
- Исследование генетического материала вируса методом полимеразной цепной реакции (ПЦР). Может использоваться слюна, кровь, спинномозговая жидкость, а также пораженные ткани. Достоверность результатов приближается к 100 %.
- Исследование тканей мозга в ходе электронной микроскопии. Производится взятие участка ткани мозга (биопсия), который затем подвергается специальному окрашиванию и изучается под электронным микроскопом, который позволяет достичь очень высокой степени увеличения. При этом в пораженных вирусом бешенства клетках нервной ткани выделяются специальные включения или обнаруживается сам вирус.
Другие методы исследования
- Электроэнцефалография (ЭЭГ) – это метод, оценивающий электрические потенциалы головного мозга.
Лечение
Специфического лечения бешенства не существует. Как правило, заболевание неизлечимо и приводит к летальному исходу.
При укусе дикого животного проводится промывание, тщательный осмотр на предмет инородных тел (например, сломанных зубов) и хирургическая обработка раны. Затем срочно вводятся иммуноглобулины – специальные клетки иммунной системы. Далее в течение двух недель проводится вакцинирование пациента (всего применяется 5 вакцин). Только этот способ позволяет предотвратить заболевание.
После укуса за домашним животным необходимо наблюдать в течение примерно 10 дней и при появлении симптомов бешенства срочно обратиться к врачу для принятия мер по иммунизации пациента. Источник бешенства – больное животное – необходимо изолировать.
Лечение бешенства направлено на облегчение его симптомов – снятие судорог, уменьшение боли. Для этого применяются, соответственно, противосудорожные, обезболивающие, успокаивающие лекарственные препараты.
Для уменьшения контакта с потенциальными раздражителями больной помещается в специальную палату.
Восполняются потери жидкости, минеральных веществ; проводится искусственная вентиляция легких.
![]()
Несмотря на то, что большинство кошачьих инфекционных заболеваний затрагивают только кошек, некоторые из этих заболеваний могут передаваться от кошек людям. Рассмотрим наиболее распространенные заболевания, переносчиками которых являются кошки. В данном материале можно будет ознакомиться с простыми мерами профилактики, соблюдая которые, мы можем снизить риск инфицирования.
Каковы риски?
Люди с незрелой или ослабленной иммунной системой более восприимчивы к этим заболеваниям.
В группу риска входят:
- младенцы,
- люди с синдромом приобретенного иммунодефицита (СПИД),
- пожилые люди,
- люди, с онкологическими заболеваниями, проходящие химиотерапию,
- люди, получающие другие препараты, которые могут подавлять иммунную систему.
Бактериальные инфекции
Болезнь кошачьих царапин
![]()
Заболевание развивается вследствие попадания возбудителя (Bartonella henselae), являющегося представителем нормальной микрофлоры полости рта кошек. Бактерия попадает в организм человека при тесном контакте с кошкой (лизание, царапины, укусы и пр.). Заболевание характеризуется появлением приподнятого с красным ободком пятнышка, на месте уже зажившей царапины. Спустя 2-3 дня оно превращается в пузырек, наполненный мутным содержимым. На месте пузырька образуется язвочка или корочка. Через несколько дней (максимум через 1,5 мес.) после нанесения царапины происходит увеличение ближайшего к ней лимфоузла. У пострадавших могут возникнуть лихорадка, головная боль, боль в мышцах и суставах, усталость и плохой аппетит. Здоровые взрослые обычно восстанавливаются достаточно быстро, но может потребоваться несколько месяцев, чтобы болезнь полностью исчезла. У людей с нарушением работы иммунной системой могут развиваться такие осложнения как инфекции глаз, мозга и сердца.
Пастереллез
Чаще всего пастереллез возникает после укусов, оцарапывания кошками. Клинически формы заболевания можно разделить на 3 группы:
- кожная – припухлость, болезненность, нагноение (флегмона);
- легочная - заболевание протекает по типу хронического бронхита, иногда с развитием бронхэктазов или в виде вялотекущей интерстициальной пневмонии;
- септическая - протекает особенно тяжело, сопровождается высокой лихорадкой, с возникновением осложнений, таких как эндокардит, абсцессы мозга, гнойный менингит, гнойные артриты и др., возможно развитие инфекционно-токсического шока.
Сальмонеллез
Сальмонелла чаще встречается у кошек, которые питаются сырым мясом или дикими птицами и животными. Инфицирование человека может произойти в процессе уборки кошачьего туалета. Возбудитель выделяется с фекалиями инфицированных кошек. Среди симптомов у человека чаще всего отмечается диарея, лихорадка и боли в желудке.
Паразитарные инфекции
Блохи являются наиболее распространенным внешним паразитом кошек, их укусы могут вызывать зуд и воспалительные реакции у людей и кошек. Блохи являются переносчиками яиц ленточных червей. Во время выкусывания и проглатывания блох, яйца гельминтов попадают в пищеварительный тракт и далее в кишечник кошки, где начинается размножение паразитов.
Чесотка - инфекция, вызванная клещом Sarcoptes scabiei , является еще одним зоонозным внешним паразитом кожи кошек. Чесоточные клещи могут передаваться от инфицированных кошек людям.
![]()
Характерными признаками заболевания являются зуд и папуловезикулезная сыпь, часто с присоединением вторичных гнойничковых элементов вследствие инфицирования при расчесывании. Некоторые кошачьи кишечные паразиты, в том числе круглые черви (Toxocara) и анкилостомы (Ancylostoma) , также могут вызывать заболевания у людей. Дети особенно подвержены риску из-за их большей вероятности контакта с почвой, которая была загрязнена фекалиями кошек. Хотя большинство людей, инфицированных кошачьими кишечными паразитами, не проявляют признаков болезни, некоторые люди могут заболеть.
Токсокароз (toxocariasis), характеризуется лихорадкой, бронхитом, пневмонией, увеличением печени, селезенки, эозинофилией.
Анкилостомоз, или земляная чесотка – гельминтоз, протекающий с аллергическими поражениями кожи, органов дыхания (на ранней стадии), ЖКТ и железодефицитной анемией (на поздней стадии).
Грибковые инфекции
Стригущий лишай
У людей стригущий лишай часто проявляется в виде круглых, красных, зудящих поражений с кольцом по краям. Повреждения могут локализоваться в самых разных местах, включая волосяной покров головы, ноги, паховую область или подбородок. Стригущий лишай передается при контакте с кожей или шерстью зараженного животного, либо непосредственно, либо из зараженной среды. Заражённые кошки непрерывно выделяют споры грибов на коже и шерсти. Эти споры, способны вызывать инфекцию в течение многих месяцев.
Протозойные инфекции
Источник инфекции – одноклеточные организмы.
Наиболее распространенные протозойные заболевания у кошек и людей - криптоспоридиоз, лямблиоз и токсоплазмоз.
Токсоплазмоз
Кошки могут передавать токсоплазму человеку через фекалии (во время уборки кошачьего туалета). Симптомы токсоплазмоза включают гриппоподобные боли в мышцах и лихорадку, а также головную боль. В редких случаях могут наблюдаться более сложные симптомы, такие как судороги, рвота или диарея.
![]()
Токсоплазмоз опасен для беременных. При раннем инфицировании плода наблюдается выкидыш, внутриутробная смерть плода или рождение ребенка с тяжелым поражением центральной нервной системы, глаз и внутренних органов (задержка умственного и физического развития, спастические параличи, судорожный синдром).
Криптоспоридиоз — кишечная инфекция, вызываемая простейшими и, характеризующаяся развитием водянистого поноса и лихорадки. Болеют в основном дети.
Лямблиоз
Основные проявления лямблиоза – это аллергические и патологические неврологические реакции.
Вирусные инфекции
Бешенство - острое, вирусное инфекционное заболевание, общее для человека и животных, всегда заканчивается смертью. Инфекция распространяется через укус зараженного животного. У людей бешенство обычно возникает, вследствие укуса зараженного животного. В целях защиты здоровья человека проводится вакцинация кошек против бешенства. Способ предотвратить болезнь в случае укуса - вакцинация против бешенства. Не позднее 14 дня с момента укуса.
Меры предосторожности:
- Мойте руки перед едой и после общения и ухода за кошками.
- Уход за кошачьим туалетом осуществляйте в перчатках.
- Регулярно проводите вакцинацию кошек против бешенства.
- Регулярно обрабатывайте кошек средствами от блох.
- Не позволяйте кошке лизать открытые раны, ваше лицо, посуду.
В случае если произошло оцарапывание, ослюнение, немедленно промойте рану под проточной водой. Если в месте укуса, оцарапывания появились признаки воспаления, нагноения, увеличение и болезненность лимфатических узлов – обратитесь за медицинской помощью.
Читайте также:





