Может ли болезнь печени показать вич
Обновлено: 17.04.2024
Аннотация научной статьи по клинической медицине, автор научной работы — Дятлова Екатерина Сергеевна, Слюняева Юлия Сергеевна, Никольская Марина Викторовна
Проведено изучение этиологической структуры заболеваний печени у больных ВИЧ-инфекцией и зависимости выраженности клинических проявлений печеночной патологии от стадии ВИЧ-инфекции . Выяснено, что 51,2 % заболеваний печени обусловлены хроническим гепатитом С; циррозы как исход хронических гепатитов выявлены у 21,8 % больных ВИЧ-инфекцией третьей стадии и у 56,3 % больных ВИЧ-инфекцией четвертой стадии.
Похожие темы научных работ по клинической медицине , автор научной работы — Дятлова Екатерина Сергеевна, Слюняева Юлия Сергеевна, Никольская Марина Викторовна
Морфологические изменения печени у больных туберкулезом легких и ВИЧ-инфекцией на фоне хронического гепатита с
Е. С. Дятлова, Ю. С. Слюняева, М. В. Никольская
ЭТИОЛОГИЧЕСКАЯ СТРУКТУРА ЗАБОЛЕВАНИЙ ПЕЧЕНИ ПРИ РАЗЛИЧНЫХ СТАДИЯХ ВИЧ-ИНФЕКЦИИ
Аннотация. Проведено изучение этиологической структуры заболеваний печени у больных ВИЧ-инфекцией и зависимости выраженности клинических проявлений печеночной патологии от стадии ВИЧ-инфекции. Выяснено, что 51,2 % заболеваний печени обусловлены хроническим гепатитом С; циррозы как исход хронических гепатитов выявлены у 21,8 % больных ВИЧ-инфекцией третьей стадии и у 56,3 % больных ВИЧ-инфекцией четвертой стадии.
Ключевые слова: хронические вирусные гепатиты, алкогольный гепатит, цирроз печени, ВИЧ-инфекция.
Хронические вирусные гепатиты и ВИЧ-инфекция остаются актуальными проблемами современного здравоохранения. Использование препаратов с прямым противовирусным действием позволяет достичь устойчивого вирусологического ответа у пациентов с гепатитом С. В то же время достаточно часто после элиминации HCV-инфекции продолжается прогрессирование фиброза с развитием его терминальных стадий - цирроза и ге-патоцеллюлярной карциномы [1].
Благодаря введению вакцинации против гепатита В, заболеваемость острыми формами инфекции снизилась, однако заболеваемость хроническим гепатитом В остается на высоком уровне. Несмотря на достижения медицинской науки и опыта профилактики в борьбе с ВИЧ-инфекцией, остановить распространение ее пандемии пока не удается [2]. Согласно статистике только за первое полугодие 2019 г. показатель заболеваемости ВИЧ-инфекцией в Российской Федерации составил 32,7 на 100 тыс. населения, причем, по предварительным данным, было сообщено о 47 971 новых случаях выявления ВИЧ-инфекции [3]. По данным Национальной клинической библиотеки США Pubmed, у семи из десяти ВИЧ-инфицированных обнаруживается заболевания печени [4]. К тому же ежегодно увеличивается количество больных с IV и V стадиями ВИЧ-инфекции, что неминуемо приводит к значительному повышению смертности среди этой категории пациентов [5]. Таким образом, проблема коинфицирования ВИЧ и вирусами гепатитов весьма актуальна в современной инфектологии.
Цель - изучить этиологическую структуру заболеваний печени у больных ВИЧ-инфекцией и зависимость выраженности проявлений патологии печени от стадии ВИЧ-инфекции.
Материалы и методы
В исследование включено 158 больных ВИЧ-инфекцией третьей и четвертой стадий с сопутствующими заболеваниями печени. Проведено ретроспективное изучение амбулаторных карт (форма № 025IV) и историй болезни (форма № 003/у) пациентов; исследование соответствует этическим нормам, данные по отдельным пациентам не освещаются. Диагноз ВИЧ-инфекции был поставлен с учетом результатов исследований методами им-муноферментного анализа (ИФА) и иммуноблота. Подтверждение диагноза вирусного гепатита у больных проводили с помощью методов ИФА и ПЦР. Диагноз цирроза печени
устанавливался на основании совокупности результатов клинико-лабораторных и инструментальных методов. В исследовании анализировали частоту различных заболеваний печени в зависимости от стадии ВИЧ-инфекции. Статистический анализ и обработка полученных данных проведена с помощью стандартной программы BioStat.
Результаты и обсуждение
В наблюдаемой группе пациентов преобладали лица мужского пола - 107 человек (67,7 %), женщин было 51 (32,3 %). Средний возраст больных составил 34,5 ± 3,9 года; преобладали городские жители (98 человек, 62,2 %), 57 человек (36 %) являлись жителями сельской местности, три человека (1,8 %) не имели определенного места жительства. Несмотря на трудоспособный возраст, 96 человек (60,7 %) были безработными, работали 62 человека (39,3 %). Стаж ВИЧ-инфекции (от верификации диагноза до госпитализации) составил 5,3 ± 4,6 года. У девяти человек (5,7 %) ВИЧ-инфекция была диагностирована впервые при госпитализации. Третья стадия ВИЧ-инфекции (субклиническая) диагностирована у 87 больных (55,1 %), четвертая стадия (вторичных заболеваний) - у 71 пациентов (45,9 %). У 95 больных (60,1 %) заболевание печени и ВИЧ-инфекция обнаружены одновременно, 54 человека (34,2 %) наблюдались с хроническими гепатитами, а ВИЧ-инфекция присоединилась позже, и у девяти пациентов (5,7 %) ВИЧ-инфекция диагностирована раньше, чем печеночная патология.
Спектр заболеваний печени представлен хроническими вирусными и токсическими (алкогольными) гепатитами, а также циррозами печени в исходе вирусных и микст-гепатитов (табл. 1).
Этиологическая структура заболеваний печени у больных с ВИЧ-инфекцией
Нозология Количество больных
Хронический гепатит С 58 36,7
Хронический гепатит В 5 3,16
Микст-гепатит В+С 5 3,16
Микст-гепатит С + алкогольный 31 19,6
Цирроз в исходе хронического гепатита С 23 14,6
Цирроз печени в исходе микст-гепатита С + алкогольного 28 17,8
Цирроз печени в исходе микст-гепатита С + В 3 1,82
Цирроз неуточненной этиологии 5 3,16
Таким образом, хронические гепатиты выявлены у 99 пациентов (62,7 %), циррозы печени диагностированы у 59 человек (37,3 %) (рис. 1, 2).
Хр. гепатит С ■ Хр. гепатит В
Хр. гепатит В + хр. гепатит С ИХр. гепатит С + алкогольный гепатит
Рис. 1. Этиологическая структура хронических гепатитов у больных ВИЧ-инфекцией
Цирроз на исходе хр. гепатита С
цирроз в исходе хер. гепатита С+ алкогольного гепатита
цирроз в исходе
хр. гепатита В+ хр. гепатита С
цирроз неуточнееной этиологии
Рис. 2. Этиологическая структура циррозов печени у больных ВИЧ-инфекцией
Изучена частота выявления хронических гепатитов и циррозов печени при различных стадиях ВИЧ-инфекции. В группе больных с третьей стадией ВИЧ гепатиты обнаружены у 68 человек (78,2 %), циррозы у 19 пациентов (21,8 %), причем в основном (15 больных, 17,2 %) тяжесть заболевания характеризовалась классом А по СЫЫ-ТигсоНе-Р^Ь. В группе больных с четвертой стадией ВИЧ-инфекции хронические гепатиты выявлены у 31 пациента (43,7 %), циррозы у 40 человек (56,3 %), что вполне закономерно объясняется длительным течением обоих заболеваний (рис. 3).
Изучена скорость прогрессирования заболеваний печени в зависимости от этиологии процесса. При патологии, вызванной вирусом гепатита С, стадия цирроза диагностирована у 23 из 81 больного (28,4 %). При смешанной этиологии (вирус гепатита С + алкогольный) цирроз обнаружен у 28 человек (47,5 %). При микст-гепатите (В + С) стадия цирроза выявлена у трех больных (37,5 %); при патологии, вызванной вирусом гепатита В, цирроз печени не обнаружен (рис. 4).
Рис. 3. Частота гепатитов и циррозов при различных стадиях ВИЧ-инфекции
Рис. 4. Частота развития цирроза в зависимости от этиологии патологии печени у ВИЧ-инфицированных
1. Среди заболеваний печени у больных с ВИЧ-инфекцией третьей и четвертой стадий наиболее часто встречается хронический гепатит С - 34,7 % случаев.
2. В наблюдаемой группе пациентов цирроз печени выявлен у 59 человек (37,3 %).
3. У больных ВИЧ-инфекцией третьей стадии чаще наблюдаются хронические гепатиты - 78,2 %, при четвертой стадии ВИЧ-инфекции хронические гепатиты выявлены у 31 пациента (43,7 %), циррозы у 40 человек (56,3 %).
4. Самой частой причиной цирроза печени является гепатит смешанного генеза (сочетание хронического гепатита С и алкогольного гепатита).
1. Элиминация HCV-инфекции: история с продолжением / К. В. Жданов, К. В. Козлов,
B. С. Сукачев, С. М. Захаренко, С. С. Карякин, А. В. Саулевич, Д. Ю. Лобзин, М. В. Еременко, К. С. Иванов, Ю. И. Ляшенко, В. Е. Карев, Ю. Ф. Захаркив, Ю. И. Буланьков // Журнал инфекто-логии. - 2018. - Т. 10, № 4. - С. 6-13.
2. Покровский, В. В. ВИЧ/СПИД в России: ситуация и прогноз / В. В. Покровский // Эпидемиология и инфекционные болезни. - 2008. - № 3. — С. 3-6.
4. Павлов, Д. В. Особенности коинфицирования ВИЧ-позитивных пациентов вирусом гепатита / Д. В. Павлов, Д. В. Шакирова // Казанский медицинский журнал. - 2016. - № 6. - С. 96-98.
а) Терминология:
1. Аббревиатуры:
• Синдром приобретенного иммунного дефицита (СПИД)
• Вирус иммунодефицита человека (ВИЧ)
2. Определения:
• Внутрибрюшные оппортунистические инфекции и опухоли, возникающие на фоне ВИЧ-обусловленного иммунодефицита
б) Визуализация брюшной полости при ВИЧ/СПИД:
1. Общая характеристика:
• Локализация:
о Могут поражаться висцеральные органы, желудочно-кишечный тракт, мочевыделительная система, лимфатические узлы
• Размеры:
о Могут быть различными: от микроабсцесса (
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с внутривенным контрастным усилением
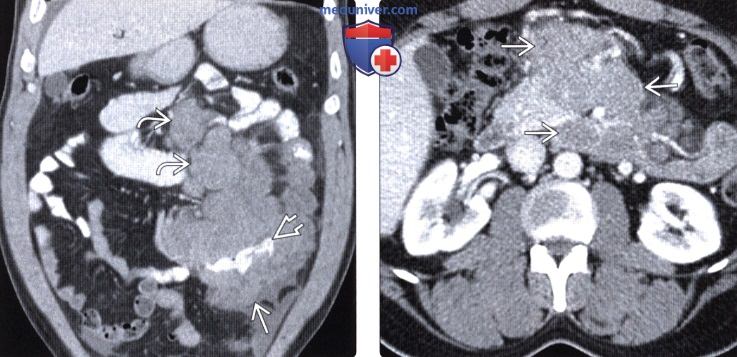
(Слева) На изображении в коро-нальной плоскости при КТ с контрастным усилением определяется диффузное опухолевидное утолщение стенки и расширение тонкого кишечника в левом нижнем квадранте, видно также контрастное вещество в просвете кишки. Чуть выше обратите внимание на выраженную лим фаденопатию. Эти изменения обусловлены подтвержденной биопсией СПИД-детерминированной неходжкинской лимфомой.
(Справа) На аксиальном срезе при КТ с контрастом определяется выраженная мезентериальная лимфаденопатия, обусловленная СПИД-детерминированной неходжкинской лимфомой.
3. КТ брюшной полости при ВИЧ/СПИД:
• Печень:
о В печени могут быть выявлены узловые образования и цирротические изменения, т. к. ВИЧ часто сопровождается хроническими вирусными гепатитами
о Маленькие гиподенсные диффузные очаги в паренхиме печени могут быть обусловлены микроабсцессами (часто при авиум-микобактериальной инфекции, туберкулезе, гистоплазмозе, поражении кандидами, пневмоцистами и др.)
о Могут наблюдаться диффузно-инфильтративные изменения печени, вызванные инфекциями, например авиум-туберкулезом
о Пневмоцисты (реже, чем при авиум-туберкулезе или цитомегаловирусной инфекции) могут приводить к появлению множественных диффузных кальцинатов
- Появление кальцинатов не означает снижение активности заболевания
о у 1/4 пациентов со СПИД-ассоциированной лимфомой печени выявляются гиподенсные узлы различного размера
• Билиарный тракт:
о Холангит, обусловленный оппортунистическими инфекциями:
- Экстра- и интрапеченочные билиарные стриктуры и сосочковый стеноз: желчные протоки могут выглядеть утолщенными и расширенными
- Внешний вид желчных протоков симулирует изменения при первичном склерозирующем холангите
о Акалькулезный холецистит в результате оппортунистических инфекций (цитомегаловирус, криптоспоридии):
- Утолщение и деформация желчного пузыря с наличием жидкости в окружающих тканях
• Селезенка:
о Спленомегалия выявляется у 3/4 пациентов со СПИДом, даже без наличия инфекции или опухоли
о Множественные мелкие гиподенсные очаги (микроабсцессы) обычно обусловлены диссеминированной инфекцией (например, грибками Candida, авиум-микобактериальной инфекцией, кокцидиоидомикозом, пневмоцистами и др.)
о Распространенные гиподенсные поражения могут возникать в результате инфильтративных инфекций, однако нельзя исключать и СПИД-ассоциированную лимфому
о Мелкие кальцинаты, похожие на таковые в печени, при пневмоцистной инфекции
• Желудок, тонкий и толстый кишечник:
о Утолщение стенки кишки, полнокровие слизистой и изменения жировой клетчатки вокруг кишечника всегда подозрительны в плане инфекций (включая оппортунистические)
- Язвообразование в кишечнике на фоне цитамегаловирусной инфекции может привести к перфорации (одна из наиболее частых причин экстренных оперативных вмешательств в брюшной полости у пациентов со СПИДом)
о Многие оппортунистические инфекции могут поражать любой отдел ЖКТ (криптоспоридии, ЦМВ, микобактериальная авиум-инфекция, туберкулез, микромпоридии, Clostridium difficile, амебиаз и др.):
- Предугадать вид возбудителя на основе только его локализации - очень сложная задача, однако некоторые возбудители имеют склонность к определенным отделам ЖКТ:
ЦМВ и туберкулез поражают преимущественно подвздошную кишку
Кандиды, микроспоридии - преимущественно начальные отделы тонкого кишечника
Инфекционные заболевания толстого кишечника чаще всего обусловлены ЦМВ, С. difficle, Campylobacter, амебной инфекцией, сальмонеллами и шигеллами
о Утолщение стенки пищевода говорит об эзофагите, чаще всего обусловленном кандидами, ЦМВ или вирусом простого герпеса
о Проктит у гомосексуалистов, связанный с сексуальной активностью, может быть вызван гонококками Нейссера, хламидиями или вирусом простого герпеса
о Местное утолщение стенки кишки, похожее на объемное образование, подозрительно на злокачественную опухоль (лимфома, саркома Капоши):
- Лимфома, связанная с инвагинацией
• Лимфатические узлы:
о Умеренно выраженная генерализованная лимфаденопатия (размер узла обычно менее 1,5 см) может быть реактивной и означать первую стадию ВИЧ-инфекции:
- Может сохраняться годами при отсутствии каких-либо симптомов (персистирующая генерализованная лимфаденопатия)
о Более выраженная лимфаденопатия (более 1,5 см) характерна для оппортунистических инфекций (авиум-микобактериальная инфекция, туберкулез) или СПИД-ассоциированной лимфомы/саркомы Капоши:
- Некроз мезентериальных лимфоузлов вследствие авиум-микобактериальной инфекции или туберкулеза
- Значительное увеличение лимфоузлов при саркоме Капоши о СПИД-ассоциированная лимфома может быть связана с дискретными очагами поражения в печени/селезенке или с фокальными объемными образованиями ЖКТ:
- ЖКТ, особенно толстая кишка, подвздошная кишка и желудок - наиболее частая экстранодальная локализация поражений при лимфоме (75%)
• Почки:
о Двухстороннее увеличение почек с утолщением уротелия может быть следствием ВИЧ-нефропатии
о Фокальные гиподенсные очаги поражения могут быть проявлением инфекции (туберкулез, авиум-микобактериоз, грибковые) или СПИД-ассоциированной лимфомы
о Кальцинаты могут обнаруживаться при пневмоцистной инфекции (сходные изменения в печени и в селезенке) или реже при МАИ/ЦМВ
• Поджелудочная железа:
о Оппортунистические инфекции могут стать причиной острого панкреатита и стриктур панкреатического протока (например, ЦМВ, Cryptococcus и др.)
(Слева) На аксиальном срезе при КТ с контрастом визуализируются множественные объемные образования в печени, в т. ч. с кровоизлияниями,, у пациента со СПИДом. Данные очаги обусловлены неходжкинской лимфомой. Не совсем типичной находкой в этом случае является легкая обструкция внутрипеченочных желчных протоков.
(Справа) При УЗИ в продольной плоскости выявлено большое гипоэхогенное объемное образование у пациента со СПИДом. При биопсии была подтверждена СПИД-ассоциированная В-клеточная неходжкинекая лимфома. (Слева) При УЗИ в продольной плоскости визуализируется правая почка обычных размеров с выраженной гиперэхогенностью у пациента с ВИЧ-нефропатией в анамнезе. В отличие от остальных хронических заболеваний, почки при ВИЧ-нефропатии часто имеют нормальные размеры или несколько увеличены.
(Справа) При УЗИ в поперечной плоскости выявлены множественные небольшие кальцинаты в селезенке у ВИЧ-инфицированного пациента. Это проявления первичной пневмоцистной инфекции.
4. УЗИ брюшной полости при ВИЧ/СПИД:
• Желчный пузырь:
о Утолщение стенки желчного пузыря может быть реактивным при гепатите или вторичным при остром акалькулезном холецистите, обусловленном оппортунистической флорой
о Утолщение стенки и расширение внепеченочных и/или внутрипеченочных желчных протоков обусловлено холангиопатией на фоне СПИД
• Печень:
о Оппортунистические инфекции проявляются небольшими гипоэхогенными узелками (микроабсцессы) с диффузным распределением в печени
о Пневмоцистная инфекция дает картину небольших гипоэхогенных узлов/мелких очагов с неизмененной эхогенностью
• Лимфатические узлы:
о Некроз лимфоузлов чаще всего возникает в результате авиум-микобактериальной инфекции или туберкулеза
в) Дифференциальная диагностика поражений брюшной полости при ВИЧ/СПИД:
1. Лимфома, не обусловленная ВИЧ/СПИД:
• Более выраженное поражение лимфоузлов, в отличие от СПИД, при котором преобладают экстранодальные поражения
• СПИД-обусловленная лимфома протекает агрессивно, имеет склонность к метастазированию, в то время как лимфома, не обусловленная СПИД, на ранних стадиях ограничивается поражением лимфоузлов
2. Билиарные гамартомы:
• Множественные мелкие кистозные поражения с диффузным распределением в печени
• Могут симулировать микроабсцессы печени, но у пациентов нет каких-либо симптомов инфекции
3. Саркоидоз:
• Может проявляться множественными мелкими гиподенсными поражениями в печени и селезенке (похожими на микроабсцессы)
• Характерна верхняя внутрибрюшная лимфаденопатия, которая ошибочно может быть принята за лимфаденопатию при ВИЧ
• Медиастинальная и воротная лимфаденопатия, характерное поражение легких и отсутствие симптоматики поможет в дифференциальной диагностике
г) Патология. Общая характеристика:
• Этиология:
о При инфицировании ВИЧ приводит к разрушению CD4(+) Т-лимфоцитов и иммунному дефициту о У ВИЧ-инфицированных пациентов повышается риск развития новообразований, особенно при одновременном инфицировании вирусом Эпштейна-Барр, герпеса или папилломавирусом:
- Частота СПИД-ассоциированных опухолей (неходжкинская лимфома, саркома Капоши) существенно снижается при ВААРТ
- Риск других опухолей, протекающих более агрессивно и появляющихся в нетипично молодом возрасте, намного выше у ВИЧ-инфицированных
- Неходжкинская лимфома:
СПИД-ассоциированное новообразование (обычно при CD4 ниже 100), объединяющее несколько типов лимфом, в т.ч. диффузную В-клеточную лимфому и лимфому Беркитта
Выраженная тенденция к экстранодальному распространению (особенно в ЖКТ), поражению нетипичных мест и появлению при прогрессировании основного заболевания
- Саркома Капоши:
Низкодифференцированная саркома мягких тканей сосудистой природы, ассоциированная с ВПГ-8
о Инфекционные осложнения чаще возникают у ВИЧ-инфицированных пациентов с CD4> 200, в то же время, риск значительно возрастает при снижении уровня CD4:
- Множество различных СПИД-детерминированных инфекций, включая распространенную авиум-микобактериальную инфекцию, туберкулез, пневмоцистную инфекцию, рецидивирующие бактериальные пневмонии, персистирующую криптоспоридиальную инфекцию, хроническую герпес-вирусную инфекцию (ВПГ):
Большая часть инфекций возникают при CD4
д) Клинические особенности:
1. Проявления поражений брюшной полости при ВИЧ/СПИД:
• Самые частые признаки/симптомы:
о Острая ВИЧ-инфекция может напоминать мононукпеоз, проявляясь лихорадкой, головными болями и болями во всем теле
о У пациентов с хронической ВИЧ-инфекцией нет клинической симптоматики на фоне эффективной ВААРТ:
- Кожные проявления и легкая общая симптоматика возможны даже без иммуносупрессии
о Пациенты с выраженным СПИДом на фоне ВИЧ и с иммуносупрессией могут иметь симптоматику, обусловленную оппортунистическими инфекционными агентами (диарея, кашель/одышка, боли в животе и др.):
- У некоторых пациентов может возникать синдром кахексии со значительной потерей веса и постоянной диареей
• Другие признаки/симптомы:
о Для пациентов с низким уровнем CD4 характерна панцитопения (анемия, тромбоцитопения, лимфопения)
о Генерализованная лимфаденопатия и спленомегалия могут быть даже при отсутствии активной инфекции
• Клинический профиль:
о Клинический профиль варьирует в зависимости от страны проживания:
- ВИЧ в развивающихся странах распространяется преимущественно при вагинальных половых контактах (другие пути-при введении наркотиков и перинатальный-распространены значительно меньше)
- ВИЧ в США передается преимущественно при внутривенном применении наркотиков и при гомосексуальных половых контактах
2. Демография:
• Возраст:
о Преимущественно взрослое население, однако возможен и перинатальный путь заражения
• Пол:
о По мировой статистике большинство случаев у гетеросексуальных пар, Ж>М
• Эпидемиология:
о Больше 35 млн инфицированных по всему миру
3. Течение и прогноз:
• Разнообразные оппортунистические инфекции и СПИД-обусловленные опухоли без ВААРТ с целью подавления ВИЧ
• СПИД определяется при CD4
4. Лечение поражений брюшной полости при ВИЧ/СПИД:
• Антиретровирусные препараты для поддержания иммунного статуса
• Антибиотики при бактериальных инфекциях и антивирусные препараты при ЦМВ-инфекции
е) Список использованной литературы:
1. Tonolini М et al: Mesenterial, omental, and peritoneal disorders in antiretroviral-treated HIV/AIDS patients: spectrum of cross-sectional imaging findings. Clin Imaging. 37(3):427-39, 2013
Наличие хронического гепатита С (ХГС) и ВИЧ-инфекции одновременно ассоциируется со значительной частотой неблагоприятных исходов вследствие развития цирроза и/или первичного рака печени, а также общностью эпидемиологических, социальных и экономических факторов. При сочетании этих инфекций отмечаются более высокий титр вируса гепатита С, выраженное прогрессирование хронического гепатита и высокий риск цирроза печени. При этом цирроз печени развивается быстрее и в 3 раза чаще у ВИЧ-инфицированных, чем у больных моноинфекцией гепатита С.
Цель исследования: выявить клинические и лабораторные особенности больных ХГС и ВИЧ-инфекцией.
Материал и методы: в исследование включены 173 пациента с ХГС и ВИЧ-инфекцией. Стандартную терапию ХГС (пегилированный интерферон альфа-2а + рибавирин) получали 45 больных, антиретровирусную терапию — 29. Чаще определялся генотип 1 вируса гепатита С (91 пациент, 52,6%). ХГС преобладал у пациентов мужского пола (в группе 1 — 64,3%, в группе 2 — 71,1%) и в наиболее трудоспособном возрасте от 20 до 30 лет (в группе 1 — 68,8%, в группе 2 — 80%).
Результаты исследования: среди больных, поступивших в стационар, 55,5% имели смешанную форму гепатита (ХГС + токсический гепатит) и у 17,2% выявлен цирроз печени. У 22,6% больных противовирусная терапия была отменена вследствие развития побочных реакций или неэффективности. Значительное количество пациентов до поступления в стационар злоупотребляли алкоголем (54,7%), наркотиками (25,8%), имели хронические заболевания: панкреатит, бронхит.
Заключение: среди пациентов с ХГС и ВИЧ-инфекцией, поступающих в стационар, преобладают больные со смешанной формой гепатита (ХГС + токсический гепатит). Большинство больных не получают стандартную противовирусную терапию ХГС вследствие выраженного иммунодефицита, злоупотребления алкоголем, приема психотропных веществ или отказа от лечения.
Ключевые слова: ВИЧ-инфекция, хронический гепатит С, цирроз печени, противовирусная терапия, антиретровирусная терапия, интерферон альфа-2а, рибавирин, генотип, оппортунистические инфекции.
Для цитирования: Сундуков А.В., Мельников Л.В., Евдокимов Е.Ю. Характеристика больных хроническим гепатитом С и ВИЧ-инфекцией. РМЖ. Медицинское обозрение. 2018;2(7(II)):64-67.
A.V. Sundukov 1 , L.V. Melnikov 2 , E.Yu. Evdokimov 3
1 Evdokimov Moscow State University of Medicine and Dentistry
2 Penza State University
3 Central Research Institute of Epidemiology, Moscow
The presence of HIV infection together with chronic hepatitis C (CHC) is associated with a significant incidence of an adverse events due to the development of cirrhosis and/or primary liver cancer, as well as a similarity of epidemiological, social and economic factors. In the case of these infections, there is a higher titer of hepatitis C virus, significant progression of chronic hepatitis and a high risk of the liver cirrhosis. At the same time, liver cirrhosis develops faster and 3 times more often in HIV-infected patients than in patients with hepatitis C monoinfection.
Aim: to identify the clinical and laboratory features of patients with CHC and HIV infection.
Patients and Methods: the study included 173 patients with CHC and HIV infection. 45 patients underwent standard therapy (pegylated interferon alfa-2a + ribavirin) of CHC. Antiretroviral therapy was followed by 29 patients. The 1 genotype of the hepatitis C virus was identified more frequently (91 patients, 52.6%). CHC prevailed in male patients (group 1 — 64.3%, group 2 — 71.1%) at the most working age from 20 to 30 years (group 1 — 68.8%, group 2 — 80%).
Results: among the patients admitted to the hospital, 55.5% had a mixed form of hepatitis (CHC + toxic hepatitis) and 17.2% had cirrhosis of the liver. In 22.6% of patients, antiviral therapy was canceled due to the development of adverse events or non-
response to therapy. A significant number of patients before admission to the hospital abused alcohol (54.7%), drugs (25.8%), had chronic diseases: pancreatitis, bronchitis.
Conclusion: patients with mixed hepatitis (CHC + toxic hepatitis) prevail among patients with CHC and HIV infection admitted to hospital. Most patients do not receive standard antiviral therapy for CHC due to pronounced immunodeficiency, alcohol abuse, psychotropic substances intake, or refusal of treatment.
Key words: HIV infection, chronic hepatitis C, liver cirrhosis, antiviral therapy, antiretroviral therapy, interferon alfa-2a, ribavirin, genotype, opportunistic infections.
For citation: Sundukov A.V., Melnikov L.V., Evdokimov E.Yu. Characteristics of patients with chronic hepatitis C and HIV infection // RMJ. Medical Review. 2018. № 7(II). P. 64–67.
В статье приведены характеристика больных хроническим гепатитом С и ВИЧ-инфекцией с целью определения клинических и лабораторных особенностей больных с данными заболеваниями.
Введение
Актуальность проблемы вируса иммунодефицита человека (ВИЧ) и хронического гепатита С (ХГС) определяется широким распространением этих инфекций, многообразием клинических форм, значительной частотой неблагоприятных исходов вследствие развития цирроза и/или первичного рака печени, а также общностью эпидемиологических, социальных и экономических факторов. Эпидемиологическая ситуация в России по ВИЧ и ХГС остается сложной, и в последнее время отмечается увеличение смешанной инфекции (ВИЧ/ХГС). Из 42 млн ныне живущих ВИЧ-инфицированных людей примерно у 20% (8,4 млн) диагностирован ХГС [1–3]. Как правило, у данной категории пациентов в анамнезе отмечают случаи внутривенного введения наркотиков [4].
В настоящее время более 80% всех случаев ВИЧ-инфекции приходится на потребителей инъекционных наркотиков, и в этой группе маркеры вирусного гепатита С определяются более чем у 90% больных [4–7]. Наличие ХГС и ВИЧ-инфекции одновременно ассоциируется с более высоким титром вируса гепатита С, выраженным прогрессированием хронического гепатита и возрастающим риском цирроза печени. При этом цирроз печени развивается быстрее и в 3 раза чаще у ВИЧ-инфицированных, чем у больных моноинфекцией гепатита С [4, 7, 8].
Цель настоящего исследования: выявить клинические и лабораторные особенности больных ХГС и ВИЧ-инфекцией.
Материал и методы
Работа выполнялась с 2013 по 2017 г. на базе инфекционной клинической больницы (ИКБ) № 2 Москвы и Московского городского центра по борьбе с ВИЧ/СПИД.
Всего под нашим наблюдением находилось 173 пациента с ХГС и ВИЧ-инфекцией. При постановке диагноза использовались эпидемиологические, клинические, биохимические, инструментальные методы исследования. Этиологический диагноз основывался на определении специфических серологических маркеров вирусных гепатитов и результатах молекулярно-биологических исследований с определением генотипа вируса гепатита С в лаборатории ИКБ № 2.
Стадия ВИЧ-инфекции определялась по Российской классификации ВИЧ-инфекции (В.И. Покровский, 2001 г.) [4].
В зависимости от схемы лечения все больные были разделены на 2 группы. Группа 1 включала 128 (74%) больных, которые получали только патогенетическую дезинтоксикационную терапию: раствор 5% глюкозы, солевые растворы, витамины (аскорбиновая кислота, витамины группы В), абсорбенты, гепатопротекторы. Из них 29 (22,6%) человек получали антиретровирусную терапию (АРТ): ламивудин, зидовудин, ставудин, абакавир, эфавиренз и др. Среди не получающих АРТ были пациенты, которым по иммунологическим характеристикам было показано лечение против ВИЧ-инфекции. Однако на фоне злоупотребления алкоголем у этих пациентов отмечалось обострение ХГС, в связи с чем АРТ не назначалась.
Группа 2 состояла из 45 (26%) человек — 32 (71,1%) мужчин и 13 (28,9%) женщин. Они получали стандартную противовирусную терапию (пегилированный интерферон альфа-2а + рибавирин). Пегилированный интерферон альфа-2а назначался в дозе 180 мг 1 р./нед. подкожно, рибавирин — по 800–1200 мг/кг в зависимости от массы тела. Длительность терапии составила 48 нед. Лечение в группе 2 проводилось амбулаторно, назначение АРТ не требовалось.
Статистическую обработку данных проводили с использованием MS Excel 2003 и подсчетом критерия Стьюдента (t).
Результаты исследования
Распределение пациентов в группах в зависимости от генотипа вируса гепатита С представлено на рисунках 1 и 2. Распределение по генотипам ХГС было сопоставимо, при этом генотип 1 встречался наиболее часто: у 67 (52,3%) больных в группе 1 и у 22 (48,9%) — в группе 2. У остальных пациентов в группе 1 генотип 2 встречался у 28 (21,9%) человек, генотип 3 — у 33 (25,8%); в группе 2 — соответственно у 9 и 14 (20,0 и 31,1%).
Большинство больных имели III (бессимптомную) или IVА стадию ВИЧ-инфекции (табл. 1): в группе 1 таких было 95 (74,2%) человек, в группе 2 — 45 (100%). В группе 2 не было больных с поздними стадиями ВИЧ-инфекции, т. к. это является абсолютным противопоказанием для назначения этиотропной терапии ХГС (интерферон + рибавирин).
Смешанную форму гепатита (ХГС + токсический гепатит) диагностировали у 71 (55,5 %) пациента. Хронический гепатит с исходом в цирроз печени отмечался в 22 случаях (17,2 %). Данные представлены на рисунке 3.
Распределение больных в зависимости от пола и возраста представлено в таблице 2.
Чаще ХГС встречался у пациентов мужского пола (в группе 1 — 64,3%, в группе 2 — 71,1%) и в наиболее трудоспособном возрасте от 20 до 30 лет (в группе 1 — 68,8%, в группе 2 — 80%).
Распределение пациентов в зависимости от сопутствующей патологии и оппортунистических инфекций представлено в таблице 3.
Как видно из представленных данных, сопутствующие заболевания встречались в обеих группах, однако, учитывая, что пациенты группы 2 лечились амбулаторно и к врачу обращались в плановом порядке, частота встречаемости сопутствующей патологии у данной группы больных была достоверно ниже. Анализ больных показал, что в группе 1 наиболее часто встречались такие заболевания, как обострение хронического панкреатита (31,3%), обострение хронического бронхита (27,3%), пневмония (19,5%). Выявлена высокая частота наркомании в обеих группах (25,8% и 13,3% соответственно). Часть больных в группе 1 не получала стандартную (этиотропную) терапию ХГС вследствие ряда объективных и субъективных факторов, которые приведены в таблице 4.
Из представленных данных видно, что чаще всего стандартная терапия не назначалась из-за злоупотребления алкоголем и/или приема психоактивных веществ, а также вследствие выраженного иммунодефицита (СД4+ лимфоциты менее 350 клеток). Также большую группу составили пациенты, которым стандартная терапия назначалась, но была отменена в результате развития побочных эффектов (16,4%) и/или неэффективности лечения (6,2%).
В качестве иллюстрации отказа от противовирусной терапии ХГС приводим собственное наблюдение.
Клинический пример
Выводы
Таким образом, в результате анализа клинических и лабораторных данных больных ХГС и ВИЧ-инфекцией можно сделать следующие выводы:
среди пациентов с ХГС и ВИЧ-инфекцией, поступающих в стационар, преобладают больные со смешанной формой гепатита (ХГС + токсический гепатит);
среди токсических причин поражения печени в абсолютном большинстве случаев отмечено злоупотребление алкоголем;
большинство пациентов имеют генотип 1 вируса гепатита С;
основные причины неназначения противовирусной терапии гепатита С: злоупотребление алкоголем, наркомания, низкий иммунный статус и отказ пациента от лечения.
Вирусный гепатит С – воспалительное заболевание печени, вызванное соответствующим вирусом. В течение многих лет болезнь может протекать без симптомов, что делает ее особенно опасной: велика вероятность развития последствий – цирроза и рака печени. Именно поэтому так важно своевременно выявить заболевание и начать лечение.
Гепатит С может протекать в острой и хронической формах. Острая форма чаще всего проходит бессимптомно и диагностируется только случайно при обнаружении в крови маркеров острого гепатита С – анти-HCV-IgM, который сохраняется в крови не больше 6 месяцев после заражения вирусом.
После перенесенного острого вирусного гепатита C возможно три варианта развития событий.
Вариант 1.
Примерено у 20% пациентов происходит полное выздоровление.
Вариант 2.
У 20% пациентов развивается неактивный хронический вирусный гепатит С с отсутствием лабораторных маркеров воспалительного процесса в печени.
Вариант 3.
У остальных 60% наблюдается хронический гепатит с клиническими и лабораторными проявлениями поражения печени.
Переход заболевания в хроническую форму происходит незаметно. Повреждение печени с годами нарастает и у пациента формируется фиброз с последующим нарушением функции печени. Болезнь прогрессирует медленно, годами. У пациентов с активным гепатитом риск формирования цирроза в течение 20 лет достигает 20%, из них у 5% развивается рак печени.
Пути передачи гепатита С такие же, как и у гепатита В: через кровь, при половом контакте, от матери к ребенку. Большинство случаев заражения гепатитом С в России приходится на употребление инъекционных наркотиков. Заражение половым путем происходит реже, так же как и передача вируса от матери к ребенку во время беременности. Кормление при заболевании не запрещено, однако следует соблюдать осторожность при появлении крови на сосках.
При бытовых контактах заразиться вирусом гепатита С невозможно. Вирус не передается воздушно-капельным путем, при рукопожатии, объятиях и использовании общей посуды. Больные вирусным гепатитом С не нуждаются в изоляции и не представляют опасности для окружающих. В России они, однако, освобождаются от призыва в армию.
Особенность вируса гепатита С
Но сегодня гепатит С продолжает оставаться одной из главных причин, приводящих к пересадке печени, поэтому его лечение откладывать нельзя.
Кроме того, гепатит С часто является сопутствующим заболеванием при ВИЧ-инфекции, так как оба вируса распространяются через контакт с кровью. Такая коинфекция создает несколько особенных проблем:
- гепатит С делает ВИЧ сильнее (отчасти это связано с повреждениями печени);
- люди, у которых выявлены обе инфекции, более подвержены депрессиям;
- у людей с ВИЧ гепатит С может протекать тяжелее и вызывать серьезные повреждения печени или полный ее отказ;
- пациенты с ВИЧ с большей вероятностью инфицируют других гепатитом С, поскольку их вирусная нагрузка выше;
- препараты для лечения ВИЧ тяжелее переносятся людьми, имеющими гепатит С;
- гепатит С замедляет уровень роста клеток CD4 во время лечения ВИЧ-инфекции.
Качественное и своевременное лечения гепатита С имеет следующие преимущества:
- есть вероятность полного излечения от вируса;
- лечение в большинстве случаев позволяет замедлить патологический процесс в ткани печени и таким образом отдалить наступление необратимых тяжелых осложнений болезни, включая риск развития рака печени;
- лечение снижает вероятность передачи инфекции окружающим, в частности, сексуальным партнерам;
- успешная терапия гепатита С делает невозможной передачу вируса от матери к ребенку (при коинфекции ВИЧ/ВГС риск инфицирования ребенка вирусом гепатита значительно выше, чем при моноинфекции);
- в случае коинфекции ВИЧ/ВГС раннее успешное лечение гепатита С (до начала приема антиретровирусных препаратов) существенно упростит в будущем выбор режима АРВ-терапии и уменьшит риск усугубления токсических эффектов некоторых препаратов на печень;
- лечение гепатита С при достижении устойчивого вирусологического ответа снижает риски печеночных событий, в том числе приводящие к смерти, а также риски развития СПИД-индикаторных заболеваний, не связанных с заболеваниями печени.
Способы защиты от гепатита С:
- не употреблять наркотики;
- использовать только свои предметы личной гигиены (бритва, зубная щетка, маникюрные принадлежности);
- использовать презервативы при каждом половом контакте;
- внимательно следить за соблюдением стерильности инструментария при проведении любых медицинских и косметологических процедур, связанных с повреждением кожных покровов (в тату- и пирсинг-салонах, медучреждениях).
Действующей вакцины от гепатита С на сегодняшний день пока не создано, но ее поиски активно ведутся.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
ВИЧ – инфекционное заболевание, при котором поражается иммунная система человека. Патология вызвана вирусом иммунодефицита человека, который разрушает иммунные клетки. В результате снижается способность организма противостоять инфекционным заболеваниям и онкопроцессам.
Вирус в окружающей среде
ВИЧ — вирус нестойкий, он погибает вне среды человеческого организма при высыхании содержащих его жидкостей и практически моментально погибает при температуре выше 56ºС.
При воздействии солнечных лучей.
В щелочной и кислой среде. Женщины, имеющие здоровую микрофлору половых органов с повышенной кислотностью, заражаются реже.
От высоких температур. На поверхности предметов в условиях умеренной температуры ВИЧ может жить до 2 часов. Однако при нагревании свыше 60 градусов погибает за 1-2 минуты. При кипячении – моментально. При дезинфекции.
От действия хлора. То же действие вызывает 6% перекись водорода, убивает патоген и 70% этиловый спирт.
Дольше всего ВИЧ сохраняется в крови человека. Высохшая капля крови содержит в себе активный вирус на протяжении 2-3 суток в нормальных условиях окружающей среды. Другие жидкости на предметах могут сохранять инфекцию 2-3 суток. Чем ниже температура окружающей среды, тем дольше живёт микроорганизм.
Пути инфицирования ВИЧ
Незащищенный проникающий сексуальный контакт – анальный или вагинальный.
Совместное использование нестерильного оборудования для инъекций.
Совместное использование нестерильного оборудования для татуировок и пирсинга.
От ВИЧ-инфицированной матери ребенку (возможно инфицирование во время беременности, родов и при кормлении грудью).
Заболевание не передается бытовым путем, так как вирус не способен передвигаться в окружающей среде и быстро погибает. Также невозможно заразиться через рукопожатие или объятие. Риск передачи вируса через слюну ничтожно мал, для этого два партнёра с ранками на слизистой оболочке рта должны довольно долго целоваться. При этом у носителя должно быть большое количество вируса в крови.
Классификация заболевания
Различают 2 основных типа возбудителя ВИЧ-1 и ВИЧ-2. Оба приводят к постепенному снижению иммунитета, но ВИЧ-2 менее патогенен. Для него характерно меньшее число вирусных частиц на микролитр крови, поэтому передаётся он реже и не так часто приводит к СПИДу.
Основные стадии заболевания
Инкубационная – происходит заражение и последующее размножение вируса в крови. Она длится до шести недель, иногда меньше. Даже будучи зараженным, на этом этапе человек не увидит явных признаков, а анализ крови не покажет, что в крови есть антитела.
Первичная – могут появиться первые признаки инфекции. Длится вторая стадия в течение 3 недель – в это время появляются антитела, вирус определяется лабораторно.
Субклиническая. Появляется первый признак болезни – увеличенные лимфоузлы. Пациент чувствует себя полностью здоровым, на самочувствие не жалуется. Могут появляться вторичные заболевания: от частых простуд до кандидоза и пневмонии.
Терминальная – предполагает быстрое и прогрессирующее истощение, а также последующую смерть больного.
Симптомы развития ВИЧ-инфекции в организме
ВИЧ-инфекция течет медленно и почти бессимптомно. В течение многих лет (от 5 до 15 лет) она может никак не тревожить человека. Бывает и так, что первые признаки могут появиться на ранней стадии, а затем исчезнуть и больше не беспокоить носителя инфекции на протяжении длительного времени.
Также первые симптомы ВИЧ легко спутать с признаками других заболеваний, что может вводить в заблуждение.
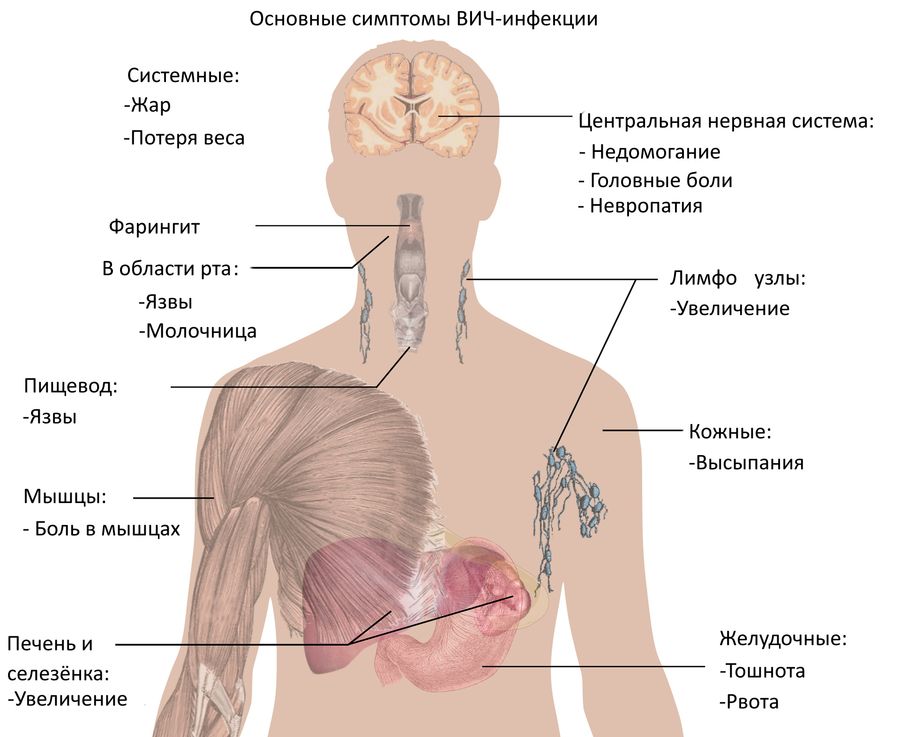
На первом этапе:
боль в горле, повышение температуры
болезненность кожи, суставов, костей
одновременно увеличиваются шейные лимфоузлы
могут проявляться высыпания на коже разного рода
Новые признаки ВИЧ возвращаются через несколько лет спокойной и здоровой жизни. К ним относятся:
сильная усталость, быстрая утомляемость
увеличение лимфоузлов – не только шейных, а уже нескольких групп
снижение веса. Обычно оно выглядит беспричинным, человек не понимает, в чем дело
лихорадка, озноб, потливость (преимущественно ночная)
проблемы с ЖКТ – обычно проявляются жидким стулом без видимых на то причин
Чем опасна патология?
Болезнь опасна, в первую очередь, для заразившегося. Попадая в кровь, патоген постепенно уничтожает клетки иммунитета. Этот процесс можно замедлить с помощью антиретровирусной терапии, но полностью остановить нельзя. В результате этого организм не может противостоять инфекциям извне.
Чаще всего у пациентов развивается молочница, стоматит, длительная диарея, частые ОРВИ и т. д. Чем меньше иммунных клеток в организме человека, тем в последующем появляются более опасные заболевания, среди которых туберкулёз, онкология, поражения периферической нервной системы, саркома Капоши и другие.
Инфекция может проявлять себя абсолютно на всех органах и системах, часто заболевания совмещаются. При должном лечении эти болезни можно вылечить и поддерживать приемлемый уровень жизни пациента.
Главная опасность – это СПИД – последняя стадия ВИЧ заболевания. Средняя продолжительность жизни на этой стадии – до 9 месяцев. Хотя при положительном психологическом состоянии и должной терапии пациент может прожить ещё до 3 лет.
Методы диагностики патологии
Сегодня применяются специальные высокоточные тесты, которые способны обнаружить оба вируса и антитела к ним, в том числе и в латентном течении.
Наличие ВИЧ в организме человека определяется по присутствию антител в крови. Для этого у пациента берут кровь на ВИЧ из вены. Этот анализ позволяет решить 3 задачи:
определить присутствие вируса в крови и начать лечение на ранних стадиях
выявить стадию болезни и спрогнозировать ее течение
контролировать результативность терапии
Обнаружить заболевание можно с помощью:
Полимеразной цепной реакции (ПЦР) – высокоточный метод молекулярно-генетической диагностики, который позволяет выявить у человека инфекционные и наследственные заболевания.
Диагностика этим методом позволяет найти возбудителя непосредственно в гене, который содержится в исследуемых материалах. Это самый точный анализ на половые инфекции, скрытые инфекции, различные венерические заболевания.
Метод прекрасен тем, что обладает высокой чувствительностью. Возможно выявить возбудителя болезни даже при наличии нескольких молекул его ДНК, то есть на очень ранних стадиях. Что позволяет вовремя вылечить заболевание.
ИФА (иммуноферментный анализ), который определяет антитела к обеим разновидностям вируса (ВИЧ 1 и 2). Достоверность метода составляет до 98%. При положительном результате анализ делают повторно или проводят дополнительный анализ методом иммуноблота.
Ложноположительные результаты возможны при беременности, аутоиммунных заболеваниях, гепатите или даже гриппе.
Как лечится ВИЧ?
Необходимо как можно скорее после обнаружения в организме следов вируса начать антиретровирусную терапию (сокращенно АРВТ или АРТ).
Антиретровирусная терапия — это комбинация из 3-4 препаратов, которые блокируют размножение ВИЧ на разных этапах. Вследствие ее применения вирус иммунодефицита человека перестает размножаться.
Пока АРТ не способна полностью вылечить ВИЧ-инфекцию, однако в состоянии не просто продлить жизнь ВИЧ-инфицированного человека, но и повысить ее качество.
Не менее важен образ жизни пациента, ему показан эмоциональный покой, правильное питание, профилактика инфекционных заболеваний. Также для качественного лечения важно вовремя проходить осмотр и сдавать анализы.
Какие меры профилактики нужно применять?

Так как основной способ передачи вируса – половым путем, следует заниматься только защищенным проникающим сексом. Иначе увеличивается риск заражения ВИЧ.
Кроме того, необходимо:
использовать только личные средства гигиены (зубная щётка, бритва, маникюрные принадлежности и т. д.)
проверять дезинфекцию инструментов в косметическом и медицинском кабинете, тату-салоне и во время других услуг, где можно повредить кожу
парам – совместно сдавать анализы 2 раза в год
зависимым от инъекционных наркотиков – использовать новый шприц или только свой
Читайте также:

