Может ли быть на легких бактериальная инфекция
Обновлено: 19.04.2024
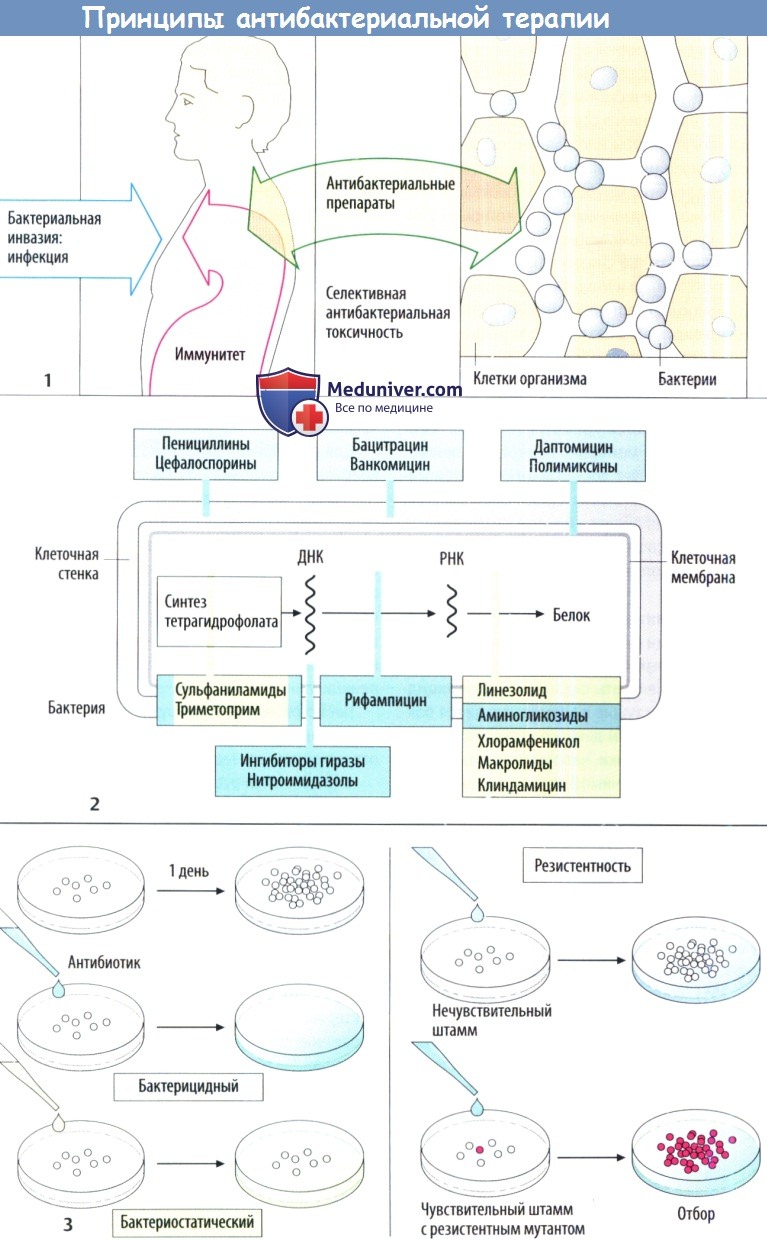
Принципы лечения бактериальной инфекции
Бактериальная инфекция развивается после преодоления бактериями кожных и слизистых барьеров и проникновения в ткани организма. Зачастую организм успешно справляется с возбудителями без внешних признаков заболевания за счет иммунного ответа. Тем не менее у некоторых возбудителей появилась сложная защитная система.
Несмотря на захват клетками хозяина в результате обычного фагоцитоза, они способны предотвратить слияние фагосомы с лизосомой и в результате избегают разрушения. Поскольку стенка защитной вакуоли проницаема для питательных веществ (аминокислоты, углеводы), бактерии растут и делятся до тех пор, пока не погибнет клетка, а выделяющиеся возбудители инфицируют новые клетки хозяина.
Данная тактика используется, например, видами Chlamydia и Salmonella, Mycobacterium tuberculosis, Legionella pneumophila, Toxoplasma gondii и Leishmania. Легко понять, что целенаправленная фармакотерапия особенно затруднена в этих случаях, т. к. препарату для достижения возбудителя необходимо пройти через клеточную мембрану и затем через мембрану вакуоли.
Если бактерии размножаются быстрее, чем защитные силы организма уничтожают их, развивается инфекционное заболеваниес признаками воспаления, например гнойная раневая инфекция и инфекция мочевых путей. Лечебными свойствами обладают вещества, которые повреждают бактерии, что останавливает их дальнейшее размножение без повреждения клеток организма хозяина.
Изолированное повреждение бактерий возможно в случае, когда вещество нарушает метаболизм бактериальных клеток, а не клеток организма хозяина. Таким свойством, очевидно, обладают ингибиторы синтеза клеточной стенки, т. к. в клетках человека или животных отсутствует такая стенка. Точки воздействия антибактериальных препаратов проиллюстрированы с помощью упрощенной схемы строения бактериальной клетки
Действие антибактериальных препаратов можно наблюдать in vitro. Бактерии размножаются в питательной среде в контролируемых условиях. Если среда содержит антибактериальный препарат, то можно ожидать два результата:
а) бактерии уничтожаются — бактерицидный эффект;
б) бактерии выживают, но не размножаются — бактериостатический эффект. Несмотря на то что в организме эффекты могут быть разными, различные классы разделяют по основному механизму действия.
N!B! Просьба раз и навсегда запомнить, что бактериоцидные антибиотики не сочетают с бактериостатическими, так как получается что антибиотики будут действовать на разные фазы роста бактерий - одни во время роста, другие после завершения роста! Можно сочетать только бактериостические с бактериостиатическими, а бактериоцидные с бактериоцидными.
Если антибактериальный препарат не влияет на рост бактерий, то это говорит о бактериальной резистентности. Она может быть вызвана наличием определенных метаболических особенностей, которые обусловливают нечувствительность к препарату у конкретного штамма бактерий (естественная резистентность). В зависимости то того, поражает ли препарат лишь несколько или множество типов бактерий выделяют антибиотики с узким (бензилпенициллин) или широким спектром (тетрациклин).
Штаммы бактерий с естественной чувствительностью могут трансформироваться под влиянием антибактериальных препаратов в резистентные штаммы (приобретенная резистентность) при случайном изменении гена (мутация). Под влиянием препарата чувствительные бактерии погибают, а мутировавшие продолжают размножаться. Чем чаще вводится один и тот же препарат, тем вероятнее появление резистентных штаммов (госпитальные штаммы с множественной резистентностью)!
Резистентность в некоторых случаях приобретается, когда ДНК, ответственная за нечувствительность (так называемые плазмиды резистентности), передается от других резистентных бактерий путем конъюгации или трансдукции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
а) Терминология:
1. Определения:
• Бактерии: одноклеточные микроорганизмы
• Классификация по форме: кокки (сферические), бациллы (палочковидные), вибрионы (в виде запятой), спирохеты (спиралевидные)
2. Классификация пневмонии и факторы риска:
• Внебольничная пневмония (ВП):
о Пневмония, выявленная у амбулаторных пациентов или до 48 часов от момента госпитализации
• Внтурибольничная (нозокомиальная) пневмония (ВБП):
о Возникает спустя >48 часов после госпитализации
• Пневмония, связанная с оказанием медицинской помощи
о У амбулаторных пациентов, получающих медицинскую помощь, или у лиц из группы риска мультирезистентных инфекций
• Вентилятор-ассоциированная пневмония (ВАП):
о Возникает через >48 часов после интубации трахеи и механической вентиляции
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический признак:
о Участки консолидации на рентгенограмме органов грудной клетки, гнойная мокрота, температура >38°, лейкоцитоз или лейкопения
4. УЗИ легких при бактериальной пневмонии:
• Плевральный выпот (свободный или осумкованный)
• Экссудат может быть разделен перегородками
• Часто применяется для контроля торакоцентеза и дренирования
в) Дифференциальная диагностика бактериальной пневмонии:
1. Вирусная пневмония:
• Картина аналогична бактериальной пневмонии
2. Аспирационная пневмония:
• Поражение гравитационно зависимых отделов легких
• Аспирация, заболевания пищевода, неврологические нарушения
3. Организующаяся пневмония:
• Субплевральные и перибронховаскулярные участки консолидации
• Подострая или хроническая; пациенты часто получают лечение по поводу бактериальной пневмонии в течение различного времени
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Клинические проявления могут быть разнообразными и запутанными:
- Классические симптомы: лихорадка, общая слабость, кашель с мокротой, диспноэ, боль в грудной клетке (связанная с раздражением плевры), кровохарканье
- Атипичные проявления: усиливаются в старшем возрасте, при наличии сопутствующих заболеваний, вредных привычек, соответствующих причинных патогенов
2. Демография:
• Эпидемиология:
о Шесть миллионов случаев в год в США
о ВП: наиболее типичная этиология S. pneumoniae
о Бактериальная внутрибольничная пневмония: 2-я наиболее типичная нозокомиальная инфекция в США:
- До 25% всех инфекций в отделениях интенсивной терапии
- Уровень летальности: 30-70%:
Р. aeruginosa или Acinetobacter
о Бактериальная пневмония у ВИЧ-инфицированных:
- Наиболее частая легочная инфекция у ВИЧ-инфицированных людей в развитых странах
- У ВИЧ-инфицированных встречается в шесть раз чаще, чем среди населения в целом
- Высокоактивная антиретровирусная терапия (ВААРТ) снижает вероятность бактериальной пневмонии
- Инфекции у пациентов с тяжелым синдромом приобретенного иммунодефицита (СПИД): N. asteroides, Rhodococcus equi, Bartonella henselae
о Пневмония, связанная с оказанием медицинской помощи:
- MRSA
о ВАП:
- Механическая вентиляция: >800 тысяч пациентов в год в США
- 10-30% пациентов, кому потребовалась механическая вентиляция легких в течение > 48 часов:
Р.aeruginosa, Acinetobacter, MRSA
3. Течение и прогноз бактериальной пневмонии:
• Паранеопластический плевральный выпот: 20-60% госпитализированных пациентов с бактериальной пневмонией
о В большинстве случае плевральный выпот является реактивным и разрешается при антибиотикотерапии
• Кавитация: позволяет предположить бактериальную, а не вирусную или микоплазменную этиологию пневмонии:
о Золотистый стафилококк, грам-негативные бактерии, анаэробы
• Гангрена легкого (некроз тканей):
о Обычная этиология: S. pneumoniae и Klebsiella
о Механизм: тромбоз легочных сосудов
е) Диагностическая памятка:
2. Советы по интерпретации изображений:
• Долевая пневмония обычно является бактериальной (S. pneumoniae, К. pneumoniae)
ж) Список использованной литературы:
1. Ash SY et al: Pneumococcus. Med Clin North Am. 97(4):647-66, x-xi, 2013
2. Miller WT Jr et al: Causes and imaging patterns of tree-in-bud opacities. Chest. 144(6):1883-92, 2013
3. Nguyen ET et al: Community-acquired methicillin-resistant Staphylococcus aureus pneumonia: radiographic and computed tomography findings. J Thorac Imaging. 23(1 ):13-9, 2008
4. Tarver RD et al: Radiology of community-acquired pneumonia. Radiol Clin North Am. 43(3):497-512, viii, 2005
Бактериальная деструкция легких – это осложнения бактериальной пневмонии, протекающие с развитием гнойно-воспалительных процессов в легком и плевре. Общими проявлениями различных форм бактериальной деструкции легких служат симптомы гнойной интоксикации и дыхательной недостаточности. Диагностика и дифференциальная диагностика основывается на данных рентгенографии легких, УЗИ плевральной полости, торакоцентеза, лабораторного исследования мокроты, экссудата, периферической крови. Основные принципы лечения бактериальной деструкции легких включают антибиотикотерапию, инфузионную детоксикацию, санацию бронхов, по показаниям – пункцию и дренирование плевральной полости, хирургическое лечение.
МКБ-10
Общие сведения
Бактериальная деструкция легких (син. гнойно-деструктивная пневмония) - это воспаление легочной ткани, приобретающее гнойно-некротический характер и приводящее к грубым морфологическим изменениям паренхимы легких. Бактериальной деструкцией легких осложняются около 10% пневмоний у детей, летальность при этом составляет 2–4 %. Среди взрослых гнойно-деструктивная пневмония чаще всего регистрируется у мужчин в возрасте 20-40 лет. Примерно в 2/3 случаев поражается правое легкое, в 1/3 – левое легкое, очень редко (у 1-5% больных) развивается двусторонняя бактериальная деструкция легких. Поскольку данное состояние всегда вторично и развивается на фоне бактериальной пневмонии, важнейшей задачей пульмонологии является поиск путей предупреждения, ранней диагностики и оптимального лечения деструктивных процессов в легких.
Причины
Наиболее частыми инициаторами деструктивных пневмоний выступают стафилококки, зеленящие стрептококки, протей, синегнойная и кишечная палочки. Среди возбудителей отмечается абсолютное преобладание стафилококка, что заставило выделить в особую этиологическую подгруппу стафилококковую деструкцию легких. Реже бактериальную деструкцию легких вызывают палочки Пфейффера и Фридлендера, пневмококки. В большинстве случаев начало гнойно-некротическим процессам дают микробные ассоциации, одновременно представленные 2–3 и более видами бактерий.
В основе развития первичной бактериальной деструкции легких лежит аэрогенный или аспирационный механизм проникновения возбудителей в легкие с развитием бактериальной пневмонии. Факторами риска в этом случае выступают предшествующие воспалению легких ОРВИ, аспирация содержимого носо- и ротоглотки, желудка; ГЭРБ, фиксация инородных тел в бронхах и др. При вторично-метастатической деструкции главенствующее значение принадлежит гематогенному распространению инфекции из локальных гнойных очагов (при остром остеомиелите, фурункулезе, пупочном сепсисе и пр.).
Развитию бактериальной деструкции легких способствуют состояния, сопровождающиеся снижением кашлевого рефлекса, уровня сознания и резистентности организма: никотиновая зависимость, злоупотребление алкоголем, наркомания, профессиональные вредности, ЧМТ, переохлаждение, эпилептические приступы, инсульт, кома, перенесенные инфекции и др. Нередко деструктивные процессы в легочной ткани развиваются вследствие функционирующих пищеводно-бронхиальных свищей, ранения легкого.
Патогенез
В своем развитии бактериальная деструкция легких проходит три стадии: преддеструкции (от 1-2 до 7-14 суток), собственно деструктивных изменений и исхода. Стадия преддеструкции протекает по типу очагово-сливной пневмонии или гнойного лобита. Вторая стадия характеризуется некрозом и распадом легочной паренхимы с последующим отторжением некротических масс и формированием осумкованной гнойной полости. Благоприятным исходом бактериальной деструкции легких является выздоровление с формированием пневмофиброза или кисты легкого, к числу неблагоприятных относятся осложнения и смерть.
Классификация
Бактериальные деструкции легких классифицируются по этиологии, механизму инфицирования, формам поражения, течению. В зависимости от типа возбудителя различают процессы, вызванные аэробной, анаэробной, аэробно-анаэробной флорой. Некоторые авторы на основании этого же принципа различают стафилококковые, стрептококковые, протейные, синегнойные, смешанные деструкции. По механизму поражения патологические процессы делятся на первичные (аэрогенные – 80%) и вторичные (гематогенные – 20%). Среди клинико-рентгенологических форм бактериальной деструкции легких выделяют:
- преддеструкцию (острые массивные пневмонии и лобиты)
- легочные формы (буллы и абсцессы легких)
- легочно-плевральные формы (пиоторакс, пневмоторакс, пиопневмоторакс)
- хронические формы (кисты легких, бронхоэктазы, пневмофиброз, хронический абсцесс легкого, эмпиема плевры) являются исходами острой деструкции.
В клинической практике преобладают легочно-плевральные формы деструкции, на долю легочных приходится всего 15-18%. По динамике течения процесс может быть стабильным, прогрессирующим, регрессирующим; неосложненным и осложненным. Течение бактериальной деструкции легких может быть острым, затяжным и септическим.
Симптомы
Вместе с тем, заподозрить начавшуюся бактериальную деструкцию легких позволяет ряд клинических признаков: гнилостный запах изо рта, тяжелейшая интоксикация, характерная для гнойных процессов (адинамия, тахикардия, температурные пики до 39-40 о С, анорексия и др.). После прорыва абсцесса в бронхи начинается обильное откашливание гнойной зловонной мокроты. На этом фоне отмечается улучшение самочувствия, снижение температуры, повышение активности, появление аппетита и т. д. Если дренирования абсцесса не происходит, гнойно-септический синдром сохраняется и прогрессирует.
При пиотораксе состояние больного ухудшается постепенно. Возникают выраженные боли в груди при дыхании, прогрессирует одышка, температура тела повышается, главным образом, по вечерам. У детей может развиться абдоминальный синдром, симулирующий острый живот, и нейротоксикоз. Бурное клиническое течение может принимать пиопневмоторакс, являющийся следствием разрыва легочной ткани и прорыва гнойного очага в плевральную полость. В этом случае резко возникает приступообразный кашель, одышка, нарастающий цианоз, тахикардия. Вследствие внезапно развившегося коллапса легкого и плевропульмонального шока возможно кратковременное апноэ. При ограниченном пиопневмотораксе вся симптоматика выражена умеренно.
Течению хронических форм бактериальной деструкции легких свойственны признаки гнойной интоксикации (бледный, землисто-серый цвет кожи, недомогание, плохой аппетит, похудание). Беспокоит кашель с умеренным количеством гнойной мокроты с запахом, кровохарканье, небольшая одышка. Типичен легкий цианоз, утолщение дистальных фаланг пальцев.
Осложнения
Различные формы бактериальной деструкции легких могут осложняться легочным кровотечением, внутриплевральным кровотечением (гемотораксом), перикардитом. При массивной инфекции и сниженной иммунной реактивности развивается молниеносный сепсис, при хроническом течении - амилоидоз внутренних органов. Летальные исходы в большинстве своем обусловлены острой почечной недостаточностью, полиорганной недостаточностью.
Диагностика
В анализах крови – признаки активного воспаления: лейкоцитоз со сдвигом влево, значительное повышение СОЭ; увеличение уровня сиаловых кислот, гаптоглобина, серомукоидов, фибрина. Микроскопическое исследование мокроты определяет ее гнойный характер, большое количество лейкоцитов, наличие эластических волокон, холестерина, жирных кислот. Идентификация возбудителя производится при бактериологическом посеве мокроты. Бронхиальный секрет может быть получен как при откашливании, так и во время проведения диагностической бронхоскопии.
Картина, выявляемая по данным рентгенографии легких, различается в зависимости от формы бактериальной деструкции легких. В типичных случаях легочные деструкции определяются в виде полостей с горизонтальным уровнем жидкости, вокруг которых распространяется воспалительная инфильтрация легочной ткани. При плевральных осложнениях выявляется смещение тени средостения в здоровую сторону, уровень жидкости в плевральной полости, частичный или полный коллапс легкого. В этом случае целесообразно дополнение рентгенологической картины данными УЗИ плевральной полости, плевральной пункции и исследования экссудата. Бактериальную деструкцию легких требуется дифференцировать от полостной формы рака легкого, бронхогенных и эхинококковых кист, кавернозного туберкулеза. В проведении дифдиагностики, должны участвовать пульмонологи, торакальные хирурги, фтизиатры.
Лечение бактериальной деструкции легких
В зависимости от формы и течения бактериальной деструкции легких ее лечение может быть консервативным или хирургическим с обязательной госпитализацией в пульмонологический стационар или отделение торакальной хирургии. Консервативный подход возможен при хорошо дренирующихся неосложненных абсцессах легкого, острой эмпиеме плевры.
Независимо от тактики ведения патологии проводится массивная антибактериальная, дезинтоксикационная и иммуностимулирующая терапия. Антибиотики (карбапенемы, фторхинолоны, цефалоспорины, аминогликозиды) вводятся внутривенно, а также эндобронхиально (во время проведения санационных бронхоскопий) и внутриплеврально (в процессе лечебных пункций или проточно-промывного дренирования плевральной полости). Кроме инфузионной детоксикации, в лечении бактериальных деструкций легких находят широкое применение экстракорпоральные методы (ВЛОК, УФОК, плазмаферез, гемосорбция). Иммунокорригирующая терапия предполагает введение гамма-глобулинов, гипериммунной плазмы, иммуномодуляторов и др. В фазе стихания воспаления медикаментозная терапия дополняется методами функциональной реабилитации (физиопроцедурами, ЛФК).
Из оперативных методов лечения при неадекватном опорожнение гнойника в легком используется пневмотомия (открытое дренирование), иногда – резекционные вмешательства (лобэктомия, билобэктомия) или пневмонэктомия. При хронической эмпиеме плевры может потребоваться проведение торакопластики или плеврэктомии с декортикацией легкого.
Прогноз и профилактика
Полным выздоровлением заканчивается примерно четверть случаев бронхиальной деструкции легких; у половины больных достигается клиническое выздоровление с сохранением остаточных рентгенологических изменений. Хронизация заболевания происходит в 15-20% наблюдений. Летальным исходом заканчивается 5-10% случаев. Основу профилактики развития бактериальной деструкции легких составляет своевременная антибиотикотерапия бактериальных пневмоний и гнойных внелегочных процессов, клинико-рентгенологических контроль излеченности, повышенное внимание к больным группы риска по развитию деструктивных процессов в легких. На этапе первичной профилактики важна пропаганда здорового образа жизни, борьба с алкоголизмом и наркоманией.
1. Гнойные заболевания легких и плевры: Учебно-методическое пособие/ Голуб А.М., Алексеев С.А. – 2012.
2. Лучевая диагностика инфекционных деструкций легких/ Тюрин И.Е.//Пульмонология и аллергология. – 2009 - №2.
3. Осложнения пневмонии. Хронические неспецифические бронхолегочные заболевания у детей/ Миронова Э.В., Долбня С.В. – 2016.
Бактериальная пневмония – это микробная инфекция респираторных отделов легких, протекающая с развитием внутриальвеолярной экссудации и воспалительной инфильтрации легочной паренхимы. Бактериальная пневмония сопровождается лихорадкой, слабостью, головной болью, кашлем со слизисто-гнойной или ржавой мокротой, одышкой, болью в груди, миалгией и артралгией, легочной недостаточностью. Диагноз бактериальной пневмонии основан на данных физикального осмотра, рентгенографии легких, общего и биохимического анализов крови, микроскопии и посева мокроты. Основу лечения бактериальной пневмонии составляет этиотропная антибиотикотерапия.
МКБ-10

Общие сведения
Бактериальная пневмония – острый инфекционно-воспалительный процесс в легочной ткани, вызываемый патогенной микробной флорой и характеризующийся развитием лихорадочного, интоксикационного синдромов и дыхательной недостаточности. Среди прочих этиологических форм воспаления легких (вирусных, паразитарных, грибковых и пр.) бактериальные пневмонии уверенно удерживают первое место. Ежегодно бактериальной пневмонией заболевает около 1000 человек на 100 тыс. населения. Наиболее уязвимый контингент - дети младше 5 лет и пожилые люди после 75 лет. В пульмонологии проблема пневмонии акцентирует на себе внимание в связи с неуклонным ростом числа случаев осложненного течения и уровня летальности.
Причины
При других бактериальных заболеваниях (сибирской язве, гонорее, сальмонеллезе, туляремии, брюшном тифе, коклюше) возбудителями пневмонии могут служить представители специфической микрофлоры. При иммунодефицитном состоянии бактериальными агентами часто выступают пневмококки, легионелла и гемофильная палочка.
Патогенные микроорганизмы могут проникать в легочную ткань прямым, воздушно-капельным и гематогенным путем. У пациентов с неврологической симптоматикой и нарушением сознания часто наблюдается аспирация секрета ротовой полости и носоглотки, контаминированного бактериями. Гематогенная диссеминация возбудителя бактериальной пневмонии происходит с током крови из внелегочного очага (при инфекционном эндокардите, заглоточном абсцессе). Инфекция может проникать в легкие при ранениях грудной клетки, интубации трахеи, из окружающих тканей при прорыве поддиафрагмального абсцесса и т. д.
В патогенезе бактериальной пневмонии определяющим является не только вирулентность и механизм проникновения возбудителя, но и уровень местного и общего иммунитета. К развитию бактериальной пневмонии предрасполагают:
- ОРВИ
- курение, употребление алкоголя
- частые стрессы, переутомление
- гиповитаминоз
- пожилой возраст
- загрязнение воздуха.
- снижение иммунной защиты. Происходит при сопутствующей патологии: застойной сердечной недостаточности, врожденных пороках бронхолегочной системы, ХОБЛ, хронической ЛОР-инфекции, иммунодефиците, тяжело и длительно протекающих заболеваниях; вследствие хирургического вмешательства и длительной иммобилизации.
Классификация
Классификация нозологических форм заболевания базируется на видах инфекционных возбудителей, в соответствии с которыми различают пневмококковые, стафилококковые, стрептококковые, менингококковые пневмонии, а также пневмонии, вызванные гемофильной палочкой, клебсиеллой, кишечной палочкой, синегнойной палочкой, легионеллой и др. По клиническому течению выделяют бактериальную пневмонию:
- очаговую(бронхопневмонию). Воспалительные изменения затрагивают отдельные участки легочной ткани и прилегающие к ним бронхи.
- долевую(лобарную, крупозную). Поражается паренхима целой доли легкого.
Чаще поражаются нижние отделы легких. Может иметь место односторонняя и двусторонняя бактериальная пневмония, при одновременном поражении плевры развивается плевропневмония.
Симптомы бактериальной пневмонии
Клинические проявления и тяжесть течения бактериальной пневмонии определяются типом возбудителя, объемом поражения, возрастом и состоянием здоровья пациента. При типичном варианте бактериальной пневмонии возникает внезапная ремиттирующая лихорадка, кашель продуктивного характера со слизисто-гнойной или ржавого вида мокротой, иногда плевральные боли в грудной клетке. Больных беспокоит сильная слабость, резкое недомогание, головная боль, одышка, миалгия и артралгия, потеря аппетита. Нередко выявляется синусовая тахикардия, аритмия, артериальная гипотония. Могут развиваться признаки дыхательной, сердечной и почечной недостаточности.
Для стафилококковой пневмонии характерно бурное начало, скачок температуры до 40°С с рецидивирующими ознобами, общее тяжелое состояние, связанное с деструкцией легких, появлением очагов некроза, полостей, абсцедированием легочной ткани. Фридлендеровская пневмония напоминает крупозное воспаление легких, имеет затяжное течение и сопровождается лихорадкой (39-40°С), упорным кашлем, выделением вязкой бурой мокроты с неприятным запахом, общей интоксикацией, быстрым развитием обширных некрозов легочной ткани, одиночных абсцессов, плеврита, инфаркта легкого, септических осложнений. Тяжело протекающая пневмония, вызванная синегнойной палочкой, характеризуется высоким уровнем летальности. При пневмококковой пневмонии некроз и абсцедирование развиваются редко.
Атипичные формы пневмонии возникают при инфицировании легких анаэробами полости рта, легионеллой. Их особенностью служит постепенное развитие симптоматики, доминирование внелегочных проявлений. Например, легионеллезная пневмония сопровождается неврологическими проявлениями, дисфункцией печени, диареей. У пожилых лиц бактериальная пневмония отличается затяжным течением с длительным субфебрилитетом, заметным ухудшением самочувствия, выраженной одышкой, обострением сопутствующих заболеваний, дисфункцией ЦНС.
Осложнения
Бактериальной пневмонии свойственно поражение дыхательных путей с воспалительной инфильтрацией паренхимы легких; синдромом раздражения плевры и плевральным выпотом. Возможно образование очагов некроза легочной ткани с формированием полости, осложняющееся некротической пневмонией, абсцессом легкого. Также осложнениями бактериальной пневмонии могут стать эмпиема плевры, гангрена легкого, при выраженной ДН - респираторный дистресс-синдром. Генерализация бактериальной инфекции опасна развитием гломерулонефрита, менингита, инфекционно-токсического шока, сепсиса.
Диагностика
При осмотре больного бактериальной пневмонией отмечается бледность, цианоз, тяжелое дыхание; при пальпации – усиление голосового дрожания со стороны поражения; при перкуссии – укорочение и притупление легочного звука; при аускультации - усиление бронхофонии, жесткое или бронхиальное дыхание, влажные мелкопузырчатые хрипы и шум трения плевры. Синдром воспаления при бактериальной пневмонии подтверждается лейкоцитозом со сдвигом формулы влево, лимфопенией, умеренным или значительным повышением СОЭ, появлением С-реактивного белка.
Рентгенография легких в прямой и боковой проекциях определяет наличие, локализацию и протяженность участков воспаления и деструкции легочной ткани, наличие плеврального выпота. Установить потенциального возбудителя бактериальной пневмонии помогает микроскопия, а также культуральный посев мокроты и промывных вод бронхов. Дополнительно проводится посев крови на стерильность, анализ плеврального выпота, ИФА. При одышке и хронической легочной патологии изучается ФДВ, при тяжелом осложненном течении бактериальной пневмонии исследуется газовый состав артериальной крови для оценки уровня гипоксемии и гиперкапнии, насыщения Hb кислородом.
Спиральная КТ и МРТ легких применяются при дифференциации диагноза. При диагностике бактериальной пневмонии требуется исключить инфильтративный туберкулез, рак легкого, инфаркт легкого, эозинофильный инфильтрат, застойную сердечную недостаточность, ателектаз легкого.

КТ ОГК. Множественные обширные участки снижения пневматизации по типу консолидации в нижних долях обоих легких.
Лечение бактериальной пневмонии
Лечение бактериальной пневмонии в зависимости от степени тяжести проводится амбулаторно или в условиях стационара, при необходимости в отделении ИТ. В лихорадочный период рекомендован постельный режим, обильное питье, легко усваиваемое полноценное питание.
Антибиотикотерапия
Этиотропная противомикробная терапия назначается эмпирически с коррекцией после идентификации возбудителя и получения антибиотикограммы. При бактериальной пневмонии применяются аминопенициллины, макролиды, цефалоспорины в виде монотерапии или сочетания нескольких антимикробных препаратов. При нетяжелой внебольничной пневмонии назначаются пероральные и внутримышечные формы препаратов, при тяжелом течении целесообразно их внутривенное введение; длительность лечения составляет 10-14 дней.
При пневмонии, вызванной стафилококками, энтеробактериями и легионеллой необходим более длительный курс антибиотикотерапии, составляющий 14-21 день. При аспирационной и госпитальной бактериальной пневмонии дополнительно используются фторхинолоны, карбапенемы, комбинации с аминогликозидами, линкозамидами и метронидазолом.
Симптоматическая терапия
В осложненных случаях проводится дезинтоксикационная и иммунотерапия, коррекция микроциркуляторных нарушений и диспротеинемии, кислородотерапия. Могут назначаться жаропонижающие средства, анальгетики, глюкокортикоиды, сердечные препараты. Больным с бронхообструктивной патологией показана аэрозольтерапия с бронхо- и муколитическими средствами.
При абсцедировании проводится санационная бронхоскопия с использованием растворов антисептиков, антибиотиков, муколитиков. Рекомендуются дыхательные упражнения, массаж, физиопроцедуры. Показано наблюдение терапевта и пульмонолога, санаторно-курортное лечение.
Прогноз и профилактика
Прогноз бактериальной пневмонии обусловлен тяжестью процесса, адекватностью антибиотикотерапии. Летальность при бактериальной пневмонии достигает 9% (при нозокомиальной форме - 20%, у пожилых пациентов - 30%, в осложненных случаях - до 50%). Профилактика заключается в санации гнойных очагов ЛОР-органов, соблюдении правил и принципов проведения ИВЛ, повышении иммунной реактивности. Важным слагаемым является адекватная антибиотикотерапия различных инфекций.
1. О выборе антибиотика для лечения постгриппозной бактериальной пневмонии/ Вознесенский Н.А.// Лечебное дело. – 2010 - №1.
2. Эпидемиология, клиника и лечение тяжелых форм вирусно-бактериальных пневмоний: Учебное пособие/ Хапий Х.Х и соавт. – 2014.
3. Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике: Пособие для врачей/ Чучалин А.Г., Синопальников А.И., Козлов Р.С., Тюрин И.Е., Рачина С.А.// Клиническая микробиология и антимикробная химиотерапия. - 2010 - Том 12, No3.
4. Структура бактериальных возбудителей и рациональная фармакотерапия внебольничной пневмонии/ А.С. Герасимова, Е.А. Челбаева, Г.Н. Тарасеева, В.Э. Олейников. – 2016.
Советы по оценке КТ легких при инфекции
Пневмония - воспаление легочной ткани, обусловленное различными инфекционными патогенами, вт.ч. вирусами, бактериями, грибами, паразитами. Заболеваемость пневмониями высока, во многих случаях пневмония требует оказания экстренной медицинской помощи. Кроме того, пневмония является наиболее распространенной причиной гибели детей по всему миру (16% всех смертей до пятилетнего возраста). Клинически пневмония проявляется кашлем, нарушением дыхания, лихорадкой.
У взрослых пневмония обычно подразделяется на внебольничную (ВП), связанную с оказанием медицинской помощи, внутрибольничную (нозокомиальную) (ВВП), и вентилятор-ассоциированную (ВАП). ВП-острая легочная инфекция, приобретенная вне больничного учреждения (частота 5,16-6,11 случаев на 1000 человек в год). ВП и грипп находятся на восьмом месте среди причин гибели в США в 2005 году. Наиболее типичная этиология - Streptococcus pneumoniae и вирусы.
Пневмония, связанная с оказанием медицинской помощи,-легочная инфекция, приобретенная вне лечебного учреждения, но связанная с факторами риска, такими как иммунодефицит, пребывание в доме престарелых, нахождение на гемодиализе, и госпитализация в прошлом. Такие пациенты рискуют заболеть пневмонией, вызванной микроорганизмами, резистентными ко многих лекарственным препаратам.
а) Визуализация:
1. Рентгенография легких при инфекции. С целью диагностики пневмонии обычно выполняется рентгенография органов грудной клетки в прямой задне-передней и боковой проекциях. Для обследования тяжелых пациентов применяются переносные рентгеновские аппараты. У пациентов с легочной инфекцией изменения на рентгенограммах могут отсутствовать, либо обнаруживаются участки снижения пневматизации, консолидация. Могут также выявляться едва заметные сгруппированные внутрилегочные микроузелки, характерные для целлюлярного бронхиолита.
К вероятным осложнениям легочной инфекции относятся абсцедирование с формированием полостей. Поражение плевры может привести к эмпиеме с возможными осложнениями в виде формирования фистулы, открывающейся в бронх или в грудную стенку.
Нужно отметить, что некоторые заболевания могут имитировать пневмонию на рентгенограммах. К ним относятся ненеопластические и неопластические процессы, такие как внутрилегочное кровоизлияние, отек легких, тромбоэмболия легочной артерии и инфаркт легкого, неинфекционные заболевания легких, первичный рак легкого, метастатическое поражение легких. Так, если клиническая симптоматика не характерна для пневмонии, рентгенолог должен предположить альтернативный диагноз, основываясь на рентгеновской картине.
(Слева) На рентгенограмме орга нов грудной клетки в прямой проекции у мужчины 37 лет, страдающего ожирением, с пневмонией, вызванной вирусом гриппа А, осложнившейся бактериальной инфекцией, определяется выраженный правосторонний гидроторакс с компрессионным ателектазом правого легкого.
(Справа) На корональной КТ без КУ у этого же пациента, обследуемого на предмет эмпиемы плевры, определяется участок консолидации средней доли правого легкого с гиподенсными участками в структуре (некроз) и зонами явной кавитации. КТ применима для оценки осложнений легочной инфекции, таких как эмпиема, некроз, кавитация. (Слева) На рентгенограмме органов грудной клетки у мужчины 71 года с подозрением на полисегментарную пневмонию определяется затемнение в проекции верхней доли правого легкого. Рентгеновская картина позволяет предположить снижение объема верхней доли легкого на фоне умеренно выраженного правостороннего гидроторакса. Рентгенолог также включил в дифференциально-диагностический ряд злокачественную опухоль.
(Справа) На корональной КТ с КУ у этого же пациента визуализируется большое объемное образованием, смещающее верхнюю долю правого легкого, на фоне правосторонней надключичной и контрлатеральной медиастинальной лимфаденопатии. КТ-картина характерна для запущенного рака легкого. (Слева) На рентгенограмме органов грудной клетки в прямой проекции у пациента 86 лет, проживающего в доме престарелых, с жалобами на кашель и недомогание определяются признаки двухстороннего поражения дыхательных путей, больше выраженные справа, с наличием фокусов кавитации. Обратите внимание на осумкованный плевральный выпот в базальных отделах справа.
(Справа) На корональной КГ с КУ у этого же пациента визуализируются множественные участки кавитации с преимущественным поражением верхних долей, окруженные центрилобулярными микроузелками. КТ-картина характерна для активного туберкулеза. Пациент был изолирован.
2. КТ легких при инфекции. КТ обычно не применяется для стартовой диагностики легочных инфекций. Тем не менее, компьютерная томография является крайне полезным инструментом для обследования пациентов в некоторых ситуациях. Неразрешающаяся или рецидивирующая пневмония в одной и той же анатомической зоне - подозрительный признак обструкции бронха новообразованием, которое легко можно исключить на КТ. КТ также полезна в поиске и оценке осложнений (абсцедирование, кавитация, поражение внелегочных структур).
Компьтерная томография часто назначается пациентам с бронхоэктатической нетуберкулезной микобактериальной инфекцией. При этом обнаруживаются характерные бронхоэктазы в средней доле правого легкого и язычковых сегментах левого легкого, сочетающиеся с утолщением стенок бронхов, слизистыми пробками, целлюлярным бронхиолитом. Тем не менее, из-за часто наблюдающихся изменений лучевой картины при таких заболеваниях использование КТ в динамическом наблюдении является спорным моментом. Во многих случаях появление новых патологических изменений при исследовании в динамике требует применения других методов для документации стабилизации процесса или разрешения. Для снижения лучевой нагрузки КТ необходимо выполнять пациентам, у которых изменилась клиническая картина заболевания, или при неэффективности антибактериальной пневмонии.
3. КТВР легких при инфекции. Для обследования пациентов с легочными инфекциями может применяться КТВР органов грудной клетки, хотя пневмония и не всегда является показанием к этому исследованию. Мультидетекторная КТ позволяет выполнить реконструкции на основе тонких исходных срезов, позволяя практически во всех случаях идентифицировать и охарактеризовать даже незначительные изменения. Тем не менее, экс- . пираторные исследования и КТ в положении лежа на животе редко применяются у пациентов с подозрением на пневмонию или для обследования пациентов с острой воспалительной симптоматикой.
Экспираторная КТВР может применяться для оценки осложнений легочных инфекций, например, констриктивного бронхиолита. Так, пациенты с синдромом Суайра-Джеймса-Маклеода, который во многих случаях протекает бессимптомно, могут жаловаться на кашель, нарушение дыхания, хрипы при распространенном поражении легких. У этих пациентов может возникать констриктивный бронхио-лит вследствие перенесенной детской инфекции, обусловленный различными патогенами, в т.ч. аденовирусом, вирусом гриппа, респираторным синтициальным вирусом, и Mycoplasma pneumoniae.
Лечение пневмонии зависит от типа возбудителя, поэтому любая информация, полученная рентгенологом, позволяющая предположить возможный патоген и подтвердить клинический диагноз, обладает очень высокой ценностью. Атипичные и неожиданные находки необходимо тщательно описывать и обсуждать с лечащим врачом. Так, например, признаки кавитации в верхнедолевых участках консолидации позволяют предположить туберкулез. Данные находки требуют консультации фтизиатра с целью исследования мокроты, принятия изоляционных мер, и защиты неинфицированных лиц, контактирующих сзараженным. Знание истории заболевания (острота симптоматики, профессиональные вредности, иммунный статус) может в некоторых случаях помочь предположить этиологию заболевания.
При обнаружении атипичных или неожиданных лучевых находок может потребоваться КТ органов грудной клетки для дообследования. КТ подходит для оценки кавитации, выявления сопутствующей лимфаденопатии, исследования патологических изменений плевры. В некоторых случаях КТ применяется с целью исключения сопутствующих патологических изменений и осложнений у пациентов из группы риска, а также при отсутствии ответа на медикаментозное лечение.
Согласно рекомендациям Американского Общества по Изучению Инфекционных Болезней/Американского Торакального Общества госпитализированные пациенты с подозрением на пневмонию, но без изменений на рентгенограммах органов грудной клетки, могут получать эмпирическую антибиотикотерапию и нуждаются в повторной рентгенографии через 24-48 часов. В случае, если на повторной рентгенограмме изменений не обнаруживается, для выявления возможной патологии рекомендуется КТ органов грудной клетки.
Знание различных клинических сценариев, которые могут сопутствовать легочной инфекции, позволяет рентгенологу сформировать наиболее подходящий дифференциально-диагностический ряд (включающий пневмонию или без таковой). Кроме того, рентгенолог может дать рекомендации касательно дополнительных методов визуализации и/или других методов исследования.
г) Микробиологические и биологические маркеры. Поиск возможных микробных патогенов у амбулаторных пациентов с подозрением на внебольничную пневмонию не является основным методом диагностики. Но у госпитализированных пациентов, особенно в отделении интенсивной терапии, культуральное исследование крови, мокроты, мочи/полимеразная цепная реакция часто выполняются при наличии определенных показаний.
Идентификация причинного микроорганизма важна также потому, что некоторые возбудители пневмонии не отвечают на эмпирическую терапию. Это легионеллы, вирусы гриппа А и В, метициллин-резистентный золотистый стафилококк.
Прокальцитонин - предшественник кальцитонина, выделяемый тканями в ответ на бактериальные токсины. Уровень прокальцито-нина определяется с целью решения о назначении антибиотиков пациенту с предполагаемой легочной инфекцией. Антибиотикотерапия рекомендуется пациентам с уровнем прокальцитонина >0,25 мкг/л и строго показана при >0,5 мкг/л. Уровень прокальцитонина может соотноситься с тяжестью пневмонии, помогает предопределить бактериемию, дифференцировать бактериальную и вирусную пневмонию, что особенно важно в сезон гриппа. С-реактивный белок также используется в качестве предиктора бактериальной этиологии пневмонии, однако чувствительность его ниже по сравнению с прокальцитонином.
В настоящее время большинство медицинских документов пациента хранятся в электронном виде, что позволяет рентгенологу легко получить необходимые клинические и лабораторные данные. Кроме того, если клинико-лабораторные данные не соответствуют лучевой картине, рентгенолог может порекомендовать дополнительные методы исследования, позволяющие прийти к правильному диагнозу.
д) Иммунный статус. Пациенты с подозрением на легочную инфекцию должны подразделяться на две категории: (1) с нормальным иммунитетом и (2) с иммунодефицитом. Амбулаторные пациенты с нормальным иммунитетом обычно страдают внебольничной пневмонией, обусловленной типичными микроорганизмами, в то время как при нарушении иммунного статуса пневмония может быть обусловлена различными оппортунистическими возбудителями. Рентгенолог должен быть знаком с различными вариантами иммунодефицита и типичными микроорганизмами, вызывающими пневмонию у таких пациентов.
Другая группа риска-реципиенты трансплантата аллогенных гемопоэтических клеток. У таких пациентов поражение легких специфическим патогеном зависит от времени, прошедшего после трансплантации.
Читайте также:

