Может ли человек болеющий туберкулезом заболеть раком
Обновлено: 18.04.2024
Аннотация научной статьи по клинической медицине, автор научной работы — Наумов Алексей Георгиевич, Павлунин Александр Васильевич, Голова Анастасия Юрьевна, Никольская Надежда Алексеевна, Мансурская Ксения Валерьевна
Похожие темы научных работ по клинической медицине , автор научной работы — Наумов Алексей Георгиевич, Павлунин Александр Васильевич, Голова Анастасия Юрьевна, Никольская Надежда Алексеевна, Мансурская Ксения Валерьевна
Диагностика, клиническое течение и эффективность лечения впервые выявленных больных туберкулёзом органов дыхания молодого возраста
Клинический случай острой сочетанной герпетической инфекции и пневмоцистоза у пациента с прогрессирующим течением фиброзно-кавернозного туберкулёза лёгких
Трудности диагностики туберкулёза у ребёнка с хроническим неспецифическим заболеванием легких (клиническое наблюдение)
Клинические проявления и эффективность лечения туберкулёза лёгких с множественной лекарственной устойчивостью возбудителя у больных сахарным диабетом
A CLINICAL CASE OF CENTRAL CANCER OF THE LUNG AND INFILTRATIVE TUBERCULOSIS
The scientific challenge of combining the tuberculosis process and lung cancer has not been fully disclosed in modern literature. This primarily involves the low incidence of these two pathologies at the same time. This may contribute to difficulties in the qualitative and timely diagnosis of these diseases. Tuberculosis “hides” the radiological manifestations of a malignant tumor for a long time that contributing to its progression and the development of high mortality among patients. Lung cancer facilitates hemato- and lymphogenous spread of a specific pathogen. As an example, a clinical case of simultaneous occurrence of pulmonary tuberculosis and lung cancer which was observed in the patient admitted to the Department for patients with respiratory tuberculosis of Nizhny Novgorod regional clinical tuberculosis dispensary, was presented. We concluded that compliance with the algorithm of the mandatory diagnostic minimum when patients admitted to the general healthcare network, as well as compliance with the rules for population screening, especially among people over 45, will minimize the risks of delayed diagnosis in case of coexistence of respiratory tuberculosis and lung cancer .
© 2020 Авторы УДК 616-002.51: 616-006.04
Клинический случай центрального рака лёгкого и инфильтративного туберкулёза
Алексей Георгиевич Наумов*, Анастасия Юрьевна Голова, Надежда Алексеевна Никольская, Ксения Валерьевна Мансурская, Ольга Евгеньевна Самарина
Приволжский исследовательский медицинский университет, г. Нижний Новгород, Россия
Для цитирования: Наумов А.Г., Павлунин А.В., Голова А.Ю. и др. Клинический случай центрального рака лёгкого и инфильтративного туберкулёза. Казанский мед. ж. 2020; 101 (4): 574-578. DOI: 10.17816/KMJ2020-574.
Александр Васильевич Павлунин
A clinical case of central cancer of the lung and infiltrative tuberculosis
A.G. Naumov, | A.V. Pavlunin, A.Yu. Golova, N.A. Nikolskaya, K.V. Mansurskaya, O.E. Samarina Privolzhsky Research Medical University, Nizhny Novgorod Russia
The scientific challenge of combining the tuberculosis process and lung cancer has not been fully disclosed in modern literature. This primarily involves the low incidence of these two pathologies at the same time. This may contribute to difficulties in the qualitative and timely diagnosis of these diseases. Tuberculosis "hides" the radiological manifestations of a malignant tumor for a long time that contributing to its progression and the development of high mortality among patients. Lung cancer facilitates hemato- and lymphogenous spread of a specific pathogen. As an example, a clinical case of simultaneous occurrence of pulmonary tuberculosis and lung cancer which was observed in the patient admitted to the Department for patients with respiratory tuberculosis of Nizhny Novgorod regional clinical tuberculosis dispensary, was presented. We concluded that compliance with the algorithm of the mandatory diagnostic minimum when patients admitted to the general healthcare network, as well as compliance with the rules for population screening, especially among people over 45, will minimize the risks of delayed diagnosis in case of coexistence of respiratory tuberculosis and lung cancer. Keywords: tuberculosis, lung cancer, combination, diagnosis.
For citation: Naumov A.G., Pavlunin A.V., Golova A.Yu. et al. A clinical case of central cancer of the lung and infiltrative tuberculosis. Kazan Medical Journal. 2020; 101 (4): 574-578. DOI: 10.17816/KMJ2020-574.
Согласно отчёту Всемирной организации здравоохранения (ВОЗ) [1] в 2018 г. в мире заболели туберкулёзом около 10 млн человек, из которых 57% — мужчины, 32% — женщины, 11% — дети в возрасте до 15 лет. Количество умерших от этого грозного заболевания среди ВИЧ-негативных1 пациентов составило 1,2 млн человек, среди ВИЧ-позитивных — 251 тыс. человек.
Свыше 80% всех случаев заболеваемости туберкулёзом приходится на 30 стран из списка ВОЗ с высоким показателем бремени туберкулёза, среди них занимают лидирующие позиции Индия, Китай, Индонезия, Филиппины (ВОЗ, 2019). На страны Америки и Европы приходится лишь 3 и 6% случаев заболеваемости туберкулёзом от общего числа случаев в мире (ВОЗ, 2018).
Рак лёгкого становится одной из главных причин смертности населения многих стран среди всех онкологических заболеваний [4]. По мнению I. Roca и соавт. [5], J. Furin и соавт. [6], при отсутствии адекватных алгоритмов в ликвидации лекарственно-устойчивого туберкулёза к 2050 г. смертность от этого заболевания может сравниться со смертностью от опухолевых процессов.
По данным Н.П. Карущака [7] и В.К. Полянского [8], туберкулёз и рак лёгких могут локализоваться одновременно в единой совокупности тканей либо выступать в качестве двух обособленных заболеваний.
Рак лёгкого и туберкулёз имеют много общего. Для них свойственны поражение паренхимы лёгких, высокая распространённость и частое стёртое, малосимптомное течение [9], а также возникновение системного хронического воспаления с наличием глубоких изменений в иммунном ответе [10].
Как правило, прогрессирующий и длительно существующий воспалительный ответ при туберкулёзе лёгких становится причиной воз-
1 ВИЧ — вирус иммунодефицита человека.
никновения предраковых морфологических изменений эпителия и слизистых оболочек [11], что создаёт благоприятный фон для развития злокачественной опухоли.
С точки зрения клинико-морфологической классификации [12] принято выделять следующие виды сочетания туберкулёза и рака лёгких:
1) по мере угасания воспалительной реакции, вызванной возбудителем туберкулёза, в зоне формирования рубцовой ткани может образоваться опухоль;
2) опухоль может появиться, как самостоятельное заболевание, но вызвать реактивацию перенесённого туберкулёзного процесса (рецидив);
3) грубые нарушения архитектоники ткани в каверне могут стать почвой для инициации опухолевого заболевания;
4) на фоне глубокой иммуносупрессии макроорганизма, присущей раку лёгкого, туберкулёз может быть диагностирован как оппортунистическая инфекция.
В качестве примера представляем клинический случай симультанного развития туберкулёза и рака лёгкого, наблюдаемый нами в Нижегородском областном клиническом противотуберкулёзном диспансере (НОКПД) в отделении для больных туберкулёзом органов дыхания. На публикацию данных получено письменное информированное согласие пациента.
Пациент Б. 41 года 06.06.2019 поступил в НОКПД в отделение для больных туберкулёзом органов дыхания с подозрением на туберкулёз лёгких в сочетании с раком этой же локализации.
Из анамнеза заболевания известно, что пациент считает себя больным с января 2019 г., когда у него появились непродуктивный кашель и вялость. В поликлинику по месту жительства обратился только 27.05.2019 с жалобами на прогрессирующую слабость, постоянный озноб, повышение температуры тела до 39 °С. На обзорной рентгенограмме органов грудной клетки от 27.05.2019 было обнаружено неоднородное затемнение в верхнем и среднем полях правого лёгкого, сливающееся с корнем. После осмотра и консультации терапевта направлен на дополнительное обследование в областной противотуберкулёзный диспансер. С целью исключения неспецифической пневмонии получал антибиотик широкого спектра действия цефтриаксон на протяжении 7 дней. Клинического улучшения не было.
01.06.2019 пациенту проведена мультиспи-ральная компьютерная томография органов
Рис. 1. Мультиспиральная компьютерная томограмма органов грудной клетки. Снимки пациента от 01.06.2019: деструкция лёгочной паренхимы в нижней доле правого лёгкого
Рис. 2. Мультиспиральная компьютерная томограмма органов грудной клетки. Снимки пациента от 01.06.2019: лимфаденопатия средостения
грудной клетки. Заключение: компьютерно-томографические признаки инфильтративно-го туберкулёза правого лёгкого в фазе распада (рис. 1). Лимфаденопатия средостения (рис.2), ге-нез под вопросом, туберкулёз бронха под вопросом, сочетание с раком лёгкого под вопросом.
03.06.2019 больной трёхкратно сдал мокроту на микроскопию с окраской по Цилю-Нильсену. Результат микроскопии на кислотоустойчивые микобактерии положительный (1+). В анализе мокроты методом полимеразной цепной реакции от 04.06.2019 обнаружена де-зоксирибонуклеиновая кислота M. tuberculosis с подтверждением устойчивости к изониазиду и рифампицину. Расширенный тест на лекарственную чувствительность, полученный при анализе образовавшейся культуры возбудителя на плотной питательной среде, идентифицировал устойчивость M. tuberculosis к двум дополнительным противотуберкулёзным антибиотикам — этамбутолу и стрептомицину.
По результатам лабораторных и инструментальных методов исследований Центральной врачебной контрольной комиссией от 06.06.2019 был установлен диагноз в соответствии с существующей классификацией, закреплённой в приказе Минздрава России №109 от
Было начато лечение по IV режиму химиотерапии, интенсивная фаза, до 240 доз, шестью противотуберкулёзными препаратами — капреомицин 1000 мг, левофлокса-цин 750 мг, пиразинамид 1500 мг, этионамид 750 мг, циклосерин 750 мг, парааминосалици-ловая кислота 8000 мг, согласно клиническим рекомендациям по туберкулёзу органов дыхания у взрослых (2020).
Взята катетер-биопсия из 6-го сегментарного бронха справа на цитологическое и гистологическое исследования. По материалам цитологии обнаружены скопление бронхиального эпителия с признаками гиперплазии в части клеток, умеренная нейтрофильная инфильтрация, нити фибрина. При гистологическом исследовании выявлены фрагменты фиброзной ткани, частично покрытые бронхиальным эпителием, и некротические массы, инфильтрированные сегмен-тоядерными лейкоцитами с включением клеток с гиперхромными деформированными ядрами.
27.06.2019 пациент отметил ухудшение самочувствия в виде дискомфорта в области сердца. На электрокардиограмме (ЭКГ) от 27.06.2019 признаки фибрилляции предсердий.
На рентгенограмме органов грудной клетки от 01.07.2019 в сравнении с цифровой флюо-рограммой от 27.06.2019 отмечены увеличение количества жидкости в плевральной полости справа, увеличение размеров полостей распада в фокусах в правом лёгком. Слева без изменений. Дальнейшее прогрессирование.
03.07.2019 больному выполнена повторная бронхоскопия под наркозом. Заключение: «Ин-фильтративный туберкулёз 6-го сегментарного
Проведённое иммуногистохимическое исследование от 16.07.2019 позволило заподозрить иммунофенотип первичной лёгочной миксоидной саркомы, код по ICD-O 8842/3. Для подтверждения диагноза рекомендовано цито-генетическое выявление перестройки генов EWSR-1, CREB-1.
При сравнении рентгенограмм органов грудной клетки от 01.08.2019 и 01.07.2019 определяется дальнейшая отрицательная динамика в виде нарастания участка затемнения в правом лёгком с уменьшением его объёма и сохранением воздушности только в верхних отделах, признаки смещения средостения вправо.
Участие авторов. А.Г.Н. — анализ и адаптация материала работы; А.В.П. — руководитель работы; А.Ю.Г., Н.А.Н., К.В.М., О.Е.С. — сбор материала для работы.
Источник финансирования. Исследование не имело спонсорской поддержки. Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов по представленной статье.
1. Global tuberculosis report 2019. Geneva: World Health Organization. 2019; 283 p.
2. Эргешов А.Э. Туберкулёз в Российской Федерации: ситуация, проблемы и перспективы. Вестн. РАМН. 2018; 73 (5): 330-337. [Ergeshov A.E. Tuberculosis in the Russian Federation: situation, challenges and perspectives Vestnik RAMN. 2018; 73 (5): 330-337. (In Russ.)] DOI: 10.15690/vramn1023.
3. Нечаева О.Б. Социально значимые инфекционные заболевания, представляющие биологическую угрозу населению России. Туберкулёз и болезни лёгких. 2019; 97 (11): 7-17. [Nechaeva O.B. Socially important infectious diseases posing a biological threat to the population of Russia. Tuberculosis and lung diseases. 2019; 97 (11): 7-17. (In Russ.)] DOI: 10.21292/2075-1230-2019-97-11-7-17.
4. Silva D.R., Valentini D.F., Borges de Almeida C.P., Dalcin P. de Tarso R. Pulmonary tuberculosis and lung cancer: simultaneous and sequential occurrence. J. Bras. Pneumol. 2013; 39 (4): 484-489. DOI: 10.1590/S1806-37132013000400013.
5. Roca I., Akova M., Baquero F. et al. The goal threat of antimicrobial resistance: science for intervention. New Microbes New Infect. 2015; 6: 22-29. DOI: 10.1016/j.nmni. 2015.02.007.
6. Furin J., Brigden G., Lessem E. et al. Global progress and challenges in implementing new medications for treating multidrug-resistant tuberculosis. Emerg. Infect. Dis. 2016; 22 (3): e151430. DOI: 10.3201/eid2203.151430.
7. Каращук Н.П., Киселёва М.В. Рак и туберкулёз лёгкого. Науч. мед. вестн. Югры. 2014; (1-2): 71-73. [Karashchuk N.P., Kiseleva M.V. Cancer and tuberculosis of the lung. Nauchnyy meditsinskiy vestnik Yugry. 2014; (12): 71-73. (In Russ.)]
8. Полянский В.К., Савицкий Г.Г., Лятошин-ский А.В. Рак лёгкого у больных туберкулёзом. Туберкулёз и социально-значимые заболевания. 2015; (3): 8182. [Polyanskiy V.K., Savitskiy G.G., Lyatoshinskiy A.V. Lung cancer in patients with tuberculosis. Tuberkulez i sotsial'no-znachimye zabolevaniya. 2015; (3): 81-82. (In Russ.)]
9. Белова О.С., Комаров И.Г. Дифференциальная диагностика опухолевого поражения и туберкулёза лёгких: обзор. Соврем. онкол. 2018; (3): 56-61. [Belova O.S., Komarov I.G. Differential diagnosis of lung cancer and tuberculosis: review. Sovremennaya onkologiya. 2018; (3): 56-61. (In Russ.)]
10. Cuellar L., Carstaneda A.C., Rojas K. et al. Carac-teristicasclinicas y toxicidad del tratamiento de tuberculosis enpacientes con cancer. Rev. Peru Med. Exp. Salud Publica. 2015; 32: 272-277.
11. Плотников В.П., Перминова И.В., Черных Е.Е., Лаптев С.П. Случай сочетания рака лёгкого и фиброз-но-кавернозного туберкулёза лёгких. Туберкулёз и болезни лёгких. 2019; 97 (1): 35-40. [Plotnikov V.P., Permi-nova I.V., Chernykh E.E., Laptev S.P. A case of concurrent lung cancer and fibrous-cavernous pulmonary tuberculosis. Tuberculosis and lung diseases. 2019; 97 (1): 35-40. (In Russ.)] DOI: 10.21292/2075-1230-2019-97-1-35-40.
12. Cukic V. The association between lung carcinoma and tuberculosis. Med. Arch. 2017; 73 (3): 212-214. DOI: 10.5455/medarh.2017.71.212-214.
Рак легких и туберкулез. Туберкулез как причина рака легкого.
Проблема взаимоотношения между раком и туберкулезом органов дыхания уже давно привлекает к себе внимание, однако и до настоящего времени ее нельзя считать полностью разрешенной. Начиная с середины XIX века продолжается дискуссия о том, предрасполагает ли туберкулез к заболеванию бронхогенным раком и встречается ли последний чаще у лиц с туберкулезными изменениями легких по сравнению с остальным населением.
Так, Rokitansky (1881), Pearle с соавт. (1929), В. И. Брауде (1968) устанавливают наличие антагонизма между этими заболеваниями. В. А. Добрынин (I960), А. Я. Цигельник и др. (1968) и др. отрицают взаимосвязь между ними. Schwartz (1956), iBarth (1962), Bohlke (1965), Hackl (1967), A.E. Рабухин (1958, 1962), С. Я. Хейфец (1962), Е. Б. Плопский (1968), Р. Раданов (1974) и др. полагают, что при наличии туберкулезных изменений в легких частота развития бронхогенного рака у больных выше по сравнению с лицами, у которых отсутствуют такие патологические изменения в органах дыхания. Это противоречие мнений обусловлено прежде всего значительной неоднородностью как клинических, так и патоморфологических данных.
Значительной амплитудой характеризуются и показатели, полученные на основании клинико-рентгенологических наблюдений.
Имеет значение различный клинический состав больных в лечебных учреждениях того или иного профиля (больницах, клиниках, санаториях). Среди умерших от рака органов дыхания, например, в психиатрических больницах туберкулез был обнаружен у 10%, а среди находившихся в противотуберкулезных лечебных учреждениях — у 31%.
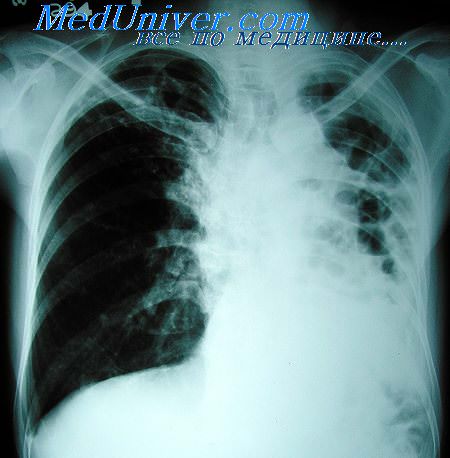
Различные клиницисты и патоморфологи неодинаково оценивают характер и степень активности туберкулезных изменений. Одни учитывают только активные распространенные и прогрессирующие формы процесса, другие принимают во внимание, кроме того, ограниченные старые очаги, кальцинаты в легких и лимфатических узлах, рубцы и плевральные сращения. Но и при дифференцированном подходе к определению характера патоморфологических изменений частота обнаружения активного туберкулеза на секционном материале, по данным ряда авторов, различна.
Вероятно, на величине этих показателей также сказывается влияние упомянутых выше факторов, т. е. возрастно-полового состава умерших и профиля лечебных учреждений, в которых они находились.
Кроме того, на вопрос о частоте сочетания рака и туберкулеза легких нельзя дать исчерпывающий ответ, если основываться на данных о больпых, находящихся только в стационарных лечебных учреждениях. Его нельзя решить даже по секционным данным, так как рак легких может иметь место не только у умерших от туберкулеза, но и у излечившихся от него. Вот почему наиболее правильный ответ на этот вопрос может быть получен лишь на основании сопоставления диспансерных материалов, касающихся всего контингента больных туберкулезом органов дыхания, с численностью больных раком легкого среди всего населения того же района, города или страны с учетом, конечно, и умерших от этих заболеваний.
С этой целью мы изучили контингента: взрослых больных туберкулезом легких, состоявших в 1967, 1969 и 1973 гг. на учете по I и II группам наблюдения в 8 противотуберкулезных диспансерах. Данные о заболевании их -первичным бронхогенным раком были сопоставлены со сведениями о частоте рака легкого среди всего взрослого населения соответствующих районов города. Детальному анализу подверглись материалы о наиболее репрезентативной группе мужчин старше 40 лет, так как у них наиболее часто возникает первичный рак легких.
При сопоставлении интенсивных показателей было установлено, что в 1967 — 1969 гг. среди больных туберкулезом органов дыхания рак легких встретился в 4—4,5 раза чаще по сравнению с соответствующей возрастно-половой группой всего населения. В 1973 г. это различие еще больше возросло: у лиц 40—49 лет первичный рак легкого отмечался в 4,9 раза чаще, 50—59 лет — в 7,5 раза, 60 лет и старше — в 6,6 раза чаще.
Почти такую же закономерность удалось выявить при анализе материалов флюорографического обследования 81350 человек в том же 1973 г. И в этом случае оказалось, что у мужчин старше 40 лет с туберкулезными изменениями в легких рак выявлялся в 4 раза чаще, чем у всех мужчин той же возрастной группы.
Некоторые закономерности во взаимоотношении между туберкулезом и раком легких мы могли также установить при наблюдении за 300 больными туберкулезом и раком легких. При этом выяснилось, что периферический рак встречается почти столь же часто (49,7%), как центральный (50,3%), причем преимущественно у лиц старшего возраста и главным образом среди мужчин. Туберкулезный процесс у этих больных был различным как по клинической форме, так и по степени его активности.
Патогенез взаимодействия туберкулеза и рака легкого. Диагностика рака при туберкулезе.
Но как ни важны и интересны патогенетические аспекты взаимоотношения между этими заболеваниями, наибольшее практическое значение в настоящее время приобретают их дифференциальная диагностика, а также своевременное распознавание сочетанных форм процесса. Актуальность этой проблемы значительно возросла с тех пор, как было установлено, что начальной формой часто является периферический рак легкого, который по своим рентгенологическим признакам может походить на туберкулезный процесс.
Вместе с тем встречаются такие формы туберкулеза, которые по клинико-рентгенологической картине весьма напоминают рак легкого. Очевидно, только с помощью комплекса различных диагностических методов можно своевременно распознать сочетание рака и туберкулеза. С этой целью предложены многие способы клинического, инструментального, лабораторного и иммунологического исследования. Пользуясь ими, мы могли установить, что сочетание этих заболеваний в подавляющем большинстве случаев встречается у мужчин обычно старше 50 лет (в 89,5%).
Средний возраст этих больных составляет 58,5 года и приближается к соответствующему показателю для больных только ракам (61,4 года), но в то же время отличается от более молодого возрастного состава больных туберкулезом.
Характерно, что интервал между сроком выявления или затихания активного туберкулеза и моментом установления диагноза рака оказывается довольно длительным. Только у 23,3% больных оба заболевания выявлены одновременно и лишь в исключительных случаях (у 1,3%) туберкулез развивался на фоне рака легких. Таким образом, у подавляющего большинства больных (75,4%) туберкулез предшествует раку. У этих больных период между выявлением туберкулеза и рака легкого составляет в среднем 8,8—10,8 года, а между затиханием туберкулеза и возникновением рака — около 7 лет.
При всей общности отдельных клинических признаков, характерных для рака и туберкулеза органов дыхания, при сочетании этих заболеваний обращают на себя внимание появление или учащение и утяжеление таких симптомов, как общая слабость, длительный и нередко надсадный сухой кашель, упорные кровохарканья, стойкие и нарастающие боли в груди, одышка, потеря в весе, лихорадка неправильного типа. Такое состояние особенно отмечается при центральной форме броихогенного рака, присоединяющегося к туберкулезу.
В подобных случаях, кроме того, отсутствуют признаки обострения туберкулеза в виде появления бацилловыделения, увеличения размеров каверн, образования перифокалыюго воспаления вокруг старых очагов и свежей бронхогенной или гематогенной диссеминации. Характерно, что у большинства больных, несмотря на присоединение рака, туберкулезный процесс не только не обостряется, но под влиянием химиотерапии даже затихает и лишь в части случаев, главным образом в терминальной фазе рака, прогрессирует.
Наряду с правильной интерпретацией симптоматики болезни некоторую роль имеют туберкулиновые тесты (отрицательные кожные реакции и белково-туберкулиновая проба и др.). Значительно большее диагностическое значение приобретают результаты бронхоскопии, цитологического исследования мокроты и смывов со слизистой оболочки бронхов, а также изучение биоптического материала, полученного при пункции легкого или путем аспирации при зондировании бронхов. Но ведущую роль в выявлении этих сочетанпых заболеваний играет, конечно, комплексный рентгенологический метод исследования. Правда, раннее рентгенологическое распознавание броихогенного рака при одновременном наличии туберкулеза встречает определенные затруднения.
Тем не менее в этих случаях можно отметить некоторые признаки, характерные для такого вида поражения легких. Так, если туберкулез не сопровождается обострением, а вне зоны специфических изменений или в противоположном легком возникает одиночная, изолированная, крупноочаговая или фокусная тень со слегка волнистыми контурами и однородной структуры, то в первую очередь следует предположить присоединение периферического рака к туберкулезу легких. Подозрение на развитие опухолевого процесса вызывает появление такой же тени в зоне расположения старых фиброзных очагов, особенно при отсутствии их обострения.
При развитии рака в зоне активных туберкулезных изменений правильный диагноз может быть установлен иногда в результате короткого курса специфической химиотерапии. При сочетании периферического рака и активного туберкулеза последний при этом подвергается инволюции, а изменения, отображающие опухолевый процесс, увеличиваются в объеме и прогрессируют.
Иногда рак может развиваться в стенке туберкулезной каверны или в дренирующем ее бронхе. В этих случаях рентгенологически можно отметить появление выраженного асимметричного утолщения стенки каверны, ранее тонкостенной и равномерно утолщенной, или образование полипообразных разрастаний в ее просвете. Значительные трудности возникают при выявлении рака, образующегося в зоне туберкуломы или в заполненной каверне. Важнейшими рентгенологическими признаками, которые позволяют заподозрить озлокачествление этих туберкулезных образований, являются постепенное увеличение их объема и появление бугристости контуров, но без перифокалыюго воспаления вокруг них, а также формирование в патологическом фокусе обширного центрального ландкартообразного или множественного распада, не сопровождающегося бронхогенной диссеминацией и бацилловыделением.
При присоединении к туберкулезу центрального рака легкого наиболее ранними рентгенологическими признаками являются перемещающиеся гиповентиляция и эмфизема сегмента или доли легкого и нередкое одновременное появление в них дольковых ателектазов и пневмоиита. При применении антибиотиков широкого спектра действия воспалительные изменения в этих случаях подвергаются быстрой инволюции, что не свойственно туберкулезу. Иногда присоединение центрального рака отображается появлением ограниченных, груботяжистых, перибронхиальных, интерстициальных или стелющихся по междолевой плевре уплотнений, исходящих из корня легкого. Наиболее убедительными, хотя и запоздалыми, рентгенологическими признаками центрального рака, развивающегося при туберкулезе, являются ателектаз сегмента или доли, одностороннее увеличение и изменение структуры тени корня легких, который может содержать увеличенные лимфатические узлы. Такие изменения не характерны для туберкулеза легких у взрослых.
Косвенными рентгенологическими признаками присоединившегося к туберкулезу центрального рака и его метастазов во внутригрудные лимфатические узлы являются, кроме того, симптом Гольцкнехта — Якобсона, не вызванное туберкулезом стойкое смещение средостения, подъем купола диафрагмы, его неподвижность или парадоксальное перемещение.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Трудности диагностики сочетания туберкулеза и рака легкого. Лечение туберкулеза при раке легкого.
При рентгенологическом исследовании больных туберкулезом и раком легкого лишь у 7,9% картина патологического процесса не давала основакий заподозрить присоединение рака легкого к имеющемуся туберкулезу. У 15,2% больных ее можно было расценить двояко: либо как обострение туберкулеза, либо как присоединение к нему рака. У остальных 76,9% обнаруживались рентгенологические признаки, характерные для периферического или центрального рака, а нередко и для его осложнений или метастазов во внутригрудные лимфатические узлы, легкие и кости. При ретроспективной оценке данных у динамически прослеженных больных рентгенологическое отображение опухоли или ее осложнений у 92,1 % имело место до поступления в клинику и было документировано рентгенограммами у 53,9% больных за 3 мес, у 16,6% — за 6, у 17,3% — за 12 мес и у 12,2% — за 1—2 года и более до установления диагноза рака легкого.
Анализ этих материалов показал, что имевшаяся у большинства больных клиническая и рентгенологическая симптоматология легочного процесса часто истолковывалась неправильно и оценивалась как проявление только туберкулезного процесса (28%), его рецидива (38,1%) или неопухолевых и нетуберкулезных заболеваний (13,9%). Уверенное предположение о наличии сочетания рака и туберкулеза было высказано лишь у 12,2% больных. В результате этого больные раком легкого при его сочетании с туберкулезом поступали в клинику в 54,4% при наличии уже III и IV стадий опухолевого процесса, что, естественно, резко затрудняло или делало невозможным хирургическое лечение. В то же время ретроспективная оценка клинико-рентгеиологических данных показала, что при более тщательном их изучении можно было во многих случаях избежать запоздалой диагностики.
Анализируя причины позднего выявления рака у наблюдавшихся больных туберкулезом, мы убедились, что они связаны с недостаточно внимательным изучением клинико-рентгено-лабораторных материалов и неполным использованием современных инструментальных и биопсических методов исследования. Применение последних у поступивших в клинику больных позволило установить, что высокорезультативными при выявлении рака являются: бронхоскопия в сочетании с биопсией преимущественно при центральной его форме (70,2%); катетеризация периферических бронхов с аспирационной биопсией главным образом при периферической его форме (80%) и другие биопсические методы (55,1%). Нередко их использование являлось основным средством верификации рака и его гистологической структуры. Лишь у 4,3% больных из-за объективных трудностей диагноз первичного рака, сочетающегося с туберкулезом легких, был установлен только в результате операции (3,6%) или на секций (0,7%).
В остальных случаях клиническая диагностика этих заболеваний оказалась возможной еще до операции или летального исхода.
Приведенные данные свидетельствуют о большом значении обсуждаемой проблемы, в разрешении которой должны сыграть роль дальнейшее усовершенствование и практическое освоение различных способов ранней диагностики рака.
Тем самым открываются пути и для успешного лечения больных, страдающих одновременно раком и туберкулезом органов дыхания. Еще не так давно многим таким больным отказывали в оперативном вмешательстве или даже в паллиативных методах терапии, опасаясь возможного обострения и быстрого прогрессирования туберкулеза. Однако с течением времени ситуация в этом отношении существенно изменилась. При ограниченном распространении опухолевого процесса, особенно при периферическом раке, теперь все чаще производят более экономные операции, которые не вызывают выраженных нарушений дыхания и кровообращения.
Вместе с тем при своевременно и правильно примененной антибактериальной терапии, как мы убедились на нашем опыте, во многих случаях можно не только предупредить обострение или рецидив туберкулеза, но и достигнуть его затихания или даже излечения. Непременным условием при этом должна быть достаточно длительная и контролируемая туберкулостатическая терапия как в до-, так и в послеоперационном периоде.
Тот же принцип следует реализовать в целях профилактики вспышки туберкулеза при применении лучевого или противоопухолевого химиотерапевтического лечения независимо от того, назначается ли оно как самостоятельный метод терапии, или как дополнительный к оперативному вмешательству.
Очевидно, что только при согласованной лечебной тактике фтизиатра, онколога, хирурга и радиолога может быть достигнут должный эффект и тем самым сохранена или продлена на длительный срок жизнь больных, страдающих раком и туберкулезом органов дыхания. Наряду с этим выявление больных с наиболее ранними и ограниченными формами туберкулеза легких и их полноценное лечение будут, несомненно, способствовать выздоровлению с минимальными остаточными морфологическими изменениями, что следует расценивать как одно из условий профилактики рака органов дыхания.
Итак, нами изложены основные вопросы этиологии, патогенеза, клиники, а также принципы терапии и профилактики туберкулеза органов дыхания. Каждый из них — весьма важная и в сущности самостоятельная проблема. И все же наибольшее значение, на наш взгляд, приобретает диагностика и дифференциальная диагностика этой болезни. Ведь навсегда сохранится в силе основной постулат медицинской науки и практики — кто хорошо и, добавим, своевременно распознает болезнь, тот хорошо ее лечит. Однако в современную эпоху, когда изменилась и осложнилась клиническая картина туберкулеза, при решении этой задачи нередко встречаются определенные затруднения. Они усугубляются еще и тем, что из почти 500 известных заболеваний органов дыхания многие весьма походят на туберкулез. Конечно, даже высококвалифицированному и опытному интернисту нелегко разобраться в этой мозаичной и многообразной патологии, которая стала предметом современной пульмонологии.
Но к этому следует стремиться каждому терапевту, педиатру, рентгенологу и прежде всего фтизиатру, который весьма часто встречается с разнообразной легочной патологией. Вот почему формирование нового профиля врача — фтизиопульмонолога — веление времени. Недаром к этому стремятся многие практические работники диспансеров, больниц, клиник и санаториев. Если данная книга окажется им в какой-то мере полезной, автор будет считать свою задачу выполненной.
- Вернуться в оглавление раздела "Пульмонология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аннотация научной статьи по клинической медицине, автор научной работы — Добренький Михаил Николаевич, Ничога Владимир Данилович, Наконечнев Борис Сергеевич, Яворский Павел Васильевич, Добренькая Екатерина Михайловна
На основании комплексного обследования 2366 больных туберкулезом представлены ранние рентгенологические признаки центрального рака легкого , возникшего на фоне туберкулезного процесса: перемежающая гиповентиляция, эмфизема одного из сегментов или всей доли пораженного легкого, появление в нем свежих очагов или фокусов дольковых ателектазов и опухолевого пневмонита, которые рассасываются при проведении противовоспалительной терапии, но затем быстро рецидивируют. При диспансеризации за больными туберкулезом органов дыхания должна иметь место онкологическая настороженность.
Похожие темы научных работ по клинической медицине , автор научной работы — Добренький Михаил Николаевич, Ничога Владимир Данилович, Наконечнев Борис Сергеевич, Яворский Павел Васильевич, Добренькая Екатерина Михайловна
Сравнительные клинические исследования применения кожного теста Диаскинтест и пробы Манту у больных туберкулезом легких
Клинико-рентгенологическая характеристика больных туберкулезом легких, выделяющих лекарственно-устойчивыештаммы M. tuberculosis
© М.Н. Добренький, В.Д. Ничога, Б.С. Наконечнев, П.В. Яворский, Е.М. Добренькая, 2010
11 2 2 1 М.Н. Добренький , В.Д. Ничога , Б.С. Наконечнев , П.В. Яворский , Е.М. Добренькая
СОЧЕТАНИЕ ТУБЕРКУЛЕЗА И РАКА ЛЕГКОГО (СЛОЖНОСТИ ДИАГНОСТИКИ)
На основании комплексного обследования 2366 больных туберкулезом представлены ранние рентгенологические признаки центрального рака легкого, возникшего на фоне туберкулезного процесса: перемежающая гиповентиляция, эмфизема одного из сегментов или всей доли пораженного легкого, появление в нем свежих очагов или фокусов дольковых ателектазов и опухолевого пневмонита, которые рассасываются при проведении противовоспалительной терапии, но затем быстро рецидивируют.
При диспансеризации за больными туберкулезом органов дыхания должна иметь место онкологическая настороженность.
Ключевые слова: туберкулез, рак легкого, диагностика.
M.N. Dobrenkyi, V.D. Nichoga, B.S. Nakonechnev, P.V. Yavorskyi, E.M. Dobrenkaya
THE COMBINATION OF TUBERCULOSIS AND LUNG CANCER (COMPLEXITIES OF DIAGNOSTICS)
On the base of complex investigation of 2366 patients with tuberculosis there were presented the early roentgenologic features of central lung cancer appeared on the field of tubercular process: intermittent hypoventilation, emphysema of one of the segments or the whole lobe of damaged lung, appearance the fresh foci in it or some types of lobular atelectasis and tumor pneumonitis which may be resolved in case of anti-inflammatory therapy but then they may quickly reappear. In case of dispensarization the patients with respiratory organs tuberculosis should be in the group of risk.
Key words: tuberculosis, lung cancer, diagnostics.
В структуре онкологической заболеваемости населения России ведущее место занимает рак легкого, составляя 16,8%. При этом заболеваемость раком легкого имеет выраженную тенденцию к росту. Диагностика рака легкого до сих пор остается сложной клинической задачей.
Благоприятным фоном для развития рака легкого являются все хронические воспалительные процессы, осложненные циррозом и склерозом, в том числе и туберкулез. Цирротическая перестройка ткани легкого при туберкулезе нарушает метаболизм и активность ферментативных процессов. Большое значение в этом процессе имеет также формирование очагов метаплазии эпителия слизистой бронхов или участков эпителизации стенок каверн. Это клиническое проявление предраковых изменений [6, 7].
Исследованиями последних лет установлено, что биохимический состав экстрацеллюлярного матрикса рубцов периферического рака легкого, метатуберкулезных и метапневмонических участков является идентичным [4, 5].
Проблема раннего выявления и лечения рака легких, развивающегося на фоне туберкулезного процесса, далека от своего решения [2, 3, 8]. Это обусловлено как чрезвычайным разнообразием клинических вариантов течения этих двух заболеваний, так и сходством ряда клинических симптомов и данных инструментальных методов исследования.
Существовавшие ранее представления об антагонизме туберкулеза и рака не подтвердились, напротив, установлено, что рак легкого у больных туберкулезом и лиц с остаточными изменениями после излеченного туберкулеза встречается чаще, чем у лиц, не болевших туберкулезом. По данным литературы [3, 8], среди больных туберкулезом частота выявления рака легких в возрастной категории 40-49 лет в 4-4,5 раза выше, чем в популяции в целом в этой же возрастной категории, а в возрастной категории старше 50 лет - в 6,6 раза и более. Туберкулез является фактором высокого риска возникновения рака легких. С другой
стороны, некоторые противотуберкулезные препараты ускоряют рост опухоли и ведут к генерализации онкопроцесса [3]. По мнению многих авторов, для лучшего понимания патогенетических связей рака и туберкулеза и построения оптимальных алгоритмов диагностического поиска необходимо выявление групп пациентов, имеющих сходные клинико-морфологические характеристики рака, туберкулеза и их сочетание [1, 2, 7].
Цель исследования. Повысить качество диагностики больных раком легких в сочетании с туберкулезом органов дыхания на основе выявления групп пациентов, имеющих сходные клинико-морфологические характеристики рака, туберкулеза и их сочетание.
Методы исследования. В основу настоящего исследования включены данные обследования 2366 больных, находившихся на лечении в стационаре № 2 ГУЗ ОПТД за 2006-2008 гг. Комплексное пульмонологическое обследование, которому подвергались больные с онкопатологией, включало современные рентгенологические методы, фибробронхоскопию с различными видами биопсии, цитологическое исследование мокроты и бронхиального содержимого, трансторакальную тонкоигольную биопсию, диагностическую торакотомию.
Результаты исследования. Онкологическая патология выявлена у 40 больных, что составило 1,26% от общего числа обследуемых больных. Сочетание туберкулеза и рака легкого выявлено в 16 случаях (0,67%), туберкулеза и рака гортани - в 6 случаях (0,25%), туберкулеза и рака желудка - в 4 случаях (0,16%), туберкулеза и рака шейки матки - в 4 случаях (0,16%). По два случая (0,08%) выявлено сочетание туберкулеза с раком пищевода, яичка, нижней губы, нижней челюсти, кожи.
Среди больных, у которых выявлено сочетание туберкулеза и рака легких, мужчины составили 87,5% (14 человек), женщины - 12,5% (2 женщины). По возрасту больные распределились следующим образом: 30-39 лет - 2 (12,5%), 50-59 лет - 2 (12,5%), 60 лет и старше - 12 (75%).
По нашим данным, сочетание первичной бронхокарциномы и туберкулеза легких преимущественно встречается у мужчин старше 40 лет, чаще встречалась центральная бронхокарцинома, реже - периферическая, что согласуется с данными литературы. По гистологической картине в большинстве случаев выявились плоскоклеточные опухоли, затем
- аденокарциномы и на последнем месте - низкодифференцированные раки. Опухоли располагались преимущественно в III, VIII, X сегментах правого легкого.
Наиболее ранними рентгенологическими признаками при присоединении к туберкулезу центрального рака легкого служат перемежающая гиповентиляция и эмфизема одного из сегментов или всей доли пораженного легкого. Отмечается появление в нем свежих очагов или фокусов в результате дольковых ателектазов и опухолевого пневмонита, которые под влиянием противовоспалительной терапии быстро рассасываются, однако в дальнейшем практически всегда рецидивируют. Такое течение туберкулезу не свойственно. Наиболее убедительными, хотя и поздними, рентгенологическими признаками центрального рака являются ателектаз сегмента или доли, а также увеличение тени корня легкого, что редко встречается при вторичном туберкулезе. Чрезвычайно достоверным методом диагностики является рентгенологическое исследование с применением томографии, позволяющее обнаружить изменения, обусловленные раком легкого.
Бронхологическое исследование является очень информативным при подозрении на сочетанное поражение легких. При этом необходим не только осмотр бронхиального дерева
- обнаружение стенозов, но и одновременная биопсия и пункция бифуркационных лимфатических узлов, цитологическое исследование промывных вод. Инвазивные методы исследования (эндобронхиальное исследование, трансторакальная пункция) следует применять только в том случае, когда клинические симптомы и рентгенологическая картина позволяют заподозрить рак легкого. Необходимо отметить, что хорошо известные клинические симптомы рака легкого: уменьшение массы тела, боли в груди, кашель, кровохарканье могут быть обусловлены туберкулезом, поэтому иногда даже их появление не настораживает больного и не служит для врача поводом для проведения целенаправленной диагностики рака легкого. Следовательно, тщательный анализ рентгенологической картины в динамике при появлении признаков, не укладывающихся в картину туберкулеза, требует исключения онкопатологии.
В том случае, если с помощью указанных методов не удается уточнить диагноз заболевания, могут быть применены хирургические методы - торакоскопия, торакотомия и открытая биопсия легкого.
Таким образом, при осуществлении диспансерного наблюдения за больными туберкулезом органов дыхания и лицами с остаточными изменениями после излеченного туберкулеза должна иметь место определенная онкологическая настороженность, особенно применительно к лицам, у которых повышен риск развития рака легкого: курящим, мужчинам старше 40 лет, лицам, у которых выявлен метатуберкулезный синдром, на фоне которого часто развиваются воспалительные заболевания легких, а также группам населения, в течение длительного времени подвергающихся воздействию профессиональных или природных канцерогенных факторов.
Развитие злокачественного онкопроцесса у больных туберкулезом перестало быть редкостью. Любое подозрение, нетипичная клиническая или рентгенологическая картина, должны стать поводом для консультации онколога.
1. Агапова Р. К. Дискриминантный анализ лабораторных показателей при диагностике и лечении туберкулеза и рака легкого // Вестник Российской АМН. - 1999.- № 1.- С. 47-51.
2. Галкин В.Б. Информативность диагностических признаков туберкулеза и рака легких. Диагностика и дифференциальная диагностика // Пульмонология. - 1991.- № 2. - С.65-69.
3. Жингель И. П., Цимлиринов И. Е. Диагностика рака легкого у больных туберкулезом и лиц с посттуберкулезными изменениями в легких // Проблемы туберкулеза. - 1989. - № 6. - С.26-29.
4. Коган Е.А., Ганзен Т.Н., Серов В.В.Склероз и канцерогенез // Архив патологии. - 1992. - № 8. - С. 2631.
6. Малышева О.К., Шнигер Н.Ч., Молодык А.А. Выявление групп онкориска у больных инфильтративным туберкулезом легких // Пульмонология. - 2000. - № 1. - С. 19-23.
7. Раданов Р.И., Тодоров С.Н. Туберкулез легких в сочетании с другими заболеваниями. - София: Медицина и физкультура, 1974. - 157с.
8. Садовников А.А., Панченко К.И. Рак легкого на почве остаточных явлений после перенесенного туберкулеза // Грудная и сердечно-сосудистая хирургия. - 2001. - № 1. - С. 51-57.
Наконечнев Борис Сергеевич, заведующий рентген-кабинетом стационара № 2, ГУЗ «Областной
Читайте также:

