Может ли цитомегаловирус быть причиной кашля
Обновлено: 16.04.2024
В чем трудности диагностики ЦМВ? Каков механизм заражения ЦМВИ? В последние годы отмечена тенденция к увеличению среди беременных частоты вирусных инфекций и возросла их способность, при определенных условиях, к эпидемическому распространению.
В чем трудности диагностики ЦМВ?
Каков механизм заражения ЦМВИ?
В последние годы отмечена тенденция к увеличению среди беременных частоты вирусных инфекций и возросла их способность, при определенных условиях, к эпидемическому распространению.
Особое значение приобретает проблема цитомегаловирусной инфекции (ЦМВИ) при беременности, вследствие того что цитомегаловирус (ЦМВ) может явиться причиной акушерской патологии, эмбрио- и фетопатий, внутриутробной и перинатальной инфекции [1].
Наличие латентных форм ЦМВИ с атипичным течением, инаппарантными проявлениями и поражением тканей органов представляет большие трудности для своевременного распознавания инфекции и является причиной диагностических ошибок.
Среди родившихся живыми 0,2-2,2% детей внутриутробно инфицированы цитомегаловирусом. Внутриутробная ЦМВИ, вне зависимости от формы заболевания, может представлять опасность вследствие поражения ЦНС и привести к возникновению психомоторных нарушений, умственной отсталости детей даже через несколько лет после родов [2].
Беременным принадлежит значительный процент в эпидемиологии ЦМВИ, которая обнаруживается у них в два раза чаще, чем краснуха.
ЦМВИ может способствовать развитию осложнений во время беременности, родов и в послеродовом периоде. Акушерская патология наиболее часто проявляется в виде спонтанных выкидышей, мертворождений, рождения нежизнеспособных детей [3, 4, 11].
Проблема изучения цитомегаловирусной инфекции и ее влияния на течение и исход беременности, разработка основ комплексной профилактики и лечения крайне актуальны и особенно важны для практического здравоохранения.
Цитомегаловирус является крупным ДНК-геном со сравнительно низкой вирулентностью и особой способностью к резкому подавлению клеточного иммунитета.
Воздействия экзо- и эндогенных факторов приводят к снижению иммунитета и, соответственно, к активации хронической цитомегаловирусной инфекции.
Источниками инфекции могут являться носители ЦМВ, их биологические жидкости и выделения: кровь, моча, слезы, слюна, грудное молоко, спинномозговая жидкость, амниотическая жидкость, вагинальное отделяемое, слизь из носоглотки, сперма, фекалии и др.
Особый тропизм ЦМВ проявляет к слюнным железам. Отсюда реальная возможность передачи ЦМВ от матери к ребенку при поцелуях. Имеется прямая корреляционная зависимость между инфицированием цитомегаловирусом и сексуальной активностью партнеров.
С учетом возраста и интимности контактов между людьми выявляются две волны атаки ЦМВИ: первая достигается к трехлетнему возрасту, вторая — к периоду половой зрелости.
В большинстве случаев имеет место бессимптомное вирусоносительство или субклиническая, инаппарантная, хроническая инфекция, которая вне иммунодепрессии не вызывает никаких субъективных нарушений или объективных клинических проявлений. Длительной (нередко пожизненной) латенции способствует внутриклеточное сохранение ЦМВ в лимфоцитах, где он надежно защищен от действия специфических антител и интерферона.
Морфологические изменения проявляются в виде комплексов из цитомегалических клеток (ЦМК) и интерстициальной лимфогистиоцитарной инфильтрации [3].
Цитомегалические изменения наиболее часто наблюдаются в слюнных железах, легких, почках и головном мозге.
Описаны локальные цитомегалические повреждения глаз (хореоретиниты), кишечника (колиты), кожи (дерматиты), надпочечников, легких, почек, головного мозга [3].
Вопрос о влиянии срока беременности на передачу инфекции от матери к плоду остается открытым. Считается, что наибольшую угрозу для плода представляет развитие цитомегаловирусной инфекции в первой половине беременности.
Реактивация латентной инфекции ведет к передаче вируса от матери к плоду в 0,15%–0,36% случаев [5].
Возможно несколько путей передачи инфекции от матери к плоду:
- трансплацентарный;
- через инфицированные выделения в родовом канале;
- кормление инфицированным материнским молоком.
Трансплацентарная передача ЦМВИ наиболее часто приводит к инфицированию плода [7].
Цитомегаловирус от матери может проникать через плаценту в любом сроке беременности и вызывать поражение плода.
Цитомегаловирусная инфекция у беременных может быть первичной или рецидивирующей. Первичное материнское заражение ЦМВ, возникшее во время беременности, лучше всего диагностируется при изучении сероконверсии антител к ЦМВ. Присутствие антител IgG и IgM можно считать свидетельством первичной материнской инфекции. Рецидивирующая ЦМВ-инфекция во время беременности включает в себя как реактивацию собственного штамма ЦМВ, так и возможную реинфекцию новым штаммом вируса [9].
В большинстве случаев, в популяциях с высоким превалированием антител к ЦМВ, развитие ЦМВИ во время беременности скорее происходит в результате реинфицирования.
Врожденная ЦМВИ возникает либо после первичной инфекции, либо в результате обострения хронической. Более тяжелые последствия наблюдаются в период беременности при первичной инфекции.
При беременности в условиях иммунодефицита возникает неспецифическая депрессия иммунной системы. При ЦМВИ больше всего страдает клеточный иммунитет. Именно характер сдвигов в системе клеточного иммунитета во многом определяет течение и исход цитомегалии.
В ответ на внедрение вируса происходит выработка антител. При цитомегалии комплиментсвязывающие антитела сохраняются на протяжении всей жизни, что позволяет установить случаи имевшего в прошлом заболевания. Очевидно, что специфические антитела важны при защите против цитомегаловируса.
Антитела класса IgG свидетельствуют о том, что женщина ранее встречалась с инфекцией. Беременные имеют более интенсивную и длительную реакцию IgG. Высокие показатели титров антител свидетельствуют об активизации хронического процесса.
Отсутствие IgG в пуповинной сыворотке или сыворотке крови новорожденного исключает врожденную ЦМВИ, в то время как их присутствие может означать пассивный перенос от матери к плоду.
Значительно более высокий уровень IgG у новорожденного, чем у матери, может свидетельствовать о врожденной инфекции.
При исследовании в первые шесть месяцев жизни ребенка врожденная ЦМВИ исключается, если уровень IgG будет постепенно снижаться. Наличие IgМ в сыворотке крови характеризует первичную инфекцию. Антитела IgМ сохраняются в крови от 12 до 18 недель от начала первичной инфекции.
Антитела класса IgM через плаценту не переходят, их синтез осуществляется плодом и новорожденным в ответ на антигенное раздражение.
Механизм передачи ЦМВ предполагает тесный контакт между беременной (родильницей) и плодом (новорожденным). После беременности и родов ЦМВ можно найти почти во всех жидкостях тела, особенно в цервико-вагинальных выделениях и в грудном молоке, что может явиться источником пери- и постнатальной передачи ЦМВ от матери к новорожденному.
Передача инфекции может произойти с кровью при гемотрансфузиях и парентеральных манипуляциях, а также через поврежденную кожу и мацерированные слизистые. Установлено, что интранатальная или ранняя постнатальная передача ЦМВИ происходит в 10 раз чаще, чем трансплацентарная.
В послеродовом периоде эпидемиологическая опасность для новорожденного сохраняется в случаях нарушения женщиной гигиенических норм, а также вследствие передачи вируса с грудным молоком (20% серопозитивных матерей имеют ЦМВ в грудном молоке и 30% из них могут выделять вирус в молоко в течение года после родов) [8].
Перинатальные и постнатальные проявления ЦМВИ у детей почти всегда протекают в легкой форме и асимптоматично.
Многообразие вариантов течения ЦМВИ у беременных связано в большинстве случаев с бессимптомной латенцией и полиморфизмом клинических проявлений заболевания.
Варианты течения ЦМВИ и широкий спектр их проявлений обусловлены сложностью взаимоотношений между ЦМВ и клеткой хозяина.
Нередко клинические симптомы проявляются в виде субфебрильной температуры, ринофарингита, кашля, развития мононуклеозоподобного синдрома.
Диапазон клинических вариантов варьирует от слабо выраженного сиалоаденита и благоприятно текущего мононуклеозоподобного заболевания (лимфоцитоз, атипичные мононуклеары) до тяжелых поражений печени, легких и мозга.
У беременных симптоматическая ЦМВИ обычно проявляется в форме синдрома мононуклеоза, что подтверждается наличием лимфоцитоза, присутствием антител ЦМВ IgG и IgM в сыворотке и культуры ЦМВ в крови, моче, слюне, цервикальных выделениях.
Мононуклеозоподобный синдром характеризуется продолжительной лихорадкой, ознобами, быстрой утомляемостью, болями в мышцах, головными болями, встречается чаще у молодых людей [6].
У беременной женщины наиболее часто происходит обострение хронической ЦМВИ, которая, как правило, не имеет явных клинических проявлений. Однако у данной категории женщин в анамнезе нередко имеются указания на привычное невынашивание или неразвивающуюся беременность, мертворождения, рождение нежизнеспособных детей, а также детей-инвалидов с врожденными пороками развития [11].
Инфицирование возможно в любом триместре, тем не менее наиболее тяжелые последствия возникают при первичной инфекции, возникшей у матери в течение первых 20 недель беременности. Вместе с тем даже при развитии первичной ЦМВИ во время беременности 90-95% женщин имеют шанс родить здорового ребенка [12].
Внутриутробная цитомегаловирусная инфекция может приводить к рождению детей с тяжелыми неврологическими расстройствами, поражениями зрительного и слухового нервов.
Степень поражения плода зависит от срока инфицирования. Заражение на ранних сроках беременности чаще ведет к гибели плода и самопроизвольным выкидышам.
Дети с ЦМВИ (положительным IgM) от серопозитивных матерей имеют более низкий вес и рост при рождении, чем дети серонегативных матерей.
ЦМВ может инфицировать плаценту, плод, амниотическую жидкость. Вирусная культура и характерные цитомегалические клетки могут быть выявлены у плодов от женщин с активной первичной ЦМВИ. Однако наличие признаков или симптомов ЦМВ у плода не всегда является предвестником серьезного заболевания при рождении и в постнатальном периоде.
При выявлении симптомов болезни в течение первых трех недель жизни ребенка ЦМВИ может рассматриваться как врожденная, возникновение заболевания в более поздние сроки чаще характеризует приобретенную форму ЦМВИ (постнатальное инфицирование).
Врожденная ЦМВИ характеризуется, как правило, генерализованным поражением органов плода и целым комплексом клинических симптомов.
Для приобретенной формы ЦМВИ характерно латентное течение, преимущественно с локальным поражением слюнных желез.
У новорожденных, инфицированных внутриутробно, в 90% случаев не бывает симптомов при рождении, у 5-17% их них развиваются осложнения в более позднем периоде [6].
Развитие симптоматики у новорожденного с ЦМВИ коррелируется с симптомами, присутствующими при рождении.
Остальные дети с врожденной ЦМВИ совершенно асимптоматичны и выглядят при рождении здоровыми.
Клинические формы ЦМВИ могут иметь острое или хроническое течение.
По степени тяжести заболевания ЦМВИ выявляют:
- легкую (в том числе стертые и субклинические формы инфекции), при которой поражения внутренних органов незначительны и не сопровождаются функциональными нарушениями (компенсация);
- среднетяжелую, при которой имеется поражение внутренних органов, сопровождаемое функциональными нарушениями различной степени (субкомпенсация);
- тяжелую, при которой резко выражена интоксикация и поражение внутренних органов сопровождается тяжелыми функциональными нарушениями (декомпенсация);
При тяжелом течении врожденной ЦМВИ смерть ребенка чаще наступает в первые дни и недели жизни; при легком — болезнь принимает волнообразное течение.
Следует отметить, что дети с врожденной или перинатальной активной цитомегалией чрезвычайно предрасположены к развитию бактериальных суперинфекций, что обусловлено в первую очередь иммунной недостаточностью.
Симптомы врожденной ЦМВИ включают признаки замедления внутриутробного развития, внутриутробную гипотрофию, конъюгационную желтуху, гепатоспленомегалию, интерстициальную пневмонию, нарушения мозгового кровообращения. Осложнения со стороны ЦНС также очень часты и проявляются у новорожденных повышенной сонливостью, плохим сосательным рефлексом, макро- и микроцефалией, гидроцефалией, порэнцефалией, хориоретинитом, сенсоневральной глухотой [4, 11].
Врожденная ЦМВИ может также иметь необычные проявления, такие как вентрикуломегалия, перивентрикулит или образование кист, гемолитическая анемия, петехии, геморрагическая пурпура, тромбоцитопения, хронический гепатит и асцит [3, 8].
Однако, несмотря на очень большое количество симптомов и осложнений, ассоциируемых с врожденной ЦМВИ, трудно предсказать физическое и интеллектуальное развитие ребенка, основываясь на симптомах, присутствующих при рождении.
Каждое из перечисленных клинических проявлений ЦМВИ заслуживает отдельного рассмотрения.
Гепатомегалия вместе со спленомегалией и петехиями является самым убедительным подтверждением болезни у детей с врожденной ЦМВИ. Обычно присутствуют явления гепатита с нарушениями функции печени (желтуха, гипербилирубинемия).
Функция печени, как правило, нормализуются в первые недели жизни.
Спленомегалия нередко может явиться единственным показателем врожденной ЦМВИ при рождении.
Петехии обычно носят преходящий характер и наблюдаются в течение двух-трех суток после рождения. При врожденной ЦМВИ чаще встречается комбинация петехий с гепатоспленомегалией и тромбоцитопенией.
При исследовании крови выявляется картина гипохромной анемии, эритробластоз, тромбоцитопения.
Врожденная ЦМВИ приводит к ухудшению зрения у 20% детей. Чаще всего наблюдается хориоретинит (односторонний или двусторонний), который может привести к слепоте. Однако врожденная ЦМВИ обычно не вызывает микроофтальмию или катаркту.
Микроцефалия может быть частично причиной замедленного развития новорожденного и сочетаться с внутричерепными кальцификатами, которые локализуются в перивентрикулярной структуре и ликворе.
Компьютерная томография является наиболее чувствительным методом для их определения. Ультразвук и рентгенография черепа относятся к менее чувствительным методам.
Многие дети с микроцефалией и внутричерепными кальцификатами имеют неврологические проявления.
У 10% детей с асимптоматичными проявлениями инфекции могут наблюдаться осложнения, даже в возрасте пяти–семи лет, чаще в виде сенсорной потери слуха, неврологических расстройств или умственного отставания. Половина детей с врожденной ЦМВИ имеют сочетанную потерю слуха. Глухота носит двухсторонний сенсоневральный характер. Нередко также диагностируются врожденные сердечно-сосудистые, гастроинтестинальные, мышечно-скелетные аномалии развития органов [7].
Таким образом, для беременных с цитомегаловирусной инфекцией должен быть предусмотрен комплекс диагностических, профилактических и лечебных мероприятий, направленных на уменьшение случаев возникновения врожденной цитомегаловирусной инфекции, что должно быть обязательным условием создания эффективной системы профилактики и охраны здоровья матери и ребенка.
Здравствуйте! Мой сын ( 9 ) лет кашляет 4 месяца(по ночам потел, слабость), кашель коклюшеподобный , то начинает проходить то снова становится пристуобразным , в основном без насморка и темпиратуры , лишь в декабре 2013 была сильная тем, 39,3 сутки , делали два раза снимки сразу после этого и в январе 2014, боялась что бы не было пневмонии, показывало по типу бранхита, лечили бранхит , кучу откашливающих припоратов принимали и антибиотики, начинало проходить , и потом все заново,прошли алерголога, с его стороны все чисто, кашель почти прошел, но слабость оставалась, спал много и потел, 30.01.2014 сдали венозную кровь на вирусы и мазки с носа и зева, 01.02.2014 г. сново кашель усилился, 06.02.2014 горло красное, зернистое при кашле сильная боль, сильный гнойный насморк и острая боль в ушах, 07. 02.2013 на приеме у участкового педиатра при просмотре анализов выявлено: цитомегаловирус Ig G - 10.97 к.п. * имуноглабулин Е/ Ig Е - 89.9 МЕ/мл Вирус Эпштейна Барр Ig G- 4.57 к.п* участковый назначила, 1. гексорал орашать горло 2. физио лечение 3. изопринозил 500 мл. - 2,5 таблетки в сутки 7 дней азитромицин 500 -1 таблетка в сутки 3 дня,на следующей недели в это же время сново три дня, и на третьей тоже три дня, получается три недели по три дня антибиотики. Со стороны лора острый отит правого уха тоже физио и капли отипакс и називин в нос Пожалуйста подскажите эфективным будет будет это лечение педиатра , как можно узнать просто у нас цитомегаловирусная инфекция или все таки цитомегаловирусная пневмания,очень ваш ответ поможет, так как врачи поликлиники( даже заведующая смотрела) в один голос все эти 4 месяца говорили что якобы все болеют и все сейчас кашляют, пока сама я не настояла на последних анализах, зараннее благодарю!
Большое спасибо за подробный ответ Ирина Викторовна, а то я уже в панике второй день весь интернет перевернула, я тоже сомневалась насчет назначенного лечения, поэтому обратилась к Вам , обязательно последую вашим советам. Да темпиратуры у нас сейчас нет только раз была на протяжении 4 месяцев, а насчет Вируса эпштейна бар он тоже Ig G значит тоже когда то перенес или он все же присутствует? Я читала и смотрела передачу, что это вирус называется еще вирусом хранической усталости и если даже он находится в " спокойном состоянии" то тоже очень опасно, или может я опять что то путаю, я так понимаю если Ig М значит на данный момент человек болеет этим вирусом, а если Ig G значит перенес и образовались антитела?
Вы правильно понимаете: если есть Ig М - свежее инфицирование; если уже выработались и сохраняются Ig G - значит, когда он с этим вирусом встретился, справился и выработал иммунитет к нему. Не помню точно статистику - но чуть ли не у 60% населения антитела к этому вирусу есть. Насчет природы синдрома хронической усталости версий много - ясности мало. Кстати, а что у мальчика с реакцией Манту? по ней изменений в последний год нет?
В прошлом году все было нормально, была отрицательная, в этом году еще не делали в школе, но снимки которые делали у себя в поликлинники возила на консультацию к городской тубдиспанцер, ничего не выявили, по типу бранхита поставили диагноз. В 2012 году мы удалили аденоиды и делали шунтирование на оба уха, падал слух на правом ушке, потом весь год и следующий 2013 не болели совсем, а в конце с октября все и началось с небольшого кашля целый месяц, без каких либо других симптомов, он сначало не был лающим, а просто сухим не откашливающимся, на данный момент стал реже кашлять , но вроде как откашливается, но так уже было пару раз и сново потом превращался в лающий, насморк еще остался но уже не сильный , гнойных отделений нет, просто слизистый , заложенность сохраняется, боль в горле пропала, но при кашле теперь чуть побаливает ниже, ближе к бронхам, под глазами небольшие синяки, видно что еще есть слабость. Запись на ренгенографтю придаточных пазух носа у нас будет только 13.02.14, и сегодня была у участкого врача она ничего слышать не хочет настаивает, что страшный вирус есть и его нужно лечить антибиотиками, и что анализы на коклюш в поликлиннике не делают, вот теперь пытаюсь найти где можно сделать платно, антибиотики все равно пока принимать небудем. Нам алерголог сказала что может еще на паразитов быть такой кашель, но уж очень много детей кашляет сейчас, думаю что это отпадает, да на лямбли результат отрицательный, короче уже незнаю чего и думать уже, надеюсь что после физио пройдет, да и когда увлажняю воздух в квартире( прямо наливаю воду в отпариватель и включаю его на пол часа где то)он вообще не кашляет, спасибо Вам Ирина Викторовна, за поддержку и консультацию, даже завидую мамам ваших поцеентов.
Павел, Но ведь титр G не в норме, как быть с этим? а И что ещё может вызывать такой кашель, на что сдать анализ?

Этот титр указывает что он инфицирован вирусом, активности его нет. Причин кашля много, стоит исключить паразитов, хламидии и микоплазмы пневмония.

Здравствуйте, ig g показывает,что организм встретился с инфекцией и переборол ее, лечение не требуется


Если вы эти инфекции исключили и нет аллергии,аденоидов, синусита, то кашель в норме может проходить до 8 недель-называется постинфекционный кашель.


Здравствуйте! У ребёнка хроническая ЦМВ инфекция.Необходимо повышать иммунитет, чтобы возможности активироваться у вируса, возникали реже.Следует проводить закаливающие процедуры, приём поливитаминов


Напоминаем, что консультации специалистов сайта даются исключительно в справочных целях и не являются постановкой диагноза или основанием
для назначения лечения. Необходима очная консультация специалиста, в том числе для выявления возможных противопоказаний.
Особенности цитомегаловирусной инфекции
Возбудитель – цитомегаловирус (ЦМВ) относится к семейству бета-герпесвирусов. ЦМВ отличается высоким тропизмом к клеткам слюнных желез и в локализованной форме находится только там. Цитомегаловирусная инфекция – хроническая персистирующая инфекция человека. После первичного инфицирования вирус переходит в латентное состояние и в большинстве случае себя клинически не проявляет. Развитие цитомегалии связано с потерей иммунного контроля над латентным состоянием ЦМВ. Инкубационный период составляет от 20 до 60 дней. Заболевания, обусловленные ЦМВ, регистрируются повсеместно. По данным серо-эпидемиологических исследований, 50-80% людей серопозитивны к данному вирусу. Источником заражения является человек с острой или латентной стадией заболевания. ЦМВ может находиться в слюне, отделяемом носоглотки, моче, семенной жидкости, секрете шейки матки. Пути передачи инфекции разнообразны: воздушно-капельный, контактно-бытовой, половой, транспланцентарный. У взрослых ЦМВ-инфекция встречается как сопутствующее заболевание при различных иммунодефицитных состояниях, а основными путями заражения являются: половой и парентеральный. К группам риска развития цитомегаловирусной инфекции относятся: беременные, недоношенные дети, доноры крови и органов, онкологические и гематологические больные, пациенты с различными иммунодефицитными состояниями, медицинские работники.
Клинические проявления приобретенной цитомегаловирусной инфекции
Различают несколько вариантов течения инфекции. Заболевание может протекать в субклинической, легкой, средней и тяжелой форме с токсикозом и летальным исходом. Выраженность симптоматики и тяжесть проявлений во многом зависят от иммунитета человека. Проявления приобретенной цитомегаловирусной инфекции у пациентов с нормальным иммунитетом может напоминать клинику простудных заболеваний. Чаще всего первичное инфицирование проявляется мононуклеозоподобным синдромом. Инкубационный период составляет 20-60 суток, продолжительность заболевания 2-6 недель. Как правило, отмечается лихорадка, слабость, явления интоксикации, увеличение лимфатических узлов, боли в мышцах. При достаточном иммунном ответе организм вырабатывает антитела против вируса и заболевание заканчивается самоизлечением. Выделение вирусов с биологическим жидкостями продолжается месяцы и годы после выздоровления. После первичного инфицирования цитомегаловирус может находится в организме десятки лет в неактивной форме или самопроизвольно исчезать из организма. В среднем у 90-95% взрослого населения обнаруживаются антитела класса G к ЦМВ. ЦМВ-инфекция у лиц с ослабленным иммунитетом. (пациенты с лимфопролиферативными заболеваниями, гемобластозами, ВИЧ-инфицированные, пациенты после трансплантации внутренних органов или костного мозга). У таких пациентов может происходить генерализация инфекции, поражаются печень, почки, легкие, сетчатка глаза, поджелудочная железа и другие органы.
Особенности ОРВИ
Острые респираторные вирусные инфекции (ОРВИ) – пожалуй, самая обширная группа инфекций, передающихся воздушно-капельным путем и вызывающих респираторные проявления разной степени выраженности: от легкого насморка до бронхита или пневмонии. Вся группа объединена в собирательный термин в связи со схожестью клинической симптоматики. ОРВИ относят к отдельной группе респираторных инфекций, вызванных исключительно вирусами. ОРВИ болеет каждый человек, в среднем дети болеют ими от одного до пяти раз в год, взрослые от одного до двух раз в год. Известно около 250 видов вирусов, способных вызывать ОРВИ. Все они относятся к определенным группам: риновирусы, аденовирусы, коронавирусы, энтеровирусы, парвавирусы, парамиксовирусы, вирусы гриппа, вирусы парагриппа, респираторно-сентициальные вирусы, вирусы коксаки, другие респираторные вирусы. Заражение ОРВИ происходит воздушно-капельным путем. Частицы вируса передаются при кашле, разговоре, чихании. ОРВИ присуще сезонное течение, наиболее часто вспышки заболевания наблюдаются поздней осенью и ранней весной.
Клинические проявления ОРВИ
Для клиники ОРВИ характерно стадийное течение. Период инкубации от момента заражения до проявления первых признаков различный колеблется от нескольких часов до 3-7 суток. В период клинических проявлений все ОРВИ имеют сходные проявления той или иной степени выраженности. Клиническую картину ОРВИ составляют такие симптомы, как заложенность носа, насморк, выделения из носа (от скудных до обильных и водянистых), чихание и зуд в носу; першение в горле, дискомфорт или болезненность при глотании, краснота в горле, кашель (сухой или влажный), лихорадка – от умеренной (37,5-38?С) до выраженной (38,5-40?С). Также наблюдается общее недомогание, отказ от еды, головные боли, сонливость, покраснение глаз, жжение, слезотечение, нарушения пищеварения с послаблением стула. Иногда бывает реакция лимфоузлов в области челюсти и шеи, в виде увеличения со слабой болезненностью. Проявления ОРВИ зависят от конкретного вида вируса, и могут варьироваться от незначительного насморка и покашливания до выраженных лихорадочных и токсических проявлений. В среднем проявления длятся от 2-3 до семи и более дней, лихорадочный период длится до 2-3 дней.
ОРВИ характеризуется высокой заразностью для окружающих, сроки которой зависят от вида вируса. В среднем заразным пациент является последние дни инкубационного периода и первые 2-3 суток клинических проявлений, постепенно количество вирусов снижается и больной становится не опасным в плане распространения инфекции. В ряде случаев ОРВИ может протекать тяжело. Это может приводить к формированию таких осложнений как: острые синуситы (воспаление пазух носа с присоединением гнойной инфекции), развитие бронхитов и пневмоний, распространение инфекции на слуховую трубу с формированием отитов, присоединение вторичной бактериальной инфекции (например, развитие ангины), обострение очагов хронической инфекции как в бронхо-легочной системе, так и в других органах.
Лабораторная диагностика ЦМВ-инфекции и ОРВИ
Выявление ЦМВ – инфекции базируется на трех методах:
2. Молекулярно-биологическая диагностика (ПЦР-диагностика) – основана на выявлении специфической вирусной ДНК – в настоящее время наиболее достоверный метод диагностики.
3. Иммуноферментный анализ (ИФА) – основан на выявлении специфических ЦМВ антител. При обнаружении только Ig M – острая фаза вирусного процесса, обнаружение Ig M и Ig G – свидетельствуют об обострении латентной формы инфекции, обнаружение только Ig G говорит о стихании клинических проявлений и переходе ЦМВ в латентное состояние.

Диагностика ОРВИ в остром периоде не представляет сложности – проявления типичны, иногда для исключения гнойной инфекции проводят бактериальный посев мазка из горла и носа. Дополнительных методов диагностики при неосложненных ОРВИ не проводится. В тяжелых эпизодах гриппа проводятся исследования для выявления специфического комплекса антиген—антитело, клеток крови с вирусом и т.д. В случае необходимости диагностики осложнений применяют рентген придаточных пазух носа или грудной клетки.
Лечение ЦМВ-инфекции и ОРВИ
Основой лечения обоих инфекций является назначение противовирусной терапии. Лечение цитомегаловирусной инфекции является более сложной задачей. Терапия обычно проводится в условиях стационара. Специфического лечения и профилактики ЦМВ-инфекции нет. Рекомендуется комбинированная терапия противовирусными препаратами (ганцикловир, фоскарнет) и иммунными средствами (интерферонотерапия). В тяжелых случаях применяется посиндромальная терапия (в зависимости от вовлечения в инфекционный процесс внутренних органов).
При лечении ОРВИ необходимо соблюдать следующие правила: изоляция от других детей и взрослых, постельный режим, обильное потребление жидкости, питание по аппетиту (растительно-молочный стол). В качестве дополнительного лечения в комбинации с интерферонотерапией, назначаются симптоматические средства по показаниям: жаропонижающие средства при лихорадке выше 38,5-39?С и плохом самочувствии, препараты от насморка, антисептические и противовоспалительные средства для зева, противокашлевые, отхаркивающие и разжижающие мокроту средства. Базовой составляющей терапии ЦМВ-инфекции и ОРВИ представляется противовирусное лечение. В комплексной схеме может применяться препарат Виферон Суппозитории и Виферон Гель или Виферон Мазь. Сочетание основного действующего вещества в препарате – интерферона альфа-2b и высокоактивных антиоксидантов позволяет создать полноценную противоинфекционную защиту, улучшить собственный иммунный ответ на вирусы, повысить устойчивость организма к инфекциям.
Справочно-информационный материал
Автор статьи
Врач дерматовенеролог, клинический иммунолог, д.м.н., профессор
Цитомегалия – это инфекционное заболевание вирусного генеза, передающееся половым, трансплацентарным, бытовым, гемотрансфузионным путем. Симптоматически протекает в форме упорной простуды. Отмечается слабость, недомогание, головные и суставные боли, насморк, увеличение и воспаление слюнных желез, обильное слюноотделение. Часто протекает бессимптомно. Опасна цитомегалия беременных: она может вызывать самопроизвольный выкидыш, врожденные пороки развития, внутриутробную гибель плода, врожденную цитомегалию. Диагностика осуществляется лабораторными методами (ИФА, ПЦР). Лечение включает противовирусную и симптоматическую терапию.
МКБ-10
Общие сведения
Другие названия цитомегалии, встречающиеся в медицинских источниках, - цитомегаловирусная инфекция (ЦМВ), инклюзионная цитомегалия, вирусная болезнь слюнных желез, болезнь с включениями. Цитомегалия является широко распространенной инфекцией, и многие люди, являясь носителями цитомегаловируса, даже не подозревают об этом. Наличие антител к цитомегаловирусу выявляется у 10—15% населения в подростковом возрасте и у 50% взрослых людей. По некоторым источникам, носительство цитомегаловируса определяется у 80% женщин детородного периода. В первую очередь это относится к бессимптомному и малосимптомному течению цитомегаловирусной инфекции.

Причины
- воздушно-капельным: при чихании, кашле, разговоре, поцелуях и т.д.;
- половым путем: при сексуальных контактах через сперму, влагалищную и шеечную слизь;
- гемотрансфузионным: при переливании крови, лейкоцитарной массы, иногда - при пересадке органов и тканей;
- трансплацентарным: во время беременности от матери плоду.
Нередко цитомегаловирус находится в организме многие годы и может ни разу не проявить себя и не нанести вреда человеку. Проявление скрытой инфекции происходит, как правило, при ослаблении иммунитета. Угрожающую по своим последствиям опасность цитомегаловирус представляет у лиц со сниженным иммунитетом (ВИЧ-инфицированных, перенесших трансплантацию костного мозга или внутренних органов, принимающих иммунодепрессанты), при врожденной форме цитомегалии, у беременных.
Патогенез
Попадая в кровь, цитомегаловирус вызывает выраженную иммунную реакцию, проявляющуюся в выработке защитных белковых антител – иммуноглобулинов М и G (IgM и IgG) и противовирусной клеточной реакцией - образованием лимфоцитов CD 4 и CD 8. Угнетение клеточного иммунитета при ВИЧ-инфекции приводит к активному развитию цитомегаловируса и вызываемой им инфекции.
Даже при бессимптомном течении инфекции носитель цитомегаловируса является потенциально заразным для неинфицированных лиц. Исключение составляет внутриутробный путь передачи цитомегаловируса от беременной женщины плоду, который происходит в основном при активном течении процесса, и лишь в 5% случаев вызывает врожденную цитомегалию, в остальных же носит бессимптомный характер.
Симптомы цитомегалии
Врожденная цитомегалия
В 95% случаев внутриутробное инфицирование плода цитомегаловирусом не вызывает развития заболевания, а протекает бессимптомно. Врожденная цитомегаловирусная инфекция развивается у новорожденных, матери которых перенесли первичную цитомегалию. Врожденная цитомегалия может проявляться у новорожденных в различных формах:
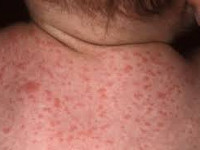
- петехиальная сыпь – мелкие кожные кровоизлияния - встречается у 60-80% новорожденных;
- недоношенность и задержка внутриутробного развития плода - встречается у 30% новорожденных;
- желтуха;
- хориоретинит – острый воспалительный процесс в сетчатке глаза, часто вызывающий снижение и полную потерю зрения.
Летальность при внутриутробном инфицировании цитомегаловирусом достигает 20-30%. Из выживших детей большая часть имеет отставание в умственном развитии или инвалидность по слуху и зрению.
Приобретенная цитомегалия у новорожденных
При инфицировании цитомегаловирусом в процессе родов (при прохождении плода по родовым путям) или в послеродовом периоде (при бытовом контакте с инфицированной матерью или грудном вскармливании) в большинстве случаев развивается бессимптомное течение цитомегаловирусной инфекции. Однако у недоношенных младенцев цитомегаловирус может вызывать затяжную пневмонию, к которой часто присоединяется сопутствующая бактериальная инфекция. Часто при поражении цитомегаловирусом у детей отмечается замедление в физическом развитии, увеличение лимфоузлов, гепатит, сыпь.
Мононуклеозоподобный синдром
У лиц, вышедших из периода новорожденности и имеющих нормальный иммунитет, цитомегаловирус может вызывать развитие мононуклеозоподобного синдрома. Течение мононуклеазоподобного синдрома по клинике не отличается от инфекционного мононуклеоза, вызываемого другой разновидностью герпесвируса – вирусом Эбштейна-Барр. Течение мононуклеозоподобного синдрома напоминает упорную простудную инфекцию. При этом отмечается:
- длительная (до 1 месяца и более) лихорадка с высокой температурой тела и ознобами;
- ломота в суставах и мышцах, головная боль;
- выраженные слабость, недомогание, утомляемость;
- боли в горле;
- увеличение лимфоузлов и слюнных желез;
- кожные высыпания, напоминающие сыпь при краснухе (обычно встречается при лечении ампициллином).
В отдельных случаях мононуклеозоподобный синдром сопровождается развитием гепатита – желтухой и повышением в крови печеночных ферментов. Еще реже (до 6% случаев) осложнением мононуклеозоподобного синдрома служит пневмония. Однако у лиц с нормальной иммунной реактивностью она протекает без клинических проявлений, выявляясь лишь при проведении рентгенографии легких.
Длительность течения мононуклеозоподобного синдрома составляет от 9 до 60 дней. Затем обычно наступает полное выздоровление, хотя на протяжении нескольких месяцев могут сохраняться остаточные явления в виде недомогания, слабости, увеличенных лимфоузлов. В редких случаях активизация цитомегаловируса вызывает рецидивы инфекции с лихорадкой, потливостью, приливами и недомоганием.
Цитомегаловирусная инфекция у лиц с ослабленным иммунитетом
Ослабление иммунитета наблюдается у лиц, страдающих синдромом врожденного и приобретенного (СПИД) иммунодефицита, а также у пациентов, перенесших пересадку внутренних органов и тканей: сердца, легкого, почки, печени, костного мозга. После пересадки органов пациенты вынуждены постоянно принимать иммунодепрессанты, ведущие к выраженному подавлению иммунных реакций, что вызывает активность цитомегаловируса в организме.
У пациентов, перенесших трансплантацию органов, цитомегаловирус вызывает поражение донорских тканей и органов (гепатит – при пересадке печени, пневмонию при пересадке легкого и т. д.). После трансплантации костного мозга у 15-20% пациентов цитомегаловирус может привести к развитию пневмонии с высокой летальностью (84-88%). Наибольшую опасность представляет ситуация, когда инфицированный цитомегаловирусом донорский материал пересажен неинфицированному реципиенту.
Цитомегаловирус поражает практически всех ВИЧ-инфицированных. В начале заболевания отмечаются недомогание, суставные и мышечные боли, лихорадка, ночная потливость. В дальнейшем к этим признакам могут присоединяться поражения цитомегаловирусом легких (пневмония), печени (гепатит), мозга (энцефалит), сетчатки глаза (ретинит), язвенные поражения и желудочно-кишечные кровотечения.
У мужчин цитомегаловирусом могут поражаться яички, простата, у женщин – шейка матки, внутренний слой матки, влагалище, яичники. Осложнениями цитомегаловирусной инфекции у ВИЧ-инфицированных могут стать внутренние кровотечения из пораженных органов, потеря зрения. Множественное поражение органов цитомегаловирусом может привести к их дисфункции и гибели пациента.
Диагностика
С целью диагностики цитомегаловирусной инфекции проводится лабораторное обследование. Постановка диагноза цитомегаловирусной инфекции основана на выделении цитомегаловируса в клиническом материале или при четырехкратном повышении титра антител.
- ИФА-диагностика. Включает определение в крови специфических антител к цитомегаловирусу - иммуноглобулинов М и G. Наличие иммуноглобулинов М может свидетельствовать о первичном заражении цитомегаловирусом либо о реактивации хронической ЦМВИ. Определение высоких титров IgМ у беременных может угрожать инфицированию плода. Повышение IgМ выявляется в крови спустя 4-7 недель после заражения цитомегаловирусом и наблюдается на протяжении 16-20 недель. Повышение иммуноглобулинов G развивается в период затухания активности цитомегаловирусной инфекции. Их наличие в крови говорит о присутствии цитомегаловируса в организме, но не отражает активности инфекционного процесса.
- ПЦР-диагностика. Для определения ДНК цитомегаловируса в клетках крови и слизистых (в материалах соскобов из уретры и цервикального канала, в мокроте, слюне и т. д.) используется метод ПЦР-диагностики (полимеразной цепной реакции). Особенно информативно проведение количественной ПЦР, дающей представление об активности цитомегаловируса и вызываемого им инфекционного процесса.
В зависимости от того, какой орган поражен цитомегаловирусной инфекцией, пациент нуждается в консультации гинеколога, андролога, гастроэнтеролога или других специалистов. Дополнительно по показаниям проводится УЗИ органов брюшной полости, кольпоскопия, гастроскопия, МРТ головного мозга и другие обследования.
Лечение цитомегаловирусной инфекции
Неосложненные формы мононуклеазоподобного синдрома не требует специфической терапии. Обычно проводятся мероприятия, идентичные лечению обычного простудного заболевания. Для снятия симптомов интоксикации, вызываемой цитомегаловирусом, рекомендуется пить достаточное количество жидкости.
Лечение цитомегаловирусной инфекции у лиц, входящих в группу риска, проводится противовирусным препаратом ганцикловиром. В случаях тяжелого течения цитомегалии ганцикловир вводится внутривенно, т. к. таблетированные формы препарата обладают лишь профилактическим эффектом в отношении цитомегаловируса. Поскольку ганцикловир обладает выраженными побочными эффектами (вызывает угнетение кроветворения - анемию, нейтропению, тромбоцитопению, кожные реакции, желудочно-кишечные расстройства, повышение температуры и ознобы и др.), его применение ограничено у беременных, детей и у людей, страдающих почечной недостаточностью (только по жизненным показаниям), он не используется у пациентов без нарушения иммунитета.
Для лечения цитомегаловируса у ВИЧ-инфицированных наиболее эффективен препарат фоскарнет, также обладающий рядом побочных эффектов. Фоскарнет может вызывать нарушение электролитного обмена (снижение в плазме крови магния и калия), изъязвление половых органов, нарушение мочеиспускания, тошноту, поражение почек. Данные побочные реакции требуют осторожного применения и своевременной корректировки дозы препарата.
Прогноз
Особую опасность цитомегаловирус представляет при беременности, так как может провоцировать выкидыш, мертворождение или вызывать тяжелые врожденные уродства у ребенка. Поэтому цитомегаловирус, наряду с герпесом, токсоплазмозом и краснухой, относится к числу тех инфекций, обследоваться на которые женщины должны профилактически, еще на этапе планирования беременности.
Профилактика
Особенно остро вопрос профилактики цитомегаловирусной инфекции стоит у лиц, входящих в группу риска. Наиболее подвержены инфицированию цитомегаловирусом и развитию заболевания ВИЧ-инфицированные (особенно больные СПИДом), пациенты после трансплантации органов и лица с иммунодефицитом иного генеза.
Неспецифические методы профилактики (например, соблюдение личной гигиены) неэффективны в отношении цитомегаловируса, так как заражение им возможно даже воздушно-капельным путем. Специфическая профилактика цитомегаловирусной инфекции проводится ганцикловиром, ацикловиром, фоскарнетом среди пациентов, входящих в группы риска. Также для исключения возможности инфицирования цитомегаловирусом реципиентов при пересадке органов и тканей необходим тщательный подбор доноров и контроль донорского материала на наличие цитомегаловирусной инфекции.
Читайте также:

