Может ли инфекция содержаться в сперме
Обновлено: 18.04.2024
Лейкоциты в спермограмме, или лейкоспермия — патологическое состояние, которое характеризуется появлением белых кровяных клеток в семенной жидкости. Согласно статистическим данным, повышенные лейкоциты диагностируются у 20% мужчин, обратившихся к врачу по причине бесплодия. Выявить нарушение можно с помощью спермограммы.
Уролог - андролог, к.м.н.
Стаж работы 19 лет.
Статья проверена заместителем генерального директора, врачом акушер-гинекологом Дмитриевым Дмитрием Викторовичем.
- Этиологические факторы
- Как выявить
- Лечение лейкоспермии
- Профилактика
- Нет времени читать?
Этиологические факторы
Основными причинами повышенного содержания лейкоцитов является:
- Инфекции, передающиеся половым путем — хламидиоз, сифилис, гонорея, уреаплазмоз, микоплазмоз и другие. ИППП могут иметь острый или хронический характер. Именно хронические формы представляют серьезную проблему как для пациентов, так и для врачей, ведь они склонны к бессимптомному течению, в лучшем случае имеют стертую клиническую картину. Пациент может болеть в очень долго и даже не подозревать об этом, обращаясь к врачу только после того, как заболевание стало причиной бесплодия.
- Заболевания простаты. Предстательная железа отвечает за выработку секрета, который обеспечивает подвижность и жизнедеятельность мужских половых клеток. При развитии воспаления простаты количество лейкоцитов в сперме возрастает.
- Уретрит или воспаление мочеиспускательного канала. В таком случае лейкоциты попадают в сперму во время эякуляции.
- Заболевания яичек — воспалительные процессы, неопущение яичка, водянка. Данный орган отвечает за выработку тестостерона. Кроме того, здесь происходит развитие сперматозоидов. Воспалительные процессы приводят к нарушению функции органа. Как результат — уменьшается количество мужских половых клеток и повышается количество лейкоцитов в сперме.
- Воспалительные процессы семенных пузырьков и семявыносящих канальцев, которые приводят к гибели сперматозоидов и появлению белых кровяных телец в спермограмме.
Кроме того, существуют дополнительные причины повышенного содержания лейкоцитов в семенной жидкости. Это системные воспалительные процессы, туберкулез, травмы мошонки, злокачественные опухоли.
Как видно, независимо от причин, появлению лейкоцитов в спермограмме способствуют воспалительные процессы. Задача врача — установить степень их тяжести, выяснить особенности течения и локализацию с помощью оценки объективных данных и результатов дополнительного обследования.

Воспалительные процессы при лейкоспермии
Как выявить
Обнаружить увеличение лейкоцитов в сперме можно только благодаря спермограмме. Анализ спермы позволяет выявить лейкоциты и сосчитать их количество.
Для точной диагностики причины повышенного количества белых кровяных телец в сперме мужчине рекомендуют пройти ряд обследований, в частности:
- общий анализ крови — с целью выявления признаков воспалительного процесса в организме;
- общий анализ мочи — для оценки функции и состояния мочевыводящих органов; — для обнаружения признаков воспалительного процесса в указанных органах, а также органических изменений (травматических повреждений, опухолей, спаечного процесса);
- микроскопия мазка из уретры — для выявления возможных возбудителей воспалительных заболеваний;
- бактериологическое исследование выделений из мочеиспускательного канала — позволяет идентифицировать патогенные микроорганизмы, определить их чувствительность к антибиотикам; , передающиеся половым путем — очень точный метод выявления возбудителей болезней, передающихся половым путем;
- иммунограмма — позволяет оценить работу иммунной системы.
- при необходимости мужчинам назначают КТ или МРТ органов малого таза и мошонки.
Врач может поставить окончательный диагноз, сопоставив жалобы пациента, данные клинической картины и результаты лабораторных и инструментальных методов обследования.

Диагностика лейкоспермии
Лечение лейкоспермии
Первое, что нужно понять — появление лейкоцитов в сперме далеко не приговор . В большинстве случаев состояние поддается успешной терапии. Лечение мужчине, у которого повышены лейкоциты в семенной жидкости, назначается только после комплексного обследования и постановки точного диагноза, ведь лейкоспермия — это всего лишь признак основного заболевания. Настоятельно не рекомендуется заниматься самолечением — это может привести к ряду осложнений и ухудшению состояния пациента.
При повышенных лейкоцитах в семенной жидкости врачи используют такие группы препаратов:
- Антибактериальные средства, действие которых направлено на уничтожение болезнетворных бактерий. Выбирая антибиотик, врач отдает предпочтение лекарствам, которые хорошо проникают в сперму.
- Противовирусные препараты — применяются в тех случаях, если лейкоциты в спермограмме появились из-за воздействия патогенных вирусов.
- Нестероидные противовоспалительные средства — устраняют признаки воспалительного процесса и болевой синдром.
- Противовоспалительные стероидной группы — применяются в тех случаях, если препараты предыдущей группы оказались неэффективными.
- Витамины и общеукрепляющие средства — направлены на нормализацию работы иммунной системы пациента.
Схему лечения составляет врач, ориентируясь на индивидуальные особенности каждого больного. После завершения основного курса лечения пациенту рекомендуют физиотерапию. Главная задача физиотерапевтического лечения — улучшить микроциркуляцию крови в половых органах и окончательно устранить воспалительный процесс, ускорить реабилитацию больного. Хирургическое лечение назначается при сужении путей, выводящих сперму или их закупорке спаечным процессом.
Для повышения эффективности лечения и улучшения показателей спермограммы пациенту рекомендуют:
- половой покой;
- отказ от вредных привычек;
- умеренные физические нагрузки;
- правильное питание;
- соблюдение режима труда и отдыха.
После завершения курса лечения больному рекомендуют сдать сперму на контрольную спермограмму. Если терапия не принесла желаемого эффекта, ее пересматривают и повторяют. Планировать беременность нужно после того, как будут нормализованы лейкоциты.
Обратитесь к нам за квалифицированной помощью
Профилактика
К сожалению, специфических профилактических мер, помогающих предотвратить лейкоспермию, не существует. Мужчинам, которые хотят избежать повышенного количества белых кровяных телец в семенной жидкости рекомендуют:
- иметь постоянного полового партнера;
- предпочитать безопасный секс, с использованием презервативов;
- принимать поливитаминные препараты;
- не допускать переохлаждения;
- закаливать организм;
- правильно питаться, в частности, употреблять продукты, содержащие витамин Е и цинк;
- следить за количеством употребляемых антиоксидантов.
Очень важно проходить регулярные профилактические осмотры у уролога. Перед планированием ребенка следует сдать сперму на анализ — это поможет своевременно диагностировать заболевание и провести его лечение.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
ПЦР-анализ на сегодняшний день является одним из высокотехнологичных, доступных и эффективных методов молекулярной диагностики, применяемый в разных областях медицины. Чаще всего он используется для лабораторной диагностики инфекционных заболеваний человека, в том числе инфекций, передаваемых половым путём (ИППП), и выявления возбудителей урогенитальных инфекций, которые могут вызывать различные воспалительные заболевания органов мочеполовой системы у мужчин и женщин.
В этой статье речь пойдет о методе ПЦР для диагностики инфекций, передаваемых половым путем, при анализе спермы (эякулята). Какие инфекции можно определить в сперме, а какие нельзя? Какие еще материалы можно использовать для диагностики инфекций половой системы?
Среди преимуществ ПЦР как метода в сравнении с другими, традиционно используемыми для диагностики инфекционных заболеваний человека (иммуноферментный анализ, бактериологический посев, микроскопия), стоит отметить непосредственное обнаружение инфекционного агента в результате выявления специфического фрагмента ДНК или РНК возбудителя в исследуемом образце, а потому - возможность напрямую идентифицировать возбудителя инфекции, осуществлять раннюю диагностику, например, в инкубационном периоде, диагностировать заболевание не только в острой и хронической формах, но и выявлять скрытые (латентные) формы инфекций, протекающие без выраженных симптомов или бессимптомно, а также проводить скрининговые исследования, направленные как на определение уже имеющейся инфекционной патологии, так и выявление возможного носительства инфекций для оценки принадлежности пациента к группе риска.
Спектр возбудителей, выявляемых методом ПЦР, чрезвычайно широк, в связи с чем наибольшее распространение ПЦР-диагностика получила в гинекологической и урологической практике, в дерматовенерологии. Для диагностики большинства бактериальных и вирусных инфекций, выявления возбудителей ИППП, вызывающих заболевания, передаваемые половым путём (ЗППП), материалом для исследования служит, в основном, соскобное отделяемое слизистых оболочек мочеполовых органов: соскоб эпителиальных клеток из цервикального канала и поверхности шейки матки у женщин, соскоб из уретры (мочеиспускательного канала), выделения из половых органов - у мужчин и женщин. При обследовании на некоторые виды инфекций (ВИЧ, гепатиты В и С, вирус Эпштейна-Барр и др.) для анализа берут кровь. Для выявления цитомегаловирусной и герпетической инфекций можно исследовать мочу. Клиническим материалом для ПЦР-диагностики ИППП у мужчин может служить секрет предстательной железы и эякулят (сперма). В каждом конкретном случае выбор исследуемого биоматериала определяется диагностической задачей исследования.
В данной статье мы подробнее остановимся на диагностике ИППП у мужчин и возможности выявления возбудителей ЗППП и урогенитальных инфекций в эякуляте.
Инфекционно-воспалительные заболевания органов мужской репродуктивной системы могут явиться одной из возможных причин снижения мужской фертильности (способности к воспроизведению потомства), а урогенитальные инфекции их вызывающие - быть ассоциированы с мужским бесплодием.
К органам мужской репродуктивной системы относятся наружные и внутренние половые органы. К числу наружных относят половой член и мошонку. Внутренние половые органы представлены яичками с их оболочками и придатками, расположенными в мошонке, семявыносящими протоками и добавочными половыми железами, в числе которых предстательная железа (простата) - железисто-мышечный орган, охватывающий мочеиспускательный канал ниже мочевого пузыря, семенные пузырьки - парный железистый орган, расположенный над предстательной железой, и бульбоуретральные (Куперовы) железы - парные округлые железы небольшой величины, расположенные между пучками мышц мочеполовой диафрагмы. В яичках, являющихся парной половой железой, происходит образование мужских половых клеток - сперматозоидов и выработка мужских половых гормонов. Продукты секреции добавочных половых желез образуют семенную жидкость (семенную плазму, или спермоплазму), которая при смешении со сперматозоидами образует сперму. Придаток яичка (эпидидимис) тесно связан с яичком и служит резервуаром накопления спермы и созревания сперматозоидов, являясь частью семявыводящих путей. Семявыносящий проток представляет собой парный трубчатый орган, служащий для транспортировки сперматозоидов из эпидидимиса в семявыбрасывающий проток. При эякуляции (семяизвержении) происходит сокращение продольных мышечных волокон семявыносящего протока, сперматозоиды поступают в семявыносящий проток и смываются содержимым семенных пузырьков в уретру. Вклад секрета семенных пузырьков и предстательной железы в общий объём семенной жидкости составляет около 95% (примерно 35% приходится на секрет предстательной железы, 60% - на секрет семенных пузырьков), поэтому колебания объёма эякулята, в первую очередь, зависят от секрета добавочных половых желез. Тесная функциональная взаимосвязь всех органов мужской половой системы позволяет оценивать её состояние путём исследования эякулята. Среди лабораторных методов исследования анализ эякулята является важнейшим и, зачастую, - достаточным не только для оценки мужской фертильности, например, при анализе спермограммы, но и диагностики наиболее распространённых, репродуктивно значимых урогенитальных инфекций.
Наиболее частыми возбудителями инфекций мужского урогенитального тракта являются бактерии: гонококк (Neisseria gonorrhoea) - возбудитель гонореи, хламидии (Chlamydia trachomatis) - возбудитель урогенитального хламидиоза, трахомы и венерической лимфогранулемы, бледная трепонема (Treponema pallidum) - возбудитель сифилиса, микоплазмы (Mycoplasma genitalium и Mycoplasma hominis) и уреаплазмы (Ureaplasma urealyticum, Ureaplasma parvum), являющиеся инфекционными агентами воспалительных процессов в мочеполовых органах, а также простейшие, например, трихомонада (Trichomonas vaginalis) - возбудитель урогенитального трихомониаза, грибы, например, рода Candida, вызывающие урогенитальный кандидоз, и различные вирусы, среди которых вирусы простого герпеса 1 и 2 типов (ВПГ, Herpes simplex virus, HSV1 и HSV2) - возбудители генитального герпеса, цитомегаловирус (CMV), вирус папилломы человека (ВПЧ, HPV, Human papillomavirus), вирусы гепатита В (HBV), гепатита С (HCV), ВИЧ (HIV) и другие. Некоторые из перечисленных бактериальных возбудителей (гонококк, хламидии, бледная трепонема, генитальная микоплазма) являются патогенами, другие (уреаплазмы, энтерококки, стафилококки и ряд других) - принадлежат к группе условно-патогенных микроорганизмов, способных вызывать воспаление в половых органах при снижении иммунной защиты.
Вирусы и бактерии могут напрямую поражать сперматозоиды, приводя к изменению их подвижности. Так, например, известно, что Mycoplasma genitalium и Ureaplasma urealyticum, прикрепившиеся к головке и средней части сперматозоидов, негативно влияют не только на их подвижность, но и способность к оплодотворению яйцеклетки, проводимому в экспериментальных (in vitro) условиях. Повреждающее действие могут оказывать и продуцируемые микроорганизмами токсины. В ответ на инфекционный процесс развивается вторичное воспалительное повреждение, сопровождаемое образованием свободных радикалов и цитокинов, способных оказывать цитотоксическое воздействие на половые клетки. Кроме того, инфекции являются одним из факторов риска образования антиспермальных антител (АСАТ), направленных против различных частей сперматозоидов. Механизмом образования АСАТ на фоне воспалительного процесса является всё та же способность бактерий, вирусов и грибов прикрепляться к мембране сперматозоидов, вследствие чего происходит запуск аутоиммунных реакций. Присутствие АСАТ в эякуляте приводит к снижению его качественных и количественных характеристик: уменьшению концентрации и подвижности сперматозоидов, изменению морфологии половых клеток, их агглютинации, к изменению значений pH и вязкости семенной плазмы. Тем самым инфекции мочеполовых органов могут снижать репродуктивную функцию у мужчин.
Большинство возбудителей ИППП попадают в организм преимущественно половым путём. Наиболее часто инфекции выявляются у лиц молодого возраста, особенно тех, кто имеет большое число половых партнёров. При незащищенном половом акте высок риск заражения хламидиозом, гонореей, сифилисом, трихомониазом, гепатитами В и С, ВИЧ, герпесом, ВПЧ. Всего в настоящее время насчитывается более двадцати инфекций, которые передаются половым путём. Многие из них характеризуются высокой контагиозностью, а потому - быстрым распространением среди населения. К примеру, ежегодно в мире регистрируется около 90 миллионов новых случаев хламидийной инфекции, а восприимчивость к урогенитальному хламидиозу приближается к 100%. Следует помнить, что заражение ИППП может происходить при любом виде сексуальных контактов: анальном и оральном сексе, генитальном контакте без проникновения. Коварство этих инфекций заключается и в их возможности протекать без клинически выраженных симптомов. Согласно данным Всемирной организации здравоохранения (ВОЗ), 50 - 80% населения инфицировано вирусом папилломы человека, но лишь 1 - 2% лиц имеют клинические проявления этой инфекции. Бессимптомное вирусоносительство играет ключевую роль в распространении генитального герпеса: до 70% случаев передачи этого вируса и заражения им здоровых лиц происходит при бессимптомном характере болезни и наличии вируса герпеса у больного. Скрытый характер течения инфекции затрудняет возможность её выявления. Отсутствие со стороны мужчины должного внимания на появление у себя некоторых из признаков или симптомов начинающегося заболевания, несвоевременное обращение к врачу или неадекватное лечение, например, в случае предпринимаемого самолечения, могут способствовать переходу инфекции в хроническу форму и развитию хронического заболевания. Хроническую инфекцию труднее диагностировать, тяжелее лечить, к тому же последствия хронического инфекционно-воспалительного процесса в мочеполовых органах оказываются более тяжкими для мужского здоровья.
В зависимости от локализации инфекционного процесса чаще всего у мужчин развиваются уретрит (воспаление мочеиспускательного канала), цистит (воспаление мочевого пузыря), простатит (воспаление предстательной железы), эпидидимит (воспаление придатка яичка) и орхит (воспаление яичка). Острый эпидидимит может распространиться и на яички (эпидидимоорхит). Симптомы или признаки заболевания напрямую зависят от того, какой именно возбудитель инфекции попал в мужской организм и каково состояние иммунитета в целом. Наиболее частыми возбудителями инфекций, вызывающих уретрит, являются Chlamydia trachomatis, Neisseria gonorrhoea, Mycoplasma genitalium и Ureaplasma urealyticum. Среди сексуально активных молодых мужчин эпидидимит чаще вызывается Chlamydia trachomatis, Neisseria gonorrhoea и Trichomonas vaginalis. У мужчин старшего возраста и пожилых чаще обнаруживают условно-патогенную микрофлору (Mycoplasma hominis, Ureaplasma parvum и др.).
Симптомы урогенитальных заболеваний, вызываемых различными возбудителями ИППП, чаще всего не являются специфичными. При остром характере инфекционного-воспалительного процесса клиническая картина ИППП у мужчин может выражаться такими симптомами, как дискомфорт, зуд и жжение в области уретры, боль в промежности, нижней части живота и в области мошонки, болезненность при мочеиспускании (дизурия) и половых контактах (диспареуния), гиперемия и отёчность кожных покровов в области поражения, слизистые или гнойные выделения из уретры. В случае скрытой формы инфекции признаками заражения могут являться редкие, незначительные выделения из уретры. Сходство клинических проявлений многих урогенитальных инфекций вовсе не означает, что существует их одинаковое лечение, каждая инфекция требует индивидуальной медикаментозной терапии. Это диктует необходимость проведения лабораторного исследования, направленного на выявление и идентификацию возбудителей ИППП.
Одним из таких видов исследования, предлагаемых в нашей клинике для мужчин, является анализ эякулята с помощью молекулярно-биологического метода ПЦР. Исследование является скрининговым и представляет собой блок анализов ПЦР на инфекции в сперме. Предназначен для обнаружения в биоматериале специфических фрагментов ДНК основных возбудителей ИППП и урогенитальных инфекций мочеполового тракта у мужчин: Neisseria gonorrhoeae, Clamydia trachomatis, Trichomonas vaginalis, Mycoplasma genitalium, Mycoplasma hominis и Ureaplasma spp. Обследование не требует применения каких-либо инвазивных процедур, а потому может быть выполнено в кратчайшие сроки. Использование для этих целей современного высокочувствительного и высокоточного диагностического метода, каким является ПЦР-анализ, представляется в настоящее время неотъемлемой частью комплексного подхода в лабораторной оценке мужского репродуктивного здоровья.
Бактериоспермия — это повышенное содержание в сперме мужчины, чаще всего средней возрастной категории, патогенной флоры. К сожаленью, но мужчины с таким диагнозом чаще всего не могут оплодотворить свою партнершу и узнают о проблеме спустя многие годы попыток забеременеть и стать отцом.
Стаж работы 13 лет.
- Что такое бактериоспермия
- Причины развития бактериоспермии
- Симптомы
- Диагностика
- Лечение
- Бактериоспермия и бесплодие
- Нет времени читать?
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Что такое бактериоспермия?
Бактерии в сперме — это вариант нормы, но только до определенного их количества. Дело в том, что в норме семенная жидкость содержит незначительное количество бактерий, которые попадают в ее состав в процессе семяизвержения через уретру. П опасть в уретру бактерии могут при нарушении гигиены, при контакте с одеждой. Диагностика в сперме бактерий свыше 10 3 КОЕ/мл — принято считать патологией и оказания медицинской помощи. Количество бактерий, концентрация которых ниже указанной цифры – входит в пределы нормы и никакого лечения не требует.
Причины развития бактериоспермии
Бактерии могут попасть в организм каждого мужчины и происходит это непосредственно так, но далеко не у всех развивается бактериоспермия. Развитие заболевания может быть связано с тем, что нарушены механизмы, защищающие организм от их проникновения и развития. Прежде всего стоит отметить, что проникновение возбудителя в организм связано с иммунной системой: иммуноглобулин А и лизоцим защищают слизистую мужского органа от проникновения бактерий. Фермент лизоцим, который находится в уретре, создает неблагоприятную среду для размножения бактерий и уничтожает большинство бактерий сразу же, после попадания на слизистую. Ну и. конечно же, механическая защита полового члена — заслонка Герена, уретральные и бульбарные железы, продуцирующие секрет, обладающий бактериологическим действием.
Учитывая это, бактерии могут попасть в организм мужчины при травмах уретры, при прохождении камней или песка через уретру, при манипуляциях на уретре, а также во время анального и орального секса.
Мнение врача
Стафилококк в спермограмме и стрептококк в спермограмме чаще всего выявляются и тяжелее всего подлежат лечению и устранению.
Врач уролог - андролог, к.м.н.
Симптомы
Клинически наличие бактерий в сперме практически никак не проявляется на протяжении многих лет.
Длительно существование и развитие бактерий приводит к появлению ряда симптомов:
- отек головки полового члена
- краснота полового органа
- зуд и чувство жжения.
Но практически никто из мужчин не обращает на это внимания и попадает к врачу с жалобой на отсутствие зачатия.
Диагностика
Установить диагноз бактериоспермии достаточно просто и быстро. Для этого мужчине предстоит сдать спермограмму и бактериальный посев спермы.
Сдача спермы подразумевает от мужчины особой подготовки с целью получения достоверного результата:
- исключить любой вид семяизвержения за 5 – 7 дней до сдачи анализа
- забор материала осуществляется в стерильную емкость
- исследование анализа должно осуществляться максимально быстро и в короткий промежуток времени с соблюдением теплового режима.

Бактериологический анализ спермы дает возможность врачу не только узнать наличие и количество тех или иных бактерий в сперме, но и чувствительность их к ряду антибактериальных препаратов.
Диагноз бактериоспермии устанавливают в случае, если:
- определяется количество бактерий в сперме 10 3 КОЕ/мл и выше
- увеличенное количество лейкоцитов в сперме
- повышенная кислотность спермы
- плохая выживаемость половых клеток в эякуляте.

Лечение
Диагноз бактериоспермии не является приговором бесплодия и при правильном и своевременном лечение подарить радость мужчине, и он в ближайшее время станет папа. Для правильного лечения врач назначает антибактериальный препарат с учетом чувствительности. Местно врачи отдают предпочтение дезинфекции уретры путем ее промывания дезинфицирующими средствами. Некоторые специалисты считают, что промывание уретры способствует проникновению бактерий в более глубокие органы, вызывая тем самым их воспаление. В перечень препаратов для лечения бактериоспермии, врач назначит препараты для укрепления иммунитета. Особое место стоит уделить правильному питанию продуктами, обогащенными витаминами.
С целью нераспространения инфекции в период лечения стоит использовать барьерные методы контрацепции. Мужчина, занимавшийся лечением бактериоспермии и планирующим беременность, должен поставить свою партнершу в известность, и она в обязательном порядке подлежит обследованию и лечению у гинеколога.
Бактериоспермия и бесплодие
Нарушение состава спермы и повышенное количество в ней бактерий является причиной бесплодия и требует врачебной помощи. Повышенное количество бактерий в эякуляте ведет к нарушению образования спермы и оплодотворения.
На зачатие оказывают влияние не те бактерии, которые попали в сперму с уретры во время семяизвержения, а те патогенные микроорганизмы, которые проникли в половые органы и нарушают процесс образования спермы и ее состав. Прикрепившись к одной из частей сперматозоида, бактерии способны не только замедлять их продвижение, но и повреждать целостность. Развитие бактерий в половых органах мужчины могут стать причиной развития воспаления, в результате чего сперматозоиды могут погибнуть. Не леченое воспаление может стать причиной склеротических изменений в семяобразующих и семявыносящих протоках, в результате чего возникает нарушение процессов семяизвержения.
Выработка антител в организме мужчины происходит при наличии микроорганизмов, в результате чего происходит запуск иммунных процессов. Антитела способны не только уничтожать бактерии, но и способствуют гибели половых клеток, что становится причиной бесплодия.
Заболевание легче предотвратить, чем лечить. С целью профилактики данной патологии и развития заболевания, важно не только вести гигиену половой жизни – барьерная контрацепция с неизвестными партнерами и защищенный анальный секс. Особое место стоит отдать личной гигиены, соблюдение которой является профилактикой бактериоспермии.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Спермограмма — это лабораторное исследование эякулята (спермы), которое входит в комплексное исследование для диагностики бесплодия у мужчины и некоторых заболеваний половой системы. Понимание того, как расшифровать спермограмму, даст обычному человеку знание, что может влиять на данные показатели и что важно при выполнении данного анализа. Понимание того, как расшифровать спермограмму, даст обычному человеку знание, что может влиять на данные показатели и что важно при выполнении данного анализа.
Стаж работы 13 лет.
Статья проверена заместителем генерального директора, врачом акушер-гинекологом Дмитриевым Дмитрием Викторовичем.
- Как расшифровать показатели спермограммы
- Расшифровка показателей спермы
- Физические свойства эякулята
- Микроскопическое исследование эякулята
- Морфология сперматозоидов
- Некоторые особенности при расшифровке
- Заключение
- Часто задаваемые вопросы
- Нет времени читать?
Сперма ( мутная, светло-серая жидкость ) состоит из сперматозоидов (половые клетки мужчины) и семенной жидкости (жидкий компонент, состоящий из секрета семенных пузырьков и предстательной железы). Начало выработки эякулята — подростковый период, максимальная выработка — зрелый возраст, уменьшение выработки — старость.
В сперме содержатся кислоты:
- аскорбиновая,
- лимонная,
- молочная,
- дезоксирибонуклеиновая,
- гиалуроновая,
- мочевая,
- пировиноградная.
Также: холестерин, фруктоза, инозит, мочевина, пиримидин, ионы кальция, калия, магния, натрия, цинка, хлора, азота.

Строение сперматозоида

Митохондриальная спираль
Как расшифровать показатели спермограммы
Существует ряд показателей спермограммы, которые определяются во время проведения анализа. Количество эякулята, который был доставлен на анализ. Желательно, чтобы данный показатель был 5 и больше миллилитров. Олигоспермией называется состояние, при котором объем эякулята менее 2 мл. Считается, что при таком объеме оплодотворение при половом акте маловероятно. Нормой является количество 2-10 мл , из чего видно, что объем семенной жидкости индивидуален и нестабилен.
На изменение данного показателя воздействуют такие факторы:
- Образ жизни мужчины (активный, малоподвижный).
- Рацион питания.
- Сексуальная активность.
- Болезни мочеполовой системы.
- Другие сопутствующие заболевания (особенно связанные с инфекциями, онкологическими процессами, психическими расстройствами).
На количество спермы влияет возраст (с возрастом количество эякулята уменьшается) , стрессы, как острые, так и хронические, гормональный статус, состояние эндокринных желез, экология, условия проживания. На увеличение объема семенной жидкости влияет продолжительное воздержание (при этом снижается концентрация молодых сперматозоидов) и повышенная гормональная активность. При исключении данных факторов, нужно обращаться к специалисту, чтобы выяснить причину повышенного объема эякулята. При расшифровке спермограммы может выясниться, что в сперме много незрелых клеток, не способных оплодотворить.

Параметры нормального эякулята

Физико-химические показатели спермограммы
Расшифровка показателей спермы
В таблицах ниже мы собрали основные параметры и показатели спермограммы, указали нормы и возможные причины отклонений:
Физические свойства эякулята
- Врожденные особенности функционирования
- репродуктивной системы.
- Нарушение кровообращения в сосудах таза.
- Нарушение функции добавочных половых желез
- Обструкция или врожденное отсутствие
- семявыносящих протоков.
- Недоразвитие семенных пузырьков.
- Ретроградная эякуляция
- Эякуляторная дисфункция
- Обструкция или врожденное отсутствие
семявыносящих протоков. - Недоразвитие семенных пузырьков.
- Мутации гена CFTR трансмембранного регулятора муковисцидоза
Микроскопическое исследование эякулята
Морфология сперматозоидов
- Инфекции, воспаление в яичке и его придатке.
- Доброкачественные и злокачественные опухоли яичка, придатка.
- Варикоцеле.
- Снижение уровня андрогенов.
- Патология щитовидной железы.
- Негативные воздействия факторов внешней среды или вредных привычек.
Цвет мутно-белый или бело-серый
Расшифровка спермограммы включает этот параметр, хотя он практически не имеет диагностической ценности. Однако изменение обычного цвета жидкости должно насторожить, так как может быть симптомом какого-либо заболевания . Конечно, оттенок не обязательно должен меняться под воздействием патогенных факторов. На изменение цвета могут влиять определенные продукты питания, например, с большим количеством красителей и искусственных добавок. Во время курса антибактериальной терапии у спермы может появиться желтый оттенок.
Реакция pH материала для исследования – не менее 7,2
У большинства мужчин данный показатель колеблется от 7,8 до 8,0. Отклонение pH является важным, если имеются отклонения других показателей. Увеличение кислотности биоматериала ( до 10,0 рН ) бывает при воспалении репродуктивных органов, при заболеваниях предстательной железы. Уменьшение (до 6,8 рН) – при обструкции семенных пузырьков. В обоих случаях сперматозоиды становятся неподвижными и погибают. При проблемах с кислотностью качество материала снижается.
В норме, сразу же после акта эякуляции, сперма вязкая, похожа на каплю. Скорость разжижения составляет от 15 минут до часа. Обычно по прошествии 60 минут, если эякулят не стал жидким, он и далее не будет разжижаться при сохранении тех же условий внешней среды. Через 1 час в материал добавляют ферментные средства и снова следят за его разжижением.
Степени вязкости определяются по длине эякулята:
- Норма — 0,6 см.
- Невысокая степень вязкости — 0,7-1,0 см.
- Высокая степень — 1,1-1,9 см.
- Значительное отклонение от нормы — 2,0 см.
Чем выше степень вязкости, тем проблематичнее зачатие. При расшифровке спермограммы с повышенной вязкостью обычно обнаруживается высокая концентрация сперматозоидов патологических форм, а это негативно сказывается на фертильности.
Среди причин, повышающих вязкость, выделяют: генетическую предрасположенность, воспаление репродуктивной системы, расстройство кровообращения органов малого таза, малоподвижный образ жизни, табакокурение, нерациональное питание, прием некоторых лекарств, возраст после 40 лет. Зачастую при слишком вязком эякуляте может возникать такое явление, как агглютинация – склеивание сперматозоидов . В этом случае сперматозоиды склеиваются буквально клубком, соответственно, ни о каком зачатии в данном случае речь не ведется. При норме агглютинация должна полностью отсутствовать.
Количество сперматозоидов в одном миллилитре должно быть более 20 млн/мл.
Олигозооспермией называют состояние, при котором количество сперматозоидов не достигает 20 млн/1 мл спермы:
- Первая степень — до 19 млн/мл.
- Вторая степень — до 10 млн/мл.
При полном отсутствии половых клеток в семенной жидкости говорят об азооспермии. На численность сперматозоидов влияют частые семяизвержения – это самый главный фактор, регулирующий количество сперматозоидов. При частом сексе число клеток снижается, поэтому частая интимная близость ведет к уменьшению концентрации сперматозоидов и снижению фертильной функции. Для того, чтобы успешно зачать ребенка, нужно заниматься незащищенным сексом 2-4 раза в неделю, не более.
На патологическое уменьшение данного показателя влияют:
- патологии яичек,
- нерациональное питание (недостаток витаминов, белков, животных жиров),
- воспаление мочевыводящих путей,
- травмы,
- отравления (химикатами, алкоголем, ядами),
- неудачные оперативные вмешательства на половых органах.
Бывает, что при врожденных особенностях мужского организма отмечается аномально низкое содержание сперматозоидов без видимых причин . Если не удается обнаружить причину, то прибегают к вспомогательным репродуктивным технологиям.

Нормальная подвижность сперматозоидов
Общее количество сперматозоидов в эякуляте — не менее 40 млн.

Оценка концентрации
Наличие либо отсутствие незрелых клеток сперматогенеза
Обычно незрелые формы составляют до 25%. Однако увеличение или снижение данного показателя трактуется исключительно лечащим врачом на основании особенностей каждого конкретного человека. Незрелые клетки сперматогенеза (сперматогенные) – это эпителиальные клетки в канальцах. В каждом эякуляте их нормальное количество не должно быть более 2%. При значительном увеличении этого показателя может развиться бесплодие.
При расшифровке спермограммы нередко выделяют другие незрелые элементы:
- Сперматогонии — недифференцированные клетки, образующие при мейозе (редукционное деление) мужские репродуктивные клетки (сперматоциты), которые при созревании становятся сперматозоидами. Процент сперматогоний в семенниках крайне мал — 0,3%.
- Первичные сперматоциты (первого порядка) — образуются из сперматогониев, которые прекращают свое деление.
- Вторичные сперматоциты (второго порядка) — образуется два вторичных сперматоцита при делении одного первичного сперматоцита с полным набором хромосом. При делении сперматоцитов второго порядка образуются сперматиды, обладающие набором хромосом. После циклических изменений сперматиды становятся сперматозоидами.
Вы можете обратиться к ведущим андрологам клиники
Наличие слизи в эякуляте
Количество лейкоцитов не должно превышать 1 млн/н . Повышение данного значения называют лейкоцитоспермией или пиоспермией. Оно свидетельствует о воспалительном процессе в уретре, простате, яичках или их придатках. Лейкоциты в семенной жидкости имеют сходство с незрелыми сперматозоидами. Увидеть отличия можно только при исследовании с использованием специальных красящих веществ. Лейкоцитоспермия существенно снижает вероятность оплодотворения яйцеклетки и наступления беременности. На мужскую фертильность, влияет ее причина, которую нужно сразу же устранять при появлении подозрительного цвета или прожилков крови в сперме.
В норме сперма не содержит данных элементов крови. Если они все же были выявлены, это называют гемоспермией. Гемоспермия всегда означает наличие патологического процесса. Чаще это везикулит, простатит, колликулит, мочекаменная болезнь, реже — опухоль, травмы, туберкулезное поражение мочеполовых органов. Оттенок семенной жидкости при гемоспермии становится от розового до коричневого. Сама по себе гемоспермия не влияет на мужскую фертильность, влияет ее причина, которую нужно сразу же устранять при появлении подозрительного цвета или прожилков крови в сперме.
Антиспермальные антитела (АСАТ)
Антиспермальные антитела (АСАТ) — выявляются при расширенной спермограмме, включающей MAR-тест. В норме выявляются менее половины от общего количества сперматозоидов, ассоциированных с антиспермальными антителами. АСАТ формируются у подростков мужского пола с началом выработки спермы и начинают работать при исключительных ситуациях — когда элементы эякулята попадают в кровеносное русло, поскольку воспринимают половые клетки, как чужеродные. Это бывает при обструкции семявыводящих путей, существенном травмировании органов малого таза, крипторхизме, онкозаболеваниях репродуктивных органов, оперативных вмешательствах на органах брюшной полости или половой системы. АСАТ обнаруживают в сыворотке крови и семенной жидкости. Наличие антител в сперме ухудшает спермообразование, снижают подвижность сперматозоидов и жизнеспособность, замедляют транспортировку половых клеток.
![]()
Механизм агглютинации (склеивания) сперматозоидов
Некоторые особенности при расшифровке
Вязкость и скорость разжижения — это два различных показателя, однако они в расшифровке спермограммы никогда не учитываются по-отдельности. На цвет анализа влияет количество сперматозоидов, наличие эритроцитов, лейкоцитов и слизи. Так как все перечисленные показатели спермограммы определяются с помощью микроскопии, а цвет является малоинформативным показателем, он определяется лишь как дань историческому значению анализа.
Выделяют 4 группы сперматозоидов, в зависимости от их подвижности:
- A — две секунды движутся по прямой линии со скоростью более чем 25 мкм/сек.
- B — две секунды движутся прямолинейно, однако их скорость составляет менее 25 мкм/сек.
- C — движутся по траектории, которую невозможно описать как прямую линию, либо совершают движения, оставаясь на одном месте.
- D — неподвижны.
Последние две формы (С и D), даже если присутствуют в эякуляте, не способны провести оплодотворение яйцеклетки. Когда обнаруживают более 75% сперматозоидов категории D, выполняют дополнительные анализы на определение их жизнеспособности.
Заключение
В заключение хотелось бы сказать, что спермограмма — очень доступный анализ , сдавать ее легко, это не сопряжено с болью и занимает минимум времени, зато результаты совместного обследования обоих супругов наверняка позволяют пролить свет на причину отсутствия детей в паре и как можно раньше начать необходимое лечение.
Берегите себя, и будьте здоровы!
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кровь в сперме: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Согласно международной классификации, гемоспермия определяется как наличие свежей или измененной крови в эякуляте в результате патологии половых желез, уретры или мочевого пузыря. Статистически гематоспермия составляет около 1% всех урологических симптомов. Она может проявляться как одним случаем, так и множественными эпизодами.
Разновидности гемоспермии
Гемоспермия может быть истинной и ложной. При истинной (haemospermia vera) кровь равномерно окрашивает сперму в ржавый, темно-красный цвет. В случае ложной гемоспермии (haemospermia spuria) кровь присутствует в сперме в виде отдельных нитчатых сгустков или прожилок.
Возможные причины гемоспермии
Истинная доброкачественная гемоспермия ассоциируется с резким увеличением половой активности после длительного воздержания. Этому способствует сильно развитая сосудистая система и резкая смена сосудистого давления при половом акте, что в сумме увеличивает риск разрыва мелких сосудов и попадания крови в эякулят.
При длительных эпизодах гемоспермии можно заподозрить ее связь с воспалением семенных пузырьков (везикулитами) и их кистами. Кисты в большинстве случаев относят к врожденным патологиям. Везикулиты возникают вследствие заболеваний, передающихся половым путем (гонореи, трихомониаза, хламидоза, уреаплазмоза), а также при интенсивном размножении условно-патогенных микроорганизмов (кокков, кишечной палочки, протея). Развитию везикулитов могут способствовать воспалительные заболевания (уретрит, простатит, орхит, эпидидимит) особенно в тех случаях, когда инфекционные процессы протекают на фоне снижения общего иммунитета, застойных явлений в органах малого таза. Острый везикулит сопровождается повышением температуры до субфебрильных значений, болью в паху и промежности, нарастающей во время натуживания и семяизвержения - при этом в сперме можно обнаружить кровь. Хронизация процесса происходит при неэффективном или несвоевременном лечении острого визикулита.

При уретритах и уретропростатитах, колликулитах (воспалении уретры в области семенного бугорка) также может наблюдаться гемоспермия. Инфекция попадает в мочеиспускательный канал и простату восходящим путем от наружных половых органов. Эти заболевания трудно поддаются лечению и склонны к рецидивированию, что обусловливает во многих случаях сужение мочеиспускательного канала и возникновение ложной гемоспермии.
Гемоспермия может быть одним из симптомов туберкулезного заболевания (в том числе внелегочных форм).
Обструкцию мочеиспускательного канала, которая провоцирует истинную и ложную гемоспермию, вызывают кальцинаты (конкременты) предстательной железы, семявыносящих протоков и уретры. Камни в простате образуются в результате длительных воспалительных процессов, они могут иметь в своей основе секрет простаты, но чаще формируются из известковых солей (при забросе в простату мочи) или воспалительного инфильтрата. Симптомами заболевания служат боль и появление крови в сперме при семяизвержении. Иногда возникают дивертикулы уретры или семявыносящих протоков (мешковидное углубление в стенке протока и уретры). Дивертикулы грозят застоем их содержимого, воспалением и формированием камней, что способствует гемоспермии.
Слишком продолжительные половой акт или мастурбация обусловливают застой жидкости в урогенитальном тракте и значительный риск кровотечения.
При упорной и безболезненной гемоспермии следует подозревать кондиломы и полипы (выросты слизистой оболочки, мешающие выведению мочи и спермы) в мочевыводящих путях, которые у мужчин чаще образуются в уретре в простатической ее части.
Сосудистая сеть предстательной железы характеризуется сильно разветвленной венозной сетью сосудов. При варикозной болезни органов малого таза, которая развивается при нарушении оттока крови из вен и застое эякулята в предстательной железе, начинается воспалительный процесс. Его итогом может стать истончение венозных стенок и их разрыв, сопровождающийся излитием венозной крови в семявыносящие пути.
Нарушение венозного оттока в тканях простаты вызывают венерические болезни, малоподвижный образ жизни, длительное сексуальное возбуждение и длительный половой акт.
Кроме того, к варикозу может привести врожденная аномалия венозных клапанов, которые в норме должны обеспечивать однонаправленный ток крови по венам.
При выявлении причин гемоспермии следует учитывать такие патологии, как артериальная гипертензия, хронические заболевания печени, амилоидоз. Очень редко кровь в сперме могут обусловить гемофилия и геморрагическая пурпура. Гемофилия – это наследственное заболевание, которое характеризуется нарушением свертываемости крови. Геморрагическая пурпура – аутоиммунное заболевание, при котором поражаются стенки капилляров кожи и внутренних органов.
Примерно в 15–17% случаев, в основном у пожилых пациентов, гемоспермия может быть следствием опухолевых процессов в простате, яичках и мочевом пузыре, реже в семенных пузырьках и придатках яичек. Чаще выявляются рак простаты и уретральная карцинома. Первым характерным симптомом этих заболеваний является расстройство мочеиспускания в виде учащения позывов и ослабления струи мочи, после мочеиспускания остается чувство неполного опорожнения мочевого пузыря, возможны ложные позывы. Проявления заболевания обусловлены, во-первых, нарушением оттока мочи из-за перекрытия шейки мочевого пузыря и, во-вторых, ростом и метастазами опухоли (кровь в моче, боль в области поясницы, тазовых костей, похудание). Боль при мочеиспускании, гематурия и гемоспермия появляются при распространенной форме рака предстательной железы.
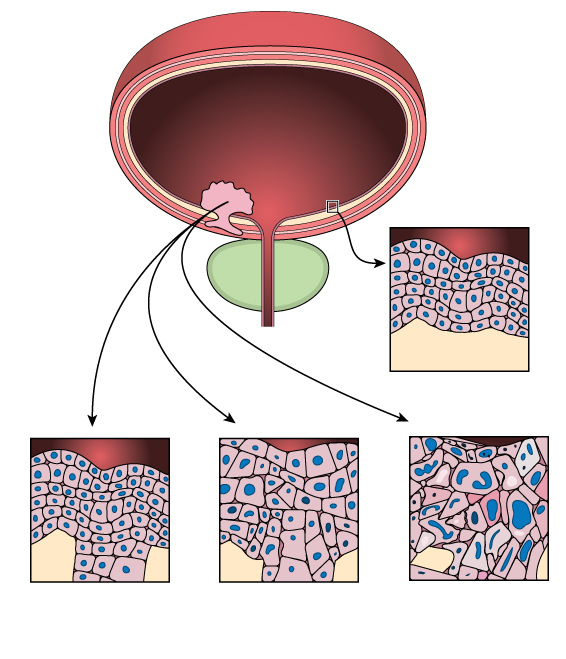
К каким врачам обращаться при гемоспермии
Появление крови в сперме – веская причина для обращения к андрологу или урологу для проведения физикального и инструментального обследования. При выявлении опухоли предстательной железы необходима консультация уролога-онколога.
Диагностика и обследования при гемоспермии
В процессе диагностики у пациента с жалобой на гемоспермию врач оценивает вероятность наличия ИППП, выясняет эпидемиологический и сексуальный анамнез, семейный анамнез (рак простаты, особенно в первой степени родства). При сборе анамнеза выявляют сроки, частоту и продолжительность гемоспермии, цвет спермы: ярко-красный со сгустками или без них (свежее кровотечение) или коричневый (старая кровь). Кроме того, учитываются симптомы, указывающие на инфекцию: дизурия, частота или острота мочеиспускания, видимая гематурия, боли в области живота, мошонки, таза и промежности. Важно выяснить, имели ли место недавние урологические исследования или вмешательства; поездки в регионы, где эндемичны туберкулез и шистосомоз.
На следующем этапе диагностики врач проводит физикальное обследование на предмет выявления припухлости, бугристости яичек и придатков, а также проводит ректальное исследование, чтобы оценить состояние простаты.
Лабораторные и инструментальные методы диагностики:
-
О признаках воспаления могут свидетельствовать результаты общего клинического анализа крови и мочи.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

