Может ли кошка заболеть бешенством если съест мышь
Обновлено: 19.04.2024
День добрый. У меня живёт две кошки. К сожалению, у них не было прививки от бешенства. Четыре дня назад они поймали летучую мышь. Ночью. Я проснулась на звуки, отобрала мышку и выпустила. Держала мышь футболкой. На утро рассмотрела футболку, там были пятна крови летучей мыши и пара-тройка блох или клещей, мелких. Я с дуру нажала и они стрельнули кровью.
В общем, я пальцами без ранок дотрагивалась до крови летучей мыши и кошки повредили мышку до крови либо зубами, либо когтями.
Мне сделали два укола от бешенства (три года назад я прививалась четырьмя уколами и иммуноглобулином), кошки под присмотром. Есть ребёнок, но кошки с ней не контактируют. Они вообще только лежат, иногда кушают, реже пьют. Вообще у нас очень жарко, потому они не особо активные.
Сегодня четвёртый день после мышки. Мне сегодня сделали второй и последний укол от бешенства, и сегодня одна из кошек слегка, но до крови царапнула мне палец.
Нужно мне опять делать прививку? Нужно ли мне привить ребёнка? Одна из кошек вроде не пьёт, но я дала ей молока для проверки, чуток полакала. В общем поведение кошек вроде не изменилось, вроде, это потому, что я сейчас чуток паранойю. Рот у них сухой, слюны не видать. Или раньше десяти дней вообще никаких признаков не бывает?
Вы 10 дней что-ли ждете? Так 10 дней не с момента как заразилась животное. А 10 дней с момента развития клинической картины. А инкубационный период от заражения животного через слюну и до начала клиники до полугода. Чаще до месяца у кошек. На 4 день после возможного укуса бесполезно ждать признаки бешенства. Даже если мышь укусила кошек в головной мозг, чего разумеется не было.
Привейте кошек уже, если у вас постоянный контакт с неизвестными животными идет и у кошек.
Везде указан инкубационный период как 10-14 суток, после того, как животное предположительно заразилось. Более длинные сроки скорее исключение из правил.
Даже если инкубационный период короткий (а короткий он по одной причине - жертва кусает кошку в морду, соответственно период продвижения вируса от места укуса до головного мозга быстрей, чем при укусе в задние конечности). В инкубационный период животное незаразно. Вирус должен попасть в слюнные железы и начать там жизнедеятельность). Заразность (вирус в слюне) и панэнцефалит развиваются примерно в одно время. Вы путаете инкубационный период и период заразности (клиника).
Не поймите меня не правильно, сказанное вами идёт немного вразрез тому, что я прочитала на сайтах про бешенство. Собственно, у меня остались конкретные вопросы, потому я здесь, но вы меня прям запутали.
Ну давайте по порядку. Есть летучая мышь, которая в принципе 4 дня назад могла укусить кошку в голову. Заразна ли мышь, мы не знаем. Может быть и заразна. В этом случае, укушенная кошка обязательно проявит симптомы и погибнет. Предполагаем худший вариант - укус в голову-лицо больной мышью. Далее вирус минимум 1день находится в месте укуса (как правило до 3-4 дней), где первично реплицируется в мышцах. После этого он доходит до периферического нерва и далее уже по волокнам нерва и периневральным пространствам перемещается к нейронам мозга. По пути попадает в слюнные железы. В слюных железах накапливается и к концу инкубационного периода, когда еще нет клиники может начать выделяться (это от 2 до 5 дней ориентировочно). В это время вирус дошел до нейронов и начал их разрушать. Появляется клиника бешенства - 1 период. На все это требуется время. У мышек и котят инкубационный период максимально короткий - 7 дней. Они маленькие очень. Или искусано в зламину все должно быть для высокой концентрации вируса. Менее 7 дней вне экспериментальных условий отмечено не было. После инкубационного периода появляется клиника первая, начальная. Кошка расчешет место укуса.
То есть, если даже кошку укусила зараженная мышь, банально вирус за 4 дня еще не выделяется слюной. Но кошка в группе риска.
И инкубационный период надо выжидать максимальный по отношению к кошкам, если не появится симптомов ранее. То есть, при больной мыши и укусе - животное может заболеть через полгода, например. Ваши раздавленные блохи не имеют эпидемиологического значения. Через кровь вирус не передается.
Гидрофобия и слюнотечение появляется не сразу при развитии клиники - это вирус уже разрушил гипокамп и бульбарные отделы.
А вот уже с момента появления первых симптомов, допустим расчесала до мяса место укуса, или поднялась температура на пару дней, или появилась светобоязнь до смерти проходит не более 10 дней. Чаще 5-7. И день на 3 кошка может начать поперхиваться, жевать слюну. День на 5 она у нее повиснет. День на 5 и далее пойдут стадии апатии и восходящие параличи. При атипичной форме не будет ни слюны ни гидрофобии, быстро пойдут параличи
больные животные быстро становятся неактивными (т.к. поражается центральная нервная система), утрачивают способность к полёту и гибнут. по этой причине вероятность заразиться от активного животного близка к нулю.
опасность заразиться существует от лежащего ослабленного животного, которое при этом вас укусило.
по-моему, это не ваш вариант.
Вот теперь стало понятнее. Я просто не сразу вас поняла. По сути, это я и хотела узнать, как быстро появляются признаки. И судя по вашему ответу, можно ждать до полу года. Это не утешает, конечно.
В больнице мне говорили про 10 дней. В инете более широкая информация. Я имею в виду именно про первые признаки и водобоязнь. Легче не стало.
Здравствуйте. Кошки не вакцинированы вообще никогда или вакцинации просрочены (в этом случае какая вакцина и насколько просрочена)?
Инкубационный период при бешенстве может быть достаточно длительным, до полугода. Этим и обусловлен максимальный срок карантина. 10 дней - это срок появления вируса в слюне пред появлением клинических признаков (то есть если животное кого-то укусило, и через 10 дней не заболело и не погибло, то на момент укуса вируса в слюне не было).
Вероятность заражения бешенством таким способом, как Вы описали, в принципе очень низка. Но, в любом случае, рекомендуется при подозрении на покус Вашего животного другим животным провести вынужденную иммунизацию Ваших кошек от бешенства, после чего они должны находится под наблюдением (и не выходить на улицу)в течение 2 месяцев. Если все благополучно - регулярно вакцинируйте Ваших кошек в дальнейшем.
Добрый день. Последний раз кошки прививались от бешенства три года назад. Это полностью домашние кошки. Они не выходят на улицу. Живность ловят на балконе.
Прививку от бешенства я поставила им на следующий день после ловли мышки. Сейчас наблюдаю.
Спасибо вам за комментарий, и предыдущим девушкам. Теперь мне более понятным стал процесс всего происходящего.
Прежде чем задать вопрос на форуме, ознакомьтесь со следующими разделами, это поможет сэкономить Ваше время и быстрее получить отсвет на ваш вопрос:
На сервисе СпросиВрача доступна консультация инфекциониста онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Добрый вечер! Если на котёнке нет видимых укусов , тогда вам не стоит переживать, наблюдайте за ним в течении 10 суток , вам прививаться не нужно, так как у вас не было риска заражения.
Марина, спасибо за быстрый ответ. Проблема в том, что в эти 10 дней ни покусов, ни оцарапываний избежать не получится, так как котенок активный и еще маленький, требует к себе внимание. Пожтому и вопрос, следует ли себя обезопасить заранее? Хотя котенок врятли её поймал, он притащил уже трупик мыши, которая отравилась разбросанной приманкой, но это опять же вероятная, но все-таки догадка )

Артём , если она уже была дохлой то опасности тем более нет . Через царапины вы не сможете заразиться, а вот если укусит вас до крови и тут же ослюнявит рану , тогда опасность есть , ну опять же мы не знаем заразен ли котёнок . Мои рекомендации: будьте внимательны и осторожны 10 дней когда играете с ним , наблюдайте за его поведением . Котёнка прививайте, а вам не нужно .

Здравствуйте! Нет, котёнок не мог заболеть, так как нет видимых следов укуса. Вам не стоит переживать. Для Вас никаких рисков подцепить бешенство нет, прививаться Вам не нужно. А котёнка правильно делаете, нужно привить. Так будет спокойнее и Вы не будете переживать.

Животное, которого заразили бешенством, так себя не ведёт. В случае заражения котёнок должен быть агрессивным. У Вас ничего это нет, поэтому для собственного спокойствия наблюдайте за котёнком до 10 дней.
Галина, так должен быть инкубационный период вроде, который у котят до 7 дней, а у взрослых кошек может длиться месяцами, однако эпидемиологически животное опасно в последние несколько дней, на которые собственно и отправляют на карантин.
Получается в нашем случае только наблюдать. Скажите а когда следует бить тревогу? Что должно измениьься в поведении котенка?

Инкубационный период у животных 10 дней. Если Ваш котёнок будет жив по истечении этого срока, то он не был заражён бешенством. Бешенство не может длиться месяцами. Сейчас только наблюдать.
Галина, ну а если все пойдет по негативному сценарию, нам может быть уже поздно будет делать прививки. Может всё-таки для душевного спокойствия вакцинироваться?

Вам не нужно сейчас вакцинироваться. Если что, Вы успеете, не переживайте. Есть определённые правила. Всё будет хорошо.


Павел, спасибо за ответ. Просто одни источники говорят, что заражение от полевых мышей крайне маловероятно, но другие утверждают, что полевые мыши чуть ли не природный резервуар и заражение тех же лис происходит именно от них. От сюда и переживания за кошку, хотя изначально цель покупки и была собственно ловля мышей.
Еще уточнил у ветеринара, что прививка от бешенства делается с 3-х месячного возраста. За месяц она точно поймает и не одну.

Теоретически такое возможно, но случаев не фиксировалось. поэтому не переживайте, планово делайте коту прививки и всё будет хорошо.
Павел, спасибо большое за рекомендации. Я позвонил в ветстанцию и там сказали также, что маловероятно, но для спокойствия предложили кошке сделать экстренную вакцину российского производства, которая делается с 2-х месяцев и дублируется через 14 дней. Решили с женой сделать это котенку на первый год, так как по телефону заверили в полной безопасности данного препарата.


Здравствуйте! Если укусов на киске нет, то и заражения не будет! Тем более,что первично мышка должна быть больна бешенством.Такое встречается крайне редко.Тем более,что быть поймана в доме
Нина, спасибо большое за ответ. Видимых укусов нет, кошку ничего не беспокоит, она не лижет постоянно одно и тоже место, это даёт надежду, что действительно кошку не кусали.

Кошки – прирождённые охотники, и отучить их ловить мышей и крыс невозможно. Но, к сожалению, грызуны потенциально небезопасны для здоровья как кошки, так и её хозяев. Они переносят множество заболеваний и паразитов, в том числе передающихся человеку. Список таких недугов довольно длинный, но, к счастью, самые опасные из них встречаются довольно редко.

Ещё одно специфическое, неизлечимое и трудно диагностируемое заболевание – трихинеллёз. Вызывают его гельминты из группы нематод, паразитирующие в кишечнике. Их личинки поражают мышцы, проникая в ткань и разрушая её. Кошка заражается при поедании мяса, в том числе грызунов. Болезнь опасна и для людей, но от кошек не передаётся – только через пищу.
Встречаются у кошек-охотниц и отравления. Их сила зависит от дозы и разновидности яда, попавшего в организм. Чаще всего отравление проявляется лёгкими желудочно-кишечными расстройствами, при которых помогает любой препарат-абсорбент. Но бывают и тяжёлые случаи, когда у кошки поражаются внутренние органы (почки, печень), начинается острая диарея с кровью, вялость, отказ от пищи. В таких случаях промедление крайне опасно, необходимо как можно быстрее показать любимицу ветеринарному врачу.

А птичку – можно?
Птицы становятся жертвами кошек даже чаще, чем мыши. И поедает их кошка чаще: если мышь она приносит хозяину или душит и бросает, то птицу с большой вероятностью съест.
Увы, так же как и мыши, птицы могут быть переносчиками многих инфекций (орнитоз, лептоспироз, сальмонеллёз, колибациллёз, токсоплазмоз), паразитарных (глисты, простейшие) и грибковых заболеваний.
Нарушение диеты?
Если кошка находится на лечении или диете (например, при заболеваниях почек), то съеденная мышка или птичка может негативно сказаться на лечении и на самочувствии самой кошки. А если в ослабленный болезнью организм попадёт инфекция или паразит, то бороться с ним болеющая кошка не сможет и заразится с бо`льшей вероятностью, чем её абсолютно здоровый собрат.

Следующая группа заболеваний встречается хоть и нечасто, зато напрямую опасна для человека.
Лишай (трихофития, микроспория, дерматомикоз) – грибковые заболевания, которые поражают кожу и шерсть животных. Лечатся несложно, но довольно долго.

Сальмонеллёз – острая кишечная инфекция, поражающая людей и животных. Чаще всего им болеют дети.
Токсоплазмоз – паразитарное заболевание человека и животных. В большинстве своём протекает бессимптомно, но опасен для беременных и планирующих беременность женщин. Примерно 45–50% крыс и мышей – переносчики токсоплазмоза.
Лептоспироз – тяжёлая и, увы, широко распространённая болезнь. Поражает многие органы, сопровождается лихорадкой. Подцепить её кошка может при поедании мышей, контакте с выделениями грызунов или даже выпив заражённой воды.
Бешенство – смертельно опасное заболевание, передающееся через слюну при укусе. Кошка может заразиться при охоте на мышей и крыс, а также при контакте с дикими животными (лисы, бродячие кошки и собаки, ежи и т. д.). Профилактика – вакцинация.
Кроме этого, крысы и домовые мыши могут служить переносчиками таких опасных для человека заболеваний, как псевдотуберкулёз, туляремия, риккетсиозы и некоторые другие. Их распространённость напрямую зависит от региона.
Скажите, пожалуйста, возможно ли заразиться бешенством, наступив на труп животного? Ребёнок наступил и даже потоптался по деформированному трупу полевой мыши или какого-то иного мелкого животного. Наступил на трассе среди поля, ботинок был явно не герметичным. На ступне было несколько мелких травм (царапины, заусенцы). Какова вероятность, что зверёк был болен бешенством и мог ли ребёнок так им образом заразиться? Дело было в Новосибирской области, ситуация там с бешенством не самая благополучная.
Добрый день! обратитесь в травмопункт, объясните ситуацию и делайте как скажут. Но мне кажется в вакцинации от бешенства нет необходимости.
Nadja K, бешенство болеют все теплокровные животные. Крысы не являются исключением.
В случае "ребёнок потоптался на дохлой крысе", шанс заражения очень сильно стремится к нулю, даже если крыса умерла именно от бешенства.
Фру-Фру, болеют не только все теплокровные, но экспериментально доказано что и хладнокровные умирают при заражении этим вирусом. Под словом болеют я просто имела ввиду то, что грызуны бешенством не болеют (чаще всего) потому как они не выживают при нападении бешеного животного, просто не успевают.
Здравствуйте!/rn/
У нас дома живет бурундучиха с конца июня. Контакта с другими животными у нас она не имела, куплена в зоомагазине. Все лето с рук брала еду осторожно - язычком, спокойно слизывала варенье с пальца. В сентябре -октябре у нее поменялось пищевое предпочтение (стала есть животную пищу - отварное мясо, молочку) и поведение - стала кусаться. Меня и дочь кусала уже несколько раз - за пальцы рук, естественно. С момента первого укуса прошло уже более месяца, возможно, более 2-х, животное живо, воду пьет./rn/
Есть ли вероятность, что она заражена бешенством (начиталась в Инете, что у грызунов носительство вируса может протекать бессимптомно и даже передаваться по наследству)? Нужно ли делать прививки?/rn/
Спасибо.
Здравствуйте. Если Вы её купили, то не переживайте. Никакого бешенства у неё нет и передаваться по наследству оно не может, это вирусное заболевание./rn/
/rn/
А изменение в пищевых предпочтениях, наверно, спровоцированы изменением сезона. Или Вы её неправильно кормите(варенье ей точно ни к чему). Опять же, растёт животное, характер меняется. /rn/
/rn/
Прежде чем задать вопрос на форуме, ознакомьтесь со следующими разделами, это поможет сэкономить Ваше время и быстрее получить отсвет на ваш вопрос:
Что такое болезнь кошачьих царапин (фелиноз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, дерматолога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Болезнь кошачьих царапин (лихорадка от кошачьих царапин, фелиноз или регионарный небактериальный лимфаденит) — это острая бактериальная зоонозная инфекция, передающаяся преимущественно от кошек. Она характеризуется региональным лимфаденитом (воспалением лимфоузлов), кожной сыпью и иногда поражением глаз, нервной системы и внутренних органов. [1]
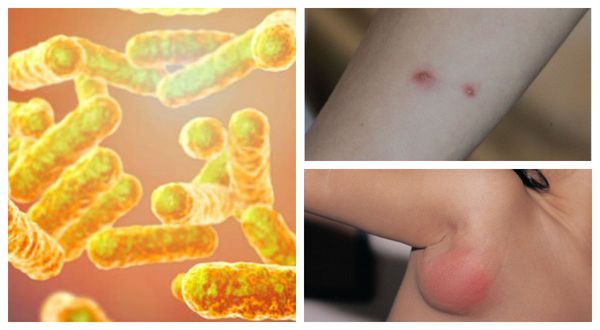
Причиной заболевания является инфицирование бактерией Bartonella henselae (бартонелла хенсели), которая была выделена у людей и млекопитающих и представляет собой мелкую плеоморфную, факультативную, грамотрицательную и внутриклеточную бациллу.
Источники инфекции
Кошки являются естественным резервуаром и переносчиком B. henselae, при этом сами животные от этого не страдают. В ряде исследований, проведённых в США, у 28% обследованных кошек были обнаружены антитела против причинной бактерии, причём из них 56% котят моложе года и 34% кошек от года и старше обладали иммунитетом к бациле. Также исследование показало, что у бездомных кошек (61%) B. henselae в крови выявлялись гораздо чаще, чем у домашних (21%). [2]
Котята моложе 12 месяцев в 15 раз чаще передают инфекцию, чем взрослые кошки, из-за наличия бактерии B. henselae в крови и большей склонностью к нанесению царапин.
Передача инфекции между кошками происходит при укусах кошачьей блохи Ctenocephalides felis или заглатывании их продуктов жизнедеятельности. Поэтому люди, у которых дома есть хотя бы один котёнок с блохами, имеют в 29 раз больше шансов заразиться бацилой, чем те, у чьих животных в шерсти не было блох. [3]
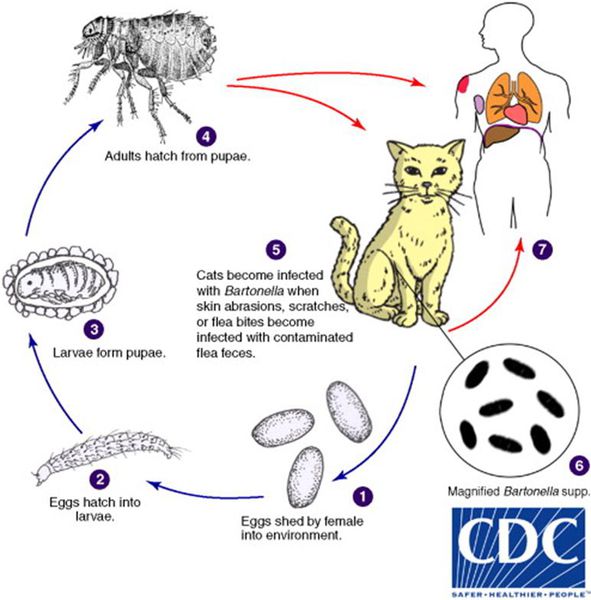
Собаки также являются источником заражения, но гораздо реже, чем кошки — всего в 5% случаев. [4] Также сообщается о единичных случаях возникновения заболевания при контактах людей с морскими свинками, кроликами и обезьянами. [1]
Помимо прочего, доказана роль в передачи инфекции иксодового клеща Ixodes ricinus (собачий клещ), который часто нападают и на людей. [5] Описан случай семейного заражения бартонеллами при их укусах. [6]
Варианты передачи инфекции человеку при укусах кошачьих блох и от человека к человеку не подтверждены. [2]
Пути передачи инфекции:
- Царапины. 75-90% пациентов с фелинозом незадолго до появления заболевания отмечали поверхностную травму кожи при контакте с кошкой. Дело в том, что блохи, находясь на животном, выделяют экскременты, которые содержат бактерии. Когда кошка царапает свою кожу (например, при почёсывании), её коготь загрязняется отходами жизнедеятельности, и в дальнейшем при нанесении травмы человеку происходит передача инфекции. [1]
- Укусы и ослюнения травмированной кожи — связаны с нахождением бактерий в слюне животных. [1]
Распространенность заболевания в мире и в Российской Федерации не известна. Заболеваемость в США среди амбулаторных пациентов составляет приблизительно 9,3 случая на 100 000 человек в год, причём ежегодно регистрируется до 20 000 новых случаев. [7] Примерно 70-90% случаев заболевания происходят в осенние и ранние зимние месяцы. Предполагается, что сезонность связана с повышением рождаемости котят в середине лета и с увеличением заражённости блохами. [8]
Группы риска
Заболевания чаще встречается у людей моложе 18 лет (от 55 до 80% случаев). Это связывают с тем, что именно дети и подростки чаще всего играют с котятами. [9]
Также стоит отметить, что заболевание чаще встречается у мужчин, чем у женщин, в соотношении 3:2. Одной из гипотез, объясняющих более высокую заболеваемость среди мужчин, является тенденция к более грубой игре с котятами и кошками и, следовательно, повышенному риску укусов и царапин. [1]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни кошачьих царапин
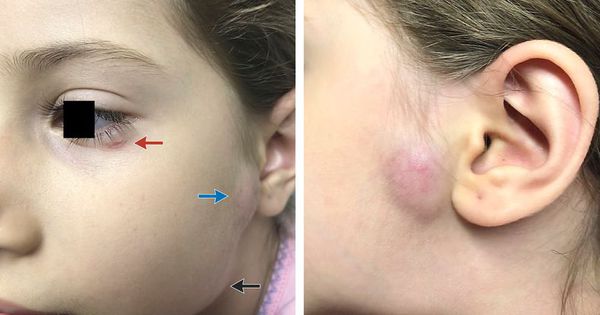
Первичный очаг (инокуляция) — наблюдается в 90% случаев и возникает на месте зажившей царапины. В основном располагается на кистях и предплечьях, реже на лице, туловище и ногах. Вначале отмечается эритематозное пятно, которое существует совсем недолго и трансформируется в плоскую папулу синюшно-красного или телесного цвета с чёткими неровными границами. Размером возникшая папула может быть от нескольких мм до 1-2 см в диаметре. Иногда несколько папул расположены линейно по ходу царапины. В некоторых случаях в основании папулы имеется болезненный инфильтрат до 3-5 см в поперечнике. У отдельных пациентов вместо папул возникают пузыри или пустулы. Примерно в половине случаев в последующем формируется эрозивный или язвенный дефект, заживающий с образованием рубца. [10]
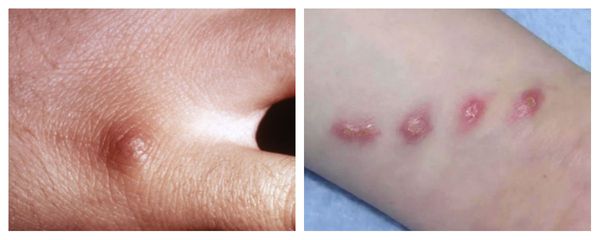
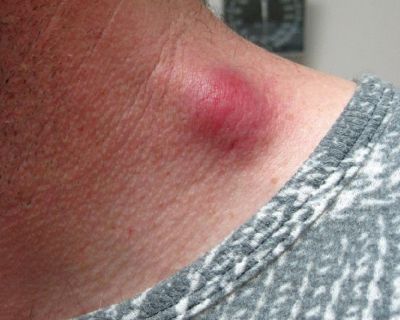
Региональный лимфаденит — основной симптом заболевания. При классической болезни кошачьих царапин регионарная лимфаденопатия возникает через 1-3 недели после появления первичного очага и продолжается до нескольких месяцев. У 85% пациентов поражается одна группа лимфоузлов: чаще всего подмышечные и эпитрохлеарные (46%), в области головы и шеи (26%), а также в паховой области (17,5%). В большинстве случаев воспаляются одиночные лимфоузлы, реже множественные, они могут располагаться как в границах одной анатомической области, так и в нескольких (генерализованная лимфаденопатия — редкое явление).
Поражённый лимфатический узел плотный, подвижный, при пальпации умеренно болезненный, в диаметре может достигать 1-5 см. Кожа над ним гиперемированна. В 10-50% случаев происходит спаивание лимфоузлов с окружающими тканями, их нагноение с образованием густого жёлто-зелёного гноя и последующим вскрытием с образованием язвенного дефекта. [11]
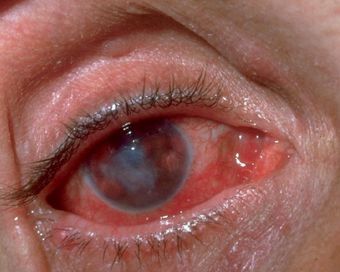
Окулогландулярный синдром Парино — одновременное образование одностороннего гранулематозного конъюнктивита (возникновение гранулём в виде жёлто-белых узелков от 1 до 5 мм) и увеличенного лимфатического узла перед ушной раковиной на той же стороне лица. Встречается в 2-8% случаев и связан с попаданием на конъюнктиву глаза слюны заражённых животных или фекалий блох. Конъюнктивит в течение нескольких недель регрессирует без рубцевания. [12]
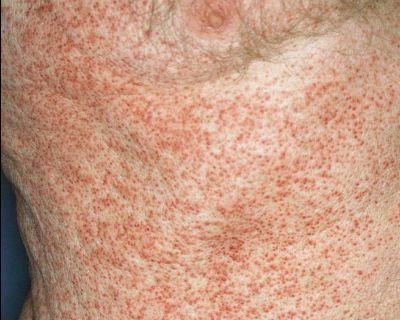
Генерализованная сыпь — скарлатино-, кореподобная или уртикарная сыпь на туловище, реже на конечностях. Наблюдается на фоне общих проявлений. В редких случаях возникает пятнисто-папулёзная сыпь или элементы по типу узловатой эритемы. Высыпания держатся от 2-5 дней до 2-5 недель. [10]
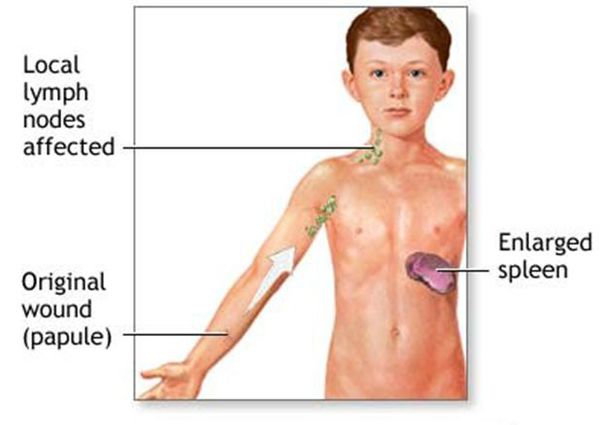
Патогенез болезни кошачьих царапин
При попадании в организм иммунокомпетентных пациентов Bartonella в местах инокуляции (заражения) вызывает гранулематозный и лейкоцитарно-лимфоцитарный ответ. Инфекция распространяется через лимфатические пути, вызывая воспаление в лимфатических узлах. В некоторых случаях происходит проникновение бактерий в кровь с развитием бактериемии и поражения нервной системы и внутренних органов.
Основным вирулентным агентом считается белок наружной мембраны OMP 43 кДа, который способен связывать эндотелиальные клетки.
Как показывают исследования, B. henselae проявляет более низкую биологическую активность по сравнению с классическими грамотрицательными микробами, что объясняет выживание, внутриклеточный рост и размножение бактерий внутри фагоцитарных клеток.
У пациентов с ослабленным иммунитетом (в частности, ВИЧ-инфицированных) ответ организма на заражение может привести к бациллярному ангиоматозу (избыточному разрастанию сосудов). Стимулировать ангио пролиферацию (появление новых кровеносных сосудов) бактерия B. henselae способна благодаря функции белка адгезина А, который может сцеплять поверхности клеток. [13]
Классификация и стадии развития болезни кошачьих царапин
Международная классификация болезней 10 пересмотра кодирует заболевание как A28.1 Лихорадка от кошачьих царапин.
Клиническая классификация предполагает выделение трёх форм болезни: [10] [14]
- классическая форма (кожно-железистая) — поражение кожи и лимфатических узлов;
- атипичные формы:
- глазной вариант (окуло-гландулярная форма) — поражение глаз;
- неврологический вариант (нейро-гландулярная форма) — поражение нервной системы;
- висцеральный вариант — поражение печени, селезёнки, сердца, реже лёгких и кишечника;
- бациллярный ангиоматоз — тяжёлое течение заболевания у лиц с ослабленным иммунитетом.
Стадии развития заболевания:
- инкубационный период — длится от 5 до 60 дней (в среднем — две недели);
- инокуляция — появление первичного очага, который существует на протяжении нескольких недель;
- стадия регионального лимфаденита — наступает через 1-3 недели после появления первичного очага и длится от нескольких недель до нескольких месяцев;
- регрессирование симптомов — может продолжаться около 3-6 месяцев, иногда дольше.
Осложнения болезни кошачьих царапин
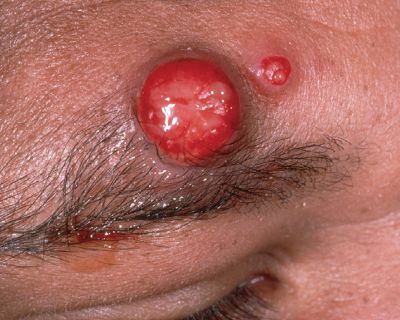
Бациллярный ангиоматоз
Наблюдается у людей с ВИЧ-инфекцией, после трансплантации сердца и почек и очень редко — у иммунокомпетентных лиц. Характеризуется длительной лихорадкой, болями в суставах, снижением массы тела и спленомегалией (увеличением селезёнки). На фоне этих проявлений возникает сыпь в виде: множественных распространённых ангиоматозных (сосудистых) и подкожных узлов, папул, похожих на пиогенную гранулёму, и эритематозных инфильтрированных бляшек диаметром от 1 мм до нескольких см. Течение тяжёлое, часто с летальным исходом. [15]
Подострый эндокардит
У части пациентов наблюдается поражение одного или несколько сердечных клапанов, эндокарда на внутренней поверхности стенок сердца или межжелудочковой перегородке, причем культуральное исследование крови не выявляет бактерий. [16] Это осложнение может сопровождаться повышением температуры, сердечной недостаточностью и одышкой.
Офтальмологические осложнения
Поражения глаз отмечаются у 2-6% пациентов и включают:
- нейроретинит — воспаление сетчатки глаза и зрительного нерва;
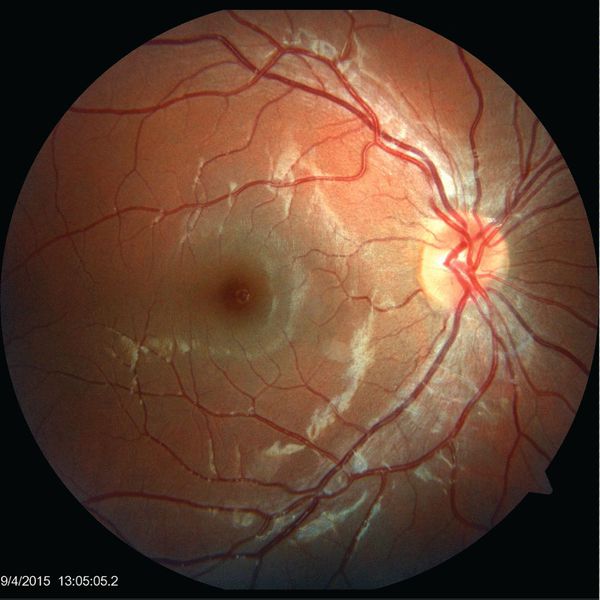
- папиллит — воспаление части зрительного нерва;
- неврит зрительного нерва;
- очаговый или многоочаговый ретинохориоидит — воспаление сосудистой оболочки глаза и сетчатки;
- панувеит — воспаление всех частей сосудистой оболочки галаза;
- окклюзию вен и артерий сетчатки, приводящую к её отслоению. [17]
Неврологические осложнения
Нарушения центральной нервной системы встречаются у 1-2% пациентов и включают атаксию, паралич черепных нервов и деменцию у пожилых людей. У детей обычно возникает энцефалит или асептический менингит. [18]
Гранулематозный гепатит и спленит (острое воспаление селезёнки)
Поражение печени и селезёнки, сопровождается генерализованной лимфаденопатией, длительной волнообразной лихорадкой, повышением уровней аминотрансфераз и множественными и диффузными гипоэхогенными зонами, определяемыми во время ультразвукового исследования и томографии. [19]
Диагностика болезни кошачьих царапин
Постановка диагноза основывается на данных анамнеза (наличие контакта с кошкой), клинических данных (присутствие первичного очага и регионального лимфаденита) и, при необходимости, данных лабораторных исследований:
- Общий анализ крови — при болезни кошачьи царапин обнаруживаются лейкоцитоз, лимфоцитоз и повышенная СОЭ.
- Полимеразная цепная реакция (ПЦР) — определение ДНК возбудителя на основе материала, взятого из первичного очага поражения или при биопсии лимфатического узла и крови. Специфичность данного обследования составляет почти 100%, но его чувствительность колеблется от 43% до 76%. [20]
- Культуральное исследование — посев материала из очагов поражения, аспирата из лимфатических узлов и крови. Специфичность анализа — 100%, чувствительность — 70-80%. [2] Метод требует специальных сред и времени (более трёх недель).
- Серологическое исследование — определение антител к B. henselae в крови методом ИФА (иммуноферментного анализа). Титры IgG менее 1:64 свидетельствуют о том, что у пациента нет текущей инфекции. Титры от 1:64 до 1:256 предполагают возможное наличие инфекции — рекомендовано повторное тестирование через 10-14 дней. Титры, превышающие 1:256, указывают на присутствие активной или недавней инфекции. Положительный тест на IgМ предполагает острое заболевание. [21]
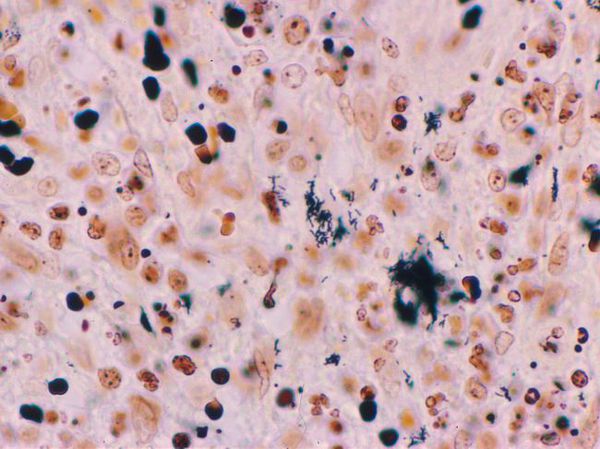
- Биопсия материала из первичного очага поражения — показывает выраженные очаги некроза в дерме, окружённые эпителиоидными и гигантскими клетками и эозинофилами. При окраске по Уортину — Старри определяются мелкие бактерии разной формы.
- Рентгенологическое исследование лимфатических узлов, УЗИ и томография печени и селезёнки — проводятся по показаниям.
- Исследование на ВИЧ-инфекцию и подсчёт количества СD4 клеток в крови — проводят при подозрении на бациллярный ангиоматоз.
Дифференциальная диагностика проводится со следующими заболеваниями:
- бактериальный гнойный лимфаденит, вызванный другими микроорганизмами;
- инфекция, вызванная атипичными микобактериями; ;
- споротрихоз;
- туляремия; ;
- саркоидоз;
- злокачественные новообразования.
Лечение болезни кошачьих царапин
Иногда в случаях стандартного течения заболевания применяют тепловой местный компресс или прибегают к физиотерапевтическому воздействию на область изменённых лимфоузлов (диатермии и УВЧ-терапии). Однако особого терапевтического эффекта эти метода не оказывают, так как большинство случаев фелиноза проходят самостоятельно, без лечения. Поэтому при классической форме болезни никаких действий предпринимать не нужно.
У некоторых пациентов могут развиться осложнения от распространения процесса. В таком случае рекомендовано назначение азитромицина, при применении которого лимфаденит регрессирует быстрее по сравнению с отсутствием лечения: [22]
- для взрослых и детей с весом > 45,5 кг: 500 мг в день, затем по 250 мг в течение четырёх дней;
- для детей с весом ≤ 45,5 кг: 10 мг/кг в первый день, затем по 5 мг/кг в течение четырёх дней.
При необходимости и наличии осложнений могут применяться другие антибиотики: пенициллины, тетрациклины, цефалоспорины и аминогликозиды и их комбинации.
Если есть нагноение, который сопровождается общими симптомами и лихорадкой, то показана аспирация гноя. Это позволит облегчить течение заболевания.
Прогноз. Профилактика
Прогноз благоприятный: при отсутствии осложнений заболевание спонтанно регрессирует без лечения в течение 3-4 месяцев. Тяжёлые формы заболевания встречаются крайне редко.
Меры профилактики, рекомендованные Центрами по контролю и профилактике заболеваний США: [23]
Читайте также:

