Может ли описторхоз вызывать тревожное расстройство
Обновлено: 01.05.2024
Описторхоз остается весьма распространенным и социально значимым заболеванием для Западно-Сибирского региона. Описторхозная инвазия характеризуется многообразием вегетативных, эмоциональных, а также других клинических проявлений, выходящих за рамки симптоматики поражения органов паразитирования гельминтами при наличии сопутствующих заболеваний, что может свидетельствовать о формировании определенного психосоматического статуса и качества жизни у пациентов с микст-патологией и на сегодняшний день остается важной медицинской проблемой и требует дальнейшего детального изучения. Целесообразно тщательное обследование больных бронхиальной астмой и сахарным диабетом на наличие описторхозной инвазии для профилактики неблагоприятного течения и осложнений основного заболевания и повышения эффективности проводимой терапии. Медико-психологические исследования с использованием современных методик позволяют определить изменения психологического профиля и особенности качества жизни пациентов с микст-патологией.

1. Атаманов В.М., Голышева В.А. Нарушения эмоционального статуса при сахарном диабете // Психосоматическая медицина – 2006: сборник материалов I Международный конгресс. – Санкт-Петербург: Человек, 2006. – С. 22-23.
3. Березин Ф.Б. Методика многопрофильного исследования личности / Ф.Б. Березин, М.П. Мирошников, Р.В. Рожанец. – М., 1976. – 186 с.
4. Ганюкова Н.Г., Поспелова Т.И., Солдатов П.С. Качество жизни больных с бронхиальной астмой // Вестник НГУ. – Новосибирск, 2007. – Т. 5. – Вып. 1. – С. 15-18.
5. Григоревич М.С., Злоказова М.В., Мариничева Л.П., Мамаева М.А. Психосоматические аспекты инфекционной патологии человека // Инфекционные болезни. – 2007. – № 2. – С. 56-61.
7. Ильяшевич И.Г. Психологический статус больных бронхиальной астмой // Психосоматическая медицина – 2007: сборник материалов II Международный конгресс. – Санкт-Петербург: Человек, 2007. – С. 78.
8. Исаченкова О.А. Роль психологического стресса в патогенезе сахарного диабета и его осложнений, возможные механизмы развития // Психосоматическая медицина – 2007: Сборник материалов II Международный конгресс. – Санкт-Петербург: Человек, 2007. – С. 79-80.
10. Калюжина М.И., Павленко О.А., Калюжина Е.В. Гастродуоденопанкреатическая система у больных с сахарным диабетом в сочетании с хроническим описторхозом // Сибирский журнал гастроэнтерологии и гепатологии. – 2003. – № 16. – С. 194-197.
Описторхоз остается весьма распространенным и социально значимым заболеванием для Западно-Сибирского региона, в котором постоянно поддерживается один из самых крупных и напряженных очагов этой инвазии в мире. Анализ заболеваемости описторхозом в Алтайском крае выявляет стабильно высокий уровень, заболевание регистрируется в 95–100 % случаев в хронической форме [9, 10].
Определенный интерес представляет вопрос о нередко встречающемся сочетании описторхозной инвазии с такой формой своеобразного аллергоза, как бронхиальная астма.
Сахарный диабет в эндемичных районах может также протекать на фоне описторхозной инвазии, что, безусловно, отражается на характере течения этого заболевания [10].
Цель исследования
Выявить особенности психосоматических проявлений и качества жизни у пациентов с микст-патологией – бронхиальной астмой и сахарным диабетом на фоне описторхозной инвазии.
Материалы и методы исследования
Обследовано 109 пациентов с микст-патологией. При этом у 56 пациентов наблюдалось сочетание бронхиальной астмы с описторхозной инвазией (БА+ОИ), у 53 – сахарный диабет в сочетании с описторхозной инвазией (СД+ОИ). Среди обследованных пациентов было 46 мужчин и 63 женщины. В группе БА+ОИ было 22 мужчины 34 женщины, а в группе СД+ОИ – 24 мужчины и 29 женщин. Средний возраст больных составил 44,8±1,5 лет. Группы сравнения – пациенты с диагнозами: бронхиальная астма (БА) – 55 больных, сахарный диабет (СД) – 55 больных и хроническая описторхозная инвазия (ОИ) без сопутствующей соматической патологии – 70 больных. Контрольную группу составили 150 здоровых лиц. Все группы были рандомизированы по полу, возрасту, образованию, месту проживания и степени тяжести заболеваний, сформированы по принципу случайной выборки.
Для проведения медико-психологических исследований были использованы современные стандартизированные методики, достаточно распространенные в отечественной и в зарубежной практике – методика многостороннего исследования личности – ММИЛ [3], шкала реактивной и личностной тревожности Спилбергера-Ханина, самооценочная шкала депрессии Зунга, 16-факторный личностный опросник Кэттелла – 16-ФЛО, опросник для оценки качества жизни SF-36, тестовая программа ТОБОЛ. Исследования психологического статуса пациентов с микст-патологией и в группах сравнения проводились только в первые дни пребывания в стационаре (на 2–4 день).
Для статистической обработки материала применен пакет прикладных программ STATISTICA 6.0 (Stat Soft Inc). Использовали: критерий Стьюдента (t); критерий Вилкоксона для оценки значимости различий количественных переменных в двух связанных выборках; U-критерий Манна – Уитни для оценки значимости различий количественных переменных в двух независимых выборках; критерий Мак Немара χ2 (для связанных выборок) и двухсторонний точный критерий Фишера (для независимых выборок) для сравнения переменных, представленных в виде частот; корреляционный анализ путем вычисления коэффициента корреляции Спирмена [6].
Результаты исследования и их обсуждение
Пик усредненного ППЛ по методике ММИЛ у больных основной группы (СД+ОИ), в отличие от больных групп сравнения (СД) и (ОИ), определяла 7-я (тревожность) шкала, значение которой превышало средние нормативные значения. Это свидетельствует о том, что тревога у пациентов вызвана в целом озабоченностью своим физическим неблагополучием. В целом, высота ППЛ группы СД+ОИ и СД определялась преобладанием 7?й, 1-й и 8?й клинических шкал теста, что свидетельствует о нарушении социальной адаптации, отгороженности, отсутствии внутреннего равновесия, непродуктивности, склонности к формированию трудно корригируемых концепций, связанных с представлением о наличии угрожающих действий окружающих.
При оценке выраженности личностных черт у больных с микст-патологией большая часть показателей в основных группах (БА+ОИ) и (СД+ОИ), в группах сравнения (БА), (СД), (ОИ) и у здоровых лиц находилась в средненормативных значениях методики 16-ФЛО.
Для женщин с микст-патологией в большей степени, чем для мужчин, были характерны впечатлительность, богатство эмоциональных переживаний, искусственность поведения и стремление к изменению ситуации в целом (р<0,05). Пациентам с микст-патологией в возрасте до 30 лет свойственны настороженность и недоверие к окружающим, стремление к переменам, а с увеличением возраста (40–50 лет) наблюдаются усиление самоконтроля и эмоциональная сдержанность.
У обследованных пациентов в основных группах (БА+ОИ) и (СД+ОИ) и группах сравнения (БА), (СД) и (ОИ) выявлены значимые различия по показателям, соответствующие высоким и средним значениям методики по уровню личностной (ЛТ) и реактивной тревожности (РТ). Уровень РТ в основной группе (БА+ОИ) был достоверно выше, чем в группах сравнения (БА) и (ОИ) (р<0,05). В группах основной (СД+ОИ) и сравнения (ОИ) выявлена достоверная разница средних значений уровня ЛТ и РТ с преобладанием уровня в основной группе СД+ОИ. В группе больных (БА) РТ была достоверно ниже, чем у пациентов основной группы (БА+ОИ), а в группе пациентов с СД она не отличалась от данных группы СД+ОИ.
Установлено, что РТ у женщин основных групп (БА+ОИ) и (СД+ОИ) была значительно выше, чем у мужчин (р<0,05). При этом показатели ЛТ статистически значимо не отличались.
Исследование уровня тревожности в зависимости от тяжести болезни показало, что у больных группы БА+ОИ в основном определялись высокие значения шкалы РТ. Так, при легкой степени тяжести они равнялись 47,42±2,27 балла, при средней степени тяжести 48,13±0,95 балла и при тяжелой – 48,86±2,22 балла. У пациентов группы СД+ОИ высокая РТ отмечалась у лиц с тяжелым течением заболевания (47,95±1,35 балла), но этот показатель статистически не отличался от данных, полученных у лиц группы СД.
При проведении оценки выраженности депрессивных расстройств у больных с микст-патологией в основных группах (БА+ОИ) и (СД+ОИ), у 58 % и 56 % пациентов соответственно, средние показатели шкалы Зунга превысили диагностический порог и были достоверно выше критического значения методики (50 баллов), что свидетельствует о наличии психологических переживаний и депрессивных расстройств (ДР).
В основной группе (БА+ОИ) у женщин в 53 % случаев были выявлены ДР, в основном в легкой форме (77 %), проявляющиеся снижением настроения, озабоченностью своим соматическим неблагополучием. У мужчин этой группы ДР выявлялись только в 32 % случаев и преобладали легкие формы (82 %). Депрессивные расстройства у женщин с (СД+ОИ) наблюдались значительно чаще, чем у мужчин (62 % и 31 % соответственно, p<0,001), в основном преобладала легкая форма (у 63 % женщин и 86 % мужчин). Умеренной тяжести ДР у женщин группы БА+ОИ наблюдались значительно чаще (34 %), чем у женщин группы СД+ОИ (17 %), и характеризовались пессимистичностью, растерянностью и подавленностью.

Качество жизни у больных основной группы (БА+ОИ), групп сравнения (БА и ОИ) и контрольной группы по данным опросника SF-36 (±m)
Что такое расстройство тревожно-депрессивное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Федотова Ильи Андреевича, психиатра со стажем в 13 лет.
Над статьей доктора Федотова Ильи Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Тревожно-депрессивное расстройство — это состояние, при котором у человека одновременно в равной степени присутствуют симптомы и тревоги, и депрессии, но по отдельности они выражены не так ярко, чтобы чётко определить расстройство. Его опасность заключается в том, что оно может закончиться суицидом.
Краткое содержание статьи — в видео:
Зачастую тяжесть состояния пациентов с тревожно-депрессивным расстройством недооценивается, так как они больше напоминают соматических больных с жалобами на одышку, сердцебиение, боли в животе или грудной клетке. Депрессивные симптомы при этом стёрты, из-за чего возникает трудность диагностики расстройства.
На данный момент тревожно-депрессивное расстройство является предварительным диагнозом, а пациенты наблюдаются у врачей-психиатров и психотерапевтов [1] [2] . Однако в ближайшее время с утверждением МКБ-11 (Международной классификации болезней) планируется выделить тревожно-депрессивное расстройство как самостоятельную диагностическую категорию [3] [8] .
Тревога и депрессия — две самые распространённые реакции человека на стресс. Сочетаются они в 23-87 % случаев [8] . По данным ВОЗ (Всемирной организации здравоохранения), во всём мире этими расстройствами страдает свыше 300 миллионов человек [3] . С каждым годом постановка первичных диагнозов этих расстройств в России снижается. Во многом это связано с недостаточной выявляемостью и малой обращаемостью населения к психологам и психотерапевтам.
Тревожно-депрессивное расстройство возникает в любом возрасте. Ему свойственно менее благоприятное течение, чем при тревоге и депрессии в отдельности.
Данным расстройством чаще страдают женщины. Это связано с частой изменчивостью гормонального фона в разные периоды жизни — менструацией, беременностью, климаксом. Однако существуют триггерные (провоцирующие) факторы, которые способствуют возникновению расстройства в равной степени у обоих полов.
Генетическая предрасположенность — одна из самых важных причин развития тревожно-депрессивного расстройства. Дети, чьи родители страдали этой патологией, с повышенной долей вероятности будут страдать тем же недугом.
Связь тревожно-депрессивного расстройства с психотравмирующими событиями не всегда прослеживается, но долгий стресс всё же может повлиять на появление болезни [4] .
Таким образом, причины развития расстройства могут быть как внутренними (наследственность, нарушение гормонального фона и баланса нейромедиаторов в мозге), так и внешними (смерть близкого, потеря работы и т. д.).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы тревожно-депрессивного расстройства
Тревога, которая возникает при данном расстройстве, безосновательна. Она не ограничивается какой-либо определённой ситуацией и не связана со стрессом напрямую. Её клинические симптомы и симптомы депрессии выражены неярко. Они проявляются относительно равномерно, при этом сопровождаются как минимум несколькими вегетативными симптомами: тахикардией и брадикардией, ознобом, болью в животе, одышкой, потливостью, тремором, головными болями и головокружениями, нарушением стула и мочеиспускания, мышечным напряжением и болями [2] [3] [5] .
В DSM-V (диагностическом руководстве по психическим расстройствам) тревожно-депрессивное расстройство определяется как хроническое или периодически возникающее расстройство настроения, при котором в течение месяца или больше наблюдаются черты дисфории (болезненно-пониженного настроения), а также не меньше четырёх симптомов из следующих: [11]
- трудности с концентрацией внимания;
- нарушение сна (проблемы с засыпанием, чувство сонливости днём, беспокойный сон, который не приносит отдыха);
- чувство слабости или потери энергии;
- нервозность;
- беспокойство;
- плаксивость;
- склонность к чрезмерным опасениям;
- ожидание, что случится что-то плохое;
- безнадёжность (глубокий пессимизм во взгляде на будущее);
- низкая самооценка, самоуничижение.
Также при тревожно-депрессивном расстройстве могут наблюдаться значительный клинический дистресс (чрезмерное напряжение) и/или нарушения в социальной, профессиональной или других важных сферах жизни [12] .
Специфические клинические симптомы заболевания проявляются достаточно редко. На первый план зачастую выходят неспецифические полисистемные вегетативные нарушения — тахикардия, гипервентиляционный синдром (проблемы с контролем дыхания, чувство нехватки воздуха на фоне нарастающей тревоги), функциональные диспепсии (нарушения пищеварения, не связанные с заболеваниями внутренних органов) и др. Они значительно затрудняют диагностику заболевания и повышают обращаемость таких людей к врачам, которые лечат соматические (телесные) болезни.
В ходе подробного опроса люди с тревожно-депрессивным расстройством жалуются на снижение настроения, апатию и тревогу. Некоторые пациенты утверждают, что им "всё надоело", "нет сил", хотя достаточно бодро и многословно говорят о своих проблемах [2] .
Не выявив соматической патологии, врачи-терапевты, как правило, ставят диагноз "нейроциркуляторная дистония" (или вегето-сосудистая дистония) и в результате назначают неверное лечение. Лишь 1/3 больных с тревожно-депрессивным расстройством доходят до врачей-психиатров и психотерапевтов.
Патогенез тревожно-депрессивного расстройства
Механизм возникновения тревожно-депрессивного расстройства пока до конца не изучен. Существует множество теорий и научных предположений о происхождении данного заболевания.
Самой разработанной является моноаминовая гипотеза. Она связана с нарушением выработки моноаминовых нейромедиаторов (серотонина, дофамина и норадреналина) в головном мозге. Это предположение учёных подтверждается эффективностью лечения тревожно-депрессивного расстройства с помощью таких лекарств, как СИОЗС — селективные ингибиторы обратного захвата серотонина [5] . Однако остаётся загадкой, какие именно причины способствуют возникновению нарушений в медиаторных системах.
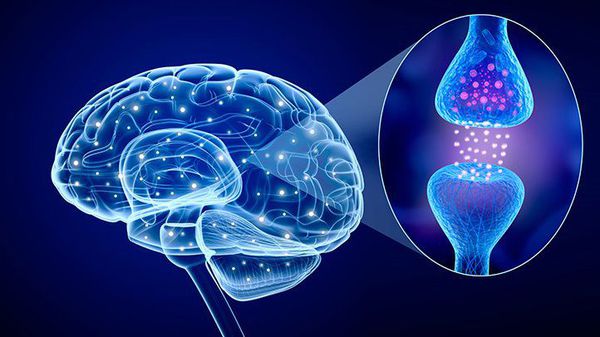
Основой патогенеза тревожно-депрессивного расстройства некоторые учёные считают аффективные синдромы (нарушения расстройства), которые передаются по наследству. Результаты генетических исследований подтверждают, что тревога и депрессия обладают совместным нейрохимическим механизмом развития — недостаточностью систем мозга, которые вырабатывают серотонин (возбуждающий и тормозной медиатор). Так, было обнаружено, что у пациентов с тревожными расстройствами и депрессией и их сиблингов (братьев и сестёр) болезнь связана с экспрессией гена-транспортёра серотонина [5] . Короткие аллели (варианты) этого гена способствуют снижению обратного захвата серотонина, повышению уровня нейротизма (выражается в беспокойстве, тревожности, эмоциональной неустойчивости) и наследственной уязвимости к стрессовым воздействиям. Также доказано, что высокий уровень глюкокортикоидов (гормонов надпочечников) при хроническом стрессе изменяет экспрессию 5-НТ1А рецепторов (подтипов серотониновых рецепторов) в гиппокампе, чего не происходит при применении антидепрессантов, особенно СИОЗС [5] [6] .
Другими популярными гипотезами являются:
- теория нейровоспаления (в основе процесса лежит аутоиммунное воспаление в нервной ткани) [14] ;
- теория взаимосвязи нарушения микробиоты кишечника и нейрометаболических процессов в мозге [14] ;
- когнитивная модель [13] .
Классификация и стадии развития тревожно-депрессивного расстройства
Самостоятельной классификации у тревожно-депрессивного расстройства нет. Согласно МКБ-10, оно относится к группе невротических расстройств, связанных со стрессом, и соматическим расстройствам. Самостоятельные депрессивные и тревожные расстройства относятся к расстройствам настроения [1] .
При изолированной тревоге или депрессии у пациента имеются только отдельные симптомы данных аффективных расстройств, в то время как при смешанном тревожно-депрессивном расстройстве они сочетаются.
К признакам тревожного расстройства относят:
- чувство паники и страха;
- проблемы со сном;
- озноб и потливость;
- ощущение покалывания в руках и ногах;
- одышку;
- учащённый пульс;
- напряжённость мышц;
- тошноту, головокружение и др.
К признакам депрессивного расстройства относят:
- стойкое снижение настроения;
- уныние, чувство безысходности;
- повышенную утомляемость после привычных нагрузок;
- потерю интереса к тому, что раньше приносило удовольствие;
- проблемы с концентрацией внимания;
- заниженную самооценку;
- чувство вины;
- представление будущего в негативном свете и др.
Выделяют три стадии тревожно-депрессивного расстройства:
- Первая стадия : повышена чувствительность, раздражительность, незначительная тревога, быстрая утомляемость, бессонница.
- Вторая стадия (психосоматическая): соматические проявления (мышечные боли, боли в животе, груди, сексуальная дисфункция, головокружения, сердцебиение и др.), нарастающая тревога.
- Третья стадия : проявления предыдущих двух стадий усиливаются, тревога продолжает нарастать, падает самооценка, появляется апатия, сниженное настроение.
Осложнения тревожно-депрессивного расстройства
Отсутствие своевременного лечения может усугубить течение заболевания и привести к психическим и соматическим недугам: возникновению и нарастанию продолжительности панических атак (вплоть до 40-60 минут), социофобии , гипертонической болезни и других сердечно-сосудистых заболеваний, а также заболеваний желудочно-кишечного тракта.
Страдают бытовые и профессиональные навыки, отношения в семье. Качество жизни пациентов значительно снижается: у них уменьшается жизненное пространство, они получают меньше удовольствия от достижений, снижается мотивация к развитию и творческому самовыражению.
Без лечения тревожно-депрессивное расстройство может закончиться суицидом [2] .
Диагностика тревожно-депрессивного расстройства
Критерии диагностики тревожно-депрессивного расстройства менее чёткие, чем у остальных тревожных расстройств. Они построены в большей степени по принципу исключения. Поставить диагноз может только врач-психиатр.
Для диагностики тревожно-депрессивного расстройства используют стандартные тестовые методики:
- шкалу Зунга и опросник депрессии Бека — выявляют наличие и степень тяжести депрессивного состояния;
- шкалу Гамильтона и шкалу Монтгомери — Асберг — определяют степень депрессии.
Оценка клинической картины производится по следующим признакам:
- тревожные и депрессивные симптомы, существующие в равной степени и сочетающиеся с несколькими вегетативными симптомами;
- расстройство настроения не менее месяца;
- реакция на стресс, не адекватная ситуации (когда человеку и его близким ничего не угрожает, он не является участником военных действий);
- симптомы не связаны с соматическими (телесными) заболеваниями, т. е. симптомы расстройства первичны.
Для выявления возможных признаков ухудшения состояния пациента, а также исключения соматических заболеваний, воспалительных, иммунологических и гормональных нарушений проводят лабораторную диагностику — общий анализ крови и мочи, биохимию крови и гормональные исследования.
Иногда обращаются к инструментальным методам обследования:
- электронейромиографии (ЭМНГ) — при жалобах на боли в мышцах для оценки состояния периферических нервов и работы мышц;
- электроэнцефалографии (ЭЭГ) — для исключения эпилепсии, которая имеет в чём-то схожую симптоматику;
- МРТ головного мозга — для исключения органических причин заболевания и изучения кровотока в области головного мозга;
- УЗИ и рентгенографии — для исключения соматических заболеваний;
- электрокардиографии (ЭКГ) — при жалобах на нехватку воздуха или давящее чувство внутри грудной клетки для исключения нарушений в работе сердечно-сосудистой системы [2][8][9] .
Важно отличать тревожно-депрессивное расстройство от отдельных тревожных и депрессивных заболеваний:
- депрессивный эпизод — более выраженные симптомы депрессии;
- генерализованное тревожное расстройство — более выраженные симптомы тревоги; — выраженные соматические расстройства; — повторяющиеся маниакальные эпизоды и депрессия;
- психические и поведенческие расстройства, вызванные употреблением алкоголя или приёмом наркотиков.
Необходимо помнить, что у людей, страдающих тревожно-депрессивным расстройством, в отличие от самостоятельных расстройств сильнее снижается качество повседневной жизни, ярче выражены психосоматические проявления и более высокий риск суицидальных наклонностей [2] .
Лечение тревожно-депрессивного расстройства
На ранних стадиях тревожно-депрессивное расстройство хорошо поддаётся коррекции. При правильно подобранной терапии результат заметен уже через 1-2 недели.
Лечение должно быть комплексным. Оно включает в себя психотерапию, приём лекарственных препаратов и физиотерапию.
Психотерапия
Психотерапия — эффективный метод лечения тревожно-депрессивного расстройства, особенно на ранних стадиях. Методику работы с пациентом врач подбирает индивидуально. Вариантов довольно много. К ним относятся:
- когнитивно-поведенческая психотерапия — работа, направленная на управление мыслями и поведением;
- гештальт-терапия — повышение осознанности, т. е. собственной ответственности за свою жизнь;
- гипноз — работа с проблемами личности через погружение в состояние повышенной сосредоточенности и внушаемости;
- семейная психотерапия — работа с пациентом и членами его семьи;
- аутотренинг — контроль психического состояния через самовнушение.
Врач вместе с пациентом составляет план коррекции жизни, режима дня, сна, труда и отдыха, обучает техникам расслабления [10] .
Медикаментозная терапия
Данный способ лечения заключается в приёме транквилизаторов, антидепрессантов, бетта-адреноблокаторов.
Транквилизаторы назначают по строгим показаниям для уменьшения тревоги, страха, нормализации сна. Они успешно справляются с паническими атаками и соматическими расстройствами, стабилизируют работу вегетативной нервной системы, обладают противосудорожным действием, расслабляют мышцы.
Так как при тревожно-депрессивном расстройстве происходит дисбаланс нейромедиаторов (серотонина, норадреналина и ГАМК), в лечении чаще всего используются бензодиазепиновые транквилизаторы — феназепам, элзепам, седуксен, элениум. Их назначают коротким курсом — до 2-4 недель, так как они могут привести к лекарственной зависимости и синдрому отмены (ухудшить состояние после прекращения приёма).
В настоящее время в терапевтическую практику широко внедрились транквилизаторы нового поколения (небензодиазепиновые) — это блокаторы гистаминовых Н1-рецепторов (например, гидроксизин). Такие препараты не нарушают познавательные функции, быстро действуют и не приводят к развитию зависимости и синдрому отмены.
Антидепрессанты назначаются в большинстве случаев длительным курсом совместно с транквилизаторами, так как эффект от антидепрессантов накопительный (приходится ждать начала до двух недель), а транквилизаторы начинают действовать через 15 минут. Антидепрессанты способствуют снятию тревоги, вегетативных расстройств, повышают болевой порог (применяются при болевых симптомах), снимают симптомы депрессии: улучшаются настроение, сон, аппетит, проходят апатия и тоска. Они не вызывают привыкания. Подбираются строго индивидуально.
К антидепрессантам отнестятся:
- СИОЗС — флуоксетин, пароксетин, эсциталопрам, циталопрам, сертралин, флувоксамин;
- трициклические антидепрессанты — амитриптилин;
- антидепрессанты двойного действия — венлафаксин, дулоксетин [8][9] .
Препаратами выбора первой очереди для лечения тревожно-депрессивного расстройства являются СИОЗС совместно с бензодиазепиновыми транквилизаторами. Препараты второй очереди — трициклические антидепрессанты и небензодиазепиновые транквилизаторы [4] .
Бетта-адреноблокаторы подавляют вегетативную симптоматику: тахикардию, скачки артериального давления, аритмию, потливость, слабость, тремор.
Обычно используют пропранолол, атенолол, метопролол [2] . Важно оценивать взаимодействие этих препаратов с антидепрессантами, так как многие комбинации нежелательны.
Иногда могут назначить низкопотентные нейролептики (антипсихотики) в небольших дозах, например, тиоридазин или сульпирид. Однако после их приёма у пациента возможны слабость, падение артериального давления, снижение либидо (полового влечения), прибавка массы тела, галакторея (выделение грудного молока), нарушение менструального цикла [8] . Поэтому нужно быть осторожным.
Физиотерапия
К широко применяемым методам физиотерапии относятся лечебный массаж, самомассаж, электромассаж и электросон. Эти процедуры расслабляют, успокаивают, снижают напряжение, нормализуют сон.
Прогноз. Профилактика
При своевременном выявлении расстройства и назначении корректного лечения прогноз достаточно благоприятный. Принципиальное значение имеет давность заболевания, так как при длительном течении без терапии данное состояние может стать хроническим. Это связано с закреплением невротических реакций (в первую очередь избегания), которые накладывают отпечаток на всю личность (раньше это называли невротическим развитием личности).

20.01.2020
Признаки того, что у вас может быть описторхоз
Сезонные обострения заболеваний желудочно-кишечного тракта вещь неприятная, но только ли они представляют серьезную опасность здоровью?
Симптомы при описторхозе очень легко принять за гастрит, а точный диагноз можно установить только в специальных лечебных учреждениях, в том числе в инфекционных больницах Новосибирска. Однако в нынешних условиях это практически невозможно и небезопасно. Еще более небезопасно заниматься самодиагностикой и самолечением. В нашем медицинском центре разработана специальная программа диагностики и лечения описторхоза, рассчитана она на три дня пребывания в комфортных условиях нашего дневного стационара.
Чем опасен описторхоз?
Паразитируя в желчном пузыре и желчных протоках, двуустка кошачья пожирает слизистую оболочку органов. Постепенно у больного разлаживается нормальный пищеварительный процесс. А дальше – по нарастающей:
- затрудняется отток желчи, формируются сгустки и как следствие – камни;
- начинаются аллергические высыпания непонятно на что;
- воспаляются органы пищеварения, прилегающие к желчному пузырю.
Паразиты оказывают угнетающее действие на развитие плода во время беременности, физическое и умственное развитие ребёнка. Самые страшные вероятные осложнения описторхоза – рак печени, желчного пузыря, поджелудочной железы.
Какие органы и системы больше всего страдают при описторхозе?
Помимо всех органов ЖКТ страдают сердце и сосуды, обмен веществ, нервная система.
Сердце и сосуды: вегето-сосудистая дистония.
Нервная система: тремор конечностей, век, бессонница, нервозность.
Эндокринная система: снижение аппетита, потеря веса, изменение пищевого поведения.
Репродуктивная система: изменение менструального цикла, болезненные месячные.
Яркие клинические проявления бывают при остром описторхозе. Но есть еще и хронический. Как правило, в Сибири описторхоз протекает по первично-хроническому варианту. У жителей Новосибирска клиника обычно крайне скудная, иногда даже отсутствует вообще, и только внимательный врач видит косвенные признаки болезни. Это — кожные проявления, которые то исчезают, то появляются, непонятная слабость без видимой причины, летучие боли в суставах, периодически — дискомфорт в правом подреберье, повышенное количество эозинофилов в общем анализе крови.
Бывает, что человек страдает бронхиальной астмой, аллергическим риносинуситом, полипозом носа, непонятной аллергией, кожными болезнями, болезнями суставов — и даже понятия не имеет, что причина всего этого — паразиты.
Как быстро проявляется описторхоз?
Заражение происходит, когда описторхи попадают в организм человека с пищей. Инкубационный период болезни – до 20 дней. На этой стадии симптомы могут не проявляться, но резко снижается иммунитет. Человек может чувствовать слабость, недомогание, учащенное сердцебиение, повышение температуры тела, сильное потоотделение.
Через 20-30 дней болезнь переходит в стадию хронической. Симптомы при этом схожи с проявлениями хронического холецистита, гастродуоденита, панкреатита, гепатита. Беспокоят приступы боли в правом подреберье, схожие с желчными коликами. Появляется нервозность, нарушения сна, хроническая усталость, часты аллергические высыпания на коже, дрожат руки, веки.
Яркие клинические проявления бывают при остром описторхозе. Период острого этапа заболевания – от нескольких дней до 3 месяцев, иногда дольше. Часто к симптомам присоединяются проявления легочных заболеваний, признаки астматического бронхита. Острый описторхоз у больных часто проявляется увеличением печени, гастроскопия может выявить эрозии и язвы слизистых оболочек и тканей желудка, двенадцатиперстной кишки. Симптомы при описторхозе часто путают с проявлениями других заболеваний, потому процесс постановки правильного диагноза затягивается. Важно вовремя пройти обследования и начать лечение болезни.
Как быть, если есть подозрения на описторхоз?
- Не заниматься самодиагностикой и самолечением. Как можно скорее попасть на приём к гастроэнтерологу!
- По назначению врача сдать необходимые анализы и пройти дуоденальное зондирование.
- Если диагноз подтвержден, пройти курс лечения от описторхоза строго под контролем врача.
Как долго лечат описторхоз?
В течение 3 дней под контролем врача вы будете принимать лекарство для выведения описторхов, внутривенно - лекарства для печени, физиопроцедуры на правое подреберье, а также вам будет предложено специальное лечебное питание, поскольку в клинике нужно будет присутствовать неотрывно в течение дня.
ПРОГРАММА ЛЕЧЕНИЯ ОПИСТОРХОЗА
Вам необходимо иметь при себе результаты этих обследований:
общий анализ крови;
общий анализ мочи;
биохимические анализы крови: АЛТ, АСТ, щелочная фосфатаза, ГГТП, креатинин, глюкоза;
УЗИ органов брюшной полости;
дуоденальное зондирование, либо исследование кала, где выявлен описторхоз (давность не более 1 месяца);
ЭКГ (для пациентов старше 40 лет).
ДЕНЬ 1
8:00 – 20:00
ДЕНЬ 2
8:00 – 12:00
ДЕНЬ 3
8:00 – 12:00
Сдача анализов: общий анализ крови, биохимический анализ крови
Дуоденальное зондирование с промыванием желчных протоков
Физиолечение: ДДТ на область правого подреберья
Физиолечение: ДДТ на область правого подреберья
Внутривенное введение препаратов для печени
Внутривенное введение препаратов для печени
Внутривенное введение препаратов для печени
Выдача заключения и врачебных рекомендаций
Завтрак, обед и ужин
Вас ждут внимательное отношение персонала, тщательное и эффективное лечение, подробное медицинское заключение и важные рекомендации лечащего врача.
Имеются противопоказания. Требуется консультация специалиста
После курса лечения будет сделано контрольное дуоденальное зондирование, вы получите полное медицинское заключение и рекомендации врача, которых нужно придерживаться в течение всей жизни.
В нашей клинике делается все возможное для безопасности наших пациентов: с начала пандемии введен масочный режим, соблюдается социальная дистанция между пациентами, каждый час обрабатываются все рабочие поверхности, наши пациенты могут воспользоваться дезинфектором для обработки рук, проводится термометрия, не принимаются пациенты с симптомами ОРВИ.

20.01.2020
Признаки того, что у вас может быть описторхоз
Сезонные обострения заболеваний желудочно-кишечного тракта вещь неприятная, но только ли они представляют серьезную опасность здоровью?
Симптомы при описторхозе очень легко принять за гастрит, а точный диагноз можно установить только в специальных лечебных учреждениях, в том числе в инфекционных больницах Новосибирска. Однако в нынешних условиях это практически невозможно и небезопасно. Еще более небезопасно заниматься самодиагностикой и самолечением. В нашем медицинском центре разработана специальная программа диагностики и лечения описторхоза, рассчитана она на три дня пребывания в комфортных условиях нашего дневного стационара.
Чем опасен описторхоз?
Паразитируя в желчном пузыре и желчных протоках, двуустка кошачья пожирает слизистую оболочку органов. Постепенно у больного разлаживается нормальный пищеварительный процесс. А дальше – по нарастающей:
- затрудняется отток желчи, формируются сгустки и как следствие – камни;
- начинаются аллергические высыпания непонятно на что;
- воспаляются органы пищеварения, прилегающие к желчному пузырю.
Паразиты оказывают угнетающее действие на развитие плода во время беременности, физическое и умственное развитие ребёнка. Самые страшные вероятные осложнения описторхоза – рак печени, желчного пузыря, поджелудочной железы.
Какие органы и системы больше всего страдают при описторхозе?
Помимо всех органов ЖКТ страдают сердце и сосуды, обмен веществ, нервная система.
Сердце и сосуды: вегето-сосудистая дистония.
Нервная система: тремор конечностей, век, бессонница, нервозность.
Эндокринная система: снижение аппетита, потеря веса, изменение пищевого поведения.
Репродуктивная система: изменение менструального цикла, болезненные месячные.
Яркие клинические проявления бывают при остром описторхозе. Но есть еще и хронический. Как правило, в Сибири описторхоз протекает по первично-хроническому варианту. У жителей Новосибирска клиника обычно крайне скудная, иногда даже отсутствует вообще, и только внимательный врач видит косвенные признаки болезни. Это — кожные проявления, которые то исчезают, то появляются, непонятная слабость без видимой причины, летучие боли в суставах, периодически — дискомфорт в правом подреберье, повышенное количество эозинофилов в общем анализе крови.
Бывает, что человек страдает бронхиальной астмой, аллергическим риносинуситом, полипозом носа, непонятной аллергией, кожными болезнями, болезнями суставов — и даже понятия не имеет, что причина всего этого — паразиты.
Как быстро проявляется описторхоз?
Заражение происходит, когда описторхи попадают в организм человека с пищей. Инкубационный период болезни – до 20 дней. На этой стадии симптомы могут не проявляться, но резко снижается иммунитет. Человек может чувствовать слабость, недомогание, учащенное сердцебиение, повышение температуры тела, сильное потоотделение.
Через 20-30 дней болезнь переходит в стадию хронической. Симптомы при этом схожи с проявлениями хронического холецистита, гастродуоденита, панкреатита, гепатита. Беспокоят приступы боли в правом подреберье, схожие с желчными коликами. Появляется нервозность, нарушения сна, хроническая усталость, часты аллергические высыпания на коже, дрожат руки, веки.
Яркие клинические проявления бывают при остром описторхозе. Период острого этапа заболевания – от нескольких дней до 3 месяцев, иногда дольше. Часто к симптомам присоединяются проявления легочных заболеваний, признаки астматического бронхита. Острый описторхоз у больных часто проявляется увеличением печени, гастроскопия может выявить эрозии и язвы слизистых оболочек и тканей желудка, двенадцатиперстной кишки. Симптомы при описторхозе часто путают с проявлениями других заболеваний, потому процесс постановки правильного диагноза затягивается. Важно вовремя пройти обследования и начать лечение болезни.
Как быть, если есть подозрения на описторхоз?
- Не заниматься самодиагностикой и самолечением. Как можно скорее попасть на приём к гастроэнтерологу!
- По назначению врача сдать необходимые анализы и пройти дуоденальное зондирование.
- Если диагноз подтвержден, пройти курс лечения от описторхоза строго под контролем врача.
Как долго лечат описторхоз?
В течение 3 дней под контролем врача вы будете принимать лекарство для выведения описторхов, внутривенно - лекарства для печени, физиопроцедуры на правое подреберье, а также вам будет предложено специальное лечебное питание, поскольку в клинике нужно будет присутствовать неотрывно в течение дня.
ПРОГРАММА ЛЕЧЕНИЯ ОПИСТОРХОЗА
Вам необходимо иметь при себе результаты этих обследований:
общий анализ крови;
общий анализ мочи;
биохимические анализы крови: АЛТ, АСТ, щелочная фосфатаза, ГГТП, креатинин, глюкоза;
УЗИ органов брюшной полости;
дуоденальное зондирование, либо исследование кала, где выявлен описторхоз (давность не более 1 месяца);
ЭКГ (для пациентов старше 40 лет).
ДЕНЬ 1
8:00 – 20:00
ДЕНЬ 2
8:00 – 12:00
ДЕНЬ 3
8:00 – 12:00
Сдача анализов: общий анализ крови, биохимический анализ крови
Дуоденальное зондирование с промыванием желчных протоков
Физиолечение: ДДТ на область правого подреберья
Физиолечение: ДДТ на область правого подреберья
Внутривенное введение препаратов для печени
Внутривенное введение препаратов для печени
Внутривенное введение препаратов для печени
Выдача заключения и врачебных рекомендаций
Завтрак, обед и ужин
Вас ждут внимательное отношение персонала, тщательное и эффективное лечение, подробное медицинское заключение и важные рекомендации лечащего врача.
Имеются противопоказания. Требуется консультация специалиста
После курса лечения будет сделано контрольное дуоденальное зондирование, вы получите полное медицинское заключение и рекомендации врача, которых нужно придерживаться в течение всей жизни.
В нашей клинике делается все возможное для безопасности наших пациентов: с начала пандемии введен масочный режим, соблюдается социальная дистанция между пациентами, каждый час обрабатываются все рабочие поверхности, наши пациенты могут воспользоваться дезинфектором для обработки рук, проводится термометрия, не принимаются пациенты с симптомами ОРВИ.
Описторхоз – гельминтное заболевание, вызываемое плоскими паразитическими червями класса сосальщиков и протекающее с поражением гепатопанкреатобилиарной системы. Течение описторхоза характеризуется лихорадкой, болями в животе, нарушением аппетита, кожными высыпаниями, желтухой, гепатоспленомегалией, диспепсией, астматическим бронхитом, астеновегетативным синдромом. Диагностика описторхоза основывается на обнаружении яиц описторхисов в дуоденальном содержимом и в кале, результатах серологических реакций, данных биохимического анализа крови, инструментальных исследований (УЗИ, холецистохолангиографии, КТ). Для терапии описторхоза используются противогельминтные (празиквантел, азинокс), желчегонные и ферментные препараты.
МКБ-10
Общие сведения
Описторхоз – внекишечный гельминтоз из группы трематодозов, возбудители которого паразитируют в желчных протоках печени и поджелудочной железе, вызывая полиморфные клинические проявления. Наиболее напряженный очаг описторхоза расположен на территории Западной Сибири, в низовьях р. Иртыш и среднем течении Оби, где инвазированность местного населения приближается к 80-90%. Кроме этого, эндемичными по описторхозу районами служат бассейны рек Волга, Кама, Днепр, Дон, Енисей и др., главным образом, связанные с рыбным промыслом и рыбопереработкой. Наибольшая заболеваемость регистрируется среди лиц в возрасте от 15 до 50 лет, преимущественно мужчин. Опасность описторхоза заключается в том, что при длительном течении он повышает риск развития рака печени и рака поджелудочной железы.

Причины описторхоза
Описторхоз вызывают два вида гельминтов-сосальщиков: Opisthorchis felineus и Opisthorchis viverrini. На территории России распространен возбудитель О. felineus – сибирская или кошачья двуустка. Это плоский гельминт длиной 4–20 мм, шириной 1–4 мм, имеющий ланцетовидное тело, снабженное ротовой и брюшной присосками. Описторхоз, вызываемый O. viverrini встречается в странах Юго-Восточной Азии.
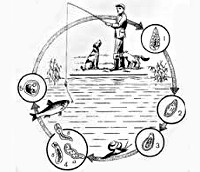
Развитие описторхисов происходит с трехкратной сменой хозяев: первым промежуточным хозяином выступают моллюски, вторым промежуточным - пресноводные рыбы семейства карповых (лещ, сазан, линь, елец, язь, плотва и др.) и окончательным - млекопитающие (кошка, собака, лисица, выдра, песец, соболь, человек), питающиеся рыбой. Окончательные хозяева выделяют яйца с личинками во внешнюю среду вместе с фекалиями. Попав в водоем, яйца заглатываются пресноводными моллюсками рода Codiella, в организме которых претерпевают изменения: сначала из яйца выходит мирацидий, который последовательно превращается в спороцисту, редию и церкария. Хвостатая личинка (церкарий) выходит из тела моллюска и в водоеме прикрепляется к телу карповых рыб, внедряется в соединительную и мышечную ткань, где инцистируется, превращаясь в метацеркарий. Находясь в теле рыб, через 6 недель личинки становятся инвазионными, т. е. приобретают способность вызывать описторхоз у окончательных хозяев.
Заражение человека и животных происходит при употреблении инвазированной, плохо обработанной (сырой, малосольной) рыбы. В ЖКТ окончательного хозяина под действием дуоденального сока капсула и оболочки личинок растворяются, в результате чего метацеркарии мигрируют в общий желчный проток, внутрипеченочные желчные протоки, а также в протоки поджелудочной железы. В гепатопанкреатобилиарной системе через 3–4 недели метацеркарий превращается в зрелого описторхиса, способного продуцировать яйца. Полный цикл развития гельминта от стадии яйца до половозрелой особи длится 4–4,5 месяца. Инвазированность человека описторхисами может варьировать от нескольких единиц до десятков тысяч. В организме окончательного хозяина кошачья двуустка может паразитировать 20-25 лет.
Патогенез описторхоза
Характер и выраженность патологических процессов, характеризующих течение описторхоза, зависят от массивности и длительности инвазии, состояния иммунной системы. В зависимости от этих факторов течение описторхоза может быть стертым или манифестным; легким, среднетяжелым и тяжелым. В патогенезе описторхоза выделяют раннюю (острую) и позднюю (хроническую) стадии.
В острой стадии гельминтоза доминируют токсико-аллергические реакции, развивающиеся в ответ на действие метаболитов паразитов на организм хозяина. Они сопровождаются повышением проницаемости сосудистой стенки, периваскулярным отеком и эозинофильной инфильтрацией стромы различных органов, образованием некротических очагов в паренхиме печени. Повреждение сосальщиками эпителия желчных протоков вызывает гиперплазию бокаловидных клеток, кистозное расширение мелких желчных ходов. При хроническом описторхозе в стенках желчных протоков развивается вялотекущее воспаление, выявляется разрастание соединительной ткани, нередко возникает закупорка гельминтами мелких желчных протоков. Данные процессы приводят к развитию вторичного бактериального холангита, дискинезии желчевыводящих путей, образованию желчных камней, в тяжелых случаях – к циррозу печени и портальной гипертензии. Поражения поджелудочной железы при описторхозе определяются, главным образом, отеком железы и нарушением оттока панкреатического секрета, что сопровождается кистевидным расширением канальцев, пролиферативным каналикулитом и фиброзом органа.
Симптомы описторхоза
Острая фаза описторхоза манифестирует через 2-4 недели после заражения. Легкая форма гельминтоза начинается с внезапного скачка температуры тела до 38°С и последующего сохранения субфебрилитета в течение в течение 1-2-х недель. В это время пациенты испытывают слабость, боли в животе, отмечают неустойчивый характер стула. В периферической крови при легком течении описторхоза выявляется умеренный лейкоцитоз и эозинофилия до 15 - 20%.
Среднетяжелая форма описторхоза протекает с лихорадкой (до 39°С и выше), которая длится около 3-х недель. Характерны миалгии и артралгии, уртикарные кожные высыпания, катар верхних дыхательных путей, увеличение печени и селезенки, рвота, диарея, астматический бронхит. Нарастают лейкоцитоз, эозинофилия до 25 - 60%, повышается СОЭ.
Тяжелые формы острого описторхоза развиваются у 10 - 20% больных и могут протекать по тифоподобному, гастроэнтероколитическому, гепатохолангитическому и респираторному вариантам. Симптоматика тифоподобного варианта описторхоза включает высокую лихорадку, озноб, лимфаденит, полиморфную кожную сыпь, диспепсию. В клинике преобладают явления интоксикации и аллергизации; возможно токсико-аллергическое поражение ЦНС или миокарда. При гастроэнтероколитической форме описторхоза развивается клиническая и патоморфологическая картина гастрита (катарального, эрозивного), гастродуоденита, язвы желудка и двенадцатиперстной кишки, энтероколита. Данные состояния сопровождаются снижением аппетита, тошнотой, болями в эпигастрии и правом подреберье, диареей. В течении гепатохолангитического варианта острого описторхоза превалируют желтуха, гепатоспленомегалия, абдоминальный синдром по типу печеночной колики или опоясывающего характера. Патологические синдромы могут включать в себя гепатит, холангит, холецистит, панкреатит. При вовлечении органов дыхания (респираторном варианте описторхоза) развивается трахеит, астмоидный бронхит, пневмония, плеврит, лихорадка.
Хронический описторхоз чаще всего протекает по типу дискинезии желчных путей, холангиогепатита, холангиохолецистита, желчнокаменной болезни, хронического панкреатита, гастрита, дуоденита. Имеют место признаки астеновегетативного синдрома: слабость, утомляемость, раздражительность, эмоциональная неустойчивость, головная боль, нарушение сна, повышенное потоотделение. Могут развиваться дистрофические изменения миокарда, проявляющиеся болями за грудиной, тахикардией, артериальной гипотонией. Длительное течение хронического описторхоза может осложниться циррозом печени, гнойным холангитом, флегмоной желчного пузыря, желчным перитонитом, первичным раком печени и поджелудочной железы.
Диагностика описторхоза
При проведении диагностики описторхоза учитываются эпидемиологические сведения, указывающие на пребывание пациента в эндемичных очагах, употребление в пищу свежезамороженной, малосоленой, недостаточно термически обработанной рыбы. Характерно изменение биохимических проб печени и ферментов поджелудочной железы - повышение билирубина, трансаминаз, амилазы и липазы. Данные инструментальных исследований (ФГДС, УЗИ гепатодуоденальной зоны и поджелудочной железы, холецистография, КТ, МРТ печени и желчевыводящих путей) обнаруживают признаки гастродуоденита, дискинезии желчевыводящих путей, холецистита, холангита, гепатита, панкреатита.
В целях паразитологического подтверждения описторхоза проводится микроскопическое исследование дуоденального содержимого и кала, в которых обнаруживаются яйца кошачьей двуустки. Для повышения вероятности обнаружения яиц гельминта перед проведением дуоденального зондирования и копроовоскопии целесообразно назначать пациенту тюбажи по Демьянову и желчегонные препараты. Выявить противоописторхозные антитела в сыворотке крови позволяет иммуноферментный анализ. Ввиду полиморфизма клинических симптомов течение острого описторхоза может напоминать вирусный гепатит, пищевую токсикоинфекцию, заболевания тифопаратифозной группы, миграционную фазу аскаридоза и анкилостомидоза.
Лечение описторхоза
Лечение описторхоза осуществляется поэтапно. На первом этапе назначается подготовительная терапия, включающая желчегонные и спазмолитические препараты, блокаторы Н1-гистаминовых рецепторов; по показаниям – короткие курсы антибиотиков. Кроме медикаментозной терапии, проводится физиотерапевтическое лечение (электрофорез сернокислой магнезии, магнитотерапия, микроволновая терапия). Целью подготовительного этапа служит нормализация желчевыделения и оттока желчи, купирование воспалительного процесса в ЖКТ и желчевыводящих путях.
В рамках основного этапа лечения описторхоза назначается противогельминтная химиотерапия. Наибольшую эффективность в уничтожении паразитов доказали празиквантел и его аналоги. После проведения дегельминтизации для эвакуации описторхисов с желчью проводится слепое зондирование, импульсная магнитотерапия, электростимуляция диафрагмального нерва. В случае выраженного токсико-аллергического синдрома требуется назначение антигистаминных препаратов, глюкокортикоидов, инфузионной терапии. Контроль эффективности противопаразитарного лечения предполагает проведение трехкратного исследования фекалий и дуоденального содержимого.
Заключительный этап курса лечения описторхоза направлен на выведение продуктов распада паразитов и восстановления биоценоза кишечника. С этой целью проводятся тюбажи с ксилитом, сорбитом, минеральной водой; назначаются желчегонные и ферментные препараты, гепатопротекторы, сорбенты, пре- и пробиотики.
Прогноз и профилактика описторхоза
При легких и среднетяжелых формах описторхоза прогноз обычно благоприятный, хотя возможны случаи повторной гельминтной инвазии. При возникновении гнойного холецистита и перитонита исход зависит от полноты и скорости оказания хирургической помощи. Прогностически неблагоприятно развитие острой печеночной недостаточности, рака печени, поджелудочной железы или холангиокарциномы.
Действия по предотвращению заражения описторхозом включают лечебно-профилактическую работу (выявление и дегельминтизацию инвазированных), эпидемиологические мероприятия (защиту водоемов от загрязнения фекалиями человека и животных, соблюдение технологии обработки и приготовления рыбы, уничтожение моллюсков), санитарно-просветительную работу (информирование населения).
Читайте также:

