Может ли организм самостоятельно справиться с бактериальной инфекцией
Обновлено: 25.04.2024
Человек заболевает по многим причинам: некоторые заболевают от простуды, некоторые — от усталости и горя. Если из ста ворот закрыть лишь одни, то разве можно на этом основании считать, что грабитель не сможет пробраться в дом.
Бактерии существенно отличаются от вирусов. Во-первых, они значительно крупнее, во-вторых, представляют собой вполне законченный живой организм, который может сам себя обеспечивать и сам себя воспроизводить при наличии соответствующих условий окружающей среды (обнаружение еды, присутствие или отсутствие кислорода, подходящая температура). Попадая в организм человека, некоторые бактерии находят вышеупомянутые условия вполне пригодными для размножения и питания — вот так и возникает определенная болезнь.
Мир бактерий удивительно разнообразен, как разнообразно и велико количество вызываемых ими болезней. Бактерии отличаются друг от друга размерами, особенностями строения, размножения и питания, весьма различны условия, при которых они могут нормально существовать. Одни бактерии имеют круглую форму — их называют кокками (стафилококк, пневмококк, стрептококк, менингококк, гонококк), другие — удлиненную, их называют палочками (дизентерийная палочка, коклюшная, кишечная). Бактерии часто имеют не ровную поверхность, а всякие там выросты, жгутики, реснички.
Теперь самое, пожалуй, главное.
Бактерия, какой бы противной и страшной она ни казалась, как правило, не приносит человеческому организму особого вреда.
Но, будучи полноценными живыми существами, бактерии образуют продукты своей жизнедеятельности, которые, в свою очередь, не что иное, как самые настоящие яды. Называются эти ядовитые вещества токсинами. Каждой бактерии присущи свои токсины, и именно токсинами, точнее их специфическим воздействием на организм человека, определяются симптомы конкретной болезни.
И количество токсинов, и опасность каждого отдельно взятого токсина у каждой бактерии свои, индивидуальные. И на токсины, и на саму бактериальную клетку организм реагирует примерно так, как на вирусы. Т. е. и токсин сам по себе, и оболочка бактерии, и ее выросты (реснички, жгутики) — это конкретные антигены, против которых вырабатываются соответствующие антитела, устраняющие вредное воздействие на человеческий организм. А сами бактерии еще и перевариваются особыми клетками-пожирателями — фагоцитами.
В подавляющем большинстве случаев токсины образуются во время гибели бактерии — т. е. находятся они в самой бактериальной клетке и выделяются при ее разрушении. Бактерии в организме человека постоянно разрушаются — во-первых, они и сами по себе живут недолго, во-вторых, на то и иммунитет, чтоб с бактериями бороться, и в-третьих, бактерии разрушаются во время лечения, все теми же антибиотиками, например.
Существует очень небольшое число бактерий, жизнедеятельность которых сопровождается постоянным выделением токсинов — т. е. бактерии способны выделять токсин, но не погибать при этом!
Экзотоксины — самые (!) опасные яды из всех обнаруженных или придуманных к настоящему времени.
Болезни, возбудители которых вырабатывают экзотоксин, называются экзотоксическими. Какие это болезни? Дифтерия, столбняк, ботулизм, газовая гангрена, сибирская язва — все эти названия вы слышали неоднократно, т. е. они (болезни), хоть и экзотоксические, но, к сожалению, не экзотические (вот такой каламбур).
При некоторых инфекциях бактерии способны вырабатывать одновременно и экзо-, и эндотоксины. Тут свои сложности в лечении. Примеры таких болезней — коклюш, холера, некоторые варианты дизентерии.
Опасность экзотоксических инфекций состоит в том, что антибиотики помочь не могут — за то время, что пройдет, пока их назначат (сначала ведь необходимо диагноз поставить), да пока они убьют микроб, может быть уже поздно. Антибиотики свое дело сделали, бактерий нет, но токсины остались. Они-то организм и погубят, если вовремя не ввести лекарство, нейтрализующее токсины (антитоксическую сыворотку).
Именно потому, что при лечении экзотоксических инфекций на антибиотики надежд мало, а с сывороткой не всегда можно успеть, главное — профилактика!
Она не для всех инфекций разработана, но ее (профилактики) принципы вполне понятны: если существует токсин, то необходимо, чтобы в организме человека постоянно (!) циркулировал антитоксин, т. е. противоядие. Именно поэтому детям делают прививки (прежде всего против дифтерии и столбняка) — вводят очень сильно ослабленные токсины[2], а в результате организм ребенка формирует вполне приличный иммунитет, поскольку вырабатывается антитоксин.
[2] Ослабленный токсин, используемый для создания иммунитета при проведении профилактических прививок, носит название анатоксина.

Если обратиться к статистике, то инфекции – самая частая причина обращения за медицинской помощью. Спровоцировать их могут различные патогены: вирусы, бактерии, грибки и др. Вирусы и бактерии могут стать причиной клинически схожих инфекций, но ситуации требуют разного лечения. Чем бактериальная и вирусная инфекция отличаются?
Основы микробиологии
Бактерии – одноклеточные микроорганизмы, поражающие разнообразием. Они имеют множество форм и особенностей, некоторые из них способны выживать в немыслимых условиях.
Человеческий микробиом насчитывает сотни видов бактерий и каждый выполняет определенные функции, например, сдерживают рост патогенных микроорганизмов, поддерживают обменные процессы и многое другое. Известно, что лишь 1% бактерий вызывают болезни.
Вирусы – еще меньше чем бактерии, для нормальной жизнедеятельности нуждаются в клетках хозяина, где они могут жить и развиваться. Некоторые вирусы могут уничтожать клетки, где они развиваются.
Способы передачи
В путях передачи инфекций много общего. Основной путь передачи — от человека к человеку при близком контакте, например, при поцелуях.
Контакт с биологическими жидкостями человека, например, во время полового акта, при кашле и чихании. Так передаются не только вирусные инфекции, например, ВИЧ, ОРВИ и новая коронавирусная инфекция, но и бактериальные. Некоторые вирусы и бактерии передаются при соприкосновении с зараженными поверхностями, где вирусы и бактерии живут в биологических средах. Еще один возможный путь передачи — при укусах животных и насекомых.
Клиническая картина
Вирусы и бактерии вызывают схожие болезни по симптомам: лихорадка, насморк, кашель, головная боль, слабость и снижение работоспособности. Но при детальном рассмотрении и изучении найдется и масса отличий, которые заметит только врач.
Вирусные инфекции распространены в большей степени, поэтому, при появлении симптомов, часто предполагают именно ее. Дифференцировать одно от другого помогают следующие отличия и критерии:
- Инкубационный период у вирусов более короткий, в сравнении с бактериями. Например, у бактериальных инфекций – симптомы появляются спустя 7-10-14 дней после заражения, а иногда и больше. Вирусные инфекции проявляются через 1-5 дней после заражения.
- Клиническая картина вирусных инфекций более четкая, все характерные симптомы проявляются буквально сразу или между их появлением короткий промежуток времени. Если говорить о бактериальной инфекции, то они развиваются медленнее, но с полным набором симптомов.
Вирусные инфекции могут поражать здорового человека, а вот бактериальные развиваются на фоне ослабленного иммунитета или же являются осложнением перенесенного заболевания.
Конечно, главное отличие – способы и методы специфического лечения. Антибиотики никак не действуют на вирусы, а противовирусные на бактерии.
Особенности диагностики
В медицине существует такое понятие, как дифференциальный диагноз – методы диагностики, которые помогут отличить одно заболевание от другого со схожей клинической картиной. Бактериальные и вирусные инфекции способны вызывать респираторные заболевания, и чтобы определить причину, проводят дифференциальный диагноз – анализ симптомов.
Например, выделения из носа при вирусных инфекциях жидкие, прозрачные, часто носят серозный характер. А вот при бактериальных – густые, могут иметь желтый или зеленый оттенок, что говорит о наличии гнойного процесса.
Естественной реакцией организма на проникновение вируса или бактерии является повышение температуры тела. При вирусной инфекции температура повышается резко и быстро,может держаться несколько дней. При бактериальной инфекции — постепенно и начало болезни сложно проследить.
При вирусных инфекциях сложно определить область поражения. Пациенты отмечают, что болит сразу все: горло, грудь, мышцы, голова. Однако при бактериальной инфекции легко определить область поражения: болит горло при ангине, боль в груди при бронхите, боль при мочеиспускании при циститах и др.
Длительность болезни также варьируется. Например, при вирусной инфекции улучшение наступает на 5-7 день болезни, а вот бактериальные инфекции протекают длительнее.
Особенности диагностики
В большинстве случаев, поставить предварительный диагноз удается на основе жалоб, внешнего и инструментального осмотра. Некоторые вирусные и бактериальные инфекции имеют весьма специфичные симптомы. При постановке диагноза учитывают еще и данные об эпидемиологической обстановке.
Но все же чаще при бактериальных инфекциях требуются дополнительные методы обследования, в том числе и лабораторные. В соответствии с этим, врач обязательно назначает следующие анализы:
- общий анализ крови;
- изучение слизи, выделяемой мокроты, других выделений и мазков;
- анализ мочи, стула;
- соскоб кожи;
- изучение спинномозговой жидкости при тяжелом течении болезни.
При бактериальных инфекциях такие исследования проводятся с целью определения вида возбудителя, а также его антибиотикочувствительности.
Особенности лечения
Вирусные и бактериальные инфекции – совершенно разные диагнозы, имеющие особенности клинического течения, а также лечения. И, в случае ошибки при назначении лечения, повышается вероятность осложнений, развития основного заболевания. Иногда это представляет угрозу для здоровья и жизни.
Лечение бактериальных инфекций
Антибиотики – группа лекарств, назначаемых исключительно при лечении бактериальных инфекций. Существует разные виды антибиотиков, которые направленно действуют на бактерии определенного класса или же широкого спектра. При формировании острых заболеваний с серьезным и быстрым течением могут назначаться антибиотики широкого спектра действия, а после, когда результаты по определению антибиотикочувствительности дадут результат, могут назначаться узкоспециализированные лекарства.
Неконтролируемый, необоснованный прием антибиотиков, когда пациент бросает их пить раньше срока, это может привести к формированию антибиотикоустойчивой флоры и в дальнейшем лечение окажется неэффективным.
Лечение вирусных инфекций
Для многих вирусных инфекций нет специфического лечения. Обычно разрабатывается симптоматическое, направленное на устранение симптомов, снижения температуры. Но все же лечение определяется конкретным вирусом и болезнью, которое он спровоцировал.
При вирусных инфекциях врач назначает противовирусные препараты, которые подавляют жизненный цикл некоторых вирусов.
Ну и главное, стоит помнить, что некоторые серьезные бактериальные и вирусные инфекции можно предотвратить при помощи вакцинации.
Принципы лечения бактериальной инфекции
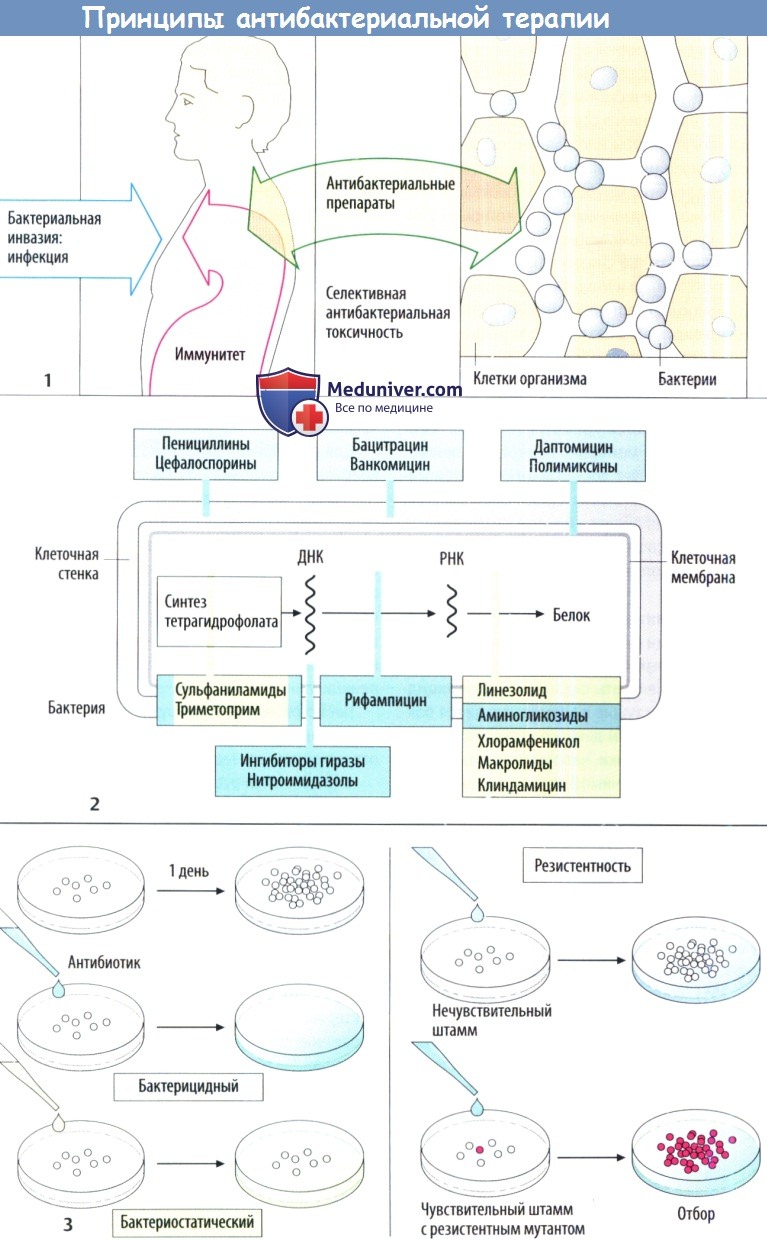
Бактериальная инфекция развивается после преодоления бактериями кожных и слизистых барьеров и проникновения в ткани организма. Зачастую организм успешно справляется с возбудителями без внешних признаков заболевания за счет иммунного ответа. Тем не менее у некоторых возбудителей появилась сложная защитная система.
Несмотря на захват клетками хозяина в результате обычного фагоцитоза, они способны предотвратить слияние фагосомы с лизосомой и в результате избегают разрушения. Поскольку стенка защитной вакуоли проницаема для питательных веществ (аминокислоты, углеводы), бактерии растут и делятся до тех пор, пока не погибнет клетка, а выделяющиеся возбудители инфицируют новые клетки хозяина.
Данная тактика используется, например, видами Chlamydia и Salmonella, Mycobacterium tuberculosis, Legionella pneumophila, Toxoplasma gondii и Leishmania. Легко понять, что целенаправленная фармакотерапия особенно затруднена в этих случаях, т. к. препарату для достижения возбудителя необходимо пройти через клеточную мембрану и затем через мембрану вакуоли.
Если бактерии размножаются быстрее, чем защитные силы организма уничтожают их, развивается инфекционное заболеваниес признаками воспаления, например гнойная раневая инфекция и инфекция мочевых путей. Лечебными свойствами обладают вещества, которые повреждают бактерии, что останавливает их дальнейшее размножение без повреждения клеток организма хозяина.
Изолированное повреждение бактерий возможно в случае, когда вещество нарушает метаболизм бактериальных клеток, а не клеток организма хозяина. Таким свойством, очевидно, обладают ингибиторы синтеза клеточной стенки, т. к. в клетках человека или животных отсутствует такая стенка. Точки воздействия антибактериальных препаратов проиллюстрированы с помощью упрощенной схемы строения бактериальной клетки
Действие антибактериальных препаратов можно наблюдать in vitro. Бактерии размножаются в питательной среде в контролируемых условиях. Если среда содержит антибактериальный препарат, то можно ожидать два результата:
а) бактерии уничтожаются — бактерицидный эффект;
б) бактерии выживают, но не размножаются — бактериостатический эффект. Несмотря на то что в организме эффекты могут быть разными, различные классы разделяют по основному механизму действия.
N!B! Просьба раз и навсегда запомнить, что бактериоцидные антибиотики не сочетают с бактериостатическими, так как получается что антибиотики будут действовать на разные фазы роста бактерий - одни во время роста, другие после завершения роста! Можно сочетать только бактериостические с бактериостиатическими, а бактериоцидные с бактериоцидными.
Если антибактериальный препарат не влияет на рост бактерий, то это говорит о бактериальной резистентности. Она может быть вызвана наличием определенных метаболических особенностей, которые обусловливают нечувствительность к препарату у конкретного штамма бактерий (естественная резистентность). В зависимости то того, поражает ли препарат лишь несколько или множество типов бактерий выделяют антибиотики с узким (бензилпенициллин) или широким спектром (тетрациклин).
Штаммы бактерий с естественной чувствительностью могут трансформироваться под влиянием антибактериальных препаратов в резистентные штаммы (приобретенная резистентность) при случайном изменении гена (мутация). Под влиянием препарата чувствительные бактерии погибают, а мутировавшие продолжают размножаться. Чем чаще вводится один и тот же препарат, тем вероятнее появление резистентных штаммов (госпитальные штаммы с множественной резистентностью)!
Резистентность в некоторых случаях приобретается, когда ДНК, ответственная за нечувствительность (так называемые плазмиды резистентности), передается от других резистентных бактерий путем конъюгации или трансдукции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Антибиотики необходимы для лечения многих инфекций, но они теряют свою эффективность. Бактерии сопротивляются их влиянию, адаптируясь и находя способы выжить после воздействия таких лекарств.
Борьба бактерий и медицины
Бактериальные клетки очень хорошо адаптируются - они могут естественным образом стать устойчивыми к антибиотикам со временем, но мы ухудшаем ситуацию из-за чрезмерного и неправильного использования наших лекарств. Это уже рискованная ситуация, и она будет только ухудшаться, если мы не примем срочных мер.
Приведем 6 основных причин устойчивости к антибиотикам. Они связаны с такими факторами, как:
- Избыточное назначение антибиотиков.
- Большое число пациентов, не завершивших полный курс антибиотиков.
- Чрезмерное использование антибиотиков в животноводстве и рыбоводстве.
- Плохой инфекционный контроль в медицинских учреждениях.
- Плохая гигиена и санитария.
Проблема открытия новых антибиотиков
Использование антибиотиков спасло миллионы жизней, но их повсеместное использование для лечения любой инфекции: серьезной, незначительной или даже вирусной, привело к увеличению устойчивости к антибиотикам. Антибиотики нацелены исключительно на бактерии, но иногда трудно отличить вирусные от бактериальных инфекций без дорогостоящих тестов.
Зачастую упреждающее назначение антибиотиков занимает меньше времени и проще, чем принятие мер предосторожности и назначение только правильного лечения.
Еще одна проблема с антибиотиками - это невозможность контролировать их употребление пациентом. Дозы антибиотиков предназначены для уничтожения целых популяций патогенов. Когда антибиотики не принимаются в течение всего предписанного курса, патогенные бактерии могут адаптироваться к присутствию антибиотиков в низких дозах и в конечном итоге сформировать популяцию, полностью устойчивую к антибиотику независимо от дозировки.
Использование антибиотиков также не ограничивается людьми. Каждый день антибиотики используются в лечении домашнего скота и рыбы для предотвращения инфекций. Подобно чрезмерному использованию у людей, неконтролируемое использование антибиотиков создает резервуар бактерий, которые могут стать устойчивыми, что делает антибиотик бесполезным.
В результате того, что города становятся более густонаселенными, люди все время подвергаются большему воздействию патогенов. Больницы и клиники принимают все больше и больше пациентов с инфекциями, и не всегда удается сдержать распространение патогена среди населения. Выявление, изоляция или лечение всех инфекционных заболеваний зачастую неосуществимы, что приводит к добавлению новых патогенов в местное сообщество. В сочетании с отсутствием гигиены, медучреждения становятся идеальной средой для размножения бактерий.
Наконец, одним из последних факторов, способствующих устойчивости к антибиотикам, является отсутствие новых разрабатываемых антибиотиков. После беспрецедентного количества открытий антибиотиков за последние 40 лет, количество обнаруживаемых новых антибиотиков упало до рекордно низкого уровня. Без новых лекарств для борьбы с постоянно растущим числом случаев резистентности к антибиотикам, у общества не хватает вариантов лечения инфекций.
7 причин, почему опасно бесконтрольно принимать антибиотики
1. Никаких антибиотиков или здравоохранение в стиле 19 века
Если мы потеряем наши антибиотики, это будет похоже на возвращение в прошлое, когда инфекции, которые мы теперь считаем незначительными, могут стать фатальными. Инфицированный порез может быть опасным для жизни, а такая болезнь, как пневмония, снова станет массовым убийцей.
2. Новых лекарств может не быть
За последнее время на прилавках аптек не появилось ни одного принципиально нового класса антибиотиков. Даже если мы обнаружим больше лекарств, простая замена старых антибиотиков новыми - не самый лучший вариант, так как они также могут стать неэффективными.
3. Устойчивость к антибиотикам уже есть
Когда мы обсуждаем устойчивость к антибиотикам, мы говорим о пугающем будущем и пытаемся принять меры, чтобы проблема не усугубилась. Но это не значит, что это проблема только будущих поколений. По оценкам, 25 000 человек уже ежегодно умирают в Европе из-за инфекций, устойчивых к антибиотикам.
4. Химиотерапия рака и эффективные антибиотики идут рука об руку
Химиотерапия - важное оружие в борьбе с раком, но знаете ли вы, что эта процедура разрушает наши лейкоциты, которые необходимы нам для борьбы с инфекцией? Без антибиотиков химиотерапия станет более опасной.
5. Наши величайшие медицинские достижения под угрозой
Трансплантация органов - это чудо современной медицины, но нам нужны антибиотики, чтобы помочь пациенту после трансплантации, потому что сама процедура трансплантации может привести к инфекции. Плюс пациенты получают лекарства, которые намеренно подавляют их иммунную систему, чтобы их организм не отвергал новый орган. Это подавление иммунной системы делает пациента более подверженным бактериальным инфекциям. Если мы потеряем наши антибиотики, пересадка станет более рискованной или даже невозможной.
6. Рискует каждый
7. А если нужна операция?
Никто из нас не хочет думать о болезни или о серьезной операции, но мы все понимаем, что операция может спасти жизни. Но сложная операция сопряжена с риском инфицирования. Возьмем, к примеру, операции по шунтированию сердца или замену суставов - если у нас нет антибиотиков, эти процедуры, призванные помочь людям и облегчить страдания, на самом деле могут привести к большему количеству смертей, вызванных бактериальными инфекциями.
Устойчивость к антибиотикам обходится человечеству дорого, но эта проблема бьет нас по карману. Если мы не будем действовать, проблема будет становиться все дороже и дороже, лекарства только вырастут в цене.
Именно поэтому важно отказаться от бесконтрольного приема антибиотиков уже сейчас! Если вы дуемаете, что вам необходим антибиотик, проконсультируйтесь с несколькими врачами по результатам анализов и ни в коем случае не назначайте эти препараты себе сами.
Их принимают те, кто верит в свою магическую силу, и те, кто считает, что они не нужны, потому что они не работают. Антибиотики не помогут при гриппе или простуде, но когда на нас влияет тяжелая бактериальная инфекция, они незаменимы. На сегодняшний день не было изобретено никаких других лекарств, которые могли бы бороться с инфекциями после операции, микозами, туберкулезом, пневмонией, стенокардией и многими другими инфекциями. другие. Современная медицина была бы беспомощной во многих случаях без антибиотиков. Но чтобы быть эффективным, нужно знать, когда и как их принимать.
Многие матери также протестуют против введения антибиотика у младенца в начале инфекции. Однако эта процедура необходима для детей этого возраста из-за высокого риска так называемой вторичная бактериальная суперинфекция.
У маленьких детей, особенно детей первого года жизни, может развиться сепсис или генерализованная инфекция. Поэтому назначение антибиотика в такой ситуации на всякий случай имеет большой смысл.
Когда ребенок лечится антибиотиками, терапия должна сопровождаться приемом пробиотиков. Это правило распространяется не только на детей. Антибиотики, уничтожая бактерии, также уничтожают кишечную бактериальную флору. Введение пробиотика во время и после лечения помогает восстановить эту флору.
Врачи не пишут лекарства схематично. Когда инфекция серьезна или бактерия чрезвычайно устойчива к лечению, так называемая Antibiogram. Его результаты позволяют точно выбрать правильный антибиотик для данной бактерии.
Почему не стоит лечить себя?
Если мы принимаем антибиотик слишком часто, мы ослабляем естественный иммунитет. Иммунная система сама по себе не борется с инфекциями и нуждается в фармакологической поддержке даже при относительно легких заболеваниях.
Не каждое заболевание требует лечения антибиотиками, и его стоит начинать с домашних средств. Исследования, проведенные в последние годы, показывают, что вероятность повторного заболевания после быстрого выздоровления после антибиотикотерапии выше, чем, если бы мы лежали в постели в течение нескольких дней и позволяли организму бороться с самой болезнью.
Антибиотик сработает, если мы будем следовать нескольким железным правилам. Иногда пациент неосознанно принимает слишком низкие дозы лекарств, потому что он не знает, что:
- антибиотики следует принимать только с водой.
- это не должны быть молоко или сок (особенно цитрусовые), потому что эти напитки вызывают абсорбцию антибиотиков в неправильных дозах.
- такие эффекты также могут быть вызваны приемом их во время еды, поэтому следуйте инструкциям на листовке: за полчаса до еды или через два часа после нее.
В средствах массовой информации много говорится о резистентности к антибиотикам, и это является источником недопонимания. Устойчивость к антибиотикам относится к бактериям, вызывающим инфекции. Человек не может стать невосприимчивым к лекарству, но это может привести к его неэффективности. Чтобы это работало, организм должен поддерживать достаточно высокие уровни лекарств в течение определенного периода времени. Если он меньше, бактерии не будут уничтожены и смогут приручить антибиотик.
Читайте также:

