Может ли передаваться токсоплазмоз через грудное молоко
Обновлено: 24.04.2024
Токсоплазмоз одна из частых паразитарных инфекций, которая может поражать как маленьких пациентов, так и взрослых. При этом у большинства заболевших патология протекает в латентной (скрытой) форме и со временем проходит самостоятельно с последующей выработкой стойкого иммунитета. Наибольшую опасность патология представляет для людей со сниженным иммунитетом (носители ВИЧ, СПИД, онкологии) и для беременных в 1-2 триместрах. О том, как заражаются токсоплазмозом и каковы меры профилактики можно предпринять, Мы постарались рассказать в нашей статье.
Жизненный цикл токсоплазм
В жизненном цикле токсоплазм наблюдается чередование полового (происходит в организме окончательного хозяина) и бесполого (в организме промежуточных носителей) размножения. В организм окончательных хозяев токсоплазмы попадают посредством поедания конечным носителем промежуточного, а именно зараженных органов и тканей. Промежуточными носителями выступают различные птицы, грызуны или более крупные травоядные млекопитающие. Например, домашняя кошка может заполучить токсоплазм и стать в последующем источником заражения при поедании сырого или плохо обработанного термическим путем мяса или внутренностей зараженного животного (курица, баран, говядина и т.д.).
Попадая в кишечник представителей кошачьих, токсоплазмы размножаются сначала бесполым путем (шизогония) в результате чего происходит образование дочерних клеток. Затем начинается этап формирования зародышевых клеток, гамет. После слияния двух гамет образуются ооцисты, которые в последующем выделяются во внешнюю среду с каловыми массами окончательного хозяина и служат источником заражения для других животных и человека. В ооцистах формируется множество спорозоидов.
Примечание. Во внешней среде ооцисты могут сохранять жизнеспособность до 2-х лет.
Попадая в организм промежуточных носителей, спорозоиды высвобождаются из ооцист и под влиянием протеолитических ферментов внедряются в эпителиальные клетки кишечника. В клетках спорозоиды размножаются и формируют тахизоиды, которые в последующем попадают в лимфатическую систему, а затем в кровеносную. Тахозоиды транспортируются током крови во внутренние органы и ткани, внедряются в здоровые клетки, формируют цисты, в которых содержатся брадизоиты, являющиеся персистирующей формой токсоплазм.
Цисты могут формироваться в клетках различных органов и тканей (нервная система, легкие, почки, головной мозг, органы зрения и т.д.). Размножение паразита в клетках происходит до тех пор, пока клетка не разрушается от внутреннего давления огромной концентрации тахизоидов, которые высвобождаясь из клетки, распространяются по организму и инфицируют здоровые клетки, повторяя цикл.
Признаки заражения
У людей с адекватным иммунным ответом токсоплазмоз обычно протекает бессимптомно. Если иммунитет ослаблен, после инфицирования могут появиться следующие симптомы:
- общее недомогание,
- повышенная утомляемость и слабость,
- головная боль,
- лихорадка,
- мышечные боли,
- увеличение лимфоузлов (в основном шейных).
Заболевание может вызывать пневмонию, поражение головного мозга (энцефалит), сердца (миокардит), глаз и других органов.
Перечисленные проявления указывают на развитие острой токсоплазменной инфекции.
Как происходит заражение
Носителем возбудителя инфекции Toxoplasma gondii является в большинстве случаев кошка. Причем как уличная, так и домашняя. В редких случаях носитель токсоплазмоза домашние грызуны, птица или скот. Стоит знать, что простейшие (паразиты) осуществляют активную подвижность и часто имеют форму окружности или дуги.
Передача возбудителя происходит фекально-оральным путем. Чаще всего заражение токсоплазмозом происходит от кошки к человеку при таких обстоятельствах:
- Некачественно вымытые руки после уборки кошачьего туалета, работы в зараженной инфекцией почве;
- Проникновение возбудителя инфекции через открытые на руках/ногах/теле раны вместе со слюной, слезой или фекалиями зараженного животного;
- Употребление в пищу зараженного мяса птицы, грызуна или домашнего скота при условии его некачественной термической обработки;
- Употребление в пищу воды из сомнительных источников (колодцы, сельские родники и др.).
- Передача инфекции от матери к плоду (врожденная патология).
Важно: если читатель желает знать, передастся ли токсоплазмоз от человека к человеку, то здесь ответ однозначный нет. От инфицированного человека к здоровому паразитарная инфекция не передается. О том, что вы заразились инфекцией, может свидетельствовать результат анализа венозной крови.
Передача заболевания от кошки к человеку
Механизм передачи токсоплазмы от кошки к человеку фекально-оральный.
То есть, ооцисты попадают в организм человека с пищей, грязными руками. Даже домашние кошки, которые не гуляют на улице, могут быть заразными, если не соблюдать правила кормления животных. Также заразиться токсоплазмами можно через раны и другие повреждения кожи, если кошка имеет привычку вылизывать своего хозяина. Любые нарушения кожного покрова, порезы повышают риск инфицирования.
Как передается токсоплазмоз от человека к человеку
Как мы ранее отметили, человек промежуточный носитель токсоплазм. При нормальном статусе иммунной системы при заражении токсоплазмозом в организме человека формируются IgG антитела, которые самостоятельно и достаточно легко справляются с тахизодами, препятствуя вторичному инфицированию клеток и, соответственно, распространению инфекции. Однако иммунная система не обнаруживает паразитов, находящихся внутри клеток, поэтому латентная форма токсоплазмоза может существовать многие годы, а то и вовсе на протяжении всей жизни человека. Однако внедряясь в клетки, паразиты провоцируют развитие воспалительных и некротических локальных процессов, за счет чего соли кальция начинают скапливаться в пораженных локациях. При этом образовываются кальцинаты, цисты погибают.
Считается, что токсоплазмоз передается от человека к человеку при переливании крови или трансплантации внутренних органов и мозговых тканей. Однако даже в этом случае вероятность заражения токсоплазмозом достаточно мала.
Передается ли токсоплазмоз через грудное молоко? Мнение врачей однозначно: Токсоплазмоз не передается в процессе грудного вскармливания ребенку. Как правило, паразиты поражают нервную систему, головной и спинной мозг, печень, почки, селезенку и органы зрения. Активная форма паразитов уничтожается иммунной системой, следовательно, ее наличие в крови, а уже тем более в молоке, маловероятно. Поэтому если у кормящей матери был ранее перенесен токсоплазмоз, то кормить ребенка ничего не мешает. Если у кормящей матери присутствует острый токсоплазмоз (крайне редкое явление, обуславливается угнетенной иммунной системой на фоне ВИЧ-инфекции или других вирусных или иммунопатологических заболеваний), сопровождающийся различными симптоматическими проявлениями, то в таком случае грудной вскармливание лучше приостановить и в ближайшее время обратиться к инфекционисту. Однако даже в этом случае вероятность передачи токсоплазмоза ребенку мала, но если при этом имеются трещины на сосках, то возможность заражения малыша увеличивается.
Передача токсоплазмоза ребенку при беременности
Одним из наиболее опасных случаев заражения токсоплазмозом является инфицирование данным зоонозным заболеванием матери в период вынашивания ребенка. Следует понимать, что речь идет о первичном заражении, после которого вырабатывается иммунитет, защищающий от повторного инфицирования. Ранее перенесенный токсоплазмоз или хронический токсоплазмоз не влияют на плод.
Примечание. Токсоплазмоз относится к TORCH-инфекциям, то есть к заболеваниям, наиболее опасным для плода при беременности.
Токсоплазмы способны проникать через плацентарный барьер и внедряться в клетки плода, провоцируя тяжелейшие аномалии развития, которые нередко несовместимы с жизнью.

Поражение плода токсоплазмами на раннем сроке беременности влечет, как правило, тяжелые нарушения развития ребенка, которые, как правило, приводят к самопроизвольному выкидышу или замиранию плода.
При поражении токсоплазмозом плода на более позднем сроке беременности провоцирует развитие тяжелых аномалий.
Патологический процесс протекает в утробе матери, нередко детишки рождаются с менингоэнцефалитом.
Последствия заражения токсоплазмозом на более позднем сроке: эпилептические припадки, омертвение нервных структур зрительного органа, катаракта, умственное и психическое нарушение развития разной степени тяжести, парезы, истончение костных тканей, гидроцефалия и многое другое.
Риски инфицирования зависят от срока беременности и иммунной системы будущей мамы. В первом триместре риск заражения плода не боле 15%, во втором 30%, в третьем около 70%.
Источник заражения продукты питания
Известно, что токсоплазмы, выделяясь с фекалиями, оказываются в почве, песке, где сохраняют жизнедеятельность на протяжении длительного времени. Овощи или фрукты, контактировавшие с землей и не вымытые как следует, становятся источником заражения. Особенно опасность представляют дары огорода, выращенные на участке, удобрявшемся отходами жизнедеятельности. Собранный урожай можно использовать в пищу только после тщательной обработки. Овощи моют очистительными средствами с последующим обдаванием кипятком.
Мясо, не прошедшее необходимую обработку часто становится причиной болезни. Для этого необязательно употреблять стейк с кровью. Заразиться можно, прикоснувшись к продуктам на рынке, выбирая мясо. Токсоплазма может передаваться с яйцами птиц. Они также должны обрабатываться под воздействием высокой температуры.
Источником токсоплазмоза могут стать молочные продукты. Непастеризованное молоко подлежит обязательному кипячению.
Заражение через почву
Медикам известно немало случаев того, как заражаются токсоплазмозом, работая на своем дачном участке или огороде. Находящийся в почве паразит через небольшую ранку на коже способен проникнуть в кровь человека. Опасность представляют грязные руки, если в процессе работы с землей прикоснуться ими к лицу или слизистым.
Опасность представляет обычная детская песочница, являющаяся нередко излюбленным местом для кошек. Испражняясь, они зарывают фекалии в песок, где они засыхают, рассыпаются, разнося микроорганизмы на значительную площадь.
В организм малыша, имеющего привычку тащить в рот любые предметы, инфекция попадает через грязные руки. Необходимо приучать ребенка мыть их с мылом после каждой прогулки.
Полезная привычка защитит организм малыша от многих проблем со здоровьем.
Симптомы токсоплазмоза

Заболевание может вообще никак не проявляться. Абсолютное большинство людей, переболев токсоплазмозом, даже не подозревают об этом. Когда яйца паразита оказываются в организме и иммунитет человека в это время не угнетен, простейшие не будут доставлять никаких хлопот. Узнать о перенесенной болезни можно только при сдаче ИФА.
Клиническая картина может проявляться при сильно ослабленном иммунитете вследствие перенесенных заболеваний. Тогда у больного могут проявляться следующие симптомы:
- Увеличиваются лимфатические узлы
- На протяжении длительного времени держится невысокая температура
- Появляется пневмония очагового характера.
Со стороны сердечной системы развивается миокардит с отмиранием тканей. Возникает воспаление почек, могут проявляться признаки гепатита.
Существует несколько стадий развития болезни. При манифестной у больного увеличивается в размерах селезенка и печень, набухают лимфоузлы. Токсоплазмоз может влиять на головной мозг, в органе начинает собираться жидкость. Формируются кисты головного мозга, которые быстро кальцинируются.
У людей с весьма ослабленным иммунитетом могут возникать тяжелые осложнения. Больной может терять зрение, страдать печеночной недостаточностью. Известны случаи отказа некоторых органов и летальный исход.
Методы диагностики

Выявить токсоплазмоз можно только по наличию антител в организме человека. Наиболее точный результат о его наличии дает иммуноферментный анализ. Он основан на выявлении антител к токсоплазме. Для исследования применяется биологическая жидкость (сыворотка крови, околоплодные воды, жидкость спинного мозга и др.). Какой именно материал необходим для исследования определяет специалист.
Эффективность ИФА заключается в возможности понять, как давно произошло заражение. На начальном этапе организм выделяет антитела класса IgM, они могут сохраняться в организме около года. После окончания этого периода они пропадают из организма навсегда. Антитела класса IgG содержаться в организме человека пожизненно после заражения. При проведении ИФА становиться понятно, болел ли человек и как давно это произошло.
Такие исследования необходимо проводить женщинам, которые вынашивают ребенка или тем, которые только планируют беременность. Если выявленные антитела говорят о перенесенном ранее заболевании, то опасности для плода нет никакой. Если женщина ранее не болела, то она находится в группе риска, сдавать анализы придется каждые три месяца. В этот период женщинам нужно особо беречься, ведь заразиться токсоплазмозом можно различными способами. Если заболевание возникло во время беременности, врач определяет, какие меры необходимо принимать.
Лечение токсоплазмоза

Многие специалисты в области медицины твердят о невозможности полного излечения токсоплазмоза. Это связано с тем, что токсоплазма и антитела к ней сохраняются у человека на протяжении всей жизни.
При проявлении симптомов токсоплазмоза лечение все же назначается. Это помогает предотвратить тяжелые формы заболевания и снизить вред, наносимый токсоплазмой внутренним органам.
Для лечения применяют препараты от паразитов, которые предназначены для избавления от простейших и глистов. Для терапии заболевания используют Спиромицин или Клариторомицин. Используют противомикробные, противовирусные и антигрибковые медикаментозные препараты.
Лечение необходимо если в результате болезни поражается центральная нервная система, сердце, легкие. Не обойтись без применения препаратов при наличии у больного иммунодефицита различной этиологии. Лечение токсоплазмоза острого характера проводится с использованием антибиотиков и химиотерапии.
Терапия токсоплазмоза проходит долго, в несколько этапов. Больному назначают лекарства в различных дозировках и комбинациях.
Профилактика токсоплазмоза

Профилактика возможна только от приобретённого токсоплазмоза, такие несложные предупредительные меры помогут вам избежать заражения этой опасной инфекцией:
Соблюдение правил личной гигиены
Ооцисты, выводимые с кошачьими фекалиями, способны к заражению только после нескольких дней с момента появления. Своевременная и тщательная уборка кошачьего туалета надёжный способ предотвратить заражение от домашнего питомца.
Важно не забывать использовать перчатки, во время такой уборки, а также особенно тщательно мыть руки после любого контакта с почвой и песком.
Регулярна влажная уборка дома и обработка входных ковриков защитит от вероятности занесения инфекции с уличной пылью.
Соблюдение технологии приготовления пищи
Все фрукты и овощи перед употреблением необходимо тщательно мыть, а используемые в сыром виде обдавать кипятком.
Продукты животного происхождения нужно подвергать тщательной термической обработке. Уничтожению цист способствует приготовление продуктов при температуре до 60 C не менее 10 минут или не менее 5 минут при более высоких температурных показателях.
Приготовление мяса в микроволновой печи может быть небезопасно, из-за неравномерного нагрева продукта часть цист может остаться жизнеспособной. Заморозка продуктов избавит от инфекции при хранении продуктов от трёх дней с температурным режимом не выше минус 15.
Систематическое обследование у специалистов
Особенно важно регулярно сдавать анализ на токсоплазмоз лицам из группы риска. В случае если обследование показало у вас иммунитет к токсоплазме, то можете не волноваться период заболевания уже был вами перенесён.
Если результат отрицательный необходимо просто быть внимательнее к себе и при первых подозрениях на заражение пройти обследование, терапия будет назначена в случае необходимости.
Беременная женщина в обязательном порядке обследуется на токсоплазмоз при обращении в женскую консультацию.
При отсутствии иммунитета к возбудителю болезни требуется соблюдение всех мер профилактики и регулярное обследование во время всего периода вынашивания ребёнка.
Что нам известно о токсоплазме?
Как токсоплазма попадает в организм человека?
- Токсоплазма имеет несколько форм развития, каждая из которых обнаруживается в определенных материалах: например, в испражнениях кошек, пищевых продуктах, крови человека, его органах и т.д. Таким образом, заражение человека токсоплазмой происходит при различных условиях:
- Употребление в пищу мяса зараженных животных, не прошедшего достаточной термической обработки (например, свинина, баранина).
- Употребление в пищу любых продуктов, загрязненных кошачьими испражнениями, а также недостаточное соблюдение личной гигиены после уборки кошачьих туалетов.
- Переливание крови от людей, зараженных токсоплазмой.
- Трансплантация органов от людей, зараженных токсоплазмой.
- Передача токсоплазмы от беременной женщины плоду через плаценту.
Может ли ребенок заразиться токсоплазмозом во время грудного вскармливания?
Симптомы и признаки токсоплазмоза
Существует несколько основных форм токсоплазмоза: острый токсоплазмоз, токсоплазмоз центральной нервной системы, врожденный токсоплазмоз, глазной токсоплазмоз, распространенный токсоплазмоз.
Острый токсоплазмоз
Острый токсоплазмоз у взрослых людей, не страдающих другими заболеваниями, как правило, протекает бессимптомно. Однако в редких случаях могут появиться следующие симптомы:
Церебральный токсоплазмоз (токсоплазмоз головного мозга)
Церебральный токсоплазмоз – это форма токсоплазмоза, протекающая с воспалением головного мозга. У лиц, чей иммунитет ослаблен СПИДом и другими заболеваниями, токсоплазма откладывается в нервной системе, приводя к появлению характерных симптомов:
Токсоплазмоз и беременность
Врожденный токсоплазмоз
Врожденный токсоплазмоз развивается в результате передачи инфекции от матери плоду через плаценту во время беременности. Внутриутробное заражение плода токсоплазмозом может стать причиной спонтанного выкидыша, внутриутробной гибели плода и т.д. Дети, имеющие врожденный токсоплазмоз (зараженные от матери во время беременности), тяжело переносят болезнь и часто погибают вскоре после рождения. В некоторых случаях симптомы врожденного токсоплазмоза малозаметны и появляются в более позднем возрасте. Итак, основными симптомами врожденного токсоплазмоза у новорожденных детей являются:
Воспаление глаз (хориоретинит – воспаление сетчатки глаза и его мелких сосудов), которое может привести к слепоте. Симптомы хориоретинита, как правило, незаметны невооруженным глазом, так как в силу маленького возраста ребенок не предъявляет жалоб.
Глазной токсоплазмоз
Глазная форма токсоплазмоза, как правило, является следствием врожденного токсоплазмоза с поздними проявлениями (у подростков и молодых людей). Основными симптомами глазного токсоплазмоза являются:
Распространенный токсоплазмоз
Диагностика токсоплазмоза
Диагностика токсоплазмоза основана на определении следов инфекции в организме (антител против токсоплазмы), а также на инструментальных методах исследования (например, УЗИ, компьютерная томография и т.д.)
Анализ крови на токсоплазмоз представляет собой определение антител к токсоплазме и называется серологическим методом диагностики (серология). Серологический метод является основным методом диагностики токсоплазмоза.
Чтобы понять суть серологического метода диагностики токсоплазмоза, необходимо знать, как организм человека реагирует на любую инфекцию, в том числе и на токсоплазмоз: сразу после попадания паразита в кровь человека, иммунная система распознает его как чужеродное вещество (антиген) и начинает против него борьбу. Специальные клетки иммунной системы вырабатывают вещества (антитела), направленные против определенного вида паразита. Антитела, или иммуноглобулины (Ig) имеют специфичность строго к определенному антигену и, узнавая его, немедленно соединяются с ним. Даже после того, как иммунная система победила инфекцию, антитела против этой инфекции сохраняются в организме еще несколько лет (а иногда и на всю жизнь). Таким образом, обнаружение в крови антител против токсоплазмы говорит нам только о том, что когда-то организм встречался с этим паразитом, а не о том, что человек болен.
Обнаружение в крови IgG наоборот, говорит о том, что организм встречался с инфекцией раньше, но уже победил ее. Если в крови были обнаружены и IgM и IgG, это означает, что заражение произошло в течение последних 12 месяцев. Докторами также учитывается такая характеристика антител, как авидность. Авидность антител представляет собой свойство антитела прочно связываться с антигеном (чужеродным веществом). Чем раньше организм встретился с инфекцией, тем выше авидность антител.
- IgM — это антитела, которые появляются вскоре после заражения и указывают на острую инфекцию.
- IgG – это антитела, которые появляются позднее и указывают на выздоровление от токсоплазмоза (или на хроническую инфекцию).
- Авидность антител указывает на их способность надежно связывать антиген и говорит о давности инфекции.
В этой статье мы не приводим точных значений допустимого и завышенного уровня IgM и IgG, так как они отличаются в различных лабораториях. Окончательная интерпретация анализа на токсоплазмоз может быть сделана только врачом, знакомым с историей болезни больного и референтными значениями, которые используются в работе лаборатории, которая провела анализ.
Диагностика токсоплазмоза у беременных женщин и новорожденных
Как говорилось выше, наиболее тяжелые формы токсоплазмоза встречаются у детей, которые заразились от матери во время внутриутробного развития. Таким образом, наибольшее значение имеет диагностика токсоплазмоза именно во время беременности.
Если у беременной женщины в крови обнаружены антитела IgM и IgG, то рекомендуется сделать тест на авидность IgG. Высокая авидность IgG (обычно более 40 %) на 12-14 неделе беременности практически исключает возможность заражения во время беременности (и соответственно, вероятность заражения плода). Однако низкая авидность антител еще не является показателем недавней инфекции – в этом случае через 2-3 недели тест повторяют и определяют насколько выросло количество антител (титр антител).
Чтобы выяснить, передалась ли инфекция от беременной женщины к плоду, нередко осуществляют анализ околоплодных вод на наличие ДНК токсоплазмы — метод диагностики, который носит названия полимеразной цепной реакции (ПЦР). Если ПЦР отрицательна – плод совершенно здоров.
Для уточнения диагноза токсоплазмоза и определения степени распространения инфекции проводятся дополнительные обследования:
- Инструментальные методы диагностики включают множество методов, позволяющих выявить проявления токсоплазмоза. Так, если имеются симптомы поражения ЦНС (головного мозга), делают компьютерную томографию или магнитно-ядерный резонанс, которые позволяют определить очаги воспаления мозга, вызванного токсоплазмой.
- Биопсия – взятие участка ткани, зараженной токсоплазмой, для изучения под микроскопом используется редко.
Лечение токсоплазмоза
Большинство взрослых, ранее здоровых людей не нуждается в специальном лечении токсоплазмоза, так как их иммунная система в состоянии самостоятельно победить инфекцию. Лечение токсоплазмоза необходимо в случае беременных женщин, детей с врожденным токсоплазмозом, а также в случае лица с ослабленным иммунитетом.
В лечении токсоплазмоза применяются следующие лекарства:
- Пириметамин (Дараприм) выпускается в виде таблеток и, как правило, используется в сочетании с другим лекарством – Сульфадиазин. Дозировки этих лекарств определяются лечащим врачом. Длительность лечения, как правило, до 4 недель.
- Клиндамицин также используется в лечении токсоплазмоза в сочетании с Пириметамином (Дарапримом).
- Преднизолон (или другие глюкокортикостероиды) используются в лечении хориоретинита (воспаления глаз).
- Спирамицин – это лекарство, которое используется в лечении беременных женщин, заразившихся токсоплазмозом после зачатия. Спирамицин снижает риск передачи инфекции плоду. Дозы лекарства определяются лечащим врачом.
Профилактика токсоплазмоза
Беременным женщинам рекомендуется избегать контакта с кошками. Если избежать контакта с кошками в силу определенных причин невозможно, рекомендуется исключить возможность контакта с кошачьими испражнениями (не заниматься чисткой кошачьего туалета), а также с землей. Мясо, употребляемое в пищу беременной женщиной, должно проходить адекватную кулинарную обработку (при температуре не менее 74 — 77°C). Беременным женщинам необходимо соблюдать правила личной гигиены (мытье рук до и после приготовления пищи, до и после посещения туалета и т.д.).
Что такое токсоплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, паразитолога со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Токсоплазмоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое простейшими внутриклеточными паразитами — токсоплазмами, которые попадая в организм человека могут при условиях иммунодефицита поражать нервную ткань, среды глаза, сердечно-сосудистую и ретикулоэндотелиальную системы, вызывая поражение организма той или иной степени тяжести. Болезнь относится к группе TORCH-комплекса, т. е. вызывает врождённую патологию.
Этиология
Таксономия:
Вид — Toxoplasma gondii
Токсоплазмы обитают в мире в трёх формах:
- трофозоиты (тахизоиты);
- цисты (брадизоиты);
- ооцисты.
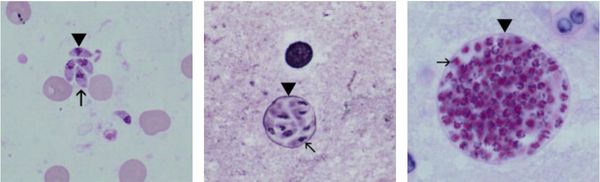
Трофозоиты достигают 4-7 мкм в длину и 2-4 мкм в ширину. Их тело по форме напоминает полумесяц с заострённым передним и закруглённым задним концами, состоит из пелликулы (покровной ткани) и различных органелл. Такие паразиты обитают во всех клетках млекопитающих кроме эритроцитов, размножаются путём деления. Могут создавать движение, активно проникая в клетки хозяина через клеточную мембрану или посредством фагоцитоза (захвата и переваривания клетки). Обнаруживаются в тканях в острой стадии инфекции. Их скопление внутри одной клетки называют псевдоцистой. Трофозоиты неустойчивы вне клетки и во внешней среде, быстро погибают при высушивании, прогревании и применении дезинфицирующих средств. Хорошо окрашиваются по Романовскому. Чувствительны к различным химиопрепаратам (сульфаниламидам, некоторым макролидам и другим).
Цисты размерами до 100 мкм отличаются плотной оболочкой, через которую не могут проникнуть антитела или лекарственные препараты. Внутри оболочки сосредоточено 3000-5000 паразитов, со временем они увеличиваются. Цисты формируются в организме хозяина (в основном в скелетных мышцах, миокарде и ЦНС) и живут там десятки лет. Чрезвычайно устойчивы к воздействиям внешних факторов. При адекватной иммунной системе могут пожизненно находиться в состоянии функционального покоя и не приносить никакого вреда организму человека.
Ооцисты играют основную роль в передаче инфекции. Они представляют собой овальные образования 10-12 мкм в диаметре. Их развитие и формирование длится 3-24 дня и проходит в слизистой оболочке тонкой кишки кошек. Затем в течение 7-20 дней паразиты выделяются с испражнениями, после этого срока новые фекалии кошки уже не заразны. За сутки с испражнениях животного выделяется до 10 миллионов ооцист. Спустя 2-3 дня при температуре 24 °C происходит споруляция ооцист — образование спор. При благоприятных условиях микроорганизмы сохраняются во внешней среде до года и дольше.
Существует множество штаммов токсоплазм, одни из которых отличаются высокой вирулентностью, а другие относительно маловирулентны. [1] [2] [7] [9]
Эпидемиология
Учитывая большое количество латентных форм, заболевание не поддаётся общему исчислению — им может быть заражено не менее 1,5 миллиардов человек. Только ежегодно регистрируется около 200 тысяч случаев внутриутробного инфицирования.
Распространение возбудителя повсеместное — токсоплазма обнаружена на всех материках. После заражения паразиты способны пожизненно сохранятся в организме большинства животных и птиц. Количество случаев приобретённого токсоплазмоза в разных странах колеблется: от 85 % во Франции и Мадагаскаре до 15 % в США и Англии.
- Фекально-оральный:
- водный и пищевой путь — при недостаточной термической обработке, чаще при употреблении сырого мяса и фарша;
- контактно-бытовой путь — при несоблюдении санитарных норм в повседневной жизни, например, при общении с кошками.
- Вертикальный путь (от матери к плоду) — преимущественно при первичном заражении матери во время беременности, часто у ВИЧ-инфицированных в стадии СПИДа.
- Артифициальный путь — при пересадке органов, в которых расположены цисты, пациенту с плохим иммунитету.
- Аэрогенный путь — при попадании инфицированной ооцистами пыли в рот человека.
- Контактный путь — при повреждении целостности кожных покровов. Встречается крайне редко, в основном у работников лабораторий и скотобоен, отмечен лишь в некоторых источниках, явного практического значения не имеет.
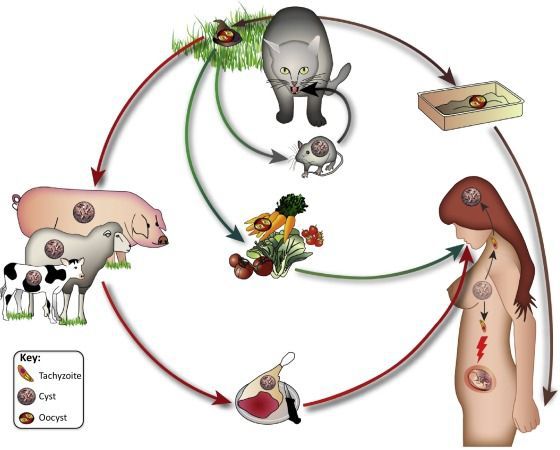
От человека к человеку заболевание не предаётся (кроме случаев каннибализма). Нельзя заразиться посредством укуса насекомых и при половом контакте.
Инфицирование токсоплазмой вызывает устойчивый пожизненный иммунитет к повторному заражению, однако известны случаи рецидива первичной инфекции при заражении другим высоковирулентным штаммом (у беременных, заразившихся при употреблении сырого мяса с другого континента). [1] [3] [5] [8] [9]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы токсоплазмоза
Инкубационный период при манифестных формах (явных проявлениях болезни) длится от двух недель до двух месяцев.
Специфичных симптомов, характерных именно для токсоплазмоза, не существует.
В большинстве случаев приобретённого токсоплазмоза заболевание протекает бессимптомно или со стёртой клиникой, напоминающей нетяжёлое ОРЗ: кратковременная лихорадка, слабость, недомогание, повышение температуры до 38,0 °C, увеличение периферических лимфоузлов, небольшое увеличение печени и селезёнки.
Доказано, что токсоплазма может оказывать влияние на психику человека. Это выражается в учащении рискованных действий, снижении концентрации внимания, повышенной нервозности, у лиц с тяжёлым острым или длительным хроническим активным течением повышен риск развития шизофрении.
Иногда заболевание проявляется изолированной глазной формой — длительно текущие увеиты, иридоциклиты и хориоретиниты. Как правило, эти нарушения являются поздними проявлениями нераспознанного ранее врождённого процесса.
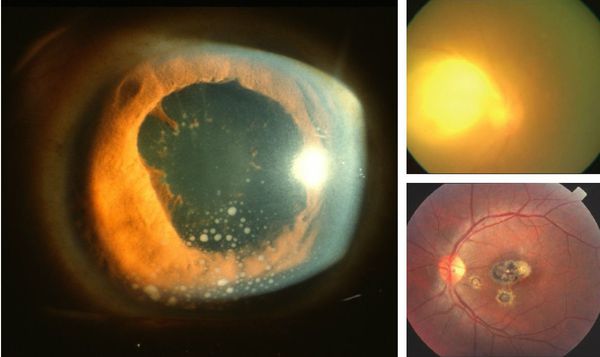
У людей с выраженным иммунодефицитом (ВИЧ, пересадка органов с последующей цитостатической терапией) возможно развитие генерализованного процесса с поражением нескольких органов (головного мозга, сердца, печени, почек, лёгких), нередко очень тяжёлого течения, проявляющегося в виде синдрома полиорганной недостаточности.
Токсоплазмоз у беременных может протекать в различных клинических вариантах и представляет опасность не столько для самой беременной (исключая тяжело протекающие патологии у беременных со СПИДом), сколько для плода.
При первичном заражении беременной токсоплазмозом имеет значение срок гестации:
- При инфицировании в первом триместре передача возбудителя плоду происходит лишь в 4 % случаев (к 13 неделе — в 6 %), но заканчивается, как правило, гибелью плода и выкидышем на ранних сроках. Если первичная инфекция у матери в первом триместре доказано, но выкидыш до 13 недели беременности не произошёл, то крайне высока вероятность, что внутриутробной передачи не было и ребёнок будет здоров.
- При инфицировании во втором триместре (особенно на 24-26 неделях) риск внутриутробной передачи резко возрастает и достигает 30-40 %, причём сопровождается развитием тяжёлых проявлений заболевания — одновременное увеличение селезёнки и печени, воспаление сосудистой оболочки и сетчатки глаза, поражения ЦНС в виде гидроцефалии, кальцификация, сыпь, миокардит, пневмония и другие.
- При заражении матери в третьем триместре передача инфекции ребёнку происходит с частотой до 90 %, однако проявления заболевания являются латентными или субклиническими и могут появиться спустя годы после рождения (отставание в развитии, нарушения зрения). [1][2][4][9]
Патогенез токсоплазмоза
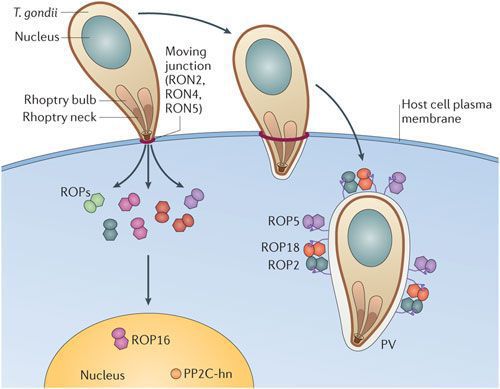
По мере развития и размножения токсоплазм поражённые клетки разрушаются, происходит заражение новых здоровых клеток, и при попадании возбудителя в кровоток паразиты разносятся по всему организму. Образуются некрозы с формированием фиброзной ткани и кальцификацией (отложение солей кальция в организме).
Под воздействием иммунитета безоболочечные трофозоиты превращаются в брадизоиты (оболочечные скопления токсоплазм), т.е. в тканевые цисты, которые сохраняются десятками лет в неактивном состоянии и при значительном снижении иммунитета способны к обратной трансформации с развитием обострения.
При первичной инфекции у беременных возбудитель проникает в ткани плода и вызывает воспалительный процесс, причём в разные периоды развития наблюдается различный характер воспаления: у эмбриона происходит лишь альтерация (дистрофия и некроз ткани без фиброза), в раннем фетальном периоде дополняется повышенным образованием соединительной ткани (фиброзом), а в позднем фетальном периоде присоединяется сосудистый компонент. Отсюда вытекают различные по характеру и тяжести поражения плода, которые зависят от сроков инфицирования матери. [1] [2]
Классификация и стадии развития токсоплазмоза
По течению процесса токсоплазмоз бывает:
- острым — до одного месяца;
- подострым - 1-3 месяц;
- хроническим — более трёх месяцев.
По клиническим признакам выделяют пять форм заболевания:
- Врождённый острый токсоплазмоз:
- манифестная форма (с указанием ведущих проявлений);
- субклиническая форма (с указанием способа верификации диагноза).
- Врождённый хронический токсоплазмоз:
- обострение / ремиссия;
- с резидуальными (остаточными) явлениями / без резидуальных явлений.
- Врождённый латентный токсоплазмоз.
- Приобретённый острый токсоплазмоз.
- Приобретённый хронический токсоплазмоз.
По степени тяжести заболевание бывает:
- лёгким;
- среднетяжёлым;
- тяжёлым (врождённая инфекция, токсоплазмоз при СПИДе).
По наличию осложнений выделяют:
- осложнённый токсоплазмоз;
- неосложнённый токсоплазмоз.
В Международной классификации болезней 10 пересмотра выделены шесть типов заболевания:
- B58.0 Токсоплазмозная окулопатия;
- B58.1 Токсоплазмозный гепатит (K77.0*);
- B58.2 Токсоплазмозный менингоэнцефалит (G05.2*);
- B58.3 Легочный токсоплазмоз (J17.3*);
- B58.8 Токсоплазмоз с поражением других органов;
- B58.9 Токсоплазмоз неуточнённый. [1][2][3]
Осложнения токсоплазмоза
При врождённой форме может возникнуть гидроцефалия, микроцефалия, задержка психомоторного развития и слепота. Эти осложнения сопровождаются увеличением или уменьшением размеров черепа, различными неврологическими расстройствами — косоглазием, судорогами, трудностью с сидением и держанием головы, рвотой и другими.
При глазной форме заболевания развивается слепота, снижение остроты зрения и воспалительные явления всех сред глаза. Причём возможно как рождение с грубыми дефектами зрения, так и появление воспалительных явлений и нарушения зрения спустя много лет после рождения.
Токсоплазмоз у иммунокомпрометированных людей осложняется шизофренией, токсоплазменный энцефалитом и полиорганной недостаточностью — тяжёлой патологией различных органов при выраженном иммунодефиците. При этом свойственна картина тяжёлого энцефалита. Прогноз, как правило, неблагоприятный. [1] [5] [8] [9]
Диагностика токсоплазмоза
Лабораторная диагностика:
- Клинический анализ крови: снижение уровня тромбоцитов, увеличение количества лимфоцитов и эозинофилов.
- Биохимический анализ крови: возможно повышение уровня трансаминаз и билирубина.
- Иммуноферментный анализ (ИФА):
- Выявление специфических антител класса M — острая инфекция или её реактивация. Имеет ряд недостатков — низкая специфичность, длительная циркуляция в организме, иногда до года после острого процесса. В сложных случаях уточнение следует производить при помощи метода "двойной сэндвич" или "иммунозахват" IgM ELISA.
- Выявление специфических антител класса G (клеток памяти) — носительство, инфицированность — появляются в среднем со второй недели заболевания и достигают пика на 1-2 месяце, сохраняются пожизненно, за исключением СПИД-ассоциированных заболеваний.
- Авидность IgG — уточнение давности заболевания. Недостатком является отсутствие стандартизации результатов, что зачастую приводит к различным ошибкам интерпретации. Наибольшее значение имеет высокая авидность, остальные результаты низкой и слабой авидности могут быть ошибочными и не должны трактоваться как недавно перенесённое заболевание при отсутствии других подтверждающих этот факт тестов.
- ПЦР-диагностика: выявление ДНК токсоплазмы в крови, других жидкостях и тканях человеческого организма. Особенно информативна в диагностике генерализованного, глазного и врождённого токсоплазмоза, в т. ч. в антенатальном периоде путём проведения амнио (не ранее 16 недель) и кордоцентеза (с 18 недели беременности).
- УЗИ-диагностика: внутриутробное выявление гидро- и микроцефалии, кальцификатов, гепатоспленомегалии и выраженной задержки развития. [1][2][4][5][6]
Дифференциальная диагностика
Токсоплазмоз — это инфекция с необычайно разнообразными проявлениями, поэтому ввиду неспецифичности проявлений основное место в дифференциальной диагностике отводиться лабораторному обследованию, а именно специфическим серологическим тестам.
Необходимо исключить следующие заболевания:
-
(ВЭБ-инфекцию) — боли в горле, преимущественное увеличение затылочных и заднешейных лимфоузлов, характерные изменения гемограммы (появление большого количества атипичных мононуклеаров и отсутствие столь выраженных изменений при врождённом течении), положительные IgM и ПЦР крови; — лимфоцитарный характер гемограммы, частое поражение слюнных желёз, положительные IgM, ПЦР крови;
- туберкулёз — длительное постепенное начало, лёгкий субфебрилитет (до 38,0 °C), ночная потливость, нездоровый румянец на щеках, кашель, специфические изменения в лёгких, положительные пробы на туберкулёз, выявление бациллы Коха в мокроте;
- лимфопролиферативные заболевания (лимфома Ходжкина, неходжкинские лимфомы) — специфические изменения при биопсии поражённой ткани (лимфоузлов);
- ВИЧ-инфекция — наличие факта возможного заражения, увеличение всех групп лимфоузлов, положительная серология;
- саркоидоз — специфические изменения в лёгких, положительные результаты гистологического исследования. [1][2][5]
Лечение токсоплазмоза
Большинство случаев приобретённого токсоплазмоза протекают в лёгкой или бессимптомной форме, они не регистрируются и, по-видимому, не нуждаются в каком-либо лечении.
Необходимость проведения специфической этиотропной терапии возникает лишь у некоторых групп пациентов:
- беременные с доказанным первичным инфицированием (в ряде случаев при реактивации хронической инфекции);
- дети с врождённой формой токсоплазмоза (при наличии явных клинических и лабораторных проявлений заболевания, субклинических и инаппарантных формах) — сроки и объём терапии зависят от конкретных данных;
- иммунокомпрометированные люди, у которых токсоплазмоз (острый или в фазе реактивации хронического процесса) протекает с выраженными клинико-лабораторными проявлениями. Основное направление воздействия в этом случае должно быть на устранение причины иммунодефицита, повышение уровня СД4 клеток.
Проведение лечения может осуществляться как в стационаре, так и амбулаторно в зависимости от выраженности процесса, реакции пациента на вводимые препараты, необходимости тех или иных вариантов патогенетического и симптоматического обеспечения. [1] [4] [7]
Прогноз. Профилактика
При приобретённом токсоплазмозе у иммунокомпетентных лиц прогноз благоприятный, у иммунокомпрометированных лиц (СПИД) прогноз серьёзен, нередки летальные исходы.
При врождённом токсоплазмозе исход заболевания зависит от сроков инфицирования плода:
- при инфицировании в первом триместре, как правило, происходит выкидыш;
- в более поздние сроки последствия варьируются от тяжёлых до резидуальных форм.
Основным методом профилактики приобретённого и врождённого токсоплазмоза является соблюдение санитарно-гигиенических правил, особенно беременными, не имеющими антител класса G к токсоплазмам:
- ограничение контакта с кошками;
- запрет на употребление сырого мяса, фарша и морепродуктов;
- тщательная промывка зелени, фруктов и овощей;
- мытьё рук перед едой;
- работа на приусадебном участке только в перчатках.
Для беременных особенно важен скрининг антител к токсоплазме, позволяющий выявить активно протекающее заболевание или риск его возникновения, а также вовремя провести медикаментозную профилактику острого токсоплазмоза беременной и снизить риск врождённой инфекции на 60 %. При отсутствии антител класса G в первом триместре необходимо отслеживать антитела IgM и IgG не только в тертьем, но и во втором триместре беременности.
В очаге токсоплазмоза противоэпидемические мероприятия не проводятся, вакцина на разработана. [2] [3]

T оксоплазмоз – заболевание, вызываемое паразитом Toxoplasma gondii. Как и другие TORCH – инфекции, наибольшую опасность токсоплазмоз представляет для плода, находящегося в утробе матери.
Токсоплазмоз – невероятно распространенное заболевание. До 90% людей имеют в крови антитела (IgG), которые свидетельствуют о том, что в их жизни был контакт с данной инфекцией. Наличие IgG до беременности – хороший признак, это свидетельствует о том, что Ваш организм защищен.
Опасно, главным образом, первичное инфицирование. Реактивация/повторное заражение для токсоплазмоза нехарактерны (в отличии от цитомегаловирусной инфекции, например).
Токсоплазмоз и патология беременности
При заражении токсоплазмозом во время беременности есть вероятность инфицирования плода. Важно отметить, что токсоплазмоз может никак не проявляться у беременной женщины. Этим вызвана необходимость проходить обследование для обнаружения антител во время беременности. Вероятность инфицирования плода и тяжесть последствий в значительной мере зависят от срока беременности, на котором произошло инфицирование женщины:
- риск инфицирования плода наименьший, если беременная женщина заболевает токсоплазмозом в первом триместре беременности (10-25%),
- около 30% при инфицировании женщины во втором триместре,
- и 60-90% — если заболевание случается в третьем триместре.
В то же время, последствия для плода будут тяжелее, если инфицирование произошло в первом триместре. Суммарный риск того, что острый токсоплазмоз во время беременности приведет к каким-либо последствиям для плода, составляет 20-50%.
Потенциальные последствия токсоплазмоза во время беременности:
- выкидыши,
- мертворождение,
- увеличение/уменьшение окружности головы ребенка,
- нарушения зрения ребенка,
- нарушения слуха ребенка,
- задержка умственного развития ребенка,
- задержка физического развития и др.
Заражение токсоплазмозом
Заражение токсоплазмозом возможно при употреблении в пищу плохо прожаренного мяса, а также через фекалии кошек (при уборке кошачьего туалета, употреблении загрязненной воды, плохо промытых фруктов/овощей, несоблюдении гигиенических процедур (мытье рук после общения с кошкой, работы в саду и др.))

Если у Вас есть любимый питомец, нет необходимости избавляться от него при планировании беременности. Во-первых, любители кошек часто имеют защитные антитела (IgG). Чтобы проверить это, необходимо сдать анализ крови. Если антитела у Вас есть, токсоплазмоз Вам не страшен. Если же антител нет, следует помнить о мерах предосторожности:
- не меняйте/ не мойте кошачий туалет самостоятельно (попросите домочадцев взять на себя эту обязанность);
- следите за тем, чтобы кошачий туалет убирался каждый день (токсоплазмам нужно находиться в фекалиях в течение 1-5 дней, чтобы получить возможность инфицировать человека);
- кормите питомца сухими или консервированными кормами (избегайте сырого мяса);
- не контактируйте с бездомными кошками;
- не заводите нового питомца во время беременности.
И самое главное: если ваш любимый питомец не выходит на улицу, и кормите Вы его не сырым мясом, а готовыми кормами, заразиться ему негде! Бояться токсоплазмоза в такой ситуации не нужно.
Диагностика токсоплазмоза
Диагностика токсоплазмоза у беременной женщины основывается на обнаружении антител (IgG и/или IgM) в крови пациентки. Первичная инфекция устанавливается на основании:
- появления в крови антител IgM. Важно! Антитела IgM сохраняются в крови до 18 месяцев, поэтому, если до беременности анализ на эти антитела не был сдан, а во время беременности они обнаруживаются, есть вероятность того, что инфекция была перенесена задолго до наступления беременности. В такой ситуации опасности для ребенка нет.
- появления в крови/резкого нарастания уровня антител IgG (удвоение количества антител в течение 2 недель).
Трактовка результатов исследования на антитела IgM и IgG во время беременности.
- Нет и не было инфекции;
- У организма нет защиты;
- Надо опасаться токсоплазмоза в первом триместре беременности.
- В данный момент инфекции нет;
- Но встреча с токсоплазмами была (в виде острой или неострой инфекции), осталась защита;
- Опасаться токсоплазмоза при беременности не стоит.
- Начало острой инфекции, необходимо дополнительное обследование матери и плода .
- Более поздние стадии острой инфекции, необходимо дополнительное обследование матери и плода .
При подозрении на острый токсоплазмоз (особенно если не определяются IgM антитела) возможно определение авидности IgG антител (низкая авидность – признак недавней инфекции, высокая – признак давно перенесенного заболевания).
Если инфекция у беременной женщины подтверждена, следующий шаг – установление факта инфицирования плода. Для этого чаще всего проводят амниоцентез (процедура, при которой иглой прокалывают переднюю брюшную стенку и получают амниотическую жидкость для анализа). Полученную жидкость анализируют методом ПЦР.
Если заражение токсоплазмозом произошло до 16ой недели беременности, а также подтверждено инфицирование плода и/или есть признаки гидроцефалии плода по УЗИ, рассматривается вопрос о прерывании беременности по медицинским показаниям в связи с высокой вероятностью тяжелых последствий для плода.
Лечение токсоплазмоза
Лечение токсоплазмоза во время беременности возможно. Препараты, применяемые для лечения, достаточно токсичны, а потому необходимо оценивать преимущества и риски терапии в каждом конкретном случае.
Профилактика токсоплазмоза
Методы профилактики токсоплазмоза во время беременности:
- хорошо прожаривайте мясо перед употреблением,
- заморозка мяса перед приготовлением также снижает риск заражения,
- тщательно мойте овощи и фрукты перед употреблением,
- мойте руки после контакта с землей, кошками, водой из открытых водоемов, сырым мясом,
- не употребляйте сырую воду,
- соблюдайте правила гигиены при общении с кошками.
Токсоплазмоз и планирование беременности
Единого мнения о том, необходимо ли сдавать анализ крови на антитела к токсоплазме при планировании беременности, нет. Если Вы относитесь к группе риска (употребляете сырое/плохо прожаренное мясо; у Вас есть кот/кошка, который(ая) гуляет на улице; Вы живете за городом и занимаетесь садоводством), имеет смысл сдать анализ, чтобы убедиться в отсутствии острого токсоплазмоза в данный момент (что, конечно, выявляется на фоне полного здоровья крайне редко), а также знать, есть ли у Вас антитела IgG. Если их нет, и Вы относитесь к группе риска, необходимо особенно внимательно соблюдать меры профилактики во время беременности.
После перенесенного заболевания (токсоплазмоз) рекомендуется отложить планирование беременности на 6 месяцев.
Токсоплазмоз и грудное вскармливание
Возможно ли кормление грудью при инфицировании токсоплазмозом во время беременности?
Токсоплазмы не проникают в грудное молоко, поэтому женщина, заболевшая токсоплазмозом, может продолжать грудное вскармливание. Теоретически возможна передача токсоплазм ребенку при наличии кровоточащих трещин сосков у женщин, поэтому в таких случаях целесообразно прекратить грудное вскармливание до заживления трещин.

Токсоплазмоз это паразитарное заболевание, вызываемое внутриклеточным паразитом Toxoplasma gondii. Этот возбудитель способен размножаться и существовать практически в любых клетках человеческого организма, но чаще всего встречается в клетках скелетной мускулатуры и головного мозга. Попадая в организм любого теплокровного животного (включая человека) T.gondii вызывает острое заболевание, распространяясь по организму проникает в различные ткани и органы. Далее вступает в действие иммунная система, которая ограничивает распространение паразита, но он сохраняет себя в организме животного или человека в виде цист, находящихся преимущественно в мышцах. В таком виде латентная инфекция может протекать очень длительно, что не несет угрозы для организма носителя с корректно работающей иммунной системой. Заразиться от животного, носителя латентного токсоплазмоза можно, употребив в пищу его мясо, не прошедшее достаточной термической обработки, которая нейтрализует цисты токсоплазм. Человек является своеобразным эпидемиологическим тупиком для токсоплазм, так как в обычной жизни он не является заразным для окружающих. Исключение составляет лишь острый токсоплазмоз у беременной женщины, который может привести к заражению плода, переливание крови и трансплантация органов.
Токсоплазмоз распространен широко, и в странах, где практикуется употребление в пищу сырого или недостаточно термически обработанного мяса, до 50% населения и более могут быть инфицированными токсоплазмами. Во Франции частота инфицированности составляет 54%. В США 15% женщин детородного возраста инфицированы этим паразитом. В некоторых общинах эскимосов заражено около 60% населения по причине частого употребления в пищу сырого мяса тюленей.
Таким образом, ведущей причиной заражения токсоплазмами в мире является употребление в пищу недостаточно термически обработанного мяса, содержащего цисты T.gondii.
Отдельно следует упомянуть опасность токсоплазмоза для беременной женщины и плода. Многочисленные данные говорят о том, что для плода опасно исключительно недавнее заражение беременной женщины, т.е., когда она переносит острый токсоплазмоз. А такая ситуация возможна только один раз в жизни - после первичного заражения.
В случае, когда подтверждается острый токсоплазмоз у беременной – это не является показанием к прерыванию беременности! Опытный инфекционист оценит степень риска для ребенка и даст соответствующие рекомендации по лечению. Токсоплазмы не сразу проникают в кровоток ребенка, им нужно достаточно много времени – 1-4 месяца для того, чтобы сначала попасть в плаценту, накопиться в ней в достаточном количестве и только после этого инфекция может проникнуть в организм ребенка. Таким образом, риски заражения ребенка в первом триместре минимальные – около 6%, далее этот показатель увеличивается, достигая 65% в 3 триместре. Своевременная диагностика и корректное лечение позволяет существенно снизить риски заражения плода.
В качестве терапии острого токсоплазмоза у беременной женщины используются 2 стратегии:
1. При высоком риске или при подтвержденном заражении ребенка назначаются препараты, максимально эффективные против размножающихся токсоплазм;
2. Если признаков поражения плода нет, то назначается лечение для профилактики заражения плода – препараты, способные накапливаться в плаценте и эффективно подавлять размножение в ней паразита.
У людей без иммунодефицита острый токсоплазмоз чаще всего (>90%) протекает бессимптомно и заканчивается формированием цист в тканях, тоесть клиническим выздоровлением. У остальных развиваются неспецифические признаки острой инфекции – субфебрильная температура, увеличение лимфатических узлов, слабость. Период от заражения до возможного появления симптомов составляет от 5 до 20 дней.
У людей с признаками иммунодефицита, например, у ВИЧ-позитивных, острая токсоплазменная инфекция и реактивация латентной инфекции (выход возбудителя из цист в мышечной ткани) могут вызвать тяжелое поражение головного мозга по типу специфического энцефалита, поражение глаз в виде хориоретинита и другие тяжелые заболевания. Также, реактивация латентного токсоплазмоза у ВИЧ-позитивной беременной женщины может привести к заражению ребенка, такая ситуация требует наблюдения и лечения профильными специалистами – инфекционистом и акушером-гинекологом.
1. Основным источником заражения токсоплазмами является недостаточно термически обработанное мясо, содержащее цисты паразита.
2. Кошки являются второстепенным источником инфекции.
3. Обследование на токсоплазменную инфекцию и трактовку полученных результатов должен осуществлять специалист в области инфекционных заболеваний.
4. В большинстве случаев острый токсоплазмоз протекает бессимптомно.
5. Опасность для плода представляет только недавнее заражение беременной женщины (менее 6 месяцев).
6. Острый токсоплазмоз у беременной женщины требует обязательного лечения.
7. У ВИЧ-позитивных пациентов с низкими показателями СД4-Т-лимфоцитов существует угроза реактивации латентной инфекции и тяжелого течения острого токсоплазмоза с развитием серьезных осложнений.
Для женщин, планирующих беременность рекомендовано обследование на наличие антител к T.gondii. Отрицательный результат обследования говорит о том, что данная женщина не болела токсоплазмозом ранее и у нее есть риски им заболеть в период беременности. Для снижения подобных рисков необходимо соблюдать определенные правила, которые четко сформулированы в 2013 году в клиническом практическом руководстве общества акушеров-гинекологов Канады :
1. Надевать перчатки и тщательно мыть руки и ногти при работе с материалом, потенциально загрязненным фекалиями кошки (песок, земля, садоводство).
2. Снижать риск инфицирования от домашних кошек: не держать кошек в помещении; кормить домашних кошек только термически обработанной консервированной едой или сухим кормом. Удалять мусор и фекалии кошки в перчатках каждые 24 ч. Кошачий лоток после его очистки и перед его наполнением обрабатывать кипятком в течение 5 мин.
3. Употреблять в пищу только хорошо термически обработанное мясо (> 67 °c).
4. Замораживать мясо до температуры -20 °С (данная температура убивает цисты T. gondii).
5. Очищать поверхность и посуду, которые контактировали с сырым мясом. Не употреблять сырые яйца или сырое молоко.
6. Мыть фрукты и овощи перед употреблением
7. Предотвращать перекрестное заражение: тщательно мыть руки и посуду после контакта с сырым мясом или овощами. Не пить воду, которая может быть загрязнена ооцистами. Помнить, что во время копчения или сушки мяса цисты T. gondii могут сохраняться;
8. Холодильных условиях хранения паразит не гибнет (T. gondii сохраняет жизнеспособность после 68 дней при температуре +4 °c);
Читайте также:

