Может ли тянуть низ живота при молочнице во время беременности
Обновлено: 22.04.2024
Беременность - один из важных и ответственных этапов в жизни женщины. В большинстве случаев это 9 месяцев трепетного ожидания встречи со своим малышом. Однако, во время беременности организм женщины претерпевает серьезные изменения гормонального фона и приятные эмоции могут идти рука об руку с болезненными и дискомфортными ощущениями в разных областях тела. В том числе неприятные симптомы могут появляться в интимной зоне.
Дискомфорт во влагалище часто проявляется в виде зуда, жжения, раздражения и отечности. Главное, при появлении этих симптомов, понимать, что необходимо в кратчайшие сроки установить их причину и устранить ее, ведь существуют риски навредить здоровью плода.
Повлиять на появление дискомфорта в промежности могут различные половые инфекции. К сожалению, во время беременности женщина подвержена различным инфекционным заболеваниям. Как уже говорилось выше, вынашивание малыша вызывает перестройку гормонального фона в организме женщины: повышается уровень гормона прогестерона и естественным образом снижается активность иммунной системы, что создает благоприятные условия для обострения хронических инфекций и появления новых.
Насколько опасно развитие инфекционных заболеваний влагалища и вульвы во время вынашивания малыша? В норме во время беременности плод защищают от различных инфекций и бактерий амниотические пузырь и воды, а также слизистая пробка шейки матки, таким образом ваш будущий малыш находит в безопасности.
Наличие в организме женщины в интересном положении заболевания инфекционного характера и отсутствие необходимой терапии может негативно повлиять на течение беременности. К примеру, нелеченная инфекция может привести к поражению плодных оболочек, жидкости, в которой находится еще неродившийся ребенок и самого плода.
Также высока вероятность физического контакта ребенка с инфекцией во время прохождения по родовым путям. Поэтому в случае любого дискомфорта в интимной зоне во время беременности следует обратиться к специалисту.
Заподозрить появление инфекции влагалища и вульвы можно по череде симптомов: рези, зуд, жжение. Нередко половые инфекции провоцируют кольпит - воспаление слизистой оболочки влагалища и влагалищной части шейки матки. Сам по себе кольпит нередко становится причиной дискомфортных ощущений в паху беременных женщин. Спровоцировать его появление могут не только половые инфекции, но и эндокринные или хронические заболевания, стресс, недостаток гигиены.
Стать причиной дискомфорта может и бактериальный вагиноз. Эта патология, вызванная снижением количества лактобактерий во влагалище, в результате их место занимают другие микроорганизмы, которые всегда есть во влагалище, но при избыточном количестве приводят к развитию дисбиоза. Бактериальный вагиноз может протекать без симптомов, но иногда он протекает с клиническими проявлениями. Обычно он сопровождается дискомфортом, а также влагалищными выделениями белого, серого цвета либо желто-зеленого цвета с неприятным “рыбным” запахом.
Бактериальный вагиноз также неблагоприятно влияет на течение беременности, может спровоцировать воспаления органов малого таза, преждевременные роды, хориоамнионит - воспаление амниотических оболочек и инфицирование околоплодных вод.
Зуд в интимной области во время беременности может появляться при кандидозном вульвовагините - инфицировании дрожжеподобным грибами рода Candida слизистых вульвы и влагалища. Стоит отметить, что первый эпизод заболеваемости кандидозным вульвовагинитом отмечается именно в период беременности. Это обусловлено изменением гормонального фона, пониженным иммунитетом. Данному заболеванию помимо дискомфорта в области паха, зуда и жжения, характерны: умеренная гиперемия, белые и густые как творог выделения, кислый запах из влагалища, болезненности при половом контакте и мочеиспускании.
Однако, зуд и жжение не всегда являются симптомами серьезных патологий. Иногда, дискомфорт может появится на фоне использования неудачно подобранного нижнего белья или мыла с агрессивным pH .
Почувствовав дискомфорт в паху необходимо проконсультироваться со специалистом. Специалист может провести осмотр, собрать анамнез и назначить, при необходимости, лабораторные и/или другие диагностические исследования. Все это поможет установить диагноз и подобрать индивидуальную схему лечения.
Чтобы предотвратить появления неприятных ощущений в интимной зоне и не портить приятное время ожидания прибавления необходимо соблюдать профилактические рекомендации.
Лечение дискомфорта в интимной области будет разным. Влиять на выбор терапии будет диагностированное заболевание. Спрей Эпиген Интим может быть включен в состав комплексного лечения заболеваний, сопровождающихся дискомфортом - неспецифический кольпит (вагинит), бактериальный вагиноз, молочница, герпес .
Спрей Эпиген Интим

Спрей Эпиген Интим
Препарат обладает противозудным и противовоспалительным действием. Благодаря активному компоненту - активированной глицирризиновой кислоте, спрей Эпиген Интим способствует устранению зуда и раздражения. Он также способствует устранению воспаления, отека и покраснения тканей. Лекарство также способно повысить местный иммунитет влагалища, за счет стимуляции выработки собственных интерферонов. Спрей Эпиген Интим способствует заживлению и восстановлению целостности поврежденной слизистой, благодаря чему будет восстанавливаться защитная функция слизистой и увеличиваться количество лактобактерий.
Препарат успешно применяется для лечения вирусных инфекций (вызванных вирусом папилломы человека, генитального герпеса), заболеваний, связанных со снижением местного иммунитета (неспецифический вагинит, молочница, бактериальный вагиноз) и др. Его можно использовать как для лечения обострения совместно с противовирусными, противогрибковыми и противомикробными препаратами, так и для профилактики этих вагинальных инфекций.
К слову, во время вынашивания малыша применение многих препаратов, продающихся в аптеке, ограничено или запрещено.
Но спрей Эпиген Интим разрешен к применению у беременных и кормящих женщин и отпускается без рецепта врача. Препарат наносят и наружно, и интравагинально в зависимости от заболевания.
При наличии зуда, жжения , раздражения и отека в области паха женщина чувствует себя максимально некомфортно. Особенно много переживаний интимный дискомфорт может приносить женщинам во время беременности. Чтобы минимизировать риски возникновения дискомфорта старайтесь соблюдать простые правила, указанные в статье. При появлении дискомфорта в промежности правильнее всего - посетить специалиста и не заниматься самолечением, так как теперь вы в ответе не только за себя, но и за будущего малыша.
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! Мужу флуконазол 150 мг однократно и мазь клотримазол 2 раза в день 7 дней. Вам можно свечи тержинан по 1 свече вагинально 6 дней, при беременности разрешён со второго триместра


Здравствуйте, поставьте на ночь во влагалище свечу Залаин, больше ничего делать не нужно. По поводу болей внизу живота - попробуйте на ночь в прямую кишку свечи с папаверином, если боли не уйдут - нужно сделать УЗИ, посмотреть шейку. Мужу достаточно приема 1 таблетки Флуконазола 150 мг внутрь.

Здравствуйте, если у мужа жалоб нет, ему ничего лечиться не надо!
А лечение Клотримазолом можно продолжить до полных 6 дней, если эффект будет недостаточный, то обязательно необходимо сдать мазок ( ещё лучше фемофлор 16) и назначить уже лечение по выявленным изменениям.

Здравствуйте, Аля! Нет, низ живота от Кандид болеть не может, не волнуйтесь! Молочница это всегда проблемы с микрофлорой кишечника. Запоров нет? Пить не менее 2 литров чистой воды в день. Ограничить в рационе мучное и сладкое, ежедневно пить на ночь стакан свежего кефира, исключить ежедневные прокладки стринги синтетическое нижнее белье, если носите, Подмываться строго сверху в низ простой водой. Кандид 6 штук закончить. Мужа, при отсутствии жалоб, лечить не нужно, молочница половым путем не передаётся.

Здравствуйте, Аля!
Вам брали посев на флору с чувствительностью к антибиотикам и антимикотикам?
Слишком глубоко не толкайте таблетку, а мужу можно Кандид крем на головку полового члена 2 раза в день 7 дней.
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Добрый день.
Такие симптомы могут быть не только при молочнице.
Рекомендую вам дополнительно сдать фемофлор 16.
Так же сдайте бак посев мочи.

Здравствуйте! Молочница не может давать такие боли , для неё характерно , выделения , зуд. Но не боли. Вам надо слать анализ ПЦР на ИППП, бак посев из цервикального канала с чувствительностью к антибиотикам , общий анализ мочи и бак посев мочи. Часто такие симптомы может давать ИППП. А грибы да в мазке есть , лучше пролечиться

Сдайте все необходимые анализы и пока можно начать назначенное лечение от молочницы, если жалобы сильные.

Здравствуйте, Лариса. Похоже, что у Вас цистит. По хорошему, нужно сдать общий анализ мочи и посев мочи на флору, но это займет определенное время. Поэтому выпейте пакетик Монурала и попейте канефрон по 2 т 3 раза в день 2 недели.
Что касается анализов, то да кандидозный вагинит по результату. Но он такие явные жалобы не дает. Если сомневаетесь в партнере, сдайте дополнительно анализы:
• ПЦР на ИППП (хламидия, ЦМВ, ВПГ -1,2, ВПЧ -16, 18 тип, уреаплазма уреалитикум и парвум, микоплазма гениталиум и хоминис, гарднерелла).
• Посев из цервикального канала на флору с чувствительностью к антибиотикам.
Лучше это сделать до лечения, чтобы схему можно было корректировать. Анализ ПЦР на ИППП делается 1-2 дня в частной лаборатории.

Здравствуйте. Нет, таких симптомов банальная молочница не даст, необходимо дообследования, УЗИ органов малого таза и почек, анализ мочи и ее посев. Если раньше не обследовались на иппп (хламидия, микоплазма гениталиум, гонококк, трихомонада), то сделайте. Свечи от молочницы можете использовать, если состояние ухудшится - вызывайте скорую и обследуйтесь в условиях стационара.

Здравствуйте. У Вас цистит. Сдайте анализ мочи общий и посев мочи на флору. Сейчас начинайте пить Канефрон по 1 таб 3 раза в день до результатов посева. Чем раньше начнете, тем легче будет.

Добрый день ,у вас признаки цистита,молочница может лишь сопровождать болезнь ,советую помимо фемофлора сдать посев мочи с чувств к антибиотикам !

Здравствуйте. Вам нужно сдать пцр на ИППП и бак посев из влагалища и ц/канала на чувсительность к антибтотикам и антимикотикам. Так только можно правильно подобрать лечение

Здравствуйте, Лариса !
Имеющийся у Вас результат анализа просто результат микроскопии мазка ! Это примитивный, малоинформативный анализ , наводящий на мысль ,что у Вас имеется молочница ! А для получения более точного результата , который бы указал , молочница это или нет и если да то с преобладанием какой именно флоры и насколько много, а так же с определением чувствительности преобладающей флоры к антибиотикам, что значительно облегчит лечение ,сделает его более точным ! Это анализ мазка методом ПЦР (иначе его называют , - ФЕМОФЛОР ! Фемофлор 12 или 16 в Вашем случае не имеет значения ) !
С сдачей анализа лучше не тянуть , а до сдачи анализа правильнее не принимать противомикробных препаратов !
Кроме фемофлор , желательно проведение:
- общего анализа мочи ;
- УЗИ мочевого почек и мочевого пузыря .
Удачи Вам !

Добрый вечер! Это не только молочница! Это острый цистит, чем вызван- надо сдавать бакпосев выделений из цервикального канала И мочи с чувствительностью к антибиотикам, фемофлор скрин

К.м.н., доцент кафедры акушерства и гинекологии Лечебного факультета РНИМУ им. Н.И. Пирогова, врач акушер-гинеколог высшей квалификационной категории.

Во время беременности к своему здоровью нужно относиться еще более внимательно: любая инфекция или вирус могут воздействовать на плод. Но сделать это не так-то просто: из-за перестроек в организме будущей мамы иммунитет снижается, и риск заболеть значительно возрастает. Так молочница или вульвогинальный кандидоз у беременных женщин встречается в три раза чаще. Во время беременности молочница чревата осложнениями и может возрасти риск преждевременных родов или невынашивания беременности. Также если во время родов ребенок пройдет через инфицированные родовые пути, то тоже может заразиться кандидозом. Итог — поражение ротовой полости, пищевода и кожи. У недоношенных детей последствия могут быть еще серьезнее: кандидозная пневмония и даже грибковый сепсис. Поэтому так важно вовремя распознать болезнь и подобрать правильное лечение. К счастью, терапию можно начинать при любом сроке беременности.
Молочница у беременных: причины
- Снижение иммунитета
Главная причина активного размножения грибка рода Candida у беременных женщин — снижение защитных функций организма. Иммунитет снижается по естественным причинам: чтобы плод не был отторгнут организмом матери. Это помогает благоприятному росту и развитию малыша, но делает его маму более восприимчивой к инфекциям, в том числе и к молочнице. - Гормональный дисбаланс
Во время беременности значительно меняется гормональный фон: увеличивается количество эстрогенов. Из-за этого слизистая оболочка влагалища производит больше гликогена, что приводит к активизации грибка рода Candida. - Злоупотребление углеводами
Как бы не хотелось сладкого, стоит тщательно следить за своим питанием — сахар провоцирует рост грибковой флоры. А глюкоза у беременных утилизируется медленнее, чтобы легче и быстрее попадать к плоду. - Стресс
При беременности эмоциональный фон становится нестабильным, настроение быстро меняется, а небольшие проблемы могут восприниматься как конец света. Из-за постоянного эмоционального напряжения вырабатывается гормон стресса — кортизол. Он поддерживает тонус организма, но в некоторых случаях может нарушить работу иммунитета. - Несоблюдение интимной гигиены
Ежедневные прокладки создают идеальную среду для размножения кандиды. Чтобы этого не случилось, регулярно меняйте средство гигиены и не забывайте подмываться минимум раз в сутки. - Тесное белье
В плотных колготках и тесном синтетическом белье кожа постоянно потеет — создаются идеальные условия для роста грибов и бактерий. - Любовь к антибактериальному мылу
В самих по себе антибактериальных средствах нет ничего плохого — антисептиком можно, например, обрабатывать кожу после эпиляции. Но ежедневно пользоваться антибактериальным мылом не стоит: у него довольно агрессивный состав, который увеличивает риск пересушить слизистую и нарушить микрофлору влагалища. А это может привести к избыточному размножению грибов рода Candida. - Недолеченные болезни
Хронические заболевания: патология щитовидной железы, сахарный диабет, недолеченные воспалительные процессы половых путей — также могут стать причиной появления кандидоза.
Симптомы заболевания
Молочница всегда проявляется одинаково:
- Влагалищные выделения
Обычно они густые, похожие на творог, белого или желтоватого оттенка. Но иногда могут быть жидкими и прозрачными. Такие обильные выделения бывают похожи на околоплодные воды и могут напугать будущую маму. Если вы заметили такой признак, обязательно обратитесь к врачу и сдайте тест на определение подтекания околоплодных вод. - Зуд и жжение
В области вульвы и влалагалища появляются неприятные ощущения, которые усиливаются во время мочеиспускания или водных процедур. - Покраснение и отек половых органов
Постоянные выделения из влагалища раздражают половые губы и промежность. - Боль во время полового акта
Из-за молочницы во время занятия сексом может появляться дискомфорт и болезненные ощущения, из-за которых некоторые женщины решают отказаться от интима. - Резкий запах
Из-за большого количества выделений из половых органов может появиться прелый или кисловатый запах.
Диагностика
У женщины в положении присутствуют характерные влагалищные выделения — бели. Они обильные, белые, по консистенции напоминают разведенную сметану. Поэтому, основываясь только на одном симптоме, определить молочницу у беременных нельзя — обязательно нужно взять мазок.
С помощью гинекологического зеркала врач осмотрит слизистую влагалища и шейки матки, оценит характер выделений и проверит, есть ли воспаление. Возьмет мазок. Анализ определяет уровень лейкоцитов и наличие грибка.
При рецидивирующем вульвовагинальном кандидозе может потребоваться сдать бактериологический посев. Он выявит возбудителя и его чувствительность к различным препаратам.
Методы лечения
Грибок Candida albicans — это условно-патогенный микроорганизм. Он всегда присутствует на слизистых: во рту, кишечнике и влагалище, поэтому полностью от него избавиться невозможно, да и не нужно. Обычно грибок никак не проявляет себя. Но при гормональных колебаниях или на фоне нарушения иммунитета, он начинает усиленно размножаться — появляется кандидоз. Во время беременности лечить его нужно обязательно под руководством врача, чтобы не нанести вред ребенку.
Разбираемся, какие методы борьбы с молочницей можно применять в каждом триместре.
Первый триместр
На ранних сроках беременности лечить молочницу не так просто: в этот момент начинаются формироваться жизненно важные органы ребенка, поэтому выбор лекарств ограничен. Можно использовать только местные средства: вагинальные свечи, суппозитории или кремы. Обычно гинекологи прописывают препараты на основе натамицина. При этом грибок может оказаться устойчивым к разрешенным веществам, поэтому вылечить кандидоз будет трудно.
Лечение молочницы в первом триместре должно не только облегчать симптомы молочницы, но и стимулировать местный иммунитет и восстанавливать микрофлору влагалища.
Второй триместр
Для лечения молочницы во втором триместре спектр разрешенных препаратов шире: можно использовать препараты на основе клотримазола. Выбор конкретного лекарственного вещества всегда должен оставаться за врачом. Начинать лечение самостоятельно опасно: это может грозить рецидивом молочницы и даже осложнениями беременности.
Третий триместр
В третьем триместре плод уже полностью сформирован, поэтому список разрешенных препаратов расширяется. На этом сроке можно с осторожностью применять большинство местных форм антимикотиков или противогрибковых препаратов. В это время особенно важно полностью избавиться от болезни, иначе во время родов можно инфицировать ребенка грибком.

Примерно каждая третья женщина на планете страдает молочницей, а во время беременности риск развития инфекции повышается в несколько раз! Почему так происходит? Чем опасна инфекция для будущего малыша? Можно ли вылечить заболевание во время беременности? Рассмотрим эти вопросы подробно.
Почему возникает болезнь у беременных?
Молочница или вульвовагинальный кандидоз представляет собой инфекционное заболевание, которое вызывается дрожжеподобными грибами рода Candida. Эти микроорганизмы в малом количестве могут присутствовать во влагалище, толстой кишке абсолютно здоровой женщины. Однако при определенных условиях наблюдается активный рост их численности, который сопровождается воспалением.
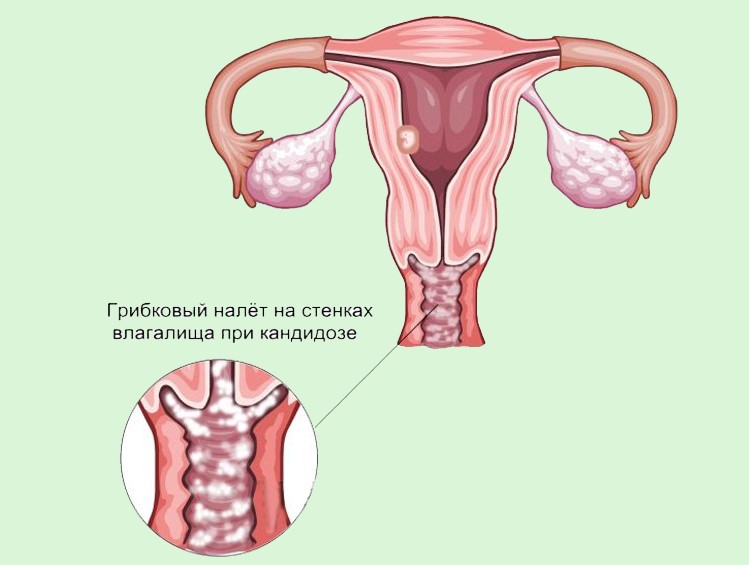
Почему у беременных женщин повышен риск развития молочницы?
Все дело в том, что во время беременности меняется микрофлора влагалища: в ней уменьшается количество лактобактерий. Лактобактерии необходимы для поддержания нормального уровня pH влагалища и подавления роста числа патогенных микроорганизмов, в том числе грибов рода Candida.
Вторая причина появления молочницы у беременных — снижение иммунитета, которое является необходимым условием для нормального вынашивания плода. Во время гестации в женском организме начинают синтезироваться особые вещества. Их первостепенная задача — не допустить образование антител, способных вызвать отторжение клеток плода иммунной системой матери.
К дополнительным провокаторам развития молочницы относятся:
- неправильная интимная гигиена. Если во время принятия душа женщина направляет струю воды от анального отверстия к лобку, это способствует попаданию кишечной микрофлоры во влагалище. В результате нарушается физиологическое соотношение между лактобактериями и патогенными микробами;
- хронические воспалительные процессы, при которых обычно снижен иммунитет;
- ношение синтетического белья. Ненатуральные ткани плохо пропускают кислород, необходимый лактобактериям для нормальной работы;
- постоянное использование ежедневных прокладок, которые мешают нормальной циркуляции воздуха. При использовании прокладок в зоне влагалища повышается температура и образуется влажная среда. Это самые благоприятные условия для размножения кандид;
- длительный прием антибактериальных средств;
- переохлаждение.
Какие симптомы указывают на молочницу?
К основным признакам заболевания относятся:
- обильные или умеренные белые выделения творожистой консистенции из влагалища;
- гиперемия и отечность в области вульвы, влагалища. На слизистых оболочках половых органов могут формироваться трещины;
- зуд, жжение в области влагалища. Неприятные ощущения усиливаются после принятия душа, интимной близости, мочеиспускания, во время сна;
- дискомфорт, боль во время полового акта.
Методы диагностики
Как лечится молочница во время беременности?
Сложность лечения молочницы во время беременности заключается в том, что важно соблюдать равновесие между лечебным эффектом и безопасностью плода. В первом триместре гестации происходит закладка внутренних органов эмбриона, и будущий ребенок еще не защищен плацентой. В связи с этим применяются только препараты местного действия, которые не проникают в системный кровоток. Например, на основе натамицина. Во втором и третьем триместрах гестации, когда большинство органов и систем плода уже сформировано, врач может посоветовать использовать более широкий спектр препаратов.
Во время лечения рекомендуется отказаться от интимной близости или использовать во время полового акта барьерные средства контрацепции.
При лечении заболевания важно строго придерживаться схемы, назначенной специалистом. Если ее не соблюдать, то лечебного эффекта не будет, а заболевание может стать хроническим. Вылечить хронический вульвовагинальный кандидоз гораздо сложнее.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Опасно ли заболевание для беременной и плода?
Каждую будущую мамочку волнует влияние молочницы на ее будущего ребенка. И такие волнения не напрасны. Несмотря на то, что заболевание в большинстве случаев не приносит вреда плоду, осложнения все же возможны. В некоторых ситуациях вульвовагинальный кандидоз приводит к следующим последствиям:
- гипоксии плода;
- подтеканию околоплодных вод;
- выкидышу, преждевременным родам.
Одним из самых опасных осложнений молочницы при беременности является инфицирование плода, которое может произойти как в дородовый период, так и во время родоразрешения.
Наиболее высокий риск заражения возникает во время прохождения плода через инфицированные родовые пути. При родоразрешении путем кесарева сечения заражение ребенка также возможно. Инфицирование особенно опасно для недоношенных детей. У таких малышей ослаблена работа иммунной системы, и любая инфекция протекает тяжело.
Заболевание может нанести вред не только будущему малышу, но и самой беременной. Кроме неприятной симптоматики, кандиды способны вызывать воспалительные процессы органов малого таза. Если инфекция поражает мочевыделительную систему, то могут развиться уретрит (воспаление мочеиспускательного канала), цистит (воспаление стенок мочевого пузыря). После родов у многих женщин наблюдается кандидозный эндометрит, при котором происходит воспаление внутреннего слизистого слоя матки.

В чем заключается профилактика молочницы?
Полностью защитить себя от молочницы во время беременности невозможно, однако каждая женщина в состоянии снизить риск заболевания. Для этого нужно:
- соблюдать правила интимной гигиены: регулярно принимать душ, подмываться в правильно направлении (от лобка к заднему проходу);
- носить свободное белье из натуральных тканей;
- не использовать 24 часа в сутки ежедневные прокладки. Также стоит обращать внимание на их своевременную замену;
- не переохлаждаться;
- рационально питаться, включать в меню продукты, обогащенные витаминами и микроэлементами.
Заключение
Главное правило для любой беременной женщины — своевременное посещение акушера-гинеколога. Регулярное медицинское обследование позволяет обнаружить молочницу на ранней стадии и вовремя начать грамотное лечение.
Читайте также:

