Можно ли давать антибиотики при краснухе и кори
Обновлено: 22.04.2024
Согласно Национальному календарю профилактических прививок, вводится дважды, в возрасте одного года и шести лет. Может вводиться и взрослым — при необходимости вакцинации женщины перед планируемой беременностью или по другим дополнительным показаниям.
Инфекции, от которых защищает вакцина М-М-Р II:
-
— высокая лихорадка с сыпью, конъюнктивитом, частыми осложнениями в виде коревой пневмонии, коревого менингоэнцефалита и высокой летальностью (особенно у детей до 5 лет); — высокая лихорадка и сыпь, имеет более мягкое течение, иногда приводит к серьезным осложнениям у заболевшего, но наиболее опасна для плода на ранних сроках беременности (если мать заболеет краснухой во время беременности, плод может иметь множественные пороки развития, в том числе несовместимые с жизнью);
- эпидемический паротит (свинка) — лихорадка, отек одной или обеих околоушных слюнных желез, иногда осложнения в виде менингита, орхита.
Вакцина М-М-Р II производится за рубежом, имеет высокое качество и доступную стоимость. Объединяет три вакцины в одном шприце, тогда как отечественные аналоги в большинстве случаев вводятся двумя (корь + паротит в одном, краснуха — в другом) или даже тремя шприцами.
Если вакцины против кори, краснухи и паротита не введены вовремя, их следует ввести сразу, при обращении родителей с запросом на вакцинацию. Вторая вакцина вводится не ранее чем через 6 месяцев после первой (по российским правилам; по западным — не ранее чем через месяц). Если введение вакцин разделяет большой интервал, перезапуск серии вакцин не требуется.
Переносимость М-М-Р II средняя, поскольку вакцина живая, на нее возможны как немедленные, так и отсроченные нежелательные реакции. Вечером после вакцинации примерно у каждого десятого ребенка может наблюдаться недомогание, подняться температура до 38 °C, немного болеть место введения. Примерно у каждого двадцатого ребенка через 7–28 дней после вакцинации может подняться температура, появиться минимальная сыпь в виде красных пятен и/или припухнуть одна или обе слюнные железы. Все эти реакции безопасны, знать о них нужно только для того, чтобы не испугаться, они проходят за 1–3 суток и требуют лишь приема парацетамола или нурофена для облегчения симптомов.
Графический календарь прививок для детей от рождения и до 7-летнего возраста с обозначением сроков введения вакцин согласно российским правилам.
Источник: календарь CDC
Редакция: педиатр Сергей Бутрий
Что такое корь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Корь (Measles) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
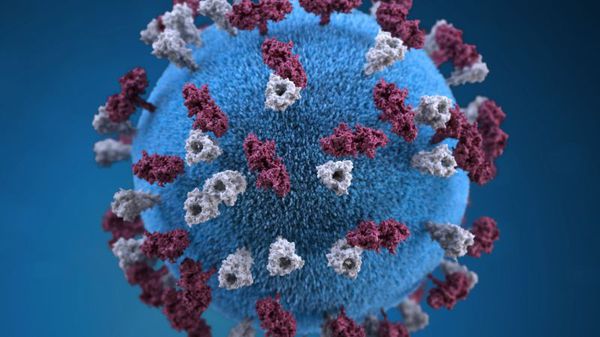
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости). [2] [5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори. [1] [3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кори
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
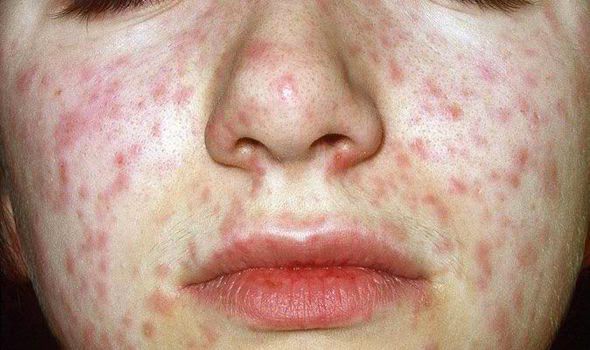
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
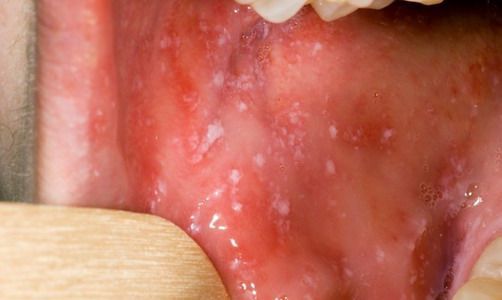
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4] [5]
Автор статьи - Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
Корь является высокозаразным инфекционным заболеванием. Если человек переболел корью, то у него формируется стойкий иммунитет.
Возбудителем кори является РНК-содержащий вирус. Источником инфекции является больной человек. Наиболее заразен больной в первые дни заболевания.
Корь передается воздушно-капельным путем. Попадая на слизистые оболочки дыхательных путей, вирус по кровотоку распространяется по организму.
Так как у взрослых заболевание протекает в более тяжелой форме и высок риск развития осложнений, необходимо обязательно проводить вакцинацию.
Национальный календарь прививок предусматривает обязательную вакцинацию взрослых до 35 лет, а также лиц, работающих с детьми независимо от возраста.
Вакцинация обеспечивает формирование у человека иммунитета, что гарантирует защиту от кори примерно на 20 лет.
Сделать прививку можно как в государственной, так и в коммерческой поликлинике. На данный момент можно привиться одно-, двух- или трехкомпонентными прививками (корь, корь-паротит, корь-паротит-краснуха). Целесообразность каждой из этих прививок определяется врачом индивидуально.
Вакцинация проводится дважды с промежутком в 3 месяца.
Осложнения после прививки
Самыми частыми осложнениями прививки от кори у взрослых считаются:
- подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
- помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
Поскольку в вакцине содержатся антибиотики и фрагменты яичного белка, то может развиться аллергическая реакция (при условии существования аллергии на эти компоненты ранее).
Также возможно обострение хронических заболеваний.
Тяжелые осложнения редки.
И отечественные, и зарубежные вакцины переносятся одинаково.
В течении болезни различают четыре периода:
- инкубационный;
- катаральный;
- период высыпаний;
- период выздоровления.
Типичное течение кори
В инкубационный период никаких клинических проявлений нет. Он в большинстве случаев длится от 7 до 14 дней, редко может быть до 21 дня.
Клинические признаки кори появляются в период катаральных проявлений. Для катарального периода характерно наличие следующих симптомов:
- общая слабость, ломота в теле;
- головные боли;
- повышение температуры тела от 38 до 40 градусов;
- насморк с обильным отделяемым слизистого характера;
- вирусный конъюнктивит (воспаление слизистых оболочек глаз);
- мучительный сухой кашель;
- увеличение шейных лимфатических узлов;
- боль в горле при глотании;
- на второй день на слизистой щек характерно появление белесых пятнышек с красным ободком - пятен Бельского-Филатова-Коплика.
Период катаральных проявлений длится до 5 дней, в конце этого периода самочувствие больного улучшается, симптомы интоксикации уменьшаются.
Но примерно через сутки у больного опять повышается температура тела и самочувствие ухудшается. Начинается период высыпаний.
Для периода высыпаний характерно появление сыпи, сыпь – пятнисто-папулезная, очаги высыпаний склонны к слиянию.
В начале высыпания появляются на голове, шее, верхней части грудной клетки.
Позже сыпь распространяется на все туловище, конечности.
Сыпь на теле больного держится на протяжении трех дней, затем элементы сыпи бледнеют.
Когда сыпь на теле бледнее начинается период выздоровления больного. На месте элементов сыпи появляются участки пигментации кожи. Температура тела нормализуется.
Такая картина характерна для типичного течения кори, иногда встречается атипичное течение.
Атипичная корь
К атипичным формам кори относят следующие:
- митигированная;
- гипертоксическая;
- геморрагическая.
При митигированной форме у больного
- появляются легкие катаральные явления;
- температура повышается до субфебрильного уровня (до 38 градусов);
- элементы сыпи единичные и бледные.
Данная форма кори может развиться при введении больному гамма-глобулина, у лиц со слабым противокоревым иммунитетом.
Для гипертоксической формы характерно
- наличие высоких цифр температуры тела (фебрильных),
- выраженная интоксикация организма,
- проявления острой сердечно-сосудистой недостаточности (одышка, цианоз носогубного треугольника и кончиков пальцев),
- проявления менингоэнцефалита (выраженная головная боль, двигательные нарушения, нарушения чувствительности).
Для геморрагической формы характерна общая интоксикация и появление множественных кровоизлияний на коже, слизистых оболочках, появление крови в моче, кале. Эта форма отличается очень тяжелым течением и часто приводит к смерти больного.
Диагностика в первую очередь основана на:
- тщательном сборе анамнеза у больного,
- характерной сыпи и распространением ее по телу (начало процесса с головы),
- длительности периода высыпаний (в большинстве случаев 3 дня).
Для подтверждения диагноза проводятся следующие лабораторные исследования:
На ранних стадиях заболевания можно сдать кровь из вены и определить иммуноглобулин М (IgM, ранние антитела) к вирусу кори. Обнаружение данного вида антител говорит о начальной стадии заражения вирусом кори. Организм уже начал бороться с заболеванием.
При заражении корью происходит нарастание титра IgM (антител) к вирусу кори в четыре или более раз. Проводится анализ крови при появлении клинических признаков и через 2-3 недели, это является достоверным критерием заражения коревой инфекцией.
Поздние антитела к вирусу кори (иммуноглобулин G, IgG) определять не нужно при диагностике, так как они формируются и после прививки, и после перенесенного заболевания. Выработка G-иммуноглобулинов происходит через 1-2 месяца после перенесенной коревой инфекции. Если человек никогда не прививался от кори, то их появление говорит о том, что он когда-то перенес корь. Наличие IgG защищает человека от повторного заражения.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При появлении признаков заболевания необходимо обратиться к врачу-терапевту, дерматологу или инфекционисту.
Если у больного нет признаков осложнения кори, то больной лечится амбулаторно. Госпитализации подлежат лица с осложненным течением кори, при невозможности изолировать больного (проживание в общежитии, военных частях).
Больные госпитализируются в инфекционное отделение.
Специфического лечения кори нет.
Противокоревой гаммаглобулин применяется только при установленном контакте и отсутствии вакцинации в инкубационный период.
Лечение кори только симптоматическое.
При наличии у больного температуры тела более 38.5 градусов назначаются жаропонижающие препараты:
Популярные противовирусные препараты такие как Кагоцел, Циклоферон, ингавирин и другие не доказали свою эффективность в качественных клинических исследованиях.
При насморке назначаются сосудосуживающие средства:
Применение местных препаратов для полоскания ротовой полости также не достаточно эффективны и не сокращают период заболевания. Эффективность антибактериальных препаратов достаточна только при назначении внутрь, но назначаются они только при развитии бактериальных осложнений (например, при пневмониях, отитах). Антибиотики при кори назначаются только после выявления возбудителя и с учетом его чувствительности к этим антибиотикам.
В большинстве случаев заболевание протекает благоприятно, выздоровление без отрицательных последствий. Однако взрослыми корь переносится гораздо тяжелее, чем детьми, а это увеличивает риск развития осложнений.
Возможны следующие последствия кори, перенесенной во взрослом состоянии:
- бактериальные осложнения (бронхит, пневмония, отит);
- снижение слуха;
- язвы роговицы, кератит;
- поражение внутрибрюшных лимфоузлов (проявляется болями в животе);
- энцефаломиелит, является причиной смерти больных;
- тромбоцитопеническая пурпура (наличие кровотечений в ротовой полости, в кишечнике, мочевыводящих путях);
- редко – восходящий и поперечный миелит.
Для предупреждения развития осложнений необходимо обязательно вакцинироваться. Так как если даже человек заболеет, то заболевание будет протекать в легкой форме и без осложнений.
- Вакцинация живой вакциной (возможно, в составе комбинированных препаратов) здоровым детям с 12-месячного возраста. Ревакцинация показана детям перед поступлением их в школу. В течение первых трех суток после контакта с больным вакцинацию используют в качестве экстренной профилактики (желательно в течение первых 72 часов после контакта с больным). У отдельных лиц на введение живой вакцины (на 4-5-й день после инъекции) возможно развитие симптомокомплекса, внешне напоминающего стертый вариант болезни (эти дети для окружающих не опасны).
- Альтернативный вариант профилактики после контакта с больным (первые 5 суток) – нормальный иммуноглобулин человека (0,25 мл/кг, не более 15 мл) для детей до 1 года, иммунодефицитных пациентов и беременных женщин.
- Детей из организованных коллективов разобщают на 17 дней, при введении иммуноглобулина – на 21-й день после изоляции первого заболевшего.
- Карантин не распространяется на вакцинированных, переболевших ранее корью и взрослых.
Введение вакцины лицам, ранее перенесшим корь, не показано (вследствие развития стойкого постинфекционного иммунитета).
Краснуха — это инфекция, которая в основном поражает кожу и лимфатические узлы.
Заболевание вызывается вирусом краснухи (долгое время считалось, что краснуха — легкий вариант течения кори, однако позже наука научилась различать эти болезни), передается воздушно-капельным путем, через частички слюны чихающего больного человека. Кроме того, вирус краснухи может передаваться трансплацентарно, то есть от беременной женщины к плоду.
Обычно краснуха протекает довольно легко, осложнения вызывает редко, хотя встречаются и краснушные энцефалиты, и даже случаи с летальным исходом. Основная медицинская опасность краснухи — инфицирование беременных женщин, поскольку вирус краснухи может вызывать синдром врожденной краснухи у плода.
До того, как вакцина против краснухи стала доступной в 1969 году, эпидемии заболевания происходили каждые 6–9 лет, обычно среди детей в возрасте 5–9 лет, наряду с множеством случаев врожденной краснухи (то есть глухоты, пороков сердца и других физических дефектов у новорожденных детей, матери которых переболели краснухой во время беременности). Благодаря массовой иммунизации, случаев краснухи и синдрома врожденной краснухи стало несравнимо меньше.
Большинство случаев краснухи в настоящее время возникает не у детей, а у молодых невакцинированных взрослых.
Симптомы
Болезнь обычно начинается с одного-двух дней легкой лихорадки (до 38 °C) и опухших болезненных лимфатических узлов, как правило, в задней части шеи или за ушами. Затем на лице появляется бледно-розовая пятнистая сыпь, которая распространяется вниз. По мере того, как она распространяется на нижние части тела, лицо обычно уже очищается.
Сыпь при краснухе часто является первым признаком болезни, которую замечает родитель. Она может выглядеть как многие другие вирусные высыпания, проявляясь в виде розовых или светло-красных пятен, которые могут сливаться, образуя пятна равномерного цвета. Сыпь может чесаться и держится до 3 дней. Когда сыпь исчезает, на ее месте может оставаться мелкопластинчатое шелушение.
Другие симптомы краснухи (чаще встречаются у подростков и взрослых) могут включать головную боль, потерю аппетита, легкий конъюнктивит (воспаление слизистой оболочки век и глазных яблок), заложенность или отделяемое из носа, увеличение лимфатических узлов в других частях тела.
Если краснухой заболеет беременная женщина, у нее может возникнуть синдром врожденной краснухи с разрушительными последствиями для развивающегося плода. Дети, инфицированные краснухой до рождения, подвержены риску нарушения роста, дефектов интеллекта, пороков сердца и глаз, глухоты, проблем с печенью, селезенкой и костным мозгом.
Сыпь при краснухе обычно держится 3 дня. Лимфатические узлы могут оставаться увеличенными в течение недели или более, а боль в суставах может длиться свыше 2 недель. Дети, больные краснухой, обычно выздоравливают в течение 1 недели, но взрослым может потребоваться больше времени.
Заразность
Вирус краснухи передается от человека к человеку через крошечные капли жидкости из носа и горла при чихании и кашле. Люди, болеющие краснухой, наиболее заразны в период 1 недели (и более) до появления сыпи, а также до 1 недели после ее появления. Тот, кто инфицирован, но не имеет симптомов, тоже может распространять вирус.
Младенцы с синдромом врожденной краснухи могут выделять вирус с мочой и с носовой слизью в течение года и даже более, а значит могут заражать непривитых людей.
Профилактика
Краснуху можно предотвратить с помощью вакцины. Эта прививка входит в календари всех стран, имеет решающее значение для сдерживания распространения болезни и предотвращения врожденных дефектов у плода, вызванных синдромом врожденной краснухи.
Первую дозу вакцины обычно вводят детям в возрасте 12 месяцев в рамках плановой иммунизации против кори, эпидемического паротита и краснухи. Вторую дозу обычно вводят в возрасте 6 лет. Допустимо вводить вторую дозу вакцины через 6 месяцев от первой или даже через 1 месяц, если нам известно, что ребенок подвергается повышенному риску заражения болезнью.
Вакцину против краснухи нельзя вводить беременным женщинам или женщинам, которые планируют забеременеть в течение 1 месяца после вакцинации. Если вы думаете о беременности, убедитесь, что у вас есть иммунитет к краснухе — сделайте анализ крови или найдите документы о введенных вам вакцинах (у вас должно быть две дозы вакцины). Если иммунитета нет, вам следует сделать прививку как минимум за 1 месяц до беременности.
Лечение краснухи у детей и взрослых
Лечения краснухи не существует. Все что мы можем — облегчать симптомы и следить за осложнениями.
Любая беременная женщина, перенесшая краснуху, должна немедленно обратиться к своему акушеру.
Чтобы облегчить дискомфорт после прививки, вы можете дать ребенку парацетамол или ибупрофен. Помните, что ни в коем случае нельзя давать аспирин ребенку с вирусным заболеванием, так как его использование в таких случаях связано с развитием синдрома Рейе.
Читайте также:

