Можно ли делать электрофорез при туберкулезе
Обновлено: 17.04.2024
Кафедра фтизиатрии и фтизиохирургии Омской государственной медицинской академии Минздрава России, Омск, Россия
Омская государственная медицинская академия
Кафедра фтизиатрии и фтизиохирургии Омской государственной медицинской академии Минздрава России, Омск, Россия
Журнал: Вестник офтальмологии. 2016;132(3): 103‑107
Кафедра фтизиатрии и фтизиохирургии Омской государственной медицинской академии Минздрава России, Омск, Россия
Туберкулез глаз относится к специфическому инфекционному заболеванию бактериальной этиологии, с которым встречаются как врачи-офтальмологи, так и врачи-фтизиатры. Туберкулез органов зрения является тяжелым заболеванием с хроническим, упорным течением, прогноз которого является крайне сомнительным. Даже эффективная химиотерапия может сопровождаться снижением остроты зрения, а клиническое выздоровление не всегда бывает стойким. Туберкулез глаз часто приводит к стойкой потере трудоспособности и как следствие — снижению качества жизни больных. Статистическая отчетность данного заболевания не всегда отражает истинной картины, так как иногда туберкулез глаз развивается на фоне уже имеющегося специфического поражения в легочной ткани. В данном обзоре описываются все известные варианты патогенеза туберкулеза глаз. Уделяется внимание современным методам диагностики, в том числе спектральной оптической когерентной томографии. Описаны положительные результаты лечения последствий туберкулеза глаз с применением эндоназального электрофореза.
Кафедра фтизиатрии и фтизиохирургии Омской государственной медицинской академии Минздрава России, Омск, Россия
Омская государственная медицинская академия
Кафедра фтизиатрии и фтизиохирургии Омской государственной медицинской академии Минздрава России, Омск, Россия
В настоящее время в Российской Федерации туберкулез органов дыхания составляет от 85,5 до 92,5% случаев среди впервые выявленных больных [1, 2]. Оставшаяся доля приходится на внелегочную локализацию специфического процесса [3]. Однако необходимо понимать, что в статистических отчетах сочетанные формы внелегочного туберкулеза не расшифровываются [4, 5]. Одной из локализаций внелегочного туберкулеза является туберкулез глаз, диагностика которого зависит от скоординированной деятельности офтальмологической службы общей лечебной и фтизиатрической сети и остается сложной проблемой в обеих отраслях медицины [6].
Туберкулез глаз является тяжелым заболеванием с длительным рецидивирующим течением, нередко приводящим к значительному снижению зрительных функций и качества жизни пациентов, потере трудоспособности. Среди клинических проявлений туберкулеза, поражение глаз, по данным разных авторов, составляет 5,2—13,3% [6—8]. Снижение уровня заболеваемости в России с 2010 г. связано с ухудшением качества диагностики туберкулеза глаз в противотуберкулезных диспансерах и неукомплектованностью штатов фтизиоофтальмологов [9].
Диагностика туберкулеза глаз у детей затруднена, что обусловлено особенностями реактивности детского организма. Заболевание отличается более незаметным и постепенным началом, приводит к тяжелым исходам вплоть до инвалидизации и слепоты [10]. Характерна взаимосвязь этиологии увеита и возраста больного. Так, туберкулезные увеиты в 4 раза чаще встречаются у школьников, преимущественно в 13—15 лет, при этом двустороннее поражение выявлено у 35% больных [11].
У больных с ВИЧ-инфекцией внелегочная локализация туберкулеза достигает 20%, а туберкулез глаз составляет от 3,5 до 5,1% преимущественно при генерализации специфического процесса [7, 12]. Распространенность туберкулеза и заболеваемость им среди ВИЧ-инфицированных соответственно в 12,8 и 8,5 раз больше, чем всего населения, а смертность от туберкулеза ВИЧ-инфицированных превышает аналогичный показатель всего населения в 13,4 раза [13]. При сочетанной инфекции в структуре клинических форм наиболее часто выявляется диссеминированный и милиарный туберкулез легких и других органов [14]. Поражение глаз специфическим возбудителем часто является первой диагностируемой патологией при иммунодефицитном состоянии, поэтому обследование офтальмологом является обязательным у ВИЧ-инфицированных лиц.
В патогенезе туберкулеза глаз выделяют следующие варианты заболевания:
1. Гематогенно-диссеминированные заболевания связаны с гематогенным заносом микобактерий туберкулеза (МБТ) в ткани глаза при бактериемии с формированием гранулем и экссудативной тканевой реакцией.
2. Туберкулезно-аллергические заболевания обусловлены механизмами местной и общей гиперчувствительности в результате специфической сенсибилизации как ответ на внеглазной очаг туберкулеза.
3. Некоторые авторы указывают на возможность первичного попадания МБТ извне непосредственно в глаз, что возможно только при прободных травмах и встречается казуистически редко [15].
4. Иногда поражение глаза является следствием дальнейшего распространения специфического воспаления при туберкулезе кожи лица и век [16].
Профессор Е.И. Устинова в своих трудах выделяет поражения органа зрения при туберкулезе ЦНС, что обусловлено внутричерепной гипертензией, механическим сдавливанием туберкулезным очагом или воздействием специфической инфекции и интоксикации [9]. Так, при туберкулезном менингите возникают нарушения функции черепно-мозговых нервов, что проявляется птозом верхнего века, расширением зрачка, расходящимся косоглазием (III пара). Второе место по частоте поражения занимает отводящий нерв (VI пара) — сходящееся косоглазие, невозможность поворота глазного яблока кнаружи. Застойные диски зрительного нерва наблюдают при блокаде цистерн желудочков с их вторичным расширением и при отеке мозга. При туберкулемах головного мозга наиболее часто выявляют застойные диски зрительных нервов, невриты и вторичную атрофию зрительных нервов. Возможно сочетание с хиазмальными изменениями поля зрения и гомонимной гемианопсией вследствие сдавления хиазмы и ствола головного мозга [17].
Механизм развития туберкулезно-аллергических заболеваний связан со специфической туберкулезной сенсибилизацией организма и тканей глаза. У инфицированных лиц при воздействии провоцирующих факторов (ушиб глаза, инфекционные заболевания, стрессы и др.) возникает первичное заболевание или рецидив ранее перенесенного процесса. Развивающаяся при этом воспалительная реакция не содержит морфологических элементов туберкулезной гранулемы. Процесс представляет собой проявление аллергии, реализующейся в органах зрения [15].
Классификация туберкулеза глаз зависит от локализации процесса. Туберкулез дополнительных структур включает в себя туберкулез кожи век, туберкулезный дакриоцистит, туберкулезный дакриоаденит и туберкулезный остеомиелит костных образований глазницы. Выделяют туберкулез переднего (конъюнктивит, блефароконъюнктивит, эписклерит, склерит, кератит, иридоциклит) и заднего (хориоидит, хориоретинит) отделов глаза. В случае вовлечения в процесс сетчатки и ее сосудов выделяют перифлебиты, увеиты и туберкулезные тромбозы, а при повреждении зрительного нерва — невриты, папиллиты.
Туберкулез дополнительных структур встречается редко. Специфическое поражение кожи проявляется формированием типичной туберкулезной гранулемы со склонностью к некрозу и казеозу с вовлечением регионарных лимфатических узлов. При дакриоцистите возникает инфильтрация слезного мешка с гиперемией кожи, а при дакриоадените слезная железа становится плотной, увеличенной в объеме. При туберкулезном остеомиелите возникает инфильтрат в области наружного края глазницы, при вовлечении надкостницы — свищи с выделением некротических масс и гноя [17].
При туберкулезе переднего отдела глаза воспалительный процесс сосудистой оболочки характеризуется перифокальной реакцией с распространением в задний отдел глазного яблока, на стекловидное тело, сетчатку, сосуды, зрительный нерв. При туберкулезном конъюнктивите поражается слизистая оболочка верхних век, на которой появляются сероватого цвета узелки со склонностью к образованию казеоза и развитию язвы. Туберкулезный кератит характеризуется умеренно выраженным перикорнеальным инъецированием, расположением инфильтратов в задних отделах стромы, в зоне эндотелия и задней пограничной мембраны, очаговым характером поражения, глубокой васкуляризацией, выпадением больших сальных преципитатов, сохранением чувствительности роговицы, продолжительным рецидивирующим течением. Туберкулезный передний увеит (иридоциклит) характеризуется стертыми клиническими проявлениями, умеренным перикорнеальным инъецированием, слезотечением, светобоязнью. Воспаление сопровождается выпадением больших сальных преципитатов, экссудатом в передней камере и стекловидном теле, сращением и заращением зрачка, широкими задними синехиями [19—21].
Специфическое поражение заднего отдела глаза является наиболее тяжелой формой туберкулезного поражения. Процесс начинается в собственно сосудистой оболочке с развития многочисленных очагов желтовато-серого цвета с нечеткими границами и перифокальным отеком. При активном воспалении процесс распространяется на стекловидное тело, вызывая его помутнение [21].
Гематогенные туберкулезные заболевания глаз у детей и подростков возникают при активных проявлениях специфического процесса других локализаций, наличии изменений в гемограмме и протеинограмме (увеличение СОЭ, небольшой лейкоцитоз, эозинофилия, уменьшение альбумина, увеличение α- и β-глобулинов и др.). Туберкулезный увеит может выявляться у детей на фоне туберкулезного инфицирования в любые сроки без локализованной формы туберкулеза [15].
При гематогенном заносе МБТ в том или ином отделе сосудистого тракта развиваются туберкулезные гранулемы, при этом начало заболевания малосимптомное, незаметное [7]. Наиболее часто данное поражение глаз возникает при диссеминированном туберкулезе легких (35,7%), а также при туберкулезе внутригрудных лимфатических узлов (26,5%) [7]. Воспалительный процесс протекает вяло, торпидно, без выраженного болевого синдрома, но может приобретать более острое течение в случаях присоединения аллергического компонента, что чаще регистрируют у подростков и лиц молодого возраста, и/или вторичной инфекции [17].
Клинические формы туберкулеза глаз разнообразны: заболевание может протекать с поражением как переднего, так и заднего отделов глазного яблока, однако более чем у 40% больных специфические поражения глаз начинались с увеита [9, 22]. По преимущественной локализации туберкулезные увеиты подразделяют на 4 группы: передние увеиты, периферические увеиты (задние циклиты, pars planitis промежуточные увеиты), хориоретиниты, генерализованные увеиты (панувеиты) [17].
По мнению проф. В.М. Хокканен поражения других оболочек глаза при гематогенном туберкулезе возникают вторично по отношению к той или иной локализации специфического воспаления в сосудистой оболочке, поэтому выделять их в отдельные, самостоятельные формы вряд ли целесообразно [17].
Туберкулезно-аллергические заболевания глаз развиваются у больных с активным туберкулезом всех локализаций. При этом воспалительный процесс не является бактериальным и не имеет характерных черт специфической гранулемы. Резкое повышение специфической чувствительности тканей глаза и интоксикация создают условия, при которых любое раздражающее воздействие, в том числе и сами специфические токсины, может стать источником возникновения гиперергического воспаления. При этом туберкулезно-аллергическое заболевание может возникнуть в любом отделе глазного яблока. Наиболее распространены поверхностные кератиты, конъюнктивиты, эписклериты; реже — ириты, иридоциклиты, хориоретиниты. Фликтенулезный кератоконъюнктивит характеризуется появлением в конъюнктиве глазного яблока, в области лимба или на роговице фликтен — узелков, представляющих собой лимфоцитарный инфильтрат. При кератите выявляется поверхностное расположение инфильтратов с густой сетью новообразованных сосудов. Для этих форм характерны более острое начало, выраженность воспалительного процесса, быстрое стихание при применении глюкокортикоидов и наклонность к рецидивированию [15, 17].
Среди туберкулезно-аллергических заболеваний заднего отдела глаз чаще встречают ретиноваскулиты, представляющие собой патологические изменения сосудов сетчатки, локализующиеся на периферии глазного дна. Вдоль сосудов появляются полоски экссудата, точечные ретинальные очажки и участки диспигментации, полосы сопровождения. Выраженность этих изменений может быть различной и зависит от проявления общей туберкулезной инфекции и иммунологического статуса больного. Наиболее тяжелое течение ретиноваскулита сопровождается инфильтрацией стекловидного тела, а поражение сосудов цилиарного тела приводит к возникновению туберкулезно-аллергического периферического увеита [17].
Осложненное течение увеитов наблюдается более чем в 50% случаев [23], что в первую очередь связано с поздней диагностикой заболевания и как следствие — несвоевременно начатым лечением. Как правило, речь идет об осложненной катаракте (у 55% больных), вторичной хориоретинальной дистрофии (около 30%), фиброзе стекловидного тела (около 15%) и других осложнениях, а также их сочетаниях. На долю вторичной увеальной глаукомы среди всех осложнений туберкулеза глаз приходится 5,4%. Данная категория пациентов является одной из самых тяжелых как в плане лечения, так и достижения хороших функциональных результатов. Среди этих пациентов отмечается наибольший процент инвалидизации [24, 25].
Наиболее достоверным методом диагностики туберкулеза является выделение МБТ, однако это может быть возможным при туберкулезе защитного аппарата глаза. Подтверждение специфического поражения глаз чаще всего осуществляется на основе косвенных диагностических признаков, а также по характерной для туберкулеза глаза офтальмологической картине [6].
В большинстве случаев увеальный процесс выражен отчетливо и легко обнаруживается при офтальмологическом обследовании больного глаза [26]. Состояние клинической картины глазного дна — изменение сосудов сетчатки, наличие отека, полиморфизм очагов — у больных со специфическим процессом в легких с интоксикационным синдромом может являться признаком туберкулеза глаз [7].
Верификация изолированных туберкулезных увеитов представляет значительные трудности ввиду невозможности выделения возбудителя заболевания доступными на сегодняшний день методами. Для подтверждения диагноза при туберкулезных увеитах используется такая особенность специфического поражения сосудистой оболочки глаза, как развитие очаговой реакции со стороны пораженного органа в ответ на введение туберкулина внутрикожно в дозе 2 ТЕ (проба Манту с 2 ТЕ). На пробу Манту с 2 ТЕ в обычных случаях при проведении скрининга у детей и даже при наличии активного легочного туберкулеза возможно развитие только местной реакции, регистрируемой на коже пациента в месте введения туберкулина [27]. Туберкулез глаз, а именно его сосудистой оболочки, является единственной локализацией специфического процесса, при которой в ответ на внутрикожное введение туберкулина развивается очаговая реакция.
Использование иммуноферментного анализа (ИФА) для подтверждения диагноза туберкулеза на этапе предварительного обследования глаз исключает другие возможные причины увеитов. Далее пациент осматривается фтизиоофтальмологом и изменения на глазном дне пациента фиксируются в его медицинской документации. В день осмотра осуществляется постановка пробы Манту с 2 Т.Е. Через 24—72 ч от постановки пробы фтизиоофтальмологом вновь оценивается картина поражения глазного дна. Увеличение количества или размера очагов свидетельствует о положительной очаговой реакции со стороны глаза. В небольшой части случаев при туберкулезных увеитах очаговая реакция со стороны глазного яблока может быть острой в виде усиления или появления болей, светобоязни, выраженной инъецированности склер и конъюнктивы [28].
В настоящее время для диагностики туберкулеза глаз предлагается применение спектральной оптической когерентной томографии, которая позволяет визуализировать перифокальную воспалительную реакцию при очаговых хориоретинитах периферической и центральной локализации, выявить реактивацию заболевания и процесс купирования воспаления на фоне проводимого лечения [31, 32].
После внедрения в практику работы противотуберкулезной службы молекулярно-генетических методов диагностики туберкулеза представляется перспективным и целесообразным поиск ДНК МБТ в слезной жидкости и выделениях из глаза пациента. Оценка возможностей данного метода при столь редкой локализации туберкулеза, возможно, позволит оптимизировать диагностику данной локализации специфического процесса.
В соответствии с принципами фтизиатрии, основным методом лечения гематогенного туберкулеза является непрерывная противотуберкулезная терапия 4 препаратами в течение 6—12 мес с обязательными профилактическими курсами антибактериальной терапии весной и осенью в течение 2—3 мес в последующие 2—3 года. Лечение на всех этапах (стационар, санаторий, диспансер) осуществляется под контролем фтизиоофтальмолога. Обязательным является местное применение препаратов путем парабульбарных, субконъюнктивальных инъекций или электрофореза, электрофонофореза. Ранее использовался салюзид, стрептомицин, тубазид, однако в последнее время многими авторами указывается на необходимость назначения фторхинолонов, а именно частых инстилляций, что уменьшает развитие рецидива заболевания [33, 34]. Предложено применение комбинированного последовательного трансорбитального и эндоназального электрофореза флоксалом (фторхинолон), что позволяет повысить терапевтическую эффективность на 40% у больных с мультирезистентными формами увеитов туберкулезной этиологии [35].
Таким образом, в связи с трудностями в диагностике специфического поражения глаз, склонностью туберкулезного воспаления к рецидивам, а также высоким процентом инвалидизации детей и трудоспособного населения проблема туберкулеза глаз является актуальной как для офтальмологов, так и для фтизиатров.
Российский научно-исследовательский нейрохирургический институт им. проф. А.Л. Поленова;
Санкт-Петербургская медицинская академия постдипломного образования
К вопросу оказания физиотерапевтической помощи больным туберкулезом в Санкт-Петербурге
Журнал: Вопросы курортологии, физиотерапии и лечебной физической культуры. 2017;94(2): 12‑19
В статье представлены основные статистические показатели деятельности физиотерапевтических кабинетов (ФТК) противотуберкулезных диспансеров (ПТД) Санкт-Петербурга. Проведен мониторинг соответствия оснащения ФТК ПТД Санкт-Петербурга порядку оказания медицинской помощи больным туберкулезом, утвержденному Министерством здравоохранения Российской Федерации. Выявлено ограничение доступности физиотерапевтической помощи больным туберкулезом при существующих возможностях. Отмечен высокий охват пациентов физиотерапией в дневных стационарах ПТД Санкт-Петербурга.
Российский научно-исследовательский нейрохирургический институт им. проф. А.Л. Поленова;
Санкт-Петербургская медицинская академия постдипломного образования
Применение в комплексном лечении туберкулеза лазеротерапии позволяет достигнуть рассасывания инфильтративных изменений, закрытия полостей распада и абациллирования мокроты в более ранние сроки [22—26], а также ускорить процесс предоперационной подготовки больных [25, 26]. Помимо уменьшения сроков госпитализации, а в отдаленные сроки — наблюдения в этой группе, увеличивается доля пациентов с достигнутым клиническим излечением туберкулеза, уменьшается число больных с неблагоприятным исходом лечения [26]. По данным литературы, при воздействии физическими методами лечения отмечены стойкое прекращение бактериовыделений и закрытие полостей распада легочной ткани у 100% больных [27, 28], сокращение сроков закрытия полостей распада на 2—3 мес у 70% пациентов [22]. Помимо повышения эффективности терапии в более короткие сроки, по основным показателям отмечены иммуномодулирующее действие при лазерном воздействии на легкие и селезенку в комплексном лечении больных инфильтративным деструктивным туберкулезом легких, в том числе с множественной лекарственной устойчивостью [24], а также нормализация гематологических показателей [28]. Перспективным представляется метод селективной фотохромотерапии туберкулеза легких узкополосным оптическим излучением волн разной длины [20, 21]. Помимо достоверного увеличения частоты прекращения бактериовыделения доказаны прямое ингибирующее действие некогерентного монохроматического излучения с длиной волны 470 нм на рост культуры микобактерий туберкулеза, потенцирование антибактериального эффекта противотуберкулезных препаратов (изониазида и рифампицина), улучшение биометрических показателей легких и селезенки, сокращение бактериовыделения из селезенки, ускорение регрессии воспалительных изменений в легочной ткани [20]. Эффективность физиотерапии подтверждается как с клинической, так и с экономической позиции. Поэтому изучение возможностей и оценка результатов физиотерапии при оказании медицинской помощи больным туберкулезом остаются актуальными задачами медицинской науки и практики.
Материал и методы
Специализированная амбулаторная медицинская помощь больным туберкулезом и находящимся с ними в контакте оказывается в 13 ПТД (из них 2 межрайонных и 1 городской, в 8 из них функционируют дневные стационары), физиотерапевтическая деятельность осуществляется в 7 из 13 учреждений.
Результаты и обсуждение
Штаты ФТО и ФТК ПТД Санкт-Петербурга системы Комитета по здравоохранению в 2013 г. были укомплектованы врачами на 58,3% с учетом внутреннего совместительства, медицинскими сестрами по физиотерапии на 73,7% (табл. 1).

Таблица 1. Укомплектованность штатов физиотерапевтических подразделений ПТД Санкт-Петербурга в 2013 г.
Все медицинские сестры сертифицированы, имеют высшую квалификационную категорию по физиотерапии. Штаты ФТО и ФТК по платным услугам отсутствуют.

Рис. 1. Численность обслуживаемого населения ПТД Санкт-Петербурга.
Таким образом, связь численности обслуживаемого населения ПТД с наличием выделенных штатных должностей для оказания медицинской помощи по физиотерапии в учреждениях данного типа отсутствует.

Таблица 2. Распределение физиотерапевтического оборудования в ПТД Санкт-Петербурга
Аппаратура для дарсонвализации — метода, доказавшего свою эффективность во фтизиатрии и введенного в медицинскую практику в 40—50-е годы прошлого столетия, наряду с электромагнитным полем УВЧ [16] представлена в 57% ФТК ПТД. Оборудование для лечебного воздействия электромагнитным полем УВЧ имеется во всех ФТК, при этом в 42,9% подразделений в избытке.
Количество единиц оборудования для проведения низкочастотной магнитотерапии соответствует стандарту оснащения ФТК только в СПб ГБУЗ ПТД № 12. В СПб ГБУЗ ПТД № 17 данная аппаратура отсутствует, в СПб ГБУЗ ПТД № 14 представлено оборудование для проведения высокочастотной магнитотерапии. В остальных учреждениях констатируется дефицит требуемого оборудования.
Аппараты для выполнения сантиметроволновой терапии представлены только в двух ПТД.
Наличие ультразвуковых ингаляторов заявлено во всех ПТД, где функционируют дневные стационары, за исключением СПб ГБУЗ ПТД № 12. Данная аппаратура констатируется в избытке в СПб ГБУЗ ПТД № 2, а в СПб ГБУЗ ПТД № 4, СПб ГБУЗ ПТД № 11, СПб ГБУЗ ПТД № 14 — в дефиците. Небулайзеры с распылителями имеются в наличии только в трех ПТД.
Современная высокоэффективная аппаратура для проведения крайне высокочастотной (КВЧ) терапии, транскраниальной электростимуляции (ТЭС), лазеротерапии, фотохромотерапии, дециметрововолновой терапии, не предусмотренная стандартом оснащения ФТК, но, по данным литературы, доказавшая свою высокую эффективность при лечении больных туберкулезом [15, 16, 18, 20—28], имеется в наличии в единичных ПТД.
Таким образом, материально-техническое оснащение ФТК ПТД Санкт-Петербурга ни в одном учреждении полностью не соответствует Порядку оказания медицинской помощи больным туберкулезом, утвержденному Министерством здравоохранения Российской Федерации. Констатируется как дефицит (по некоторым наименованиям оборудования), так и избыток оснащения физиотерапевтической аппаратурой. Необходимо отметить, что во всех ФТК ПТД существует возможность выбора физического фактора как при начальной стадии туберкулеза легких с преимущественно экссудативно-некротическим типом воспаления, так и в период его смены на пролиферативный тип. Представлены физиотерапевтические методы, способствующие рассасыванию туберкулезного процесса, повышающие способность тканей к регенерации и репарации, ускоряющие рубцевание каверн и заживление свищей, а также способствующие минимизации остаточных туберкулезных изменений и полноценному функциональному восстановлению поврежденной легочной ткани в условиях постепенного затухания активности продуктивной фазы специфического воспаления.
Деятельность сотрудников ФТО и ФТК осуществляется по пятидневной рабочей неделе в одну смену. Очереди на оказание физиотерапевтической помощи отсутствуют. Лекарственные средства для проведения физиотерапевтических процедур закупаются во всех ПТД.
В 2013 г. физиотерапевтическое лечение в ПТД Санкт-Петербурга закончили 2349 человек, из них 76 детей (табл. 3).

Таблица 3. Показатели деятельности специалистов физиотерапевтических подразделений ПТД в 2013 г.
Среднее количество процедур на 1 больного, закончившего физиотерапевтическое лечение, составляет 17,9, в том числе в дневном стационаре 26,16. Первый показатель можно оценить как невысокий, так как имеющиеся лечебные методики предполагают в среднем 15—20 процедур на курс лечения [16, 18].
Все ПТД, оборудованные ФТК, оказывают физиотерапевтическую помощь больным, находящимся на лечении в дневных стационарах. Охват физиотерапевтическим лечением пациентов дневного стационара составляет 93,6±1,3%.
Число лиц, закончивших физиотерапевтическое лечение, на 100 посещений всех врачей ПТД, включая профилактические, составляет 0,46. Количество процедур, отпущенных на 100 посещений всех врачей, включая профилактические, составляет 8,2. В учреждениях, укомплектованных врачами-физиотерапевтами, пациент в среднем в течение 10 процедур посещает врача-физиотерапевта 2,3 раза, что позволяет корректировать параметры физических факторов в целях предотвращения адаптации и явлений привыкания к ним, контролировать переносимость и оценивать эффективность физиотерапии.
Средняя нагрузка на 1 занятую ставку медицинской сестры по физиотерапии ниже рекомендуемых 15 000 процедурных единиц в год и составляет 12 375 условных процедурных единиц.
Практически в равном соотношении в лечебном процессе преобладают электролечение и факторы воздействия искусственно измененной воздушной средой (рис. 2).

Рис. 2. Распределение видов физиотерапии в ПТД Санкт-Петербурга в 2013 г.
Из электролечебных процедур наиболее востребованы гальванизация, электрофорез и УВЧ-терапия (рис. 3). Из низкочастотной импульсной электротерапии предпочтение отдается воздействию СМТ. Небольшое количество отпущенных процедур диадинамотерапии свидетельствует о простое аппаратов для лечебного воздействия ДДТ (табл. 4). Сверхвысокочастотная (СВЧ) терапия, повышающая репаративные процессы, активно использовалась в учреждениях, где имеется необходимое оборудование.

Таблица 4. Распределение физиотерапевтических процедур, отпущенных в ПТД Санкт-Петербурга в 2013 г.

Рис. 3. Распределение физиотерапевтических процедур, отпущенных в ПТД Санкт-Петербурга в 2013 г.
Светолечебная аппаратура используется в лечебном процессе недостаточно. Превалируют УФО, затем фотохромотерапия и лазеротерапия.
Факторы механического воздействия в ФТК применяются, однако аппаратура для него не предусмотрена стандартом оснащения ФТК в соответствии с Порядком оказания медицинской помощи больным туберкулезом, утвержденным Министерством здравоохранения Российской Федерации.
Ультразвук и ультрафонофорез находят широкое применение в оказании медицинской помощи по физиотерапии больным туберкулезом во всех ФТК ПТД. Положительное влияние ультразвука при туберкулезе легких подтверждено многочисленными работами [13, 16, 20].
В виду простоты использования электроаэрозольтерапии и способности достижения высокой и длительно сохраняющейся концентрации лекарственных препаратов в зонах поражения (каверны, участки казеоза) во всех ФТК ПТД широко применяется ингаляционный метод введения антибактериальных, противовоспалительных и бронхолитических средств.
Методы пунктурной физиотерапии в ПТД не применяются.
Так как большинству физических методов лечения, применяемых во фтизиатрии, свойственно и противовоспалительное, и гипосенсибилизирующее, болеутоляющее, гипотензивное, бронхолитическое, иммунокорригирующее действия, возможна их взаимозаменяемость в зависимости от существующих возможностей. Необходимо учитывать, что при воздействии на организм физических факторов повышается функция фагоцитов, улучшаются кровообращение, лимфообращение, микроциркуляция, репаративные процессы в тканях.
Заключение
ФТК организованы и функционируют в 54% ПТД. Медицинская помощь по физиотерапии недоступна категории больных туберкулезом, прикрепленных к ПТД, где ФТК не организованы и не функционируют. Наблюдается положительная динамика замены морально и физически устаревшего оборудования. По результатам проведенного мониторинга соответствия оснащения ФТК ПТД Санкт-Петербурга правилам организации деятельности ПТД в соответствии с Порядком оказания медицинской помощи больным туберкулезом, утвержденным приказом Министерства здравоохранения Российской Федерации № 932н от 15 ноября 2012 г., выявлен как дефицит (по некоторым наименованиям оборудования), так и избыток оснащения физиотерапевтической аппаратурой. Однако перечень предоставляемых физиотерапевтических услуг для оказания медицинской помощи является достаточным. Низкая укомплектованность штатов врачами-физиотерапевтами и медицинскими сестрами по физиотерапии является основной проблемой функционирования ФТК в ПТД. Учитывая, что функциональная нагрузка на медицинскую сестру по физиотерапии в ПТД ниже рекомендуемой профессиональной нормы, имеются возможности для более широкого использования физиотерапии в комплексном лечении пациентов. Для оптимизации деятельности физиотерапевтических подразделений в ПТД необходимо наличие врача-физиотерапевта. Необходимо рационализировать физиотерапевтическое лечение за счет применения комбинированных и сочетанных методик. Отмечены высокие параметры деятельности физиотерапевтической службы при лечении пациентов дневного стационара ПТД. Востребованность физиотерапевтического лечения подтверждает необходимость организации и функционирования в структуре амбулаторных отделений ПТД ФТК.
Авторы заявляют об отсутствии конфликта интересов.
Концепция и дизайн исследования, сбор и обработка материала, статистическая обработка данных, написание текста: И.М.

Воздействие на глубокие слои тканей слабыми электрическими импульсами низкого напряжения в медицинской сфере получило название электрофорез (ЭФ). Это один из самых распространенных физиотерапевтических методов, применяемый на практике с прошлого века. Он оказывает местное действие на обрабатываемые области, обеспечивает общий лечебно-профилактический эффект, а в тандеме с лекарственными препаратами гарантирует наиболее безопасное и безболезненное их введение.
Способность частиц дисперсной фазы перемещаться в жидкой или газообразной среде под влиянием электрического поля была открыта в далеком 1809 году. Авторами открытия стали П.И. Страхов и Ф.Ф. Рейсс – профессоры Московского университета. В 1887 году шведский физико-химик Сванте Аррениус предложил теоретическую базу лекарственного ЭФ. Спустя 50 лет данное предложение нашло практическое применение под руководством опять же шведского ученого А. Тиселиуса.
С тех пор как метод физиотерапии ЭФ претерпевал периоды широкого распространения и моменты, когда его эффективность становилась поводом для скептических опусов. Сегодня же он нашел свое применение в разных медицинских отраслях: от отоларингологии до гинекологии и ортопедии.
Что это за процедура
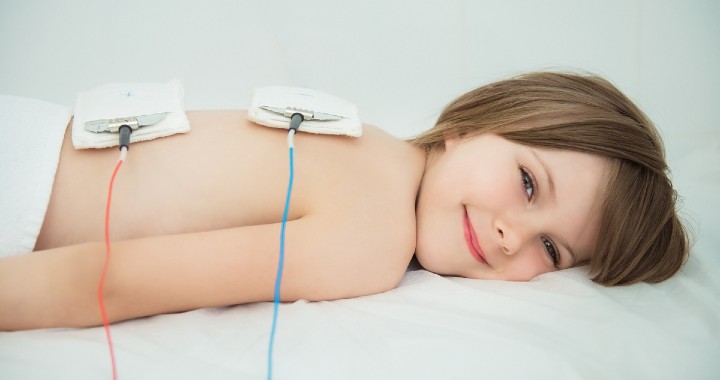
Разбираясь, что такое электрофорез, что это за процедура, какие показания или наоборот противопоказания у нее есть, стоит отметить – это лишь вспомогательная методика, назначаемая врачом в комплексе с медикаментозным лечением и другими вариантами физиотерапии. ЭФ объединяет лечебные свойства электротока и препаратов. При некоторых показаниях он может применяться без лекарств. Метод основан на:
- электропроводности тканей и органов;
- гальванизации – влиянии тока на биологические процессы в области воздействия;
- способности веществ, входящих в состав лекарственных средств, под действием электроимпульсов распадаться на ионы.
При воздействии импульсов в тканях усиливается кровообращение и ток лимфы, запускаются процессы активного метаболизма и клеточного восстановления. В участках, на которые воздействует ток, повышается чувствительность к препаратам, и, соответственно, применяемая терапия гораздо быстрее обеспечивает максимальный эффект. В целом Электрофорез способствует:
- купированию воспалительных процессов;
- уменьшению отеков;
- устранению боли;
- расслаблению мышц;
- нормализации нервной проводимости;
- улучшению микроциркуляции;
- быстрому восстановлению тканей;
- естественному синтезу биоактивных веществ;
- активации защитной функции организма.
Также ЭФ обладает успокаивающим действием. Подобных эффектов позволяет добиться проникновение препаратов в организм через межклеточные пространства, потовые и сальные железы. При поступлении минимальных лекарственных доз посредством физиотерапии достигается наиболее выраженный эффект. При этом медикаменты не контактируют с ЖКТ, в разы снижая риск возникновения побочных эффектов. К общим преимуществам, которыми обладает лекарственный электрофорез, относят:
Отдельно выделяют прицельное воздействие лечения на очаг поражения без затрагивания здоровых тканей.
Показания для электрофореза
Назначение подобной физиотерапевтической методики оправдано при патологиях, требующих местной лекарственной терапии. Это болезни и нарушения в работе следующих систем организма:
- дыхательной;
- пищеварительной;
- сердечно-сосудистой;
- мочеполовой;
- репродуктивной;
- центральной нервной.
Кроме того, широко применяется метод при дерматологических заболеваниях в хронической форме, офтальмологических патологиях, стоматологических проблемах. Хорошо ЭФ зарекомендовал себя в борьбе с нарушениями опорно-двигательного аппарата и устранении рубцовых образований. С советских времен метод известен, как одна из наиболее эффективных разновидностей физиотерапии при проблемах, связанных с ЛОР-органами.
Показан ли электрофорез детям
Безболезненность и невысокая концентрация лекарственных веществ при использовании ЭФ делает его вполне приемлемым для применения в педиатрической практике. В педиатрии выделяют свои показания и противопоказания электрофореза. Детям от 3-недельного возраста до 18 лет назначают его для:
- устранения гипо- или гипертонуса мышц;
- лечения дисплазии тазобедренных суставов;
- купирования болевого синдрома;
- терапии заболеваний бронхов и легких;
- борьбы с неврологическими проблемами различной природы;
- лечения болезней желудочно-кишечного тракта и т.д.
ЭФ улучшает всасывание разных препаратов, например, магнезии, кальция, дибазола, папаверина и др. Часто для достижения еще большего результата у грудных детей его используют в тандеме с массажем.
Подобная терапевтическая методика для детей применима также при борьбе с последствиями родовых травм, при заболеваниях кожи и пупка, при лечении флегмоны, профилактике и терапии рахита. Кроме массажа ЭФ может сочетаться с УВЧ-терапией, электростимуляцией, лечебной физкультурой и некоторыми другими инструментами современной физиотерапии.
Электрофорез при беременности
Во время вынашивания малыша женщинам также могут назначать физиотерапию. Происходит это в следующих ситуациях:
- При угрозе выкидыша на сроке после 8 недель. С помощью тока в таком случае вводится сульфат магния, расслабляющий мышцы матки и снижающий чувствительность миометрия к окситоцину. Эта же процедура показана на поздних сроках при риске преждевременных родов. Для достижения нужного результата назначают от 5 до 10 процедур.
- При плацентарной недостаточности. 5-10 сеансов ЭФ восстанавливают нормальный маточно-плацентарный кровоток, возобновляют процесс насыщения плода кислородом и снижают риск развития его гипоксии.
- При токсикозе. В борьбе с легкими проявлениями токсикоза метод эффективен в первом-втором триместре. Показано введение витаминов группы В. До 10 посещений кабинета физиотерапии помогает избавиться от рвоты, уменьшить тошноту, повысить аппетит и в целом улучшить состояние и самочувствие будущей матери. Допустимо прохождение повторного курса через 2 недели после окончания первого.
После родов помощь физиотерапевта может потребоваться для заживления швов после кесарева сечения или при выраженных разрывах промежности. Также в послеродовом периоде ЭФ помогает:
- заживлять трещины сосков, снижать риск мастита;
- бороться с лактостазом, стимулировать отвод молока;
- улучшать сократительную функцию матки, кишечную перистальтику;
- выполнять профилактику эндометрита и т.д.
По наблюдениям специалистов и отзывам пациенток введение препаратов посредством действия электротока переносится беременными хорошо. Область воздействия, силу тока, тип применяемых препаратов определяют индивидуально по назначению лечащего специалиста. Максимум, что может ощущать пациентка во время процедуры – легкое покалывание в месте наложения электродов.
Противопоказания
Электрофорез – методика, применяемая годами и десятилетиями. Все ее противопоказания известны и учитываются врачами при назначении. К абсолютным противопоказаниям относят:
- повышенную температуру тела, лихорадку;
- опухоли с разной природой образования и локализацией;
- нарушения свертываемости крови, прием антикоагулянтов;
- повышенную чувствительность к компонентам лекарств;
- активную форму туберкулеза;
- период менструации;
- некоторые психические болезни;
- тяжелые формы почечной/печеночной недостаточности;
- сердечную недостаточность;
- острые дерматологические патологии, раны на месте фиксации электродов;
- наличие кардиостимулятора.
К относительным противопоказаниям принадлежит обострение гипертонической болезни. Также выделяют список состояний, когда процедуру нельзя проводить при беременности. Это тяжелый токсикоз, сопровождающийся неукротимой рвотой, тяжелый гестоз, кровотечения.
Возможные побочные эффекты
Помимо того побочные эффекты электрофореза могут выражаться в повышении температуры и усилении болезненных ощущений. Подобное вероятно при наличии воспалительных заболеваний примерно на 2-3 сеансе. К моменту завершения курса все признаки проходят сами по себе.
Суть процедуры и методика проведения
Метод эффективного введения лекарств в очаг воспалительного или любого другого рода поражений используется в практике врачей-физиотерапевтов с завидной регулярностью. Лечебный эффект, которого можно добиться с его помощью, формируется по накопительному принципу и сохраняется в среднем до 20 суток. Среди наиболее востребованных видов ЭФ выделяют:
- Накожный. Для размещения электродов выбирают чистый участок кожи без воспалений и в идеале без родинок. Под электроды устанавливаются накладки, которые предварительно смачиваются в лекарственном растворе, а после наложения они закрепляются фиксаторами или специальными грузами.
- Эндоназальный. Аппарат для подобной процедуры оснащен парными электродами в насадках-турундах и дополнительной связкой из парных индифферентных электродов. Турунды вставляются в ноздри, а нулевые электроды крепятся на лбу и на висках.
- Эндауральный. Электрод, защищенный турундой, смачивается в лекарстве и вводится в слуховой проход. Дополнительно на турунду перед введением накладывается гидрофильная прокладка с токопроводящей пластиной. Вся конструкция фиксируется бинтом или мешочком с песком.
Области направленности и алгоритм выполнения процедуры зависит от локализации патологических процессов, которые нужно устранить. Чтобы сеанс прошел максимально легко и принес пользу, необходимо:
- перед его проведением хорошо отдохнуть, не нервничать и не волноваться;
- принимать пищу не менее, чем за полтора часа;
- после того, как вы вышли из кабинета, еще около получаса хорошенько отдохнуть.
После сеанса также стоит избегать физических нагрузок и не греть место введения медикаментов.
Все рекомендации пациент должен получить у врача-физиотерапевта, который проводит предварительный осмотр, знакомиться с историей болезни человека и определяет тактику предстоящего лечения. Все дальнейшие манипуляции, назначенные специалистом, выполняет медицинская сестра.
При часто применимом накожном креплении электродов процедура проходит по следующему алгоритму:
- медсестра осматривает кожу на обрабатываемом участке;
- далее в соответствии с назначениями врача на кожу устанавливаются насадки с электродами;
- пациента накрывают простыней и настраивают уровень тока.
В течение сеанса медсестра следит за состоянием пациента и контролирует работу приборов. Если легкие покалывания от электродов допустимы, то при неприятных и болезненных ощущениях сеанс прекращается. Если все идет по плану и жалоб нет, процедура длится от 15 до 30 минут. Количество сеансов рассчитывается врачом с учетом показаний к электрофорезу и выраженности получаемого эффекта. Рекомендовано проводить сеансы ежедневно без интервалов в 1 и более суток.
Лекарственный электрофорез
- ванночковый электрофорез помогает при заболеваниях суставов (артритах, полиартритах) и нервной системы (плекситах, полиневритах);
- при межпозвоночных грыжах применяются электроды, смоченные в растворе карипазима;
- размягчить рубцы, улучшить микроциркуляцию в межтканевых пространствах можно с помощью лидазы;
- эуфиллин обеспечит обезболивающий эффект, поможет расширить бронхи, улучшить циркуляцию крови в тканях и органах;
- введение кальция через кожу показано при невралгиях, миозитах и бронхитах, также оно эффективно при ортопедических проблемах, ослаблении стенок сосудов, воспалениях, аллергиях, интоксикациях;
- калий помогает при бронхиальной астме, болезнях дыхательных путей, офтальмологических проблемах.
Кроме перечисленных препаратов посредством электротока может вводиться бишофит, верапамил, лидокаин, новокаин, димексид, карипаин, различные витамины и т.д.
Большинство показаний к применению электрофореза требуют гальванического способа его проведения (закрепления электродов со смоченными в лекарствах прокладками непосредственно на коже). Осуществлять подобное можно разными техниками. По максимуму эффективными считают следующие техники:
- ионные рефлексы по Щербаку (применяются при гипертонии, болезнях ЖКТ, неврозах);
- ионный воротник (ЧМТ, гипертония, неврозы, бессонница, апноэ);
- ионный пояс (заболевания органов репродуктивной системы женского организма, сексуальные дисфункции);
- метод Вермеля (гипертоническая болезнь, кардиосклероз, неврозы, атеросклероз, мигрень);
- глазнично-затылочный ЭФ (неврит лицевого нерва, неврит тройничного нерва, патологические процессы в головном мозге сосудистой, воспалительной или травматической этиологии);
- ЭФ по Ратнеру (ДЦП, послеродовые травмы, нарушения кровообращения в шейном отделе позвоночника).
Выбор техники проведения процедуры и применяемых при этом лекарств, а также их дозировки зависит от характера имеющейся патологии и особенностей ее течения.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лекарственный электрофорез - это сочетанный физико-химический метод локального воздействия постоянным электрическим током и лекарственными средствами, вводимыми при помощи тока, через электроды и гидрофильные прокладки, смоченные раствором этих средств и контактно наложенные на кожную поверхность или слизистые оболочки определенных областей тела пациента.
Плотность силы тока - 0,05-0,1 мА/см2, напряжение - 30-80 В. Перечень лекарственных средств для электрофореза, процентное содержание их в растворе, а также полярность их введения определяются путем физико-химических исследований.
Особенности сочетанного воздействия и основные клинические эффекты обусловлены влиянием постоянного тока и соответствующего лекарственного средства.
Электрофорез заключается в том, что лекарственные вещества вводятся в ткани в виде положительно и отрицательно заряженных частиц (ионов) через межклеточные щели, протоки потовых и сальных желез. Количество вводимого лекарственного вещества невелико (2-10 % содержащегося на прокладке) и зависит от свойств лекарств, их концентрации, силы тока, продолжительности воздействия, площади электродов, кровоснабжения кожи. Основная масса лекарств оседает в эпидермисе, небольшое количество - в дерме и подкожно-жировой клетчатке. Депонирование лекарственных веществ в коже обеспечивает их длительное рефлекторное или очаговое воздействие на организм (в течение суток и более). На фоне действия постоянного тока возрастает фармакологическая активность лекарственных средств, так как они вводятся в ткани в ионном и химически чистом виде. Постоянный ток вызывает изменения функциональных свойств тканей, повышая их чувствительность к лекарственным веществам. Побочное действие лекарств уменьшается, поскольку они поступают в организм в незначительных количествах, минуя желудочно-кишечный тракт. Вместе с тем, концентрация препарата в патологическом очаге возрастает и может в несколько раз превышать ту, которая достигается при парентеральном введении лекарств.
Лекарственные вещества вводятся в организм соответственно их полярности: положительно заряженные частицы (катионы) - с анода, отрицательно заряженные (анионы) - с катода. Оптимальный растворитель для лекарств - дистиллированная вода, обеспечивающая наилучшую электролитическую диссоциацию и высокую электрофоретическую подвижность лекарственных веществ. Кроме воды, для водонерастворимых и мало растворимых веществ используются этиловый спирт и универсальный растворитель - диметилсульфоксид (димексид, ДМСО), который одновременно является и хорошим переносчиком лекарственных веществ. Для растворения применяются 5, 10, 25 и 50 % растворы ДМСО.
Сложные вещества - белки и аминокислоты представляют собой амфотерные соединения, имеющие изоэлектрическую точку. Электрофорез их проводится из растворов, рН которых отличается от изоэлектрической точки белков и аминокислот. В качестве растворителя для сложных веществ используются подкисленная (5-8 каплями 5 % раствора соляной кислоты) или подщелоченная (5-8 каплями 5 % раствора натрия гидроксида) дистиллированная вода, а также буферные растворы (ацетатный, фосфатный буфер и др.). В связи с наличием в буферном растворе большого количества подвижных ионов применение его ограничено, поэтому в практике чаще используют подкисление или подщелачивание водных растворов. При подкислении раствора белки и аминокислоты приобретают положительный заряд и вводятся с положительного полюса, при подщелачивании - отрицательный заряд и вводятся с отрицательного полюса.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Читайте также:

