Можно ли купаться ребенку при отравлении
Обновлено: 19.04.2024
Наши дети очень любознательны и любопытны. Они познают мир и стараются всё оценить на вкус. К сожалению, детское любопытство и родительская невнимательность часто становится предвестником беды — отравления у ребёнка.
Пищевое отравление у ребёнка возникает при употреблении некачественной еды или продуктов, обсеменённых микроорганизмами или грибками.
В детских коллективах случаются и массовые отравления, например, сальмонеллёз.
Отравление у ребёнка делится на периоды:
- бессимптомный период — время с момента попадания ядовитого вещества в организм до начальных проявлений отравления (температуры, рвоты, поноса); — период с момента, когда яд уже всосался в кровь, до полного удаления токсичного вещества из организма. Именно на этом этапе важно оказать своевременную и правильную помощь ребёнку. В противном случае возможны нарушения функции различных внутренних органов и мозга.
После отравления у ребёнка могут возникнуть коварные последствия — осложнения: почечная или печёночная недостаточность, нарушения со стороны нервной системы, сердца, лёгких.
После пищевого отравления работа внутренних органов восстанавливается. Продолжительность периода зависит от степени тяжести интоксикации, своевременности лечения и сопутствующих заболеваний ребёнка.
Признаки отравления

Внезапное ухудшение состояния здоровья ребёнка – рвота и понос, врачи расценивают как возможное отравление детей.
- рвота без поноса может быть признаком отравления никотином;
- расширение зрачков бывает при отравлении спиртом;
- нистагм или косоглазие — при отравлении мухоморами;
- суженные зрачки — признак отравления опиатами;
- нарушение восприятия цвета — отравление угарным газом;
- паралич, двоение в глазах — симптомы ботулизма;
- слепота — отравление метиловым спиртом;
- понос, боль в области живота и рвота сопровождают отравление пищей. При обсеменении продуктов бактериями повышается температура. При отравлении у ребёнка наблюдаются головная боль, сонливость, плохой аппетит.
Как лечить отравление у ребёнка?

Терапия состоит из основных направлений:
- Предотвратить всасывание яда в кровь;
- Применение противоядия (антидота);
- Выведение ядовитого соединения из организма;
- Лечение симптомов отравления.
Трудности лечения детей до года связаны с недостаточной функцией почек и печени — органов, отвечающих за обезвреживание токсинов и их выведение из организма.
Важно знать
Не зависимо от вида растительного яда, начинать лечить отравление у детей необходимо с промывания желудка.
Объем воды, необходимой для промывания: 3 года - 6 лет: берётся 16 мл воды на килограмм веса ребёнка, 7 лет и старше — 14 мл на килограмм веса. После очищения желудка от остатков пищи дать ребёнку сорбент Энтеросгель.
Лечить отравление у детей надо как можно быстрее. До прихода врача необходимо компенсировать утерянную со рвотой и диареей жидкость — отпаивать малыша. Это также позволит быстро вывести токсины из организма. Питье даётся по несколько чайных ложек каждые 5-10 минут.
Применяются аптечные растворы (регидрон и другие), кипячёная вода, морковно-рисовый или изюмный отвары.
Температура при отравлении у ребёнка ликвидируется приёмом жаропонижающих средств.
Если кроха находится на грудном вскармливании, помимо молока следует поить его кипячёной водой. А спустя какое-то время после пищевого отравления, можно вернуться к обычному режиму кормления.
Пищевое отравление у ребёнка грибами, ядовитыми растениями, химическими веществами лечится в условиях стационара.
Диета при отравлении у ребёнка
Начать диетотерапию нужно с голодания. У ребёнка до 1 года, находящегося на естественном вскармливании, пропускаются несколько кормлений. Детям постарше пища предлагается после исчезновения рвоты.
Чем кормить ребёнка при отравлении?
Пища должна щадить желудок и кишечник — это обязательное требование к диетическим блюдам.
Педиатры знают, чем кормить ребёнка при отравлении, чтобы обеспечить организм питательными веществами и дать возможность восстановиться после интоксикации. Детям, которые раньше получали прикорм, дают рисовую или гречневую кашу, приготовленную на молоке с водой в равных пропорциях. Каши протирают и разбавляют горячим молоком. Через несколько суток можно давать пюре из овощей. Через 3-4 дня — детский творог. Постепенно в диету вводятся рыба и мясо в виде суфле.
Детям старше года можно дать биокефир или биойогурт: они обеспечат восстановление микрофлоры толстого кишечника после интоксикации. Диета расширяется быстрее. Супы, пюре, мясо, рыба, каши протираются через сито.
Что можно есть при отравлении ребёнку во время рвоты?
Для поддержания водно-солевого равновесия, малыша следует поить чаем, отваром плодов шиповника, подсоленной или минеральной водой, компотом из сухофруктов. Кормить только после устранения рвоты.
Педиатр Комаровский считает, что не стоит насильно кормить ребёнка. Блюда в детском меню должны содержать витамины и легко усваиваться, а питье должно быть насыщенным.
Что можно кушать при отравлении в период диареи?
В меню не должны входить продукты, оказывающие слабительный эффект и усиливающие газообразование. В этот период нельзя: выпечку, цельное молоко, чёрный хлеб.
В зависимости от диагноза, основных симптомов, и лечение диетой может существенно отличаться. В некоторых случаях рекомендуется лечебное голодание. После него постепенно вводятся домашние сухарики, овсяная и рисовая каши. Первые сутки ребёнка кормят часто маленькими порциями.
- Что кушать разрешается? Можно картофельное пюре, рисовую кашу, белые сухари, чай.
- Что есть категорически запрещено: свежая выпечка, макароны, шоколад, мороженое, чипсы.
Диета должна соблюдаться около двух недель, далее ребёнок постепенно возвращается к обычному меню.
Чем кормить ребёнка после отравления?

Блюда тёплые, протёртые или подаются в измельчённом виде — протираются через сито или обрабатываются в блендере.
Что можно есть после отравления? Для этого прекрасно подходят готовые детские продукты: мясные и рыбные суфле, пюре из овощей, каши или блюда домашнего приготовления в отварном виде или на пару. Напротив, следует исключить: огурцы, помидоры, капусту, пшеничную, перловую каши.
Что можно кушать после периода интоксикации? В восстановительном периоде меню состоит из: отварного куриного мяса, гречневой каши, натурального йогурта, нежирной рыбы, кефира.
Период диеты — 2-3 недели с момента отравления у детей.
Лечение в домашних условиях с помощью диетического питания поможет избежать хронических заболеваний органов пищеварения и других осложнений.
Теперь поговорим о то, что делать, пока вы ждёте врача. Итак.
Первая помощь при отравлении ребёнка
При отравлении грибами, ягодами или лекарствами необходимо вызвать у ребёнка рвоту, надавливая на корень языка. Промыть желудок тёплым раствором поваренной соли (на 1 стакан воды 2 - 4 чайные ложки соли) до чистых промывных вод. Объем жидкости для промывания желудка не должен быть больше 3 литров.
Что дать ребёнку при отравлении?
После промывания желудка для поглощения оставшегося яда внутрь вводятся энтеросорбенты.
Их нужно применять, как средство первой помощи при любом пищевом отравлении! Но при этом необходимо знать допустимые дозировки и предпочтительную лекарственную форму сорбента. Например, традиционный активированный уголь может повредить слизистую желудка маленьких детей.
Современные кремнийсодержащие сорбенты (например, Энтеросгель) обладают высокой сорбционной активностью, выпускаются в форме геля и с успехом применяются в педиатрии. Энтеросгель впитывает не только патогенные бактериальные клетки, но и их токсины, вторичные медиаторы воспаления, не задерживается в пищеварительной системе, не всасывается, подходит для длительной терапии и не окрашивает стул, что особенно важно при диагностике.
Как принимать Энтеросгель детям?
Детям рекомендуется принимать Энтеросгель 3 раза в сутки:
- 5 - 14 лет — десертная ложка;
- 2 года - 5 лет — чайная.
- При тяжёлых острых отравлениях врачи допускают двукратное увеличение дозировки.
Энтеросгель должен быть в каждой домашней аптечке, особенно летом!
Через несколько часов, уже в больнице, врачи повторяют ребенку промывание желудка, после чего дают солевое слабительное (магния сульфат в дозе 15 - 20 г в 100 мл воды).
Если причина интоксикации достоверно известна — в раннем периоде отравления проводится антидотная терапия — в организм вводится противоядие. Например, этиловый спирт применяется при отравлении древесным спиртом, грибной яд бледной поганки обезвреживается липоевой кислотой, при укусах ядовитых змей вводится специфическая противозмеиная сыворотка.
Удаление всосавшегося в кровь яда проводят с помощью форсированного диуреза (введение жидкостей на фоне мочегонной терапии), гемосорбции, плазмафереза, гемодиализа.
При нарушениях жизненно важных функций организма проводится лечение судорожного синдрома, комплекс противошоковых мероприятий и т.д.
Пищевое отравление (интоксикация) — тяжелое функциональное расстройство со стороны желудочно-кишечного тракта, которое провоцируют болезнетворные микроорганизмы и продукты их жизнедеятельности (токсины), а также факторы, не имеющие отношение к патогенной микрофлоре. Среди населения чаще встречаются пищевые отравления, вызванные употреблением некачественной и термически необработанной пищи животного и растительного происхождения. Опасен не только любой из видов отравления в разгар болезни, но и последствия, с которыми сталкивается человек уже после выздоровления.
Симптомы пищевого отравления
Сами болезнетворные микроорганизмы, продукты их жизнедейятельности или другие токсические вещества, агрессивно воздействуют на желудочно-кишечный тракт на всей его протяженности. Пищевое отравление сопровождается дегидратацией (обезвоживанием), повреждением слизистой оболочки желудка и кишечника, нарушением баланса кишечной микрофлоры.
Выделяют такие распространенные симптомы пищевого отравления:
- тошнота и рвота; (частота позывов к дефекации и консистенция стула зависит от тяжести отравления);
- боль в околопупочной, левой или правой подвздошной области;
- привкус горечи во рту;
- мышечная слабость;
- общее недомогание;
- бледность кожных покровов;
- головная боль;
- повышение температуры тела;
- одышка;
- сонливость.
Токсины, выделяемые патогенными микроорганизмами, негативно влияют на центр терморегуляции, находящийся в гипоталамусе. Результатом такого влияния становится озноб и лихорадочное состояние. Понос при пищевом отравлении имеет профузный характер. Диарея и рвота приводят к значительной потере жидкости организмом и развитию обезвоживания. Дегидратация или обезвоживание сопровождается учащением пульса и повышением артериального давления.
Первые симптомы интоксикации дают о себе знать в течение 24 часов с момента попадания в организм болезнетворных микроорганизмов и других токсических соединений. В зависимости от тяжести отравления, температура тела может находиться в пределах от 37,3-40 градусов.
Классификация пищевых отравлений
Пищевые токсикоинфекции подразделяются на 2 основные группы:
- Микробного происхождения. Пищевые интоксикации микробного происхождения развиваются при попадании в организм с пищей микроорганизмов бактериальной или грибковой природы. Спровоцировать отравление могут энтерококки, стафилококки, ботулиновая палочка, бициллы, вибрионы, кишечная палочка, аспергиллы, микроскопические грибы, пенициллы.
- Немикробного происхождения. Эта разновидность токсикоинфекций бывает спровоцирована природными ядами как растительного, так и животного происхождения. Такие компоненты содержаться в сердцевине абрикосовых косточек, ядовитых дикорастущих ягодах и грибах, некоторых сорных растениях, проросшем картофеле, икре налима, мидиях.
Также, пищевое отравление может развиваться при попадании в организм солей тяжелых металлов, пестицидов, нитрозаминов и циклических углеводородов.
Первая помощь при пищевом отравлении
При возникновении симптомов пищевой токсикоинфекции, необходимо действовать по такому алгоритму:
- Человеку следует дать выпить 3-5 стаканов чистой воды, после чего вызвать рвотный рефлекс нажатием двумя пальцами на корень языка. Повторять процедуру следует до тех пор, пока вода на выходе не будет чистой.
- После очищения желудка, 4 раза подряд с интервалом 15 минут необходимо давать пострадавшему энтересорбент.
- Больного следует укутать и обеспечить полный покой. В первые 24 часа пострадавшему необходимо отказаться от употребления пищи.
Питание после отравления
Для того чтобы не ухудшить общее состояние, важно знать, что можно есть после отравления, а от чего лучше отказаться. Начинать прием пищи, рекомендовано на вторые сутки после отравления. Начинать следует с не крепкого куриного бульона, переходя на протертые супы из риса. В рацион включают слабый черный чай без сахара, вчерашний белый хлеб, сухари и сушки, запеченные яблоки без сахара, манную, овсяную, гречневую каши на воде, нежирную рыбу, приготовленную на пару или в отварном виде.
Из рациона исключают полуфабрикаты, жареную и жирную пищу, жирные сорта мяса и рыбы, овощи и фрукты в свежем виде, кондитерские изделия, выпечку, соусы, приправы, специи, фастфуд. Употребляемая пища не должна создавать дополнительную нагрузку на пищеварительную систему, не должна провоцировать диарею и раздражение слизистой оболочки ЖКТ. После перенесенной пищевой токсикоинфекции очень важно позаботиться о восстановлении микрофлоры кишечника, так как в 75% случаев, после отравления развивается кишечный дисбиоз.
Для самостоятельного восстановления нормальной микрофлоры организму потребуется много времени, и он не сможет осуществить это в полной мере. Возникает вопрос о том, как восстановить микрофлору кишечника, прибегнув к помощи извне. Метапребиотики это настоящая скорая помощь для организма, ослабленного пищевым отравлением и его последствиями.
Стимбифид Плюс — принципиально новое средство, в состав которого входят фруктополисахариды и фруктоолигосахариды, а также лактат кальция. В совокупности эти компоненты активно восстанавливают баланс кишечной микрофлоры, обеспечиваюи ее натуральным питательным субстратом и препятствуют размножению болезнетворных микроорганизмов.
Клинически доказано, что даже лучший пребиотик из числа современных наименований, не конкурирует по уровню эффективности с метапребиотиками. Метапребиотик Стимбифид Плюс не только предупреждает и лечит дисбактериоз после пищевого отравления, но и помогает бережно восстановить эпителий желудочно-кишечного тракта, который был поврежден продуктами жизнедеятельности бактерий и другими токсическими компонентами.
Кроме того, при тяжелых пищевых отравления могут назначаться антибиотики. Стимбифид Плюс поможет избежать последствий антибиотикотерапии. Начинать прием метапребиотика необходимо как можно раньше, и продолжать пить Стимбифид Плюс в течение 1,5-2 недель после нормализации общего состояния.
Отравление батарейками и их побочные эффекты
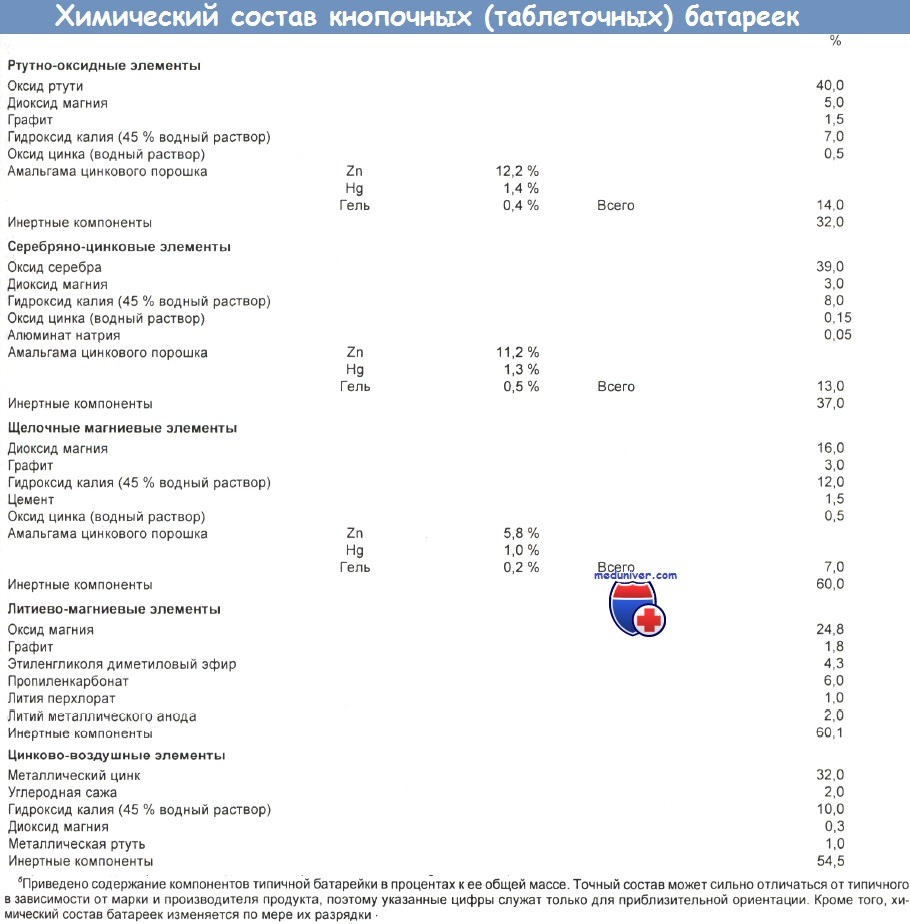
Оксид ртути удлиняет срок службы и улучшает рабочие характеристики батареек, но одновременно повышает их потенциальную токсичность. Типичный ртутно-оксидный элемент содержит 15—50 % этого вещества, а это эквивалентно от 0,09 до 21 г ртути (1—5 г в среднем). Электролит представляет собой 40—45 % раствор гидроксида натрия или калия, однако на него обычно приходится не более 13 % массы батарейки.
В состав батареек входят различные соединения тяжелых металлов (гидроксиды лития и никеля, диоксид марганца, оксиды ртути, цинка, серебра и кадмия), а также едкие щелочи.
Диаметр кнопочных (таблеточных, галетных) элементов составляет от 8 до 25 мм. Их размер — важный фактор воздействия на пищевод: большинство случаев его прободения вызвано батарейками с диаметром более 18 мм (т. е. крупнее монеты достоинством 10 копеек). Сообщалось, что батарейки диаметром 15—23 мм застревают в пищеводе, а диаметром 7,9 мм могут задерживаться там. Ни размер элемента, ни симптомы не позволяют судить о его локализации в этом отделе пищеварительного тракта.
а) Гистопатология отравления батарейками. Все известные на сегодняшний день тяжелые осложнения при проглатывании батареек связаны с некротизацией тканей. Кнопочный щелочной элемент для фотокамеры размером 22 х 5 мм, задержавшийся на 4 сут в пищеводе 16-месячного ребенка, привел к влажному некрозу и летальному прободению. Щелочная батарейка для кинокамеры размером 25 х 5 мм, пробыв в пищеводе 24 ч, несмотря на стероидную терапию, вызвала образование летального трахейно-пищеводного свища.
Votteler и соавт. сообщают о несмертельном случае такого же свищеобразования при воздействии на пищевод кнопочного элемента с появлением язвы, внешне похожей на сухой некроз и окруженной черным осадком. Батарейка для слухового аппарата размером 15 х 8 мм задержалась в меккелевом дивертикуле, вызвав через 2 сут некроз, кровотечение и прободение, потребовавшие резекции тонкой кишки.
б) Механизм отравления батарейками. Механизм эрозии слизистой оболочки, вероятно, многофакторный. Щелочной электролит с 40—45 % гидроксида калия соответствует раствору едкой щелочи с концентрацией примерно 8 N, вызывающему влажный некроз у подопытных животных. Возможно спонтанное протекание электролита из швов батарейки, особенно после коррозионного действия желудочной кислоты на оболочку элемента. Задержка на слизистой оболочке приводит к кумулятивному местному эффекту, резко отличному от влияния свободно проходящего по тракту едкого электролита, который разбавляется пищеварительными соками.
Образование гидроксида на поверхности анода может способствовать некротизации, и исследования на животных показывают, что самый сильный ожог возникает около него — вдоль пластиковой перемычки между двумя полюсами. Богатая электролитами жидкость пищеварительного тракта представляет собой подходящую среду для проведения тока между анодом и катодом. В течение 10 с в 1 N растворе NaCl рН индикаторной бумажной полоски, соединяющей положительный и отрицательный полюса кнопочной батарейки, достиг 11.
К двум названным механизмам, возможно, добавляется некротизация, вызванная сдавливанием, однако типичная картина влажного некроза при вскрытии говорит, что сдавливание по крайней мере является не единственным патофизиологическим механизмом.
в) Интоксикация тяжелыми металлами при отравлении батарейками. Опасения вызывает прежде всего ртутная интоксикация, поскольку в кнопочных батарейках присутствует определенное количество неорганической ртути. Однако, хотя по крайней мере 17 батареек, извлеченных из пищеварительного тракта пациентов, подверглось коррозии или треснуло, лишь в одном случае отмечен слегка повышенный бессимптомный уровень этого металла в биологических жидкостях.
В сыворотке концентрация ртути составляла 19 мкг/100 мл (при норме ниже 5 мкг/100 мл), а в моче — 98 мкг/л (при норме ниже 50 мкг/л). Токсичные и летальные уровни оксида ртути для человека неизвестны, однако Lewis сообщает, что для крыс пероральная летальная доза (ЛД50) равна 18 мг/кг. Скрининг на ртуть в нескольких случаях извлечения из организма расколотых кнопочных батареек дал отрицательные результаты. Оксид ртути обладает едким действием, однако плохо растворим и всасывается медленно. Желудочная кислота может еще сильнее ограничивать всасывание, восстанавливая оксид до нерастворимой металлической ртути, потенциал проникновения которой в кровь минимален.
Коррозия железа в ободочках кнопочных батареек, по-видимому, катализирует этот процесс, протекающий в пищеварительном тракте практически полностью.
г) Клиника отравления батарейками. Наличие желудочно-кишечных симптомов должно вызывать подозрение на некроз и прободение, поскольку свободное прохождение кнопочных батареек по пищеварительному тракту протекает в большинстве случаев бессимптомно. У пациентов с пораженным пищеводом наблюдаются лихорадка, затрудненное и болезненное глотание, рвота, тахипноэ и болезненность живота при пальпации. При прободении меккелева дивертикула возникают перемежающиеся боли в животе, его болезненность при движении и нажатии, а также рвота.
Треснувшие кнопочные батарейки обусловливают бессимптомный черный немеланотический стул, незначительное желудочно-кишечное кровотечение, слабо выраженную рвоту, анорексию и вялость. Симптомы ртутного отравления после проглатывания кнопочных элементов никогда не описывались. Черный цвет кала чаще всего определяется осадком элементарной ртути, а не желудочно-кишечным кровотечением. Нестабильность жизненно важных показателей отмечалась в двух случаях прободения дуги аорты с последующим кровотечением. Время прохождения батареек по пищеварительному тракту варьирует от 14 ч до 7 сут. Их присутствие в организме может помешать снятию электрокардиограммы.
На основе изучения случаев проглатывания более 2000 кнопочных и 62 цилиндрических батареек Litovitz Schmitz делают следующие выводы:
1. Подавляющее большинство пациентов чувствуют себя удовлетворительно; лишь у 10 % появляются симптомы, и только у двоих наблюдались серьезные осложнения (стриктуры, потребовавшие расширения).
2. Особую проблему представляют элементы для слуховых аппаратов: на их долю приходится 44,6 % всех случаев проглатывания, причем в 32,8 % из них аппарат принадлежал ребенку, проглотившему из него батарейку.
3. Размер элемента и отсутствие симптомов не являются надежными критериями его свободного прохождения через пищевод; для подтверждения требуется рентгенологическое исследование.
4. Взрослые глотают батарейки, как правило, если держат их во рту, пока заняты руки.
5. Ртутно-оксидные элементы чаще всех остальных батареек разрушаются в пищеварительном тракте; самыми прочными являются цинково-воздушные батарейки.
6. Вероятно, опаснее других литиевые батарейки — из-за их более крупных размеров и относительно высокой разности потенциалов.
7. Сироп ипекакуаны бесполезен: благодаря рвоте удалось удалить лишь 1 батарейку из 37 проглоченных, а у 1 пациента батарейка переместилась из желудка в пищевод и там застряла.
8. Эндоскопия как способ извлечения батареек была успешной в 90 % случаев, если очищался пищевод, но только в 42,5 % случаев, когда речь шла о желудке. Возможно, она показана лишь при задержке батареек в пищеводе или при их неспособности преодолеть привратник спустя длительный период наблюдения. Из 16 батареек, выявленных в пищеводе при первой рентгенографии, 7 спонтанно прошло в желудок; непосредственно перед планируемой эндоскопией следует повторно сделать рентгеновский снимок, чтобы убедиться в целесообразности этой процедуры.
9. Для простого удаления батарейки хирургическое вмешательство если и стоит применять, то лишь в исключительных случаях.
10. Большинство попадающих в пищеварительный тракт батареек уже разряжено: 52,5 % проглатывается сразу после извлечения из электроприбора, 41,4 % — спустя некоторое время (забыли выбросить) и только 5,4 % — до использования. Собранные данные не позволяют судить, опаснее ли новые батарейки, чем отслужившие свой срок.
11. С точки зрения клинического исхода мелкие цилиндрические батарейки не опаснее кнопочных.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Термин диарея путешественников подразумевает под собой расстройства, которая развиваются чаще при попадании инфекционных возбудителей в желудочно-кишечный тракт. Это состояние чаще возникает у людей, сменивших климатогеографическую зону. Характерные симптомы диареи путешественников развиваются у людей в течение первых дней нахождения за пределами страны проживания.
Особенно это касается стран с тропическим климатом. Это заболевание встречается повсеместно, но чаще всего с ним сталкиваются люди, посетившие страны Латинской Америки, Африки и Азии. Максимальная статистика заболеваемости диареей путешественников наблюдается в Канаде, Соединённых Штатах Америки, Японии, Новой Зеландии, Австралии и странах Восточной Европы. Пиковая заболеваемость диареей путешественников наблюдается в сезон дождей и в летний период времени.
Причины возникновения
Основной причиной диареи путешественников во время переезда или при смене климатических условий, чаще всего является кишечная палочка. На втором месте по распространенности является вирусная инфекция (норовирус и ротавирус). Чаще всего вирусное поражение наблюдается у людей в круизных морских путешествиях. Менее распространенными возбудителями диареи путешественников являются циклоспоры, криптоспоридии, лямблии, амёбы.
Проникновение инфекционных возбудителей во внутреннюю среду чаще происходит с пищей, через немытые овощи и фрукты, при употреблении некачественной питьевой воды, не пастеризованного молока. В группу риска по заболеваемости диареей путешественников попадают люди с зашлакованным кишечником, пациенты с диагностированным гастритом, лица с 1 группой крови в возрастном диапазоне от 20 до 40 лет. Также, особой предрасположенностью обладают люди с иммунодефицитными состояниями, включая ВИЧ-инфекцию и СПИД.
Клинические симптомы
Находясь за пределами места проживания, важно уметь распознавать первые признаки диареи путешественников, так как это состояние, как любое расстройство пищеварения, может привести к обезвоживанию и соответствующим тяжёлым последствиям для здоровья. Диарея путешественников сопровождается набором таких клинических признаков:
- температура тела до 38 градусов и выше;
- озноб;
- общая слабость и недомогание;
- ломота в теле;
- частичная или полная утрата аппетита;
- тошнота и рвота;
- дискомфорт в животе и повышенное газообразование в кишечнике;
- частые позывы к опорожнению кишечника, жидкий стул.
Клиническая картина диареи путешественников характеризуется острым началом. В зависимости от причины возникновения, стул может быть водянистым без каких-либо особенностей или содержать фрагменты непереваренной пищи. При тяжёлом течении, каловые массы могут содержать примеси слизи, крови или гноя. Выраженная диарея и частые рвотные позывы создает благоприятные условия для развития обезвоживания (дегидратации) организма. О развитии обезвоживания сигнализируют такие симптомы, как жажда, осиплость голоса, сухость кожных покровов из слизистых оболочек, снижение эластичности кожных покровов, судороги, уменьшение суточного объема мочи. У детей в клинической картине преобладает общая слабость, сонливость, судороги, беззвучный плач, отказ от еды и питья.
Диагностика
При подозрении на развитие лихорадки путешественников, рекомендована консультация врача инфекциониста. Стандартное обследование включает такие диагностические мероприятия:
- Общий анализ крови. При тяжелом течение болезни диагностируется ускорение СОЭ, повышение показателей гемоглобина, лейкоцитоз.
- Биохимический анализ крови. На фоне общих изменений в организме происходит снижение уровня общего белка, повышение АЛТ, креатинина, АСТ.
- Эндоскопические методы обследования. При затянувшейся диареи или при ее тяжелом течении назначаются такие эндоскопические методы обследования, как колоноскопия и ректороманоскопия. С помощью этих методов можно выявить воспалительные изменения в просвете кишечника, локальные язвенные очаги.
Дифференциальную диагностику диареи путешественников проводят с такими состояниями, как холецистит, аппендицит, перфорация язвы желудка, энтеропатии, панкреатит, болезнь Крона, декомпенсированный сахарный диабет.
Лечение
При тяжёлом течении диареи путешественников, пациентам рекомендована госпитализация. Лечение в стационарных условиях, также необходимо в период беременности, пациентам при наличии хронических заболеваний ЖКТ и других органов. На этапе лечения и реабилитации важно знать, как питаться в путешествиях и после их завершения. Щадящий пищевой режим исключает из рациона тяжёлую, трудноперевариваемую пищу. Из ежедневного меню исключают свежие овощи и фрукты, фруктовые и овощные соки, продукты, содержащие какао.
Рекомендовано дробное питание, при этом частота приемов пищи составляет 4-5 раз в сутки, небольшими порциями. Блюда необходимо готовить в отварном, запеченном, тушеном виде или на пару. При выраженном обезвоживании, для лечения диареи, назначается внутривенная регидратационная терапия с использованием растворов Трисоль, Ацесиль, Хлосоль. Дополнительно назначаются кишечные сорбенты (Полисорб, активированный уголь), а также спазмолитики (Но-Шпа, Дротаверин) и пищеварительные ферменты (Панкреатин, Мезим).
При первых симптомах диареи у взрослых, когда накануне выполнялся визит в другие страны (особенно дальнего зарубежья), рекомендовано не откладывать визит к специалисту гастроэнтерологу. При подтверждении предварительного диагноза потребуется помощь инфекциониста. Натуральный метапребиотик Стимбифид Плюс помогает сохранить здоровье ЖКТ в период путешествий, поддерживает нормальный баланс кишечной и желудочной микрофлоры, восстанавливает защитные силы организма и является эффективным средством как профилактики, так и лечения диареи. Стимбифид Плюс эффективен при пищевых отравлениях.
Читайте также:




