Можно ли отравиться коровниками
Обновлено: 05.05.2024
Подавляющему большинству россиян известно, что употребление некачественных консервированных или копченых продуктов может привести к тяжелому заболеванию – ботулизму. Это острое заболевание инфекционно-токсического генеза, вызываемое возбудителем Clostridium botulinum и токсичным продуктом ее жизнедеятельности, который является сильнейшим ядом биологического происхождения. Именно ботулотоксин делает заболевание крайне тяжелым, а зачастую смертельным.
Что такое ботулизм
Бактерии Clostridium botulinum повсеместно присутствуют в почве, однако из-за высокой требовательности микроорганизмов к условиям для размножения заболевание у людей возникает редко. К примеру, в Москве ежегодно регистрируется около 15-20 случаев ботулизма, а в целом на территории России – не более 200 случаев в год.
Для быстрого устойчивого роста популяции клостридии, являющейся возбудителем ботулизма, необходимо отсутствие кислорода и благоприятная температура в пределах 30-35 градусов Цельсия. Наиболее часто такая среда создается при домашнем консервировании в герметично закрытой банке, солении и копчении. Бактерия бурно размножается в консервированном продукте, обильно выделяя токсин. Чем выше численность бактерий в продукте, тем больше в нем ботулотоксина и, соответственно, выше риск отравления. Размножение бактерий возможно и в кишечнике человека, в этом случае заболевание развивается медленнее.
Палочка ботулизма Clostridium botulinum существует в двух формах – вегетативной – способной к размножению, и споровой – чрезвычайно устойчивой к неблагоприятным внешним факторам. Вегетативная форма бактерии выдерживает контакт с раствором поваренной соли, кислой средой и специями, однако не переносит присутствия кислорода. Она может сохраняться в жизнеспособном состоянии в течение нескольких лет, но не выдерживает 15-минутного кипячения. Споровая форма ботулизма еще более устойчива: сохраняется в течение нескольких десятилетий, в кипятке выдерживает до 6 часов, переносит замораживание, сушку, воздействие 18% солевого раствора. Гибель спор клостридии наступает после получасового автоклавирования при температуре не ниже 120 градусов.
Токсин ботулизма обладает достаточно высокой устойчивостью: в природе сохраняет активность до 118 часов, высокая концентрация поваренной соли (18%) не оказывает на него инактивирующего воздействия. В тоже время токсин в течение 10 минут полностью разрушается при нагревании до 100 °С и инактивируется щелочными растворами (рН более 8) и алкогольными напитками.
Виды заболевания
В зависимости от этиологии, ботулизм может быть:
- пищевым – это наиболее распространенный вид заболевания, возникающий вследствие употребления в пищу продуктов, зараженных Clostridium botulinum;
- раневым – развивающимся из-за контакта раневой поверхности у пациента с поверхностью, на которой присутствуют бактерии;
- детским – развивающимся только у младенцев первого полугода жизни из-за нарушения родителями гигиенических рекомендаций по уходу за ребенком;
- дыхательным – в этом случае возбудитель попадает в организм через органы дыхания в виде спор, в большом количестве распыленных в воздухе (например, при применении бактериологического оружия).
Все перечисленные разновидности, кроме пищевой, встречаются крайне редко. Передача ботулизма от инфицированного человека к здоровому невозможна.
Как избежать инфицирования

Согласно рекомендациям Роспотребнадзора, для профилактики ботулизма следует:
- использовать только консервы, приготовленные промышленным способом;
- ни в коем случае не употреблять в пищу консервы с вздутой крышкой;
- хорошо отмывать от частиц грунта овощи, фрукты и грибы;
- не использовать для домашнего консервирования растительные продукты со следами порчи;
- пойманную или купленную рыбу быстро избавить от внутренностей и хорошо вымыть, после чего хранить в холоде;
- не консервировать, а солить грибы и овощи;
- перед использованием в пищу проваривать консервированные продукты около получаса, чтобы разрушить ботулотоксин.
Следует знать, что продукты, зараженные Clostridium botulinum, по вкусу, цвету и запаху неотличимы от качественной пищи. Лучший способ избежать отравления – термообработка любых консервов в течение 15-20 минут. Это поможет избежать не только ботулизма, но и других кишечных инфекций, вызывающих отравления и воспаления ЖКТ.
Что происходит в организме человека
Инкубационный период при ботулизме вариабелен и может продолжаться от 2 часов до 5 суток, но, как правило, симптомы отравления появляются в течение первых 2-6 часов после попадания бактерии и продуктов ее деятельности в организм. Ботулотоксин начинает проникать в кровь уже в ротовой полости. Основная его часть всасывается в тонком кишечнике и затем распространяется по всему организму. Токсин очень быстро поражает нервные волокна, блокируя передачу к мышечной ткани нервных импульсов, поступающих от головного и спинного мозга. Из-за этого функция мышечных волокон снижается либо полностью прекращается.
От паралича страдают глазные и глотательные мышцы, затем межреберные и мышцы диафрагмы. Уменьшается перистальтическая деятельность кишечника, падает защитная активность лейкоцитов, изменяются метаболические процессы в эритроцитах, в результате чего снабжение кислородом тканей резко ухудшается. Человек испытывает затруднения с дыханием, которые вскоре, если не будет оказана срочная медицинская помощь, приведут к летальному исходу.
Как распознать ботулизм
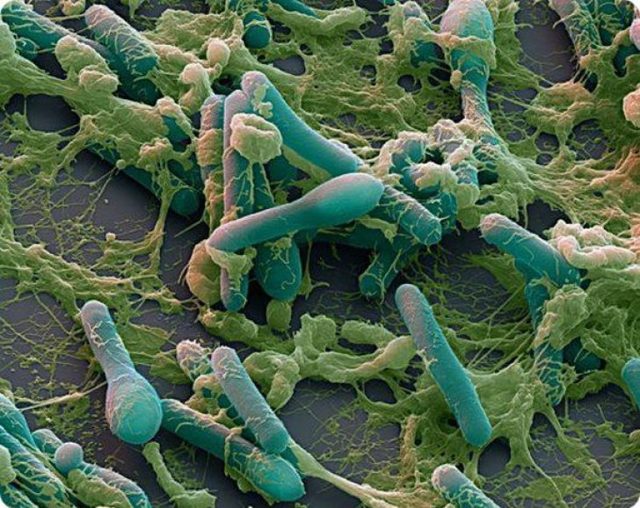
К основным симптомам ботулизма относят:
- сухость во рту, тошноту, изменение голоса, хрипоту, боль при глотании;
- двоение в глазах, ухудшение зрения (туман, мушки перед глазами);
- опущение верхнего века, расширение зрачков, косоглазие, птоз;
- отсутствие мимики, бледность кожи, шаткость походки, нарушения координации;
- симметричный парез и паралич конечностей, дыхательной мускулатуры (чувство сдавливания грудной клетки);
- вздутие и боли в животе, понос 3-5 раз в день.
При появлении у человека хотя бы одного-двух из перечисленных признаков ботулизма необходимо срочно обращаться к врачу. Промедление чревато самыми тяжелыми последствиями, так как быстро развивающийся паралич мышц дыхательной системы неминуемо приводит к смерти больного.
Диагностика ботулизма в медицинском учреждении включает лабораторные анализы, направленные на обнаружение ботулотоксина и бактерий в рвотных массах и крови пациента. Кроме того, на наличие токсина обязательно исследуются продукты, которые предположительно стали причиной отравления.
Как лечат больных ботулизмом
В домашних условиях первая помощь при ботулизме заключается в скорейшей доставке больного в медицинское учреждение. Чем быстрее это будет сделано, тем выше шансы на благополучное выздоровление. Одновременно следует промыть больному желудок водным раствором питьевой соды (20 г на литр воды), поставить содовую очистительную клизму и дать энтеросорбент.
Перечисленные действия замедлят действие токсина и помогут частично вывести его из организма. Однако они не отменяют вызов скорой помощи и доставку пациента в лечебное учреждение, поскольку при сильной интоксикации у больного может очень быстро развиться паралич дыхательных путей и асфиксия, которая приводит к летальному исходу.
Терапия заболевания включает в себя следующие действия:
- промывание желудка при помощи специального зонда, чтобы удалить остатки зараженной пищи;
- кишечный диализ при помощи специального раствора;
- введение антитоксической сыворотки в соответствии с типом обнаруженных бактерий (А, С или Е);
- введение препаратов для инфузионной терапии для ускорения дезинтоксикации, восстановления водно-электролитного баланса, устранения белковых нарушений;
- введение антибактериальных препаратов;
- меры по устранению гипоксии и ее последствий;
- лечение осложнений ботулизма.
В зависимости от тяжести отравления и общего состояния здоровья лечение ботулизма занимает от нескольких дней до месяца. Однако при своевременном медицинском вмешательстве и соблюдении клинических рекомендаций ботулизм рано или поздно полностью излечивается, а деятельность нервной системы восстанавливается без малейших последствий для ее функционирования.
Вопросы и ответы
Какие продукты вызывают ботулизм наиболее часто?
Медицинская статистика свидетельствует, что первое место среди причин ботулизма занимают домашние консервы – маринованные грибы и огурцы, а также окорока домашнего копчения и сыровяленые колбасы. Менее часто отравление вызывают домашние соления, копченая или вяленая рыба, мясные и рыбные консервы. В редких случаях источником инфекции становится пчелиный мед, картофельный салат с жареным луком в большом количестве масла без последующей термической обработки, маринованные побеги бамбука.
Как можно заразиться ботулизмом?
Источник инфекции ботулизма может быть обнаружен в любых продуктах, контактировавших с зараженной почвой или содержимым кишечника животных, птиц, рыб, в которых находились споры бактерий. Употребление в пищу плохо вымытых продуктов или домашних консервов, приготовленных с недостаточным соблюдением условий стерилизации – вот основные источники заражения.
Как распознать ботулизм у ребенка?
Признаки заболевания ботулизмом у детей неотличимы от симптоматики взрослых людей: боли в животе, понос, изменение голоса или характера плача, у младенцев – неспособность удерживать головку и т.д. Поскольку заболевание развивается очень быстро, при малейшем неблагополучии следует сразу же обратиться к врачу. Своевременно оказанная помощь и соблюдение клинических рекомендаций при ботулизме у детей позволяют избежать наихудших последствий при отравлении.

В последнее время участились случаи отравления грибами. Большинство отравлений обусловлены употреблением пластинчатых ядовитых грибов (прежде всего, бледной поганки), которые ошибочно воспринимаются за съедобные шампиньоны и сыроежки.
Основная причина грибных отравлений:
- неумение распознавать съедобные и ядовитые грибы,
- неправильное приготовление блюд из некоторых съедобных грибов,
- а также возможные мутации съедобных грибов.
Видов ядовитых грибов сравнительно мало, а смертельно ядовита — только бледная поганка. Лечение грибных отравлений необходимо начать как можно раньше.
Виды грибных отравлений
В зависимости от характера ядовитого начала, присущего тем или иным грибам, выделяют три вида отравлений:
Первый вид связан с группой грибов из рода мухоморов — бледной поганкой и близкими к ней видами, содержащими аманитгемолизин, аманитотоксин, фаллоидин.
Второй вид наблюдается в результате употребления в пищу красного, пантерного, порфирового и других видов мухоморов, содержащих мускарин, микоатропин, микоток- син и другие яды.
Третий вид — отравление строчками, которые содержат гельвелловую кислоту, разрушающую кровяные тельца (гемоглобин) и печень.
Наиболее часто встречающиеся виды грибных отравлений - отравление бледной поганкой, мухомором и сморчками.
Отравление бледной поганкой

Происходит, как правило, из-за внешнего сходства этого гриба со съедобными — сыроежками, рядовками и шампиньонами. Для серьезного отравления достаточно съесть половину или даже треть гриба, особенно детям, обладающим повышенной чувствительностью к грибным ядам.
Это самый ядовитый из всех грибов .
В клинике острого отравления бледной поганкой можно выделить 4 периода:
- Скрытый период. Он длится от 8 до 24 часов после употребления грибов. Все это время человек чувствует себя практически здоровым, хотя яды уже всасываются в кровь, пробиваясь к жизненно важным центрам.
- Во 2-м периоде продолжительностью от 1 до 6 суток яд поражает желудочно-кишечный тракт. Организм быстро начинает терять воду в связи с появляющейся тошнотой и рвотой. Возникают боли в желудке, частый и жидкий стул, иногда с примесью слизи и крови. У детей этот период проходит весьма тяжело, поскольку яд быстро проникает в печень, отчего на фоне острой печеночной недостаточности они могут погибнуть.
- Нарушение функций печени и почек. Обычно это происходит на 5—6-е сутки. Если в этом периоде больной не успел получить весь комплекс антитоксической терапии, то чаще всего наступает летальный исход.
- Если же эффективная помощь была оказана, то наступает 4-й период.. Период выздоровления, когда все функции организма постепенно восстанавливаются.
Главные симптомы отравления бледной поганкой :
Возможно появление желтухи, увеличение печени. Пульс нитевидный, слабого наполнения, с частотой до 120—140 ударов в минуту. Кровяное давление значительно снижается. Возможна потеря сознания.
Отравление мухоморами
Все это верно. Однако отравления мухомором случаются, пусть и нечасто. Медицинская литература об этом периодически сообщает. Вот, к примеру, одна выписка из старой книжки.
Здесь описаны основные симптомы отравления мухоморами. Но не всегда такого рода истории заканчиваются благополучно, если время для оказания срочной помощи потеряно. Содержащийся в мухоморе яд мускарин вызывает ряд тяжелых симптомов.
Инкубационный период, т. е. скрытый период, длится гораздо меньше по времени, чем при отравлении бледной поганкой, — от 0,5 до 6 часов.
Главные признаки отравления:
- тошнота,
- рвота,
- водянистый понос,
- обильное потоотделение,
- слюно- и слезотечение.
Появляются довольно быстро и признаки нервно-психических расстройств: головокружение, спутанность сознания, галлюцинации, бред. Зрачки расширены.
В тяжелых случаях развивается коматозное состояние с потерей сознания.
Почему люди иногда отравляются мухоморами? Да потому что некоторые их виды, в частности пантерный, по внешней окраске и по форме отдаленно напоминают шампиньоны.
Отравление строчками и сморчками

Строчки и сморчки относятся к разряду условно съедобных грибов. Они ядовиты для тех, кто не знает, как с ними обращаться.
Ядовитость уничтожается при соответтвующей обработке. Эти весенние грибы содержат гельвелловую кислоту — яд, способный вызвать смертельное отравление. Но 10—20-минутное отваривание полностью обезвреживает яд, так как гельвелловая кислота переходит в отвар.
Строчки можно обезвредить и путем высушивания — в этом случае гельвелловая кислота окисляется воздухом и инактивируется. Отравление же происходит при употреблении их в пищу необработанными, недоваренными или недосушенными.
Симптомы отравления развиваются спустя 6—10 часов инкубационного периода:
- возникают ощущение слабости,
- боль в подложечной области,
- тошнота,
- рвота с примесью желчи,
- изредка поносы.
При тяжевом течении на второй день появляются :
- признаки желтухи, наблюдается увеличение печени и селезенки,
- сильные головные боли,
- потеря сознания,
- оцепенение, судороги.
При тяжелом отравлении может наступить и смерть.
В легких же случаях выздоровление наступает через 1—2 суток, в более серьезных — через несколько недель.
Летальные исходы, достигающие 30%, обычно наступают на 3—4-й день после употребления грибов при явлениях сердечной недостаточности, часто в коматозном, бессознательном состоянии.

Оказание первой помощи при отравлении грибами
Лечение грибных отравлений необходимо начать как можно раньше.
Оно сводится к выведению токсических веществ из организма.
Вначале нужно убедиться, что это действительно грибное отравление.
При первых его признаках следует немедленно очистить и промыть желудочно-кишечный тракт.
Внутрь следует дать несколько таблеток активированного угля — для связывания ядов. Давать его лучше в виде водной взвеси. Промыв желудок, больного надо уложить в постель, перед этим сделав еще и очистительную клизму. Если по каким-то причинам не удалось поставить очистительную клизму, можно ограничиться слабительным — касторовым маслом или горькой солью.
При любом отравлении больной теряет много жидкости (со рвотой, поносами), а вместе с нею из организма вымываются и минеральные соединения, необходимые для нормального протекания обменных процессов. Поэтому потерю жидкости и роли надо восполнить, для чего пострадавшему дают пить маленькими глотками подсоленную воду или крепкий чай. Они к тому же ослабляют чувство тошноты и рвоту. Даже несмотря на резкое улучшение состояния нельзя позволять выпить больному что-либо из спиртного: алкоголь в любой концентрации способствует более быстрому растворению и всасыванию ядов в организм.
Как правило, страдающие от отравления нуждаются в сердечно-сосудистых препаратах . Можно ввести камфару (2 мл 20%-ного масляного раствора), кордиамин (1 мл). При судорогах рекомендуется дать что-либо из седативных лекарств.
Во всех случаях отравлений грибами обязателен постельный режим; при тяжелых состояниях показана госпитализация.
В последние годы приходится слышать, что люди травятся грибами-мутантами.
Отравления вызываются незнакомыми ядовитыми грибами, сбором грибов неподалеку от промышленных предприятий, неправильным их приготовлением. Кроме того, многие грибы имеют ядовитых двойников: опёнок и ложный опёнок, маслёнок съедобный и ложный. Не стоит забывать и о том, что в экологически неблагоприятных местах даже в съедобных грибах могут накапливаться ядовитые вещества, и собирать их там не следует.

Правила хранения грибов
Первое правило: грибы нельзя долго хранить в сыром виде — не более одного дня.
Второе правило : перед готовкой грибы нужно тщательно очистить и вымыть. Особенно опасны остатки земли, где могут быть возбудители ботулизма.
Следуйте также правилам, многократно проверенным на практике грибниками-профессионалами:
- если не хочешь пострадать — никогда не собирай малоценные пластинчатые грибы! Навсегда откажись от сыроежек, волнушек-зеленушек. И вообще от всех грибов, похожих на смертельно опасную бледную поганку;
- если не уверен в съедобности гриба — не бери его! Даже среди шампиньонов есть дурно пахнущие карболкой, желтеющие на срезах собратья, которыми можно отравиться;
- никогда не собирай грибы вблизи предприятий, промышленных отвалов и оживленных трасс! Грибы активно накапливают в своих тканях токсические вещества из земли. Это касается и пригородных зон. Помни — чем глубже в лес, тем чище гриб!
- никогда не покупай консервированные грибы с рук, тщательно проводи термическую обработку при закатке банок с грибами;
- не верь тому, что грибной суп можно проверить на ядовитость почернением серебряной ложки или потемнением луковицы. Это досужие выдумки.
Отравление также могут вызвать съедобные грибы, которые не прошли надлежащей термической обработки или выросли на загрязненных территориях или вдоль скоростных трасс.
Необходимо правильно подготовить грибы к употреблению. Многие пациенты утверждают, что варили грибы долго. Однако важна не длительная варка, а замена воды, в которой варятся грибы. Воду необходимо менять несколько раз (минимум трижды), потому что грибной отвар может быть потенциально опасным.
Смертельной считается даже минимальная доза яда. Поэтому обязательно надо мыть руки после прикосновения к грибам. Немало случаев, когда яд передавался на другие продукты через немытые руки.
Больше всего настораживает медиков то, что среди больных есть дети, поступающих с отравлением, есть даже дети годовалого возраста, спасти их удается очень редко.
Также следует помнить, что блюда из грибов тяжелые для переваривания. Их не должны употреблять дети, люди с заболеваниями желудочно-кишечного тракта, печени или с хроническими заболеваниями других внутренних органов.
Пищевое отравление — вещь крайне неприятная, и чаще всего мы сталкиваемся с этой проблемой летом. Наиболее распространенные бактерии, вызывающие отравление, — это кампилобактер, сальмонелла, кишечная палочка и листерия.
Разбираемся, можно ли отравиться, если выпить парного молока в деревне, какие симптомы возникают при разных типах отравлений и как лечиться в каждом из случаев.
Причины отравлений
Пищевое отравление возникает, если съесть или выпить что-то, что заражено вредными бактериями или вирусами. Каждый 6-й человек в мире получает пищевое отравление хотя бы раз в год. К счастью, в большинстве случаев это легко текущее заболевание, которое быстро проходит благодаря отдыху и соблюдению питьевого режима. Однако некоторые случаи требуют медицинской помощи.

— Причин отравлений может быть много. Перечислю основные из них.
- Употребление в пищу продуктов с просроченным сроком годности или неправильно хранившихся. В них, особенно в молочных продуктах, начинают развиваться вредные микроорганизмы, которые и вызывают отравление.
- Прием в пищу блюд, не прошедших до конца необходимую обработку, например приготовленных из мяса или рыбы.
- Употребление грибов, растений или ягод, непригодных для еды.
- Случайное попадание в организм вместе с пищей каких-либо химических веществ.
- В первую очередь возникает беспокойство в пищеварительной системе, которое после отравления провоцирует частую диарею или рвоту; бывают случаи их одновременного появления. Стул при этом может быть с примесями слизи.
- В животе появляются болезненные ощущения (особенно в области желудка).
- Ухудшается общее состояние, повышается температура тела, появляются слабость, сонливость, пропадает аппетит.
- Если рвота и диарея частые, то может наступить обезвоживание организма. Оно выражается заострением черт лица, а также сухостью кожи. Кроме этого, могут наблюдаться судороги.

Что такое кампилобактер?
Кампилобактер — это вид бактерий, которые обитают в кишечнике животных, особенно домашней птицы, такой как курица и индейка.
Источники попадания кампилобактерий в организм:
- недоваренная домашняя птица или моллюски, употребляемые в пищу;
- питьевая вода, в которой содержатся следы кала зараженных людей или животных.
Инкубационный период для развития кампилобактериального отравления — от 2 до 5 дней .
Спустя это время появляются симптомы, которые обычно длятся от 2 до 10 дней и включают в себя:
- диарею, которая может быть кровавой;
- тошноту и рвоту;
- спазмы желудка, боль в области живота;
- головную боль;
- высокую температуру.
Лечение кампилобактериальной инфекции
Большинство людей выздоравливают сами по себе, главное — обеспечить адекватную гидратацию и поддерживать электролитный баланс. Однако в тяжелых случаях, когда болезнь долго не проходит, нужно обязательно обращаться к врачу.

— Что при отравлении можно делать самостоятельно?
- Для начала необходимо обеспечить больного постоянным питьем, для того чтобы избежать обезвоживания организма при отравлении. Это должна быть чистая, кипяченая вода комнатной температуры. Детям старше 5 лет можно давать отвары ромашки, шиповника или чай.
- Далее нужно принять сорбенты, это может быть активированный уголь, который впитывает в себя вредные вещества и выводит их из организма. Однако прием сорбентов запрещен, если наблюдается желудочное кровотечение или непроходимость кишечника.
- Также в этот период необходимо тщательно следить за питанием. В первые сутки лучше воздержаться от приема пищи. На следующий день можно давать больному сухари, каши на воде, легкие бульоны, чаи, лечебные отвары или простую воду. Такого питания лучше придерживаться несколько дней, аккуратно возвращаясь к прежнему, исключая, соответственно, продукты, способные вызвать отравление.
Следует помнить, что на время лечения отравления лучше не прибегать к тем лекарствам и продуктам, которые способны закрепить стул. Лучше, если все вредные вещества будут выходить из организма естественным путем, ведь для этого в нем и включается защитная функция в виде диареи или тошноты.

Как предотвратить кампилобактериальную инфекцию
Поскольку основным источником кампилобактерий является домашняя птица, крайне важно правильное обращение с ней.
- Убедитесь, что вы готовите домашнюю птицу при температуре не ниже 75 градусов по Цельсию.
- Вымойте посуду, которую вы используете для обработки сырого мяса, в горячей мыльной воде.
Что такое сальмонелла?
Сальмонелла — одна из самых распространенных причин пищевого отравления. Сальмонелла — это вид бактерий, которые живут в кишечнике человека и животных и могут загрязнять многие виды пищи. Свежие фрукты и овощи, яйца и все виды мяса, молоко, сливочное масло могут быть источниками сальмонеллы .
Симптомы отравления сальмонеллой обычно возникают через 12-72 часа после употребления загрязненной пищи и могут не проходить до недели .
Наиболее распространенные симптомы сальмонеллеза:
- длительная диарея с сильными режущими болями в животе и метеоризмом;
- тошнота, длительная рвота;
- отсутствие аппетита;
- головная боль, повышение температуры тела;
- озноб и общая слабость организма.

Лечение сальмонеллеза
При признаках обезвоженности врачи вводят пациентам жидкость внутривенно, также рекомендуется прием противорвотных лекарств, если тошнота не проходит.
В случаях, когда наблюдается высокая температура и сильное обезвоживание от рвоты и диареи, назначают антибиотики. Они также могут быть необходимы людям с ослабленной иммунной системой или пожилым пациентам.
В большинстве случаев симптомы сальмонеллеза не являются серьезными и проходят сами по себе. Однако сильная рвота, обезвоживание, кровавая диарея, сильная боль в животе и в целом отсутствие улучшения состояния пациента в течение продолжительного времени — все это причины обратиться за медицинской помощью.
Как предотвратить заражение сальмонеллой
Лучший способ избежать заражения сальмонеллой — не употреблять в пищу сырое мяса и яйца. Сальмонелла может находиться и на поверхности фруктов и овощей, поэтому их всегда следует тщательно мыть перед едой.

Что такое кишечная палочка?
Кишечная палочка (лат. Escherichia coli) — это тип бактерий, которые обитают в кишечнике людей и животных и помогают переваривать пищу. И хотя некоторые штаммы кишечной палочки полезны, другие могут вызывать заболевания и даже могут быть опасны для жизни .
Источники кишечной палочки — зараженная ею пища , в частности, говяжий фарш, непастеризованное молоко и сырые овощи и зелень, например шпинат. При отравлении кишечной палочкой симптомы могут проявиться уже на следующий день — и вплоть до 10 дней после употребления неблагоприятной пищи.
Наиболее распространенные симптомы острой кишечной инфекции, вызванной кишечной палочкой:
- сильная и иногда кровавая диарея;
- рвота;
- боли в животе;
- озноб, лихорадка.
Лечение кишечной инфекции, вызванной кишечной палочкой
Как правило, в данном случае лечение не требует похода к врачу.
Инфекция кишечной палочки обычно не лечится антибиотиками, поскольку антибиотики могут только усугубить симптомы. Все дело в том, что, когда бактерии E. coli быстро умирают, они выделяют большое количество токсинов и ухудшают самочувствие человека.
Вместо этого лечение заключается во вводе жидкости внутривенно, если есть симптомы обезвоживания, и устранении симптомов инфекции. На то, чтобы выздороветь, обычно требуется 5-7 дней .
В некоторых случаях кишечная палочка может вызвать опасное для жизни заболевание почек — гемолитический уремический синдром (ГУС). Общими симптомами ГУС являются редкое мочеиспускание, моча темного цвета, бледный цвет лица. В таком случае следует немедленно обратиться за медицинской помощью.
Как предотвратить заражение кишечной палочкой
Чтобы избежать заражения кишечной палочкой, всегда тщательно готовьте мясо и избегайте непастеризованного молока. Кишечная палочка также может обитать на поверхности свежих фруктов и овощей, поэтому всегда важно тщательно мыть их перед их употреблением.

Что такое листерия?
Листерии (лат. Listeria monocytogenes) — бактерии, которые живут во многих средах, включая воду, почву и экскременты животных . Наиболее распространенные каналы заражения листериями — это прием в пищу:
- загрязненных мягких сыров, таких как бри или кесо фреско;
- зараженных мясных деликатесов или хот-догов;
- непастеризованного молока;
- грязных фруктов и овощей.
После употребления пищи, зараженной листериями, симптомы могут появиться в течение недели, но в некоторых случаях они возникают и спустя месяц.
Основные симптомы заражения листериями — листериоза:
- диарея;
- озноб, лихорадка;
- головные и мышечные боли;
- тошнота, рвота.
Иногда отмечается бессимптомное течение болезни.
Лечение листериоза
Большинство случаев листериоза являются легкими и не требуют особенного лечения. Обычно люди начинают чувствовать себя лучше сами по себе уже через несколько дней . Но для беременных женщин, новорожденных детей и людей с ослабленным иммунитетом листериоз является опасным заболеванием.
Беременным с листериозом рекомендуется пройти курс лечения антибиотиками, чтобы инфекция не повлияла на ребенка. Беременные пациентки могут чувствовать такие симптомы листериоза, как усталость, лихорадка и боль в мышцах .
Как предотвратить заражение листерией
Если вы находитесь в группе риска по листериозу, вам следует избегать мягких сыров, мясных деликатесов и хот-догов, если перед подачей на стол они не подвергались такой температурной обработке, когда внутри блюда температура составляет не меньше 75 градусов.
Люди, которые не находятся в группе риска, должны соблюдать обычные меры предосторожности: тщательно готовить мясо и мыть руки при работе с продуктами.


— Что касается детских пищевых отравлений, клиника любой инфекционной болезни наступает быстрее из-за особенностей детского организма. Но ребенок не всегда может адекватно оценить свои жалобы и состояния, поэтому важен контроль со стороны родителей и своевременное обращение к врачу, особенно если есть следующие симптомы:
- жидкий стул больше 5 раз в день;
- наличие крови в стуле даже однократно;
- непрекращающаяся рвота;
- повышение температуры;
- наличие других признаков интоксикации (слабость, вялость).
Для детей обезвоживание, нарушение электролитного баланса при отравлении намного опаснее, чем для взрослых. Ребенок не всегда будет соблюдать рекомендации, поэтому в лечении крайне важно непосредственное участие родителей.
Снижение аппетита у ребенка при отравлениях — это нормально. Тактика лечения здесь — холод, голод и покой. Главное — напоить ребенка. А препараты (адсорбенты, пробиотики, антибиотики и нормальную флору) уже назначает врач.
103.by разговаривает о причинах возникновения цистита после секса, о лечении воспаления мочевого пузыря и об опасности самолечения с акушер-гинекологом.

Причины возникновения
Воспаление в мочевом пузыре, или цистит, может возникнуть при восходящем пути инфицирования (заражение инфекциями, передающимися половым путем, нарушение правил гигиены, микротравматизм), а также исходящем пути (заболевание почек, мочекаменная болезнь).
Чаще всего циститы возникают при инфицировании на фоне сниженного иммунитета при частой смене половых партнеров.
Нестандартные способы инфицирования
Иногда цистит возникает при смене способов сексуального удовлетворения. Например, если был анальный, а затем вагинальный секс или оральный без соблюдения правил гигиены. Микробная флора из полости рта может попадать в мочеполовой тракт — происходит заражение.

Инфекции, которые ждут своего времени
Наиболее часто возникает цистит при заражении инфекциями, передающимися половым путем (грамм+; грамм -; Е.coli; мико- и уреаплазмы).
В некотором количестве эта микробная флора есть у всех. При определенных условиях (стрессовая ситуация в организме, снижение иммунитета, микротравма) количество микроорганизмов повышается и инфекция активизируется.
Запущенная форма инфекции приводит к хроническому циститу. ИППП обязательно нужно лечить. Схема лечения включает антибактериальную терапию, фитотерапию, витаминотерапию, препараты коррекции иммунитета, а также физиотерапию.

Цистит лечит, как правило, уролог. Однако чаще всего пациенты обращаются именно к гинекологу. При подозрении на цистит проводится обследование с забором мазков на микрофлору, ПЦР на ИППП, сдается анализ мочи. При тяжелых формах цистита, которые не поддаются лечению, выполняется цистоскопия с целью исключения органических поражений.
Важный момент при лечении цистита — коррекция иммунитета. Как правило, многие заболевания возникают на фоне стресса: толчком может послужить психоэмоциональный стресс, переохлаждение или гипертермическое воздействие, первый половой контакт или частая смена половых партнеров.
Самолечение чревато тем, что острый цистит может перерасти в хронический. А при частом воспалении стенка мочевого пузыря повреждается и на месте более глубокого поражения могут образовываться язвы, полипы, возможна малигнизация — формирование злокачественных образований.
Читайте также:

