Можно ли отравится от запаха керосина
Обновлено: 25.04.2024
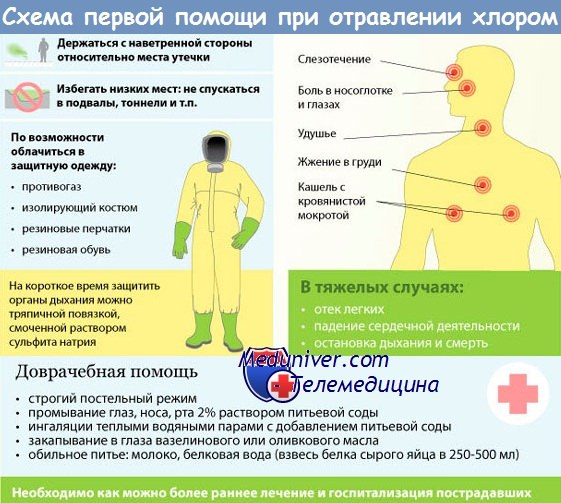
Отравление веществами удушающего действия - хлорпикрином, фосгеном и дифосгеном
К удушающим относятся вещества, поражающие главным образом легочные ткани и вызывающие отек легких. Речь идет о следующих соединениях: CG — фосген (карбонилхлорид, дихлорангидрид угольной кислоты); DP — дифосген (трихлорметилхлорформиат, трихлорметилхлоркарбонат); CL — хлор; PS — хлорпикрин.
Лучше всего среди них известен фосген. Вещества этой группы раздражают бронхи, трахею, гортань, глотку и нос, а это вместе с острым отеком легких приводит к ощущению удушья.
Хлор рассмотрен также в отдельной статье о загрязнении воздуха.
а) Отравление хлорпикрином. Хлорпикрин (CCl3NО2) — это бесцветная, слегка маслянистая жидкость, применяемая в качестве фумиганта для обработки зерна, почвенного инсектицида и БОВ. Она вызывает сильное раздражение глаз, слизистых оболочек и легких. Летальная экспозиция для человека соответствует примерно 119 млн-1 в течение 30 мин, а смерть наступает от отека легких. Остатки аэрозоля на объектах могут вызывать сухой кашель.
б) Предельно допустимые концентрации. В США Национальный институт техники безопасности и гигиены труда/Управление по технике безопасности и гигиене труда (NIOSH/OSHA) установили следующие средневзвешенные по времени производственные ПДК:
Хлор 0,15 млн -1 (1,5 мг/м 3 );
Хлорпикрин 0,1 млн -1 (0,7 мг/м 3 );
Фосген 0,1 млн -1 (0,4 мг/м 3 ).
- История вопроса. Хлор — первое вещество, использованное в качестве наступательного оружия и открывшее саму эру химических войн: 22 апреля 1915 г. германская армия накрыла войска Антанты зеленовато-желтым облаком, убившим 5000 человек и уложившим в госпитали еще 10 000. Под Ипром 22 декабря 1915 г. немцы применили второе в истории БОВ — фосген, отравив им 1069 человек, из которых 116 умерли от острого отека легких.
Более 80 % всех жертв БОВ в первую мировую войну вызвано именно этим веществом. Дифосген, в принципе представляющий собой соединение фосгена с хлороформом, разработан уже после ее окончания с целью "улучшения" фосгена, но в 30-е годы его производство было свернуто с появлением веществ нервно-паралитического действия. Хлорпикрин применяли во время первой мировой войны как БОВ, раздражающее кожу и слизистые.
в) Отравление фосгеном и дифосгеном:
- Физические свойства. Фосген при комнатной температуре и атмосферном давлении представляет собой бесцветный газ с запахом свежего сена. Он тяжелее воздуха, поэтому в зависимости от погодных условий может скапливаться на некоторое время в траншеях, низинах и древесно-кустарниковых зарослях.
- Защита. Адекватную защиту против веществ удушающего действия обеспечивает стандартный полевой противогаз или пылеулавливающий фильтр.
- Дозы:
1. Уровень экспозиции ниже 25 млн-1/мин считается безвредным.
2. Экспозиция к низким дозам (50—150 млн-1/мин) требует ингаляционного или системного введения стероидов пострадавшим и наблюдения за ними как минимум в течение 8 ч, после чего, если рентгенограмма грудной клетки нормальная, их можно выписывать. Если рентгеновское оборудование недоступно, наблюдение продлевают до 24 ч.
3. Экспозиция к уровням фосгена выше 150 млн-1/мин индуцирует клинический отек легких, а выше 300 млн -1 /мин опасна для жизни.
- Механизм действия фосгена и дифосгена:
Дыхательная система. Массивному отеку легких предшествуют поражение бронхиального эпителия, развитие эмфизематозных очагов, дольковых ателектазов и отек околососудистой соединительной ткани. Трахея и бронхи после экспозиции к фосгену обычно выглядят нормально. Это резко контрастирует с картиной отравления хлором или хлорпикрином, когда эпителиальная выстилка обеих этих структур бывает сильно повреждена и слущивается.
- Клиника отравления фосгеном и дифосгеном:
1. Начальный период. Сначала бывает слабое раздражение глаз и глотки с кашлем, нехваткой воздуха, чувством стеснения в груди, тошнотой, иногда рвотой, головной болью и слезотечением.
2. Латентный период. Затем следует латентный период продолжительностью от 30 мин до 48 ч, когда пациент относительно бессимптомен и при объективном обследовании грудной клетки признаков поражения не выявляется.
3. Отек легких. Затем, если отравление сильное, быстро развивается отек легких с учащенным поверхностным дыханием, цианозом и болезненным приступообразным кашлем, приводящим к отхаркиванию обильной пенистой, белой или желтоватой жидкости. Обследование грудной клетки демонстрирует прогрессирующее ослабление дыхательных шумов с булькающими хрипами по всей области легких. Усиливаются общее недомогание, состояние тревоги, одышка и цианоз. Гиповолемия, гипоксия и недостаточность кровообращения могут привести к летальному исходу.
Рентгенограмма грудной клетки примерно в середине клинического латентного периода иногда позволяет выявить начало токсического отека легких гораздо раньше, чем он станет симптоматическим. В фирме Bayer в Германии используют персональные фосгеновые дозиметры.
- Диагностика. Раздражение носа и глотки фосгеном можно спутать с инфекцией верхних дыхательных путей. Затрудненное дыхание и жалобы на стеснение в груди позволяют также подозревать отравление нервно-паралитическим веществом или острый приступ астмы. Некардиогенный отек легких можно принять за отек, связанный с сердечной недостаточностью. Диагноз зависит от подтверждения экспозиции к фосгену в анамнезе. Клиническое состояние коррелирует с газовым составом артериальной крови. Ранняя диагностика промышленной передозировки фосгена затруднительна. Обоняние выявить такую экспозицию не позволяет.
Существенные изменения уровня гемоглобина, гематокрита, РаО2, РаСО2 и рН часто появляются только ближе к концу клинически латентного периода.
- Лечение отравления фосгеном и дифосгеном: Поддерживающая терапия:
1. Показаны покой и тепло: покой во время латентной стадии очень важен, поскольку любая активность в период между экспозицией и появлением легочной симптоматики повышает вероятность летального исхода.
2. При кашле: кодеина фосфат (30—60 мг).
3. Кислород: по возможности увлажненный. Своевременное использование перемежающегося положительного давления, положительного давления в конце выдоха (ПДКВ), маски ("ПДКВ-маски") или, если необходимо, интубации с дыхательным аппаратом или без него может отсрочить или свести к минимуму отек легких и облегчить гипоксемию.
4. Седатация: не применяйте седативных средств, пока не обеспечена адекватная оксигенация и не подготовлено оборудование для вспомогательного дыхания на случай необходимости. Атропин, барбитураты, аналептики и антигистаминные средства противопоказаны.
5. Антибиотики: используются только при развитии бактериального бронхита или пневмонита, но не профилактически.
6. Диуретики при токсическом отеке легких малоэффективны, но они бывают полезны в сочетании с ПДКВ в плане уменьшения интерстициального отека.
Специфические средства. Стероиды, примененные вскоре (желательно в течение 15 мин) после экспозиции, могут уменьшить тяжесть отека. Когда он уже начал развиваться, они гораздо менее эффективны. Первая доза в 5 раз выше обычно используемой при астме. Затем в течение 12 ч применяют половину этой дозы, а в следующие 72 ч, пока риск отека легких не исчезнет, — стандартную противоастматиче-скую дозу.
Рекомендуются: бетаметазона валерат, беклометазона дипропионат или дексаметазона натрия фосфат.
Схема применения стероидов:
1. Ингаляция (дексаметазона натрия фосфата): 4 дозы-нажима (на головку аэрозольного баллончика) сразу, а затем по одному каждые 3 мин, пока не пройдет чувство раздражения. После этого по 5 нажимов с интервалом 15 мин, пока не кончится содержимое стандартного ингалятора. Затем в течение дня 1 нажим в час и по 5 нажимов каждые 15 мин до 30 нажимов в сумме перед отходом ко сну.
Такую схему повторяют ежедневно как минимум в течение 5 сут или дольше, если возникают аномалии, например признаки отека легких или инфильтраты на рентгенограмме грудной клетки, после чего ингаляции можно отменить. Если выздоровление идет медленно, свести дозу к 6 нажимам в день до полной нормализации состояния.
2. Если используется беклометазона или бетаметазона дипропионат, как можно быстрее проводят ингаляцию 10 доз-нажимов "разбрызгиваний" стероида из аэрозольного ингалятора. Следующие 10 ч применяют по 5 нажимов 1 раз в час, затем в течение как минимум 5 сут — 1 нажим ежечасно круглосуточно. Системная терапия: сначала внутривенно 20 мг бетаметазона или эквивалент этой дозы; повторяют внутривенно или внутримышечно каждые 6 ч в течение 24 ч и снижают дозу на протяжение следующих 5 сут.
3. Системная стероидная терапия.
Начинают как можно быстрее после экспозиции с 2 г метилпреднизолона внутривенно или внутримышечно (или с эквивалента этой дозы), повторяют через 6 и 12 ч. Затем вводят эту дозу с интервалом 12 ч от 1 до 5 сут в зависимости от тех же критериев, что и при стероидной ингаляционной терапии. Можно назначить антибиотики и противогрибковые средства для предупреждения инфекции и грибковой суперинфекции. Альтернативная схема системного лечения следующая:
День 1 1000 мг преднизолона внутривенно;
День 2 и 3800 мг преднизолона внутривенно;
День 4 и 5700 мг преднизолона внутривенно;
День 6 Если рентгенограмма грудной клетки остается нормальной, начинают быстро снижать дозу.
В острой стадии бронхоспазма могут потребоваться адреналин и кислород. Применяют также отхаркивающие средства.
Антидоты. Антидоты для фосгена не известны.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отравления керосином. Отравления веществами удушающего действия
Керосин — прозрачная бесцветная или желтоватая жидкость с синеватым отливом и характерным запахом. Применяется как топливо для реактивных двигателей, двигателей внутреннего сгорания и для бытовых нужд. Керосин менее токсичен, чем бензин, его смертельная доза при приеме внутрь составляет 300—500 мл, наркотическое и местнораздражающее действие слабее, чем у бензина.
При приеме внутрь в небольшом количестве наблюдаются тошнота, отрыжка керосином, рвота, боли в животе, кратковременная эйфория, общая слабость, головокружение; при приеме внутрь в большом количестве быстро развиваются неукротимая рвота, боли в животе, кома, судороги. Рвотные массы и промывные воды, выдыхаемый воздух имеют запах керосина. При осмотре — цианоз слизистых, конечностей.
В легких на фоне жесткого дыхания выслушиваются сухие и влажные хрипы. Нередко развивается пневмония, склонная к абсцедированию. Смерть может наступить от острой сердечно-сосудистой недостаточности.
Лечение. При отравлении через рот керосином (бензином) — промывание желудка после предварительного введения 200 мл вазелинового масла, кислородная терапия, антибиотики (пенициллин, стрептомицин), глюкокортикостероиды (преднизолон, гидрокортизон), сердечно-сосудистые средства.
Отравления веществами удушающего действия
Вещества удушающего действия, попадая на слизистые дыхательных путей и альвеолы, вызывают химический ожог, что приводит к нарушению функции внешнего дыхания. В клинической картине наблюдаются периоды рефлекторного, скрытого действия, выраженных клинических явлений, выздоровления и отдаленных последствий.
Динамика патологического процесса в органах дыхания и клинические проявления по периодам для отдельных ядов этой группы неодинаковы. У одних веществ значительно выражен рефлекторный период, тогда как период скрытого действия отсутствует. У других, наоборот, рефлекторный период интоксикации выражен слабо или отсутствует. Легкая степень протекает чаще всего в виде трахеита или трахеобронхита; средняя — распространенного бронхита, токсической пневмонии; тяжелая — токсического отека легких, бронхиолита, а также массивной токсической пневмонии. Несомненно, что такое распределение по степени тяжести интоксикации является условным, так как клиника отравления определяется не только местным, но и резорбтивным действием яда.
Многие яды удушающего действия помим,о прямого воздействия на слизистую дыхательных путей и легкие оказывают патологическое влияние на другие органы и системы. Так, окислы азота и хлорпикрин обладают помимо удушающего действия и нитритным эффектом, который проявляется в метгемоглобинообразовании и понижении сосудистого тонуса (нитритный шок). Могут наблюдаться изменения в печени, почках (токсический гепатит, токсическая нефропатия), сердце (миокардиодистрофия) и других органах.
Почти все яды этой группы действуют на центральную нервную систему.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Отравление сероводородом и его побочные эффекты
Сероводород — токсичный газ, который похож на запах "тухлых яиц", "вонючих бомб" домашнего приготовления, но на рабочем месте это одна из основных причин случаев внезапной смерти. Его превосходные предупреждающие обонятельные свойства теряются при высоких концентрациях, что чревато незаметной сильной экспозицией и тяжелой интоксикацией. Сероводород — побочный продукт органического разложения (например, в канализационных коллекторах), в нефтяной промышленности, при дублении, вулканизации каучука и в производстве тяжелой воды.
Сообщалось о тяжелых интоксикациях и смертных случаях в плохо проветриваемых помещениях после взбалтывания подземных резервуаров для навозной жижи, добавления серной кислоты в канализационные трубы и соляной кислоты в отстойник, очистки пропановых резервуаров и после входа как жертв, так и спасателей в канализационный коллектор и в корабельные трюмы с рыбной мукой. Профессии, при которых происходит экспозиция к сероводороду, перечислены в таблице ниже.
Наиболее важные детерминанты клинической токсичности — концентрация газа и продолжительность экспозиции. При экспозиции к концентрациям, превышающим 1000 ppm, у пациентов быстро развиваются кома, паралич дыхательных путей и гипоксия. Затем наступает смерть, если только пострадавшего не удаляют немедленно от места экспозиции и не применяют эффективное искусственное дыхание. Хотя точный механизм токсического действия неизвестен, сероводород вызывает как местное раздражение, так и клеточную асфиксию, вероятно, вследствие связывания железа с цитохромоксидазой а3.
Отек легких — частое осложнение серьезных интоксикаций, тогда как при более низких уровнях экспозиции развиваются раздражение верхних дыхательных путей, кератоконъюнктивит и неспецифические недомогания (например, головная боль, тошнота, головокружение).
а) Физические свойства. Сероводород — бесцветный газ тяжелее воздуха (1,19) с резким запахом "тухлых яиц", обнаруживаемым при 0,2 — 0,3 ppm. Он горит синим пламенем, разлагаясь на воду, двуокись серы и элементарную серу. При физиологических рН приблизительно 1/3 H2S существует в недиссоциированной форме (H2S), а оставшаяся часть — в виде гидросульфидного аниона (HS-). Очень незначительная часть H2S существует в виде сульфидного аниона (S2-). Растворимость в воде при 40 °С умеренная (186 мл в 100 мл воды). В карманах отравившихся сероводородом находят почерневшие монеты.
б) Источники сероводорода. Сероводородный газ образуется при добавлении разбавленных серной или соляной кислот к сульфиду железа или в результате реакции водорода с элементарной серой. Природные источники включают подземную эмиссию (например, в пещерах), вулканы и бактериальное разложение серы в почве и в желудочно-кишечном тракте (незначительные количества). При гниении органических серосодержащих продуктов (например, рыбы, сточных вод, навоза) и выливании кислоты в сточные воды выделяется сероводород.
Токсичные газы, выделяющиеся при разложении в окружающей среде, включают сероводород, окись углерода, двуокись серы, двуокись углерода, метан, аммиак и амины (триметиламин, диэтиламин, N-бутиламин). Распространенные виды промышленной экспозиции включают сероводород, являющийся побочным продуктом в производстве вискозных волокон (наряду с сероуглеродом), шелка, в нефтяной промышленности и дублении, на бумажных фабриках, в сырых шахтах, геотермальных энергетических и горячих серных источниках, в резервуарах с кровельным битумом, при сгорании шерсти, волос, муки и шкур, в производстве тяжелой воды для ядерных реакторов, при обработке металлов и вулканизации серосодержащей резины. В таблице ниже перечислены потенциальные источники профессиональной экспозиции.
в) Острые токсичные уровни сероводорода. Большая часть смертельных случаев происходит на месте происшествия. Пациенты, у которых по прибытии в больницу наблюдаются витальные признаки, обычно выживают, если только нет тяжелой гипоксической энцефалопатии. Правительственные регламентирующие установки ограничивают экспозицию к H2S (максимально допустимая концентрация) уровнем менее чем 10 ppm в течение 10 мин, а при содержании в воздухе более 50 ppm обязательна эвакуация. В таблице ниже приведены уровни экспозиции. Запах ощутим уже при 0,2 — 0,3 ppm, а четко определенный запах появляется при 20 — 30 ppm, но при концентрациях от 100 до 150 ppm развивается обонятельный паралич.
При концентрациях между 150 и 300 ppm наблюдается сильное раздражение дыхательных путей и глаз [тонический блефароспазм, кератоконъюнктивит, неясность зрения, "газовые глаза", сопровождающиеся поражением слизистых оболочек, бронхитом и отеком легких. Тяжелая системная токсичность развивается при концентрациях выше 500 ppm (головная боль, тошнота, рвота, слабость, дезориентация, кома в течение 30 мин после экспозиции).
При концентрациях выше 700 ppm наступают остановка сердца и прекращение дыхательной функции, после чего смерть неминуема. Одна из причин неожиданного токсического действия сероводорода — непредсказуемость его присутствия и концентрации, что приводит к несчастным случаям. Взбалтывание растворов, содержащих сероводород, может привести к резкому увеличению концентрации сероводорода в окружающем воздухе.

г) Токсикокинетика. Сероводород прежде всего дыхательный токсин, так как его чрескожное всасывание крайне незначительно. Неорганические сульфиды присутствуют в организме лишь в небольших количествах (0,05 мг/л). Токсикокинетика сероводорода не изучалась на человеке. У животных после парентерального введения выведение сероводорода легкими минимально. Выводится сероводород путем окисления до сульфата, метилирования и реакцией с ме-таллопротеинами или белками, содержащими дисульфид. Детоксикация сероводорода осуществляется быстро (85 % летальной дозы за 1 ч у животных), основные участки детоксикации — красные кровяные тельца и митохондрии печени.
Следовательно, сероводород не является ядом кумулятивного действия. Эндогенный сульфид окисляется преимущественно до тиосульфата, и незначительная часть выделяется в неизмененном виде через легкие и с мочой. При отравлении сероводородом сульфгемоглобин не образуется.
д) Патофизиология отравления сероводородом:
- Механизм токсичности. Подобно цианиду сероводород, по-видимому, является внутриклеточным токсином, который ингибирует цитохромоксидазу, разрушая транспорт электронов. Сероводород — несколько более сильный ингибитор цитохромоксидазной системы, чем цианид. Происходящее вследствие этого переключение на анаэробный метаболизм вызывает накопление лактата и метаболический ацидоз. При более низких дозах (200 ppm) сероводород вызывает раздражение слизистых оболочек и дыхательных путей, но при более высоких дозах (1000 ppm) индуцирует прямое угнетение дыхания. Смерть обычно наступает из-за остановки дыхания и гипоксии.
На срезах ткани может ощущаться запах сульфидов, возможно ускорение автолиза тканей. В большинстве случаев, но не во всех, при вскрытии выявляют отек легких.
е) Клиника отравления сероводородом:
- Острые эффекты. При больших дозах центральная нервная система поражается в первую очередь, а при продолжительной экспозиции появляются симптомы раздражения глаз и дыхательных путей. Угнетение центральной нервной системы обусловливает головную боль, летаргическое состояние, головокружение, горизонтальный или вертикальный нистагм и кому; сочетание рвоты и угнетения ЦНС может привести к аспирационной пневмонии. В одной большой серии наблюдений были отмечены следующие симптомы тяжелой экспозиции (в порядке убывающей частоты): потеря сознания, головокружение, тошнота, рвота, головная боль, фарингит, конъюнктивит, мышечная слабость конечностей, одышка, судороги, отек легких, цианоз и кровохарканье. Почти 5 % пациентов умирали по прибытии в больницу.
Способность сероводорода вызвать местные раздражения индуцирует кератоконъюнктивит, ринит, фарингит, бронхит, пневмонию и отек легких. Наблюдаются симптомы поражения сердца: аритмии, угнетение миокарда, дефекты проведения и аномальная желудочковая реполяризация.
- Хронические эффекты. При хронических экспозициях к сероводороду отмечаются головная боль, слабость, тошнота, рвота и снижение массы тела. Эти симптомы могут наблюдаться в течение нескольких месяцев после острой экспозиции. Долговременные неблагоприятные эффекты не характерны для пациентов, которым была быстро оказана реанимационная помощь. Сообщалось, что у пациента, потерявшего сознание и цианотичного после 30-минутной экспозиции к сероводороду, выявлены мышечная спастичность, мозжечковая атаксия, тремор и обострение стенокардии, индуцированной физическими нагрузками. Острый коллапс является убедительным доказательством отравления сероводородом при наличии запаха тухлых яиц и может вызвать травматические повреждения (7 % случаев в одной серии наблюдений).
Хроническая экспозиция к дозе сероводорода, составлявшей по меньшей мере 0,6 ppm, в течение 1 г индуцировала статическую атаксию, хореоатетоз и дистонию с двусторонними прозрачными зонами в базальных ядрах у 20-месячного ребенка. Удаление от источника газа привело к клиническому выздоровлению с исчезновением аномалий базальных ядер.
ж) Лабораторные данные отравления сероводородом:
- Вспомогательные исследования. Во всех случаях серьезного отравления необходимо сделать рентгенограмму грудной клетки и анализ газового состава артериальной крови, чтобы выявить признаки аспирационной пневмонии и отека легких. Раннее расширение альвеолярно-артериального градиента кислорода позволяет предположить развитие отека легких или пневмонии. Компьютерная томография выявляет двусторонние симметричные прозрачные зоны в полушариях головного мозга, которые соответствуют чечевицеобразным ядрам. Такие поражения согласуются с очаговыми поражениями головного мозга, индуцируемыми гипоксией или гипотензией.
- Аналитические методы. Для обнаружения повышенных концентраций сульфидных ионов в крови разработан метод, в котором используются специальный ионный электрод и микродиффузионные ячейки Конвея. Концентрации сульфидных ионов, измеренные вскоре после смерти пациентов из-за отравления сероводородом, варьировали от 1,70 до 3,75 мг/л. Посмертное подтверждение токсичных концентраций осложняется быстрым эндогенным распадом сульфидного иона, образованием сульфидов в процессе посмертного разложения белков и разрушением сульфидного иона при хранении.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Керосин — полупрозрачная огнеопасная углеводная смесь с голубым оттенком и специфичным запахом. Широко распространен в промышленности и быту. Применяется в качестве топлива. Работа с веществом требует соблюдения техники безопасности, в противном случае проникновение паров в организм человека вызывает отравление керосином.
Как можно отравиться
Передозировка синтетической жидкостью может происходить мгновенно или постепенно. В первом случае, вещество проникает во внутрь и оказывает мгновенное губительное действие. Во втором случае, происходит накапливание керосина в организме. Например, вещество не плотно закрыто в жилом доме. Пары попадают воздушно-капельным путем через слизистую носа и горла, накапливаются и вызывают интоксикацию.
- Принятие керосина внутрь в качестве лекарственного средства. В народной медицине существуют рецепты лечения веществом при боли в горле, суставов и других болезнях. Не нужно назначать себе терапию керосином, это опасно для здоровья!
- Пренебрежение техникой безопасности. Обязательно прикрывать рот, нос и кожу при работе с керосином.
- Протирание кожных покровов. Ушибы, ссадины и порезы нельзя смазывать горючей смесью. Последствия растирания — ожог, увеличение площади раны, покраснение и зуд.
- Использование керосина не по назначению. Например, при методе перекачивания горючего вещества через трубку. Достаточно всего 30 мл. смеси, чтобы отравиться.
- Невнимательность взрослых является причиной отравления у детей. Передозировка происходит при незначительном вдыхании паров или капель вещества.
Отравление керосином сопровождается симптомами и признаками. Их появление требует оказания первой помощи и госпитализации в стационар.
Отравление керосином: симптомы и признаки
Отравление керосином проявляется различными признаками. Симптомы зависят от способа передозировки (воздушно-капельным или внутренним) и длительности передозировки.
Симптомы внутренней интоксикации:
- Тошнота, отрыгивание керосином и рвота.
- Затрудненное дыхание, хрипота.
- Слизистая горла окрасится в голубой оттенок.
- Сильное головокружение, обморочное состояние, слабость.
- Ощущение керосина повсюду.
- Судороги, спазмы мышц.
Отравление парами керосина:
- Состояние опьянения, размытые очертания, нечеткость движений, легкая эйфория.
- Сужение зрачков.
- Преобладание шума и различных звуков в ушах.
- Нарушение работы сердцебиения.
- Понижение температуры тела до 34 градусов.
- Нехватка кислорода даже на воздухе.
- Слабость, обморок.

Важно отметить, что токсичная доза при отравлении бензином и керосином у взрослых находится в диапазоне 25 — 45 мл. Количество зависит от индивидуальных особенностей организма. Значительное превышение нормы приводит к тяжелой форме или смертельному исходу.
При появлении признаков отравления, пострадавшему должна оказаться первая помощь.
Первая помощь и лечение
Первая помощь начинается с увеличения кислорода всеми возможными способами. Открывают окно или форточку, выводят на свежий воздух. Затем промывают желудок, но специально рвоту не вызывают.
Проходящий повторно керосин по ЖКТ усилит токсичное действие. Поэтому пострадавшему дают сорбенты (активированный уголь, Сорбекс, Полисорб, Энтеросгель). Помогают снизить токсичность и слабительные препараты (Глицерол, Регулакс). Пострадавшего можно напоить теплым молоком, продукт выводит вредные вещества. Если наблюдается озноб, то укрыть пледом.
Основная терапия начинается в лечебном учреждении. Оттягивать звонок в скорую медицинскую помощь нельзя, так как это может привести к летальному исходу.
В стационаре промывают желудок с помощью зондирующего устройства. Обязательно назначают кислородные капельницы и глюкозу.
Керосин губительно влияет на сердечно-сосудистую и нервную системы, а также на печень и почки. Поэтому выписывают лекарства в соответствии с тяжестью отравления. Принимается курс антибиотиков для лечения гортани. При необходимости восстановления дыхания осуществляется вентиляция легких. Назначают курс витаминов, поддерживающих иммунную систему.

Пострадавший находится под присмотром специалистов до окончательного выздоровления.
Последствия и методы профилактики
С горючей жидкостью нельзя шутить. При необходимости работы с веществом важно соблюдать технику безопасности. Последствия отравления нарушают состояние здоровья.
- Для защиты органов дыхания надевают респираторную маску. Если такой не оказалось, то применяют хлопчатобумажную ткань смоченную в воде.
- Для защиты рук используют резиновые перчатки.
- Защита кожи надевают халат из натуральной ткани.
- Предотвращения отравления парами керосина, важно плотно закрывать емкости с горючей жидкостью и не хранить их дома.
Если с веществом приходится сталкиваться часто, то рекомендуется приобрести специальную защитную форму. Она обезопасит от интоксикации и неприятных последствий.
Отравление растворителями — это патология, возникающая при вдыхании токсичных паров или приеме химического соединения внутрь. Может протекать в острой или хронической форме. Основными симптомами длительной интоксикации являются тремор, ухудшение памяти, эмоциональная лабильность. При одномоментном поступлении большого количества ксенобиотика развивается аритмия, блокада дыхательного центра, нарушение сознания, гемолиз эритроцитов. Диагноз устанавливается на основании анамнеза, клинической картины, данных токсикологического анализа крови и мочи. Специфическое лечение: промывание желудка, экстракорпоральная детоксикация, форсированный диурез.
МКБ-10
X46 Случайное отравление и воздействие органическими растворителями, галогенсодержащими углеводородами и их парами
Общие сведения

Причины
Наиболее распространенная причина хронического поражения — долговременное вдыхание паров растворителя малярами. Если во время приготовления лакокрасочных смесей человек не использует средства защиты для носа и рта (респиратор, ватно-марлевую повязку, противогаз), спустя несколько лет у него развивается характерная клиническая картина. Другие возможные пути отравления:
- Попытка алкоголизации. В качестве токсиканта обычно выступает метиловый и этиловый спирт в промышленных жидкостях. Этанол вызывает острые состояния только при одномоментном употреблении чрезмерного количества (4-7 г/л). Метанол — сильнейший яд, тяжелые экзотоксикозы возникают при пероральном приеме 10-20 мл. Группа риска – алкозависимые люди.
- Токсикомания. Благодаря способности молекул растворителя адсорбироваться на поверхности нейронов и ослаблять их спонтанную активность, растворители используются для достижения наркотического эффекта. Путь поступления яда ингаляционный, тип поражения хронический. Группа риска – подростки из неблагополучных семей.
- Ошибочный прием. Отравление растворителями может быть результатом их случайного приема. Подобное возможно, если токсикант хранится в емкостях из-под пищевых продуктов. Случаи ошибочного употребления редки, так как вещество имеет резкий неприятный запах. Группа риска включает детей, стариков и людей, страдающих психическими заболеваниями.
- Аварии на производстве. Поражение возможно при повреждении емкостей большого объема, в которых растворитель хранится на предприятиях. Вещество испаряется, делая воздух непригодным для дыхания. Подобные происшествия особенно опасны, если резервуары с токсикантом находятся внутри закрытого помещения. Группа риска – работники предприятий.
- Попытка суицида. Как средство самостоятельного ухода из жизни обычно применяется дихлорэтан, обладающий максимальной отравляющей способностью. Смерть наступает в течение нескольких часов с момента приема яда через рот. Группа риска – лица с психической патологией, пациенты с депрессией на этапе разрешения, подростки.
Патогенез
Хлорорганические соединения быстро всасываются и распределяются в тканях с высоким содержанием липидов (печень, головной мозг, почки, надпочечники, подкожная жировая клетчатка). Уже через 6 часов в паренхиме органов депонируется около 70% токсиканта. Он связывается с клеточными мембранами, снижает сократительные возможности миокарда, способствует разрушению эритроцитов. Далее яд начинает преобразовываться с образованием токсичных метаболитов.
Продукты распада растворителя стимулируют процесс перекисного окисления жиров, обладают алкирующими свойствами, нарушают работу ферментативных систем. Кроме того, происходит дезорганизация цикла трикарбоновых кислот, активируется кальциевый механизм гибели клеток. На макроуровне отмечается нарушение дыхания по центральному или аспирационно-обтурационному типу. Развивается недостаточность паренхиматозных органов, экзотоксический шок, расстройства гемодинамики. Возникает ДВС, некротические и дистрофические изменения почек, печени, головного мозга.
Классификация
Отравление растворителями подразделяется по причинам (суицидальное, бытовое, профессиональное), характеру (острое, хроническое), токсическому агенту (спирты, алифаты, гликоли), состоянию пострадавшего (легкое, средней тяжести, тяжелое). Наибольшее клиническое значение имеет классификация по стадии заболевания:
- Латентная. Отмечается только при хроническом поражении. Явная симптоматика отсутствует, однако в организме формируются патологические изменения. Этап может длиться от нескольких месяцев до 5-10 лет, продолжительность зависит от интенсивности и частоты поступления яда.
- Токсикогенная. Начинается с момента проникновения ксенобиотика в организм, заканчивается при снижении его концентрации до показателей, неспособных оказывать токсическое влияние. Характеризуется непосредственным отравляющим действием яда. Возникают соматические реакции компенсаторно-приспособительного типа.
- Соматогенная. Наступает после выведения или разрушения яда. Определяется остаточным поражением различных систем организма. Клинические проявления напрямую не связаны с влиянием отравляющей субстанции. У больного развивается почечная и печеночная недостаточность, энцефалопатия, панкреатит, миокардиодистрофия.
Симптомы отравления растворителями
Непосредственно после приема яда патология проявляется развитием слюнотечения, рвоты, тошноты, головокружения, психомоторного возбуждения. Через 1-3 часа возникают признаки энтерита: боли в нижних отделах живота, хлопьевидный жидкий многократный стул. Отмечается эйфория, бред, галлюцинации. Позже эти явления сменяются угнетением сознания вплоть до комы. Возможны судороги. На начальном этапе токсикант угнетает активность дыхательного центра, что становится причиной респираторной недостаточности, брадипноэ, апноэ.
Коматозные состояния при поражении хлорорганическими веществами вначале обусловлены непосредственным наркотическим влиянием токсиканта. Далее они приобретают вторичный характер. Продолжительность составляет несколько часов. У больного выявляется расширение зрачков, гипертонус мышц, сохранение болевой чувствительности, нарушение дыхания, гемодинамики. В выдыхаемом воздухе присутствует резкий запах использованного растворителя, особенно заметный после приема дихлорэтана через рот.
Экзотоксический шок, возникающий при употреблении высоких доз отравляющего вещества, проявляется централизацией кровообращения и нарушением гемодинамики. Кожа пациента приобретает мраморный оттенок, АД снижается до критических величин, присутствует тахикардия. Одновременно с этим развивается ДВС-синдром, который чаще диагностируется на стадии гипокоагуляции, сопровождается кровотечениями, геморрагической сыпью, просачиванием крови вокруг катетеров и из мест инъекций.
Клиническая картина соматогенного этапа отличается полиморфизмом симптомов, видоизменяется в зависимости от повреждения тех или иных структур, степени патологических изменений. Наиболее часто определяются признаки поражения печени (желтуха, асцит, печеночный запах изо рта, увеличение размеров органа), почек (снижение диуреза), сердца (аритмии, левожелудочковая недостаточность с появлением одышки, вынужденного положения, пены изо рта), центральной нервной системы (психоз, сопор, кома).
Постепенное отравление растворителями — причина повышенной утомляемости, депрессии, раздражительности. Формируется специфический мозжечковый и пирамидальный симптомокомплекс: головные боли, тремор конечностей, нарушение координации. Могут отмечаться жалобы на ухудшение сна, онемение ног. Наиболее ранние явления — сенсорная анестезия, уменьшение скорости прохождения нервного импульса. Все описанные признаки постепенно прогрессируют на протяжении нескольких лет.
Осложнения
Наиболее распространенное осложнение — экзотоксический шок, который встречается в 35-40% случаев тяжелых интоксикаций. Патология может сопровождаться внутренними кровотечениями на фоне выраженной коагулопатии, подобные явления встречаются у 3-5% больных, поступающих в реанимационный блок. Кардиотоксическое действие ксенобиотика приводит к развитию фибрилляции с последующей асистолией. Токсикогенная стадия осложняется подобными явлениями в 2-3% случаев.
Диагностика
Определение патологии осуществляется врачом СМП. Токсиколог специализированного центра подтверждает диагноз, основываясь на результатах токсико-химического и клинико-инструментального обследования, характерного симптомокомплекса. Может потребоваться консультация кардиолога, гастроэнтеролога, дифференциальная диагностика с пищевой токсикоинфекцией, отравлением наркотиками, острой неврологической патологией. Применяются следующие виды обследования:
- Физикальное. При осмотре врач обнаруживает характерные клинические признаки: запах токсиканта, психическое возбуждение или угнетение сознания, сыпь на теле, следы рвотных масс. АД ниже 100/60, пульс выше 90 ударов в минуту. При аускультации могут прослушиваться влажные легочные хрипы. Большое значение при диагностике хронических процессов имеет сбор анамнеза жизни и болезни.
- Лабораторное. Токсико-химический анализ биологических жидкостей позволяет выявить ядовитую субстанцию в течение 1-3 суток. Затем для исследования используют биоптат подкожной жировой клетчатки. В острой стадии у больного определяются водно-электролитные нарушения, смещение pH в кислую сторону. Далее диагностируется повышение активности печеночных ферментов, накопление креатинина и мочевины.
- Аппаратное. При сонографии брюшной полости выявляется гепатомегалия, на ЭКГ присутствуют нарушения ритма (тахикардия, блокады проводимости, фибрилляция). Проведение ЭЭГ при комах позволяет обнаружить признаки угнетения коры больших полушарий. КТ при хронической интоксикации подтверждает уменьшение объемов головного мозга, увеличение его желудочков.
Лечение отравления растворителями
Патология требует комплексного лечения. В токсикогенной стадии лечебные мероприятия направлены на связывание и выведение ксенобиотика из организма. Цель дальнейшей терапии — коррекция имеющихся соматических нарушений, восстановление работы всех систем, устранение клинических симптомов. Пострадавший нуждается в стационарном лечении в условиях специализированного токсикологического центра. При отсутствии такого подразделения больного размещают в ОРИТ ближайшего ЛПУ. Хронические поражения устраняют амбулаторно.
Первая помощь
Основа первой помощи — промывание желудка. Осуществляется бригадой СМП с применением толстого или назогастрального зонда. В качестве промывной жидкости используется вода. Процедуру проводят до получения чистого субстрата, для этого требуется 12-15 литров H2O. После окончания манипуляции через зонд в желудок вводят активированный уголь из расчета 1 таблетка на 10 кг веса. Для удобства препарат можно измельчить и размешать в воде до получения мелкодисперсной взвеси.
Дальнейшая терапия определяется с учетом имеющихся симптомов. Может потребоваться искусственная вентиляция легких посредством комбитьюба или ларингеальной маски, введение дофамина с целью поддержания сердечной деятельности и АД, инфузионная терапия кристаллоидными и коллоидными растворами. Транспортировка осуществляется на носилках с подключением к анестезиологическому монитору. Требуется динамический контроль жизненно важных показателей (артериальное давление, пульс, сатурация, уровень сознания).
Плановое лечение
В течение 2-х суток терапия направлена на скорейшее удаление токсиканта из организма. Пострадавшему назначается активированный уголь курсом 10 дней по 3 раза в сутки. В первые 4 часа результативна гемосорбция. Если с момента отравления прошло много времени, используется перитонеальный диализ, который позволяет удалить депонированный субстрат из жировой клетчатки живота. Форсированный диурез как самостоятельный метод детоксикации неэффективен, но может применяться в составе комплексной терапии.
Медикаментозная схема зависит от имеющихся повреждений. Пациенту могут быть назначены глюкокортикоиды, ингибиторы протеолиза, инотропные средства, унитиол или натрия тиосульфат. Для предотвращения ДВС используют антикоагулянты. Необходимы витамины группы B, медикаменты, предназначенные для коррекции водно-солевого баланса, глюкоза. Умеренно эффективна гипербарическая оксигенация с избытком давления 0,7-1 атмосфер. Рекомендована диета с пониженной энергетической ценностью: количество белка не более 20 граммов/сут, отказ от продуктов, богатых калием.
Лечение хронических отравлений осуществляется амбулаторно или после плановой госпитализации пострадавшего. Требуется полное исключение контакта с токсикантом, смена рода деятельности. Терапия симптоматическая, применение антидотов необоснованно. Необходимо курсовое введение ноотропных средств, антиоксидантов, антидепрессантов, анальгетиков, медикаментов, улучшающих проведение нервного импульса. Проведенные мероприятия купируют часть симптомов, полного восстановления пораженных функций не происходит.
Экспериментальные методы
Прогноз и профилактика
Прогноз при отравлениях дихлорэтаном, четыреххлористым углеродом, трихлорэтиленом резко неблагоприятный. Летальность достигает 60% от общего количества госпитализированных пациентов. Интоксикация метанолом частично корректируется при внутривенном введении этилового спирта, что повышает шансы на выживание. При проглатывании этиленгликоля, экзотоксикозе сложными эфирами смертность не превышает 20-25%. Поражение этанолом становится причиной гибели не более чем в 1-3% случаев, в отдаленном периоде чаще наблюдается полное восстановление.
Отравление растворителями хронического типа обычно не приводит к гибели больного, однако достаточного восстановления функций ЦНС также не происходит. Наблюдения показывают, что через 2 года после прекращения контакта с отравляющим веществом субъективная симптоматика уменьшается, степень атрофии мозга и снижения интеллектуальных функций остается прежней в 70%, прогрессирует в 30% случаев. В промежутке 3-9 лет объективные признаки болезни усиливаются у большинства пострадавших.
Профилактика заключается в использовании специальных средств защиты органов дыхания. Дома растворитель должен храниться в заводской таре вне жилого помещения. Запрещается переливать вещество в емкости из-под съедобных продуктов. Дети, старики и люди с психическими заболеваниями не должны иметь доступа к отравляющим субстанциям. При попадании растворителя на кожу нужно удалить его ветошью, протереть пораженный участок спиртом и промыть водой с мылом. При ухудшении самочувствия после работы с ЛКМ следует вызвать СМП или посетить врача самостоятельно.
Читайте также:

