Можно ли отравится водорослями
Обновлено: 06.05.2024
Подавляющему большинству россиян известно, что употребление некачественных консервированных или копченых продуктов может привести к тяжелому заболеванию – ботулизму. Это острое заболевание инфекционно-токсического генеза, вызываемое возбудителем Clostridium botulinum и токсичным продуктом ее жизнедеятельности, который является сильнейшим ядом биологического происхождения. Именно ботулотоксин делает заболевание крайне тяжелым, а зачастую смертельным.
Что такое ботулизм
Бактерии Clostridium botulinum повсеместно присутствуют в почве, однако из-за высокой требовательности микроорганизмов к условиям для размножения заболевание у людей возникает редко. К примеру, в Москве ежегодно регистрируется около 15-20 случаев ботулизма, а в целом на территории России – не более 200 случаев в год.
Для быстрого устойчивого роста популяции клостридии, являющейся возбудителем ботулизма, необходимо отсутствие кислорода и благоприятная температура в пределах 30-35 градусов Цельсия. Наиболее часто такая среда создается при домашнем консервировании в герметично закрытой банке, солении и копчении. Бактерия бурно размножается в консервированном продукте, обильно выделяя токсин. Чем выше численность бактерий в продукте, тем больше в нем ботулотоксина и, соответственно, выше риск отравления. Размножение бактерий возможно и в кишечнике человека, в этом случае заболевание развивается медленнее.
Палочка ботулизма Clostridium botulinum существует в двух формах – вегетативной – способной к размножению, и споровой – чрезвычайно устойчивой к неблагоприятным внешним факторам. Вегетативная форма бактерии выдерживает контакт с раствором поваренной соли, кислой средой и специями, однако не переносит присутствия кислорода. Она может сохраняться в жизнеспособном состоянии в течение нескольких лет, но не выдерживает 15-минутного кипячения. Споровая форма ботулизма еще более устойчива: сохраняется в течение нескольких десятилетий, в кипятке выдерживает до 6 часов, переносит замораживание, сушку, воздействие 18% солевого раствора. Гибель спор клостридии наступает после получасового автоклавирования при температуре не ниже 120 градусов.
Токсин ботулизма обладает достаточно высокой устойчивостью: в природе сохраняет активность до 118 часов, высокая концентрация поваренной соли (18%) не оказывает на него инактивирующего воздействия. В тоже время токсин в течение 10 минут полностью разрушается при нагревании до 100 °С и инактивируется щелочными растворами (рН более 8) и алкогольными напитками.
Виды заболевания
В зависимости от этиологии, ботулизм может быть:
- пищевым – это наиболее распространенный вид заболевания, возникающий вследствие употребления в пищу продуктов, зараженных Clostridium botulinum;
- раневым – развивающимся из-за контакта раневой поверхности у пациента с поверхностью, на которой присутствуют бактерии;
- детским – развивающимся только у младенцев первого полугода жизни из-за нарушения родителями гигиенических рекомендаций по уходу за ребенком;
- дыхательным – в этом случае возбудитель попадает в организм через органы дыхания в виде спор, в большом количестве распыленных в воздухе (например, при применении бактериологического оружия).
Все перечисленные разновидности, кроме пищевой, встречаются крайне редко. Передача ботулизма от инфицированного человека к здоровому невозможна.
Как избежать инфицирования

Согласно рекомендациям Роспотребнадзора, для профилактики ботулизма следует:
- использовать только консервы, приготовленные промышленным способом;
- ни в коем случае не употреблять в пищу консервы с вздутой крышкой;
- хорошо отмывать от частиц грунта овощи, фрукты и грибы;
- не использовать для домашнего консервирования растительные продукты со следами порчи;
- пойманную или купленную рыбу быстро избавить от внутренностей и хорошо вымыть, после чего хранить в холоде;
- не консервировать, а солить грибы и овощи;
- перед использованием в пищу проваривать консервированные продукты около получаса, чтобы разрушить ботулотоксин.
Следует знать, что продукты, зараженные Clostridium botulinum, по вкусу, цвету и запаху неотличимы от качественной пищи. Лучший способ избежать отравления – термообработка любых консервов в течение 15-20 минут. Это поможет избежать не только ботулизма, но и других кишечных инфекций, вызывающих отравления и воспаления ЖКТ.
Что происходит в организме человека
Инкубационный период при ботулизме вариабелен и может продолжаться от 2 часов до 5 суток, но, как правило, симптомы отравления появляются в течение первых 2-6 часов после попадания бактерии и продуктов ее деятельности в организм. Ботулотоксин начинает проникать в кровь уже в ротовой полости. Основная его часть всасывается в тонком кишечнике и затем распространяется по всему организму. Токсин очень быстро поражает нервные волокна, блокируя передачу к мышечной ткани нервных импульсов, поступающих от головного и спинного мозга. Из-за этого функция мышечных волокон снижается либо полностью прекращается.
От паралича страдают глазные и глотательные мышцы, затем межреберные и мышцы диафрагмы. Уменьшается перистальтическая деятельность кишечника, падает защитная активность лейкоцитов, изменяются метаболические процессы в эритроцитах, в результате чего снабжение кислородом тканей резко ухудшается. Человек испытывает затруднения с дыханием, которые вскоре, если не будет оказана срочная медицинская помощь, приведут к летальному исходу.
Как распознать ботулизм
К основным симптомам ботулизма относят:
- сухость во рту, тошноту, изменение голоса, хрипоту, боль при глотании;
- двоение в глазах, ухудшение зрения (туман, мушки перед глазами);
- опущение верхнего века, расширение зрачков, косоглазие, птоз;
- отсутствие мимики, бледность кожи, шаткость походки, нарушения координации;
- симметричный парез и паралич конечностей, дыхательной мускулатуры (чувство сдавливания грудной клетки);
- вздутие и боли в животе, понос 3-5 раз в день.
При появлении у человека хотя бы одного-двух из перечисленных признаков ботулизма необходимо срочно обращаться к врачу. Промедление чревато самыми тяжелыми последствиями, так как быстро развивающийся паралич мышц дыхательной системы неминуемо приводит к смерти больного.
Диагностика ботулизма в медицинском учреждении включает лабораторные анализы, направленные на обнаружение ботулотоксина и бактерий в рвотных массах и крови пациента. Кроме того, на наличие токсина обязательно исследуются продукты, которые предположительно стали причиной отравления.
Как лечат больных ботулизмом
В домашних условиях первая помощь при ботулизме заключается в скорейшей доставке больного в медицинское учреждение. Чем быстрее это будет сделано, тем выше шансы на благополучное выздоровление. Одновременно следует промыть больному желудок водным раствором питьевой соды (20 г на литр воды), поставить содовую очистительную клизму и дать энтеросорбент.
Перечисленные действия замедлят действие токсина и помогут частично вывести его из организма. Однако они не отменяют вызов скорой помощи и доставку пациента в лечебное учреждение, поскольку при сильной интоксикации у больного может очень быстро развиться паралич дыхательных путей и асфиксия, которая приводит к летальному исходу.
Терапия заболевания включает в себя следующие действия:
- промывание желудка при помощи специального зонда, чтобы удалить остатки зараженной пищи;
- кишечный диализ при помощи специального раствора;
- введение антитоксической сыворотки в соответствии с типом обнаруженных бактерий (А, С или Е);
- введение препаратов для инфузионной терапии для ускорения дезинтоксикации, восстановления водно-электролитного баланса, устранения белковых нарушений;
- введение антибактериальных препаратов;
- меры по устранению гипоксии и ее последствий;
- лечение осложнений ботулизма.
В зависимости от тяжести отравления и общего состояния здоровья лечение ботулизма занимает от нескольких дней до месяца. Однако при своевременном медицинском вмешательстве и соблюдении клинических рекомендаций ботулизм рано или поздно полностью излечивается, а деятельность нервной системы восстанавливается без малейших последствий для ее функционирования.
Вопросы и ответы
Какие продукты вызывают ботулизм наиболее часто?
Медицинская статистика свидетельствует, что первое место среди причин ботулизма занимают домашние консервы – маринованные грибы и огурцы, а также окорока домашнего копчения и сыровяленые колбасы. Менее часто отравление вызывают домашние соления, копченая или вяленая рыба, мясные и рыбные консервы. В редких случаях источником инфекции становится пчелиный мед, картофельный салат с жареным луком в большом количестве масла без последующей термической обработки, маринованные побеги бамбука.
Как можно заразиться ботулизмом?
Источник инфекции ботулизма может быть обнаружен в любых продуктах, контактировавших с зараженной почвой или содержимым кишечника животных, птиц, рыб, в которых находились споры бактерий. Употребление в пищу плохо вымытых продуктов или домашних консервов, приготовленных с недостаточным соблюдением условий стерилизации – вот основные источники заражения.
Как распознать ботулизм у ребенка?
Признаки заболевания ботулизмом у детей неотличимы от симптоматики взрослых людей: боли в животе, понос, изменение голоса или характера плача, у младенцев – неспособность удерживать головку и т.д. Поскольку заболевание развивается очень быстро, при малейшем неблагополучии следует сразу же обратиться к врачу. Своевременно оказанная помощь и соблюдение клинических рекомендаций при ботулизме у детей позволяют избежать наихудших последствий при отравлении.
Отравление сине-зелеными водорослями и его лечение
Большинство отравлений этими водорослями (цианобактериями) связано с реками, озерами и прудами Великих равнин Северной Америки и Австралии. Жаркая погода стимулирует "цветение" воды, а слабый ветер сбитравятся не часто, поскольку отталкивающий вид воды заставляет избегать контакта с ней, однако ее случайное заглатывание возможно при купании в загрязненных водорослями озерах.
а) Токсины сине-зеленых водорослей. Токсины цианобактерий делят по механизму действия на нейро- и гепатотоксичные. Анатоксин-а — это алкалоид, который является нейротоксином, чаще всего обнаруживаемым в водоемах с цианобактериями. Их гепатотоксины представляют собой циклические гепта- и пентапептиды, называемые микроцистинами и нодуларинами.
б) Симптомы отравления сине-зелеными водорослями. После контакта как с сине-зелеными, так и с морскими водорослями могут возникнуть местное раздражение (опухание, конъюнктивит, боль в ухе) и аллергические реакции (ринит, зудящая макулопапулезная сыпь).
Через 3—5 ч после проглатывания загрязненной воды не исключен гастроэнтерит (диарея, спазмы в животе, тошнота, рвота), сходный с амебной дизентерией, но проходящий через 1—2 дня. Питье воды, загрязненной Microcystis aeruginosa, приводило, по данным одного австралийского эпидемиологического исследования, к существенному повышению уровня гамма-глутамилтранспептидазы и менее выраженному — аланинаминотрансферазы.
в) Лабораторные данные. Для определения анатоксина-а существует метод газовой хроматографии с детекцией путем электронного захвата. Его предел чувствительности составляет 5 нг. В клинических условиях он еще не применялся.
Ни одну человеческую смерть пока нельзя однозначно связать с токсинами цианобактерий. К группе риска относятся тренеры по водным видам спорта, персонал, занимающийся очисткой, техническим обслуживанием каналов и рек, а также проверкой качества воды, рыбоводы. Этим лицам необходимо регулярно обследоваться по поводу состояния глаз, кожи, легких, пищеварительного тракта и особенно печени.
г) Лечение отравления сине-зелеными водрослями. Лечение поддерживающее. Обработки местных источников воды сульфатом меди в качестве альгицида чреваты хроническим отравлением медью. Связанные с ним симптомы могут быть приписаны воздействию сине-зеленых водорослей.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отравление водой - водная интоксикация
а) Водная интоксикация — нечастое клиническое состояние, возникающее при избыточном парентеральном или энтеральном введении воды силами медицинского персонала, принудительном поении ребенка, многократном погружении в воду (уроки плавания для младенцев) и добровольном приеме внутрь ледяной воды для облегчения зубной боли.
Такое отравление возможно во время марафонского бега, при клинических испытаниях лекарств (добровольцы пьют много воды для скорейшего выведения их с мочой) или как одно из проявлений психоза. Важнейший предрасполагающий к нему фактор у младенцев — голод при отсутствии адекватного питания. Механизмы развития гипонатриемии обобщены в таблице ниже.
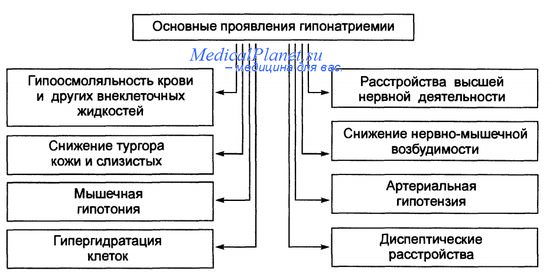
Механизмы гипонатриемии:
I. Уменьшение клиренса свободной воды, вызванное АДГ: - Введение вазопрессина или его аналогов
- Неадекватная секреция АДГ (злокачественные опухоли, поражения центральной нервной системы, туберкулез легких, пневмония и искусственная вентиляция с перемежающимся положительным давлением)
- Адекватная секреция в ответ на снижение объема внеклеточной жидкости
- Секреция в ответ на "снижение эффективного внеклеточного объема" (например, при застойной сердечной недостаточности, циррозе и нефротическом синдроме)
- Секреция в ответ на повышение активности симпатической нервной системы
- Стимуляция барорецепторов
- "Стресс"
II. Уменьшение клиренса свободной воды, вызванное другими средствами (например, окситоцином, диуретиками)
III. Задержка воды, вызванная болезнью почек
IV. Уменьшение клиренса свободной воды, вызванное местными обратимыми причинами в почках:
- Уменьшение поступления растворенных веществ в зону разведения из-за ослабления почечного кровотока, снижения скорости клубочковой фильтрации и усиления реабсорбции натрия в проксимальных канальцах
- Изменение проницаемости для воды петли Генле и собирательной трубочки, вызванное не АДГ (например, дефицитом стероидов)
V. Переход воды из внутриклеточного компартмента во внеклеточный:
- Истощение запасов калия
- Инфузия (например, маннитола и декстрана)
- Гипергликемия
Finberg обобщил процессы, происходящие при водной интоксикации. Чтобы развилось такое расстройство, должна быстро понизиться внеклеточная концентрация растворенных веществ (осмоляльность), создав градиент концентрации между внеклеточным и внутриклеточным пространством, в том числе и между внутрисосудистой жидкостью в головном мозге и прочими находящимися там растворами.
Мозг поражается в первую очередь, поскольку в отличие от других тканей эндотелиальные клетки церебральных капилляров соединены между собой плотными контактами, что создает так называемый гематоэнцефалический барьер.
Возникающий градиент осмоляльности не может быстро компенсироваться путем поступления в сосуды ионов натрия и хлорида из внеклеточной жидкости мозга, поэтому равновесие достигается за счет проникновения воды во внеклеточную жидкость, а оттуда — и в клетки мозга. В результате он "всасывает" по сравнению с другими органами непропорционально много воды. Его разбухание приводит к конвульсиям, но только если разбавление происходит за считанные часы.
Если снижение осмоляльности крови идет медленно (примерно на несколько миллимолей за каждые 12 ч), диффузия хлорида натрия через гематоэнцефалический барьер успевает компенсировать возникающий градиент, поддерживая тем самым постоянство соответствующих объемов и предупреждая развитие судорог. Таким образом, скорость разбавления для клинической картины гипонатриемии важнее, чем амплитуда изменения концентрации.

б) Грудные дети. У одного младенца развилась водная интоксикация, поскольку он пил слишком много водопроводной воды из детской бутылочки емкостью около 240 мл. Доза составляла примерно 7,5 л/м2 в сутки, а период потребления — обычно от 2 до 8 ч в сутки. Иногда ему давали не просто воду, а детскую смесь, разведенную в 3—4 раза сильнее, чем рекомендовано. Это объяснялось недостатком питания, желанием спровоцировать понос или успокоить ребенка. Часто младенца кормили разные люди, не сообщавшие друг другу о содержимом предыдущих бутылочек.
в) Острая симптоматическая гипонатриемия. Острая симптоматическая гипонатриемия у младенцев проявляется генерализованными тонико-клоническими припадками, гипотермией и дыхательной недостаточностью. Припадки продолжительные и слабо поддаются лечению обычными дозами противосудорожных средств. Обычно они начинаются при сывороточной концентрации натрия ниже 125 ммоль/л.
Гипонатриемию следует подозревать у младенцев, которые впервые демонстрируют эпилептическую активность в отсутствие других ее предполагаемых причин.
У пациентов с гипонатриемическими припадками высок риск развития эпилептического статуса и дыхательной недостаточности, а противосудорожные препараты действуют на них слабо.
г) Психогенная водная интоксикация. В 1938 г. Barabal описал первый случай водной интоксикации у больного шизофренией. В 1974 г. Raskind сообщил о летальном исходе самостоятельно вызванной водной интоксикации. Такая патология наблюдается исключительно (80 % случаев) у людей с психиатрическими расстройствами.
От 7 до 18 % пациентов, содержащихся в психиатрических клиниках разных штатов США, испытывают компульсивную тягу к потреблению воды; половина из них страдают от осложнений водной интоксикации. За 2 года наблюдений смертность от такого самоотравления составила 10 %. Двумя важнейшими этиологическими факторами являются первичная полидипсия (называемая также компульсивным питьем воды, или психогенной полидипсией) и неадекватное антидиуретическое состояние организма.
д) Компульсивное питье воды (синонимы: психогенная полидипсия, первичная полидипсия). Компульсивное питье воды (КПВ) обычно означает непрерывное или привычное питье ее в количестве, превышающем нормальное, а психогенная полидипсия — ее избыточное потребление за относительно короткий период; в последнем случае вероятность водной интоксикации выше.
- Предполагаемые причины расстройства. КПВ наблюдается, как правило, среди пациентов психиатрических лечебниц. К предполагаемым его причинам относятся полидипсия как неотъемлемая составляющая психоза (дофаминергическая аберрация); жажда, индуцируемая нейролептиками; феномен нейролептической гиперчувствительности; реакция на ятрогенную ксеростомию; реакция на бред отравления, навязчивую идею и т. п.; скука в сочетании с доступностью воды в клинике, где ее питье рассматривается как дешевый способ развлечения.
По тяжести симптомов больных можно разделить на 4 группы. У первой, самой тяжелой группы в анамнезе присутствует тяжелое поражение головного мозга (эпилептические припадки, делирий и кома), плотность утренней и вечерней мочи не превышает 1,003, а потребление воды, вероятно, соответствует более 10 л/сут. Во второй группе нарушения водного баланса и церебральной функции в общем слабее, а плотность вечерней мочи не превышает 1,005. Эти пациенты, вероятно, пьют в день от 5 до 10 л воды. В третьей группе полидипсия слабая (3—5 л воды в сутки), а лабораторные аномалии наблюдаются редко. У представителей четвертой группы при слабо выраженной полидипсии осложнения и лабораторные аномалии отсутствуют.
е) Синдром неадекватной секреции антидиуретического гормона (СНАДГ). Banter и Schwartz в 1967 г. описали характерные признаки СНАДГ следующим образом:
1) гипонатриемия с гипоосмоляльностыо сыворотки;
2) продолжающаяся почечная экскреция натрия, несмотря на гипонатриемию;
3) отсутствие клинических симптомов обезвоживания;
4) разведение мочи ниже максимального, т. е. она гипер-тоничнее плазмы;
5) нормальная функция почек и надпочечников.
Среди факторов, сочетающихся со СНАДГ, указываются стресс, табакокурение, травма головы, прием психотропных средств (например, амитриптилина, флуфе-назина, галоперидола, хлорпромазина и тиотексина), противосудорожных лекарств (например, карбамазепи-на), диуретиков, противораковых средств и различные патологические состояния (в первую очередь злокачественные опухоли).
СНАДГ сходен с психогенной полидипсией в том, что уровень натрия в сыворотке, ее осмоляльность и концентрация мочевинного азота крови низки из-за избытка внеклеточной воды, возникающего вследствие ее усиленной реабсорбции почками. Следовательно, моча при СНАДГ концентрированная, с высокой осмоляльностью, тогда как при психогенной полидипсии она разбавлена из-за избытка воды по всему организму.
ж) Водное самоотравление. Самоиндуцированную водную интоксикацию, или водное самоотравление, диагностируют по неврологическим симптомам в сочетании с низким уровнем натрия в сыворотке и/или ее осмоляльности и недавней полидипсией в анамнезе при отсутствии других предполагаемых причин неврологических расстройств и гипонатриемии.

- Клиническая картина. К ранним признакам водной интоксикации относятся головная боль, затуманенное зрение, полиурия, рвота, тремор и обострение психоза. Более серьезные симптомы включают мышечные спазмы, атаксию, делирий, ступор, кому и судороги. У психиатрических пациентов наиболее распространенным проявлением водного самоотравления являются большие эпилептические припадки, наблюдаемые примерно в 80 % случаев.
Таким образом, эту интоксикацию следует учитывать при дифференциальной диагностике недавно начавшихся эпилептических припадков, особенно у пациентов психиатрических лечебниц.
- Лечение. Лечение водного самоотравления основано на выявлении его причины, ограничении приема воды на ранних стадиях и применении фуросемида. СНАДГ, сочетающийся с полидипсией, можно лечить антидиуретическим гормоном, демеклоциклином (600—1200 мг/сут) или карбонатом лития (900—1200 мг/сут). Судя по данным одного предварительного контролируемого исследования, инъекции налоксона могут ослабить компульсивную тягу к воде у психиатрических пациентов с психозом, перемежающейся гипонатриемией и полидипсией.
з) Центральный понтинный миелинолиз. Клинические проявления этой патологии могут включать в себя снижение ясности сознания, поведенческие отклонения без очаговых симптомов, спастическую квадриплегию и надъядерный паралич нервов ромбовидного мозга, что сочетается с повышением сывороточного уровня натрия более чем на 0,5 ммоль/л в 1 ч. По-видимому, наибольший риск осложнений, связанных с быстрой коррекцией гипонатриемии, испытывают пациенты, у которых она соответствует концентрации натрия ниже 105 ммоль/л.
Arieff и соавт. считают, что ЦПМ редко сочетается с гипонатриемией, и такой диагноз часто ставят ошибочно в результате неправильной оценки рентгенологических данных. На сегодняшний день однозначно связать лечение гипонатриемии с развитием ЦПМ нельзя. Этот вопрос требует дальнейшего изучения.
Тем не менее пациентам показана диета, исключающая избыточное потребление воды.
Центральный понтинный миелинолизис - клинические признаки:
• Тетрапарез: обычно спастический, хотя бывает и вялый, особенно вскоре после наступления
• Псевдобульбарный паралич: дизартрия, дисфагия, слабая подвижность языка и неба, усиленный подбородочный рефлекс и эмоциональная лабильность
• Раннее уменьшение ясности сознания
• Прогрессирование до синдрома "изоляции"
• Другие связанные со стволом головного мозга симптомы в зависимости от масштабов миелинолизиса; невозможность двигать глазами, отсутствие зрачковых реакций
• Мозжечковая атаксия, если поражаются ножки или полушария мозжечка
• Если одновременно присутствует гипонатриемическая энцефалопатия, возможны эпилептические припадки
Лечение отравления водой (водной интоксикации)
Swales предложил следующий подход к лечению острой и хронической гипонатриемии.
При хронической гипонатриемии (например, вследствие мочегонной терапии или синдрома неадекватной секреции АДГ), если симптомов нет, неотложное лечение не обязательно. Оно должно быть направлено в первую очередь на устранение причины патологии.
При наличии симптомов назначения определяются тяжестью клинической картины. Если симптоматика слабая (например, летаргия, спутанность сознания), следует устранить причину расстройства и ограничить потребление воды.
Ударные дозы калия перорально (если его сывороточная концентрация ниже нормы или у ее нижнего предела) повышают сывороточный уровень натрия, увеличивая главным образом внутриклеточную осмоляльность.
Острая гипонатриемия обычно возникает вследствие ятрогенной перегрузки организма жидкостью в послеоперационный период или избыточного ее потребления в результате психиатрического расстройства. В течение 24 ч после начала опасность, связанная с ее коррекцией, вероятно, невелика.
И напротив, сама по себе тяжелая гипонатриемия сравнительно опасна. Необходимо экстренное повышение уровня натрия до 120—130 ммоль/л путем ограничения поступления воды и вливания рассчитанного количества солевого раствора. Сывороточную концентрацию натрия надо увеличивать не более чем на 10 ммоль/л в сутки.
По-видимому, вполне адекватен инфузионный раствор с осмолярностью, вдвое превышающей изотоническую. Резких скачков осмоляльности сыворотки, вызываемых более высокой его концентрацией, надо избегать. Сывороточные уровни электролитов измеряют с интервалом 2—3 ч. Если гипонатриемия связана с перегрузкой жидкостью, вливание следует сочетать с внутривенным введением фуросемида.
Схема первой помощи при гипонатриемии
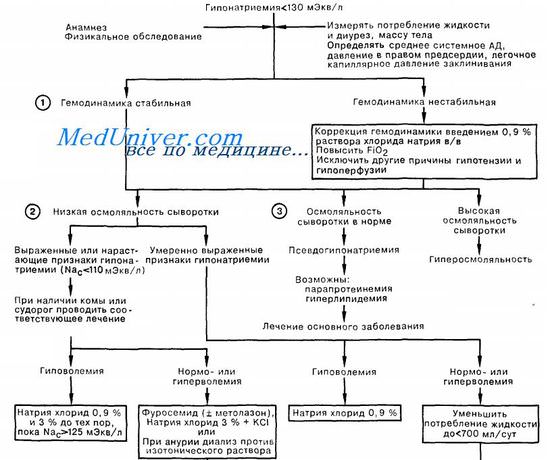
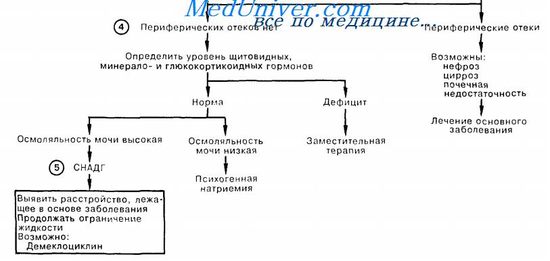
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Сине-зеленые водоросли и отравление
Этот термин означает стремительное размножение водорослей в сложившихся идеальных условиях: теплая и солнечная погода, застоявшаяся вода или очень медленное течение, изобилие питательных веществ (например, на участке сброса сточных вод). При этом вода приобретает цвет, который зависит от пигмента, содержащегося в телах водорослей.
В группу повышенного риска входят дети с их более чувствительной кожей и менее совершенной иммунной защитой. Кроме того, дети с большей вероятностью случайно вдохнут или проглотят воду из водоема с цианобактериями.
Можно ли снизить опасность токсинов водорослей?
Красный прилив, опасный для здоровья
Сегодня санитарные службы Италии контролируют состояние динофлагеллят и своевременно предупреждают отдыхающих или закрывают пляжи — в зависимости от политики властей данного участка побережья. Отдыхающим рекомендуют обязательно принимать душ после посещения пляжа.
Во время красных приливов токсины динофлагеллят могут накапливаться в телах моллюсков, которые ими питаются. И такие моллюски будут представлять реальную опасность для человека и для рыбы, которые их съедят. Ученые говорят о паралитических, амнезийных, диаретических и нейротоксических вариантах отравления моллюсков — в зависимости от вида динофлагеллят и их токсинов, попавших в тело беспозвоночного деликатеса.
В России с динофлагеллятами можно столкнуться в Балтийском море, где они тоже иногда становятся причиной красных приливов. Речь идет о виде Alexandrium ostenfeldii. По мнению ученых, это связано с низкой соленостью Балтийского моря, а также с высоким уровнем его загрязнения в некоторых прибрежных регионах.
В прошлом году Институт национальных ресурсов Финляндии распространил предупреждение о том, что Alexandrium ostenfeldii начали распространяться по акватории Балтийского моря, так что даже безопасные ныне районы могут вскоре оказаться под угрозой.
Казнь египетская и динофлагелляты
Опасность гаффской болезни
Говоря о патологиях, причиной которых является планктон, нельзя не упомянуть так называемую гаффскую болезнь. Это название она получила потому, что случилась в заливе (Haff, нем.) в окрестностях нынешнего Калининграда. Она же — сартланская болезнь (потому что была вспышка на озере Сартлан), и она же юксовская (потому что несколько вспышек было на Юксовском озере).
Подавляющее большинство вспышек гаффской болезни произошли на территории России (а раньше Советского Союза) и Германии, но несколько случаев было отмечено на территории США.
Речь идет о массовых пищевых отравлениях, на фоне которых развивались судороги, почечная и печеночная недостаточность, и в 1-2% случаев — смерть человека. Источником яда была рыба, временно ставшая опасной для здоровья.
Анализы показали, что, скорее всего, рыба эта питалась фитопланктоном — в частности, сине-зелеными водрослями, которые содержали упоминаемые выше токсины. При употреблении такой рыбы у человека развивалась пароксизмально-токсическая алиментарная миоглобинурия — болезнь, характерным признаком которой является наличие в крови миоглобина, свидетельствующего о распаде мышц.
Пищевое отравление — вещь крайне неприятная, и чаще всего мы сталкиваемся с этой проблемой летом. Наиболее распространенные бактерии, вызывающие отравление, — это кампилобактер, сальмонелла, кишечная палочка и листерия.
Разбираемся, можно ли отравиться, если выпить парного молока в деревне, какие симптомы возникают при разных типах отравлений и как лечиться в каждом из случаев.
Причины отравлений
Пищевое отравление возникает, если съесть или выпить что-то, что заражено вредными бактериями или вирусами. Каждый 6-й человек в мире получает пищевое отравление хотя бы раз в год. К счастью, в большинстве случаев это легко текущее заболевание, которое быстро проходит благодаря отдыху и соблюдению питьевого режима. Однако некоторые случаи требуют медицинской помощи.

— Причин отравлений может быть много. Перечислю основные из них.
- Употребление в пищу продуктов с просроченным сроком годности или неправильно хранившихся. В них, особенно в молочных продуктах, начинают развиваться вредные микроорганизмы, которые и вызывают отравление.
- Прием в пищу блюд, не прошедших до конца необходимую обработку, например приготовленных из мяса или рыбы.
- Употребление грибов, растений или ягод, непригодных для еды.
- Случайное попадание в организм вместе с пищей каких-либо химических веществ.
- В первую очередь возникает беспокойство в пищеварительной системе, которое после отравления провоцирует частую диарею или рвоту; бывают случаи их одновременного появления. Стул при этом может быть с примесями слизи.
- В животе появляются болезненные ощущения (особенно в области желудка).
- Ухудшается общее состояние, повышается температура тела, появляются слабость, сонливость, пропадает аппетит.
- Если рвота и диарея частые, то может наступить обезвоживание организма. Оно выражается заострением черт лица, а также сухостью кожи. Кроме этого, могут наблюдаться судороги.

Что такое кампилобактер?
Кампилобактер — это вид бактерий, которые обитают в кишечнике животных, особенно домашней птицы, такой как курица и индейка.
Источники попадания кампилобактерий в организм:
- недоваренная домашняя птица или моллюски, употребляемые в пищу;
- питьевая вода, в которой содержатся следы кала зараженных людей или животных.
Инкубационный период для развития кампилобактериального отравления — от 2 до 5 дней .
Спустя это время появляются симптомы, которые обычно длятся от 2 до 10 дней и включают в себя:
- диарею, которая может быть кровавой;
- тошноту и рвоту;
- спазмы желудка, боль в области живота;
- головную боль;
- высокую температуру.
Лечение кампилобактериальной инфекции
Большинство людей выздоравливают сами по себе, главное — обеспечить адекватную гидратацию и поддерживать электролитный баланс. Однако в тяжелых случаях, когда болезнь долго не проходит, нужно обязательно обращаться к врачу.

— Что при отравлении можно делать самостоятельно?
- Для начала необходимо обеспечить больного постоянным питьем, для того чтобы избежать обезвоживания организма при отравлении. Это должна быть чистая, кипяченая вода комнатной температуры. Детям старше 5 лет можно давать отвары ромашки, шиповника или чай.
- Далее нужно принять сорбенты, это может быть активированный уголь, который впитывает в себя вредные вещества и выводит их из организма. Однако прием сорбентов запрещен, если наблюдается желудочное кровотечение или непроходимость кишечника.
- Также в этот период необходимо тщательно следить за питанием. В первые сутки лучше воздержаться от приема пищи. На следующий день можно давать больному сухари, каши на воде, легкие бульоны, чаи, лечебные отвары или простую воду. Такого питания лучше придерживаться несколько дней, аккуратно возвращаясь к прежнему, исключая, соответственно, продукты, способные вызвать отравление.
Следует помнить, что на время лечения отравления лучше не прибегать к тем лекарствам и продуктам, которые способны закрепить стул. Лучше, если все вредные вещества будут выходить из организма естественным путем, ведь для этого в нем и включается защитная функция в виде диареи или тошноты.

Как предотвратить кампилобактериальную инфекцию
Поскольку основным источником кампилобактерий является домашняя птица, крайне важно правильное обращение с ней.
- Убедитесь, что вы готовите домашнюю птицу при температуре не ниже 75 градусов по Цельсию.
- Вымойте посуду, которую вы используете для обработки сырого мяса, в горячей мыльной воде.
Что такое сальмонелла?
Сальмонелла — одна из самых распространенных причин пищевого отравления. Сальмонелла — это вид бактерий, которые живут в кишечнике человека и животных и могут загрязнять многие виды пищи. Свежие фрукты и овощи, яйца и все виды мяса, молоко, сливочное масло могут быть источниками сальмонеллы .
Симптомы отравления сальмонеллой обычно возникают через 12-72 часа после употребления загрязненной пищи и могут не проходить до недели .
Наиболее распространенные симптомы сальмонеллеза:
- длительная диарея с сильными режущими болями в животе и метеоризмом;
- тошнота, длительная рвота;
- отсутствие аппетита;
- головная боль, повышение температуры тела;
- озноб и общая слабость организма.

Лечение сальмонеллеза
При признаках обезвоженности врачи вводят пациентам жидкость внутривенно, также рекомендуется прием противорвотных лекарств, если тошнота не проходит.
В случаях, когда наблюдается высокая температура и сильное обезвоживание от рвоты и диареи, назначают антибиотики. Они также могут быть необходимы людям с ослабленной иммунной системой или пожилым пациентам.
В большинстве случаев симптомы сальмонеллеза не являются серьезными и проходят сами по себе. Однако сильная рвота, обезвоживание, кровавая диарея, сильная боль в животе и в целом отсутствие улучшения состояния пациента в течение продолжительного времени — все это причины обратиться за медицинской помощью.
Как предотвратить заражение сальмонеллой
Лучший способ избежать заражения сальмонеллой — не употреблять в пищу сырое мяса и яйца. Сальмонелла может находиться и на поверхности фруктов и овощей, поэтому их всегда следует тщательно мыть перед едой.

Что такое кишечная палочка?
Кишечная палочка (лат. Escherichia coli) — это тип бактерий, которые обитают в кишечнике людей и животных и помогают переваривать пищу. И хотя некоторые штаммы кишечной палочки полезны, другие могут вызывать заболевания и даже могут быть опасны для жизни .
Источники кишечной палочки — зараженная ею пища , в частности, говяжий фарш, непастеризованное молоко и сырые овощи и зелень, например шпинат. При отравлении кишечной палочкой симптомы могут проявиться уже на следующий день — и вплоть до 10 дней после употребления неблагоприятной пищи.
Наиболее распространенные симптомы острой кишечной инфекции, вызванной кишечной палочкой:
- сильная и иногда кровавая диарея;
- рвота;
- боли в животе;
- озноб, лихорадка.
Лечение кишечной инфекции, вызванной кишечной палочкой
Как правило, в данном случае лечение не требует похода к врачу.
Инфекция кишечной палочки обычно не лечится антибиотиками, поскольку антибиотики могут только усугубить симптомы. Все дело в том, что, когда бактерии E. coli быстро умирают, они выделяют большое количество токсинов и ухудшают самочувствие человека.
Вместо этого лечение заключается во вводе жидкости внутривенно, если есть симптомы обезвоживания, и устранении симптомов инфекции. На то, чтобы выздороветь, обычно требуется 5-7 дней .
В некоторых случаях кишечная палочка может вызвать опасное для жизни заболевание почек — гемолитический уремический синдром (ГУС). Общими симптомами ГУС являются редкое мочеиспускание, моча темного цвета, бледный цвет лица. В таком случае следует немедленно обратиться за медицинской помощью.
Как предотвратить заражение кишечной палочкой
Чтобы избежать заражения кишечной палочкой, всегда тщательно готовьте мясо и избегайте непастеризованного молока. Кишечная палочка также может обитать на поверхности свежих фруктов и овощей, поэтому всегда важно тщательно мыть их перед их употреблением.

Что такое листерия?
Листерии (лат. Listeria monocytogenes) — бактерии, которые живут во многих средах, включая воду, почву и экскременты животных . Наиболее распространенные каналы заражения листериями — это прием в пищу:
- загрязненных мягких сыров, таких как бри или кесо фреско;
- зараженных мясных деликатесов или хот-догов;
- непастеризованного молока;
- грязных фруктов и овощей.
После употребления пищи, зараженной листериями, симптомы могут появиться в течение недели, но в некоторых случаях они возникают и спустя месяц.
Основные симптомы заражения листериями — листериоза:
- диарея;
- озноб, лихорадка;
- головные и мышечные боли;
- тошнота, рвота.
Иногда отмечается бессимптомное течение болезни.
Лечение листериоза
Большинство случаев листериоза являются легкими и не требуют особенного лечения. Обычно люди начинают чувствовать себя лучше сами по себе уже через несколько дней . Но для беременных женщин, новорожденных детей и людей с ослабленным иммунитетом листериоз является опасным заболеванием.
Беременным с листериозом рекомендуется пройти курс лечения антибиотиками, чтобы инфекция не повлияла на ребенка. Беременные пациентки могут чувствовать такие симптомы листериоза, как усталость, лихорадка и боль в мышцах .
Как предотвратить заражение листерией
Если вы находитесь в группе риска по листериозу, вам следует избегать мягких сыров, мясных деликатесов и хот-догов, если перед подачей на стол они не подвергались такой температурной обработке, когда внутри блюда температура составляет не меньше 75 градусов.
Люди, которые не находятся в группе риска, должны соблюдать обычные меры предосторожности: тщательно готовить мясо и мыть руки при работе с продуктами.


— Что касается детских пищевых отравлений, клиника любой инфекционной болезни наступает быстрее из-за особенностей детского организма. Но ребенок не всегда может адекватно оценить свои жалобы и состояния, поэтому важен контроль со стороны родителей и своевременное обращение к врачу, особенно если есть следующие симптомы:
- жидкий стул больше 5 раз в день;
- наличие крови в стуле даже однократно;
- непрекращающаяся рвота;
- повышение температуры;
- наличие других признаков интоксикации (слабость, вялость).
Для детей обезвоживание, нарушение электролитного баланса при отравлении намного опаснее, чем для взрослых. Ребенок не всегда будет соблюдать рекомендации, поэтому в лечении крайне важно непосредственное участие родителей.
Снижение аппетита у ребенка при отравлениях — это нормально. Тактика лечения здесь — холод, голод и покой. Главное — напоить ребенка. А препараты (адсорбенты, пробиотики, антибиотики и нормальную флору) уже назначает врач.
Читайте также:

