Можно ли при кишечной инфекции дать ношпу
Обновлено: 24.04.2024
Острая кишечная инфекция (ОКИ) — это инфекционное воспаление желудка и кишечника, которое проявляется диареей (жидкий стул более 3 раз в сутки), иногда тошнотой, рвотой и повышением температуры тела. Примерно в 80% случаев кишечная инфекция вызывается вирусами (очень часто это ротавирус), то есть применение антибиотиков не будет иметь никакого эффекта.
Чего нужно бояться при кишечной инфекции и как не попасть в больницу
Самое опасное для ребенка с поносом и рвотой — обезвоживание. Именно из-за него приходится госпитализировать ребенка, если родители не смогли его отпоить. Как этого не допустить, мы с вами очень подробно разберем ниже.
Что мне делать, если мой ребенок заболел ОКИ?
Чаще всего нетяжелые кишечные инфекции можно лечить в домашних условиях. При появлении симптомов заболевания желательно связаться со своим врачом и предупредить его, что ваш ребенок заболел, и подробно описать всю ситуацию. Диарея и рвота (плюс еще и повышение температуры) — это потеря воды и солей, а значит, первое и основное, что должны сделать родители — восполнить уже имеющиеся потери и постоянно компенсировать то, что будет теряться дальше.
Сколько давать жидкости?
В среднем для отпаивания ребенка при острой кишечной инфекции нужно примерно 100 мл на каждый килограмм массы тела (1000 мл для малыша весом 10 кг), но может понадобиться и больше. Чтобы было более удобно, вам нужно следить за тем, чтобы у ребенка была влажная кожа и писал он примерно раз в три часа. Если писаете реже – значит, недоработали, давайте больше пить, пока мочеиспускания не участятся.
Чем отпаивать?
Чем кормить?
Пока у ребенка рвота, ему вообще нет смысла давать еду — только жидкость. Когда рвота прекратится, то параллельно с отпаиванием вы можете предлагать уже и еду, но строго по аппетиту! Не нужно кормить насильно — это только вызовет рвоту и усилит понос. Дети на грудном вскармливании прекрасно обходятся грудным молоком + солевые растворы или компот при необходимости. Более старшие дети могут начинать с легко усваиваемых продуктов: фруктовые кисели, сухари с чаем, галетное печенье, рисовая каша (с компотом, например), супы не на бульоне.
Основное правило — давайте часто, но понемногу. Через день-два уже можно возвращаться к прежним продуктам (тому, что ел до болезни), исключив на некоторое время жареное, жирное и острое.
Какое еще лечение эффективно при кишечной инфекции?
Всемирная организация здравоохранения и другие крупные медицинские организации рекомендуют помимо восполнения жидкости и продолжения кормления принимать препараты цинка. Многочисленные исследования показали, что прием препаратов цинка (10–20 мг в сутки вплоть до прекращения диареи) существенно снижает тяжесть и продолжительность диареи у детей младше 5 лет. В настоящее время на основании проведенных исследований рекомендуется вводить цинк (10–20 мг/день) в рацион всех детей с диареей в течение 10–14 дней.
Также вы много слышали о пробиотиках. Доказано, что пробиотики снижают длительность диареи у детей на фоне кишечной инфекции в среднем на 24 часа. Это все, на что вы можете рассчитывать.
Можно ли детям назначать противодиарейный препарат лоперамид?
Нет. Это лекарство запрещено для применения детям в связи с риском развития угрожающих жизни побочных эффектов.
Если почти 80 % всех кишечных инфекций вызываются вирусами, значит, будут очень полезны противовирусные препараты?
А когда нужно давать антибиотики?
Антибиотики при острых кишечных инфекциях показаны довольно редко, в основном это так называемые инвазивные диареи, когда в кале появляется кровь. Еще их применяют в случае заболевания холерой, а также внекишечными бактериальными инфекциями, которые приводят к развитию диареи (пневмония, средний отит и т. д.). Как вы уже поняли, примерно в 80 % всех случаев кишечных инфекций антибиотики назначаются зря. И это как минимум.
Я не хочу, чтобы мой ребенок заболел. Как предотвратить это?
Как все запутано! А можно на примере объяснить, как же все-таки правильно лечить острую кишечную инфекцию?
А если у ребенка поднимается температура?
Вы можете дать жаропонижающий препарат для облегчения состояния — ибупрофен или парацетамол в обычной дозировке. Подробнее о лихорадке и методах борьбы с ней можете почитать Правда и мифы о лихорадке.
Малыш отказывается пить. Как поступить?
Сколько будет длиться этот понос?
В большинстве случаев самая острая фаза диареи прекращается за 5–7, реже — 9 дней. После этого у ребенка может оставаться на некоторое время жидковатый неоформленный стул, пока не восстановится кишечник, но это уже не профузный понос 10–20 раз за сутки.
Когда нужно немедленно обращаться к врачу?
По большому счету, в двух ситуациях:
1) если у ребенка в кале появилась кровь. Появление крови в кале говорит о поражении толстого кишечника, что чаще всего бывает при бактериальных кишечных инфекциях, — в таком случае может понадобиться антибиотик;
2) если вы не справились с отпаиванием, то есть, вопреки всем вашим стараниям, у ребенка кожа стала сухой и он не писал в течение 6 часов (у грудных детей памперс сухой на протяжении 6 часов), вам нужно обратиться за медицинской помощью, поскольку, скорее всего, понадобится внутривенное восполнение жидкости.
опубликовано 02/05/2016 16:26
обновлено 03/03/2019
— Инфекционные болезни
Основано на официальной инструкции по применению препарата, утверждено компанией-производителем и подготовлено для печатного издания справочника Видаль 2022 года.
Владелец регистрационного удостоверения:
Произведено:
Контакты для обращений:
Лекарственная форма
Форма выпуска, упаковка и состав препарата Но-шпа ®
Таблетки желтого с зеленоватым или оранжеватым оттенком цвета, круглые, двояковыпуклые, с гравировкой "spa" на одной стороне.
| 1 таб. | |
| дротаверина гидрохлорид | 40 мг |
Вспомогательные вещества: магния стеарат - 3 мг, тальк - 4 мг, повидон - 6 мг, крахмал кукурузный - 35 мг, лактозы моногидрат - 52 мг.
6 шт. - блистеры ПВХ/Алюминий (1) - пачки картонные.
24 шт. - блистеры ПВХ/Алюминий (1) - пачки картонные.
60 шт. - флаконы полипропиленовые (1) с пробкой полиэтиленовой, снабженной штучным дозатором - пачки картонные.
64 шт. - флаконы полипропиленовые (1) с пробкой полиэтиленовой, снабженной штучным дозатором - пачки картонные.
100 шт. - флаконы полипропиленовые (1) с пробкой полиэтиленовой - пачки картонные.
Фармакологическое действие
Дротаверин представляет собой производное изохинолина, которое проявляет мощное спазмолитическое действие на гладкую мускулатуру за счет ингибирования фермента фосфодиэстеразы 4 типа (ФДЭ4). Ингибирование фермента ФДЭ4 приводит к повышению концентрации цАМФ, инактивации киназы легкой цепи миозина, что в дальнейшем вызывает расслабление гладкой мускулатуры.
Снижающий концентрацию ионов Са 2+ эффект дротаверина через цАМФ объясняет антагонистический эффект дротаверина по отношению к ионам Са 2+ .
In vitro дротаверин ингибирует фермент ФДЭ4 без ингибирования ферментов ФДЭ3 и ФДЭ5. Поэтому эффективность дротаверина зависит от концентраций ФДЭ4 в разных тканях. ФДЭ4 наиболее важна для подавления сократительной активности гладкой мускулатуры, в связи с чем селективное ингибирование ФДЭ4 может быть полезным для лечения гиперкинетических дискинезий и различных заболеваний, сопровождающихся спастическим состоянием ЖКТ.
Гидролиз цАМФ в миокарде и гладкой мускулатуре сосудов происходит, главным образом, с помощью фермента ФДЭ3, чем объясняется тот факт, что при высокой спазмолитической активности у дротаверина отсутствуют серьезные побочные эффекты со стороны сердца и сосудов и выраженные эффекты в отношении сердечно-сосудистой системы.
Дротаверин эффективен при спазмах гладкой мускулатуры как нейрогенного, так и мышечного происхождения. Независимо от типа вегетативной иннервации, дротаверин расслабляет гладкую мускулатуру ЖКТ, желчевыводящих путей, мочеполовой системы.
Вследствие своего сосудорасширяющего действия дротаверин улучшает кровоснабжение тканей. Таким образом, вышеописанные механизмы действия дротаверина устраняют спазм гладкой мускулатуры, что приводит к уменьшению боли.
Фармакокинетика
По сравнению с папаверином дротаверин при приеме внутрь быстрее и более полно абсорбируется из ЖКТ. После пресистемного метаболизма в системный кровоток поступает 65% принятой дозы дротаверина. С max в плазме крови достигается через 45-60 мин.
In vitro дротаверин имеет высокую связь с белками плазмы (95-98%), особенно с альбумином, β- и γ-глобулинами. Дротаверин равномерно распределяется в тканях, проникает в гладкомышечные клетки. Не проникает через ГЭБ. Дротаверин и/или его метаболиты могут незначительно проникать через плацентарный барьер.
Дротаверин почти полностью метаболизируется в печени.
Показания препарата Но-шпа ®
- спазмы гладкой мускулатуры при заболеваниях желчевыводящих путей: холецистолитиаз, холангиолитиаз, холецистит, перихолецистит, холангит, папиллит;
- спазмы гладкой мускулатуры мочевыводящих путей: нефролитиаз, уретролитиаз, пиелит, цистит, спазмы мочевого пузыря.
В качестве вспомогательной терапии:
- при спазмах гладкой мускулатуры ЖКТ: язвенная болезнь желудка и двенадцатиперстной кишки, гастрит, спазмы кардии и привратника, энтерит, колит, спастический колит с запором и синдром раздраженного кишечника с метеоризмом;
- при головных болях напряжения;
- при дисменорее (менструальных болях).
| Код МКБ-10 | Показание |
| G44.2 | Головная боль напряженного типа |
| K25 | Язва желудка |
| K26 | Язва двенадцатиперстной кишки |
| K27 | Пептическая язва |
| K29 | Гастрит и дуоденит |
| K31.3 | Пилороспазм, не классифицируемый в других рубриках |
| K52.9 | Неинфекционный гастроэнтерит и колит неуточненный |
| K58 | Синдром раздраженного кишечника |
| K80 | Желчнокаменная болезнь [холелитиаз] (в т.ч. печеночная колика) |
| K81.0 | Острый холецистит |
| K81.1 | Хронический холецистит |
| K82.8 | Другие уточненные болезни желчного пузыря и пузырного протока (в т.ч. дискинезия) |
| K83.0 | Холангит |
| K83.8 | Другие уточненные болезни желчевыводящих путей |
| N10 | Острый тубулоинстерстициальный нефрит (острый пиелонефрит) |
| N11 | Хронический тубулоинтерстициальный нефрит (хронический пиелонефрит) |
| N20 | Камни почки и мочеточника |
| N21 | Камни нижних отделов мочевых путей |
| N23 | Почечная колика неуточненная |
| N30 | Цистит |
| N94.4 | Первичная дисменорея |
| N94.5 | Вторичная дисменорея |
| R10.4 | Другие и неуточненные боли в области живота (колика) |
| R30.1 | Тенезмы мочевого пузыря |
Режим дозирования
По 1-2 таблетки на один прием 2-3 раза/сут. Максимальная суточная доза – 6 таблеток (что соответствует 240 мг).
Клинические исследования по применению дротаверина у детей не проводились.
В случае назначения дротаверина детям:
- от 6 до 12 лет: по 1 таблетке на один прием 1-2 раза/сут. Максимальная суточная доза - 2 таблетки (что соответствует 80 мг);
- старше 12 лет: по 1 таблетке на один прием 1-4 раза/сут или по 2 таблетки на один прием 1-2 раза/сут. Максимальная суточная доза - 4 таблетки (что соответствует 160 мг).
При приеме препарата без консультации с врачом рекомендованная продолжительность приема препарата обычно составляет 1-2 дня. В случаях, когда дротаверин применяется в качестве вспомогательной терапии, продолжительность лечения без консультации с врачом может быть больше (2-3 дня). Если болевой синдром сохраняется, пациенту следует обратиться к врачу.
Метод оценки эффективности
Если пациент может легко самостоятельно диагностировать симптомы своего заболевания, так как они являются для него хорошо известными, то эффективность лечения, а именно - исчезновение болей, также легко поддается оценке пациентом. Если в течение нескольких часов после приема максимальной разовой дозы наблюдается умеренное уменьшение боли или отсутствие уменьшения боли, или если боль существенно не уменьшается после приема максимальной суточной дозы, рекомендуется обратиться к врачу.
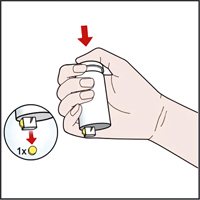
При использовании флакона с полиэтиленовой пробкой, снабженной штучным дозатором: перед использованием следует удалить защитную полоску с верхней части флакона и наклейку со дна флакона. Расположить флакон в ладони таким образом, чтобы дозирующее отверстие на донышке не упиралось в ладонь. Затем надавить на верхнюю часть флакона, в результате чего одна таблетка выпадет из дозирующего отверстия на донышке.
Побочное действие
Со стороны нервной системы: редко – головная боль, вертиго, бессонница; частота неизвестна - головокружение.
Со стороны сердечно-сосудистой системы: редко – ощущение сердцебиения, снижение АД.
Со стороны ЖКТ: редко – тошнота, запор.
Со стороны иммунной системы: редко - аллергические реакции (ангионевротический отек, крапивница, зуд, сыпь) (см. раздел "Противопоказания").
Противопоказания к применению
- тяжелая печеночная или почечная недостаточность;
- тяжелая сердечная недостаточность (синдром низкого сердечного выброса);
- детский возраст до 6 лет;
- период грудного вскармливания (клинические данные отсутствуют);
- наследственная непереносимость галактозы, дефицит лактазы, синдром мальабсорбции глюкозы-галактозы;
- повышенная чувствительность к действующему веществу или любому из вспомогательных веществ препарата.
С осторожностью: артериальная гипотензия, беременность, у детей (недостаточность клинического опыта применения).
Применение при беременности и кормлении грудью
В проведенных исследованиях не выявлено тератогенного и эмбриотоксического действия дротаверина, а также неблагоприятного воздействия на течение беременности. Однако при необходимости применения препарата Но-шпа ® при беременности следует соблюдать осторожность и назначать препарат только после оценки соотношения потенциальной пользы для матери и возможного риска для плода.
В связи с отсутствием необходимых доклинических и клинических данных в период лактации назначать препарат не рекомендуется.
Применение при нарушениях функции печени
Применение при нарушениях функции почек
Применение у детей
Противопоказан прием препарата детям в возрасте до 6 лет.
Особые указания
Каждая таблетка препарата Но-шпа ® 40 мг содержит 52 мг лактозы моногидрата. Это может вызывать желудочно-кишечные жалобы у пациентов с непереносимостью лактозы. Данная форма неприемлема для пациентов с дефицитом лактазы, галактоземией или синдромом нарушенной абсорбции глюкозы/галактозы.
Влияние на способность к управлению транспортными средствами и механизмами
При приеме внутрь в терапевтических дозах дротаверин не оказывает влияние на способность к вождению автотранспорта и выполнению работы, требующей повышенной концентрации внимания. При проявлении каких-либо побочных реакций вопрос о вождении транспорта и работе с механизмами требует индивидуального рассмотрения. В случае появления головокружения после приема препарата, следует избегать занятия потенциально опасными видами деятельности, такими как управление транспортными средствами и работа с механизмами.
Передозировка
Симптомы: передозировка дротаверина ассоциировалась с нарушениями сердечного ритма и проводимости, включая полную блокаду ножек пучка Гиса и остановку сердца, которая может быть фатальной.
Лечение: в случае передозировки пациенты должны находиться под медицинским наблюдением. При необходимости следует проводить симптоматическое и направленное на поддержание основных функций организма лечение, включая стимуляцию рвоты или промывание желудка.
Лекарственное взаимодействие
Ингибиторы ФДЭ, подобные папаверину, ослабляют противопаркинсоническое действие леводопы. При назначении препарата Но-шпа ® одновременно с леводопой возможно усиление ригидности и тремора.
При одновременном применении дротаверина с другими спазмолитическими средствами, включая м-холиноблокаторы, происходит взаимное усиление спазмолитического действия.
Условия хранения препарата Но-шпа ®
Таблетки в блистерах ПВХ/Алюминий следует хранить при температуре не выше 25°C; срок годности - 3 года.
Таблетки во флаконах следует хранить в оригинальной упаковке при температуре от 15° до 25°C; срок годности - 5 лет.
Препарат следует хранить в недоступном для детей месте.
Не применять препарат после истечения срока годности, указанного на упаковке.
Но-шпа является одним из наиболее распространенных и часто используемых спазмолитических средств в педиатрической практике. Спазмолитические средства – это средства, которые расслабляют гладкую мускулатуру многих внутренних органов, за счет чего снимают избыточный спазм (сокращение) гладкомышечных клеток. Механизмы действия указанных средств различные. Глубоко вдаваться в подробности мы не будем, а лишь скажем о том, что существуют нейротропные и миотропные спазмолитики. Сложные термины, суть которых мы сейчас объясним. Механизм действия нейротропных спазмолитических средств заключается в блокаде и нарушении проведения импульсов из нервной системы к мускулатуре. В свою очередь, механизм действия миотропных спазмолитиков заключается в прямом влиянии на гладкомышечные клетки путем изменения биохимических процессов в них.
Как известно, гладкая мускулатура находится во многих органах и системах организма, например, в желудочно-кишечном тракте, мочевыделительной и половой системе, дыхательной системе (в особенности, в бронхах) и других. Таким образом, спектр действия и показания, при которых возможно применение спазмолитиков, довольно обширные. Одной из наиболее распространенных причин болей является спазм (сокращение) мышечных клеток. Спазмолитические средства, устраняя спазм, оказывают выраженное обезболивающее действие.
Формы выпуска и ценовая категория

Но-шпа выпускается в виде таблеток и в ампулах.
Препарат доступный в цене. Все зависит от фирмы производителя, но в любом случае но-шпу можно отнести к бюджетным препаратам.
Показания и противопоказания
Наиболее часто но-шпу применяют в детской гастроэнтерологии. Показанием для назначения препарата являются:

Но-шпу часто используют в качестве жаропонижающего средства.
Как и любое другое лекарственное средство, но-шпа имеет свои противопоказания:
- Тяжелая печеночная, почечная, сердечная недостаточность.
- Период грудного вскармливания (лактации).
- Повышенная чувствительность к действующему веществу и другим вспомогательным веществам, входящих в его состав.
- Детский возраст до 6 лет. Стоит отметить, что в педиатрической практике данный препарат используют и в более раннем возрасте.
- Синдром мальабсорбции, связанный с непереносимостью лактозы, галактозы. Мальабсорбция представляет собой нарушение всасывание какого-либо вещества в тонком кишечнике. Как правило, связана с дефицитом вещества или фермента, которые принимают участие во всасывании данного вещества.
Дозировка препарата
Как было сказано ранее, но-шпу используют и у детей ранее 6 лет (от 1 года). При этом врачи контролируют состояние малыша.
Оптимальный режим дозирования определяет лечащий врач. Необходимо строго соблюдать соответствие лекарственной формы но-шпы показаниям к ее применению и режиму дозирования.

Необходимо строго соблюдать показания к применению и режим дозирования.
Нежелательные побочные реакции
Перечислим основные побочные реакции, которые наблюдались при клинических исследованиях:
- Головная боль.
- Головокружение.
- Бессонница.
- Ощущение сердцебиения.
- Запоры и тошнота.
- Аллергические реакции с развитием сыпи, крапивницы, отека Квинке. С проявлениями аллергии у детей, а также способами борьбы с ними вы можете ознакомиться в нашей статье.
Другие спазмолитики, используемые в педиатрии
Помимо но-шпы, в педиатрии используют такие спазмолитики, как:
- Риабал. Действующем веществом является профиния бромид. Риабал является препаратом выбора у детей раннего возраста.
- Дицетел.
- Мебеверин.
- Папаверин.
Но-шпа является наиболее распространенным спазмолитиком. Как и любые другие препараты, имеет свои показания и противопоказания. Преимуществом данного лекарственного является наличие пероральных и парентеральных форм, которые позволяют использовать ее в качестве неотложной терапии при многих состояниях у детей. Не занимайтесь самолечением, при возникновении боли и недомогания у ребенка проконсультируйтесь с педиатром.
Средствами от спазмов у детей являются спазмолитические препараты (спазмолитики). Спазмолитики для детей представляют собой группу препаратов, которые способны устранять избыточное сокращение гладкомышечных клеток, то есть способны устранять спазм. Спазмы довольно часто встречаются в период раннего возраста. Как правило, они проявляются болью, вследствие чего малыш начинает плакать. Степень выраженности боли бывает разной. Дети нередко могут быть беспокойными в течение дня и, особенно, ночи.
Основные причины спазмов у детей
Заболевания и причины, которые могут приводить к данной проблеме, довольно обширны. Стоит отметить, что у детей спазмы и боли чаще всего отмечаются со стороны желудочно-кишечного тракта и сопутствуют различным органическим и функциональным заболевания желудка и кишечника. Разница между органическими и функциональными заболеваниями заключается в наличии структурных или биохимических изменениях в органах и тканях. Органические заболевания их имеют, а функциональные нет. Функциональная патология обусловлена изменением регуляции данных органов, что также может вызывать схожие симптомы с органическими. У детей раннего возраста спазмы чаще отмечаются на фоне функциональной патологии. С возрастом растет частота встречаемости органической патологии. Наиболее распространенными причинами избыточного сокращения и болей со стороны живота у детей являются:
- Кишечные колики.
- Функциональная диарея и запор.
- Ацетонемический синдром.
- Дискинезии желчевыводящих путей, воспаление желчного пузыря.
- Гастрит, язвенная болезнь.
- Заболевания, сопровождающиеся синдромом мальабсорбции. Мальабсорбция представляет собой нарушение всасывания веществ в тонкой кишке.
- Воспалительные заболевания кишечника.
- Хронические колиты, кишечные инфекции, паразитарные инвазии.

Существует множество других заболеваний, которые сопровождаются избыточным сокращением мышечных клеток и болями.
Симптомы спазмов у детей
Как было сказано выше, наиболее часто причинами спазмов у детей является патология желудочно-кишечного тракта.
Ниже рассмотрим основные симптомы заболеваний желудочно-кишечного тракта, сопровождающиеся спазмами у детей:
- Кишечные колики. Данная патология характеризуется внезапными и выраженными приступами плача малыша. Появляются колики в период новорожденности. Кишечные колики связаны с незрелостью нервной регуляции деятельности кишечника и усилением газообразования на фоне кишечного дисбиоза.
- Функциональная диарея и запор. Спазмы при данных патологиях не являются основным симптомом. Они лишь могут периодически появляться. Заболевания представляют собой функциональные расстройства детей раннего возраста, которые сопровождаются соответственно диареей или запором. При этом, при углубленном обследовании другой патологии не выявляется.
- Ацетонемический синдром. Часто возникает у детей, особенно в период раннего возраста. Как правило, причиной его развития является погрешность в диете. Среди других причин можно выделить ОРВИ, безвредное возбуждение (дни рождения и прочее), стрессы. В данном случае боли обусловлены больше не спазмом, а раздражением слизистой оболочки кетоновыми телами (те вещества, которые вызывают ацетонемический синдром). Характерными симптомами данного недуга является запах ацетона в выдыхаемом воздухе, тошнота, рвота, вялость, сонливость.
- Дискинезии желчевыводящих путей, воспаление желчного пузыря. Дискинезиями называют функциональное расстройство желчного пузыря и желчевыводящих протоков, которое может сопровождаться спазмами в указанных органах. Вследствие этого у детей появляются боли, чаще в правом подреберье. Помимо этого, дети ощущают тяжесть в правом подреберье, горечь во рту, появляется желтушность кожи и глаз.
- Гастрит и язвенная болезнь. Причинами зачастую является Helicobacter pylori. У детей отмечается: тошнота, нередко рвота, боли в животе, изжога, склонность к запорам, неприятный запах изо рта.

При гастрите у детей зачастую появляются тошнота, рвота, а также боли в животе.
- Синдром мальабсорбции. Среди патологий из данной группы стоит выделить целиакию и лактазную недостаточность. Целиакия представляет собой непереносимость глютена, которая сопровождается многообразием симптомов, в том числе и болью в животе. Лактазная недостаточность представляет собой непереносимость молочных продуктов, после употребления которых возникает вздутие, боли в животе и понос.
- Воспалительные заболевания кишечника. К ним относятся болезнь Крона и язвенный колит. Наиболее часто характеризуется появлением крови в стуле, болями в животе. В дальнейшем происходит усиление симптомов и присоединение других признаков.
- Кишечные инфекции. Острые кишечные инфекции проявляются повышением температуры, нередко рвотой и диареей, которая характеризуется упорным течением. Как правило, может развиваться после употребления плохих продуктов или же после контакта с больным.
Помимо патологии желудочно-кишечного тракта, к развитию спазмов и болям могут приводить и другие заболевания. Довольно часто отмечаются инфекции мочевыводящих путей, особенно у девочек. Это связано с короткой и широкой уретрой, через которую могут быстро проникнуть болезнетворные бактерии. Развитие цистита сопровождается появление таких симптомов, как: боли при мочеиспускании, рези, частые мочеиспускания, жжение и боль в области уретры и мочевого пузыря. У девочек-подростков часто развивается дисменорея, которая характеризуется появлением боли и тяжести внизу живота.
Лечение спазмов у детей
Лечение спазмов у детей различается в каждой конкретной ситуации. Все зависит от причины, на фоне которых возникла данная проблема.
Ниже перечислим основные способы борьбы с данным недугом у детей в зависимости от причины, которая их вызвала:
- При кишечных коликах рекомендуют корректировать диету. Также можно использовать постуральную терапию, то есть терапию положением. После кормления малыша необходимо подержать в наклоненном положении, примерно под углом 45 градусов животом вниз в течении 10-15 минут. Между кормлениями и во время приступа животом вниз. Основными средствами от колик являются препараты симетикона: инфакол, эспумизан, коликид. Можно также использовать спазмолитик — риабал. В ряде случаев назначают препараты, нормализующие моторику ЖКТ — домперидон.

При кишечных коликах можно использовать терапию положением (животом вниз).
- Функциональная диарея и запор. При возникновении диареи предпочтение отдается энтеросорбентам. К данной группе препаратов относятся: смекта, энтеросгель, полисорб, атоксил. При запорах назначают такие препараты, как: лактулоза (дюфалак), форлакс. Рекомендуется диета, содержащая большое количество клетчатки и жидкости.
- При гастрите, язвенной болезни, воспалительных заболеваниях кишечника назначается специальное лечение, которое позволяет устранить обострение заболевания. При спазмах кишечника и от боли в животе по показаниям возможно назначение миотропных спазмолитиков: но-шпа, мебеверин, риабал, дицетел и другие. Но-шпа является наиболее распространенным и доступным средством от спазмов для детей.
- При ацетонемическом синдроме назначают диету, обильное питье (сладкий чай, щелочная вода, компоты), а также дезинтоксикационную терапию глюкозо-солевыми растворами (физ-раствор, 5% глюкоза, раствор Рингера). Для ускорения обмена кетоновых тел рекомендуют стимол.
- При инфекциях мочевыводящих путей важно устранить причину — инфекцию. Чаще всего, причиной цистита и пиелонефрита является бактерия — кишечная палочка. Соответственно лечение заключается в назначении антибактериальных препаратов. Это позволит устранить воспаление, а значит и спазматические боли.
Спазмы являются распространенной проблемой, особенно среди детей раннего возраста. Родителям нужно помнить, что причину данного недуга у детей может установить лишь лечащий врач. Не занимайтесь самолечением, при возникновении такой проблемы обращайтесь к педиатру. Доктор не только поставит правильный диагноз, но и назначит адекватное лечение для вашего малыша.
Читайте также:

