Можно ли ставить горчичники при коклюше
Обновлено: 19.04.2024
Есть много заболеваний, сопровождающихся кашлем. При некоторых из них кашель настолько мучительный, что способен буквально измотать человека. Одно из них – коклюш.
- Ульяна Владимировна, что такое коклюш?
Это острое инфекционное заболевание с циклическим течением, наличием спастического кашля. Вызывается коклюш специфической бактерией - коклюшной палочкой.
- Какими симптомами проявляется коклюш?
Признаки типичного его течения у ребёнка следующие:
- повышение температуры тела;
- возможна небольшая раздражительность, возбудимость, нервозность;
- особый кашель, с одышкой на вдохе. Характерны несколько кашлевых толчков на выдохе, а затем происходит свистящий, усиленный вдох. Эти фазы составляют один цикл. В зависимости от тяжести течения, таких приступов на протяжении дня может быть 2-15.
ПРИ КОКЛЮШЕ - ОСОБЫЙ КАШЕЛЬ,
С ОДЫШКОЙ НА ВДОХЕ
Из-за кашля возможно посинение кожных покровов, напряжение - вплоть до разрыва капилляров, носовое кровотечение, вздутие межрёберных промежутков.
При выраженном приступе кашля может быть непроизвольное мочеиспускание или дефекация.
Существуют и другие формы коклюша, при которых симптомы будут отличаться. Несколько иначе протекает он у взрослых.
- По каким признакам можно отличить коклюш от простуды?
При типичном течении коклюша - по характерному спастическому кашлю, который ни с чем не спутаешь.
ЕСЛИ ОБЫЧНАЯ ПРОСТУДА ПРОДОЛЖАЕТСЯ ПРИМЕРНО
7-10 ДНЕЙ, ТО КОКЛЮШ КО ВТОРОЙ НЕДЕЛЕ ТОЛЬКО
"НАБИРАЕТ ОБОРОТЫ" - В ЧАСТНОСТИ, УСИЛИВАЕТСЯ КАШЕЛЬ
При обычной простуде лихорадка и симптомы интоксикации более выражены. У коклюша в начале возможна небольшая лихорадка, невыраженный насморк и кашель. Затем общее состояние больного улучшается, однако его начинает мучить изнуряющий кашель.
- Это заболевание вирусной или бактериальной природы? Как передаётся коклюш?
Коклюш вызывает бактерия. Передаётся заболевание воздушно-капельным путём от больного человека либо носителя инфекции.
- Сколько длится инкубационный период у коклюша?
В среднем 7-10 дней (может колебаться от 6 до 20 дней).
- Как долго заболевший коклюшем ребёнок заразен для окружающих?
После появления первых признаков заболевания - до 1 месяца.
- Ульяна Владимировна, чем чревата эта болезнь для деток? В чём её опасность?
Во-первых, выделяемый бактерией токсин раздражает слизистую оболочку дыхательных путей. В результате в головном мозге возникает длительно существующий активный очаг, который и обусловливает поддержание кашля.
Бактериальный токсин сам по себе может быть и аллергеном.
На протяжении заболевания может присоединяться другая инфекция, из-за чего может, например, развиваться пневмония (воспаление лёгких), воспаление бронхиол. Иногда их лечение довольно сложное, нередко после перенесённого заболевания сохраняется повышенная чувствительность дыхательных путей к заболеваниям (в частности, ОРВИ). В результате со временем может развиваться хронический бронхит.
У детей до года вместо кашлевых приступов как их эквивалент может отмечаться остановка дыхания.
Возможно развитие отёка гортани, стенозирующего ларингита, ложного крупа. У маленьких детей это может вести к развитию дыхательной недостаточности.
Одним из возможных последствий после коклюша может быть эмфизема. При этой болезни лёгкое становится избыточно воздушным, и, как следствие эмфиземы, также может нарушаться кровообращение из-за изменений сосудистой системы лёгкого.
Возможны носовые кровотечения, кровоизлияния (подкожные, в конъюнктиву глаз), формирование паховых и пупочных грыж.
Бактерия может поражать и головной мозг. В этом случае развивается воспаление его ткани - энцефалит. Также возможно развитие энцефалопатии. Впоследствии у ребёнка могут появляться судороги, развиваться глухота.
- Дети какого возраста наиболее уязвимы для коклюша?
Это дошкольники, т.е. фактически от рождения и заканчивая 5-6 годами. В течение первого года жизни у малышей на грудном вскармливании ещё может быть какая-то защита, а вот после этого начинается период наибольшего риска, особенно у непривитых.
- Как проводится диагностика коклюша у детей?
Есть три направления диагностики:
- посев мокроты на специальные питательные среды, чтобы выделить бактерию;
У тех же, кто на момент заболевания был не привит, этот тест информативен;
- ПЦР (полимеразная цепная реакция) - выявление генетического материала бактерии в мазке со слизистой оболочки зева.
- Коклюш лечат в домашних условиях или ребёнка необходимо госпитализировать в стационар?
- возраста. Ребёнка до года обязательно госпитализируют, поскольку у него выше вероятность остановок дыхания;
- тяжести течения болезни. При лёгком течении и возрасте малыша старше года врач может разрешить лечиться в домашних условиях. При среднетяжёлом и тяжёлом течении необходимо лечение в стационаре;
- наличия ряда сопутствующих заболеваний. Если они есть, то также необходима госпитализация.
- Для лечения коклюша используются антибиотики?
Концептуально да. Бактерия, вызывающая этот недуг, чувствительна к некоторым антибиотикам. Однако их назначают только в определённом периоде заболевания. Если время прошло, начался приступообразный кашель, то назначение антибиотиков уже может быть неэффективным.
- Но если не используются антибиотики, то как проводится лечение?
Вводится специфический противококлюшный иммуноглобулин. Кроме того, применяют синдромальное лечение: средства, уменьшающие повышенную реактивность дыхательных путей, антигистаминные, успокаивающие, бронхорасширяющие, кислородотерапия и т.д.
Большое значение имеют нормальная температура и достаточная влажность воздуха в помещении, пребывание на свежем воздухе, исключение звуковых, зрительных раздражителей, дробное питание маленькими порциями.
- Это заболевание встречается только у детей или им могут заболеть и взрослые?
Им может болеть и взрослый. Если человек не привит, вероятность заболеть есть, вне зависимости от возраста.
У взрослого коклюш протекает несколько иначе - например, бывает не такой сильный кашель. Однако его также нельзя оставлять без лечения.
- Как можно защитить ребёнка от коклюша?
Профилактика как у детей, так и у взрослых - это вакцинация. Она входит в национальный календарь прививок.
- Прививка от коклюша гарантирует, что ребёнок никогда не заболеет коклюшем?
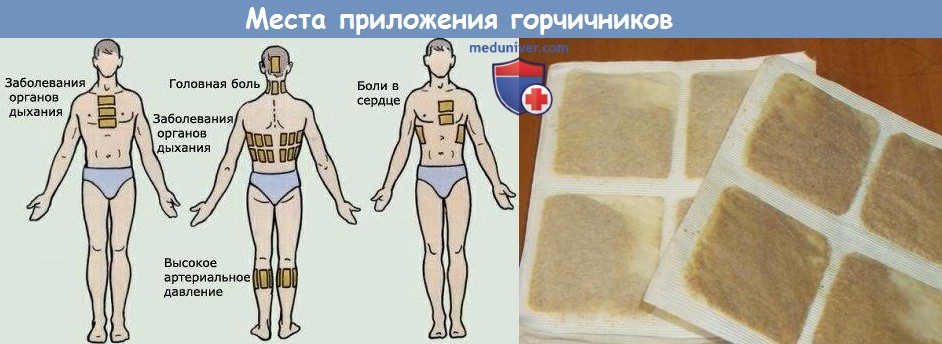
Горчичники - есть ли польза? Когда и как нужно ставить горчичники?
Горчичники - старое доброе средство, которые были весьма популярны в советские времена. Современные специалисты относятся к их применению скептически, утверждая, что пользы от них никакой. Действительно, никаких клинических доказательств о пользе горчичников при лечении заболеваний нет, но есть многолетний опыт наших мам и бабушек, которые не торопились пичкать своих детей таблетками и сиропами от кашля, считая, что они "одно место лечат, а другое - калечат".
Они терпеливо лечили своих детей и близких народными средствами, самым популярным среди которых были горчичники. Может быть, и правы те, кто утверждает, что горчичники помогают вылечиться только на подсознательном уровне, оказывая на нас психологическое действие, но ведь многочисленные отзывы людей показывают, что они действительно помогают при лечении следующих болезней:
1. Головной боли. Голова болит чаще всего из-за шейного остеохондроза или смены погоды. При этом недуге нарушено питание мозга. Горчичники помогают расширить сосуды и боль стихает. Клеить горчичник при головной боли надо на затылок и заднюю часть шеи. Но если голова гудит от высокого давления, разогревающие пакеты могут спровоцировать инсульт. Поэтому если вы не знаете причину, почему болит голова, лучше не рисковать. Также важно знать: ставить горчичники чаще 2-3 раз в месяц на затылок и шею нельзя. Ежедневные головные боли - серьезный симптом неполадок в организме, требующий обращения к врачу.
2. Высокое давление. Лучшее средство для снижения давления - лекарства, назначенные врачом. Если же у вас поднимается давление не часто или если вы предпочитаете лечить гипертонию народными средствами, тогда снизить давление вам помогут горчичники. Клеить их надо на оба колени, чтобы кровь лучше отходила от головы к ногам. Однако для людей, которые страдают гипертонией, такой метод снижения давления не подходит. Горчичники следует использовать только как средство первой помощи в единичных случаях повышения давления.

3. Сухой кашель. Наши мамы ставили нам горчичники, чтобы облегчить отхождение мокроты, а врачи обязательно рекомендовали их лепить на спину и посередине грудной клетки, когда человек болел бронхитом или воспалением легких. Но ставить горчичники, когда воспалительный процесс в разгаре и имеется температура нельзя. Прогревание может вызвать осложнения.
Жгучее средство следует подключать к назначенному лечению спустя 3-5 дней от начала болезни, при этом ставить горчичники на зону, где располагается сердце нельзя ни в коем случае. Для улучшения отхождения мокроты и очищения бронхов горчичники надо лепить на спину под лопатками, не затрагивая позвоночник. Спереди горчичные пакеты ставятся посередине грудной клетки, отступив от ключицы на 5-10 см.
4. Профилактика простуды. Замерзли ноги и боитесь, что заболеете? Ставьте скорее горчичники. Они отлично согревают организм, ведь эфирные масла из горчицы попадают под кожу и заставляют кровь бежать сильнее. Это и не даст заболеть. Только ставить в этом случае горчичники надо на ноги, точнее - на середину ступней. Поставьте жгучие пакетики на ноги, оберните их полиэтиленовым пакетиком и наденьте шерстяные носки. После того, как снимите горчичники, вымойте ноги теплой водой, наденьте чистые носочки и полежите под одеялом еще 30 минут.
5. Боль в области сердца. Боль в области сердца может появиться по разным причинам и поэтому, прежде чем ставить горчичники в этом случае надо точно знать, что способствовало появлению болевых ощущений с левой стороны груди. Если есть сомнения, что "барахлит" сердце из-за приступа стенокардии или аритмии, то ставить горчичники нельзя. Они для лечения сердечно-сосудистых заболеваний не подходят, при наличии этих недугов они только навредят.
Если же неприятные ощущения в области сердца вызывают межреберная невралгия или воспаление мышц - миозит, то прогревание горчичниками левой половины грудной клетки или под грудью с двух сторон может помочь надолго забыть о боли. Но и тут надо знать меру, нельзя ставить горчичники в грудную клетку чаще 1 раза в день и 2 раз в неделю.
- опустите горчичники в воду не выше 40 градусов на 15-20 минут. Использовать слишком горячую воду, чтобы намочить горчичники, нельзя. Иначе горчица потеряет свои лечебные свойства.
- прижмите пакетики к телу и зафиксируйте их бинтом. Затем накройте тело одеялом. Если сильно жжет, между кожей и горчичником проложите марлю, либо вовсе снимите компресс, не терпите невыносимое жжение.
- держите определенное время. Детям до 1 года ставить горчичники нельзя. От 1 года до 18 лет достаточно держать жгучие пакеты 2 - 15 минут в зависимости от возраста, а взрослым можно терпеть их не более 30 минут. Дольше горчичники опасно терпеть, можно получить ожог.
- если кожа на месте, где были горчичники, стала пунцовой и жжет, то это говорит о том, что у вас ожог. Смойте остатки горчичника теплой водой с мылом. Высушите и нанесите на обожженное место "Фенистил-гель" или крем "Боро плюс".
Откажитесь от горчичников, если вы страдаете аллергией или бронхиальной астмой, если ваша температура тела выше 37,0 градусов или если на обрабатываемом участке тела есть повреждения кожи. Не наклеивайте горчичники на голени и стопы, если есть варикозное расширение вен или тромбы в ногах. Больным туберкулезом нельзя прикладывать горчичники на грудь и спину. Ни в коем случае нельзя прогревать те части тела, где имеется опухоль. Более того, нельзя ставить горчичники на ту зону, в которой был рак у кого-то из ваших родных.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что делать, если ребенок кашляет? Лечим кашель у ребенка
Каждый ребенок кашляет. Родители обычно начинают беспокоиться, если кашель постоянный, тут они всячески стараются помочь ребенку перестать кашлять. Но кашель - почти всегда благо, он помогает очистить дыхательные пути. Поэтому в большинстве случаев нужно не подавлять кашель ребенка, а помочь ему лучше откашляться. Верхние дыхательные пути у ребенка постоянно вырабатывают специальную слизь. К ней прилипают все посторонние частицы, находящиеся во вдыхаемом им воздухе, например, пыль, микробы. Столь же постоянно вырабатываемая слизь удаляется при помощи микроскопических клеточных ресничек, продвигавших ее кверху.
При заболеваниях дыхательных путей выделение слизи увеличивается, организм стремится как бы "выбросить" болезнетворных микробов. Но те крошечные реснички, которые в здоровом организме занимались продвижением слизи, при болезни перестают работать. Поэтому, если бы не кашель, малыш задохнулся бы слизью. При кашле нужна помощь только лишь тогда, когда мокрота становится густой, липкой и удаляется с трудом. В этом случае необходимо снизить вязкость мокроты.
Кашляют не только больные, но очень часто и здоровые дети. Подсчитано, что ребенок восьми- двенадцати лет в день кашляет около 11 раз. Откашливание накапливающейся, особенно за ночь, слизи - вполне нормальное явление.
Что делать при кашле ребенка? Подавлять следует лишь "сухой" кашель, который вызван раздражением слизистой при небольшом количестве мокроты. При острых респираторных инфекциях сухой кашель длится несколько часов, затем сменяется влажной. При ларингитах и трахеитах для лечения кашля применяют подавляющие кашель средства. Например, кодеин, глауцин, бутамират др. Иногда вместо лекарственных препаратов лучше поить ребенка горячим молоком с добавлением ? десертной ложки чайной соды на стакан. При ларингите смягчают сухой кашель паровые ингаляции, но простые ингаляции не помогут при бронхите. Также при ларингите очень хороший эффект дает вдыхание отвара картошки из кастрюльки через раструб из свернутой бумаги.

Если кашель влажный или он после нескольких кашлевых толчков удаляет мокроту и прекращается на время, нет необходимости принимать меры по его подавлению, ведь кашель выполняет свою функцию. Если кашель затягивается долго и ребенок никак не может откашлять мокроту, то назначают разжижающие средства, муколитики: бромгексин, ацетилцистеин, амброксол и другие. Их применяют по назначению врача при хронических процессах, а при острых бронхитах они не нужны. Такие препараты рекомендуют использовать дважды в сутки, утром и вечером за несколько часов до сна. Однако нельзя ими пользоваться постоянно, их длительное использование может только усилить кашель.
Популярные отхаркивающие средства, применяемые многими родителями, чтобы улучшить отхождение мокроты увеличивают ее жидкую часть благодаря выдыхаемым легкими эфирным маслам. Многие из них продаются в виде готовых лекарств в легко дозируемой форме, которые могут заменить традиционные народные средства для лечения кашля травами. Это мукалтин - препарат из алтейного корня, ликорин - экстракт лилейных и амариллиевых растений, пектусин - препарат из мяты и эквалипта.
Маленьким малышам для лечения кашля лучше использовать противокашлевые грудные сборы трав. Но эффективность этих средств весьма сомнительна, как и растирание грудной клетки средствами, содержащими эфирные масла. Они немного облегчают кашель, но не влияют на причину болезни. А вот любым жиром натирать малыша вредно, так как при этом ухудшается кожное дыхание, а действия на кашель практически нет. Также упорный и мучительный кашель ребенка может быть причиной опасной болезни коклюш. При коклюше кашель легче предупредить вакцинацией, чем лечить противокашлевыми и противовоспалительными средствами.

Также не эффективны все перечисленные средства при кашле, который связан с обструкцией бронхов. Например, при астме и обструктивном бронхите, при которых кашель проявляется свистом на выдохе из грудной клетки. Для лечения этих болезней врач назначает спазмолитические средства, в основном используют симпатомиметики - сальбутамол, аминофиллин и другие.
Антибиотики в большинстве случаев при кашле не применяют. Бронхит и прочие так называемые простудные заболевания вызываются вирусами. Антибиотики же помогают при болезнях, вызываемых бактериями, например, пневмонии - воспалении легких.
При бронхите горчичники, банки, жгучие пластыри и растирания недопустимы, физиотерапевтические электропроцедуры малоэффективны. Ванны с температурой воды 39 С длительностью до десяти минут усиливают кровоток в коже. Но их нельзя делать при высокой температуре ребенка из-за опасности перегрева.
У ряда детей после бронхита кашель остается в течение нескольких недель из-за сохранения избыточной продукции слизи. Подавлять такой кашель вредно, его часто приходится, наоборот, стимулировать, когда слизь у ребенка "клокочет в горле", раздражая и беспокоя родителей. В таких случаях нажмите на трахею на шее или ложкой на корень языка - это вызовет кашлевой толчок и на время прекратит клокотание.
Современная фармацевтическая индустрия предлагает много средств от кашля. Но покупать любой понравившейся сироп от кашля для малыша не следует, прежде чем стараться унять кашель во что бы то ни стало, выясните причину, породившую кашель. Только устранив причину кашля, можно избавиться от нее навсегда.
Тем не менее, если все не помогло и ребенок старше трех лет, то эффективной мерой в большинстве случаев остаются ингаляции через небулайзер разжижающими мокроту средствами - флуимуцил, лазолван с одновременным применением ацетилцистеина внутрь.
Что такое коклюш? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 21 год.
Над статьей доктора Каминской Ольги Николаевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Коклюш (от франц. coqueluche) — острое инфекционное заболевание, вызываемое бактерией Bordetella pertussis. Клинически характеризуется респираторным синдромом (поражением верхних дыхательных путей) с приступообразным кашлем. Имеет характерное название "стодневный кашель", так как симптомы держатся длительно — 3-4 месяца [1] [2] [3] [4] [5] .

Этиология
Вид — Bordetella pertussis
Бактерия представляет собой мелкую палочку с закруглёнными концами. Она неподвижная, хорошо окрашивается анилиновыми красителями (при микроскопии данные красители окрашивают коклюшный микроб в красный цвет ) [6] [7] .
Строение Bordetella pertussis
Возбудитель коклюша (Bordetella pertussis) содержит чужеродные вещества (антигены), которые стимулируют образование в организме антител. Антигены, участвующие в реакции агглютинации (склеивания бактерий антителами) называются агглютиногенами , а антитела вызывающие этот процесс — агглютининами . А гглютиноген иначе называют фактором и обозначают цифрами от 1 до 14. Коклюшная палочка в своём строении имеет несколько таких факторов.
Именно по наличию в организме определённых факторов-агглютиногенов с помощью специальных лабораторных исследований возможно определить принадлежность микроба к данному виду. Схожее строение имеет Bordetella parapertussis, которая вызывает похожее заболевание. Отличие возможно только по лабораторным тестам.
Возбудитель неустойчив во внешней среде, поэтому посев нужно делать сразу после взятия материала. При высушивании, облучении ультрафиолетом, под действием дезинфицирующих веществ бактерия быстро погибает [4] [5] .
Эпидемиология
Заболевание коклюш является антропонозом, т. е. им болеют только люди. Источник инфекции — больные коклюшем, носители. В эпидемиологическом плане наиболее опасны бактериовыделители, которые не имеют жалоб и клинических симптомов, ведут активный образ жизни, но выделяют микроб во внешнюю среду, заражая окружающих.
Для коклюша характерен аэрозольный механизм передачи, т. е. заболевание передается воздушно-капельным путём, особенно часто заражение происходит при близком, семейном контакте. Чаще болеют дети дошкольного возраста.
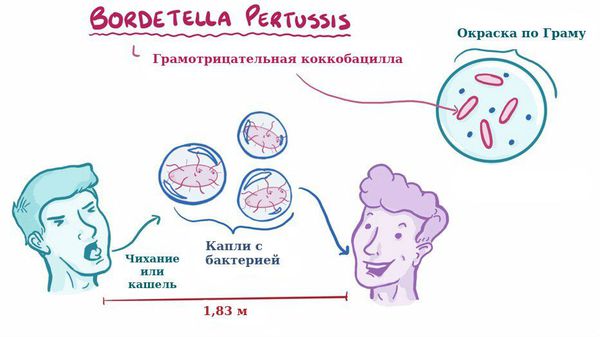
Отмечается высокая восприимчивость к инфекции, индекс контагиозности до 90 %, т. е из 100 человек, которые не болели коклюшем и не прививались, после контакта заболевает до 90 человек. В зимне-весенний период отмечается подъём заболеваемости.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы коклюша
Инкубационный период продолжается до 14 суток. В этот период пациент не предъявляет жалоб, но уже с конца данного периода становится опасен для окружающих, так как начинает выделять коклюшный микроб во внешнюю среду при кашле и чихании. Начало болезни постепенное без лихорадки с умеренно выраженной интоксикацией.
По мере развития заболевания появляются следующие синдромы:
- респираторный (кашель, скудный насморк без гнойного отделяемого);
- интоксикации — выражен умеренно, характеризуется кратковременной невысокой температурой. Высокая температура возможна при развитии осложнений (пневмонии).
Болезнь начинается с появления кашля на фоне слабой интоксикации и насморка. Интенсивность кашля постепенно нарастает, с 10-14 дня кашель становится мучительным, приступообразным с формированием характерных реприз с остановкой дыхания и затруднённым вздохом. Реприза представляет собой кашлевые толчки, сменяющиеся глубоким вдохом по типу "петушиного крика". В приступе кашля у больного синеет лицо, кончик языка при кашле направлен вверх, возможны кровоизлияния в кожу лица и склеры. В одном приступе может быть от 2 до 15 реприз. У детей приступы часто заканчиваются рвотой.
При тяжёлом течении с частотой реприз более 15 в сутки, большой частотой рвоты, связанной с кашлем, отмечается ухудшение физического состояния. Дети до года теряют в весе, начинают отставать в физическом и нервно-психическом развитии, теряют приобретённые навыки: перестают держать головку, переворачиваться, не сидят, хотя до развития заболевания данные навыки присутствовали.

При аускультации (выслушивании дыхания через фонендоскоп) выслушивается жёсткое дыхание, хрипов нет [4] [5] [6] .
Патогенез коклюша
Ворота инфекции — верхние дыхательные пути. Коклюшные палочки прикрепляются к слизистой дыхательных путей, вызывают воспаление без проникновения в кровоток. Коклюшная палочка не имеет факторов агрессии (ферментов), способных растворять клеточные мембраны, сосудистую стенку, поэтому её размножение происходит на поверхности бронха. На месте внедрения увеличивается секреция слизи, реснитчатый эпителий угнетается, формируются очаги некрозов (омертвения). Больше всего процесс затрагивает бронхи и бронхиолы.
В патогенезе судорожных приступов играет роль действие токсина коклюшной палочки. Токсин, попадая в кровоток, вызывает постоянное раздражение рецепторов бронхов, что приводит к перевозбуждению дыхательного центра. Также приступ может быть спровоцирован неинфекционными факторами, например холодным воздухом.
После перенесённого коклюша и вакцинации пожизненного иммунитета не формируется, он сохраняется до 5-6 лет, в дальнейшем возможны повторные заболевания.
Около 5 % случаев коклюша приходится на взрослых. Последние исследования показывают увеличение доли школьников среди заболевших коклюшем, что подтверждается результатами обследования длительно-кашляющих подростков на коклюш [4] [5] [6] [9] .
Классификация и стадии развития коклюша
Критерии тяжести протекания коклюша :
- лёгкая форма (до 15 реприз в сутки);
- средне-тяжёлая (15-25 реприз в сутки);
- тяжёлая (более 25 реприз в сутки) [7] .
По форме:
- Типичная форма коклюша — характерно наличие приступообразного кашля, этапность появления симптомов.
- Атипичная форма коклюша — характеризуется нетипичным покашливанием, отсутствием последовательной смены периодов болезни. Длительность кашля составляет до 50 дней, в среднем около 30 дней. Кашель носит сухой, навязчивый характер, наблюдается напряжение лица, чаще ночью с усилением на второй неделе от начала болезни. Иногда удаётся наблюдать появление единичных типичных приступов кашля при волнении ребёнка, во время еды или в связи с наслоением респираторной вирусной инфекции. Для этой формы характерно редкое повышение температуры и слабая выраженность катарального синдрома (воспаления) слизистых носа и зева [1][2][5][7] .
Клинические периоды (стадии) коклюша:
- Инкубационный период (3-14 дней) — симптомы не проявляются, пациент не предъявляет жалоб .
- Катаральный период (10-13 дней) — наблюдается клиническая картина, характерная для множества простудных заболеваний .
- Пароксизмальный, или спазматический период (1-6 недель) — проявления становятся более выраженными, пациента беспокоит мучительный приступообразный кашель.
- Период обратного развития, или реконвалесценции — приступы кашля становятся редкими , улучшается общее состояние. Этот период, в свою очередь, делят на ранний (развивается через 2-8 недель от начала клинических проявлений) и поздний (спустя 2-6 месяцев) [12] .
Осложнения коклюша
Наиболее частым осложнением является пневмония, которая может быть вызвана самой коклюшной палочкой или быть вторичной из-за активизации микрофлоры бронха.
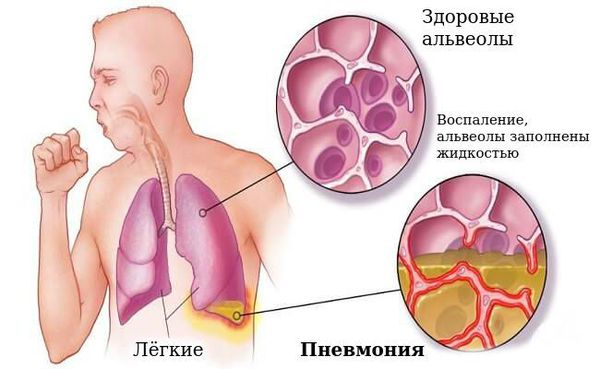
В период спазматического кашля возможны: остановка дыхания, ателектазы (спадение доли лёгкого), пупочная и паховая грыжи, энцефалопатия (нарушение поведения, расстройство внимания, у детей до года отставание в психомоторном развитии, беспокойный сон, раздражительность).
Данные осложнения чаще развиваются у грудных детей. У взрослых осложнения встречаются редко [5] [7] [9] .
Диагностика коклюша
К какому врачу обратиться при коклюше
При подозрении на коклюш следует обратиться к врачу-инфекционисту.
Лабораторная диагностика коклюша
К методам лабораторной диагностики относятся:
- Клинический анализ крови: при коклюше наблюдается лимфоцитарный лейкоцитоз, СОЭ (скорость оседания эритроцитов) повышена или в норме.
- Бактериальный посев с носоглотки (мазок) на коклюш.
- ПЦР диагностика (мазок с носоглотки).
- ИФА (иммуноферментный анализ) крови с определением маркеров проникновения инфекции — антител IgG и IgM, IgА к Bordetella pertussis. Исследование проводится двукратно с интервалом 10-14 дней, оценивается нарастание антител IgG (отвечают за устойчивый иммунитет к инфекции) в четыре раза в динамике. Наличие в крови IgM (первый ответ на инфекцию), IgА (обеспечивают местную защиту на уровне слизистых оболочек) к Bordetella pertussis является подтверждением диагноза [5][7][8][10] .
Дифференциальная диагностика
Длительный кашель может указывать не только на инфекционные заболевания, но и на патологии ЖКТ и других систем.
Инфекционный мононуклеоз может характеризоваться длительным кашлем из-за увеличения всех групп лимфоузлов, в том числе расположенных около бронха. Возникает синдром сдавления бронха, что вызывает длительный сухой кашель. Отличительная особенность — высокая и длительная лихорадка, кашель протекает без реприз. Диагноз подтверждается результатами обследования крови: в клиническом анализе крови на фоне повышения общего числа лейкоцитов с преобладанием лимфоцитов определяются специфичные клетки — мононуклеары, при серологическом исследовании крови определяются антитела класса IgM к вирусу Эбштейна — Барр.
Паракоклюш — заболевание, клинически не отличимое от коклюша. Вызывается схожей бактерией Bordetella parapertussis. Диагностика совпадает с таковой при коклюше. Возможно только лабораторное подтверждение: выделение Bordetella parapertussis при бактериологическом посеве со слизистой носоглотки, при ПЦР-исследовании, нарастание титров антител к Bordetella parapertussis при обследовании крови метом ИФА.
Туберкулёз — заражение туберкулёзной палочкой приводит к состоянию, для которого характерно поражение внутригрудных лимфоузлов (чаще у детей), лёгких (чаще у взрослых). В клинике преобладает длительный, навязчивый кашель, интоксикация, снижение массы тела. Репризы не характерны, необходимо дообследование у фтизиатра для исключения туберкулёза. Для уточнения диагноза применяют рентгенологические методы исследования лёгких, мультиспиральную компьютерную томографию (МСКТ) грудной клетки, учёт реакций туберкулиновых проб (реакция Манту, Диаскинтест), бактериологические методы исследования (посев мокроты на туберкулёзную палочку).
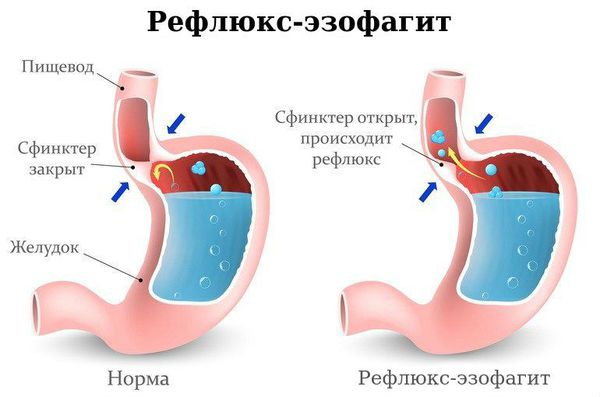
Рефлюкс-эзофагит — при данном состоянии возникает заброс кислого содержимого желудка в пищевод. Из-за близкого расположения пищевода и бронхов происходит раздражение последних и в клинике появляется кашель. Характерно появление кашля в положении лёжа, ночной кашель преобладает над дневным. Диагноз подтверждается проведением ультразвукового исследования желудка. Лечение рефлюкс-эзофагита проводит врач-гастроэнтеролог [5] [7] .
Дополнительные методы обследования: на рентгенограмме органов грудной клетки при неосложнённом коклюше отмечаются признаки усиления лёгочного рисунка: из-за отёка и воспаления на рентгеновском снимке тень лёгкого более выражена.
Лечение коклюша
В домашних условиях осуществляется лечение лёгких форм при условии отсутствия в семье непривитых детей.
Нужен ли постельный режим пациенту с коклюшем
Режим — домашний, постельный режим по самочувствию.
Когда необходимо лечение в стационаре
Тяжёлые формы подлежат госпитализации в инфекционный стационар. Показания для госпитализации: остановка дыхания, более 10 реприз в день, возраст до двух лет.
Диета при коклюше и общие рекомендации
Диета при коклюше — общий стол. Общие рекомендации: увлажнение воздуха (снижает раздражение рецепторов бронхов, уменьшает частоту реприз), витаминотерапия, исключение пассивного курения, проветривание и влажная уборка помещения.
Какие медикаменты и физиотерапевтические процедуры помогут при коклюше
В катаральный период показано применение антибактериальной терапии. Коклюшный микроб чувствителен к макропенам (азитромицин) и защищённым аминопенициллинам (амоксициллина клавуанат). В период спазматического кашля антибиотики малоэффективны, так как в этот период микроба уже нет в организме человека, клиника развивается на основании уже выделенного токсина.
Показаны ингаляции через небулайзер с гормонами (будесонид) [5] [6] [7] .

Как облегчить кашель при коклюше. Симптоматическая терапия
Облегчить кашель помогут препараты на основе кодеина или либексина, насморк — сосудосуживающие препараты в каплях или спрее.
Народные методы лечения коклюша
Народные методы не имеют доказанной эффективности, поэтому применение их может нанести вред здоровью. Отсутствие своевременного адекватного лечения коклюша, особенно у маленьких детей, опасно осложнениями — пневмонией и остановкой дыхания.
Прогноз. Профилактика
Прогноз обычно благоприятный. Симптомы коклюша нарастают в течение месяца, стихают за 2-4 месяца. Рецидивы связаны с наслоением ОРЗ, так как снова возникает раздражение слизистой бронха, усиливается кашель, учащаются репризы. На фоне лечения ОРЗ симптомы коклюша угасают.
Вакцинация против коклюша
Основным профилактическим мероприятием является вакцинация. Вакцинация позволяет сформировать иммунитет к коклюшу после введения в организм специальных иммунобиологических препаратов. Современные вакцины против коклюша входят в состав комплексных вакцин отечественного и зарубежного производства. В состав комплексных вакцин кроме коклюшного компонента может входить дифтерийный и столбнячный анатоксин, вакцина против гепатита В, гемофильной инфекции и полиомиелита (таблица 1).
В соответствии с Национальным календарём профилактических прививок вакцинация показана детям с трёх месяцев жизни. Курс прививок в первый год состоит из трёх вакцинаций с интервалом 45 дней. Дальнейшие прививки проводят на втором году жизни (через год от последней вакцинации). Вакцинацию против коклюша можно сочетать с другими прививками Национального календаря прививок: грипп, пневмококковая инфекция. Все вакцины, содержащие коклюшный компонент, взаимозаменяемы.
Таблица 1. Компоненты комплексных вакцин для профилактики коклюша
Комплексные вакцины имеют ограничение применения по возрасту пациента (таблица 2). У детей вакцинация от коклюша возможна до 4-6 лет. Длительность иммунного ответа после вакцинации составляет до 5-6 лет.
Читайте также:

