Можно ли заразиться от больного газовой гангреной
Обновлено: 19.04.2024
Газовая гангрена – это чрезвычайно тяжелое инфекционное осложнение раневого процесса, которое вызывается анаэробными (размножающимися без доступа воздуха) микроорганизмами из рода клостридий. Как правило, развивается при обширных ранах с размозжением тканей. Сопровождается отечностью тканей, зловонным отделяемым, отхождением пузырьков газа и выраженной интоксикацией организма продуктами тканевого распада. Диагностируется на основании клинической картины, данных инструментальных и лабораторных исследований. Показано срочное оперативное лечение - вскрытие раны лампасными разрезами, при быстром прогрессировании процесса производят ампутацию.
МКБ-10
Общие сведения
Газовая гангрена – это очень тяжелый инфекционный процесс, который развивается в результате инфицирования ран анаэробными бактериями, обитающими в земле и уличной пыли. Особенно предрасположены к возникновению газовой гангрены пациенты с обширными ранами, сопровождающимися массивным размозжением мышечной ткани, возникновением карманов и участков с плохим кровоснабжением. Лечение патологии в зависимости от причин ее возникновения осуществляют специалисты в сфере гнойной хирургии, травматологии и ортопедии и других областях медицины.
Причины
Газовая гангрена вызывается бактериями из рода клостридий, которые в норме обитают в кишечнике травоядных домашних животных, откуда попадают в землю, уличную пыль, на одежду и т. д. В отдельных случаях обнаруживаются в фекалиях и на коже здоровых людей. Размножаются только в безкислородной среде, но в присутствии кислорода могут длительное время сохраняться в виде спор.
В 90% случаев возбудителем газовой гангрены является Clostridium perfringens, остальные приходятся на долю Cl. histolitycum, Cl. oedematiens, Cl. septicum, Cl. novii, Cl. fallax и т.д. Обычно газовая гангрена развивается в результате обширных размозженных ран и травматических отрывов конечностей, реже – в результате ранений толстого кишечника и попадания инородных тел. В отдельных случаях причиной возникновения могут стать даже небольшие раны (особенно – загрязненные обрывками одежды или частицами почвы).
Классификация
С учетом местных проявлений гнойные хирурги выделяют четыре формы газовой гангрены.
- Классическая или эмфизематозная форма. Наблюдается умеренный отек, постепенно сменяющийся омертвением тканей с выделением большого количества газа. Гной отсутствует. Раневая поверхность сухая, выявляются обширные очаги некроза. Грануляций нет, на дне виднеется омертвевшая серо-зеленая, не кровоточащая мышечная ткань с трупным запахом. При надавливании из раны выделяется газ и сукровичная жидкость. Кожа в зоне поражения холодная, бледная, покрытая буроватыми пятнами. По мере прогрессирования инфекции боли в ране сначала резко усиливаются, затем чувствительность теряется. Пульс на периферических артериях исчезает, конечность приобретает бурую окраску и омертвевает.
- Отечно-токсическая форма. Сопровождается обширным, быстро распространяющимся отеком, нарастающим буквально в течение каждой минуты. Рана без гнойного отделяемого, газ выделяется в малых количествах или отсутствует. Из-за быстро нарастающего отека мышцы сдавливаются и выбухают из раны. Подкожная клетчатка зеленоватая, желеобразная, мышечная ткань бледная, кожные покровы вокруг раны холодные, блестящие, резко напряженные. По мере развития воспаления периферический пульс исчезает, конечность становится бурой, развивается омертвение.
- Флегмонозная форма. Протекает более благоприятно, может быть развиваться на ограниченном участке. Отек окружающих тканей умеренный или незначительный, на дне раны – розовые мышцы с участками некроза. Из раны выделяется гной и пузырьки газа. Кожа вокруг раны теплая, без пятен. Пульс на периферических артериях сохранен.
- Гнилостная или путридная. Развивается в результате симбиоза анаэробных и гнилостных микроорганизмов. В отличие от других форм чаще возникает не на конечностях, а на туловище. Характеризуется молниеносным течением с бурным распадом тканей. Инфекция быстро распространяется по клетчаточным пространствам, вызывая омертвение клетчатки, мышц и фасций. Из раны выделяется газ и зловонное гнилостное отделяемое с кусочками разрушенных тканей. Присоединение гнилостной инфекции обуславливает разрушение стенок сосудов, поэтому при этой форме газовой гангрены часто наблюдаются вторичные кровотечения.
Симптомы газовой гангрены
Для патологии характерно раннее бурное начало. Симптомы обычно появляются на 1-3 день после травмы. Ткани вокруг раны отекают, появляется зловонное отделяемое с пузырьками газа. Отек стремительно распространяется на соседние участки, состояние больного быстро ухудшается, отмечаются признаки отравления организма продуктами распада тканей. Без специализированной медицинской помощи смерть наступает в течение 2-3 суток с момента начала болезни.
Особенности местных и общих проявлений зависят от вида возбудителя. Для Clostridium perfringens характерно фибринолитическое, токсико-гемолитическое и некротическое течение, для Clostridium septicum – серозно-кровянистый отек тканей, малое количество выделяемого газа и интенсивное разрушение эритроцитов. Clostridium oedematiens, напротив, образует большое количество газа и при этом также оказывает гемолитическое воздействие на организм. Clostridium histolitycum отличается особой агрессивностью по отношению к живым тканям. Всего в течение 10-12 часов она способна разрушить соединительную и мышечную ткань настолько, что будут видны кости.
Разрушение эритроцитов становится причиной быстро развивающейся анемии и гемолитической желтухи. В анализах крови выявляется снижение количества эритроцитов, снижение уровня гемоглобина, лейкоцитоз со сдвигом формулы влево и преобладанием юных форм нейтрофилов. К числу наиболее постоянных местных симптомов относится отек окружающих тканей, образование газа, разрушение мышечной ткани и отсутствие классических признаков воспаления.
Диагностика
Диагноз газовая гангрена выставляется на основании клинической картины и подтверждается дополнительными исследованиями. При изучении раневого отделяемого под микроскопом обнаруживаются клостридии. Рентгенологическое обследование подтверждает наличие газа в тканях. В процессе дифференциальной диагностики исключают фасциальную газообразующую флегмону, при которой не наблюдается разрушения мышц.
Лечение газовой гангрены
Лечение включает в себя неотложное оперативное лечение в сочетании с активной общей терапией. Рану широко вскрывают лампасными разрезами (широкими продольными разрезами на протяжении всего сегмента, включающими в себя разрез кожи, подкожной клетчатки и собственной фасции). Все нежизнеспособные ткани иссекают, рану промывают раствором перекиси водорода. При наличии подозрительных участков на соседних сегментах там также производят лампасные разрезы.
Раны обязательно оставляют открытыми и рыхло дренируют марлей, пропитанной раствором марганцовки или перекиси водорода. В течение первых 2-3 суток перевязки производятся 2-3 раза в день, в дальнейшем – ежедневно. При быстром прогрессировании, вовлечении в процесс всех мягких тканей и омертвении конечности выполняется ампутация или экзартикуляция. Ампутация проводится гильотинным способом, с отсечением всех слоев на одном уровне. Рану оставляют открытой, на культе выполняют лампасные разрезы, раны дренируют, используя марлю, смоченную в растворе перманганата калия или перекиси водорода.
Сразу после постановки диагноза начинают массивную инфузионную терапию с использованием плазмы, альбумина, растворов белков и электролитов. При анемии проводят переливание крови. Антибиотики вводят в высоких дозах внутриартериально или внутривенно. В послеоперационном периоде пациентам назначают гипербарическую оксигенацию. Выполняют внутривенное введение противогангренозной сыворотки. При установленном возбудителе используют моновалентную сыворотку, при неустановленном – поливалентную.
Прогноз и профилактика
Основным средством профилактики газовой гангрены является адекватная своевременная первичная обработка раневой поверхности и назначение антибиотиков широкого спектра действия. В процессе обработки должны быть иссечены все нежизнеспособные ткани, а также дно и края раны. Следует помнить, что антибиотикотерапия обязательна при любых обширных ранах, особенно – обильно загрязненных и сопровождающихся размозжением тканей. Профилактическое использование противогангренозных сывороток недостаточно эффективно и может стать причиной развития анафилактического шока.
Пациентов с газовой гангреной изолируют, выделяют им отдельный сестринский пост, перевязочный материал немедленно сжигают, инструменты и белье подвергают специальной обработке. Споры клостридий обладают высокой устойчивостью к кипячению, поэтому инструмент следует обрабатывать в условиях повышенного давления в паровом стерилизаторе либо в сухожаровом шкафу. Любые медицинские мероприятия необходимо проводить в резиновых перчатках, которые по окончании процедуры сжигают или погружают в дезинфицирующий состав (лизол, карболовую кислоту, хлорамин).

Гангрена – это отмирание тканей из-за нарушения кровообращения на каком-то участке тела. Чаще всего она встречается на ногах, но иногда затрагивает нос, уши и другие органы. Выглядит пораженный участок угрожающе, но своевременное обращение за медицинской помощью может спасти ситуацию. Что такое сухая гангрена, почему она возникает, и как ее предотвратить, вы узнаете из нашей статьи.
Что это?
Система кровообращения человеческого организма устроена таким образом, что в норме каждая его клетка через кровь обеспечивается кислородом и питательными веществами, а от клетки кровь забирает углекислый газ и продукты жизнедеятельности. Если по каким-то причинам, например, из-за закупорки сосуда, кровь перестает поступать в ткани, они начинают отмирать. Некроз при этом развивается постепенно: сначала теряется чувствительность на пораженном участке, изменяется цвет на темно-синий или почти черный, в этой зоне понижается температура, исчезает пульсация в проекции крупных артерий, появляется сильная боль.
Кожа в области гангренозного поражения постепенно высыхает и сжимается из-за сворачивания клеточных белков, оставшихся без питания. Без своевременного лечения и устранения причин гангрены пораженный участок кожи постепенно отторгается. Если некроз затрагивает внутренние органы, то их здоровая ткань со временем заменяется соединительной, органы перестают выполнять свои функции.
О сухой гангрене говорят до тех пор, пока некроз протекает без участия патогенной микрофлоры. При попадании в пораженные ткани инфекции развивается влажная гангрена, при которой в организм выделяются токсины. Поэтому прогностически сухая гангрена лучше, чем влажная, однако оба эти заболевания чрезвычайно опасны для здоровья и жизни больного.
Сухая гангрена, в отличие от других ее видов, не распространяется на другие органы и ткани: она начинается в самом отдаленном от точки нарушения кровотока месте и постепенно доходит до места сдавления или закупорки кровеносного сосуда, которые служат первопричиной болезни. При сухой гангрене граница омертвевшей и здоровой ткани всегда четко выражена, и патологический процесс дальше не распространяется.
Почернение тканей в области некроза обусловлено скоплением гемоглобина и образованием из выделенного из него железа солей. Сульфат железа в промышленности используется для изготовления чернил и окраски шерсти в черный цвет.
Ткани при сухой гангрене мумифицируются и не представляют угрозы для соседних органов, поэтому экстренная операция не проводится. Оптимальным временем для хирургического лечения считается момент появления выраженной границы между здоровой и омертвевшей тканью (рис. 1), это позволяет не задеть не поврежденные некрозом участки.
Причины
Сухая гангрена развивается под влиянием различных негативных факторов, которые провоцируют разрушение и отторжение тканей.
воздействие очень высоких или низких температур – ожог или обморожение,
- удар электрическим током: некроз часто возникает в сожженных тканях и в местах входа и выхода электрического разряда,
- ожог едкими химическими веществами (щелочами или кислотами), под действием которых происходит свертывание (денатурация) клеточного белка,
- проблемы с кровообращением при некоторых системных патологиях, например, при сахарном диабете или атеросклерозе,
- тромбоз или повреждение сосуда при травме у пациентов с недостатком веса и астенией.
Сухая гангрена обычно развивается у худощавых людей, у которых в тканях ощущается недостаток влаги. У полных пациентов чаще начинается влажная гангрена, так как любая жидкость – это питательная среда для размножения патогенной микрофлоры.
Некроз развивается под влиянием ряда предрасполагающих факторов разного характера:
- Индивидуальные анатомические и физиологические особенности человека
- наличие в анамнезе инфекционных заболеваний,
- отравление алкоголем или длительное воздействие токсических веществ,
- проблемы с метаболизмом,
- низкий уровень гемоглобина,
- длительное голодание или пребывание в условиях низких температур,
- обезвоживание,
- заболевания сердечно-сосудистой системы,
- врожденные сосудистые патологии.
- Факторы местного характера
- сужение просвета сосудов из-за холестериновых отложений,
- сдавление сосуда гематомой в близлежащих тканях,
- анастомоз сосудов.
- Внешние факторы
- сосудистый спазм, например, из-за резкого охлаждения,
- воздействие радиации,
- ускорение метаболизма в поврежденных тканях путем наложения горячих компрессов или приема горячих ванн на фоне анемии.
К нарушению кровообращения может также привести курение, постоянное ношение узкой обуви, низкий иммунитет.

Удар током может стать причиной повреждения тканей. Фото: focuspocusltd / Depositphotos
Симптомы
Первые признаки сухой гангрены – снижение чувствительности в области некроза. Если поражена рука или нога, то жалобы часто связаны с тем, что конечность все время мерзнет независимо от температуры воздуха. Ухудшаются двигательные функции, кожа становится сухой, на ней перестают расти волосы, появляются язвочки и ранки, которые долго не заживают.
- боль в тканях, расположенных сразу под слоем кожи, которая проходит только после отмирания нервных клеток,
- уплотнение и сухость кожи,
- ломкость и сухость ногтей,
- появление эффекта мраморности кожи,
- грибковое поражение кожи и ногтей,
- судороги в пальцах ног и икроножных мышцах по ночам,
- изменение цвета кожных покровов на черный или темно-коричневый (рис. 2),
- отсутствие неприятного запаха в месте некроза,
- постепенное увеличение зоны поражения.
При сухой гангрене человек чувствует себя достаточно хорошо, симптомы интоксикации у него отсутствуют. Пораженная ткань постепенно высыхает и мумифицируется, иногда она может отсоединиться от тела по разделительной линии без всякого вмешательства. Такой результат считается равным излечению.
Важно! Как правило, сухая гангрена не переходит в другие формы некроза – влажную или газовую гангрену. Редко она может вызывать сепсис или септический шок, если продукты распада тканей попадают в кровоток. В этом случае состояние больного резко ухудшается (поднимается или снижается температура тела, возникает озноб, снижается давление) и часто грозит смертью.
Диагностика
Постановка диагноза обычно не вызывает сложностей из-за выраженных характерных особенностей заболевания, врачу достаточно собрать анамнез и осмотреть некротические участки.
Дополнительные исследования необходимы для установления причин развития гангрены и оценки состояния сосудов с целью разработки дальнейшей тактики терапии. Диагностический комплекс включает:
- ЭКГ – для оценки функций сердечной мышцы,
- допплеровское ультразвуковое исследование обеих нижних и верхних конечностей,
- УЗИ сосудов – для определения места обструкции в артериях и венах,
- ангиография – сканирование с использованием красителя для определения типа, местоположения и степени непроходимости сосудов в пораженной конечности,
- рентген грудной клетки,
- компьютерная томография (КТ) – позволяет выявить кальцификацию, а КТ с контрастом – сосудистую непроходимость,
- эхокардиограмма – ультразвуковое исследование сердечных клапанов с целью выявления источника эмболии.
Анализы крови оценивают качество крови и функцию почек и включают исследование многих параметров: электролиты, липидный профиль, состояние коагуляции и маркеры воспаления, такие как D-димер и С-реактивный белок.
Лечение
Терапия направлена на восстановление кровотока в окружающих некротический участок тканях и сохранение пораженной конечности в максимально возможной степени. Метод лечения сухой гангрены только один – хирургическое вмешательство.
Операции проводятся разными методами в зависимости от поставленной цели:
- аутовенозное шунтирование – восстановление кровообращения в обход пораженного сосуда,
- стентирование – установка в сосуд специального поддерживающего стенки каркаса,
- удаление тромба и т.д.
Восстановить кровоток в гангренозных тканях невозможно ни лекарственными средствами, ни физиотерапией. Задача врачей после ампутации пальцев или пораженной части стопы – улучшить качество жизни пациента и предотвратить некроз на других участках тела.
При вынужденной ампутации части конечности учитываются особенности будущего протезирования. Чтобы протез был удобным в эксплуатации и комфортным для пациента, считается целесообразным ампутировать голень на границе ее средней и верхней трети.
Стоимость протезов конечностей сегодня колеблется в пределах от 150 до 300-400 тыс. рублей, бионический протез обойдется в гораздо большую сумму - от 1 млн и выше. В России можно получить протез бесплатно, однако этот процесс может занять несколько лет. Также в стране работают фонды, помогающие людям с ограниченными возможностями приобрести протезы в более короткие сроки.
Если установлено, что сухая гангрена началась из-за обморожения тканей или введения в артерию синтетических наркотических препаратов, назначают консервативное лечение.
Прогноз и профилактика
Для жизни прогноз при сухой гангрене благоприятный, но сохранить некротический участок и восстановить в нем кровоснабжение невозможно – он либо ампутируется хирургическим путем, либо отторгается без медицинского вмешательства. После ампутации следует период реабилитации (порядка 3-6 месяцев) и подбор протеза.
Для профилактики гангрены необходимо соблюдать ряд рекомендаций:
- одеваться по погоде, не пренебрегать теплыми перчатками и шерстяными носками в холодное время года;
- избегать рисков переохлаждения и не заниматься экстремальными видами спорта без хорошей подготовки, например, не подниматься на заснеженные горные вершины;
- при сахарном диабете нужно внимательно следить за состоянием кожных покровов, контролировать уровень глюкозы в крови, регулярно проходить обследование;
- следить за весом, правильно питаться;
- не курить и не злоупотреблять алкогольными напитками;
- при любых травмах и ушибах обращаться к врачу.
Первая помощь в случае травмы, грозящей некрозом
Чтобы избежать развития гангрены и отмирания живых тканей, полезно знать, как справляться с травмами (ожогами, обморожением, последствиями удара токм), если помощь врача по какой-то причиной недоступна (рис. 3).

Рисунок 3. Первая помощь при травмах. Источник: МедПотрал
Заключение
Сухая гангрена – опасное заболевание, связанное с некрозом тканей. Оно не носит фатального характера, но значительно снижает качество жизни. Своевременное обращение к врачу и внимание к собственному здоровью поможет избежать неприятных последствий и предотвратить развитие патологического процесса.
Гонорея может коснуться любого человека, ведущего активную сексуальную жизнь. От гонококковой инфекции не застрахованы люди всех социальных групп. Возбудитель легко приспосабливается к окружающей среде и устойчив к антибиотикам, поэтому болезнь может перейти в хроническую форму и стать причиной различных осложнений, в том числе бесплодия.
Что такое гонорея?
Заболевание одолевает чаще мужчин, но встречается также у женщин и новорожденных. Основными признаками гонореи являются боль и жжение при мочеиспускании, необычные зелено-желтые гнойные выделения из половых путей, покраснение половых органов. Но болезнь может протекать и без симптомов.
Причины возникновения, возбудитель
Вызывает гонорею бактерия Neisseria gonorrhoeae (гонококк). Она поражает, в первую очередь, мочеиспускательный канал (при этом возникает уретрит) и шейку матки (вызывая цервицит), реже — прямую кишку, слизистую горла и глаз, вызывая воспаление.
Пути заражения
Гонорея относится к венерическим болезням, она передается от человека к человеку при незащищенном половом акте: при контакте с пораженными бактерией участками (половыми органами, анусом, ртом).
Важно! Бактерия находится не в семенной или влагалищной жидкостях, а непосредственно на поверхности половых органов. Прерванный половой акт не уменьшает и не исключает риск заражения гонореей.
Инфекция может проникнуть в прямую кишку при анальном половом акте, а в горло – при оральном. Через ротовую полость больного гонореей человека бактерия может передаться его здоровому партнеру.
У новорожденных гонорею обнаруживают, если бактерия находилась в организме матери во время родов. Заражение происходит при контакте ребенка с фаллопиевыми трубами и маткой. Причем бактерия чаще всего поражает глаза новорожденных, вызывая гонорейный конъюнктивит (бленнорею).
Так как бактерия не способна существовать вне тела человека (то есть вне клетки-хозяина), заразиться триппером в общественных местах, бассейнах и туалетах нельзя. Гонорея также не передается воздушно-капельным путем.
Передается ли гонорея через полотенца или посуду?
Очень редки случаи, когда бактерия передается через полотенце. Для этого зараженный человек должен использовать полотенце на слизистой, пораженной бактерией. Затем здоровый человек должен перенести выделения с полотенца на свою слизистую. С учетом того, что бактерия вне тела человека быстро погибает, проделать это нужно быстро. Получается, заразиться через полотенце можно, только если делать это нарочно. Поэтому врачи говорят, что заражение через полотенца, посуду и столовые приборы не происходит.
Кто в группе риска?
В группе риска заражения гонореей – люди, практикующие незащищенный секс (без использования презерватива):
- работники сферы интимных услуг и их клиенты;
- люди, практикующие однополые незащищенные половые контакты (мужчины, которые занимаются сексом с мужчинами, и женщины, которые вступают в половой акт с женщинами);
- люди, часто меняющие половых партнеров.
Заболеть гонореей можно повторно, если иметь контакты с больным человеком. Риск заражения увеличивается при наличии других заболеваний, передающихся половым путем (хламидиоза, сифилиса и т. д.).
Виды заболевания, классификация
Гонорея может затрагивать не только органы мочеполовой системы, хотя урогенитальная инфекция наиболее распространена. Различают:
- Урогенитальную инфекцию: у мужчин воспаление происходит в половом члене, мошонке, простате, у женщин – в шейке матки, влагалище и органах малого таза (рис. 1).
- Гонорею прямой кишки: попадание бактерии в организм происходит при анальном сексе. Симптомами являются зуд, кровотечение, нарушения дефекации (запор, понос).
- Гонококковые инфекции глотки (гонококковый фарингит): причина – оральный секс. Симптомы могут отсутствовать, но инфекция может привести к ангине.
- Диссеминированную гонорейную инфекцию (синдром артрита-дерматита): инфекция поражает кожу и суставы. На коже появляются красные пятна, суставы отекают. Одной из разновидностей инфекции является гонорейный септический артрит.
- Гонорейный конъюнктивит (бленнорея): случается при попадании зараженной бактерией жидкости в глаза. В результате – отек и покраснение.
- Синдром Фитца-Хью-Куртиса (венерический перигепатит): воспаление тазовой области и печени, сопровождается болью в правой верхней части живота с тошнотой, рвотой и температурой.
Симптомы гонореи
Течение болезни может быть абсолютно незаметным для зараженного человека.
Первые признаки заболевания
Первые симптомы гонореи могут проявить себя только через 2 недели или несколько месяцев после незащищенного полового акта с инфицированным партнером. Иногда признаки заболевания возникают раньше - на третий или пятый день после заражения. Обычно половые органы краснеют, ощущается жжение и дискомфорт, усиливающиеся при мочеиспускании.
Далее симптомы варьируются в зависимости от вида гонореи.
Симптомы у женщин
У женщин симптомы проявляются в течение 10–14 дней:
- жжение, боль при мочеиспускании;
- необычные выделения из влагалища: они могут иметь более плотную, чем обычно, структуру, быть гнойными или водянистыми, с зеленым или желтоватым оттенком;
- кровянистые выделения до или после менструации;
- более редко: боль в нижней части живота, кровь после секса, менструация может протекать в более тяжелой форме (более обильные выделения).
Следует помнить – у половины заболевших гонореей женщин болезнь протекает бессимптомно.
Симптомы у мужчин
У мужчин симптомы заявляют о себе на 2–14 день после незащищенного полового акта (рис. 2):
- нарушение мочеиспускания: боль, жжение, дискомфорт, недержание, частые позывы;
- необычные выделения из головки полового члена, чаще гнойные, зеленого или желтоватого оттенка;
- покраснение и припухлость головки полового члена;
- более редко: боль в мошонке, припухлость.
У каждого десятого заразившегося гонореей мужчины болезнь не проявляет никаких симптомов.
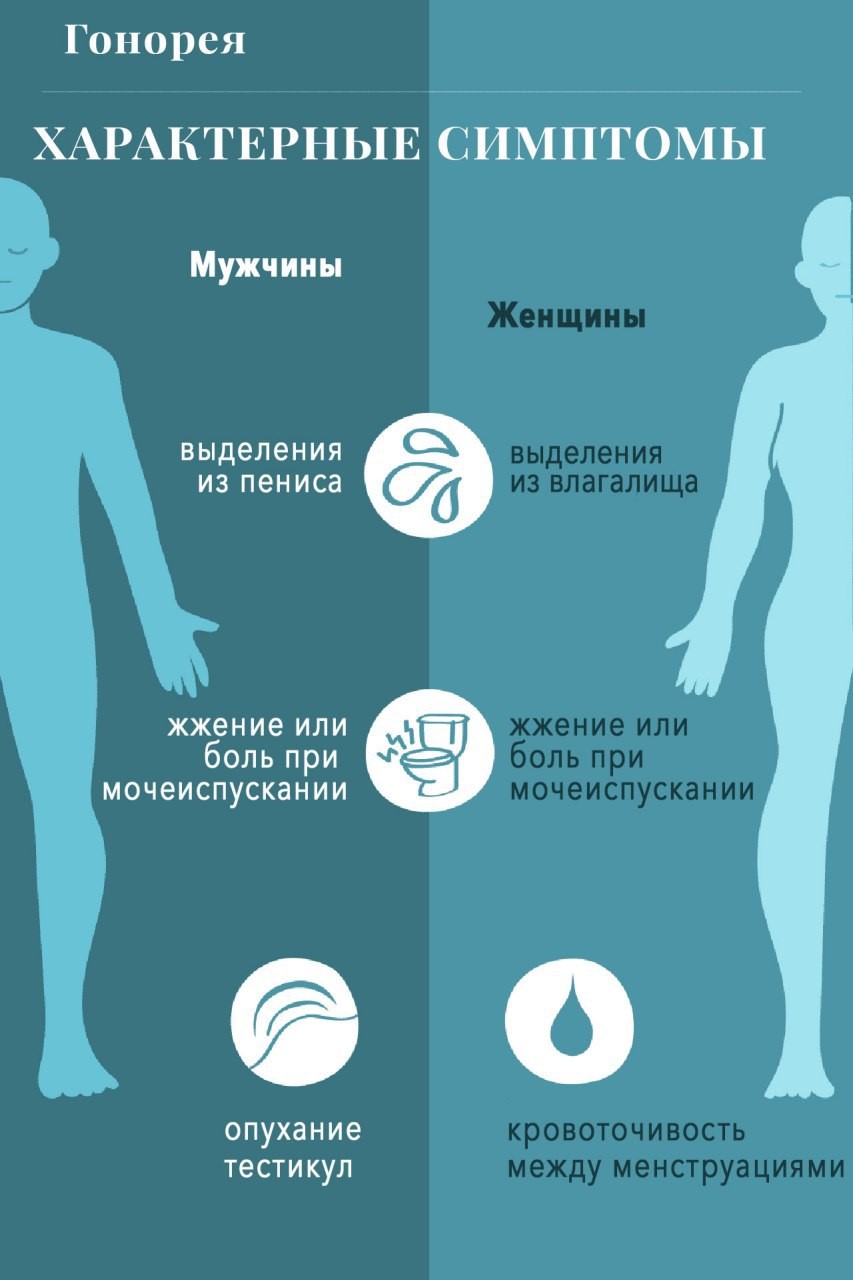
Рисунок 2. Распространенные симптомы урогенитальной инфекции при заражении гонореей у мужчин и женщин. Источник: Verywell
Симптомы при заражении кожи, глаз, прямой кишки
Гонорея на коже (синдром артрита-дерматита) проявляется в виде красных гнойных точек. Их сопровождает лихорадка, сильная боль в суставах. Суставы опухшие, кожа в районе лодыжек, запястий или коленей красная.
При гонорее прямой кишки к симптомам относят зуд, кровотечение, запор или понос.
Гонорея слизистой горла может никак себя не проявлять, но в дальнейшем может стать причиной гонорейной ангины.
Гонорейный конъюнктивит (бленнорея) выражается в покраснении и отеке глаз.
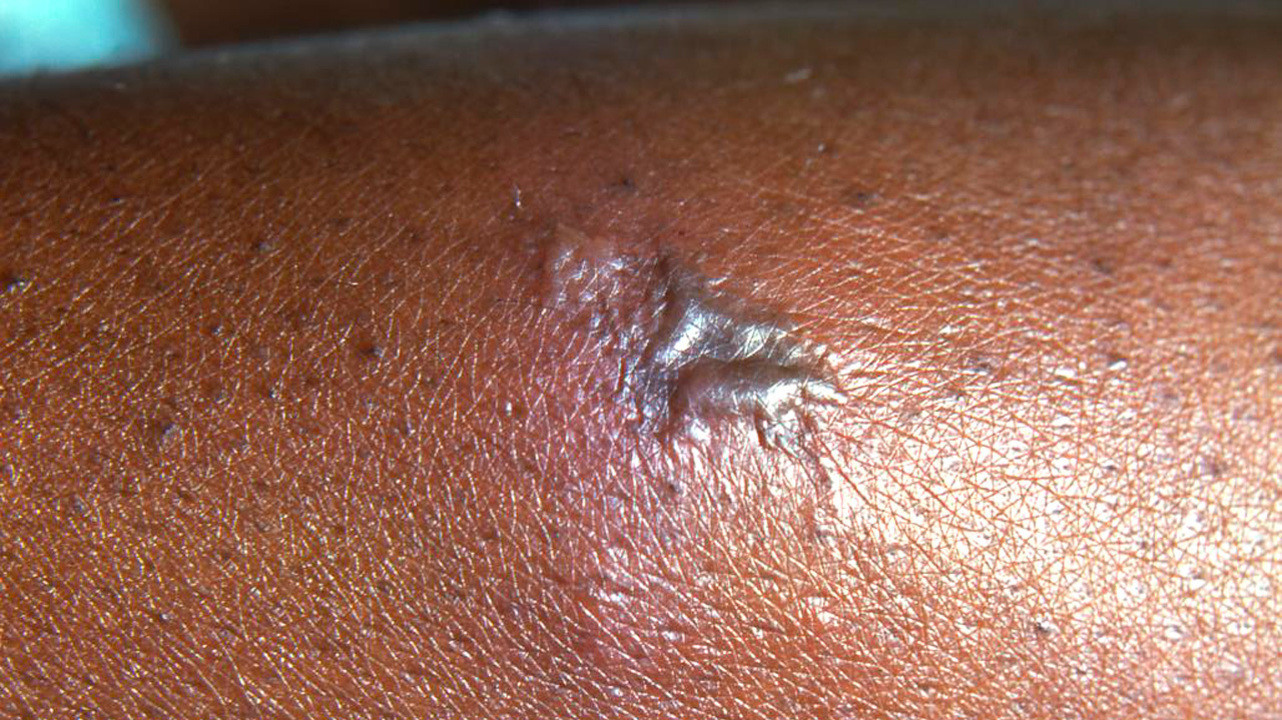
Гонорея на коже. Фото: PHIL CDC
Симптомы у новорожденных
При родах гонорея может передаться ребенку. У новорожденных признаками болезни являются красные и опухшие глаза с гнойными выделениями.
В качестве превентивной меры еще до рождения ребенка врач может прописать матери антибиотики. После рождения ребенку вводят антибиотик внутривенно и промывают глаза физиологическим раствором.
Диагностика гонореи
К диагностике и лечению гонореи следует относиться серьезно. Даже если гонорея никак себя не проявляет, человек все равно является переносчиком инфекции.
При появлении первых симптомов, а также при отсутствии уверенности в партнере или после незащищенного полового акта нужно немедленно посетить врача-венеролога (дерматовенеролога).
Какие анализы нужны?
Для определения гонореи врач берет мазок со слизистой пениса или мочеиспускательного канала мужчины и, соответственно, со слизистой шейки матки – у женщин.
Затем врач отправляет мазок на исследование. Для выявления возбудителя используют:
- метод ПЦР (полимеразная цепная реакция, в образце обнаруживают бактериальную ДНК);
- культуральный метод (бактериологический посев);
- метод окраски по Граму.
Так как гонорея способствует заражению другими венерическими инфекциями, врачи советуют сдать анализ также на микоплазму, трихомонады и хламидии.
Каждый метод диагностики гонореи имеет свои плюсы и минусы.
Метод ПЦР
Самый чувствительный и широко используемый подход – метод ПЦР. Используется для анализа мазка из половых органов, горла, прямой кишки, а также для исследования пробы мочи.
Помимо гонококков, методом ПЦР выявляют микоплазмы и хламидии. Результат можно получить уже на следующий день.
Метод окраски по Граму
Второй метод – окраска по Граму – довольно простой и быстрый. На взятый образец воздействуют красителями и затем результат изучают под микроскопом (рис. 3).
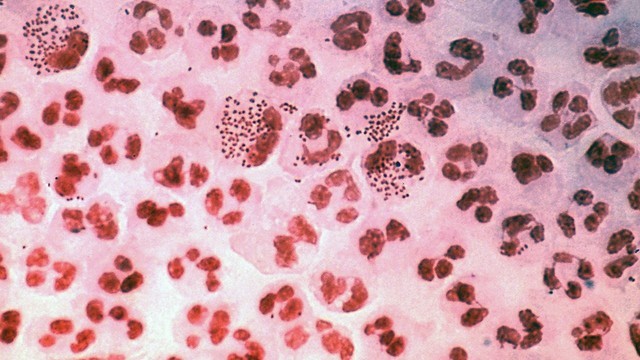
Рисунок 3. Диагностика гонореи, окраска по Граму. Препарат последовательно окрашивают красителями. В результате бактерии Neisseria gonorrhoeae приобретают оранжево-красный цвет на фоне фиолетового цвета клеточных элементов.
Этот метод используют для диагностики гонореи у мужчин при поражении уретры. Он не эффективен при заражении горла, шейки матки и прямой кишки, так как его результат в этом случае часто оказывается недостоверным.
Метод окраски по Граму также не выявляет наличие других возбудителей – микоплазмы и хламидий.
Культуральный метод
Культуральный метод состоит в том, что образец помещают в специальный сосуд и культивируют. Бактерии образуют колонии. Выделенную чистую колонию бактерий идентифицируют путем микроскопирования с использованием окраски по Граму.
Основной плюс этого метода – он позволяет определить бактерий к различным антибиотикам. Среди недостатков – длительность проведения исследования (около 3 дней) и строгое следование правилам взятия пробы и перевозки материала. При малейшем нарушении среды, в которую помещают бактерии, анализ может дать ложный результат.
Культуральный метод применяется для анализа проб из горла, прямой кишки и при синдроме артрита-дерматита, когда в лабораторию отправляют жидкость из суставов.
Важно! Для получения достоверного результата необходимо соблюдать правила подготовки к исследованию. За 2 недели прекращают прием любых антибиотиков, так как они могут повлиять на результат. Анализы не сдаются во время менструации (идеальное время – за 5 дней до или 5 дней после месячных).
Что такое провокационная проба?
После того, как пациент прошел лечение и повторные анализы дали отрицательный результат, врачи могут прибегнуть к провокационной пробе.
Такая проба заключается в раздражении бактерии, чтобы она снова проявила себя.
Ведь не до конца вылеченная гонорея может проникнуть вглубь организма, и выявить ее на слизистых с помощью мазка будет уже невозможно.
Для этого используют следующие методы:
- химический (используют раствор серебра для уретры или раствор Люголя для прямой кишки);
- термический (прогрев тканей с помощью электротерапии);
- алиментарный (когда пациент ест острую и соленую пищу для раздражения бактерии);
- физиологический (проверяют, не проявит ли себя бактерия при гормональном всплеске у женщин до и во время менструации);
- биологический (врач вводит гонококковую вакцину и пирогенал).
Лечение гонореи
Гонорея лечится только с помощью антибактериальных препаратов, которые назначаются строго врачом.
Лечение препаратами
Основные препараты для лечения гонореи: комбинация антибиотиков двух групп - цефалоспоринов и макролидов.
Если у пациента есть аллергия на макролиды, ему прописывают препарат из группы тетрациклинов (противопоказаны при беременности).
Беременным женщинам также назначают курс антибиотиков. Очень важно вылечить гонорею до рождения ребенка, чтобы снизить риск его заражения при родах.
Улучшение наступает уже после первого дня лечения, но терапию обязательно нужно пройти до конца. Если курс антибиотиков не был завершен, бактерии могут выработать устойчивость к используемым препаратам. В этом случае избавиться от инфекции будет очень трудно. Она может стать хронической и неизлечимой.
Через 7 дней после завершения курса лечения необходимо явиться к врачу для взятия контрольных проб.
Следует помнить, что во время терапии необходимо воздерживаться от половых контактов. Половой акт может спровоцировать новую инфекцию. Кроме того, вы можете заразить своего партнера. К половой жизни можно будет вернуться после получения отрицательных результатов контрольных проб.
Важно! Курс лечения от гонореи обязательно должны проходить оба партнера. Гонореей можно заболеть снова, если вы прошли лечение, а ваш партнер – нет.
Иммунотерапия
В качестве вспомогательного лечения гонореи врач может назначить противовоспалительные препараты и средства для укрепления иммунитета. Иммунотерапия не может являться основой терапии, так как она не обладает достаточной эффективностью.
Лечение других половых инфекций на фоне гонореи
Больные гонореей вследствие незащищенного полового акта и из-за ослабленного иммунитета могут быть заражены и другими инфекциями, которые передаются половым путем (хламидии, сифилис, ВИЧ).
Перед началом лечения врач проводит обследование пациента и на другие половые инфекции, на случай если потребуется комплексная терапия сразу против нескольких патогенных микроорганизмов.
Возможные осложнения гонореи
Гонококковая инфекция, как и любая другая невылеченная инфекция, может привести к осложнениям.
У женщин гонорея, если ее не лечить, может повлечь воспаление шейки матки (цервицит) и воспаление органов малого таза (ВЗОМТ). А те, в свою очередь, могут привести к бесплодию и внематочной беременности. Еще одно последствие вовремя невылеченной гонореи – хронические тазовые боли.
У мужчин гонококковая инфекция может проявляться в виде воспаления мочеиспускательного канала (уретрит) или воспаления придатка яичка (эпидидимит). Если гонорею оставить без лечения, инфекция поразит простату и семенные пузырьки, а это может привести к бесплодию и импотенции.
Среди редких последствий – воспаление эндокарда (внутренней стенки сердца) и воспаление головного или спинного мозга (менингит), а также гонорейный артрит, при котором инфекция распространяется на кожу и суставы. А запущенная бленнорея может привести к слепоте.
Гонорея ослабляет иммунитет и может способствовать заражению другими инфекциями, включая ВИЧ.
Профилактика
От венерических болезней 100-процентную защиту дает только сексуальное воздержание.
Чтобы снизить риск заражения гонореей, нужно:
- использовать презервативы. Для орального секса – презервативы или латексные салфетки;
- состоять в моногамных отношениях;
- проходить вместе с новым партнером обследование на гонорею и другие венерические заболевания до первого полового акта;
- воздерживаться от беспорядочных половых связей;
- не использовать вместе с другими людьми одни и те же секс-игрушки;
- ежегодно проходить обследование у гинеколога;
- проходить скрининг – тест мочи на нуклеиновые кислоты. Его регулярное прохождение рекомендуют женщинам моложе 25 лет, которые ведут активную половую жизнь, мужчинам, которые вступают в половые отношения с другими мужчинами, и людям, которые ведут беспорядочную половую жизнь.
Заключение
Заразиться гонореей взрослый человек может только через незащищенный половой акт с инфицированным партнером. Новорожденным инфекция передается от матери.
Самый распространенный вид гонореи – инфекция уретры у мужчин и шейки матки у женщин. Впрочем, бактерия приживается и на прямой кишке, а также в горле, на коже и глазах человека.
Симптоматика при гонорее может полностью отсутствовать, но болезнь имеет свои специфические признаки: зуд и жжение при мочеиспускании, гнойные выделения желто-зеленого цвета из гениталий, покраснение и припухлость половых органов.
Лечить гонорею можно только антибиотиками и только по назначению врача. Самолечение крайне опасно. Обязательно прохождение полного курса лечения. Проблема устойчивости бактерии к антибиотику – главная сложность выбора антибактериального препарата. А если болезнь не лечить, она может перейти в хроническую форму, затронуть другие важные органы: сердце, печень, органы малого таза, суставы, кожный покров, и даже привести к бесплодию.
Еще одна проблема, которая чаще всего встречается летом, – это газовая гангрена, от которой, как и от столбняка, также не застрахован никто – ни пациенты, ни врачи, перед которым такой пациент образоваться может.
Материалы предназначены исключительно для врачей и специалистов с высшим медицинским образованием. Статьи носят информационно-образовательный характер. Самолечение и самодиагностика крайне опасны для здоровья. Автор статей не дает медицинских консультаций: клинический фармаколог — это врач только и исключительно для врачей.
Автор: Трубачева Е.С., врач – клинический фармаколог
Еще одна проблема, которая чаще всего встречается летом, – это газовая гангрена, от которой, как и от столбняка, также не застрахован никто – ни пациенты, ни врачи, перед которым такой пациент образоваться может. Помните громко прогремевший случай с экстренной посадкой в Португалии и высадкой из самолета плохо пахнущего пассажира? Это была она.
Что же такое газовая гангрена? Это раневая анаэробная клостридиальная инфекция, возникающая в результате инфицирования раны несколькими видами патогенных клостридий. Заболевание характеризуется яркой клинической картиной с бурными местными клиническими проявлениями, тяжелейшей общей интоксикацией и очень высокой летальностью. Как мы видим, все определения – только в превосходной степени: и действительно, стоит один раз увидеть анаэробную раневую инфекцию, и больше никогда уже ее ни с чем не перепутать. К слову, времена, когда врач в самом лучшем случае видел такое заболевание раз в жизни 30 лет назад, к сожалению, канули в лету, сейчас анаэробные инфекции не редкость в хирургических отделениях больниц скорой помощи. Хотя в других стационарах и поликлиниках тоже необходима клиническая настороженность, и именно ради нее будет сегодняшний разговор.
Микробиологические аспекты.
Газовую гангрену способны вызвать несколько видов патогенных клостридий:
- C.perfringens – на слуху больше всех, и это вполне заслуженно, так как этот вид вызывает порядка 70-80% анаэробных клостридиальных раневых инфекций. Так как он не имеет жгутиков и потому лишен подвижности, его проще определить при микроскопии мазка, и данный факт является одним из основных диагностических признаков
- C.oedematiens (она же C.nowyi) – способна вызвать 20-30% случаев заболевания
- C.septicum – 10-15%
- C.hystolyticum – 4-8%
Все перечисленные возбудители:
- являются грамположительными анаэробами
- способны к спорообразованию и повсеместному распространению в природе
- устойчивы к факторам внешней среды как в виде споры, так и в вегетативной форме
Клинические аспекты.
В отличие от столбняка для развития газовой гангрены требуется несколько предрасполагающих факторов:
- степень местных нарушений в самой ране, а именно состояние кровообращения – при обширном повреждении, приводящем к ишемии больших массивов мышечных тканей создаются максимально благоприятные условия для развития анаэробной клостридиальной инфекции
- общее состояние организма – снижение иммунного статуса
- степень загрязнения раны почвой – чем больше грязи, тем выше риски
Так как газовая гангрена – это раневая инфекция, то у нее имеются четко выраженные входные ворота в виде ран, проколов кожи и иных повреждений. Хотя тут автор поспорит, ибо лично имел дело с пациентом, у которой эти самые ворота так и не нашли, как ни старались, и при этом это был классический учебный случай, который надо бы студентам показывать. При визуально неповрежденной коже. Пациент был успешно вылечен, в том числе и потому, что этот диагноз не был отметен в виду отсутствия входных ворот инфекции. Поэтому если перед вами что-то выглядит как утка, крякает как утка, то иногда стоит поверить, что это действительно утка, сколько бы скептиков рядом ни смеялось и ни уверяло, что это хомячок.
Но вернемся к нашим клостридиям. Какие формы клостридиальной инфекции мы можем наблюдать?
Клинически (на основании локального статуса и общей клинической картины) можно выделить:
- Клостридиальный миозит (или то, что называют классической мионекротической формой, и именно ее имеют в виду по умолчанию, когда говорят о газовой гангрене) – в основе лежит поражение мышечной ткани, а ампутация пораженной конечности не всегда помогает избежать летального исхода
- Клостридиальный целлюлит (газовая флегмона) – с поражением подкожной клетчатки, течет более благоприятно
- Смешанная форма
Когда мы можем думать о газовой гангрене?
Хотя, в принципе, любая оземленная рана, особенно на нижних конечностях, должна вызывать серьезную настороженность, так как возбудители газовой гангрены, также как и возбудители столбняка, обитают повсеместно без исключений. И именно по этой причине ПХО ран должно выполняться до уровня здоровых тканей, несмотря на протесты и требования красивого незаметного шва.
Диагностические аспекты
В отличие от столбняка, возбудителей гангрены мы можем увидеть в мазке из раны. Поэтому содержимое ран надо обязательно красить, тогда в течение максимум пары часов (при наличии своей лаборатории) вы будете ориентироваться, что там в ране (помним, что самый часто выделяемый проблемный возбудитель C.perfringens отлично определяется под обычным световым микроскопом как грамположительные неподвижные с четкими обрубленными краями палочки, имеющие капсулу). Обязательно надо пользоваться данным методом диагностики, если имеется больничная микробиологическая лаборатория.
Далее должны быть проведены остальные культуральные исследования для подтверждения диагноза, но для этого, как мы говорили в прошлой статье, нужна хорошо оснащенная микробиологическая лаборатория и обученный для работы с анаэробами персонал.
Чем лечить?
Этот вопрос одновременно и очень прост, и очень сложен. Сложность вызвана крайне бурным течением заболевания, и мы можем просто не успеть ни с первичной хирургической обработкой раны (как и бывает в случае постинъекционных или постабортных форм), ни с антибактериальной терапией – вы же уже помните, что нам надо минимум 48 часов? А у пациента их может и не быть. Поэтому лечение должно начинаться максимально быстро, буквально на уровне приемного покоя или сразу в перевязочной поликлиники.
А в чем же простота, просите вы? В том, что антибактериальные препараты, убивающие возбудителей, в прямом смысле стоят копейки, так как это пенициллин и метронидазол. Главное – правильно рассчитать дозу и вводить ее строго внутривенно капельно, в идеале в виде суточных инфузий (касается пенициллина).
Автор умышленно не пишет схемы лечения, так как они уже давно написаны и надо сходить по этим двум ссылкам:
В нашей же статье мы рассмотрели вопросы, которые не освещены по приведенным ссылкам.
Читайте также:

