Можно ли заразиться сифилисом через переливание крови
Обновлено: 25.04.2024
В наше время довольно редко можно встретить человека с поздней стадией сифилиса. Однако врачам-венерологам нередко приходится сталкиваться с пациентами-носителями инфекции. В этой статье мы расскажем, как уберечь от сифилиса себя и своих половых партнеров.
Что такое сифилис?
Сифилис – это давно известное человечеству заболевание, передающееся преимущественно половым путем. Каждый год в мире сифилисом заражаются более 10 млн человек. Даже в развитых странах болезнь не перестает заявлять о себе, и каждый, кто ведет активную половую жизнь и практикует незащищенный секс, находится в группе риска. Впрочем, иногда сифилисом можно заразиться и бытовым путем (не вступая в половой контакт) — просто пользуясь общими бытовыми предметами с больным.
Возбудитель
Возбудителем сифилиса является бактерия спиралевидной формы - бледная трепонема (Treponema pallidum, рис. 1). При ее попадании в организм человек обязательно заболевает, самостоятельно иммунитет победить бактерию не может. Бледная трепонема живет только в организме человека.
Пути передачи сифилиса
Возбудитель сифилиса передается от человека к человеку с биологическими жидкостями:
- выделениями сифилитических язв и папул;
- кровью;
- слюной;
- спермой;
- грудным молоком.
Половой путь
При половом акте любого рода возбудитель болезни проникает в организм через мельчайшие повреждения кожи и слизистой оболочки. Крайне заразна серозная жидкость, выделяющаяся из твердого шанкра или поврежденных папул. В зависимости от вида секса инфицироваться могут слизистые оболочки и кожа половых органов, прямой кишки, полости рта.
Трансплацентарное инфицирование
Известны случаи, когда сифилис передавался от больной матери плоду. Бактерии могут проникнуть в плод от беременной через плаценту. Последствием этого может стать смерть плода в утробе, выкидыш или серьезные патологии у новорожденного. Высок риск инфицирования и при родах.
Сегодня беременным женщинам при постановке на учет в женскую консультацию или у гинеколога обязательно назначают обследование на сифилис наряду с другими венерическими заболеваниями. Это значительно снижает риск передачи болезни будущему ребенку.
Кормление грудью
Передача болезни младенцу возможна от больной матери при грудном вскармливании, хотя вероятность этого крайне мала.
Слюна
Возбудитель сифилиса может содержаться в слюне, а потому опасными могут быть поцелуи с инфицированным человеком, использование с ним одной посуды или зубной щетки. Заразиться сифилисом можно, если слюна больного попадет на слизистую или кожу с повреждениями, например, следами от прыщей или дерматитом.
Кровь (гемотрансфузионное инфицирование)
Заразиться можно при контакте с инфицированной кровью, например, при использовании нестерильных инструментов в маникюрных салонах, студиях пирсинга и татуировки. Крайне редко заражение сифилисом происходит при переливании крови. В центрах донорства кровь проходит тщательный контроль на наличие в ней инфекционных агентов.
Бытовой путь
Болезнь передается бытовым путем при пользовании общими предметами гигиены и посудой, что часто происходит в семьях инфицированных сифилисом. Выделяющие заразную жидкость сифилитические язвы и потенциально опасные папулы могут располагаться в любой части тела, поэтому кожный контакт без половых отношений всегда несет определенный риск.
Редкие пути заражения
В некоторых случаях риск заражения сифилисом преувеличивают. В этой связи необходимо учитывать, что бледная трепонема живет только в организме человека и быстро гибнет во внешней среде.
Для заражения сифилисом практически всегда необходимо наличие повреждений кожи и слизистых оболочек. Такие микротравмы во множестве образуются во время секса , но не обязательно присутствуют при кожном контакте иного рода. Маловероятно (практически невозможно) заражение сифилисом при купании в море или бассейне, даже если неподалеку купался инфицированный человек.
Наиболее распространенные пути заражения
Самым распространенным способом передачи сифилиса остается незащищенный сексуальный контакт с зараженным человеком. При этом заразиться можно, практикуя любые виды секса: вагинальный, оральный, анальный.
Вторым по значимости способом передачи является трансплацентарный, то есть через плаценту от будущей матери к плоду. Он возможен, начиная с четвертого месяца беременности, и вплоть до рождения.
Группы риска по заражению сифилисом
Сифилисом может заболеть любой человек, ведущий активную половую жизнь. Заразиться можно от единственного партнера, поэтому при наличии симптомов следует пройти обследование как можно скорее. Между тем, некоторые люди больше других подвержены риску заражения:
- Молодых людей, часто меняющих половых партнеров, в том числе работников сферы секс-услуг.
- Мужчин, практикующих секс с мужчинами (рис. 2).
- Врачей и медицинских работников, работающих с больными сифилисом.
- Членов семей инфицированных сифилисом.
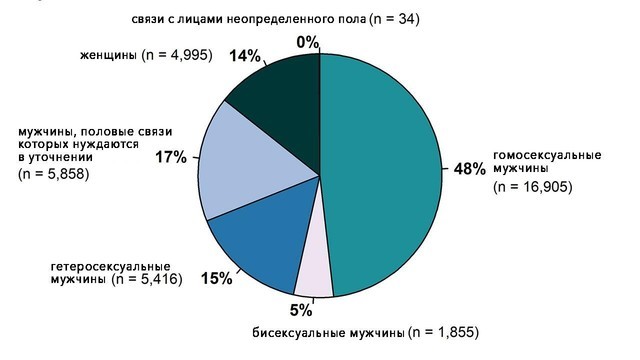
Рисунок 2. Случаи первичного и вторичного сифилиса в США в 2018 году, распределение по полу и сексуальным предпочтениям. Повышенный риск заражения наблюдается среди мужчин, имеющих сексуальные отношения с другими мужчинами. Источник: cdc.gov
Риск заразиться сифилисом после секса с инфицированным увеличивается у людей с угнетенной иммунной системой, например, у носителей ВИЧ. Ранее в группе риска состояли также люди, получающие донорскую кровь, но тщательные проверки доноров позволяют свести такую опасность к минимуму. Скрининг беременных женщин при обращении в женскую консультацию предотвращает заражение плода от матери.
Течение сифилиса: сколько длится инкубационный период
В зависимости от времени, прошедшего после заражения, и характера течения болезни принято выделять несколько стадий сифилиса. К ранним стадиям заболевания относят первичную и вторичную.
Инкубационный период, когда симптомы еще не возникли, длится от 8 до 180 дней, но в среднем составляет 3-4 недели. В этом периоде происходит внедрение бактерий через кожу или слизистую оболочку инфицированного.
Началом первичной стадии считают появление на пораженном участке кожи безболезненных изъязвлений с затвердевшими краями — твердого шанкра. Такие язвы могут появляться на половых органах (пенисе, половых губах, во влагалище), а также в полости рта или прямой кишке при заражении через оральный или анальный секс соответственно.
Со временем сифилитические язвы краснеют и выделяют бесцветную серозную жидкость, содержащую в большом количестве возбудителя. Через 1-2 недели увеличиваются размеры лежащих вблизи лимфоузлов, могут появляться суставные, мышечные и головные боли. Первичные язвы со временем заживают даже без лечения, но это не означает, что наступило выздоровление, болезнь лишь перешла в следующую стадию.
- повышенной температурой,
- утомляемостью,
- болями в конечностях и голове.
В этом периоде трепонема активно распространяется по всему организму, о чем свидетельствует в том числе повсеместное увеличение лимфоузлов. Через десять недель у большинства заболевших возникает кожная сыпь. Вначале появляются светло-розовые пятна, превращающиеся в узелки (папулы). В зависимости от реакции иммунитета кожные проявления со временем исчезают, инфекция переходит в подавленное состояние. Однако время от времени возникают рецидивы болезни, так как организм не в состоянии ликвидировать все инфекционные очаги.
У определенной части заболевших со временем развивается поражение сифилисом спинного и головного мозга — нейросифилис, который в последнее время часто относят к четвертичной стадии болезни. Примерно у четверти не лечившихся больных развивается хроническое воспаление мозга, приводящее к слабоумию. У больных снижаются когнитивные (умственные) функции центральной нервной системы, нарушается речь, теряется болевая и температурная чувствительность, пропадают зрение и слух. Конечным итогом может стать полный паралич мышц.
Важно! Игнорирование сифилиса и отсутствие терапии чревато тяжелыми длительными последствиями для здоровья больного и риском для окружающих его людей. Первые симптомы заболевания требуют скорейшей диагностики и лечебных мер. Чувство ложного стыда в такой ситуации неуместно и опасно.
Когда больные особенно заразны?
Чаще всего сифилис распространяют больные с активными симптомами: мокнущими язвами, выделяющими жидкость с высоким содержанием возбудителя. Эти проявления больше характерны для первичной и вторичной стадии заболевания. Риск заражения от бессимптомных носителей инфекции гораздо меньше, но он все равно существует.
Повторное заражение трепонемами
Иммунитет к сифилису активен только в период болезни. Когда организм борется с инфекцией, повторное заражение маловероятно. Но лишь только пациент выздоравливает, он вновь становится полностью беззащитным и восприимчивым к повторной инфекции. Медициной зафиксированы случаи, когда люди заражались сифилисом в третий раз и более.
Профилактика заболевания
Сифилис – болезнь, которая может коснуться любого взрослого человека, практикующего незащищенный секс. Особенно часто он поражает молодых людей в возрасте 23-30 лет, еще не определившихся с постоянным половым партнером.
Не стоит относиться к сифилису как к приговору, это излечимая инфекция. Однако его гораздо легче не допустить, чем лечить, учитывая, что диагностировать сифилис бывает непросто. Больной может на протяжении многих лет не подозревать о наличии болезни и продолжать заражать других людей.
Чтобы обезопасить себя, используйте презервативы или латексные салфетки (рис. 3) при вагинальном, анальном и оральном сексе. Они не предотвращают заражение полностью, но значительно снижают риск инфицирования. При этом следует помнить, что лучшей профилактикой венерических заболеваний остается воздержание от секса с непроверенными партнерами.
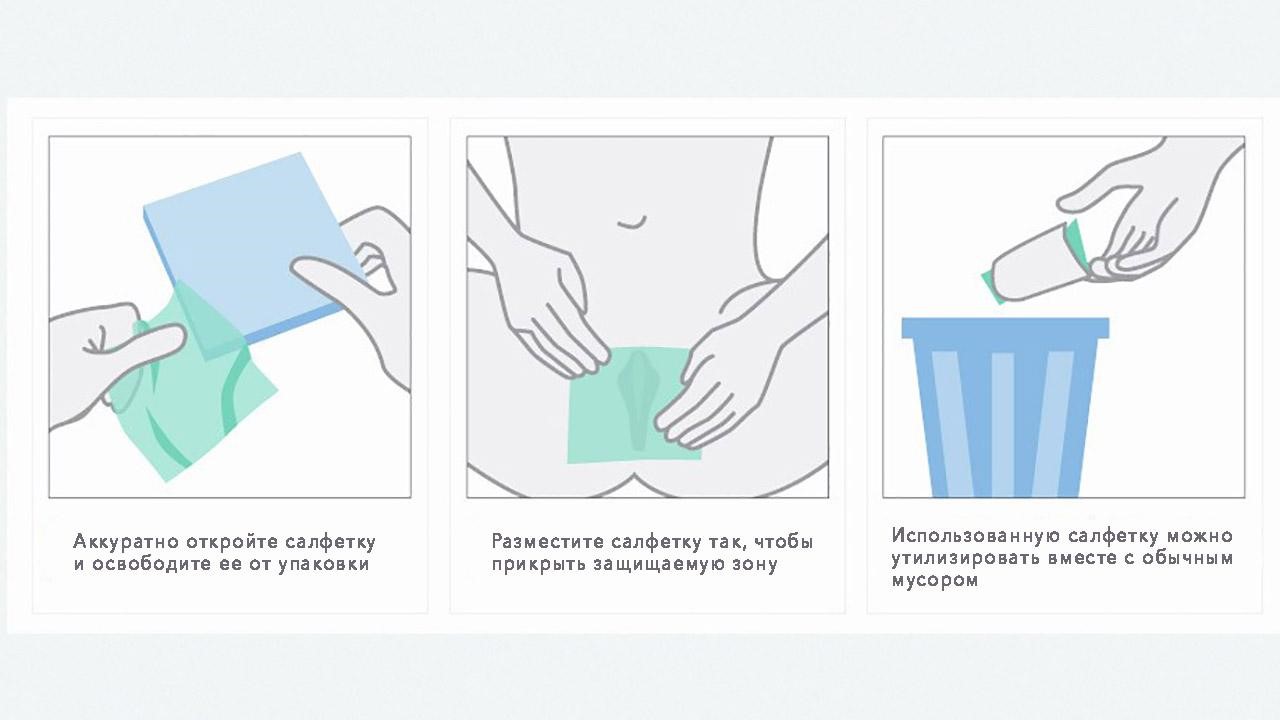
Рисунок 3. В качестве средства защиты от инфекций во время ласк можно использовать латексную салфетку. Предварительно убедитесь, что у вас и вашего партнера нет аллергии на латекс. Не используйте смазки на масляной основе, это может привести к разрывам в материале салфетки. Источник: cdc.gov
После незапланированного и незащищенного секса следует обратиться к гинекологу или урологу для обследования на наличие заболеваний, передающихся половым путем. Пациент, которому поставили диагноз сифилис, должен сразу же прекратить все половые контакты и предупредить всех своих половых партнеров о возможности заражения.
Заключение
Сифилис – одна из кожно-венерических болезней, от которой бывает невозможно защититься с помощью обычных средств, например, презерватива. Сифилитические язвы, источающие заразную жидкость, могут находиться в любой части тела. Возбудитель передается даже со слюной и грудным молоком, крайне редко он способен проникать в организм через неповрежденные слизистые оболочки. Возможно заражение бытовым путем. Поэтому каждый из нас – в зоне риска. Выполняйте рекомендации по профилактике и немедленно обращайтесь к врачу при малейшем подозрении на половую инфекцию.
Сифилис - это инфекционное заболевание, которое вызывает микроорганизм бледная трепонема (Treponema pallidum).
Заболевание известно человечеству уже много веков.
В частности, в нашем государстве первые случаи сифилиса зафиксированы еще в XV веке.
Бледная трепонема и все присущие ей свойства были открыты в начале прошлого века.
К счастью, современная венерология разработала меры профилактики, диагностики и лечения сифилиса.

Однако, заболеваемость все еще сохраняется на достаточном уровне.
Случаи третичного сифилиса встречаются крайне редко, но зато чрезвычайно распространены скрытые формы болезни.
Несмотря на это, сегодня уже не возникает вопроса
"можно ли вылечить сифилис".
Заболевание лечится достаточно успешно.
Классификация сифилиса:

- 3. По срокам возникновения болезни:
- врожденный
- приобретенный
- первичный (серонегативный, серопозитивный, скрытый)
- вторичный (свежий, рецидивный, скрытый)
- третичный (активный, скрытый)
- ранний (заражение состоялось менее чем 2 года назад)
- поздний (2 и более года назад)
Сначала развивается скрытый инкубационный период.
Который длится от нескольких недель до нескольких месяцев.
Человек в этот период опасен для окружающих.
После инкубационного периода развивается первичный сифилис.
Он характеризуется появлением сифилидов - твердых шанкров, на слизистых оболочках входных ворот инфекции.
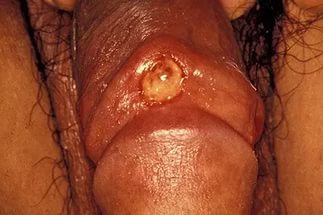
Шанкр представляет собой безболезненное образование, напоминающее язву, с плотным дном и ровными краями.
Одновременно с появлением сифилидов отмечается повышение температуры тела, увеличение лимфатических узлов.
Первичный период сифилиса без лечения через некоторое время сменяется вторичным.
При котором на коже и слизистых образуется полиморфная (смешанная) пятнисто-папулезная сыпь.
Третичный сифилис характеризуется формированием гумм, - особых образований, и разрушением соединительной ткани.
При третичном сифилисе поражаются внутренние органы, нервная система.
Сифилис сегодня является одним из самых опасных и распространенных в России венерических заболеваний. Что бы поставить диагноз женщинам, гинеколог смотрит на симптомы и жалобы пациента.

О том как можно заразиться
сифилисом рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
Как можно заразиться сифилисом?
- 1. Преобладающим путем передачи сифилиса является половой путь. Заражение происходит как при традиционных, так и при орально-генитальных и анально-генитальных половых контактах. Бледная трепонема поражает слизистые оболочки не только половых органов, но и ротовой полости, и прямой кишки.

- 2. Можно ли заразиться сифилисом при поцелуе? Можно, учитывая, что первичные сифилиды (элементы) нередко обнаруживаются в ротовой полости. Бледная трепонема передается от человека к человеку со слюной. Это контактно-бытовой путь передачи болезни. К нему же относится заражение через общие предметы гигиены, посуду
- 3. Внутриутробное инфицирование происходит от зараженной беременной женщины будущему ребенку.
- 4. Существует также путь передачи инфекции путем переливания препаратов зараженной крови.
Как происходит заражение бытовым сифилисом?
От места внедрения возбудителя сифилиса будет зависеть то, где появятся первые признаки болезни.
Считается опасным контакт с человеком, который находится на первой стадии сифилиса.
Часто инфицирование происходит и от больных на второй стадии.
Заразится от больного сифилисом в третьем периоде маловероятно.
Ответ на этот вопрос положительный.
Да, одним из вариантов заражения может быть бытовой путь заражения.
При этом бледная трепонема переходит от больного человека к здоровому, через кожные покровы.
Возможно заражение через следующие предметы:
- Посуду
- Шприц
- Полотенце
- Постельное бельё
- Принадлежности для личной гигиены
При бытовом заражении, симптомы будут немного отличаться от полового пути передачи заболевания.
Часто при бытовом сифилисе поражается слизистые рта.
Во рту появляется язвочка или шанкр.
Через некоторое время, образование проходит самостоятельно.
Если очаг расположен на миндалинах, человек может его не заметить.
Он полностью безболезненный.
На второй стадии начинает появляться мелкоточечное высыпание.
Внимание! Если вовремя не начать лечение сифилис переходит в третью стадию и возможен летальный исход.
Симптоматическое проявление сифилиса
Заболевание имеет три стадии.
Каждая из них отличается своими признаками и периодом течения.
Разберем подробнее, что характерно для каждого периода сифилиса.
Время инкубации может длиться от нескольких дней до полугода.
В этот период больной почти не заразен.
После окончания бессимптомного периода, начинают появляться первые признаки заболевания.
Первичный период сифилиса начинается после инкубационного периода.
В том месте, где проник возбудитель сифилиса, отмечается появление язв, которые называются твердым шанкром.
Образование имеет ровные, гладкие края.
Шанкр не вызывает болезненных ощущений.
Именно по это причине многие люди, зараженные сифилисом, не подозревают о наличии болезни.
Язвочка содержит в себе большое количество возбудителя сифилиса, поэтому человек на первой стадии заболевания является особенно заразным.
По истечению месяца шанкр исчезает, отставляя на своем месте шрам.
Длительное пребывание бледной трепонемы в организме, без должного лечения, приводит к размножению бактерий.
При этом возбудитель сифилиса попадает в лимфоток и поражает лимфатические узлы.
Лимфоузлы увеличиваются, без признаков боли.
В конце первичного сифилиса, проявляются симптомы общей интоксикации:
- 1. Боль в голове
- 2. Слабость
- 3. Недомогание
- 4. Болезненность в мышцах и суставах
Если на этой стадии не было начато лечение, сифилис переходит во вторую стадию.
Вторичный сифилис появляется спустя несколько месяцев.
Характеризуется появлением сифилитической сыпи.
Эти высыпания не вызывают дискомфорта.
Проходит сыпь через две недели и может периодически появляться на протяжении нескольких лет.
Третичный сифилис достаточно сложно поддается лечению.
В этот период характерно появление гумм.
В месте этого образования, происходит разрушение кости или хрящевой ткани.
Перфорация может происходить на твердом небе, разрушается перегородка носа.
Гуммы располагаются и на внутренних органах.
Это приводит к инвалидизации и смерти.
В чем состоит диагностика сифилиса?
- Осмотр венеролога
- Анализ содержимого сифилидов - соскоба с высыпаний, содержимого гумм, шанкров: посев на питательные среды с определением чувствительности к антибиотикам
- ПЦР-диагностика содержимого сифилидов
- Анализ крови на реакцию Вассермана (RW)
- Не самый точный метод диагностики, так как при серонегативном сифилисе показывает отрицательный результат
- Выявление антител к бледной трепонеме: реакция прямой гемагглютинации, реакция иммобилизации бледных трепонем, метод иммуноблоттинга
- Выявление сифилидов во внутренних органах с помощью УЗИ, МРТ
В чем заключается лечение сифилиса?
- A. Антибактериальная терапия: пенициллины, цефалоспорины, тетрациклины, макролиды.
- B. Иммунокоррекция, витаминотерапия.
- C. Физиотерапия.
Сифилис успешно лечится в первичном периоде.
Терапия во вторичном и третичном периодах достаточно массивная и длительная.
Поэтому при любой возможности заразиться сифилисом лучше провести профилактику в первые 10 дней.
Схема и методы лечения сифилиса
Современная медицина может вылечить сифилис у человек на любой из трех стадий.
Чем дольше человек не занимается лечением сифилиса, тем сложнее и длительнее процесс лечения.
Для терапии заболевания назначают, как правило, таблетки или инъекционное введение антибактериальных препаратов.
Лечение в первую очередь будет направлено на уничтожение возбудителя сифилиса.
Чаще всего в основу лечения входит препарат пенициллинового ряда.
Это антибактериальный препарат, который способствует эффективному уничтожению трепонем.
Но бывают ситуации, когда бактерия устойчива к воздействию пенициллина.
В этом случае, назначают следующие антибиотики:
- 1. Азитромицин
- 2. Стрептомицин
- 3. Тетрациклин
- 4. Эритромицин
При своевременном обращении за медицинской помощью, сифилис быстро поддается лечению.
Длительность лечения первичного сифилиса занимает примерно три месяца.
Вторичный и третичный сифилис может подвергаться лечению в течение нескольких лет.
Запомните! Схема терапии назначается строго лечащим врачом.
На протяжении всего курса лечения, врач проводит контроль.
Это необходимо для определения динамики.
При необходимости, можно скорректировать схему лечения, изменить дозировку или препарат.
Врач подбирает курс терапии с учетом индивидуальных особенностей организма больного.
Важна клиническая картина и тяжесть течения заболевания.
Сифилис у больного на второй или третьей стадии рекомендуется лечить в стационаре.
Причиной этому является необходимость введения препарата через каждые три часа.
Сегодня доступны и пролонгированные пенициллины, которые вводят 1 раз в сутки.
Дозы и курс приема антибиотиков зависят от степени тяжести сифилиса.
При легком течении сифилиса рекомендуется введение бензилпенициллина внутримышечно в количестве 600 000 ЕД. однократно.
Курс лечения этим препаратом составляет около двух недель.
Если после лечения контрольный анализ дал положительный результат, терапию следует повторить.
При повторном курсе доза препарата увеличивается.
При аллергической реакции на группу пенициллиновых препаратов назначаются тетрациклины
Обычная дозировка - по 500 миллиграмм 4 раза в день.
Принимать данный препарат следует в течение месяца.
Сифилис на третьей стадии, в некоторых случаях, требует оперативного вмешательства.
Лечение можно проводить только после того, как будут пройдены все лабораторные исследования.
Классическим средством для лечения третей стадии является пенициллин.
Продолжительность лечения составляет 28 дней.
Сегодня, в лечении сифилиса, часто применяют Бициллин.
Дозы и курс лечения данным препаратом подбирается врачом, с учетом индивидуальных особенностей организма каждого пациента.
Бициллин вводят внутримышечно.
Вводить препарат следует строго в назначенных дозировках, соблюдая кратность введения.
При непереносимости пенициллинов, врач может назначить цефтриаксон.
Это антибактериальный препарат, который имеет широкий спектр действия.
Применение данного лекарственного средства возможно на всех стадиях сифилиса.
Вводится внутримышечно, вместе с обезболивающим.
Осложнения сифилиса
При длительном отсутствии лечения, сифилис может прогрессировать и приводить к осложнениям.
Для каждой стадии сифилиса характерны свои виды осложнений.
Ранний сифилис (первичный, вторичный) характеризуется следующими последствиями:
- Орхоэпидидимит
- Сифилитический менингоневрит
- Гангрена
- Самоампутация частей тела
- Поражение почек и печени
- Выпадение полос на голове
- Появление шрамов
Поздние осложнения характерны для третичного, скрытого сифилиса.
На этой стадии возможен летальный исход.
Кроме этого могут появиться:
- 1. Сифилитический аневризм аорты
- 2. Перфорация неба
- 3. Седловидный нос
- 4. Паралич
- 5. Гуммозные периоститы
- 6. Пневмосклероз
Если сифилис был обнаружен у беременной, при отсутствии лечения, возможна смерть плода.
Кто занимается лечением сифилиса?
В случае появления симптомов, характерных для сифилиса, следует обратиться к специалисту.
Лечением сифилиса занимается венеролог.
Это врач проводит осмотр и дает направление на лабораторные исследования.
После того, как будет получен результат, венеролог поможет вам расшифровать его.
Во время приема у врача вы можете проконсультироваться с ним по поводу заболевания.
По результатам исследования, врач назначит вам эффективный курс лечения.
Сифилис: куда обратиться?
Если у Вас был риск заразиться сифилисом, для диагностики и лечения, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Пожалуй, наиболее опасными в эпидемиологическом плане являются люди со скрытыми формами сифилиса.

Что означает такой вариант инфекции?
Характерная для заболевания симптоматика либо полностью отсутствует, либо смазана настолько, что визуальная диагностика невозможна.
Единственное, по чем можно выявить скрытый сифилис, это – анализы крови: оказываются положительными специфические серологические реакции.
Обнаруживается такое при профосмотрах.
А иногда и при обращениях по поводу соматических заболеваний, неврологической или сердечно-сосудистой патологии.
Лечение пациентов со скрытым сифилисом – ответственный процесс.
Поскольку динамику болезни и эффективность терапии можно отследить только по лабораторным показателям крови.
Анализами подтверждается и факт выздоровления.
Классификация и симптоматика сифилиса
Впервые люди узнали, что сифилис может быть скрытым только после внедрения в широкую клиническую практику анализов крови.
Ситуации, когда у некоторых людей серологические реакции оказывались положительными, а ожидаемые симптомы не обнаруживались, сначала ставили врачей в тупик.
И только после нескольких лет исследований скрытого сифилиса, эта патология была утверждена в качестве диагноза.
Выделено три разновидности такой формы инфекции:
-
(syphilis latens praecox) (syphilis latens tarda)
- неуточненный или неведомый, или игнорантный (syphilis latens ignorata)
Кроме этого, еще встречается скрытый врожденный вариант.
Когда плод инфицируется еще в утробе, но при родах и спустя некоторое время в послеродовом периоде, симптомы не появляются.
Когда у больного изначально, от момента заражения не было ни одного симптома, свидетельствующего о сифилисе, то идет речь о первичном скрытом или латентном сифилисе.
Один из вариантов такого процесса – заражение хирурга уколом иглы.

Бледная трепонема проникает сразу в кровь, шанкра не бывает (обезглавленный сифилис).
Бывает и так, что какие-то симптомы трепонемной инвазии были, но человек их просто проигнорировал.
Тогда имеет место вторичная латентность сифилитической инфекции или вторичный скрытый процесс.
Изредка диагноз скрытого сифилиса выставляется в третичном периоде инфекции.
Когда после выявленных третичных сифилом они исчезают, но серологические анализы остаются положительными, прогрессирование продолжается.
Ранний скрытый сифилис
Для формулирования такого диагноза врачи выясняют время инфицирования, когда мог состояться рискованный по заражению эпизод.
Например – незащищенный секс со случайным партнером.
Если с этого момента прошло не больше 24 месяцев, то устанавливается диагноз раннего скрытого сифилиса.
В пользу такого варианта инфекции указывают несколько признаков:
- Положительные серологические тесты
- Упоминания о применявшихся на протяжении последних двух лет антибиотиков пенициллинового ряда для лечения гонореи, ангины
- Частые смены половых партнеров
- Конфронтация – обнаружение сифилиса у хотя бы одного полового партнера
- Обнаружение при осмотре характерного рубца, который остается после шанкра, сохранившиеся увеличенными паховые лимфоузлы
- Молодой возраст пациента, как правило – до 40 лет – воспалительные явления, возникающие через несколько часов после первых доз противосифилитических препаратов
Такие пациенты представляют основную угрозу для окружающих и своих половых партнеров, так как очень заразны.
В то же время, чувствуют себя вполне хорошо и ничего подозрительного не замечают.
Поздний скрытый сифилис
Такой диагноз устанавливается, если эпизод вероятного заражения состоялся два и более года тому назад.
Кроме фактора времени, учитываются такие признаки:
- Положительные серологические тесты
- Согласно воспоминаниям пациентов, риски по инфицированию произошли давно, более 2-3 лет назад
- У супруга или полового партнера поздний сифилис обнаруживается очень редко
- На коже и со стороны паховых лимфоузлов нет ни одного признака трепонемной инвазии
- Пациенты возрастные, обычно старше 40 лет
- Реакция Яриша-Герксгеймера не характерна
Люди с поздним скрытым сифилисом представляют небольшую эпидемиологическую опасность.
Но требуют особого внимания со стороны врачей.
Ибо в связи с давностью инфекции, как правило, имеют сифилитические поражения сердечно-сосудистой и проблемы с центральной нервной системой.
Если такие проблемы со здоровьем проигнорировать, то некоторые больные рискуют погибнуть от таких проявлений позднего сифилиса.
Неуточненный скрытый сифилис
Выставляется тем пациентам, у которых серологические анализы свидетельствуют об инфекции.

Однако срок ее по воспоминаниям больного установить не удается даже приблизительно.
В таких случаях необходимо ориентироваться на наличие симптомов той или иной формы сифилиса.
И планировать лечение пациента сообразно текущей, объективной картине заболевания.
Скрытый врожденный сифилис
Практически все беременные женщины обследуются во время вынашивания или непосредственно перед родами.
Так что такие младенцы выявляются очень быстро.
Это позволяет сохранить им здоровье, вылечив сифилис в самом начале заболевания.
Причины скрытого сифилиса
Трансформация инфекции в латентную, скрытую форму, отмечается не у всех пациентов.
Одну из причин мы уже рассматривали выше (обезглавленный сифилис).
Кроме того, что бледная трепонема попадает прямо в кровь, скрытое течение развивается вследствие таких механизмов:
- Активный иммунный ответ. Иногда реакция клеточного иммунитета бывает настолько выраженной, что большое число внедрившихся трепонем погибает. Антигенная нагрузка снижается, напряженность тоже, оставшиеся возбудители начинают размножаться
- Бесконтрольное применение антибиотиков. Сифилис часто передается вместе с гонореей и другими венерическим инфекциями. Больные люди начинают принимать лекарства, но подтверждения выздоровления не проводят. В результате полная санация организма от возбудителей не происходит, заболевание приобретает скрытое течение

Обследование и диагностика скрытого сифилиса
Несмотря на отсутствие симптомов, скрытый сифилис опасен в любой фазе.
Ранний приводит к заражению партнеров, потому что человек считает себя здоровым и не использует презервативы.
Поздний вариант и неуточненный представляют угрозу для самого больного.
Потому что внутренние органы страдают при сифилисе часто.
Чем и обусловливается примерно 60% смертность у пациентов с давними формами заболевания.
В силу таких особенностей люди с ранними скрытыми процессами выявляются при профосмотрах.
А с поздними – при обращении к терапевтам или неврологам.
И если врач догадается взять анализы крови на сифилис, то такого пациента быстро направят к венерологу.
А если не повезет, то начнут лечить не само заболевание, а его симптомы.
Естественно, сам сифилис продолжит прогрессировать и рано или поздно будет обнаружен.
Тогда встает вопрос об определении формы инфекции.
Потому что от этого зависит врачебная тактика:
Для составления полной клинической картины необходимо пройти целый диагностический комплекс:
- серологические реакции
- рентген ряда отделов тела
- УЗИ
- неврологический осмотр
- МРТ или КТ

Данные этих исследований характеризуют текущее состояние больного.
Сориентироваться в сроках заражения позволяет исследование проб крови разными методиками.
Серологические анализы при скрытом сифилисе
Установить форму сифилиса, а значит и примерно время заражения, можно только иммунологическими тестами.
Причем такими, которые кроме качественного анализа, допускают проведение количественных измерений:
- реакция иммунофлюоресценции (РИФ)
- иммобилизации бледных трепонем или РИБТ
- связывания комплемента, РСК
- пассивной гемагглютинации – РПГА
В некоторых частных случаях могут задействоваться и другие анализы, например – определение титров специфических IgM и IgG.
Но для большинства пациентов достаточно и тех, что указаны в списке.
Главное, чтоб врач правильно интерпретировал полученные данные.
Так, ранний скрытый сифилис характеризуется резко положительными результатами.
При тестировании с разведением (титровании), титры остаются высокими.
Положительные реакции сохраняются до разведения 1:160 и 1:320.
Если пациент принимал антибиотики на любом этапе, то титры снижаются.
Особенность раннего периода: на таком фоне РИБТ слабоположительная.
РСК с липоидным антигеном остается отрицательной.
Для позднего скрытого сифилиса серологические реакции положительные.
Но для них характерен низкий титр – от 1:5 до 1:20.
При повторном исследовании через несколько дней, результаты остаются такими же или меняются незначительно.
В отличие от раннего скрытого сифилиса, РИБТ при позднем – резко положительная.

Динамика показателей на фоне лечения также отличается в зависимости от формы процесса.
Об этом мы подробнее расскажем ниже, в разделе о лечении.
Диагностика соматической патологии при скрытом сифилисе
Показатели крови не всегда однозначны.
Значительную ценность для дифдиагностики между ранней и поздней формами заболевания представляют общеклинические и инструментальные методики обследования пациента.
Если имеет место ранний скрытый сифилис, то существенной патологии, как правило, обнаружить не удается.
Когда процесс давний, поздний, то при обследовании обнаруживаются признаки поражения внутренних органов:
- рентген – сифилитическая язва желудка, интерстициальная пневмония, расширение аорты, признаки воспаления костных структур
- общеклинические анализы показывают функциональное состояние организма
- УЗИ внутренних органов позволяет найти структурные изменения в почках и печени
- МРТ и КТ показывают локализацию патологических процессов, находят структурные изменения, гуммы в крупных сосудах и органах
Пациента с подозрением на поздний скрытый сифилис необходимо проконсультировать несколькими специалистами.
В список, кроме дерматовенеролога, входят невропатолог, окулист, ЛОР врач, терапевт, а при необходимости – кардиолог.
Такое подробное обследование помогает снизить достаточно высокую смертность среди пациентов, обусловленную как раз глубокими поражениями внутренних органов.
Некоторые изменения бывают настолько глубокими, что остаются с человеком на всю жизнь.
Например – поражение костей, аорты, сердца.
Чаще всего причиной смерти становятся повреждения сердечно-сосудистой системы и тяжелые неврологические расстройства.
Тактика лечения скрытого сифилиса
Бледная трепонема погибает от средств пенициллинового ряда.
Но из-за ее способности трансформироваться в L-формы, стандартная схема может оказаться неудачной.

Основная цель лечения скрытых форм сифилиса – полная ликвидация присутствия трепонемы в организме пациента и предупреждение рецидивов.
Ранний
Если к лечению отнестись ответственно, то прогноз, как правило, положительный.
Для таких пациентов предлагается четыре типовые схемы:
- Самая простая – ретарпен один раз в неделю, внутримышечно в дозе 2,4 млн (один флакон). Всего нужно три флакона
- Менее удобная – 10 уколов бициллина-5, дважды в неделю, по 1,5 млн ЕД на инъекцию
- Альтернативная – ежедневное введение 1,2 млн ЕД прокаин пенициллина на протяжении 20 дней
- Наименее комфортная – классический пенициллин, 4 раза в сутки, 20 дней, по 1 млн ЕД на одну инъекцию
Поздний
Как упоминалось раньше, здесь требуется сотрудничество нескольких специалистов.
В особо запущенных случаях полностью восстановить здоровье не удается.
Прогноз бывает сомнительным, а без лечения – всегда отрицательный.
Для терапии позднего скрытого сифилиса применяются такие схемы:
- Тот же проверенный пенициллин четыре раза в день, четыре недели, по 1 млн ЕД на один укол. Затем - делают перерыв на 2 недели и повторяют курс, но теперь длительность его второй фазы составляет 14 дней
- Новокаиновая соль пенициллина 600 тыс. дважды в день в течение 28 суток. Затем снова перерыв на 14 дней и проводят второй этап в том же режиме, но уже 2 недели
- Прокаин-пенициллин по 1,2 млн один раз в сутки на протяжении 20 суток. Затем перерыв 14 дней и второй этап на 10 дней
Игнорирование перерыва и нерегулярное лечение – основные причины неудач лечения.
Хоть стойких к пенициллинам форм бледной трепонемы еще не нашли, но ее трансформация в неактивные (временно) формы – очень вероятна.
И практически всегда становится причиной рецидива сифилиса через 1-2 года после лечения.
При полноценной терапии, вероятность такой ситуации минимальна.
При аллергии на пенициллины, тяжелых побочных реакциях на них или ряде других условий, врач может менять состав схемы, дозировки и кратность введения препаратов.
Главное – по окончании курса пройти контрольное обследование.
Контрольные анализы после лечения скрытого сифилиса
По динамике серологических показателей врач также может сказать, какая форма скрытого сифилиса у пациента.
При раннем стандартные реакции хорошо откликаются на терапию.
Титры реагинов быстро снижаются, а сами тесты спустя несколько недель становятся отрицательными.
Кровь при позднем скрытом сифилисе на лечение реагирует неохотно, вяло.
Титры снижаются в течение нескольких недель, а РИФ и РИБТ могут оставаться положительными еще очень долгое время.
О выздоровлении говорят три критерия:
- доказанная полноценность курса, его соответствие всем инструкциям
- положительная динамика со стороны поражений внутренних органов
- отрицательные результаты исследования на сифилис образцов крови или ликвора
Здесь проблемой может стать серорезистентная форма сифилиса.
Когда даже при полном клиническом благополучии и после абсолютно полноценного лечения, серологические реакции остаются положительными на всю жизнь.
Титры как бы застывают на одном показателе (невысоком).
Таким пациентам необходимо наблюдаться около трех лет, периодически сдавая кровь на анализы.
Это поможет вовремя заметить рецидив, если он даже и состоится.
Впрочем, серорезистентные формы встречаются нечасто.
Чем раньше выявлено и пролечено заболевание, тем лучше прогноз.
И результаты анализов крови подтверждают излеченность от скрытого сифилиса.
При подозрении на скрытый сифилис обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Гонорея может коснуться любого человека, ведущего активную сексуальную жизнь. От гонококковой инфекции не застрахованы люди всех социальных групп. Возбудитель легко приспосабливается к окружающей среде и устойчив к антибиотикам, поэтому болезнь может перейти в хроническую форму и стать причиной различных осложнений, в том числе бесплодия.
Что такое гонорея?
Заболевание одолевает чаще мужчин, но встречается также у женщин и новорожденных. Основными признаками гонореи являются боль и жжение при мочеиспускании, необычные зелено-желтые гнойные выделения из половых путей, покраснение половых органов. Но болезнь может протекать и без симптомов.
Причины возникновения, возбудитель
Вызывает гонорею бактерия Neisseria gonorrhoeae (гонококк). Она поражает, в первую очередь, мочеиспускательный канал (при этом возникает уретрит) и шейку матки (вызывая цервицит), реже — прямую кишку, слизистую горла и глаз, вызывая воспаление.
Пути заражения
Гонорея относится к венерическим болезням, она передается от человека к человеку при незащищенном половом акте: при контакте с пораженными бактерией участками (половыми органами, анусом, ртом).
Важно! Бактерия находится не в семенной или влагалищной жидкостях, а непосредственно на поверхности половых органов. Прерванный половой акт не уменьшает и не исключает риск заражения гонореей.
Инфекция может проникнуть в прямую кишку при анальном половом акте, а в горло – при оральном. Через ротовую полость больного гонореей человека бактерия может передаться его здоровому партнеру.
У новорожденных гонорею обнаруживают, если бактерия находилась в организме матери во время родов. Заражение происходит при контакте ребенка с фаллопиевыми трубами и маткой. Причем бактерия чаще всего поражает глаза новорожденных, вызывая гонорейный конъюнктивит (бленнорею).
Так как бактерия не способна существовать вне тела человека (то есть вне клетки-хозяина), заразиться триппером в общественных местах, бассейнах и туалетах нельзя. Гонорея также не передается воздушно-капельным путем.
Передается ли гонорея через полотенца или посуду?
Очень редки случаи, когда бактерия передается через полотенце. Для этого зараженный человек должен использовать полотенце на слизистой, пораженной бактерией. Затем здоровый человек должен перенести выделения с полотенца на свою слизистую. С учетом того, что бактерия вне тела человека быстро погибает, проделать это нужно быстро. Получается, заразиться через полотенце можно, только если делать это нарочно. Поэтому врачи говорят, что заражение через полотенца, посуду и столовые приборы не происходит.
Кто в группе риска?
В группе риска заражения гонореей – люди, практикующие незащищенный секс (без использования презерватива):
- работники сферы интимных услуг и их клиенты;
- люди, практикующие однополые незащищенные половые контакты (мужчины, которые занимаются сексом с мужчинами, и женщины, которые вступают в половой акт с женщинами);
- люди, часто меняющие половых партнеров.
Заболеть гонореей можно повторно, если иметь контакты с больным человеком. Риск заражения увеличивается при наличии других заболеваний, передающихся половым путем (хламидиоза, сифилиса и т. д.).
Виды заболевания, классификация
Гонорея может затрагивать не только органы мочеполовой системы, хотя урогенитальная инфекция наиболее распространена. Различают:
- Урогенитальную инфекцию: у мужчин воспаление происходит в половом члене, мошонке, простате, у женщин – в шейке матки, влагалище и органах малого таза (рис. 1).
- Гонорею прямой кишки: попадание бактерии в организм происходит при анальном сексе. Симптомами являются зуд, кровотечение, нарушения дефекации (запор, понос).
- Гонококковые инфекции глотки (гонококковый фарингит): причина – оральный секс. Симптомы могут отсутствовать, но инфекция может привести к ангине.
- Диссеминированную гонорейную инфекцию (синдром артрита-дерматита): инфекция поражает кожу и суставы. На коже появляются красные пятна, суставы отекают. Одной из разновидностей инфекции является гонорейный септический артрит.
- Гонорейный конъюнктивит (бленнорея): случается при попадании зараженной бактерией жидкости в глаза. В результате – отек и покраснение.
- Синдром Фитца-Хью-Куртиса (венерический перигепатит): воспаление тазовой области и печени, сопровождается болью в правой верхней части живота с тошнотой, рвотой и температурой.
Симптомы гонореи
Течение болезни может быть абсолютно незаметным для зараженного человека.
Первые признаки заболевания
Первые симптомы гонореи могут проявить себя только через 2 недели или несколько месяцев после незащищенного полового акта с инфицированным партнером. Иногда признаки заболевания возникают раньше - на третий или пятый день после заражения. Обычно половые органы краснеют, ощущается жжение и дискомфорт, усиливающиеся при мочеиспускании.
Далее симптомы варьируются в зависимости от вида гонореи.
Симптомы у женщин
У женщин симптомы проявляются в течение 10–14 дней:
- жжение, боль при мочеиспускании;
- необычные выделения из влагалища: они могут иметь более плотную, чем обычно, структуру, быть гнойными или водянистыми, с зеленым или желтоватым оттенком;
- кровянистые выделения до или после менструации;
- более редко: боль в нижней части живота, кровь после секса, менструация может протекать в более тяжелой форме (более обильные выделения).
Следует помнить – у половины заболевших гонореей женщин болезнь протекает бессимптомно.
Симптомы у мужчин
У мужчин симптомы заявляют о себе на 2–14 день после незащищенного полового акта (рис. 2):
- нарушение мочеиспускания: боль, жжение, дискомфорт, недержание, частые позывы;
- необычные выделения из головки полового члена, чаще гнойные, зеленого или желтоватого оттенка;
- покраснение и припухлость головки полового члена;
- более редко: боль в мошонке, припухлость.
У каждого десятого заразившегося гонореей мужчины болезнь не проявляет никаких симптомов.
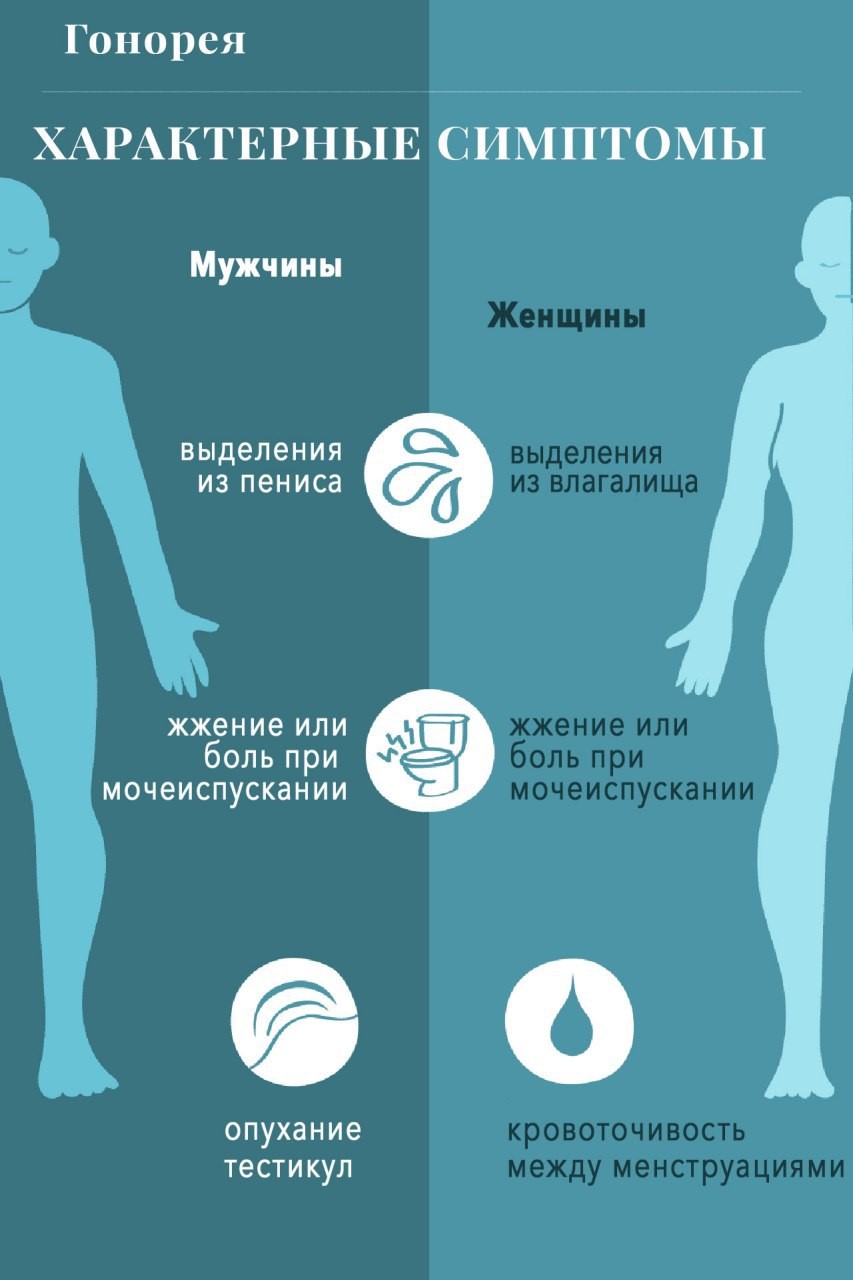
Рисунок 2. Распространенные симптомы урогенитальной инфекции при заражении гонореей у мужчин и женщин. Источник: Verywell
Симптомы при заражении кожи, глаз, прямой кишки
Гонорея на коже (синдром артрита-дерматита) проявляется в виде красных гнойных точек. Их сопровождает лихорадка, сильная боль в суставах. Суставы опухшие, кожа в районе лодыжек, запястий или коленей красная.
При гонорее прямой кишки к симптомам относят зуд, кровотечение, запор или понос.
Гонорея слизистой горла может никак себя не проявлять, но в дальнейшем может стать причиной гонорейной ангины.
Гонорейный конъюнктивит (бленнорея) выражается в покраснении и отеке глаз.
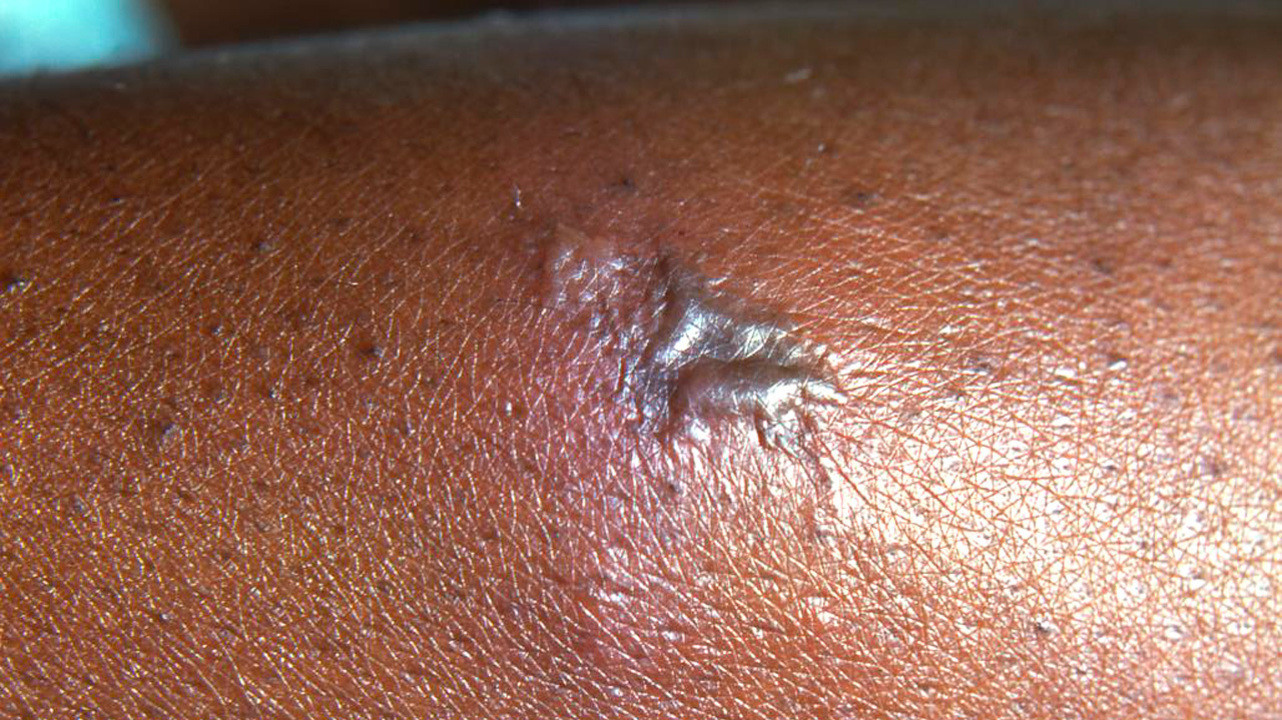
Гонорея на коже. Фото: PHIL CDC
Симптомы у новорожденных
При родах гонорея может передаться ребенку. У новорожденных признаками болезни являются красные и опухшие глаза с гнойными выделениями.
В качестве превентивной меры еще до рождения ребенка врач может прописать матери антибиотики. После рождения ребенку вводят антибиотик внутривенно и промывают глаза физиологическим раствором.
Диагностика гонореи
К диагностике и лечению гонореи следует относиться серьезно. Даже если гонорея никак себя не проявляет, человек все равно является переносчиком инфекции.
При появлении первых симптомов, а также при отсутствии уверенности в партнере или после незащищенного полового акта нужно немедленно посетить врача-венеролога (дерматовенеролога).
Какие анализы нужны?
Для определения гонореи врач берет мазок со слизистой пениса или мочеиспускательного канала мужчины и, соответственно, со слизистой шейки матки – у женщин.
Затем врач отправляет мазок на исследование. Для выявления возбудителя используют:
- метод ПЦР (полимеразная цепная реакция, в образце обнаруживают бактериальную ДНК);
- культуральный метод (бактериологический посев);
- метод окраски по Граму.
Так как гонорея способствует заражению другими венерическими инфекциями, врачи советуют сдать анализ также на микоплазму, трихомонады и хламидии.
Каждый метод диагностики гонореи имеет свои плюсы и минусы.
Метод ПЦР
Самый чувствительный и широко используемый подход – метод ПЦР. Используется для анализа мазка из половых органов, горла, прямой кишки, а также для исследования пробы мочи.
Помимо гонококков, методом ПЦР выявляют микоплазмы и хламидии. Результат можно получить уже на следующий день.
Метод окраски по Граму
Второй метод – окраска по Граму – довольно простой и быстрый. На взятый образец воздействуют красителями и затем результат изучают под микроскопом (рис. 3).
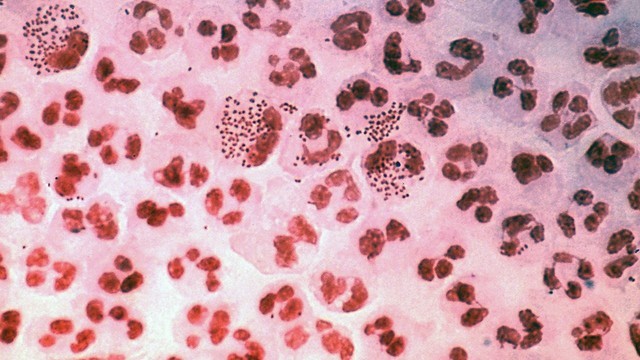
Рисунок 3. Диагностика гонореи, окраска по Граму. Препарат последовательно окрашивают красителями. В результате бактерии Neisseria gonorrhoeae приобретают оранжево-красный цвет на фоне фиолетового цвета клеточных элементов.
Этот метод используют для диагностики гонореи у мужчин при поражении уретры. Он не эффективен при заражении горла, шейки матки и прямой кишки, так как его результат в этом случае часто оказывается недостоверным.
Метод окраски по Граму также не выявляет наличие других возбудителей – микоплазмы и хламидий.
Культуральный метод
Культуральный метод состоит в том, что образец помещают в специальный сосуд и культивируют. Бактерии образуют колонии. Выделенную чистую колонию бактерий идентифицируют путем микроскопирования с использованием окраски по Граму.
Основной плюс этого метода – он позволяет определить бактерий к различным антибиотикам. Среди недостатков – длительность проведения исследования (около 3 дней) и строгое следование правилам взятия пробы и перевозки материала. При малейшем нарушении среды, в которую помещают бактерии, анализ может дать ложный результат.
Культуральный метод применяется для анализа проб из горла, прямой кишки и при синдроме артрита-дерматита, когда в лабораторию отправляют жидкость из суставов.
Важно! Для получения достоверного результата необходимо соблюдать правила подготовки к исследованию. За 2 недели прекращают прием любых антибиотиков, так как они могут повлиять на результат. Анализы не сдаются во время менструации (идеальное время – за 5 дней до или 5 дней после месячных).
Что такое провокационная проба?
После того, как пациент прошел лечение и повторные анализы дали отрицательный результат, врачи могут прибегнуть к провокационной пробе.
Такая проба заключается в раздражении бактерии, чтобы она снова проявила себя.
Ведь не до конца вылеченная гонорея может проникнуть вглубь организма, и выявить ее на слизистых с помощью мазка будет уже невозможно.
Для этого используют следующие методы:
- химический (используют раствор серебра для уретры или раствор Люголя для прямой кишки);
- термический (прогрев тканей с помощью электротерапии);
- алиментарный (когда пациент ест острую и соленую пищу для раздражения бактерии);
- физиологический (проверяют, не проявит ли себя бактерия при гормональном всплеске у женщин до и во время менструации);
- биологический (врач вводит гонококковую вакцину и пирогенал).
Лечение гонореи
Гонорея лечится только с помощью антибактериальных препаратов, которые назначаются строго врачом.
Лечение препаратами
Основные препараты для лечения гонореи: комбинация антибиотиков двух групп - цефалоспоринов и макролидов.
Если у пациента есть аллергия на макролиды, ему прописывают препарат из группы тетрациклинов (противопоказаны при беременности).
Беременным женщинам также назначают курс антибиотиков. Очень важно вылечить гонорею до рождения ребенка, чтобы снизить риск его заражения при родах.
Улучшение наступает уже после первого дня лечения, но терапию обязательно нужно пройти до конца. Если курс антибиотиков не был завершен, бактерии могут выработать устойчивость к используемым препаратам. В этом случае избавиться от инфекции будет очень трудно. Она может стать хронической и неизлечимой.
Через 7 дней после завершения курса лечения необходимо явиться к врачу для взятия контрольных проб.
Следует помнить, что во время терапии необходимо воздерживаться от половых контактов. Половой акт может спровоцировать новую инфекцию. Кроме того, вы можете заразить своего партнера. К половой жизни можно будет вернуться после получения отрицательных результатов контрольных проб.
Важно! Курс лечения от гонореи обязательно должны проходить оба партнера. Гонореей можно заболеть снова, если вы прошли лечение, а ваш партнер – нет.
Иммунотерапия
В качестве вспомогательного лечения гонореи врач может назначить противовоспалительные препараты и средства для укрепления иммунитета. Иммунотерапия не может являться основой терапии, так как она не обладает достаточной эффективностью.
Лечение других половых инфекций на фоне гонореи
Больные гонореей вследствие незащищенного полового акта и из-за ослабленного иммунитета могут быть заражены и другими инфекциями, которые передаются половым путем (хламидии, сифилис, ВИЧ).
Перед началом лечения врач проводит обследование пациента и на другие половые инфекции, на случай если потребуется комплексная терапия сразу против нескольких патогенных микроорганизмов.
Возможные осложнения гонореи
Гонококковая инфекция, как и любая другая невылеченная инфекция, может привести к осложнениям.
У женщин гонорея, если ее не лечить, может повлечь воспаление шейки матки (цервицит) и воспаление органов малого таза (ВЗОМТ). А те, в свою очередь, могут привести к бесплодию и внематочной беременности. Еще одно последствие вовремя невылеченной гонореи – хронические тазовые боли.
У мужчин гонококковая инфекция может проявляться в виде воспаления мочеиспускательного канала (уретрит) или воспаления придатка яичка (эпидидимит). Если гонорею оставить без лечения, инфекция поразит простату и семенные пузырьки, а это может привести к бесплодию и импотенции.
Среди редких последствий – воспаление эндокарда (внутренней стенки сердца) и воспаление головного или спинного мозга (менингит), а также гонорейный артрит, при котором инфекция распространяется на кожу и суставы. А запущенная бленнорея может привести к слепоте.
Гонорея ослабляет иммунитет и может способствовать заражению другими инфекциями, включая ВИЧ.
Профилактика
От венерических болезней 100-процентную защиту дает только сексуальное воздержание.
Чтобы снизить риск заражения гонореей, нужно:
- использовать презервативы. Для орального секса – презервативы или латексные салфетки;
- состоять в моногамных отношениях;
- проходить вместе с новым партнером обследование на гонорею и другие венерические заболевания до первого полового акта;
- воздерживаться от беспорядочных половых связей;
- не использовать вместе с другими людьми одни и те же секс-игрушки;
- ежегодно проходить обследование у гинеколога;
- проходить скрининг – тест мочи на нуклеиновые кислоты. Его регулярное прохождение рекомендуют женщинам моложе 25 лет, которые ведут активную половую жизнь, мужчинам, которые вступают в половые отношения с другими мужчинами, и людям, которые ведут беспорядочную половую жизнь.
Заключение
Заразиться гонореей взрослый человек может только через незащищенный половой акт с инфицированным партнером. Новорожденным инфекция передается от матери.
Самый распространенный вид гонореи – инфекция уретры у мужчин и шейки матки у женщин. Впрочем, бактерия приживается и на прямой кишке, а также в горле, на коже и глазах человека.
Симптоматика при гонорее может полностью отсутствовать, но болезнь имеет свои специфические признаки: зуд и жжение при мочеиспускании, гнойные выделения желто-зеленого цвета из гениталий, покраснение и припухлость половых органов.
Лечить гонорею можно только антибиотиками и только по назначению врача. Самолечение крайне опасно. Обязательно прохождение полного курса лечения. Проблема устойчивости бактерии к антибиотику – главная сложность выбора антибактериального препарата. А если болезнь не лечить, она может перейти в хроническую форму, затронуть другие важные органы: сердце, печень, органы малого таза, суставы, кожный покров, и даже привести к бесплодию.
Читайте также:

