Можно ли заразиться токсоплазмозом от попугая
Обновлено: 18.04.2024
Зоонозное заболевание с хроническим течением, в редких случаях диагностируют острое и подострое.
Проявляется болезнь в виде негативного воздействия на эндокринную и нервную системы. На запущенных стадиях патология распространяется на органы зрения.
Важно вовремя приступить к полному обследованию, чтобы получить полную картину о состоянии питомца и составить индивидуальный план терапевтических мероприятий.
Причины
Возбудителем выступает ToxoplasmaGondii, который относится к классу Sporozoa. После попадания в организм защитная оболочка ооцистов растворяется, спорозоиты освобождаются и распространяются по телу посредством кровеносной системы из кишечника. Трофозоиты погибают после воздействия дезинфицирующими средствами, однако ооцисты показывают высокую устойчивость перед простыми дезопрепаратами.
Симптомы
Проявления болезни зависят от степени поражения организма, они паразитируют в виде пролиферативных элементов, например, псевдоцистов, эндозоитов, цист с цистозоитами. Паразиты стремительно проникают в клетки и ткани, что сопровождается острым течением проблемы. У больных особей увеличивается температура, повышается кровеносное давление, нарушается дыхание, попугая отказывается от еды, возникают судороги и параличи.
Инкубационный период
Заболевание диагностируется у птицы и млекопитающих, включая человека. На сегодняшний день патогенная микрофлора поражает 190 разновидностей животного. Недуг играет огромную эпидемиологическую роль. Возбудитель обладает полулунной формой, он напоминает дольку мандарина. Распространение токсоплазм возникает при участии дефинитивных и промежуточных хозяев, ими выступают кошки, собаки и дикие звери. Ооцисты выделяются в окружающую среду вместе с фекалиями, после чего следует стадия спорогонии, что заканчивается образованием спороцист. Заключительным этапом является формирование цисты.
Диагностика
Обследование проводится комплексно, в первую очередь специалист определяет причины плохого состояния и проводит лабораторные исследования. Химический анализ показывает степень поражения организма и позволяет выяснить разновидность паразитического организма. Дополнительно проводится исследование для выяснения чувствительности токсоплазмоза к лекарственным препаратам.
Лечение
Проводится комплексно, для увеличения защитных функция в рацион включают зелень, фрукты, овощи, в составе которых достаточный объем полезных минералов и витаминов. Для купирования симптомов налаживают условия содержания, с этой целью рядом с клеткой размещают лампу мощностью до 60 Вт. В качестве основного лекарственного препарата используется химкокцид. После излечения препарат используется в качестве профилактического средства.
Возможные осложнения
Возбудитель недуга провоцирует сильный воспалительный процесс, в результате возникают дистрофические изменения в печени, мозге, селезенке. На возникновение патологии оказывают влияние токсические продукты метаболизма. Проблема усугубляется деформацией сетчатки и диареей, в кишечнике обнаруживают воспаление с язвенным поражением геморрагического типа. При отсутствии должного лечения смертность составляет рекордные 50-70%.
Вызов ветеринара на дом круглосуточно
Провести полное обследование и составить индивидуальный план терапевтических мероприятий способен исключительно квалифицированный медик. На начальных стадиях необходимо обратиться в медицинское учреждение для детального осмотра и определения причины пагубного состояния. Транспортировка провоцирует ряд побочных эффектов, включая сильный стресс, что может стать причиной ухудшения самочувствия. Лучшим решением будет вызов ветеринара на дом, преимущество данной услуги заключается в следующих факторах:
- достаточно высокая скорость реагирования, ведь в среднем специалист приезжает через 90 минут после вызова;
- применение современного оборудования и передовых методов исследования;
- использование сильнодействующих препаратов, соответствующих международным стандартам качества;
- стоимость услуг не превышает соответствующие показатели в медицинском учреждении.
При необходимости может потребоваться госпитализация, что позволяет провести лечение под строгим наблюдением доктора. Для вызова ветеринара в Москве и Московской области необходимо позвонить по указанному номеру и назначить дату осмотра.

Основными хозяевами токсоплазмы являются кошачьи, они заражаются при поедании мяса птиц и грызунов. После попадания в организм кошек паразит запускает цикл размножения. Кошка выделяет инфекционные ооцисты с фекалиями в окружающую среду в течение 1-2 недель. Большинство кошек выделяют ооцисты лишь раз в жизни. При этом ооцисты устойчивы к воздействию неблагоприятных факторов окружающей среды и могут сохранять жизнеспособность до нескольких месяцев. При случайном проглатывании ооцист человеком паразиты проникают в эпителий кишечника и распространяются по всему телу, проникают в нервную и мышечную ткань, где могут оставаться в спящей форме в виде цист на протяжении всей жизни хозяина - это называется латентная инфекция. При снижении иммунитета организма оболочки цист могут разрушиться и паразиты будут размножаться, вызывая обострение инфекции.
Существует четыре основных способа заражения человека токсоплазмозом:
Попадание в организм инфекционных ооцист из окружающей среды (при смене кошачьего лотка, при работе с землей, песком - садоводство)
Проглатывание тканевых кист в мясе инфицированного животного (употребление в пищу плохо термически обработанного мяса)
Вертикальная передача от инфицированной матери ее плоду
Передача при трансплантации органа от инфицированного донора
У иммунокомпетентных пациентов в большинстве случаев не бывает клинических проявлений инфекции, тогда как у пациентов с ослабленным иммунитетом риск развития тяжелой инфекции с осложнениями гораздо выше. К тяжелым формам токсоплазмоза относятся энцефалит, пневмонит, миокардит, хориоретинит.
Опасен токсоплазмоз и для беременных, которые при первичном инфицировании могут инфицировать плод, тем самым подвергая новорожденного ребенка опасности развития тяжелого токсоплазмоза.
Токсоплазмоз у иммунокомпетентных людей.
В редких случаях у некоторых людей инфицирование токсоплазмой может проявляться как острая системная инфекция, которая обычно развивается через 5–23 дня после инфицирования. Симптомы неспецифичны - лихорадка, озноб и пот; головные боли, миалгии, фарингит, гепатоспленомегалия и / или диффузная не зудящая макулопапулезная сыпь, данные симптомы могут сохраняться в течение 2-3 дней.
Наиболее распространенным проявлением является двусторонняя, симметричная, безболезненная шейная лимфаденопатией. Приблизительно у 20-30 процентов развивается генерализованная лимфаденопатия. Лимфатические узлы обычно меньше 3 сантиметров в размере и неподвижны. В отличие от лихорадки, которая длится недолго, лимфаденопатия может сохраняться неделями.
Лабораторные данные неспецифичны - небольшой лимфоцитоз с атипичными клетками (менее 10%) или без них, в биохимическом анализе крови иногда повышение печеночных трансаминаз, С-реактивного белка.
Как правило, первичное инфицирование токсоплазмой такой категории пациентов не требует специфической терапии, симптомы проходят самостоятельно.
Токсоплазмоз при ВИЧ-инфекции.
Токсоплазмоз любой локализации является оппортунистическим заболеванием для пациентов с ВИЧ и указывает на прогрессирование основного заболевания.
К другим опасным формам реактивации токсоплазмоза относятся пневмонит, миокардит, хориоретинит в зависимости от того, где осели и сформировали цисты токсоплазмы во время первичного инфицирования.
Диагностика основана на интерпретации клинической картины: часто при выявлении неврологической симптоматики у пациента с продвинутой стадией ВИЧ-инфекции, врач может заподозрить токсоплазменный энцефалит. В таком случае назначается терапия Бисептолом в лечебных дозах, а подтверждение диагноза проводится уже на фоне терапии, так как очень важно не потерять время. Для подтверждения диагноза могут понадобиться МРТ головного мозга (с контрастом или без), люмбальная пункция с исследованием ликвора - общий анализ и биохимический, а также ПЦР ликвора, позволяющая выделить ДНК токсоплазмы. Иногда на помощь приходят серологические методы обследования - антитела к токсоплазме классов IgG, IgM.
Лечение при реактивации токсоплазмоза проводят также Бисептолом. На фоне терапии улучшение состояния пациента наступает обычно в течение 1-2 недель. Но стоит помнить, что при отрицательном обследовании на токсоплазмоз, отсутствии специфического очага поражения с перифокальным отеком в головном мозге, при отсутствии клинической динамики на фоне проводимого лечения - необходимо исключать другую причину поражения головного мозга. Чаще всего - это лимфома ЦНС.
При подозрении на хориоретинит, пневмонит, миокардит требуются дообследования у профильных специалистов (офтальмолог, кардиолог, пульмонолог), даже может потребоваться проведение биопсии тканей органов.
Токсоплазмоз у беременных.
Своевременное серологическое обследование до наступления беременности, а также установление диагноза токсоплазмоза у беременных женщин определяет тактику ведения беременности.
Для самой беременной первичная инфекция токсоплазмой не так опасна, как для плода. Плод инфицируется от матери, и инфекция может быть как бессимптомной, так и с умеренными/тяжелыми клиническими проявлениями. Три наиболее распространенных вида поражения - ретинохориоидит (15-26%), внутричерепные кальцификации (9-13%) и гидроцефалия (1-2,4%).
Частота инфицирования плода резко возрастает с увеличением гестационного возраста на момент инфицирования матери. Оценочная вероятность передачи в зависимости от срока беременности при документально подтвержденной сероконверсии составляет:
В 13 недель - 15%
На 26 неделе - 44%
На 36 неделе - 71%
Наиболее часто инфицирование плода происходит при первичной инфекции токсоплазмой. Согласно приказу МЗ РФ №572 обследование на антитела класса IgM, IgG к вирусу краснуху и к токсоплазме являются обязательными для всех беременных. При отсутствии антител класса G к токсоплазме беременная должна быть проинформирована о том, как предотвратить первичное инфицирование токсоплазмозом.
При выявлении антител к токсоплазме используют дополнительные методы диагностики для определения давности инфицирования - исследования в парных сыворотках и анализ крови на авидность (или сродство) антител класса IgG к антигену токсоплазмы. Обнаружение низкоавидных антител свидетельствует о недавнем инфицировании.
Не беременные женщины, у которых диагностирован острый токсоплазмоз, должны отложить планирование беременности на 6 месяцев.
Каждая беременная, у которой при скрининге выявлено отсутствие антител IgG к токсоплазме, должна очень тщательно профилактировать заражение во время беременности. Основные меры профилактики токсоплазмоза:
Употреблять в пищу хорошо термически обработанное мясо (при Т более 67С) либо предварительно замораживать его до Т -20С.
Мыть разделочные доски и другую кухонную утварь горячей водой с мылом после контакта с сырым мясом, тщательно мыть руки.
Не есть сырые яйца и не пить сырое молоко, мыть фрукты и овощи, не пить необработанную воду.
Надевать перчатки и мыть руки водой с мылом при контакте с почвой или песком, которые могут быть загрязнены кошачьими фекалиями.
Надевать перчатки и мыть руки водой с мылом при работе с кошачьим лотком, кормить питомцев сухим или консервированным мясом. Домашние кошки, которых кормят сухим или консервированным кормом для кошек, не представляют опасности.
Таким образом, тактика обследования и лечения пациента в любой ситуации (и для пациента с иммунодефицитом, и для беременной или планирующей беременность женщины) достаточно индивидуальная и определяется только лечащим врачом-инфекционистом, либо консилиумом врачей.
Стоит упомянуть, что некоторые пациенты, иммунокомпетентные и не беременные, в процессе обследования могут получить положительный результат анализа на антитела к токсоплазме, но в большинстве случаев это не требует никаких вмешательств - ни специфической терапии, ни тем более ликвидации домашней кошки :)
да, это действительно так - наибольшую опасность представляют уличные кошки и те, которых подкармливают необработанным мясом, тем более выделение ооцист в окружающую среду происходит как правило только один раз.
По любым результатам анализов Вас всегда могут проконсультировать и помочь определиться с тактикой дальнейших действий врачи Университетсткой клиники H-clinic.
Услуги, упомянутые в статье*:
041601 - Возбудитель токсоплазмоза (Тoxoplasma gondii), количественное определение антител класса IgG
041602 - Возбудитель токсоплазмоза (Тoxoplasma gondii), качественное определение антител класса IgМ
041603 - Определение индекса авидности IgG к токсоплазме (Toxoplasma gondii), полуколичественное определение
*Назначение и интерпретация результатов анализов должны проводиться только лечащим врачом
Автор: врач-инфекционист Университетской клиники H-Clinic Коновалова Анастасия Александровна.
Медицинский редактор: руководитель Университетской клиники, к.м.н., врач-инфекционист Коннов Данила Сергеевич.

Протозойные заболевания или протозоозы - это заболевания, вызванные простейшими микроорганизмами. Такие инфекции могут быть системными (поражать весь организм) и кишечными (поражают желудочно-кишечный тракт).
К системным протозоозам относятся малярия, бабезиоз, лейшманиоз, токсоплазмоз, трипаносомоз.
В этой статье мы поговорим о простейших, которые поражают желудочно-кишечный тракт и вызывают кишечные инфекции.
Кишечные простейшие передаются фекально-оральным путем. Встречаются простейшие, а соответственно и инфекции, вызванные ими, по всеми миру, но наиболее широко распространены в областях с плохими санитарно-гигиеническими условиями и контролем за состоянием воды. Токсоплазмоз, кстати, тоже передается орально-фекальным путем, но при этом не поражает ЖКТ (подробнее по ссылке). Некоторые простейшие могут распространяться половым путем, например при орально-анальных контактах. Несколько разновидностей простейших вызывают тяжелые инфекции у пациентов с ВИЧ-инфекцией в продвинутой стадии.
Наиболее важными кишечными протозойными патогенами являются лямблии и амебы, криптоспоридии, бластоцисты и др.
Многие патогенные и непатогенные микроорганизмы могут находиться в кишечнике в одно и то же время. При этом инфекции, вызванные кишечными простейшими, в большинстве случаев характеризуются либо бессимптомным течением, либо стертой клинической симптоматикой. Настороженность по поводу паразитарных заболеваний имеет место при хронических диареях, кожных высыпаниях неясной этиологии, в некоторых случаях при длительно сохраняющейся эозинофилии в крови.
Постановка диагноза основывается на сборе эпидемиологического анамнеза, на выявлении симптомов и физикального обследования, а также на результатах лабораторного исследования кала на простейшие, а при наличии возможностей - на антигены возбудителей (криптопроридии, амебы, лямблии) или выявление генетического материала простейших с помощью молекулярно-генетических методов.
Микроскопический анализ кала является скрининговым методом диагностики, но может потребовать повторных исследований, методов концентрации и специальных окрашиваний. Наиболее информативным в этом плане может быть анализ трехдневного кала с применением специальных методов обогащения, с интервалом в две недели при первом отрицательном результате. Два последовательных отрицательных результата исследования кала на я/гельминтов и простейшие с интервалом в 14 дней позволяют исключить паразитарную (и глистную) инвазию, и дообследоваться в другом направлении.
Entamoeba histolytica/E. dispar .
Кишечный амебиаз распространен повсеместно, преимущественно в Центральной Америке, западной Южной Америке, Западной и Южной Африке и на индийском субконтиненте. В развитых странах большинство случаев происходит среди недавних иммигрантов и туристов, вернувшихся из эндемичных областей. Амебиаз является третьей по распространенности причиной смерти от паразитозов после малярии и шистосомоза.
Разновидностей амеб множество, но наиболее часто выявляются E.histolytica и E. dispar. Принято считать, что E.dispar непатогенна, но при ее выявлении в совокупности с клинической картиной заболевания, необходимость лечения рассматривается индивидуально.
Человек инфицируется при заглатывании цист с пищей или водой, или при оральных сексуальных контактах. После попадания в организм человека из цисты выходит трофозоит, который по мере продвижения по кишечнику может либо проникать в ткани кишечника, либо выводиться с калом (как в виде цист, так и в виде трофозоитов). Для заражения опасны только цисты.
В 90% случаев течение болезни бессимптомное. Если все же есть клиническая картина, то она может варьировать от легкой диареи до тяжелой дизентерии (боль в животе, диарея с кровью и слизью, снижение веса, повышение Т тела) и даже вызывать опасные осложнения: перфорацию кишечника, кишечные кровотечения и др. К факторам риска тяжелого течения относятся молодой возраст, беременность, лечение кортикостероидами, злокачественные новообразования, недоедание и алкоголизм, а также ВИЧ-инфекция.
Амебная инфекция может стать хронической и проявляться в виде диареи с болью в животе, слизью, метеоризмом, потерей веса. Могут обнаруживаться безболезненные, пальпируемые скопления - амебомы - по ходу толстого кишечника.
При внекишечном амебиазе наиболее часто поражается печень (абсцесс печени). Симптомы включают боль или дискомфорт в области печени, иррадиирующие в правое плечо, неустойчивую лихорадку, потливость, озноб, тошноту, рвоту, слабость и потерю веса. Абсцесс может перфорировать в поддиафрагмальное пространство, правую плевральную полость, правое легкое, перикард.
Основным методом диагностики, помимо общеклинических исследований (при которых можно обнаружить лейкоцитоз, эозинофилию, повышение СОЭ, повышение уровня трансаминаз печени и др.) является микроскопия кала. При этом 3х-кратное исследование повышает чувствительность до 95%. Чувствительностью до 100% обладают иммунохроматографические методы, основанные на выявлении антигена амеб в кале, кроме того они позволяют дифференцировать E.dispar и E.Histolytica. Так же могут использоваться молекулярно-генетические методы - ПЦР, и серологические методы - определение наличия антител к амебам, но серологические данные нельзя интерпретировать отдельно от других.
Из инструментального обследования информативным может быть колоноскопия, при которой выявляются характерные изъязвления стенки кишечника, а дальше проводится биопсия и гистологическое исследование материала, где могут быть выявлены трофозоиты амеб.
При подозрении на внекишечный амебиаз используют Р-графию органов грудной клетки, УЗИ органов брюшной полости, КТ с контрастированием или МРТ.
Лечение проводится только после лабораторного подтверждения диагноза. И оно включает в себя несколько схем последовательно применяемых противомикробных препаратов (действующих как на ткани кишечника, так и в просвете кишечника), в зависимости от тяжести заболевания, формы (кишечная или внекишечная), индивидуальной непереносимости препаратов и другого-другого-другого.
Лямблиоз не менее широко распространен - лямблии наиболее часто обнаруживаются при исследовании кала. Пути передачи те же, инфицирование происходит при проглатывании цист. После попадания в организм из цист выходит трофозоит, который паразитирует в тканях тонкой кишки, дозревает, а затем выводится в окружающую среду с калом в виде цист.
Характер клинических проявлений у человека, вероятно, зависит от ряда факторов, включая вирулентность изолята, паразитарную нагрузку и иммунный ответ хозяина. Половина переносит без симптомов, 15 процентов выделяют цисты без симптомов (бессимптомная инфекция встречается как у детей, так и у взрослых, а бессимптомное выделение кист может длиться шесть месяцев и более), 35-45% отмечают клинические симптомы острой или хронической инфекции.
Острый лямблиоз: диарея, недомогание, стеаторея, спазмы в животе и вздутие, метеоризм, тошнота, снижение веса, рвота, лихорадка, запор, крапивница. Симптомы обычно развиваются после инкубационного периода от 7 до 14 дней. Возникновение острых желудочно-кишечных симптомов в течение одной недели после контакта вряд ли может быть связано с инфекцией Giardia . Симптомы могут длиться от двух до четырех недель.
Симптомы хронического лямблиоза могут включать: жидкий стул, но обычно не диарея, стеаторея, потеря веса (от 10 до 20 процентов веса тела), мальабсорбция, задержка роста, недомогание, усталость, депрессия, спазмы в животе, метеоризм, отрыжка. Проявления могут усиливаться и уменьшаться в течение многих месяцев.
Нарушение всасывания может быть причиной значительной потери веса, которая может возникнуть при лямблиозе. Даже в случаях бессимптомной инфекции может возникнуть нарушение всасывания жиров, сахаров, углеводов и витаминов. Это может привести к гипоальбуминемии и дефициту витаминов A, B12 и фолиевой кислоты. Приобретенная непереносимость лактозы встречается примерно у 40 процентов пациентов - клинически это проявляется обострением кишечных симптомов после употребления молочных продуктов. Восстановление может занять много недель даже после избавления от паразита.
Осложнения: мальабсорбция, потеря веса, у путешественников длительная диарея, у детей может привести к задержке роста. Редко - сыпь, крапивница, афтозные язвы и реактивный артрит или синовит, холецистит, холангит или гранулематозный гепатит. При этом лямблиоз не ассоциирован со смертностью даже у иммунокомпрометированных лиц.
Диагностика основана на обнаружении простейших (трофозоитов или цист) при микроскопии кала, на выявлении антигена лямблий в кале иммунохроматографическими методами, обнаружении генетического материала методом ПЦР. При подозрении на лямблиоз и получении 5 негативных результата исследования кала необходимо рассмотреть возможность исследования дуоденального содержимого. Стоит помнить, что на обнаружение паразита могут влиять прием антибактериальных, антацидных препаратов, а также обследования с использованием контрастных веществ.
Лечение проводится только при лабораторном подтверждении диагноза и при наличии клинических проявлений заболевания, лечение бессимптомных носителей осуществляется в случае, если они контактируют с беременными, с больными муковисцидозом, если это дети, посещающие ДДО или работники пищевой промышленности.
Спорообразующие простейшие (Cryptosporidium parvum, Isospora belli, Cyclospora cayetanensis, Mycrosporidia)
Жизненный цикл для всех спорообразующих простейших одинаков и начинается после проглатывания спор, из которых в тонком кишечнике высвобождаются спорозоиты и начинают активно размножаться в энтероцитах, а затем способствуют развитию новых спор, выделяющихся с калом после гибели энтероцитов. При паразитировании данных микроорганизмов значительно страдает архитектоника ворсинок, что нарушает всасывание.
Из всех спорообразующих наиболее изучены криптоспоридии - о них и пойдет речь.
Путь передачи - фекально-оральный, инфицирование при проглатывании цист с водой, пищей, от человека к человеку, от животных к человеку. Факторами риска тяжелого течения могут быть ВИЧ-инфекция, трансплантация органов, дефицит IgA, гипогаммаглобулинемия и прием иммунодепрессантов.
В 30% случаев встречается бессимптомное течение. У пациентов, у которых развиваются симптомы, инкубационный период обычно составляет от 7 до 10 дней (от 2 до 28 дней). Диарея, связанная с криптоспоридиозом, может быть острой или хронической, кратковременной, прерывистой или непрерывной, скудной или обильной, с водянистым стулом до 25 л/день. Часто пациенты отмечают недомогание, тошноту и анорексию, спастические боли в животе и субфебрильную температуру. У иммунокомпетентных людей болезнь обычно проходит без лечения в течение 10–14 дней, хотя может сохраняться дольше или рецидивировать после первоначального улучшения. У людей с ослабленным иммунитетом криптоспоридиоз может стать хроническим изнурительным заболеванием с постоянной диареей и значительным истощением. Наиболее подвержены риску люди, живущие с ВИЧ, не принимающие антиретровирусную терапию и имеющие низкий уровень СД4+ менее 100-50кл/мкл.
Диагностика основана на выявлении микроорганизмов при микроскопии кала, выявлении их генетического материала методом ПЦР, обнаружение антигенов криптоспоридий в фекалиях, гистологическом исследовании биоптатов слизистой оболочки кишечника.
Если пациент с иммунодефицитом, то лечение может вызвать некоторые трудности - чаще это длительная, комбинированная терапия, которая может не дать желаемых результатов. При наличии ВИЧ-инфекции у пациента следует незамедлительно начать антиретровирусную терапию, в некоторых случаев этого бывает достаточно, но все же иногда необходимо добавить и противопаразитарные препараты.
У иммунокомпетентных лиц лечение криптоспоридиоза не требуется, если только клинические проявления не длятся более двух недель.
Распространен повсеместно. Фекально-оральный путь передачи. У людей паразитирует в толстом кишечнике, чаще встречается у пациентов с ВИЧ-инфекцией. Патогенез развития заболевания изучен не до конца. Вопрос о том, действительно ли этот паразит является патогеном для человека, остается спорным. Выделение этого паразита с диареей у пациентов с трансплантацией почек и другими иммунодефицитами коррелирует, но практически не связано со смертностью. У людей с ВИЧ-инфекцией и бластоцистозом симптомы исчезают самопроизвольно или подтверждается другая их этиология.
Клинические проявления при бластоцистозе могут включать: диарею, тошноту, анорексию, спазмы в животе, вздутие живота, метеоризм, крапивницу и усталость. Обычно описывается водянистая диарея (может быть острой или хронической). Лихорадка обычно отсутствует.
Диагностика - микроскопия и ПЦР-исследование кала, а также культуральные методы.
Пациенты с обнаруженными бластоцистами в кале и без клинических проявлений не нуждаются в лечении. Если все же есть клинические проявления, то необходимо исключить другую их этиологию, и только в случае исключения другой этиологии рассматривается вопрос о лечение.
Балантидиаз человека наиболее распространен в тропических и субтропических регионах и развивающихся странах. Путь передачи фекально-оральный, при заглатывании цист при употреблении зараженной пищи или воды. Источником инфекции являются свиньи. Эксцистация происходит в тонкой кишке, паразит колонизирует подвздошную и толстую кишки, могут проникать в ткани, цисты формируются в просвете кишечника и выделяются с калом.
Большинство случаев протекает бессимптомно. Риск развития симптомов увеличивается при сопутствующей инфекционной патологии. Симптомы могут включать тошноту, рвоту, потерю веса, боль в животе и заметную диарею с примесью крови. Фульминантное течение заболевания с перфорацией кишечника возникает редко.
Диагноз инфекции B. coli устанавливается путем обнаружения трофозоитов или цист при исследовании кала или соскобах слизистой оболочки, полученных при колоноскопии или ректороманоскопии.
Оптимальный подход к лечению балантидиаза неясен. В целом, лечение целесообразно при симптоматическом течении инфекции. Если симптомы не исчезают после проведенной терапии, необходимо повторить исследование кала для исключения другой этиологии.
Ранее считалась комменсалом. Путь передачи фекально-оральный, инфекция ассоциирована с энтеробиозом.
Инфекция может быть симптоматической или бессимптомной. Общие симптомы включают боль в животе, острую и рецидивирующую диарею, тошноту, рвоту, метеоризм. D. fragilis может проявляться периферической эозинофилией и/или эозинофильным колитом. Диарея обычно длится 1-2 недели, тогда как боль в животе может сохраняться в течение 1-2 месяцев. Из-за очень высокой связи с острицами у некоторых пациентов также может проявляться анальный зуд, инфекции нижних мочевыводящих путей.
Диагноз ставится путем обнаружения трофозоитов при микроскопии образцов стула или с помощью молекулярно-генетических методов.
У бессимптомного человека обычно не требует лечения, но инфекции, вызванные D. fragilis, следует лечить, если организм обнаруживается как единственный патоген в образцах стула пациентов с абдоминальной болью или диареей более 1 недели.
Несколько непатогенных простейших обитают в кишечном тракте и могут быть идентифицированы в образцах стула, отправленных в клиническую лабораторию для исследования яиц и паразитов. Поскольку диагностическая лаборатория может сообщить об этих непатогенных паразитах, важно уметь различать организмы, требующие лечения, и организмы, которые этого не требуют.
Непатогенные простейшие можно разделить на две группы: амебы и жгутиковые.

Токсоплазмоз — это инфекционное паразитарное заболевание. Оно широко распространено среди всех жителей мира. Зараженность населения Южной и Латинской Америки достигает 90%, а в Северной Америке, Европе и России этот показатель равен 20–25%.
Инфицирование человека происходит при непосредственном контакте с животными (как правило, это кошки) или через продукты питания, на которые попал возбудитель. Болезнь может длительное время находиться в скрытой форме и получает развитие, когда иммунная система дает сбой.
Как передается токсоплазмоз
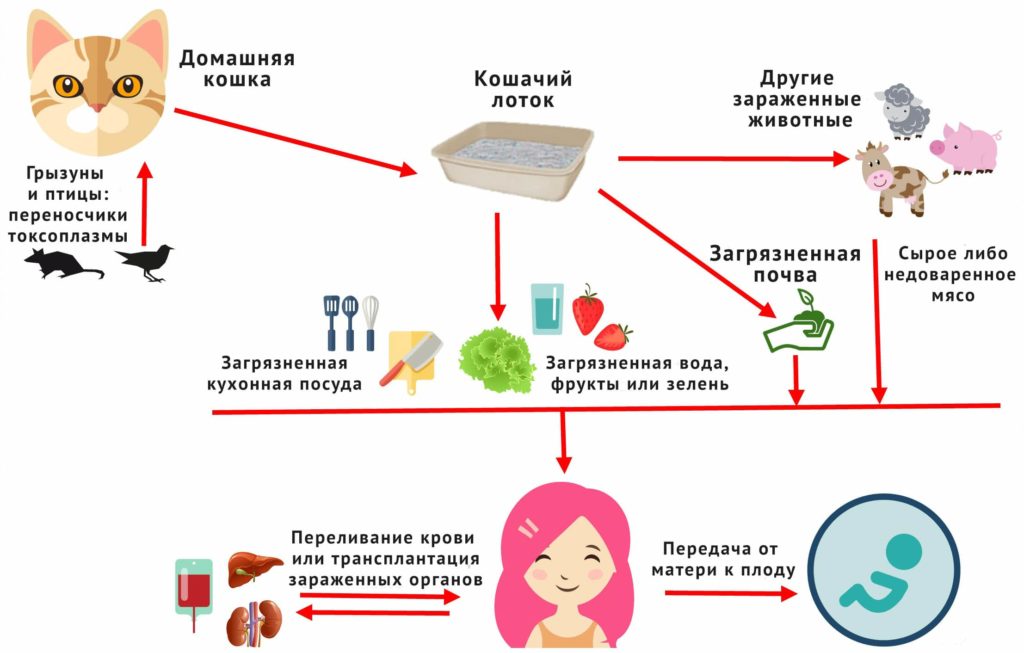
Токсоплазмоз бывает врожденным и приобретенным. В первом случае заражение происходит внутриутробно — от матери к ребенку. Но чаще всего инфекция попадает в организм человека в течение жизни. Это происходит:
при употреблении в пищу недостаточно обработанного термически мяса, немытых фруктов и овощей;
контакте с фекалиями животных (например, во время уборки кошачьего туалета, игры ребенка в песочнице);
через поврежденную кожу.
Также инфицирование возможно при переливании крови или трансплантации органов.
Возбудитель токсоплазмоза
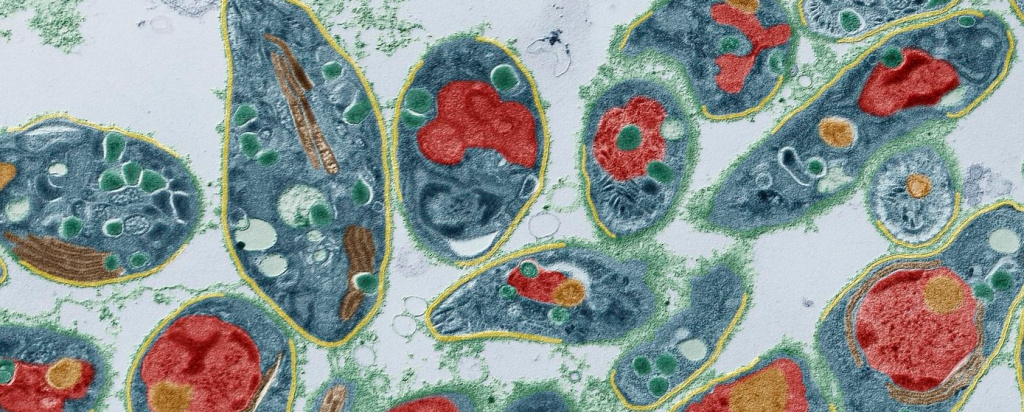
Заболевание вызывают внутриклеточные простейшие — токсоплазмы. Они могут иметь различные формы, от чего зависит их устойчивость к внешним факторам.
В человеческом организме возбудители болезни паразитируют в виде:
Они внедряются в нижние отделы тонкого кишечника и вместе с кровотоком мигрируют в лимфоузлы. В них токсоплазмы активно размножаются и распространяются по всему организму, поражая на своем пути органы и системы.
Симптомы токсоплазмоза
В большинстве случаев токсоплазмоз не имеет проявлений. Однако во многом это зависит от формы болезни. Она бывает острой, хронической и латентной.
Острая
Такая форма болезни встречается довольно редко. Симптомы токсоплазмоза в острой стадии можно спутать с простудой или отравлением. К ним относятся:
кожные высыпания на туловище и конечностях в виде папул телесного, бордового или фиолетового цвета,
увеличенные лимфатические узлы,
общая слабость и недомогание.
При условиях иммунодефицита поражается сердечная мышца, головной мозг. Кроме этого, токсоплазмы оказывают влияние на нервную систему человека. Это выражается в снижении концентрации внимания, раздражительности, депрессии.
Хроническая
Хроническая форма токсоплазмоза характеризуется небольшим повышением температуры тела в течение длительного времени и общими признаками интоксикации, такими как снижение аппетита, головные боли, слабость. Дифференцировать хронический токсоплазмоз от других заболеваний возможно только после сдачи анализов.
Латентная
Самая распространенная форма токсоплазмоза — латентная. Она наблюдается у 95% инфицированных людей. Через 2–3 недели после попадания паразитов в организм ощущается легкое недомогание, которое вскоре проходит самостоятельно.
На здоровых и физически активных людей возбудители токсоплазмоза не оказывают негативного влияния, поэтому болезнь не требует лечения. Однако в зоне риска оказываются беременные женщины, люди с ВИЧ-инфекцией, а также те, кто имеет другие хронические заболевания, которые ослабляют иммунитет.
Токсоплазмоз у беременных

Согласно статистике, зараженность токсоплазмозом среди беременных составляет всего один процент. Несмотря на это, женщинам стоит с особым вниманием относиться к своему здоровью в этот период, в первую очередь ограничить контакт с кошками, поскольку токсоплазмы для плода представляют большую опасность.
Если заражение произошло в первом или начале второго триместра, это может спровоцировать выкидыш или внутриутробное инфицирование ребенка с последующим развитием патологий.
Попадание инфекции в организм плода в более поздний срок выражается так называемым синдромом Сабина-Фельдмана, который наблюдается у новорожденных сразу в первые месяцы жизни. Он проявляется:
гидроцефалией (скоплением жидкости в головном мозге);
воспалением сосудистой оболочки и сетчатки глаза;
задержкой физического и умственного развития;
Своевременное обследование и установление диагноза токсоплазмоза у беременных определяет тактику ведения беременности.
Важно! Женщины, которые перенесли болезнь до зачатия, или те, у кого токсоплазмоз протекает в хронической форме, застрахованы от инфицирования плода. Они имеют антитела, которые предотвращают проникновение паразитов в организм ребенка.
Дополнительным защитным барьером на пути перед различными патогенными микроорганизмами служит плацента, которая формируется ко второму триместру беременности.
Диагностика заболевания
Определить наличие токсоплазмоза лишь по внешним признакам практически невозможно. Диагноз устанавливается на основании результатов лабораторных анализов.
Для выявления возбудителей инфекции чаще всего используется:
иммуноферментный анализ (ИФА) на антитела;
методика полимеразной цепной реакции (ПЦР).
Эти способы с точностью помогают определить не только наличие токсоплазм в организме человека, но и сроки заражения. Также при необходимости применяются внутрикожные аллергические пробы с токсоплазмином и другие методы обследования.
Антитела IgM в крови свидетельствуют о недавнем инфицировании, так как через три недели их количество резко снижается. На третий день после проникновения токсоплазм в организм человека вырабатываются антитела IgG. Их уровень повышается медленно, но именно по количеству этих иммуноглобулинов можно определить хронический токсоплазмоз или уже перенесенную болезнь. Антитела G-группы остаются у человека на всю жизнь и защищают его от повторного заражения.
Лечение токсоплазмоза
Лечение приобретенного токсоплазмоза назначается при наличии ярко выраженной симптоматики, а также в острой стадии болезни. Если заболевание протекает в легкой форме или его клинические проявления полностью отсутствуют (оно могло быть обнаружено при диагностике других болезней), действия человека должны быть направлены лишь на общее укрепление организма.
Серьезная медикаментозная терапия с применением комплексных методов требуется детям с врожденным токсоплазмозом и женщинам, зараженным в период беременности.
Методика лечения болезни выбирается в зависимости от ее проявлений, а также наличия поражений внутренних органов. Обычно пациенту назначают противопаразитарные препараты в сочетании со средствами, снимающими симптомы токсоплазмоза. Их принимают курсами, продолжительность и количество которых определяется индивидуально. Также дополнительно назначаются иммуностимуляторы и витамины. При поражении внутренних органов и систем применяется локальная терапия.
Профилактика токсоплазмоза
Профилактические меры направлены на соблюдение правил гигиены. Это тщательное мытье рук после улицы, контактирования с животными, перед едой. Мясо и морепродукты нужно подвергать термической обработке, а зелень, ягоды, фрукты и овощи промывать под проточной водой. Работы на приусадебных участках и в саду необходимо проводить в перчатках, поскольку в земле находятся многочисленные паразиты. Домашних животных следует регулярно обследовать у ветеринара.
Важно помнить, что здоровый образ жизни — лучший способ защиты от всех видов инфекций и укрепления организма в целом.
Читайте также:

